Источники
- Koopmann A., Georgiadou E., Reinhard I., Müller A., Lemenager T., Kiefer F., Hillemacher T. The Effects of the Lockdown during the COVID-19 Pandemic on Alcohol and Tobacco Consumption Behavior in Germany. // Eur Addict Res – 2021 – Vol – NNULL – p.1-15; PMID:33902030
- Bolzinger M., Lopin G., Accadbled F., Gauzy JS., Compagnon R. Pediatric traumatology in "green zone" during Covid-19 lockdown: a single-center study. // Orthop Traumatol Surg Res – 2021 – Vol – NNULL – p.; PMID:33901717
- Song KE., Lee SH., Jung JG., Choi JE., Jun W., Chung JW., Sun Hee H., Shim S. Hormesis effects of gamma radiation on growth of quinoa (chenopodium quinoa). // Int J Radiat Biol – 2021 – Vol – NNULL – p.1-28; PMID:33900903
- Salagaras BS., Mackenzie-Shalders KL., Nelson MJ., Fraysse F., Wycherley TP., Slater GJ., McLellan C., Kumar K., Coffey VG. Comparisons of Daily Energy Intake vs. Expenditure Using the GeneActiv Accelerometer in Elite Australian Football Athletes. // J Strength Cond Res – 2021 – Vol35 – N5 – p.1273-1278; PMID:33900260
- Teixeira EL., Ugrinowitsch C., de Salles Painelli V., Silva-Batista C., Aihara AY., Cardoso FN., Roschel H., Tricoli V. Blood Flow Restriction Does Not Promote Additional Effects on Muscle Adaptations When Combined With High-Load Resistance Training Regardless of Blood Flow Restriction Protocol. // J Strength Cond Res – 2021 – Vol35 – N5 – p.1194-1200; PMID:33900254
- Walts CT., Murphy SM., Stearne DJ., Rieger RH., Clark KP. Effects of a Flexible Workout System on Performance Gains in Collegiate Athletes. // J Strength Cond Res – 2021 – Vol35 – N5 – p.1187-1193; PMID:33900253
- Bolukbasi Y., Onal C., Ozsaran Z., Senyurek S., Akdemir EY., Selek U., Yıldız F. Vaginal cuff brachytherapy practice in endometrial cancer patients: a report from the Turkish Oncology Group. // J Contemp Brachytherapy – 2021 – Vol13 – N2 – p.152-157; PMID:33897788
- Raymond J., Mehta P., Larson T., Factor-Litvak P., Davis B., Horton K. History of vigorous leisure-time physical activity and early onset amyotrophic lateral sclerosis (ALS), data from the national ALS registry: 2010-2018. // Amyotroph Lateral Scler Frontotemporal Degener – 2021 – Vol – NNULL – p.1-10; PMID:33896281
- Dawson J., Liu CY., Francisco GE., Cramer SC., Wolf SL., Dixit A., Alexander J., Ali R., Brown BL., Feng W., DeMark L., Hochberg LR., Kautz SA., Majid A., O’Dell MW., Pierce D., Prudente CN., Redgrave J., Turner DL., Engineer ND., Kimberley TJ. Vagus nerve stimulation paired with rehabilitation for upper limb motor function after ischaemic stroke (VNS-REHAB): a randomised, blinded, pivotal, device trial. // Lancet – 2021 – Vol397 – N10284 – p.1545-1553; PMID:33894832
- Simakachorn L., Tanpowpong P., Chanprasertyothin S., Thongpradit S., Treepongkaruna S. Gut Microbiota Characteristics in Children After the Use of Proton Pump Inhibitors. // Turk J Gastroenterol – 2021 – Vol32 – N1 – p.70-75; PMID:33893768
Важные моменты для любой беременности
Очень важным исследованием при беременности является пренатальный скрининг, который позволяет исключить генетическую патологию эмбриона на ранних сроках беременности. Хотя риск возникновения осложнений при беременности с возрастом увеличивается, сейчас скрининг рекомендуется проходить всем беременных женщинам вне зависимости от возраста. Первый раз он проводится на сроке 9-13 недель беременности и представляет из себя комплекс исследований, включающий УЗИ плода, а также анализ крови на определение специальных маркеров, по которым можно предположить наличие хромосомной аномалии (свободной b-субъединицы ХГЧ, PAPP-A, эстриола). Второй скрининг проводится на сроке 16-22 недель беременности, он включает в себя более подробное ультразвуковое исследование плода с оценкой мозговых структур, лица, глазных яблок, легких, сердца, желудочно-кишечного тракта, мочеполовой системы. Дополнительно проводятся анализы крови на ХГЧ, эстриол и альфа-фетопротеин.
По результатам пренатального скрининга проводится программный комплексный расчет индивидуального риска рождения ребенка с хромосомной патологией.
В третий раз скрининг проводят в 32-34 недели: оценивают состояние малыша, готовность плаценты, количество околоплодных вод, выполняется допплеровское сканирование маточно-плацентарного кровотока, КТГ (оценка сердцебиения) плода. Анализ крови делается по показаниям, если ранее были выявлены изменения (определяют ХГЧ, эстриол, плацентарный лактоген).
На результаты тестов оказывает влияние целый ряд факторов, которые необходимо учитывать при интерпретации результатов диагностики. Уровни маркеров имеют тенденцию к снижению у женщин с избыточной массой тела и тенденцию к увеличению у хрупких женщин. Уровень ХГЧ приблизительно на 10% выше, а уровень эстриола примерно на 10% ниже у женщин, забеременевших в результате ЭКО, по сравнению с женщинами, у которых беременность наступила естественным образом. Также уровни показателей маркеров возрастают при многоплодной беременности. Поэтому если анализы скрининга показывают, что имеются какие-то отклонения от нормы — не стоит паниковать. Нужно провести контрольное исследование или прибегнуть к другим, дополнительным методам обследования. Например, сегодня существует удобный метод диагностики генетического здоровья малыша во время беременности с эффективностью более 99% — анализ крови матери (неинвазивный пренатальный тест), который позволяет достоверно подтвердить или исключить патологию плода на ранних сроках беременности, не прибегая к небезопасным инвазивным процедурам. После 12 недель беременности у пациенток после ЭКО может развиться угроза прерывания беременности, связанная со слабостью шейки матки (это называется истмико-цервикальная недостаточность (ИЦН)). Основными ее причинами являются многоплодная беременность, нарушение гормонального фона, анатомические изменения со стороны шейки матки, например, после лечения эрозии шейки матки. При этом осуществляют динамический контроль за состоянием шейки матки на УЗИ и путем гинекологического осмотра. При наличии показаний выполняют хирургическую коррекцию ИЦН путем наложения швов на шейку матки. Оптимальный срок выполнения операции — 18-22 недели беременности. Возможно наложение швов на шейку матки с профилактической целью (в 14-16 недель).
Сроки беременности: когда лучше всего лететь?
Самым благоприятным временем для перелета является второй триместр, с 14-й по 28-ю неделю беременности. В первом триместре существует риск выкидыша: основные органы ребенка еще не сформировались, а пассажирку скорее всего будут мучить неприятные симптомы токсикоза. В третьем триместре велика опасность преждевременных родов, кроме того, из-за размеров живота беременной может быть просто неудобно в тесном кресле самолета.
Однако главным руководством к принятию решения об отпуске в дальних краях должно стать мнение вашего гинеколога, ведь именно он знает обо всех осложнениях вашей беременности и осведомлен о возможных проблемах. Если все в порядке, то врач будет солидарен с всемирной организацией здравоохранения, которая не рекомендует садиться в самолет лишь в таких случаях: беременность более 36 недель (более 32 недель при многоплодии); осложненная беременность (патология беременности, угроза выкидыша и другое); в течение семи дней после родов.
А в королевской коллегии акушеров-гинекологов Великобритании абсолютными противопоказаниями для перелета считают предлежание плаценты, преэклампсию и анемию тяжелой степени.
Рекомендации будущей маме
Несмотря на то, что вам сейчас тяжело, вы очень устаёте и концентрироваться на чём-то вообще не хочется, постарайтесь внимательно относиться к своему здоровью. Осталось совсем немного времени до того счастливого момента, когда вы сможете прикоснуться к вашему крохе. Поэтому в ваших интересах сделать всё возможное для того, чтобы не возникло никаких осложнений и ваш малыш родился здоровым. Для этого своевременно посещайте женскую консультацию и проходите все назначенные обследования. Не забывайте о рекомендациях врача и не отказывайтесь от назначенного вам лечения. Наблюдайте за своим самочувствием и за активностью малыша. А также будьте осторожны в общественных местах и избегайте падений.
Физическая активность на таком сроке кажется чем-то невозможным? Если вам уже тяжело двигаться, постарайтесь сохранить ежедневные прогулки, которые обеспечат ваш организм кислородом. Это будет полезно и малышу.
Вещи и документы в роддом должны быть собраны и находиться под рукой, чтобы в случае экстренной ситуации вам не пришлось отвлекаться на поиск всего необходимого и терять драгоценное время.
Отдых – важная составляющая вашего режима. Даже если вы решили работать до самых родов, вы должны отказаться от своей идеи, если такая деятельность не даёт вам возможности отдыхать. Порой для того, чтобы немного расслабиться, вам необходимо полежать. А для того, чтобы восстанавливать силы после нагрузок в течение дня, нужен полноценный сон. Не забывайте, ваше состояние прекрасно чувствует ваш малыш
Ему также важно, чтобы его мама достаточно отдыхала.
Продолжайте общаться с ребёночком. Пойте и читайте ему, слушайте вместе с ним спокойную музыку
К тому же это будет неплохим способом подготовиться к общению с ним уже после его рождения.
И самое главное, постарайтесь поменьше переживать по любому поводу! Вам это не принесёт никакой пользы, а малышу – тем более. Берегите себя, ждите вашей встречи и сохраняйте спокойствие.
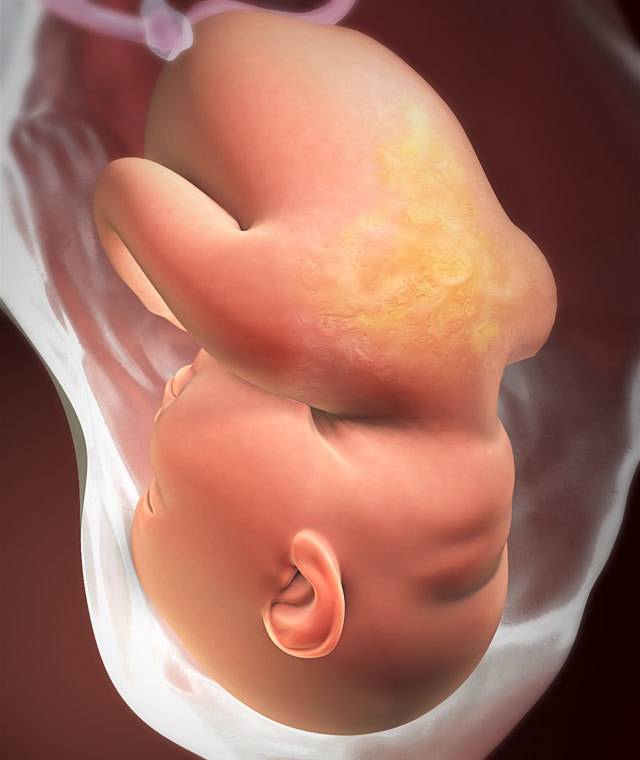
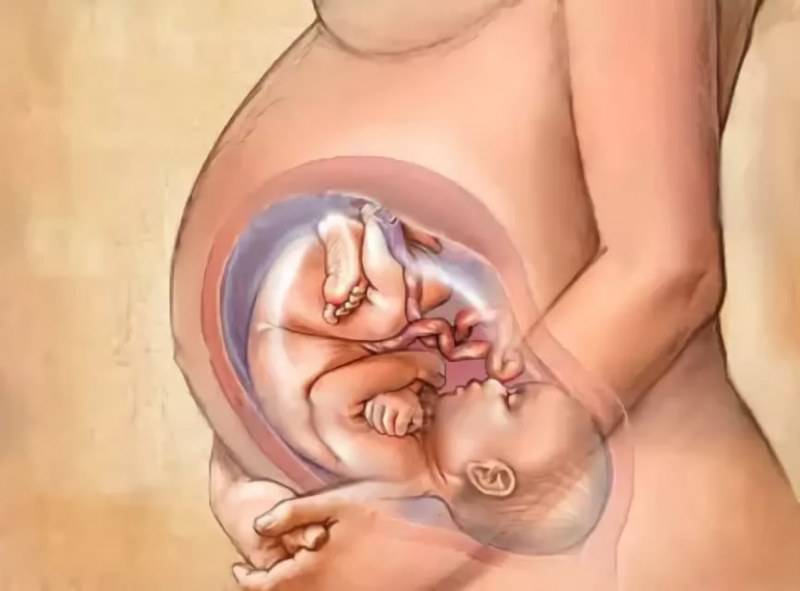
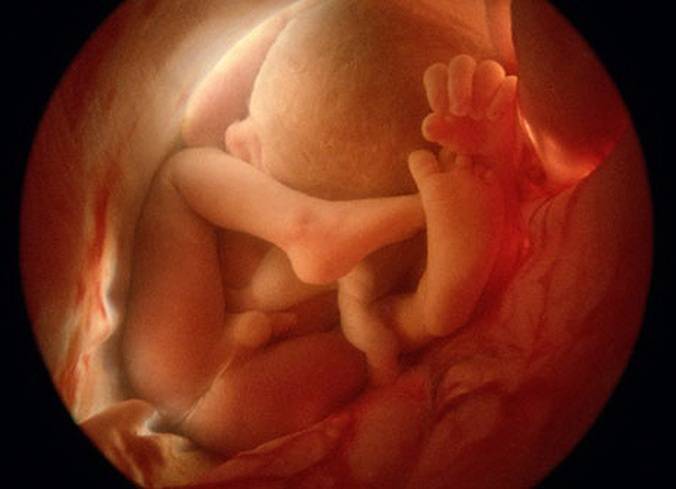
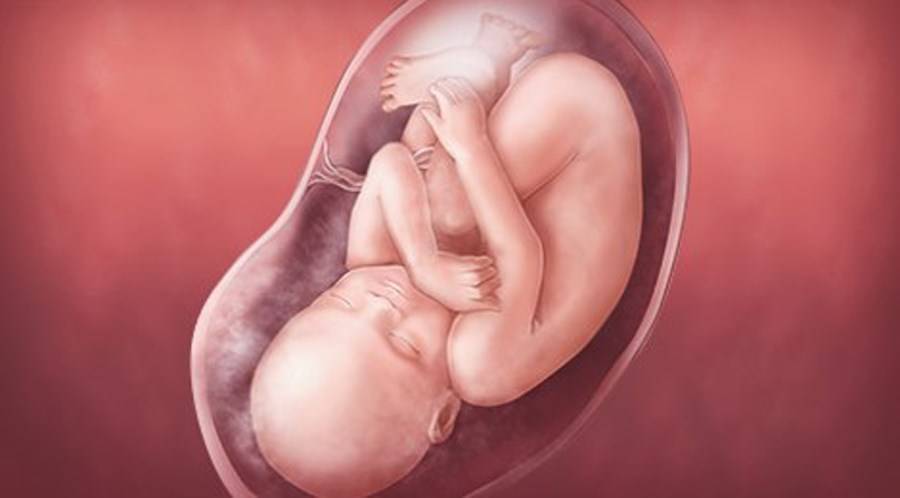
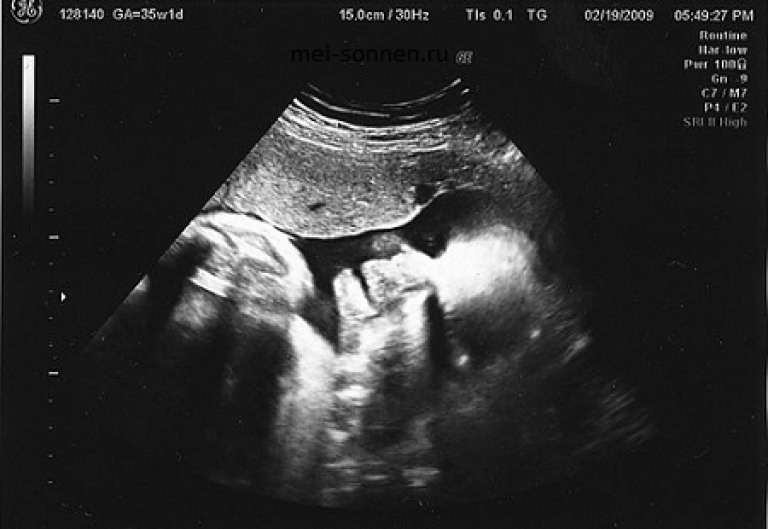
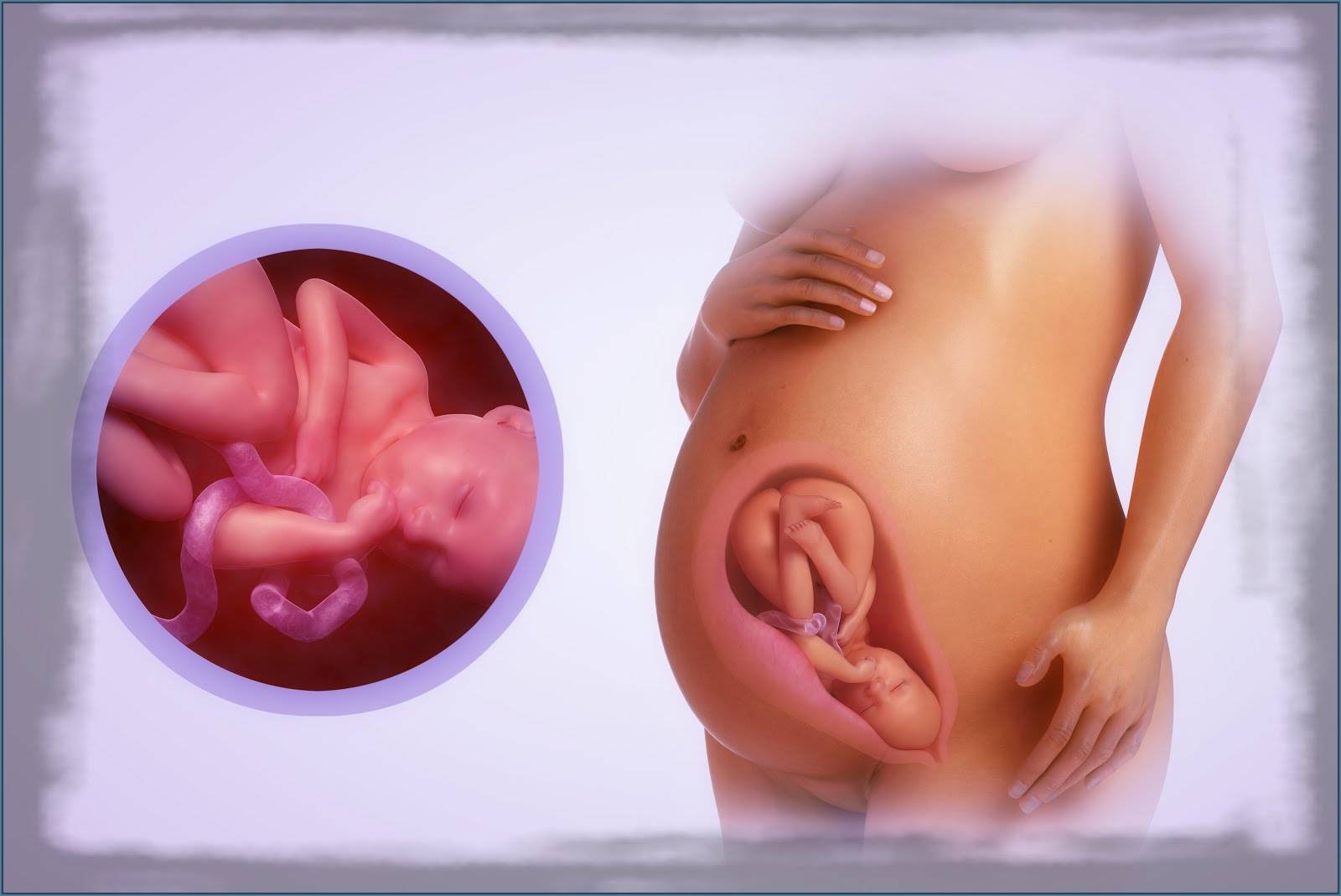
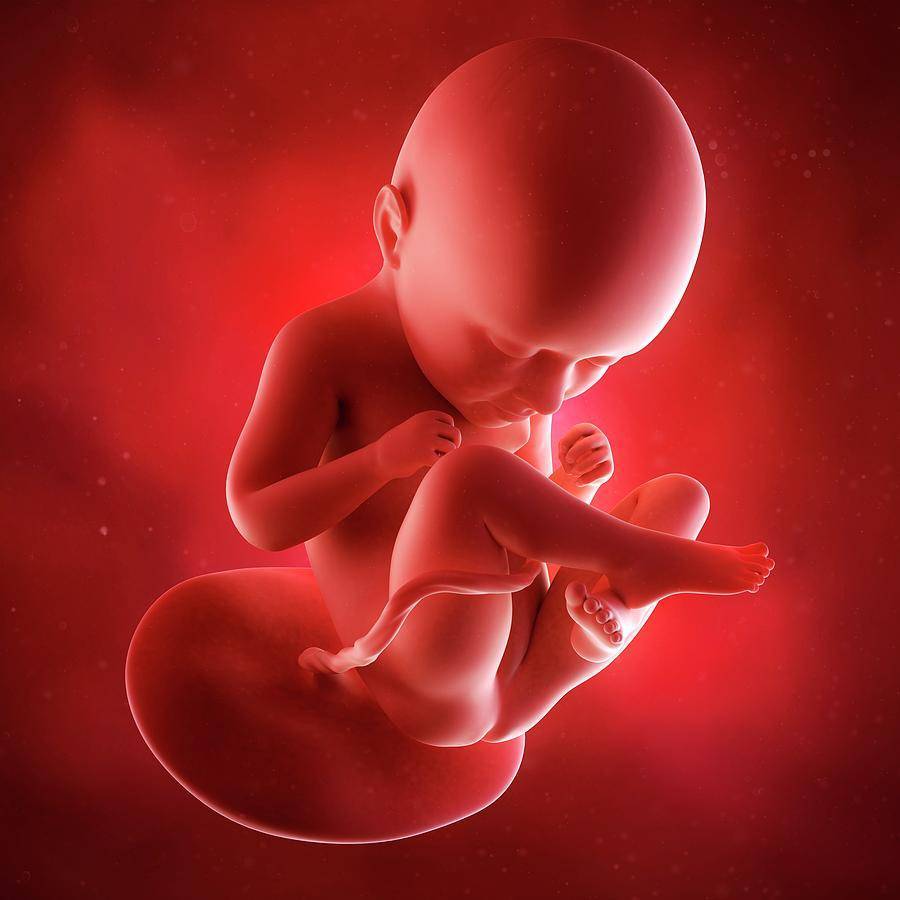
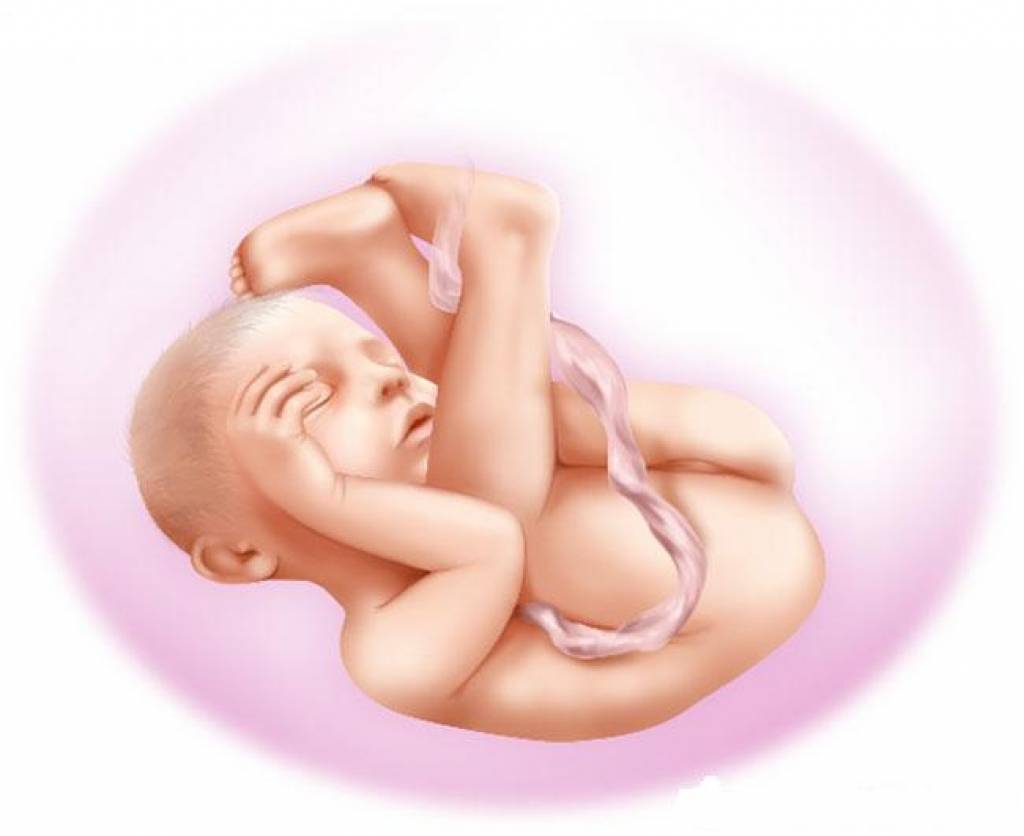
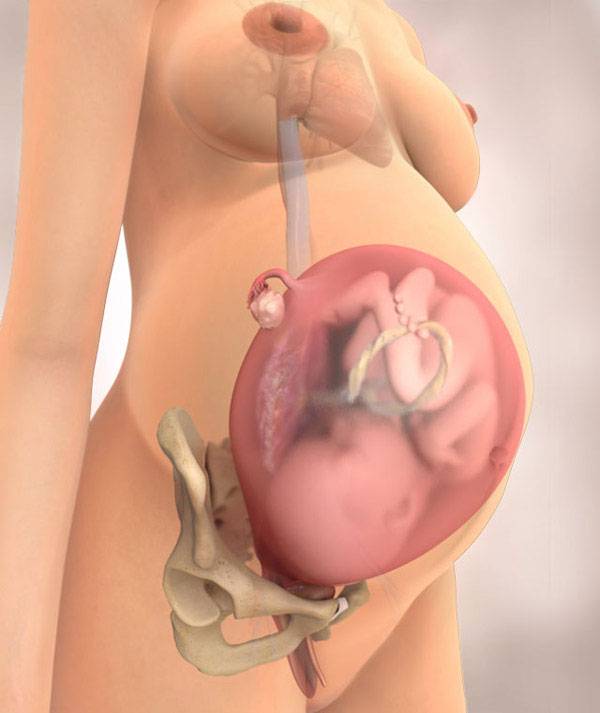
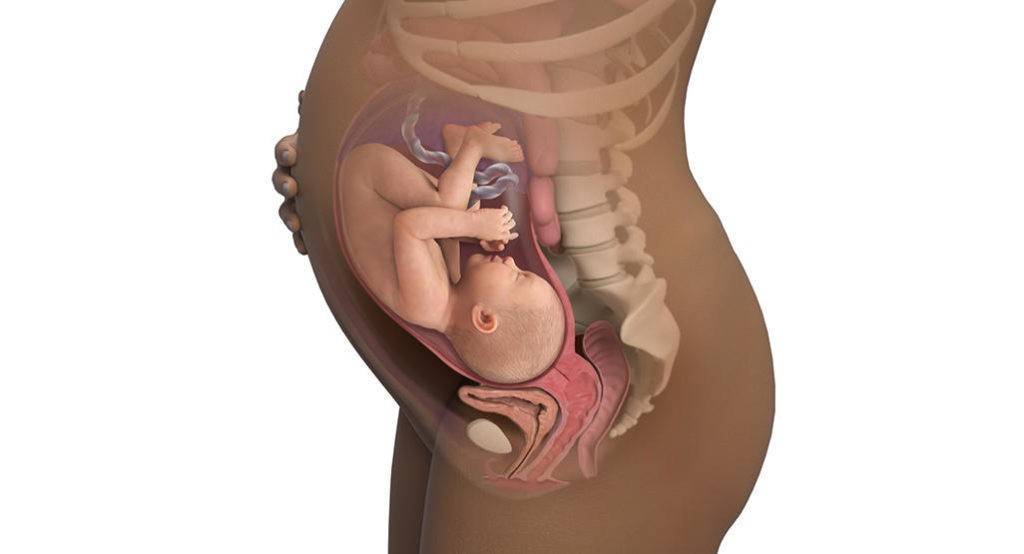
Плод на 35 неделе беременности: рост и вес
Малыш ежедневно поправляется на 30-40 г, поэтому к концу 35 недели масса его пухленького тельца составляет в среднем 2,5 кг. Ну а рост увеличивается не так быстро – за неделю кроха вырастает на 1-2 см. Темпы прибавки веса и роста ребенка в большой мере зависят от генетических факторов и функционирования маточно-плацентарно-плодового кровообращения. Если все в порядке, плод растет, если же есть проблемы (например, фетоплацентарная недостаточность, гестоз), малыш может начать отставать в развитии.
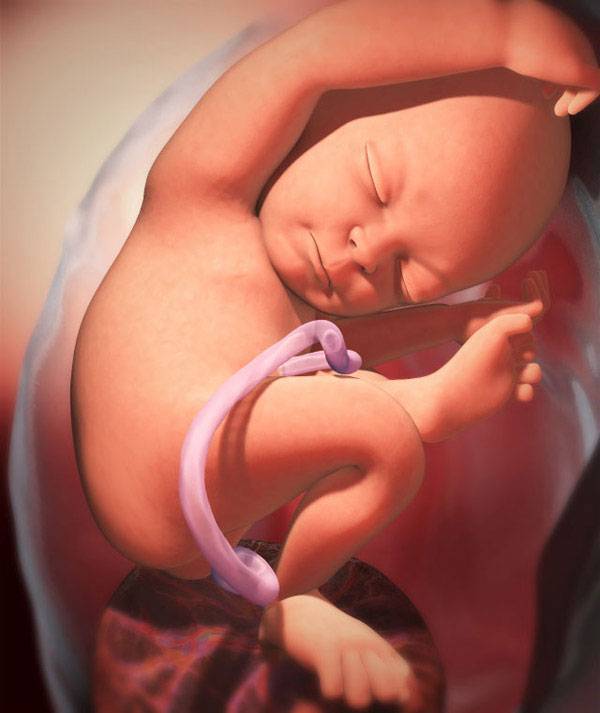
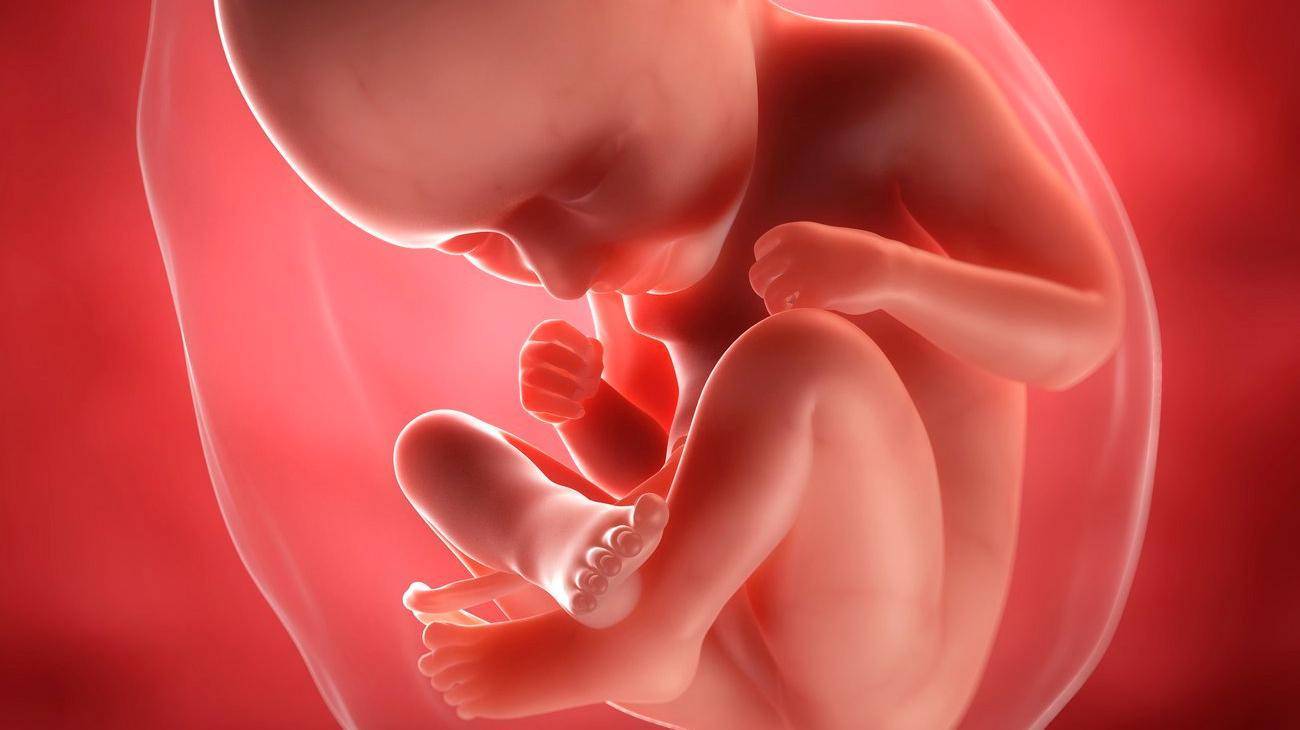
За восьмой месяц внутриутробной жизни кроха заметно округлился, практически избавился от пушковых волос и стал похожим на новорожденного младенца. На 35 неделе у большинства плодов мальчиков яички уже находятся в мошонке, а у девочек большие половые губы прикрывают малые. Ноготки на ручках и ножках доросли до края ногтевого ложе, на головке появились волосы (некоторые детки могут рождаться и полностью лысенькими). Плод активно открывает глазки, когда бодрствует. Они пока еще голубые (у одних малышей темнее, у других светлее). Кроха периодически икает и даже кашляет.
Движения плода на 35 неделе по силе очень интенсивные, но в целом их может стать меньше – малышу уже негде кувыркаться. Если он еще не принял правильное положение в матке, маме стоит поговорить со своим врачом по поводу возможности занятий гимнастикой, помогающей крохе перевернуться. Кстати, некоторые детки могут осчастливить свою маму изменением положения тела непосредственно перед родами, поэтому переживать раньше времени не стоит.
На 35 неделе продолжается дозревание нервной и иммунной системы плода (этот процесс будет продолжаться и после рождения). А вот легкие уже практически готовы к первому вдоху. Готова к приему первой пищи и пищеварительная система малыша. В его кишечнике накопилось достаточно много мекония, который в норме выходит наружу только после рождения. Если кроха будет ощущать гипоксию, меконий может выделиться в околоплодные воды и раньше. Поэтому вытекание мутной зеленоватой амниотической жидкости из влагалища женщины во время родов врачи расценивают как признак того, что плод ощущал нехватку кислорода.
Самочувствие будущей мамы
Для женщины 35 неделя беременности по ощущениям особенно не отличается от предыдущих:
- Все также беспокоит одышка, изжога и запоры.
- Отекают ноги и руки.
- Из груди выделяется молозиво. Из-за увеличения молочных желез может появиться дискомфорт, чтобы его уменьшить, желательно начинать надевать днем специальный бюстгальтер для кормления уже сейчас, он имеет удобную форму и мягкие косточки.
- Ходить, наклоняться, приседать становится все тяжелее.
- Болит поясница, таз, ноги. Чем ближе роды, тем больше в крови женщины концентрация специального гормона релаксина. Он способствует размягчению соединительной ткани (связок, сухожилий, хрящей) и расхождению тазовых костей. Однако действие релаксина распространяется не только на таз, поэтому появляется дискомфорт и в других частях тела.
- Мучают частые позывы к мочеиспусканию, при напряжении непроизвольно выделяется моча.
- Ночью невозможно найти удобное положение и заснуть.
- Периодически каменеет живот – это тренировочные схватки.
- Обостряется рассеянность и забывчивость.
- Шевеления малыша не всегда радуют – кроха может толкаться ножкой в печень и ребра, что может быть очень болезненным.
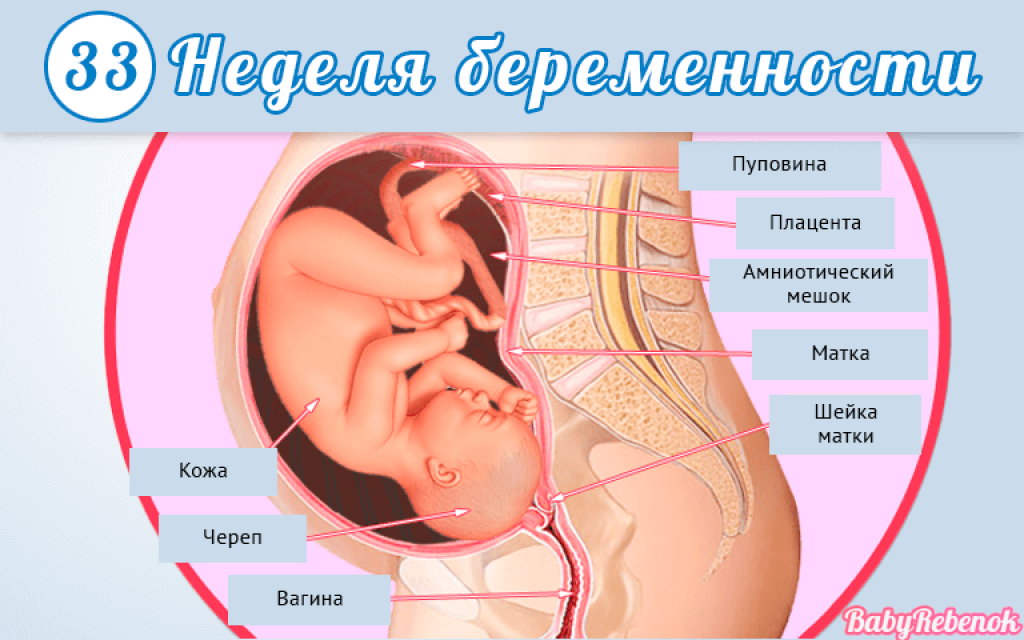
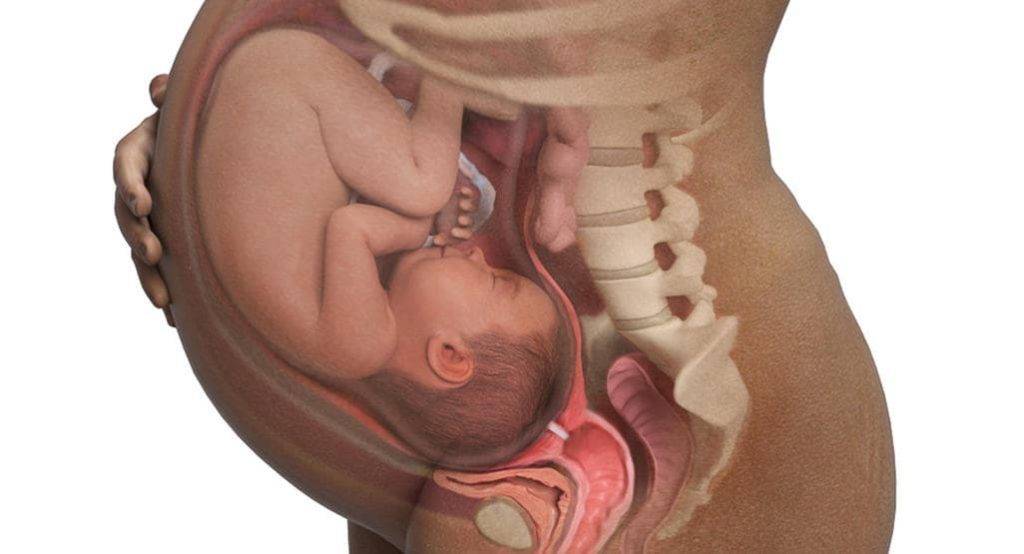
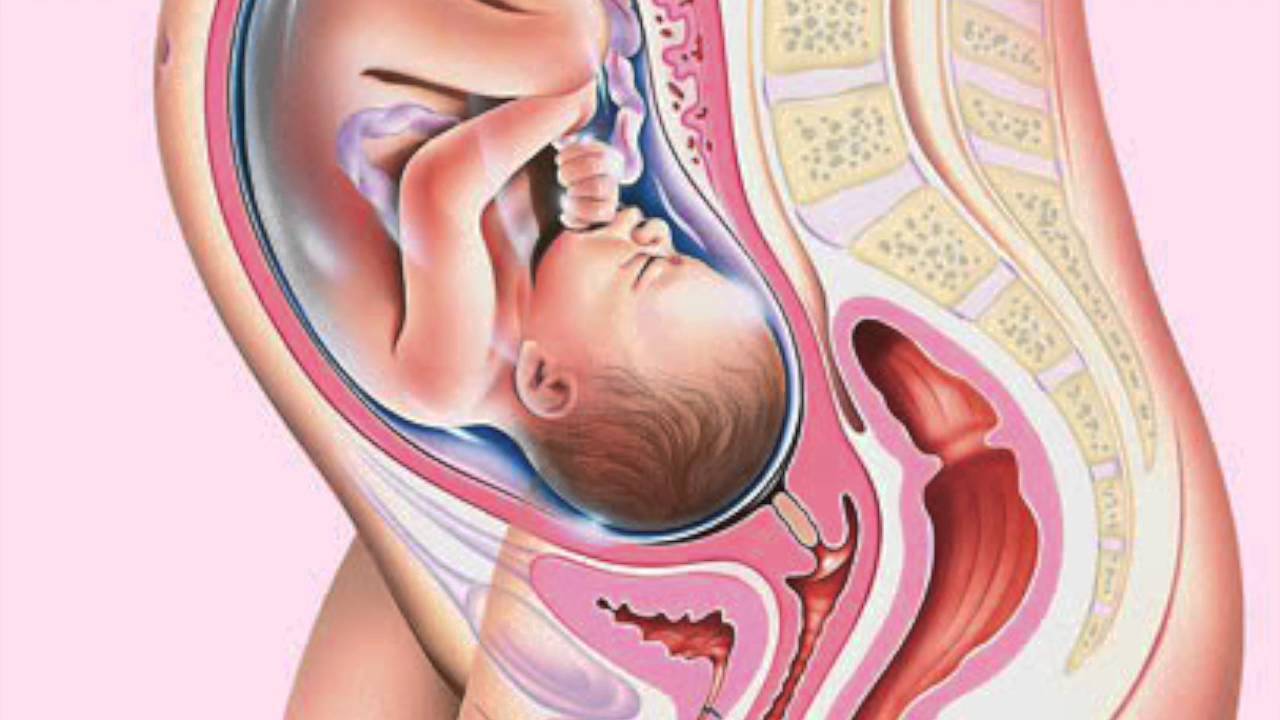
На 35 неделе дно матки практически достигает своего максимального уровня – доходит до мечевидного отростка грудины. Соответственно поднимается и еще больше выпячивается вперед живот. Отсюда и неповоротливость, и ухудшение самочувствия. Однако вскоре малыш, а вместе с ним и матка начнет опускаться в область таза, поэтому дышать станет легче, возможно пройдут и другие неприятные проблемы.
Прибавка веса будущей мамы за 35 неделю может колебаться в пределах 250-300 г. Общее увеличение веса на этом сроке не должно превышать 13-13,5 кг (оптимально – 10-11 кг).
Какая температура при беременности должна вас насторожить?
Во-первых, это высокая, более 37,5°C, температура, даже если это происходит в первом триместре беременности. Чаще всего причинами этого могут быть ОРВИ, ангина и заболевания, вызванные различными инфекциями. Иммунитет женщины во время беременности особенно уязвим, чем с радостью пользуются всевозможные вирусы и бактерии и активно начинают атаковать «слабые места» беременной. Это объясняется тем, что природа позаботилась о малыше и предусмотрела механизмы угнетения активности маминой иммунной системы, чтобы не вызвать преждевременное отторжение «чужеродного» тела из материнского организма. Кстати, в этом также виноваты эффекты действия прогестерона. Учитывая эпидемию коронавирусной болезни, повышенная температура тела при беременности и ухудшение самочувствия женщины – это повод известить своего акушера-гинеколога и семейного врача и пройти соответствующие дообследования. Также повышение температуры тела у будущей мамы в некоторых случаях является следствием банального перегрева – достаточно прогуляться по городу пару часов под палящим солнцем или опрометчиво пойти на пляж, и к вечеру столбик термометра может подскочить даже до 38 градусов. Но такая температура быстро спадает и не сопровождается характерными для воспаления симптомами. Чрезмерные физические нагрузки также являются частыми причинами гипертермии, поэтому старайтесь избегать этих факторов.
Во-вторых, температура при беременности, которая сопровождается любыми другими симптомами, является неблагоприятным признаком.Головная боль, тошнота, диарея, рвота, боли при мочеиспускании, кровянистые выделения из половых путей, боль в животе, изменение характера движений плода и другие симптомы, беспокоящие женщину и сопровождающиеся температурой, являются патологией и достаточным основанием для визита к врачу. В некоторых случаях лучше сделать это немедленно, ведь это могут быть состояния, требующие срочного лечения и госпитализации в соответствующее профильное отделение. Следует помнить, что такие острые заболевания как пиелонефрит, аппендицит, цистит также встречаются во время беременности
Особенно важно заметить их симптомы вовремя, поскольку такие острые состояние у беременных могут иметь стертую клиническую картину, что усложняет их диагностику.
После ЭКО: тщательное наблюдение
Существуют особенности ведения беременных после применения ЭКО.
Важный момент — так называемая поддержка, которая начинается сразу после переноса эмбрионов в матку женщины. В нее входят, как правило, несколько гормональных препаратов, препараты, препятствующие свертыванию крови (антикоагулянты), в обязательном порядке курс индивидуально подобранной витаминотерапии. В некоторых случаях в поддержку приходится добавлять препараты женских гормонов (эстрадиола), для более адекватного роста эндометрия и повышения шансов на имплантацию, в некоторых случаях необходим прием препаратов преднизолона (метипред), небходимых, чтобы загасить возможную иммунную агрессию организма; применяются усиленные дозы прогестерона, чтобы оптимизировать изменения слизистой оболочки матки и помочь ей удержать малыша.
Из витаминов для беременности особенно важна фолиевая кислота, ее дефицит может не только привести к потере плода, но и вызвать пороки его развития. Поэтому прием ее должен быть регулярный, адекватный, не менее 400 мкг в сутки.
Поддержку, назначенную после переноса, нужно отменять постепенно под контролем врача, тогда это будет безопасно. При появлении любых жалоб во время беременности, особенно если речь идет о наличии болей или кровянистых выделений из половых путей — нужно немедленно обращаться к доктору для коррекции терапии. Иногда лечение должно проводиться в условиях стационара, об этом доктор немедленно поставит Вас в известность. Учитывая возможные риски осложнений, связанных с нарушениями со стороны свертывающей системы крови после гормональной стимуляции, осуществляется регулярный контроль факторов свертываемости крови и при необходимости проводится лечение.
Бояться препаратов, которые врач назначает после переноса эмбрионов, не стоит: абсолютно все доктора в лечении своих пациентов в первую очередь руководствуются принципами «не навреди». Часто женщины пугаются, прочитав в инструкции к лекарствам о том, что они противопоказаны при беременности. Но все применяемые сегодня схемы поддержки разработаны с учетом научных данных об эффективности и безопасности тех или иных лекарств в момент имплантации эмбриона, многочисленные исследования подтвердили, что применение этих препаратов не навредит малышу при правильном индивидуальном подходе.
Через 10-14 дней после положительного анализа крови на ХГЧ нужно сделать УЗИ органов малого таза, чтобы подтвердить наличие беременности.
Как правило, с 5-6 недель акушерского срока беременности в полости матки возможно определить наличие плодного яйца с эмбрионом. При этом отмечается и его сердечная деятельность, что является признаком развивающейся беременности. После того, как было зафиксировано сердцебиение у плода, можно вставать на учет по беременности, т. е. наблюдаться в условиях женской консультации или иного лицензированного медицинского учреждения, чтобы своевременно проводить необходимое обследование, составить индивидуальный план ведения беременности.
Узкие вопросы беременности

Последние недели беременности требуют от вас особой осторожности и внимания к вашему самочувствию
Температура
Вы уже свыклись, что во время всей беременности градусник показывает не менее 37, так продолжается и до самых родов.
Важно! Но резкое повышение температуры на 35 неделе беременности может сигнализировать о приближающихся родах. Прислушайтесь к своему организму, не участились ли схватки, что там происходит с выделениями, нет ли слизи?
Простуда на 35 неделе беременности
Повышенная температура может указывать и на простуду. На 35 неделе беременности такой исход может быть опасен.
Опасны все спутники простуды.
- Так, например, насморк чреват кислородным голоданием;
- Кашель, особенно спазматический, может спровоцировать отслоение плаценты, при диагнозе низкая плацента. При беременности 35 недель и постепенном опущении плода, при таком раскладе могут начаться преждевременные роды.
Главное лечение – это спокойствие, постельный режим и обильное питье, по возможности, вам стоит отказаться от лекарственных препаратов в пользу проверенных народных рецептов.
Секс
Секс на 35 неделе беременности нежелателен не столько по физиологическим показателям, сколько в целях гигиены. Шейка матки постепенно укорачивается, начинает отходить слизистая пробка и малыш остается практически незащищённым от различных возбудителей болезни.
Кстати! Если же вы решили не лишать себя радости от близости со своим партнером, то соблюдайте строгую гигиену и выбирайте удобную позу, прежде всего для вас и вашего малыша.
В данном случае идеально подходит поза с проникновением сзади. Избегайте грубых и глубоких проникновений, иначе они могут спровоцировать схватки на 35 неделе беременности.
Алкоголь на 35 неделе
Алкоголь при беременности противопоказан, обойтись без него можно, ваш организм, а главное, организм плода, только выиграет от таких ограничений.
А вот, такая распространенная между будущими мамами, тяга к пиву или вину имеет научное обоснование и не менее дельное предложение о замещении.
- Так, тяга к бокалу красного вина, объясняется вашим желанием поднять давление и настроение. Давление можно скорректировать чашечкой кофе или зеленого чая, а вот гормона удовольствия вдоволь в бананах или плиточке шоколада;
- Не менее интересный случай и с пивом пенным. На самом деле вашему организму нужен витамин В, которого в избытке в данном напитке. Скушайте орешков или яйца, похрустите морковкой и тайное желание пройдет.
Питание беременной на 35 неделе
Как и раньше, правильное питание играет важную роль. Сейчас организм ребенка совершенствуется, подготавливаясь к самостоятельной жизни. Поэтому необходимо, чтобы он получал достаточное количество питательных веществ.

Достичь этого можно и с помощью специальных витаминных комплексов для беременных. Но лучше скорректировать свой рацион. Сделать это помогут несколько правил:
- Меню должно быть разнообразным. Благодаря этому, в организм будут поступать все необходимые полезные вещества. Отсутствие разнообразия может привести к дефициту тех или иных компонентов.
- В рационе обязательно должен быть хлеб.
- Большую часть рациона нужно отдавать фруктам и овощам.
- Желательно ограничить употребление жареных блюд. Лучше употреблять тушеное или вареное.
- Организм все так же нуждается в кальции. Поэтому каждый день необходимо употреблять молоко или кисломолочные продукты.
- В ежедневном меню должно быть достаточное количество белка. Он содержится в мясе, орехах, яйцах. Употреблять эти продукты нужно минимум три раза в день.
- Многим женщинам на этом сроке очень хочется солененького. Такие блюда можно есть, но в умеренных количествах. Соль замедляет процесс выведения жидкости из организма, провоцируя тем самым появление отеков.
- Необходимо полностью исключить из своей жизни алкоголь. Это касается и крепких напитков, и слабоалкогольных.
- Не следует налегать на чипсы, сухарики, фаст-фуд, майонез и кетчуп. От этих продуктов нет никакой пользы, но они могут привести к большой прибавке в весе.
- Желательно убрать из меню копчености, консервы и другие подобные продукты. В них содержится большое количество консервантов, которые могут навредить ребенку.
- Следует ограничить количество сладостей. Их можно заменить сухофруктами. То же самое касается и булочек, кексов, пирожных.
- Кофе и черный чай лучше заменить зеленым. Этот напиток придаст бодрости и улучшит обмен веществ.
Что женщина должна знать о родах?
За две недели до родов бывают подготовительные или ложные схватки и другие признаки будущих родов. Организм женщины готовится к родам на двух последних неделях беременности. Уже размягчилось лонное сочленение, оно довольно болезненно при ощупывании. Лонное сочленение является передней стенкой таза, и, чтобы голова ребенка в родах преодолела это костяное кольцо, хрящевая часть лонного сочленения размягчается заранее. Мышцы таза и промежности тоже становятся более эластичными. Шейка матки размягчается и немного укорачивается, слегка раскрывается ее наружное кольцо. Это зрелая шейка. Подготовка тканей беременной к родам происходит под действием гормона эстриола. При полной готовности плода к родам в мозг женщины поступает сигнал — и начинаются настоящие, сильные схватки. Они довольно интенсивные, а главное — регулярные. Начинаются они с тянущих болей внизу живота, а затем охватывают весь живот и поясницу. Через минуту наступает передышка, а через 10–15 минут схватки возобновляются. В дальнейшем они становятся все интенсивнее и длительнее. При появлении регулярных схваток с интервалом в 10–15 минут надо срочно отправляться в родильный дом. При нерегулярных схватках, но с кровянистыми выделениями, отхождении или подтекании околоплодных вод тоже надо немедленно ехать в родильный дом. Пугаться не надо: ситуация знакома врачам-акушерам, но тянуть время ни в коем случае нельзя. Чтобы не было осложнений, лучше, посоветовавшись с лечащим врачом, госпитализироваться заранее — за день-два до предполагаемых родов.
Как уменьшить боль, когда начинаются схватки
На сегодняшний день существуют относительно безопасные способы избавить роженицу от сильной боли при родах. Однако многие врачи настороженно относятся к этим мероприятиям. Дело не только в риске побочных эффектов (который хоть и не велик, но все-таки существует), но и в том, что препараты могут привести к ослаблению родовых функций.
Если врач все же принимает решение о необходимости обезболивания, выбор отдается одной из групп средств:
1. Лекарственное обезболивание. Сюда входят различные анальгетики, принимаемые, в основном, перорально (запивая водой).
2. Эпидуральная анастезия. Обезболивающее вещество (лидокаин, ропелокаин и др.) доставляется под оболочку спинного мозга с помощью тонкой иглы, которую врач вводит между позвонками. Метод эффективный (после введения чувствительность ниже спины пропадает полностью), но из-за ряда нюансов его используют только в исключительных случаях. Например, в результате такой анестезии женщина уже не может эффективно тужиться, поэтому может потребоваться инструментальное вмешательство.
Предпочтительнее, когда роды проходят естественно, без медикаментозного вмешательства3.