Планирование беременности после замершей. Восстановление физического здоровья и психоэмоционального фона
Когда гистологические результаты готовы, следующим этапом планирования должно стать полное восстановление вашего физического и психологического здоровья. Дайте себе немного времени прийти в себя и отправляйтесь к грамотному доктору, который составит план обследования, а потом и курс лечения, если это потребуется.
Особенности диагностики женского организма после замершей беременности
Даже если причиной замершей беременности стал генетический сбой в тканях эмбриона, и со здоровьем пары все в порядке, медицинское обследование лучше пройти. Это поможет исключить скрытие заболевания и со спокойной душой приступить к зачатию малыша.
Обязательные исследования для супругов после замершей беременности при планировании:
- Осмотр гинеколога для женщины и андролога для мужчины. У пары возьмут мазки на микрофлору, проведут вешний осмотр, назначат дополнительные анализы и посоветую специалистов, которых нужно пройти. Мужчине могут назначить проведение спермограммы.
- Консультация эндокринолога. Нередко причиной замирания беременности, спонтанных выкидышей и различных патологий у плода являются нарушения работы щитовидной железы. Всем женщинам, планирующим беременность, стоит навестить эндокринолога и сдать тиреоидную гормональную панель (ТТГ, Т4, Т3).
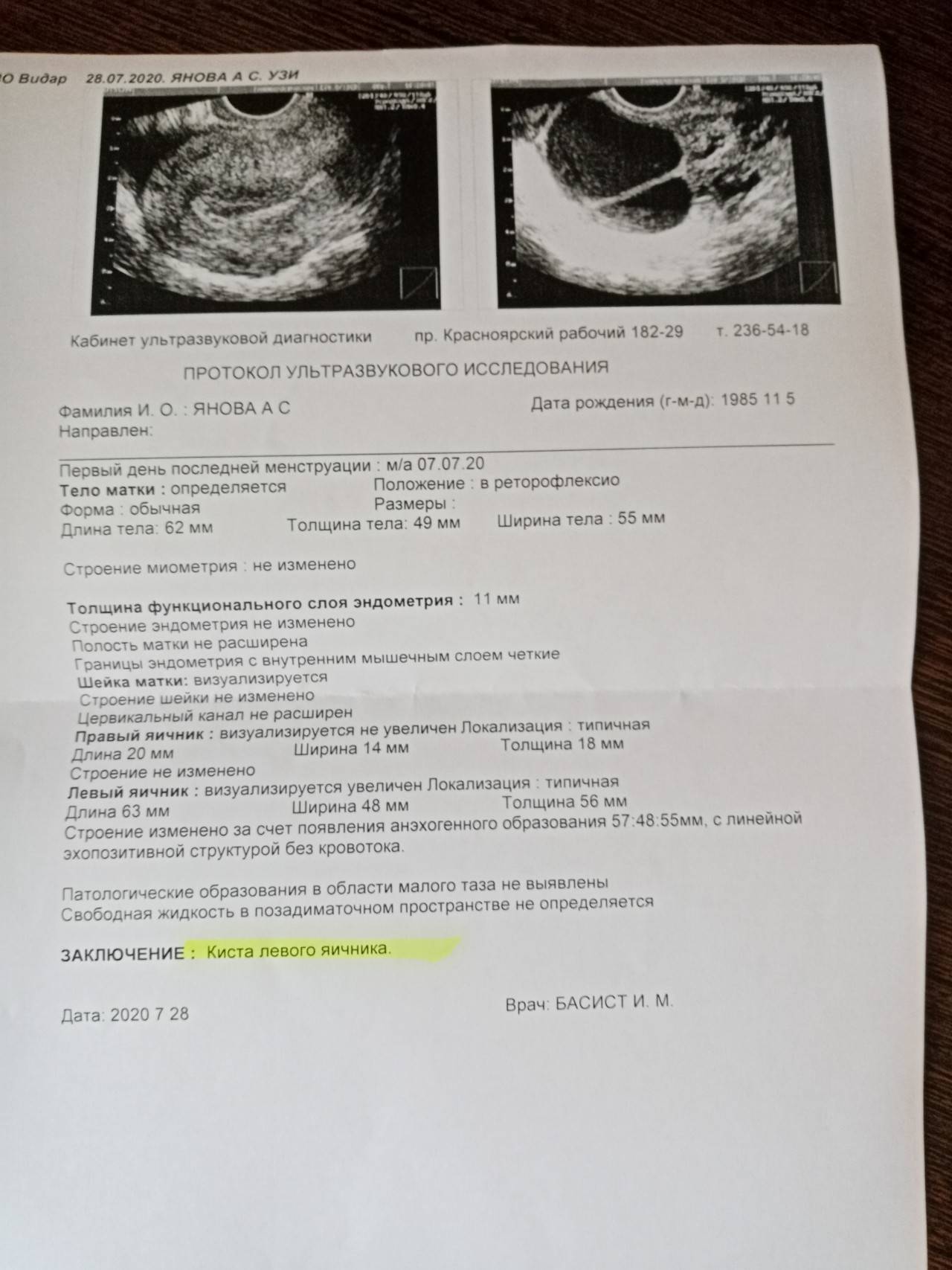
- Ультразвуковая диагностика репродуктивной системы женщины. У женщины с помощью УЗИ проверяют состояние матки: слой эндометрия, наличие остатков плодного яйца, а также гематометры. Если во время диагностики визуализируются сгустки крови и есть признаки патологического состояния матки, женщине проводят гистероскопию (осмотр матки с помощью эндоскопа).
- Консультация генетика. Если плод перестал развиваться через генетические нарушения, паре нужно обратиться за консультацией к семейному генетику. Врач установит, по какой причине это произошло: из-за плохого генофонда родителей или спонтанно.
- Консультация терапевта. Женщине следует сдать общий анализ крови и мочи, биохимический анализ крови и другие анализы, которые назначит терапевт. Такое обследование направлено на диагностику скрытых хронических заболеваний.
- Консультация иммунолога. Если у женщины обнаружены заболевания инфекционного характера, которые плохо поддаются лечению, она направляется к иммунологу.
Какие назначаются анализы при планировании беременности после замершей беременности
Медосмотр пары, конечно же, будет сопровождаться сдачей некоторых анализов, что поможет установить причину замирания беременности. Перечень анализов, которые нужно сдать женщине может отличаться в зависимости от анамнеза, но в основном он состоит из таких пунктов:
- Вагинальный мазок на флору и бак посев. Половые инфекции и грибки влияют на течение беременности и могут вызывать пороки развития плода, что оканчивается выкидышем или замиранием.
- Общий анализ крови, ПАП-тест на торч-инфекции, тест на резус-конфликт супругов. Такое комплексное обследование поможет установить состояние здоровья пары и определить совместимость их группы и резус-фактора крови.
- Анализ для определения гормонального фона репродуктивной системы и щитовидной железы. Гормональная панель, которую нужно проверить, включает пролактин, ЛГ, ФСГ, прогестерон, тестостерон, ТТГ. Дисбаланс этих гормонов мешает женщине забеременеть и выносить малыша.
- Хромосомный анализ крови. Диагностика генетических нарушений проводится не только женщинам после замершей беременности, но и дамам в возрасте более 35 лет. По результатам анализов генетик рассчитывает риск повторных проблем с развитием плода.

Как обрести душевный покой после замершей беременности
Диагностика и лечение заболевания, которое стало причиной замершей беременности, является лишь одной стороной медали этой ситуации. Если улучшение физического здоровья ложится на плечи врачей, то восстановление психологического состояния остается за женщиной. Конечно же, поддержка родных людей и любимое занятие помогает отвлечься от плохих мыслей, но не каждая женщина в состоянии справиться с этим без помощи психологов. Часто, страх заново оказаться в такой ситуации на психологическом уровне блокирует детородную функцию женщины.
Если вы чувствуете потребность в психологической помощи, обязательно обращайтесь к психологу. Он поможет вам принять эту проблему и избавиться от чувства собственной вины и страха за будущую беременность.

Причины замершей беременности
Причины и механизмы остановки развития плода окончательно не ясны. Непосредственно к причинам неразвивающейся беременности относят:
- Генетические и хромосомные аномалии эмбриона;
- Структурные и функциональные состояния эндометрия (слизистой оболочки матки), неполноценность и неспособность его обеспечить процессы развития беременности: хронический аутоиммунный эндометрит с развитием синдрома восстановительно-пластической недостаточности («тонкий» эндометрий);
- Нарушения свёртывающей системы крови – наследственные тромбофилии и антифосфолипидный синдром, гипергомоцистеинемия;
- Нарушение анатомии половых органов – врожденные дефекты матки, субмукозная миома, внутриматочные синехии (спайки), истмико-цервикальная недостаточность;
- Другие причины, требующие углубленного обследования иммунитета.
Причины замершей беременности?
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
- Генетические патологии. Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
- Инфекции. Замершая беременность также нередко может случиться из-за наличия инфекционных заболеваний, так как в период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. Особенно опасными для этого периода считаются ТORCH-инфекции, к которым относятся краснуха, цитомегаловирус, герпес и токсоплазмоз. Наибольшую опасность для плода представляет первая «встреча» матери с инфекцией в уже беременном состоянии. Поэтому при постановке на учет беременным настоятельно рекомендуют пройти обследование на такие виды инфекций. Даже, казалось бы, такие простые и привычные заболевания, как грипп или ОРВИ могут стать причиной патологии, особенно на ранних сроках, когда у плода формируются жизненно важные органы. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
- Гормональные нарушения. Гормональный баланс крайне важен для нормального вынашивания ребенка. Поэтому при недостатке прогестерона или избытке мужских гормонов (андрогенов) существенно повышается вероятность невынашивания ребенка. Любые гормональные сбои рекомендуется пролечить еще до наступления беременности.
- Антифосфолипидный синдром. Из-за них же может снижаться образование плацентарных сосудов или их закупорка, что приводит к нарушению получения плодом необходимого питания.
- Тератозооспермия. Эта причина замершей беременности связана с патологиями в семенной жидкости мужчины. При тератозооспермии сперматозоиды имеют неправильное строение, поэтому оплодотворение такой клеткой приводит к аномалиям развития эмбриона.
- Образ жизни. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
- Другие факторы. Замирание беременности может произойти также из-за резкой смены климата, наличия в анамнезе абортов (особенно если их было несколько).
В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.
Почему так происходит
Замершей беременностью называют процесс, при котором плод внутри матки перестает развиваться на сроке, не превышающем 28 недель. В основном это случается еще до 12 недели беременности.
Способствовать такому могут многие причины. При этом каких-либо симптомов обычно беременная не наблюдает. Указать на то, что плод перестал развиваться, могут следующие состояния:
- резкое прекращение токсикоза (читайте статью Токсикоз на ранних сроках беременности>>>);
- появление кровянистых и других нехарактерных выделений;
- общая слабость организма;
- падение базальной температуры (какой она должна быть в норме? Узнайте из статьи Базальная температура при беременности на ранних сроках>>>);
- тянущие боли внизу живота;
- прекращение шевеления плода на более поздних сроках.
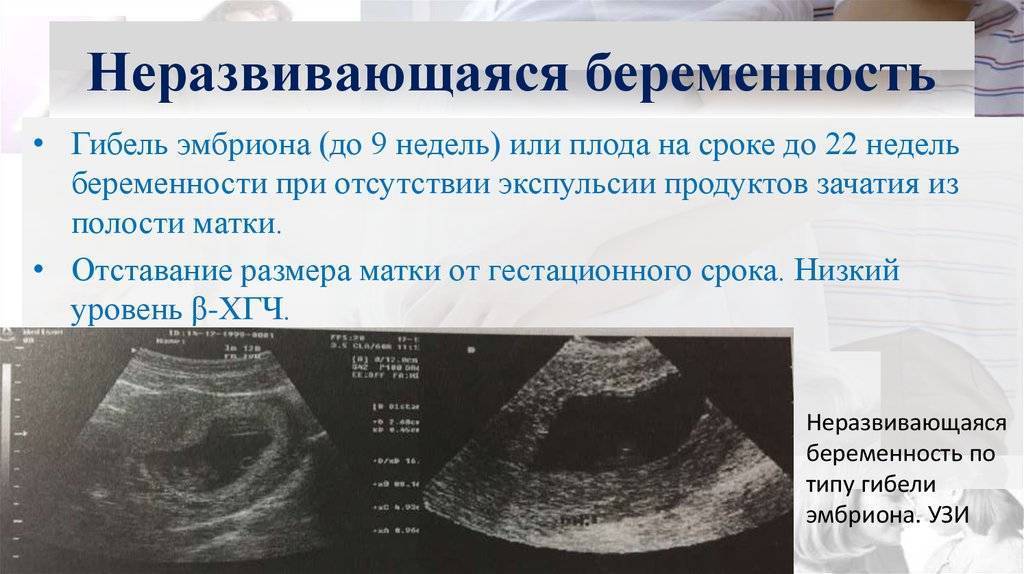
Также, во время осмотра, врач может обратить внимание на несоответствие размера матки с определенным сроком беременности и назначит ультразвуковое исследование, которое сможет прояснить ситуацию. Почему так происходит, иногда не могут сказать даже медики
Однако они выделили определенные факторы, способные привести к патологии. К ним относят:
Почему так происходит, иногда не могут сказать даже медики. Однако они выделили определенные факторы, способные привести к патологии. К ним относят:
- Генетические проблемы;
Различные отклонения в хромосомах могут способствовать тому, что плод, еще до 8 недели беременности, погибает. Именно с этим связывают почти 70% всех случаев.
О том, что происходит на этом сроке, читайте в статье 8 неделя беременности>>>.
- Гормональная недостаточность;
В таком случае эмбрион погибает из-за избытка мужских половых гормонов или недостаточного количества гормона беременности прогестерона.
Важно! Поэтому, еще на этапе планирования, будущим мамам рекомендуют пройти исследование на определение гормонального фона. Назначить подобное исследование гинеколог может и после зачатия
Это необходимо для того, чтобы, в случае выявления отклонения, назначить женщине медикаменты, которые помогут выносить малыша
Назначить подобное исследование гинеколог может и после зачатия. Это необходимо для того, чтобы, в случае выявления отклонения, назначить женщине медикаменты, которые помогут выносить малыша.
- Инфекции;
После формирования плаценты, она начинает защитить эмбрион от действия вирусов и антител. Однако, есть целый ряд вирусов, перед которыми плодные оболочки и плацента оказываются бессильными.
Это, к примеру, цитомегаловирус, краснуха или даже грипп (читайте статью по теме: Простуда при беременности>>>).
- Антифосфолипидный синдром, который способен спровоцировать нарушение процесса свертываемости крови;
- Очень тесная одежда, длительное пребывание за компьютером, вредные привычки и т. д., также могут стать причиной.
Какой бы не была причина, стоит дать себе время на восстановление после замершей беременности.
Основные причины неразвивающейся беременности
1. Серьезную роль здесь может играть генетический фактор, когда зародыш появляется при слишком большом количестве хромосом. Приводить к подобным хромосомным аномалиям могут курение, хронический стресс женского организма, неблагоприятные экологические условия, использование наркотиков и другие факторы.
При формировании генетически неполноценного эмбриона природной реакцией женского организма становятся попытки избавления от него. Такая ситуация и приводит к появлению неразвивающейся беременности.
2. Воздействие инфекции – хронической либо острой, бактериальной либо вирусной.
Возможны три причины инфицирования плодного яйца:
• Хроническое воспаление слизистой полости матки.
• Грибковые поражения влагалища, бактериальный вагиноз и прочие воспаления.
• Даже на фоне обычного ОРЗ сохраняется вероятность проникновения микробов с кровотоком через плацентарный барьер к плоду.
Если инфицирование происходит на ранних сроках беременности, то эмбрион перестает развиваться и погибает.
3. Эндокринные факторы. В их числе следует назвать повышенный уровень выработки гормона, стимулирующего, в свою очередь, выработку молока, а также половых гормонов, дефицит массы тела либо ожирения, нарушение функции щитовидной железы.
Любая из эндокринных патологий провоцирует дефицит в яичнике вещества, вырабатывающего гормон, необходимый для подготовки женского организма к беременности. В результате недостатка данного гормона для эмбриона не обеспечивается должный уровень питательных веществ с материнской кровью. Из-за отсутствия достаточного количества питательных веществ эмбрион погибает.
4. Неправильный образ жизни. Нередко провоцировать замершую беременность могут перенапряжения и стрессы в жизни женщины. Вряд ли ребенку пойдёт на пользу то, что будущая мама весь свой день проводит в душном помещении, вставая со стула лишь ради чашки кофе и питаясь едой быстрого приготовления.
Результатом такого пренебрежительного отношения к своей беременности могут оказаться разные осложнения, среди которых ранняя отслойка плаценты либо повышенный тонус матки. Оба подобных состояния приводят к нарушению кровотока, из-за чего ребенок испытывает серьезный недостаток поступления кислорода и необходимых питательных веществ.
Приходится признавать, что замершая беременность в абсолютном большинстве случаев обусловлена неудачным стечением различных обстоятельств.
Симптомы и признаки замершей беременности

Замершая или регрессивная беременность – это опасная патология, во время которой плод в матке беременной женщины просто прекращает развиваться. Данное явление завершается прекращением беременности. К огромному сожалению, с таким патологическим состоянием сталкивается практически каждая 5 женщина, что говорит о высокой частотности патологии.
Согласно статистике, приблизительно в 8 из 10 случаев замирание беременности фиксируется на ранних сроках. Есть вероятность, что показатели могут быть существенно выше, поскольку задержка на нескольких дней месячных не является серьезной проблемой. По прошествию нескольких дней у женщины могут начаться месячные более обильно, чем обычно. Как правило, такая ситуация абсолютно не вызывает подозрение, и женщина могла не догадываться, что была беременна.
Иногда замирание развитие плода происходит тогда, когда будущая мама знает о своем интересном положении. В какой-то период эмбрион просто перестает развиваться и расти – это приводит к его смерти. При этом он может не выходить из полости женской матки, а оставаться в ней. В данной ситуации патология носит название «несостоявшийся выкидыш».
Прекращение развитие эмбриона возможно в любой период вплоть до двадцать восьмой недели. В истории медицины зафиксированы случаи, когда замирание беременности происходило на поздних сроках. Самая высокая вероятность появления патологии приходится именно на 1 триместр.
Кроме этого, существуют периоды, когда риск замирания беременности наиболее высок – 3-4, 8-10, 16-18 неделя. Согласно статистике, эти сроки считаются самыми критическими для развития эмбриона. Независимо от того, в каком периоде происходит остановка развития ребенка, женщины могут наблюдать схожую клиническую картину. Ключевыми факторами, которые говорят о замирании беременности, являются:
- общая слабость;
- высокая температуры тела, а также озноб;
- появление из влагалища кровянистых выделений;
- исчезновение симптомов токсикоза;
- резкие и тянущие болезненные ощущения в животе, в нижней части;
- начиная со 2 триместра могут перестать ощущаться шевеления ребенка;
- прекращение изменений молочных желез.
Как правило, патология остается незамеченной несмотря на то, что существуют ряд отличительных признаков, говорящих про замирание беременности. На протяжении некоторого времени после того, как развитие эмбриона остановилось, уровень ХГЧ (гормон беременных), а также базальная температура продолжают свидетельствовать о нормальном течении беременности. Поэтому женщины узнают о проблеме только на плановом УЗИ или приеме гинеколога.
Психологическое восстановление
Физические здоровье лишь одна сторона. Важна еще психологическая готовность женщины к следующей беременности. Организм может восстановиться за полгода, а женщине еще бывает страшно даже думать о следующей беременности. В этом случае уместно обратиться к психологу, который поможет правильно пережить потрясение. Что чувствует она после случившегося по настоящему может понять лишь тот, кто тоже испытал это несчастье. Но, все же, не стоит замыкаться в себе
Важно проговаривать произошедшее вслух — большинству женщин это помогает
Не в коем случае нельзя внушать себе комплекс вины. В этот период очень важна поддержка близких. Нужно постараться снова вернуться к обычной жизни через окружение себя приятными заботами и развлечениями: слушать любимую музыку, общаться с друзьями, смотреть позитивные фильмы. Достаточное время уделять сну и отдыху, не переутомляться.

Хорошо заняться спортом, йогой, фитнесом (через пару недель после чистки). С течением времени забудется горечь неудачной попытки. Время залечит раны. Наступит момент и женщина снова почувствует в себе силы, чтобы начать бороться дальше за свое счастье стать матерью. И тогда нужно идти в клинику сдавать анализы, чтобы выяснить почему произошла трагедия. Это будет следующим этапом в подготовке к следующей беременности.
Симптомы замершей беременности
Чаще всего развитие эмбриона прекращается в первом триместре, и выкидыш начинается до того, как женщина замечает изменения в самочувствии. Иногда это обнаруживают во время планового УЗИ.
Если плод перестает развиваться на сроке до 12 недель, могут появиться следующие признаки:
- Матка перестает увеличиваться в размерах.
- Исчезают симптомы токсикоза, характерные для этого периода: пропадает тошнота, рвота, реакция на запахи.
- Если выкидыш не начинается дольше трех недель после гибели плода, появляются признаки интоксикации: слабость, головокружение, повышение температуры тела, женщина может постоянно мерзнуть.
В редких случаях рост плода прекращается во втором триместре, и тогда его шевеления не начинаются даже после 20 недели или прекращаются, грудь перестает набухать и становится менее чувствительной. Иногда у женщины появляется молоко.
Если плод погибает в третьем триместре, признаки замершей беременности могут появиться только через 2-6 недель. Это боли в пояснице и внизу живота, кровянистые выделения, выкидыш³.
 Боль внизу живота во время беременности — тревожный симптом, который может быть признаком замирания беременности. Фото: leszekglasner / Depositphotos
Боль внизу живота во время беременности — тревожный симптом, который может быть признаком замирания беременности. Фото: leszekglasner / Depositphotos
Признаки выкидыша
Если плод погибает и начинается выкидыш, могут появляться следующие симптомы:
- кровянистые выделения;
- тянущая боль внизу живота и в пояснице;
- температура тела выше 37,5°C;
- общее недомогание.
Все эти признаки необязательно указывают на выкидыш. Например, высокая температура может быть связана с простудой, а плохое самочувствие, недомогание — с усталостью или токсикозом. Даже кровянистые выделения не всегда заканчиваются потерей плода. Это происходит в 12-57% случаев.
Когда происходит выкидыш, кровотечение постепенно усиливается. Вместе с кровью могут выходить большие сгустки. Боли внизу живота становятся сильнее. Они могут быть тянущими, приступообразными, похожими на схватки или на сильную менструальную боль. При этих симптомах нужно вызывать скорую помощь. Кровотечение опасно и может угрожать жизни матери.
Выкидыш может по-разному ощущаться на разных сроках беременности. Если срок всего несколько недель, боль и кровотечение могут быть не слишком сильными. Чем больше срок, тем тяжелее происходит выкидыш, тем опаснее он для жизни женщины.
Важно!
Во время беременности, особенно в ее первом триместре важно внимательно относиться к своему самочувствию и обращаться к врачу сразу же, если появляются тревожные признаки. При этом важно помнить, что даже тревожные симптомы не всегда означают потерю плода
Причины и факторы риска замирания беременности
Как и почему происходит прекращение развития беременности, окончательно не изучено. Гинекологи называют 5 групп состояний, мешающих нормальной гестации:
- патологии половых органов женщины;
- аномалии плода (генетические, хромосомные);
- патологические состояния эндометрия;
- нарушения гемостаза (свертывания крови – тромбофилия, антифосфолипидный синдром);
- другие причины.
Перечисляя анатомические нарушения в строении половых органов, акушеры-гинекологи чаще указывают на различные дефекты матки (двурогая, удвоенная, седловидная, с внутренней перегородкой). Врожденные дефекты чаще приводят к прерыванию беременности на поздних сроках и преждевременным родам. Приобретенные патологии включают с себя подслизистые миомы, патологии шейки и синехии (спайки) внутри матки. При анатомических нарушениях со стороны женщины прерывание беременности чаще связано с:
- имплантацией плодного яйца вблизи миоматозного узла;
- недостаточным кровоснабжением эндометрия;
- хроническим воспалением эндометрия;
- истмико-цервикальной недостаточностью (раскрытие шейки во 2 триместре).
Генетические аномалии эмбриона – одна из самых частых причин «замирания» в первом триместре. Акушеры-гинекологи предупреждают, что сохранение беременности при впервые возникшей угрозе прерывания на малых сроках не всегда целесообразно, так как плод может быть нежизнеспособен. Напротив, при установленном диагнозе невынашивание генетические проблемы выявляются практически в 2 раза реже. Поэтому женщинам с очередным эпизодом самопроизвольного аборта рекомендуют терапию для сохранения беременности.
Среди частных генетических аномалий, приводящих к ЗБ – трисомия, удвоение количества генетической информации, нарушения в структуре хромосом. Известные варианты трисомии – синдромы Дауна, Эдвардса, Патау не всегда приводят к гибели малыша. Чаще плод продолжает развиваться и рождается жизнеспособным. Вероятность развития генетической аномалии у малыша чаще связывают с возрастом матери.
Различные патологические изменения внутреннего слоя матки – эндометрия тоже становятся причиной ЗБ. Репродуктологи считают, что этот фактор «виноват» в 70% неудач при методике ЭКО. К этой группе причин относят хроническое аутоиммунное воспаление и атрофические процессы в эндометрии. При таких состояниях страдает имплантация и питание плодного яйца.
Нарушения в работе свертывающей системе крови тоже могут привести к замиранию беременности. Чаще у таких женщин диагностируют так называемый антифосфолипидный синдром (АФС). В организме женщины образуются антитела к веществам мембран клеток (фосфолипидам). Причины этого состояния окончательно не изучены, гинекологи связывают возникновение АФС с инфекционными, аутоиммунными и другими воспалительными заболеваниями. Они указывают, что антитела встречаются в крови 30-40% пациенток с диагнозом: привычное невынашивание. Для сравнения, в целом в популяции их обнаруживают у 2-4% лиц. Наибольшее значение имеют следующие антитела: волчаночный антикоагулянт, антитела к кардиолипину, β2-гликопротеину-1, протромбину, аннексину, фосфатидилэтаноламину и фосфатидилинозитолу.
Но бывают и случаи, когда стандартные обследования не позволяют установить причину замирания плода. Предполагают связь с такими состояниями, как:
- нарушения фолатного обмена (фолиевая кислота, необходимая для правильного формирования органов плода не усваивается при поступлении с пищей или обычными препаратами);
- аномальная, чрезмерная активность иммунных клеток натуральных киллеров (NK-клеток);
- несовместимость партнеров по комплексу гистосовместимости (HLA);
- присутствие в организме женщины специфических антиотцовских цитотоксических, антиидиотипических антител.