Содержание
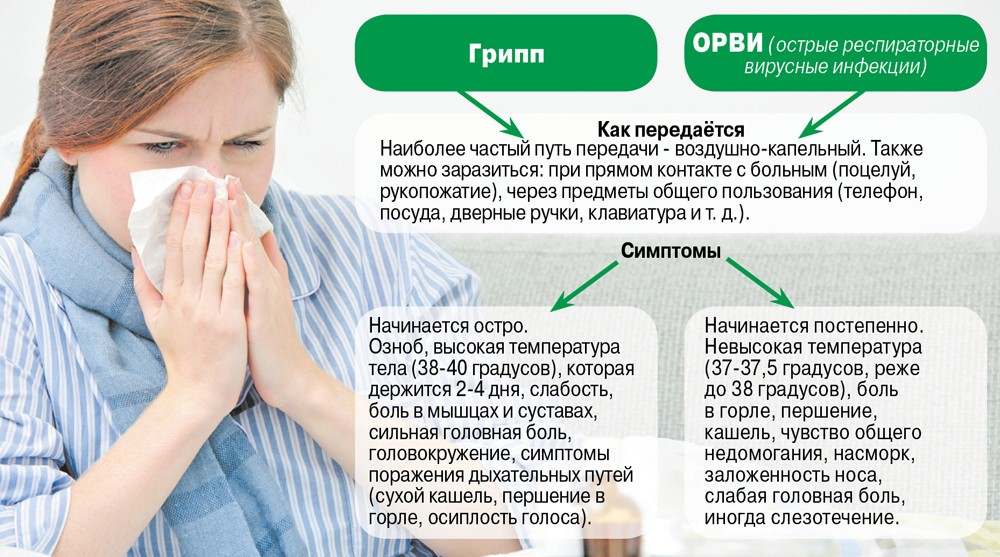
Боли в суставах у малышей грудного возраста встречаются гораздо реже, чем у старших детей. Это связано с тем, что патологии, которые являются причинами заболеваний и хронических воспалений суставов и мышц в ногах и руках, часто возникают по мере роста костного аппарата.
Сустав – это подвижное соединение двух костей. Кости фиксируются на месте связками (тканевыми образованиями), а крепятся к мышцам сухожилиями. Боль в любой из этих частей относят к суставной патологии.
Причины боли в суставах ног у ребенка могут самыми разнообразными:
- вывихи, растяжение связок и прочие травмы. Если малыш после падения жалуется на боль, а травмированная конечность стала опухать, появилось покраснение на месте ушиба, то следует немедленно обратиться к детскому травматологу. Как правило, такие травмы лечатся довольно легко и при условии соблюдения всех назначений врача проходят бесследно;
- воспаление поперечно-полосатой мускулатуры (миозит). Кроме резких болевых ощущений, также сопровождается повышением температуры тела и покраснением кожи над очагом воспаления. Основной причиной заболевания является переохлаждение. Миозит бывает острый и хронический. При соблюдении всех предписаний врача данное заболевание излечивается;
- хронические боли могут быть симптомом развития опухолевых процессов в костях и суставах. Следует пройти полное обследование, чтобы исключить данную патологию. Стоит отметить, что при рано начатом лечении прогноз благоприятный;
- артриты (воспалительные процессы) и артрозы (дегенеративно-дистрофические процессы). Чаще всего поражаются ноги и стопы. Если у ребенка поражен один сустав, то врачи называют заболевание моноартритом, если болезненные ощущения наблюдаются в нескольких соединениях, то говорят о полиартрите. Согласно проведенным исследованиям, артриту чаще подвержены мальчики в возрасте до 8 лет.
Как определяется диагноз при шишке на шее?
Врач проводит физический осмотр – в ходе него оценивается расположение опухоли, ее размер, форма, структура, болезненность и подвижность. Он также исследует внешний вид и состояние кожи, окружающей опухоль.
Обследование включает в себя подробное собеседование, в ходе которого врач спросит, когда изменение стало заметно, предшествовала ли появлению опухоли инфекция, есть ли дополнительные симптомы, такие как лихорадка и т. д.
Также врач осмотрит состояние полости рта — оценит степень покраснения в горле, состояние миндалин и зубов, а также воспалительные изменения в полости рта
Ему также важно знать, как выглядят лимфатические узлы в других частях тела
Часто достаточно тщательного анамнеза и пальпации узелка, чтобы определить, по каким причинам он появился — таким способом, например, можно диагностировать лимфаденит, а у детей — врожденные кисты. Однако во многих других случаях необходимы дополнительные тесты: ультразвуковое сканирование шеи, чтобы оценить, является ли новообразование кистой — опухолью, заполненной жидкостью, и изучить изменения в лимфатических узлах.
Ультразвуковое сканирование
Если узелок расположен в надключичной области, проводится рентген грудной клетки, поскольку узелки в этой области могут быть связаны с онкологическими заболеваниями.
Иногда необходима тонкоигольная биопсия узелка, позволяющая выявить раковые клетки. Также могут быть частью диагностики, в зависимости от причины опухоли, которую подозревает врач, лабораторные тесты.
Чаще всего проводятся следующие анализы:
- морфология;
- тест CRP, который поможет оценить, является ли это поражение воспалительным или опухолевым;
- мазок из горла на стрептококки;
- серологический тест на мононуклеоз, цитомегаловирус, токсоплазмоз или бруцеллез.
Лечение
Своевременно начатая правильная терапия при отите позволяет избавиться от заболевания в короткие сроки и не допустить развития осложнений.
В большинстве случаев для лечения отита достаточно консервативного лечения. Ребенку в обязательном порядке назначают антибиотикотерапию. Продолжительность курса лечения определяет врач (в среднем это 5-7 дней). Помимо антибиотиков назначают сосудосуживающие препараты (капли в нос). Это делается для восстановления проходимости слуховой трубы.
В качестве местных средств при отите у детей используют:
- При катаральном отите для улучшения кровообращения в очаге воспаления применяют тепло (прогревание уха синей лампой), водочные компрессы, ватные турундочки с ушными каплями.
- При гнойном отите применяют антибиотики (после очистки уха от гноя и обработки его дезинфицирующим раствором). Помимо этого показано проведение физиотерапии (лазерное излучение, УФО, УВЧ).
Средняя продолжительность лечения гнойного отита составляет не менее двух недель, катаральный отит при отсутствии осложнений можно вылечить за неделю.
В случае прогрессирования заболевания и развития осложнений показано проведение хирургического лечения отита в условиях стационара.
Что нельзя делать при отите
Следует помнить, что если температура тела поднимается выше 38 градусов, то проведение любых физиопроцедур (ингаляции, согревающие компрессы и так далее) категорически запрещено, так как это может привести к дальнейшему ухудшению состояния ребенка.
Также под запретом находится борный спирт, который в прошлые годы активно применялся для лечения отита. Дало в том, что его применение может вызвать ожог барабанной перепонки, что может привести к неблагоприятным последствиям для здоровья пациента.
Если из уха ребенка начал выделяться гной, не стоит пытаться делать глубокую очистку уха ватными палочками, так как терапевтического эффекта эта процедура не дает, но может травмировать барабанную перепонку.
Следует помнить, что отсутствие лечения, так же как и самолечение могут привести к развитию целого ряда осложнений (хронический отит, острый мастоидит, ухудшение слуха). Поэтому при первых признаках отита необходимо немедленно показать ребенка врачу!
Запись на консультацию к врачу-оториноларингологу по телефону: 216-15-13
Как избавиться от «холки» на шее сзади косметологическими средствами
Криолиполиз. Процедура, при которой жировая складка вакуумом втягивается в специальную насадку, где охлаждается. Всего за 40 минут низкие температуры эффективно разрушают жировые клетки.
Ударно-волновая терапия. Низкочастотный звук ускоряет распад жиров. Одновременно он стимулирует кровообращение и лимфоток, что способствует удалению продуктов распада и быстрому эффекту.
Липолитики. Это расщепляющие жир препараты, которые хирург при помощи шприца вводит в проблемные зону.
Чтобы убрать загривок на шее у женщин и мужчин без операции, мы в «Платинентал» применяем препарат «Акваликс», эффект которого сопоставим с липосакцией.
Препарат сделан на основе дезоксихолевой кислоты, которая по составу и действию напоминают желчь человека и при правильном введении абсолютно безопасен. Результат заметен уже через полчаса. В зависимости от размера жирового горба на шее, может потребоваться от 2 до 5 процедур по 10 минут каждая.
Меры профилактики
Чтобы родители не задавались вопросом о том, что делать, когда у ребенка заболит шея, необходимо предусмотреть все меры для профилактики подобного явления.
Защитить детский организм от менингита, инфекционных заболеваний, вызывающих осложнения, можно с помощью вакцины.

Предотвратить попадание в организм бактерий, вирусов и грибков удастся, если придерживаться правил личной гигиены, рационально готовить еду, поддавая ее достаточной термической обработке. Специалисты рекомендуют включать в рацион жирную рыбу, употреблять только бутилированную или профильтрованную воду.
Также нужно закаляться, избегать переохлаждения, заниматься физическими нагрузками, насыщать организм витаминами и минералами, необходимыми для правильного развития.

Йога, фитнес, лечебная физкультура — достаточно эффективные методы профилактики остеохондроза. Главное при этом — регулярность занятий. Упражнения должны быть направлены на укрепление мышечного корсета шеи, брюшного пресса, восстановление функциональности позвоночника. Перед занятиями спортом нужно делать разминку и растягивание мышц.
Для ребенка рекомендуют приобретать ортопедические матрас и подушку, как и портфель для школьника. Его корпус должен быть жестким, но гибким, защищая сзади ребенка от давления на спину.
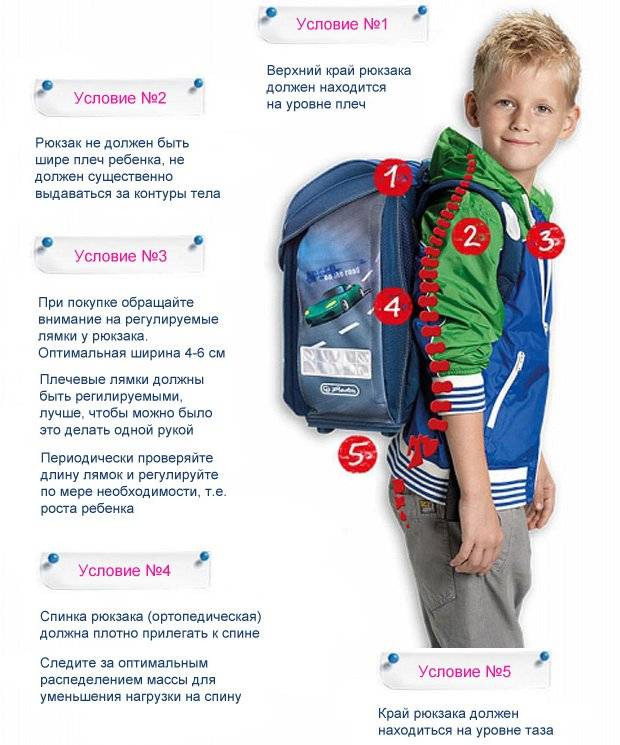
Тяжести лучше не поднимать. А если избежать такой манипуляции невозможно, делать это необходимо правильно. Спину следует держать ровно и не носить тяжелое перед собой.
 Watch this video on YouTube
Watch this video on YouTube
Длительное сидение за столом, работу за компьютером каждый час необходимо прерывать на 10–15 минут. В это время лучше всего размять шейные позвонки и плечи. Для этого достаточно совершать движения головой вперед, назад и по бокам.
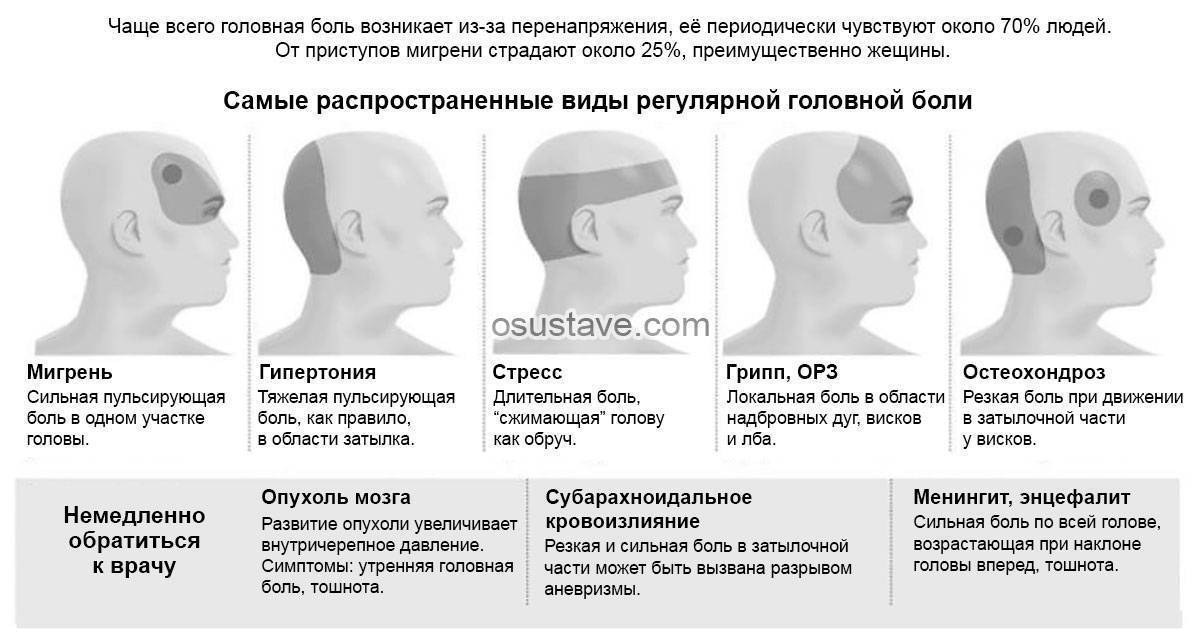
Почему болит шея?
Причины, по которым может болеть шея, довольно разнообразны. Наиболее часто боль в шее объясняется одной из следующих причин:
- длительное нахождение в неправильной позе, например, сон в неудобном положении, или работа, при которой приходится долгое время сохранять одинаковое положение головы. У офисных работников довольно часто становится причиной боли в шее неправильное положение монитора на рабочем столе;
- длительные физические нагрузки;
- стрессы, депрессии, чувство тревоги;
- травмы и растяжения;
- неправильная осанка;
- переохлаждение шейных мышц. В народе до сих пор в этом случае говорят: «шею продуло». Сквозняк – устойчивый поток холодного воздуха – приводит к местному ухудшению кровоснабжения, в результате чего в шее появляется ноющая боль.
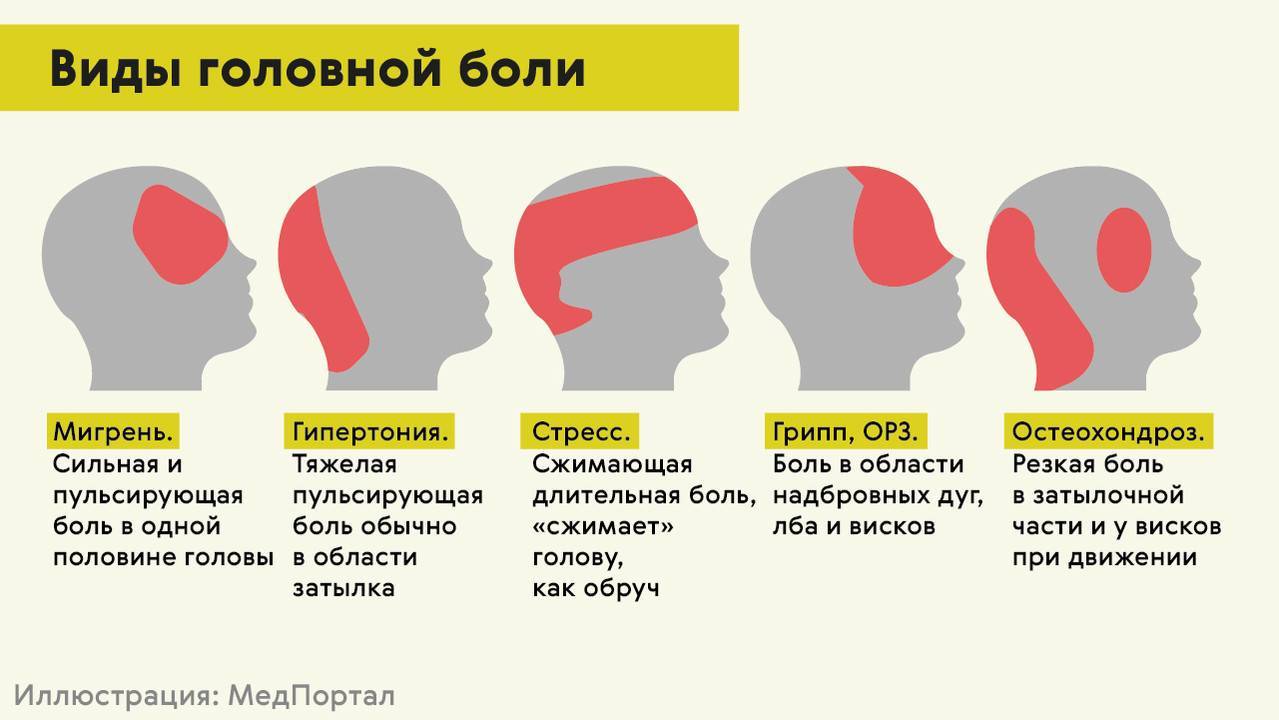
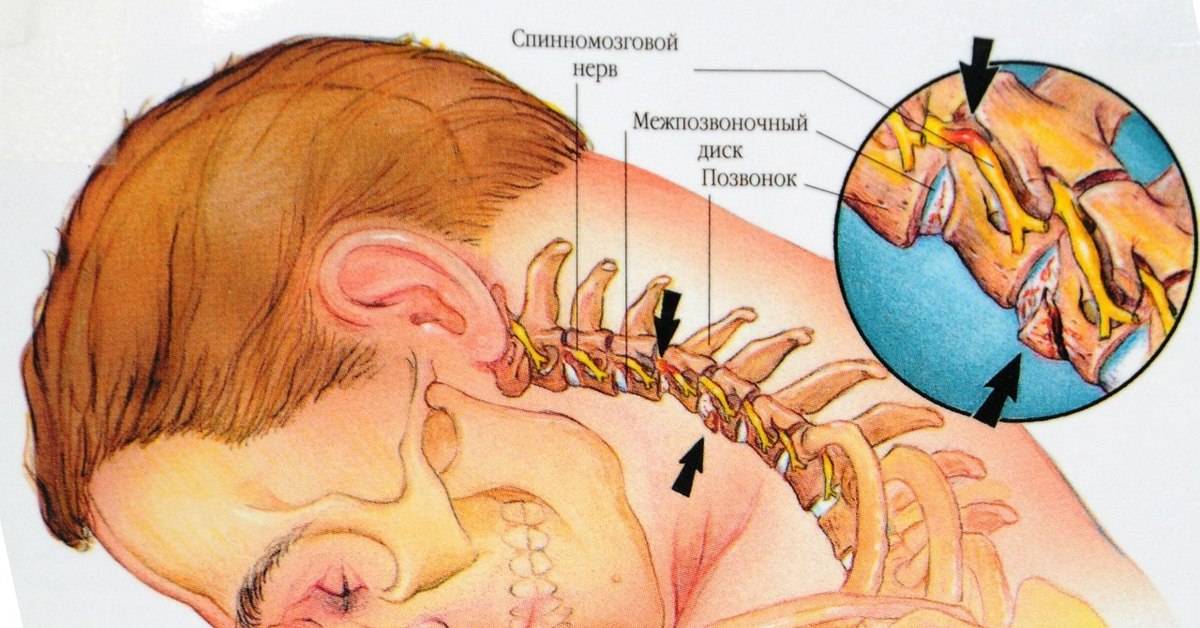
- Наиболее частой причиной боли в шее является остеохондроз. Это группа заболеваний, характеризующаяся ухудшением свойств хрящевой ткани позвоночника, в основном, из-за возрастных изменений организма или травматических последствий. Шейный остеохондроз часто становится причиной не только боли в шее, но и головных болей. Грозным осложнением шейного остеохондроза является появление межпозвоночных грыж. Межпозвоночная грыжа – это выпячивание части межпозвоночного диска. При этом происходит сдавливание нервных волокон, что вызывает усиление боли при нагрузке или в статичном положении. При межпозвоночной грыже шейного отдела позвоночника боль иррадиирует в руки. Могут неметь кончики пальцев.
Боли в шее могут быть вызвана и другими причинами, в том числе – некоторыми серьезными заболеваниями, требующими неотложного лечения. Например, боль в шее и ограничение движений головы наблюдаются при менингите, сосудистых, инфекционных и онкологических заболеваниях, травмах шейного отдела позвоночника, при иммунных нарушениях (ревматоидный артрит, анкилозирующий спондилит, артриты при воспалительных заболеваниях кишечника), а также различных заболеваниях внутренних органов.
Шишка на шее и проблемы со щитовидной железой
Шишки в передней части шеи чаще всего оказываются аденомами щитовидной железы. Их причина — заболевание щитовидки в анамнезе, а также генетическая предрасположенность или чрезмерное воздействие ионизирующего излучения.
Аденома щитовидной железы
Они могут быть маленькими, пальпируемыми, появляться по отдельности или большими группами. Эти изменения мягкие, однако могут беспокоить и сопровождаться дискомфортом, давлением, вызывать охриплость или изменение тембра голоса, а когда они значительны — также отмечаются проблемы с глотанием и одышкой.
Шишки в передней части шеи также могут быть симптомом увеличения щитовидной железы, нетоксичного зоба, подострого тиреоидита или рака щитовидной железы, поэтому всегда необходима тщательная диагностика.
Головная боль у младенцев
Частые головные боли у ребенка могут возникнуть и в том возрасте, когда малыш еще не способен пожаловаться на них. О том, что младенца беспокоят головные боли, родители могут догадаться по сопутствующим симптомам. Болевые приступы могут сопровождаться рвотой, тошнотой, температурой, расстройствами пищеварения. У младенцев младше 6 месяцев это может оказаться реакцией на молочные прорастающие зубы. В этом случае возможны раздражительность, сильный плач, нарушения сна.
Современная медицина предлагает множество лекарственных препаратов, снимающих боли на стадии прорезывания зубок. Как правило, эти средства содержат бензокаин или лидокаин. Однако родителям не стоит назначать лечение самостоятельно, обязательно следует обратиться к педиатру.
Увеличение лимфоузлов у грудных детей
До двенадцати месяцев у малышей можно определить узлы на затылке – заднешейные узлы. Отлично определяется лимфатическая система и под нижней челюстью. Располагая пальцы перпендикулярно, врач пальпирует их.
Образования считаются здоровыми, если их величина составляет три-пять миллиметров. Признак наличия инфекции с рождения превышающий размер. Это могут быть врожденные кисты. Формируются они в эмбриональный период. Сдаются анализы на вирусы Епшейн-Бара и герпеса. Проводится консультация с иммунологом. Поводом для беспокойства не является наличие узлов до 1 сантиметра, больший размер вызывает тревогу.
лимфоузел увеличен у ребенка фото
Примеры из реальной жизни
Некоторые известные люди, слава о которых трубит порой по всему миру, также были заложниками патологии лицевого нерва.
Сильвестр Сталлоне, который известен своими фееричными ролями, получил травму еще при рождении. У матери актера были тяжелые роды, и его пришлось тянуть щипцами. Как результат – повреждение голосовых связок и парез левой стороны лица. Из-за этого у Сталлоне были проблемы с речью, что становилось поводом для насмешек со стороны сверстников.
Актер рос трудным ребенком. Но, несмотря ни на что, он сумел преодолеть свой дефект и добиться немалых успехов, хотя частичная обездвиженность лица сохранилась.
Отечественный шоумен Дмитрий Нагиев получил асимметрию лица, которую прозвали «нагиевский прищур», из-за пареза лицевого нерва. Болезнь случилась неожиданно. Будучи студентом театрального вуза, однажды он ощутил, что его лицо не двигается.
Он пробыл в больнице безрезультатно 1,5 месяца. Но однажды в его палате от сквозняка разбилось окно. Испуг спровоцировал частичный возврат подвижности и чувствительности лицевой части, но левая часть сохранила свою обездвиженность.
К какому врачу обращаться?
Визит к врачу не стоит откладывать в следующих случаях:
- боль не проходит более чем одну неделю;
- снижение чувствительности, покалывание в верхних и нижних конечностях;
- сильные головные боли;
- наличие болевых симптомов в груди, которые отдаются в руку, наряду с частым дыханием, тошнотой и рвотой (вероятно, развивается инфаркт — немедленно к врачу!);
- нарушение функционирования органов малого таза;
- травма шеи, которая была получена недавно;
- повышение температуры, головные боли, ощущение скованности в шее (возможно, это начальные проявления менингит).
Если вы столкнулись с вышеперечисленными симптомами, обращайтесь в клинику ЦЭЛТ. Для того чтобы наши специалисты избавили вас от боли и вернули к нормальной жизни, вам не нужна московская прописка. Вас внимательно выслушают на приеме если это необходимо, направят к одному из наших врачей:
- специалисту по лечению боли;
- ;
- физиотерапевту;
- травматологу-ортопеду;
- .
Наши врачи

Закарян Гевонд Гургенович
Руководитель клиники лечения боли ЦЭЛТ, Врач анестезиолог-реаниматолог, специалист по лечению хронических болевых синдромов, врач первой категории
Стаж 14 лет
Записаться на прием
Диагностика шейной боли
«Золотым стандартом» диагностики болей в шее является (). Кроме того, для визуализации шейного отдела позвоночника активно применяется рентгенография, (). Особое место занимает электромиография (ЭНМГ), позволяющая определить уровень и характер поражения нерва, а также лабораторные тесты.
Лечение боли в шее
Лечение боли в шее назначается в индивидуальном порядке после того, как поставлен диагноз. Это может быть:
Консервативная терапия и физиотерапия
Существует целый ряд препаратов для лечения боли в шее. Их подбор осуществляется индивидуально для каждого пациента, в зависимости от причин боли, её характера и сопутствующих состояний.
Безоперационное быстрое избавление от боли
Безоперационное избавление от боли включает в себя целый ряд современных методик, позволяющих быстро и надолго избавиться от боли в шее, не прибегая к оперативным методам.
Вот некоторые из них:
- Эпидуральная блокада на шейном уровне;
- Блокада и денервация фасеточных суставов;
- Блокада нервов под УЗ-контролем;
- Блокада триггерных точек шеи;
- Операция на шейном отделе позвоночника.
- Боль в спине
- Синдром хронической тазовой боли
Боль в шее с нарушением подвижности
- Центральная и/или унилатеральная БШ.
- Ограничение амплитуды движений шеи, что воспроизводит симптомы.
- Может присутствовать отраженная боль в плечевом поясе или верхних конечностях.
- БШ воспроизводится в конце амплитуды активных и пассивных движений.
- Ограниченная подвижность сегментов шейного и грудного отделов.
- Тестирование межсегментарной подвижности выявляет характерные ограничения.
- БШ и отраженная боль воспроизводится при провокации вовлеченных шейных или верхнегрудных сегментов или шейной мускулатуры.
- Дефицит силы и двигательного контроля шейно-грудного отдела позвоночника может присутствовать у людей с подострой или хронической БШ.
В каком возрасте нужно показывать ребенка остеопату
Остеопатия для ребенка от 1 года до 6 лет — это оптимальный вариант терапии. Практикуется осмотр новорожденных малышей сразу после родов, что помогает избежать многих проблем со здоровьем в будущем.
В каких случаях показана остеопатия грудничкам
Лучше всего, если остеопат сопровождает всю беременность женщины. Специалист подготавливает организм будущей мамы к родам, снижая риск травматизма. В первые дни жизни младенца посещение остеопата позволяет провести комплексное обследование и выявить нарушения в организме для своевременного устранения.
Показания для остеопатии у новорожденных детей:
- трудные (стимулированные, длительные, стремительные) или преждевременные роды;
- ягодичное либо лицевое предлежание;
- применение щипцов во время родов или кесарево сечение;
- оценка ребенка по шкале Апгар меньше 8 баллов;
- обвитие пуповиной;
- рождение близнецов;
- трудности с грудным кормлением.
Иногда при сложных родах младенец рождается с ассиметричной головой, что может провоцировать беспокойный сон и изменение внутричерепного давления. Благодаря щадящему контактному методу воздействия, остеопат способен исправить деформацию, буквально за 1–2 сеанса.
Показания остеопатии для детей дошкольного и школьного возраста
В процессе развития ребенка крайне важны внимание и наблюдательность со стороны родителей, чтобы не упустить малейших симптомов серьезных заболеваний. Зачем еще детям нужен остеопат:
Зачем еще детям нужен остеопат:
- Для устранения нарушений речевого, психомоторного и интеллектуального развития, что является следствием неправильной работы мозга и нервной системы.
- Для подготовки к прививкам и максимального снижения негативных последствий с указанием возможных противопоказаний к вакцинации.
- Для устранения заикания. Обычно это диагностируется во время приобретения речевых навыков ребенка (2–6 лет). При заикании у детей остеопат определяет сбой координации движения мускулов, отвечающих за плавность речи.
- Для лечения непроизвольного мочеиспускания. Зачастую энурез диагностируется у ребенка 5–8 лет.
- При аллергических реакциях. Специалист оценивает общее состояние здоровья и сбои в работе организма.
- При ЛОР-заболеваниях. Частые простуды могут вызывать не только вирусы и инфекции, но и патологии костей черепа. Мануальная методика восстанавливает нормальное состояние костной системы и налаживает работу ЛОР-органов.
- При плоскостопии. Им страдает до 60 % детей, и восстановление общей гравитационной позы с помощью остеопата избавляет ребенка от патологии.
- При косолапости. Этот врожденный дефект хорошо устраняется благодаря податливости мышц и связок в раннем возрасте.
Чем быстрее родители выявят данные признаки у малыша, тем успешнее и легче врачи нашей клиники справятся с отклонениями. Разобравшись с тем, для чего нужен остеопат ребенку, можно предотвратить возникновение ряда заболеваний в зрелом возрасте.
Какой терапевтический эффект остеопатии
Прогрессивная остеопатия неразрывна с традиционной медициной. Врач действует в тандеме с другими специалистами: неврологом, окулистом, травматологом, гастроэнтерологом и так далее.
Для достижения лучшего эффекта от лечения иногда приходится прибегать к помощи физиотерапевтов, массажистов и гомеопатов, чем остеопат очень помогает ребенку. Бывает, что не обходится без подключения медикаментозного лечения.
Часто во время работы с маленькими пациентами для достижения лучшего результата осуществляется параллельная терапия их родителей с помощью остеопатических методов, особенно это касается мам, с которыми дети тесно связаны.
После окончания программы лечения у детей нормализуется психоэмоциональный фон, состояние опорно-двигательной системы, стабилизируются функции внутренних органов и восстанавливается равновесие всего организма в целом.
Лечение боли в шее
Лечение боли в шее назначается в индивидуальном порядке после того, как поставлен диагноз. Это может быть:
Консервативная терапия и физиотерапия
Существует целый ряд препаратов для лечения боли в шее. Их подбор осуществляется индивидуально для каждого пациента, в зависимости от причин боли, её характера и сопутствующих состояний.
Безоперационное быстрое избавление от боли
Безоперационное избавление от боли включает в себя целый ряд современных методик, позволяющих быстро и надолго избавиться от боли в шее, не прибегая к оперативным методам.
Вот некоторые из них:
- Эпидуральная блокада на шейном уровне;
- Блокада и денервация фасеточных суставов;
- Блокада нервов под УЗ-контролем;
- Блокада триггерных точек шеи;
- Операция на шейном отделе позвоночника.
- Боль в спине
- Синдром хронической тазовой боли
Особенности диагностики
Чтобы определить причину патологического состояния, пациент должен пройти диагностическое обследование, начинается которое, как правило, с первичного осмотра и сбора анамнеза. После этого врач-невролог проводит пальпацию пораженного участка.
Диагностика шейного подвывиха
Но не всегда этих мер достаточно для постановления точного диагноза, поэтому ребенку могут назначить несколько видов рентгенологического исследования, среди которых рентгенограмма черед ротовое отверстие, косые рентгенограммы (проводятся с целью изучения всех суставных отростков) и спондилография – распространенный диагностический метод при подвывихе, позволяющий оценить состояние межпозвоночных дисков и суставов. Основываясь на результатах проведенных мероприятий, врач ставит диагноз и назначает соответствующее лечение.
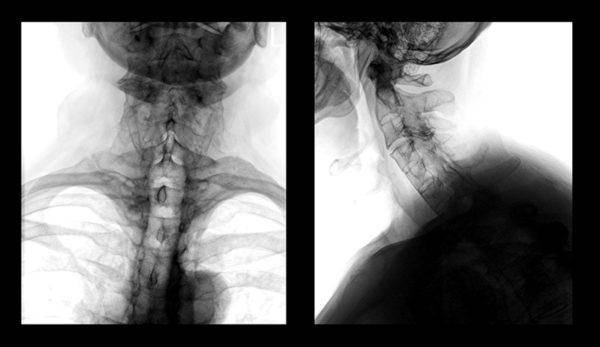
Рентген шеи
Разновидности патологии
- Мышечная – нарушения коснулись кивательной и трапециевидной мышцы. Причинами могут быть: недостаточное кровоснабжение, надрыв волокон, недоразвитие. Нередко дефект усугубляется родовой травмой.
- Костная и суставная деформация появляется при сращении позвонков, наличии клиновидных и добавочных позвонков. Заболевание может развиться при вывихе и подвывихе срединного сустава, переломе позвонков, а также деформациях, вызванных туберкулезом, опухолевым образованием, остеомиелитом.
- Нейрогенная – провоцируется внутриутробной инфекцией, гипоксией, дистонией мышц. Приобретенное заболевание развивается при наличии ДЦП, перенесенного энцефалита, полиомиелита, опухолевых образований ЦНС.
- Дермо-десмогенная – наблюдается при боковых складках на шее. Заболевание может развиться при травмах, ожогах, воспалительных процессах в лимфоузлах, при наличии рубцов, которые формируют патологический наклон.
- Компенсаторная – приобретенная патология, обычно вызвана проблемами с глазами: астигматизмом, косоглазием. Причиной может быть тугоухость. У практически здоровых детей встречается кривошея из-за неправильного укладывания в кроватку, ношения на руках одной стороной к себе, выкладывания игрушек с одной стороны.
Система лечения
Что делать и как лечить увеличенные лимфатические узлы? При воспалении эффективно лечение причины, а не самих лимфоузлов. Вылечив основное заболевание, можно ждать уменьшения их размеров. При гнойных формах проводят хирургическое вмешательство.
Лечение
Система лечения предполагает комплекс процедур, которые определяет специалист. Во время первичного визита к врачу, в период обследования, назначают антибиотики. Они снимают воспаление и сдерживают активность инфекции. Коррекция лечения и прием дополнительных лекарственных средств проводится после изучения причин болезни.
Организм ребенка ослаблен, поэтому нужно следовать рекомендациям врачей и лежать в кровати. Соблюдение питьевого режима, обогащение организма витаминами, полученными в виде овощей, фруктов, соков. Долгое время ребенку дают препараты, укрепляющие иммунитет (назначает врач) и улучшающие пищеварение, например, такие как Линекс.
Физиотерапевтическое лечение показано при отсутствии температуры.
Полезно прочитать: Самый сильный антибиотик: что это такое?
Осложнения при приеме медикаментов
Лечение может осложниться побочными эффектами, такими как головокружения, слабость, тошнота, анемия, расстройство процесса пищеварения, аллергия.
Какими бывают шишки на шее?
Шишка на шее обычно ощущается при мытье, иногда также хорошо заметна в зеркале. Также случается, что ее замечают окружающие или распознает врач во время обычного приема.
Шишка на шее не всегда болит. Она может быть маленькой или большой, твердой и неподвижной, или наоборот — менять форму и двигаться под давлением пальца, находиться перед шеей, позади нее или на одной из ее сторон.
Шишка на шее также может болеть. И хотя это состояние более тревожно, но, как ни парадоксально, это более благоприятная ситуация — она побуждает скорее обратиться к врачу. Шишки на шее, которые не вызывают каких-либо неприятных недугов, обычно игнорируются, и если их причина оказывается серьезной, иногда оказывается уже слишком поздно для лечения.
Клинически значимая анатомия
Кости и суставы
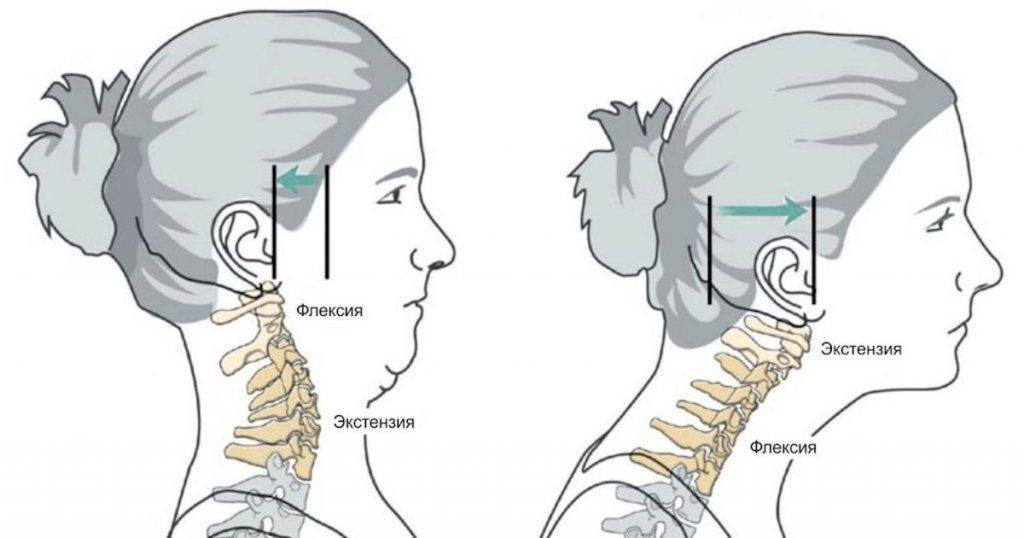
Шейный отдел позвоночника
Шейный отдел имеет 7 позвонков (C1-C7). Наиболее распространенной БШ, связанной с костной структурой, является остеоартрит, при котором износ хряща между суставами заставляет кости тереться друг о друга, вызывая боль и скованность (Abu-Nase, 2016). Позвонки соединены между собой посредством фасеточных суставов.
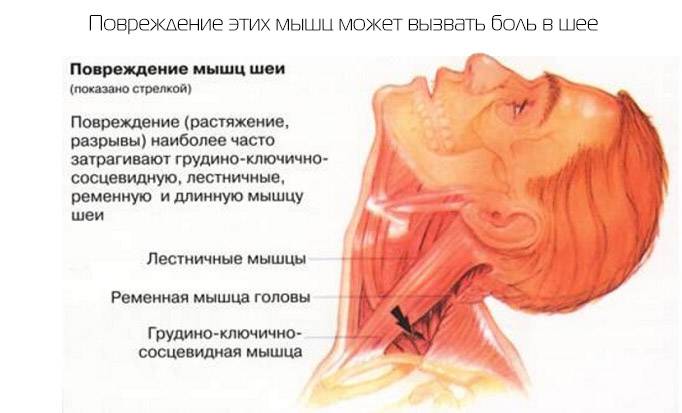
Мышцы, сухожилия и связки
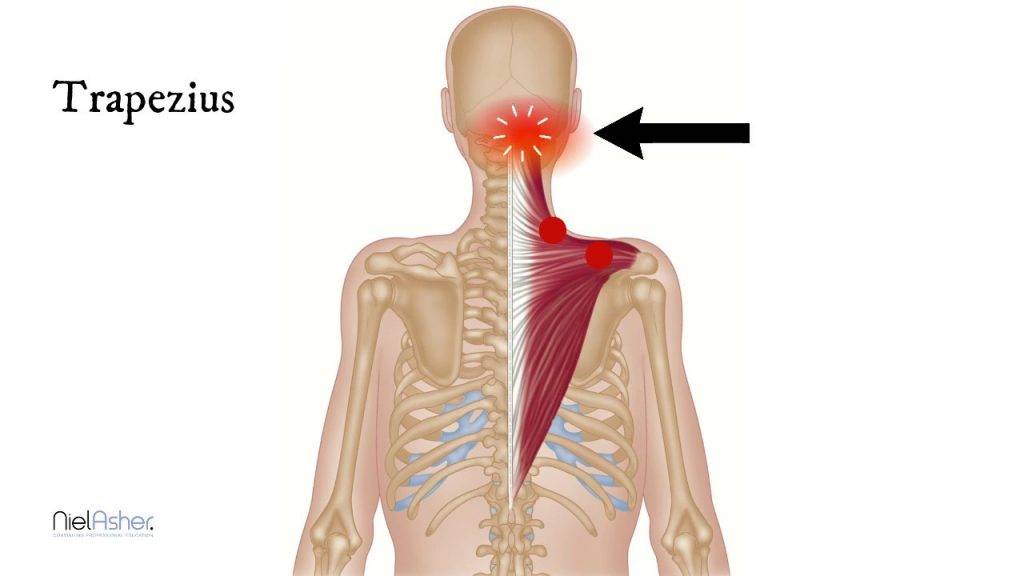
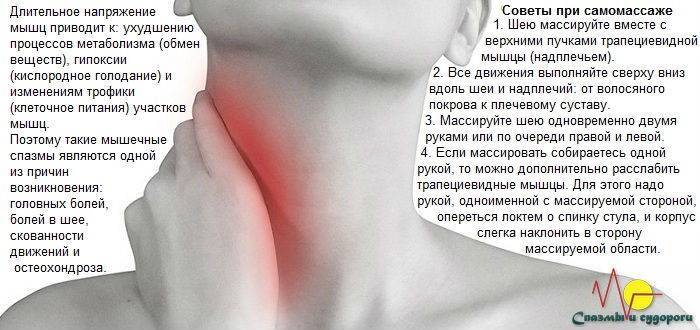
Мышечный компонент боли
Крупные мышцы шеи, такие как грудино-ключично-сосцевидная и трапециевидная, обеспечивают высокоамплитуддные движения (Veritas Health, 2021). Наиболее распространенной жалобой, вызываемой этими структурами, является ощущение напряжения, которое влияет на другие мышцы шеи; или растяжение связок, что может возникать как при перенапряжении, так и при разрыве этих структур.
Нервы
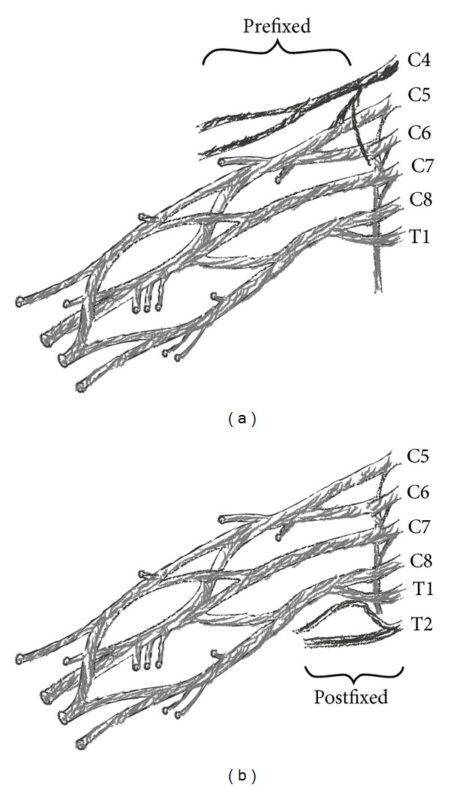
Плечевое сплетение
Нервы шейного отдела позвоночника обеспечивают функциональный контроль и чувствительность различных частей тела в зависимости от уровня позвоночника, на котором они расположены. Существует 8 шейных нервов: C1, C2 и C3 иннервируют голову и шею, включая движения вперед, назад и в стороны (DJ, 2008). С4 обеспечивает движение плеча вверх и приводит в движение диафрагму, С5 иннервирует дельтовидные мышцы и бицепс. С6 иннервирует разгибатели запястья и обеспечивает иннервацию бицепса (Childress, 2016), С7 иннервирует трицепс и разгибатели запястья и, наконец, С8 обеспечивает движения руки, например, сгибание пальцев (Childress, 2016; DJ, 2008). Боль может возникать при сдавливании или раздражении нерва, отходящего от спинного мозга, при этом в верхних конечностях ощущается покалывание, что помогает определить, какой нерв поражен.
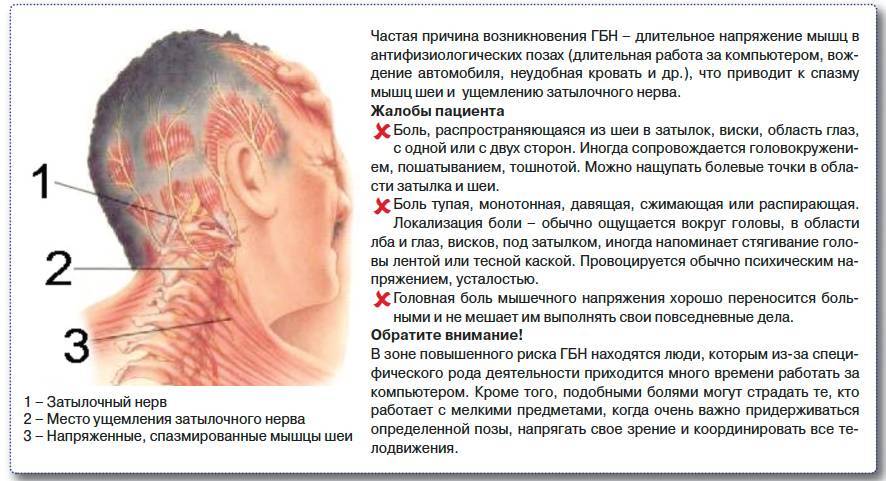
Что происходит при болях в шее
Есть два главных изменения в момент, когда у человека начинает болеть шея, а затем и голова – появляется скованность шейных мышц и внезапное покалывание.
Рассмотрим каждый из этих двух пунктов подробнее.
Начнем того, что боль в шее обычно рассматривается врачами как недуг с возникновением в последующем ригидности шейных мышц.
Каждый человек хотя бы раз в своей жизни просыпался с чувством того, что ему трудно двигать шеей. Это может произойти, в основном, из-за трех вещей:
- чрезмерная двигательная активность;
- стресс;
- неправильно подобранная подушка.
Внезапное чувство покалывания в шее чаще всего происходит из-за перенапряжения мышц. Они не справляются с нагрузкой, которая была оказана, и в результате появляются боли в шее и голове.
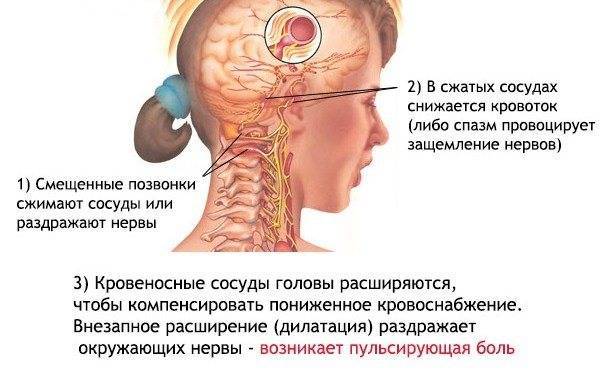
В обоих случаях проблема заключается в повреждениях суставных поверхностей позвонка. Если один из суставов шеи смещается, то это уменьшает в целом подвижность шеи.
Что именно заставляет сустав смещаться – неизвестно до сих пор.
Боли в шее обычно предшествуют покалывание и скованность мышц в этой области
Повреждение суставной поверхности первых трех позвонков приводит к боли, которая может иррадиировать в тыльную часть головы, основание черепа или плечо. Если это произошло остальными четырьмя позвонками, то боль будет ощущаться в плечах и руках.
В целом, можно сказать, что смещение позвонка и пережатие нерва вызывает ригидность мышц шеи.
Из-за такого недуга у людей возникают проблемы с правильной работой мышц шеи. Человек, пытаясь повернуть голову, встречает большое сопротивление со стороны мышц, поскольку желание повернуть голову увеличивает напряжение в них. Это объясняет то, почему они становятся перенапряженными и вызывают боль как в шее, так и в голове.
Диагностика при боли в коленях у детей
Если у ребенка болит коленка при ходьбе и появились какие-либо из перечисленных выше симптомов, необходимо обратиться к ортопеду, неврологу или ревматологу. Если вы сомневаетесь, к кому из врачей лучше пойти, посетите сперва участкового педиатра, а он уже направит вас к нужному специалисту. Врач проведет осмотр, изучит анамнез, а затем назначит диагностические процедуры:
- рентген;
- МРТ;
- КТ;
- ЭКГ;
- лабораторные анализы;
- другие исследования.
Комплексная диагностика позволяет определить причину неприятных ощущений и выявить все патологические изменения: сдавливание нервов, сужение сосудов, истончение хрящевой ткани, деформацию суставного сочленения.
Каковы причины появления шишек на шее?
Шишки на шее могут появляться по разным причинам. Причины появления шишек на шее делятся на:
- Врожденные. К ним относятся, например, кисты шеи, кожные кисты, сосудистые и лимфатические аномалии.
- Воспалительные. Связанные с воспалением лимфатических узлов, вызванным вирусными и бактериальными инфекциями, воспалением поднижнечелюстной железы, туберкулезом лимфатических узлов, токсоплазмозом или СПИДом.
- Доброкачественные опухоли. Сальные кисты, липомы, нейрофибромы, тератомы.
- Злокачественные опухоли. Например, болезнь Ходжкина, неходжкинская лимфома, саркома, или метастазы в лимфатических узлах.
Шишки на шее также могут быть следствием проблем с щитовидной железой — зоб, аденома щитовидной железы, кривошеи или подъязычных кист.
Как лечить?
Терапия при подвывихе, в первую очередь, заключается во вправлении смещенных позвонков. Данная манипуляция может проходить по таким методикам, как мануальная терапия, применение принципа Рюше-Гютера или петли Глиссона. Метод вправления подбирается с учетом некоторых факторов, например, состояния здоровья больного, наличия осложнений или сопутствующих патологий.

Воротника Шанца
Воротник Шанца
Параллельно с мануальной терапией врач назначает консервативное лечение. Это позволяет ускорить процесс выздоровления. Сюда входят такие процедуры:
- витаминотерапия;
- физиотерапия;
- иглоукалывание;
- лечебная гимнастика и массаж;
- применение обезболивающих средств.

Петля Глиссона
Во время реабилитационного периода после подвывиха шейного позвонка необходимо сократить активность малыша. Данное ограничение позволит предупредить возможные рецидивы патологического состояния, которые могут вызвать серьезные осложнения в виде ухудшения зрительных функций или одностороннего паралича.
Первая помощь: советы педиатра
- Уложите больного в кровать
- Устраните телевизор и другие внешние раздражители
- Обеспечьте доступ свежего воздуха
- Можно принять болеутоляющее (дозировку уточнить у врача)
Разновидностей и форм данной патологии у детей очень много. Выявить причину может только врач после тщательного обследования. Для уточнения диагноза может быть назначено:
- общий анализ крови, мочи, биохимия крови
- кал на яйца глистов
- экг
- дуплексное обследование сосудов головного мозга и шеи
- рентгенография шейного отдела позвоночника
- МРТ
Только после диагностики врач может точно сказать почему именно ребенок испытывает дискомфорт.
Как устранить боль?
Основной совет: если болит шея сзади (у ребенка или взрослого — не важно), и причина этих ощущений неясна — в первую очередь стоит обратиться за медицинской помощью. Для точного диагноза потребуется пройти рентген, МРТ, КТ или УЗИ — в зависимости от полной клинической картины
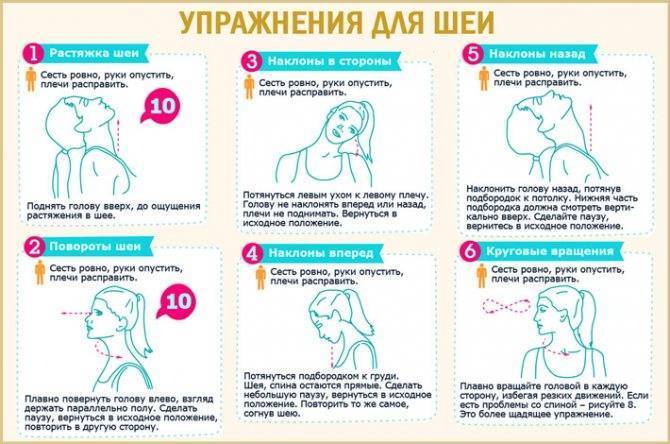
Для облегчения болезненных ощущений используются следующие методы:
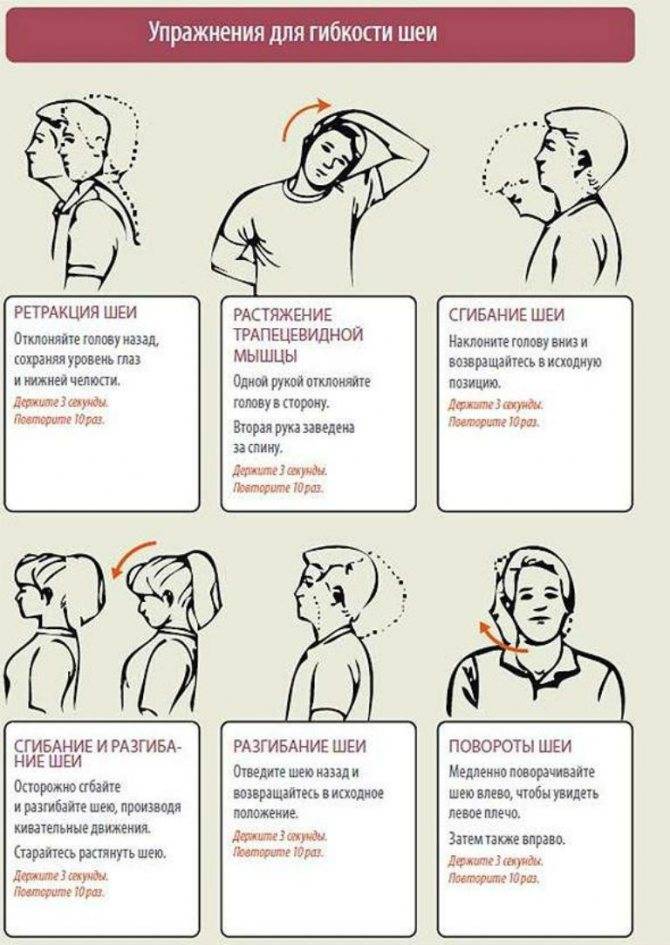
- ЛФК
(выполнение упражнений). Для шейного отдела комплекс упражнений невелик, и ограничивается наклонами и вращениями головой. Ключевое правило — выполняться движения должны плавно, медленно и аккуратно.
- Правильный выбор матраса и подушки.
Особенно актуально, если боли явственно ощущаются после сна.
- Массаж.
Может выполняться как профессиональным массажистом, так и самостоятельно — до шеи можно легко дотянуться. Массажные процедуры используются при большинстве заболеваний костно-мышечной системы, и при реабилитации после травм.
- Медикаментозная терапия
(таблетки, мази, инъекции).
- Физиотерапевтические процедуры.
Учтите:
перечисленные выше методы применяются в качестве симптоматического лечения. Для полной ликвидации болезненных ощущений необходимо выявить и вылечить само заболевание.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу!
Профилактика
Приучайте ребёнка растягивать мышцы шеи перед любой физической нагрузкой.
Полезные упражнения включают в себя:
- касание подбородком каждого плеча;
- касание ушами каждого плеча;
- медленные наклоны головы вперёд и назад.
Запишитесь к врачу, если:
- боль необъяснима и длится три или четыре дня;
- боль исчезает на небольшие периоды времени, но продолжает возвращаться;
- ребёнку трудно осуществлять повседневную деятельность.
Обратитесь в приёмное отделение ближайшей больницы или позвоните в неотложную помощь, если:
- боль является серьёзной и длится более двух часов после приёма обезболивающих препаратов;
- происходит онемение в руках или спине;
- у ребёнка головокружение и температура выше 37,8 градусов;
- у ребёнка чрезмерное слюноотделение или ему сложно глотать.
Дети, у которых имеется травма шеи или боль в ней не исчезает через несколько дней, будут нуждаться в рентгеновском снимке, чтобы оценить состояние позвоночника.
Если у ребёнка есть болезнь, которая отражается на мышцах шеи (например, синдром Дауна), немедленно позвоните врачу, если ребёнок жалуется на боль в ней.