Online-консультации врачей
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация кардиолога |
| Консультация хирурга |
| Консультация психоневролога |
| Консультация нефролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация ортопеда-травматолога |
| Консультация неонатолога |
| Консультация общих вопросов |
| Консультация невролога |
| Консультация стоматолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация офтальмолога (окулиста) |
| Консультация аллерголога |
| Консультация генетика |
Новости медицины
Быстрая доставка лекарств на сервисе mednex.com.ua, 30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи, 17.03.2021
Морепродукты становятся вредными для здоровья?, 05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии, 09.10.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19, 05.01.2021
В мире более 86 миллионов случаев COVID-19, 05.01.2021
Скорость распространения COVID-19 зависит от климатических условий, 11.06.2020
Исследователи насчитали шесть разновидностей коронавируса, 11.06.2020
Лечение
У новорожденных лечение направлено на решение следующих проблем:
- борьба с инфекционным процессом;
- разжижение мокроты с последующим ее выведением;
- снятие отека слизистой дыхательных путей.
Тактика лечения заключается в оценке состояния ребенка, сборе анамнеза, назначении дополнительных обследований и препаратов. Госпитализация новорожденных в детское отделение обязательна во всех случаях, а в особенности:
- при появлении у ребенка симптомов обструкции;
- при нарастании одышкаи (частота дыхания больше 60 в минуту);
- если в акт дыхания ребенка вовлекается вспомогательная мускулатура (крылья носа, межреберные мышцы);
- при появлении акроцианоза – синеют кончики пальцев, носогубный треугольник;
- при отказе от пищи.
Это связано с тем, что данный период самый опасный в отношении развития внезапных осложнений, можно просто не успеть доехать до больницы.
Избавление от бронхита у новорожденных практически невозможно в домашних условиях. Как правило, медикаментозное лечение назначают по следующей схеме:
- иммуномодуляторы – «Интерферон», «Кипферон», «Виферон»;
- жаропонижающие («Парацетамол», «Калпол») – применяют только после того, как температура станет выше 38 С;
- ингаляции с глюкокортикостероидами и бронхолитиками;
- антибиотики (только при бактериальной этиологии) – цефалоспорины, макролиды, пенициллины применяют инъекционно или внутрь;
- пробиотики («Бифидумбактерин», «Лактобактерин», «Лацидофил») назначаются вместе с антибиотиками для восстановления кишечной микрофлоры;
- муколитики («Лазолван», «Амброксол») – для облегчения отхождения мокроты.
Немедикаментозное лечение и уход для скорейшего выздоровления ребенка не менее важны, чем прием лекарственных препаратов
При неосложненном бронхите важно поддерживать в комнате ребенка повышенную влажность (для этого оптимально будет использование увлажнителя воздуха) и чистоту, однако в помещении не должно быть жарко. Похлопывания по спинке и перекладывания малыша с одного бока на другой помогут отхождению мокроты
Также показаны и прогулки (после купирования острого периода).
Критерии эффективности терапии
В оценку эффективности лекарственной терапии входит улучшение состояния ребенка, снижение одышкаи и кашля, нормализация температуры не менее чем на 8 часов. В целом, если лечение и уход были правильными, бронхит можно вылечить за две недели. Но у новорожденных этот процесс может занимать и более длительный срок
Важно помнить, что назначения нужно выполнить полностью, ведь в случае если прием препаратов будет преждевременно прекращен на фоне временного улучшения, велик риск перехода болезни в хроническую форму
Причины бронхита без температуры
В большинстве случаев бронхит развивается после перенесенной простуды или инфекции. Часто люди начинают принимать антибиотики без контроля в этот период. Эти лекарства ослабляют иммунитет, и поэтому, когда воспаление распространяется, иммунная система уже не может адекватно реагировать, не повышая температуру тела.
Существуют также другие причины, которые могут вызвать бронхит без повышения температуры:
Бронхит часто возникает как осложнение простуды или гриппа, поражая нижние дыхательные пути. Воспаление начинается в горле, затем опускается ниже, воздействуя сначала на крупные, а затем на мелкие бронхи.
Инфекции, вызванные бактериями (например, стафилококками, стрептококками). Многие микробы могут проникнуть в дыхательные пути вместе с посторонними элементами. Это чаще всего приводит к бронхиту у детей, поскольку маленькие дети часто всё пробуют. Посторонние элементы выходят вместе с мокротой, а инфекция остается внутри, что приводит к развитию бронхита.
Аллергии на пыль, цветочную пыльцу или другие элементы также могут вызвать негативную реакцию бронхов.
Химические вещества, которые могут вызвать воспаление бронхов.
В дыхательные пути сначала попадает вирусная инфекция, а затем бактериальная.
Кроме того, наличие или отсутствие повышенной температуры во время протекания бронхита, напрямую связано с видом болезни:
Обструктивный бронхит. Характеризуется чрезмерной отдышкой и отеком лёгочной ткани. В этом случае все зависит от состояния иммунной системы человека. Часто не сопровождается повышением температуры.
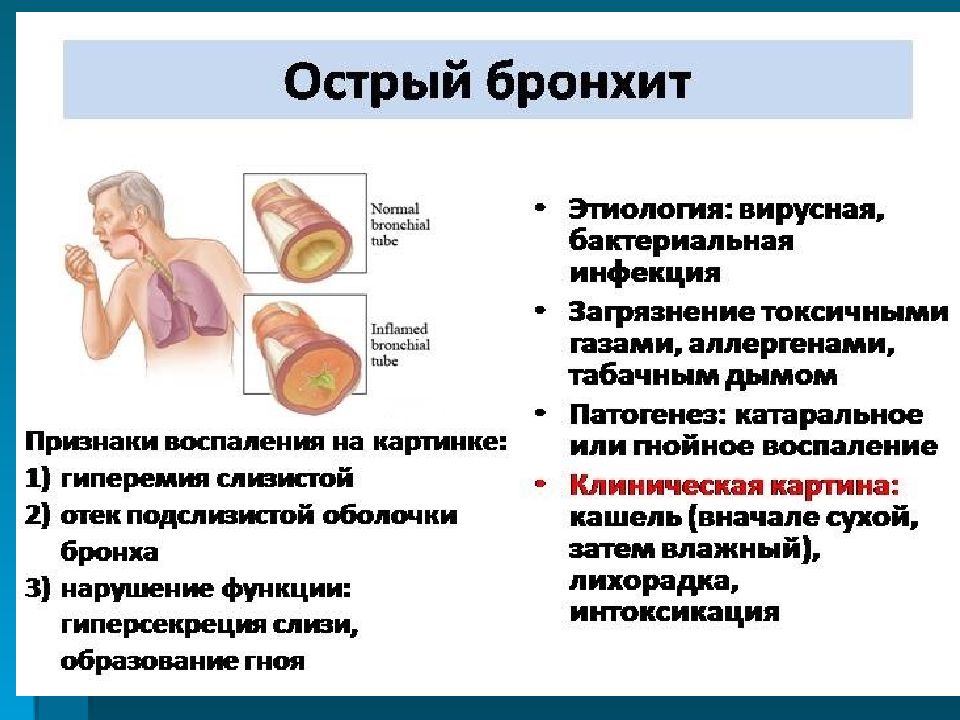
Острый бронхит. Чаще всего возникает как осложнение после перенесенной инфекции. В этом случае всегда наблюдается повышение температуры тела.
Хроническая форма бронхита. Развивается в результате недостаточно эффективного лечения острой формы заболевания. Характеризуется наличием интенсивного кашля, возникающего даже ночью, а также отдышкой и чрезмерной усталостью. Температура при этой форме болезни может быть лихорадочной или субфебрильной.
Рецидивирующий бронхит. Протекает быстро, и в большинстве случаев температура отсутствует.
Лечение Хронического бронхита у детей:
При обострении хронического бронхита у детей лечение направляют на ликвидацию воспалительного процесса в бронхах, восстановление нарушенной общей и местной иммунологической реактивности, улучшение бронхиальной проходимости.
Необходима бактериальная терапия. Средства подбираются индивидуально в каждом конкретном случае, поскольку чувствительность микрофлоры мокроты может быть различной. Препараты принимают внутрь или вводят парентерально. В некоторых случаях целесообразно сочетать с внутритрахеальным введением. Ребенку делают ингаляции.
Врачи при хроническом бронхите приписывают муколитические, отхаркивающие, бронхоспазмолитические препараты.
Во время лечения ребенок должен пить много жидкости (чая, воды, свежевыжатых соков). Это улучшает бронхиальную проходимость. Фитотерапевтические методы лечения заключаются в применении листьев мать-и-мачехи, алтейного корня, подорожника. Вязкость мокроты уменьшают такие препараты как химотрипсин и трипсин, но в сегодняшней педиатрической практике они не актуальны. Быстро разжижает мокроту ацетилцистеин, разрывая дисульфидные связи белков слизи. Бронхиальный дренаж можно улучшить, принимая мукорегуляторы. Они влияют на секрет и синтез гликопротеидов в бронхиальном эпителии. Эффективным средством считается бромгексин.
Если у ребенка недостаточность бронхиального дренажа и есть симптомы бронхиальной обструкции, системная терапия должна включать прием бронхоспазмолитических средств: холиноблокаторов, эуфиллина, адрено-стимуляторов. Среди последних актуальны сальбутамол, эфедрин, беротек.
При лечении хронического гнойного бронхита в стационаре используют промывания плюс санационную бронхоскопию. Проводят 3 – 4 санационные бронхоскопии, перерыв между которыми составляет от 3 до 7 суток. Дренажную функцию бронхов можно восстановить при помощи ЛФК, физиотерапевтических методов, массажа грудной клетки.
Если при хроническом бронхите у ребенка появляются аллергические синдромы, рекомендуется прием внутрь хлорида кальция и внутривенное введение антигистаминных препаратов. При неэффективности данного лечения проводят короткий курс глюкокортикоидов. Максимальная суточная доза составляет 30 мг. При длительных курсах приема глюкокортикоидов есть вероятность активации инфекции, потому они не рекомендованы.
При хроническом бронхите, который усложнен дыхательной недостаточностью и хроническим легочным сердцем, врачи назначают применение верошпирона. Доза составляет максимум 150 – 200 мг в сутки. Рекомендована витаминизированная диета с большим суточным калоражем. Ребенку дают аскорбиновую кислоту (доза 1 г на 24 часа), никотиновую кислоту, витамины группы В, иногда рекомендован также метилурацил и алоэ.
При хроническом бронхите, который усложнен легочной и легочно-сердечной недостаточностью, назначается оксигенотерапия, вспомогательная искусственная вентиляция легких.
В фазе стихающего обострения заболевания необходима противорецидивная и поддерживающая терапия, которая проводится в климатических санаториях. При диспансеризации она тоже нужна. Есть 3 группы диспансерных больных детей. Первая группа – это больные с легочным сердцем, дыхательной недостаточностью. Осмотр для первой группы рекомендован минимум 1 раз в месяц.
Ко второй группе относят детей с частыми обострениями хронического бронхита и умеренными нарушениями функции дыхания. Пульмонолог осматривает таких детей 3-4 раза в 12 месяцев. Весной и осенью назначают противорецидивные курсы, рекомендованы они и после ОРЗ. Лекарственные средства лучше применять ингаляционно. Если есть соответствующие показания, проводят санацию бронхиального дерева путем внутритрахеальных промываний, санационной бронхоскопии.
К третьей группе относятся дети, у которых процесс стих благодаря противорецидивной терапии. Для них необходима сезонная профилактическая терапия, что заключается в приеме средств для улучшения бронхиального дренажа и повышения реактивности.
Оценка эффективности лечения
Эффективность лечения при хроническом бронхите оценивают по ближайшим и по отдаленным клиническим исходам. Сначала оценивают выраженность и скорость исчезновения симптомов, динамику показателей нарушения бронхиальной проходимости. Отдаленные клинические исходы оцениваются по длительности периода отсутствия заболевания и по частоте обострений.
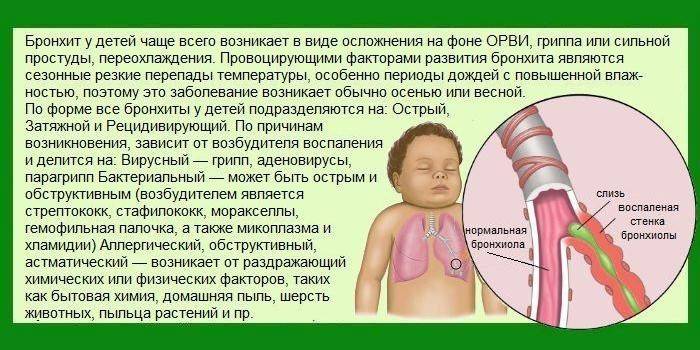
Суть и причины патологии
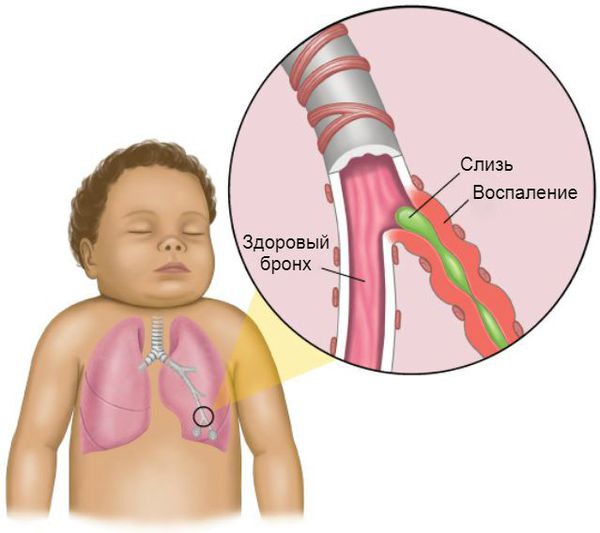
Под бронхитом понимают воспаление слизистых оболочек бронхов. Бронхит редко бывает самостоятельной болезнью, чаще всего он развивается на фоне ОРВИ.
Соответственно, причинами патологии становятся респираторные вирусы, реже бактерии. Способствуют развитию заболевания нарушения температурного режима, пассивное курение, плохая экология, несформировавшийся иммунитет у ребенка.
Бронхит у годовалого ребенка развивается легко. Это обусловлено особенностями детского организма:
- длинные узкие бронхи;
- густая слизь;
- низкий иммунитет.
В основе механизмов развития бронхита лежит повреждение эпителия бронхов микроорганизмами. В ответ на внедрение инфекции активируются иммунные клетки.
Они выделяют вещества, вызывающие отек бронхов и усиление циркуляции межклеточной жидкости в полость бронхов. Эпителий бронхов не может обеспечить полноценный вывод вязкой слизи, и ее скопление способствует быстрому развитию инфекции в бронхах ребенка.
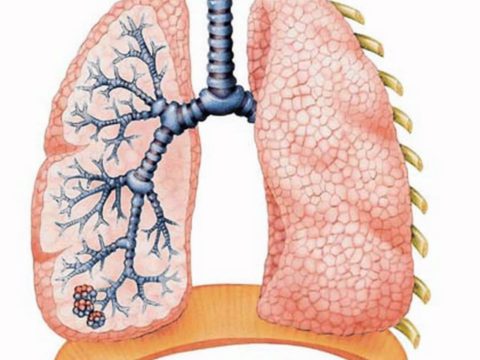
Бронхи у грудного ребенка имеют определенные особенности строения
Лечение бронхита у детей
Заниматься самолечением нельзя. Как лечить бронхит у ребенка, решает педиатр: только он может подобрать оптимальное сочетание препаратов, определить режим дозирования, учесть все сопутствующие факторы. Лечение направлено, с одной стороны, на устранение причины воспаления бронхов, с другой — на облегчение симптомов6.
В составе комплексной терапии врач может назначить:
- антибиотики (при бактериальном бронхите)5;
- иммуномодуляторы6;
- антигистаминные препараты6;
- жаропонижающие5,6;
- бронходилататоры5 (расширяющие просвет бронхов при обструкции).
Для облегчения кашля — основного симптома бронхита — у детей могут быть использованы препараты следующих групп17.
Группа препаратов | Действие |
Муколитики | Разжижают мокроту и облегчают ее отделение16 |
Отхаркивающие | Повышают объем бронхиальной слизи17 |
Мукокинетики | Улучшают отхождение мокроты, действуя на естественные механизмы очищения бронхов17 |
Мукорегуляторы | Регулируют количество выделяемой бронхиальной слизи17 |
Противокашлевые | Подавляют кашлевой рефлекс11 |
Следует помнить, что противокашлевые препараты при бронхите показаны не всегда, а только при сухом мучительном, изнуряющем и непродуктивном кашле5,11,16. В остальных случаях противокашлевые препараты препятствуют эффективному отхождению мокроты, повышая риск бактериальных осложнений5.
При вязкой и трудноотделяемой мокроте могут применяться препараты растительного происхождения, например, сироп от кашля ДОКТОР МОМ, который обладает комплексным действием. Он содержит экстракты 10 лекарственных трав и сочетает противовоспалительное, бронхорасширяющее, муколитическое и отхаркивающее действия. Сироп от кашля ДОКТОР МОМ облегчает выведение мокроты и способствует очищению бронхов18. При этом он борется и с причиной кашля — воспалением18
Помните, что при остром бронхите ребенку необходим постельный режим, щадящая диета и обильное питье6,14. Давайте ему много теплой жидкости — ее объем должен быть в 1,5-2 раза больше, чем пьет здоровый ребенок6, до 100 мл/кг в сутки14.
Если ребенка беспокоят и другие симптомы простуды — головная боль, боль в мышцах или заложенность носа — может быть использована мазь Доктор МОМ Фито для наружного применения. Три эфирных масла, а также тимол, левоментол и в ее составе оказывают местное отвлекающее, антисептическое, местнораздражающее и противовоспалительное действие. При простуде наносить мазь можно на крылья носа, если заложен нос или беспокоит насморк, на виски – при головной боли, а при болях в мышцах или спине нанесите мазь на болезненную область19.
В период выздоровления рекомендуется проводить дыхательную гимнастику и дренаж грудной клетки, чтобы стимулировать откашливание мокроты14.

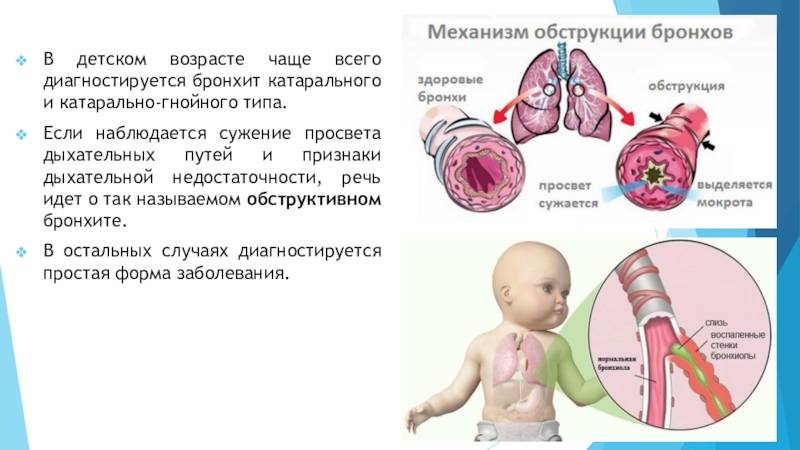
Патогенез обструктивного бронхита у детей
Патогенез заболевания имеет сложную структуру. При вторжении вируса возникает воспалительная инфильтрация слизистой, выстилающей бронхи. В ее ткани большом количестве мигрируют различные группы лейкоцитов. Выделяются медиаторы воспаления – гистамин, простагландин, цитокины. Развивается отек бронхиальной стенки.
Затем сокращается гладкие мышечные волокна в стенке бронхов, из-за чего развивается бронхоспазм. Бокаловидные клетки активизируют выделение бронхиального секрета. Слизь имеет повышенную вязкость. Возникает расстройство работы реснитчатого эпителия. Формируется мукоцилиарная недостаточность. Нарушается процесс откашливания мокроты.
Просвет дыхательных путей перекрывается бронхиальным секретом. Это создает идеальные условия размножения возбудителя бронхита. Воспалению подвергается подслизистый и мышечный слой бронхов. Включается в процесс перибронхиальная интерстициальная ткань. Легочная ткань в воспалении не задействована.
Способы лечения бронхита
Если у детей появились симптомы бронхита без повышенной температуры, необходимо немедленно начать лечение, чтобы избежать осложнений. В первую очередь необходимо обеспечить ребенку основные условия для быстрого выздоровления:
- следовать злаковой и молочной диете;
- соблюдать постельный режим;
- употреблять большое количество жидкости.
Постельный режим является очень важным условием и должен соблюдаться независимо от тяжести заболевания.
Рацион также должен включать разнообразные кисломолочные продукты, фрукты и овощи
Поддержание обильного питья способствует отхождению мокроты, поэтому важно обеспечить ребенку достаточное количество жидкости. В помещении, где находится больной, следует поддерживать влажный воздух, особенно при остром бронхите

Важно следить, чтобы ребенок не дышал через рот. Если у ребенка бронхит с насморком и заложенным носом, рекомендуется применять специальные сосудосуживающие препараты
Считается, что наиболее эффективными являются Галазолин и Тизин, но в аптеках можно найти и другие капли, подходящие для детей.
Также рекомендуется промывать нос раствором соли. Для приготовления раствора необходимо взять 1 чайную ложку обычной соли и растворить ее в 2 стаканах воды. Промывание следует проводить 4-5 раз в день, желательно после еды.
Важно помнить, что температура воды для промывания не должна превышать 37 градусов!
- Дети, страдающие аллергией, должны принимать лекарства с антигистаминным эффектом.
- У грудных детей с бронхитом рекомендуется проводить массаж, который способствует улучшению кровообращения в легких и бронхах. Для этого нужно положить младенца на живот и нежно постукивать ребром ладони по спине. Массаж следует проводить в течение 5-7 минут. Если малышу меньше 6 месяцев, можно использовать кончики пальцев для постукивания.
Если ребенок не проявляет аллергической реакции на мед, его также можно использовать для массажа. Для этого укладываем ребенка на живот и массируем спинку. Затем наносим теплый мед на область легких и аккуратно втираем, пока кожа не высохнет. После этого укутываем малыша и укладываем под теплое одеяло.
Прежде чем начать лечение обструктивного бронхита у детей без повышенной температуры, необходимо определить возбудителя заболевания, поскольку выбор лекарств зависит от типа возбудителя. Например, если бронхит вызван бактериями, требуется курс антибиотиков, а при вирусной инфекции – противовирусные препараты.
Кашель можно облегчить как с помощью традиционной, так и нетрадиционной медицины. Врачи могут назначить противокашлевые препараты, такие как Либексин или Синекод. Для облегчения отхождения мокроты используют Амброксол. Также эффективны сиропы на основе трав. При спазмах в бронхах назначаются специальные препараты, устраняющие этот симптом, например, Атровент или Эреспал.

Важно помнить: никогда не пытайтесь лечиться самостоятельно! Только специалист может дать рекомендации по лечению. Для предотвращения осложнений бронхита у детей важно своевременно обращаться к медицинским специалистам
Для предотвращения осложнений бронхита у детей важно своевременно обращаться к медицинским специалистам. Признаки бронхита (воспаление слизистых бронхов) у детей без повышенной температуры проявляются так же, как и при наличии повышенной температуры
Признаки бронхита (воспаление слизистых бронхов) у детей без повышенной температуры проявляются так же, как и при наличии повышенной температуры.
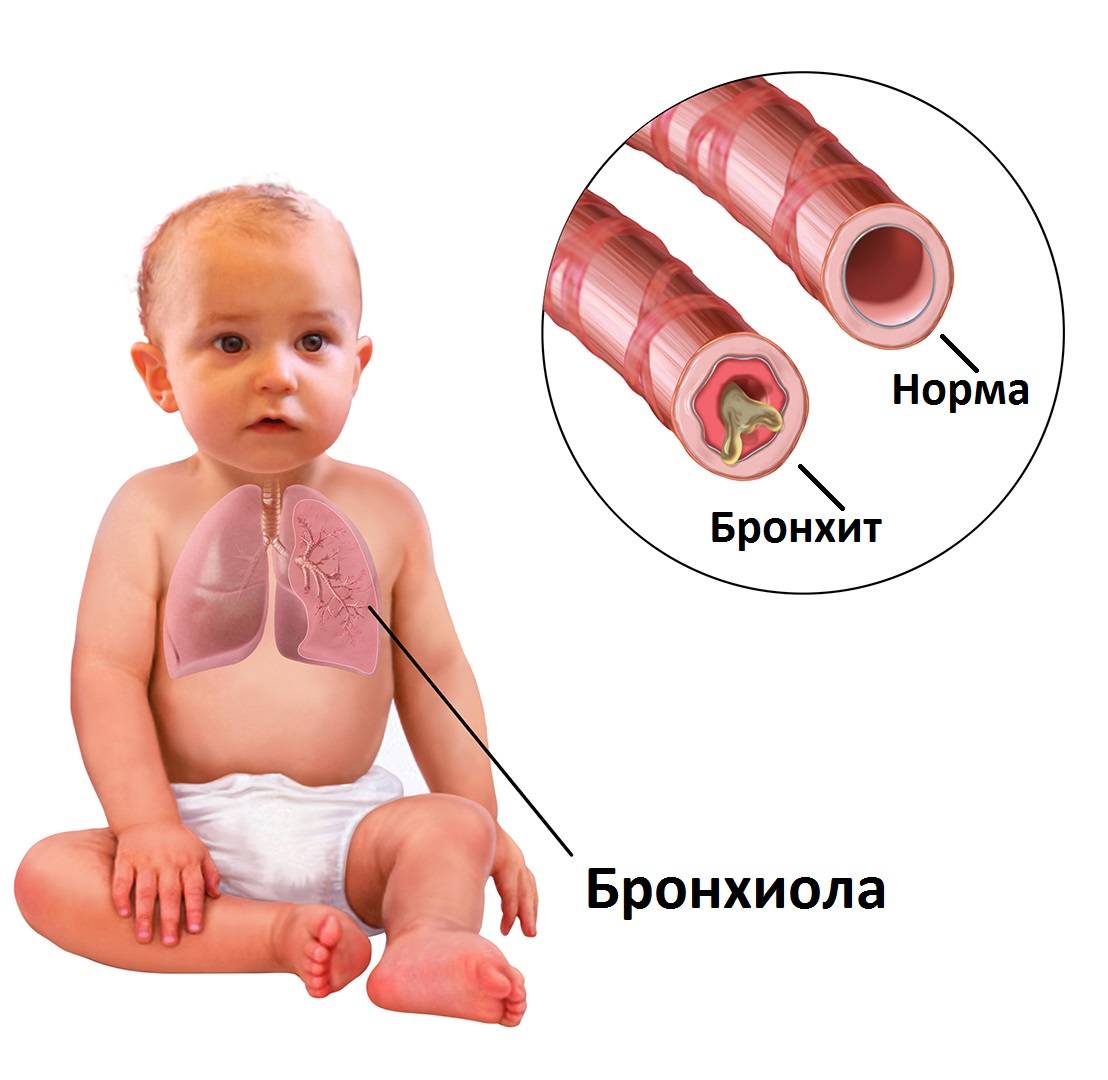
Бронхит – это заболевание, при котором происходит воспаление слизистых оболочек бронхиального дерева.
Происходит увеличение выработки слизи слизистой оболочкой, которая накапливается в просвете бронхов.
Самыми распространенными причинами заболевания бронхиального дерева являются:
- вирусные заболевания респираторного тракта;
- бактериальное воспаление;
- аллергическое воспаление слизистых;
- вдыхание токсических веществ.
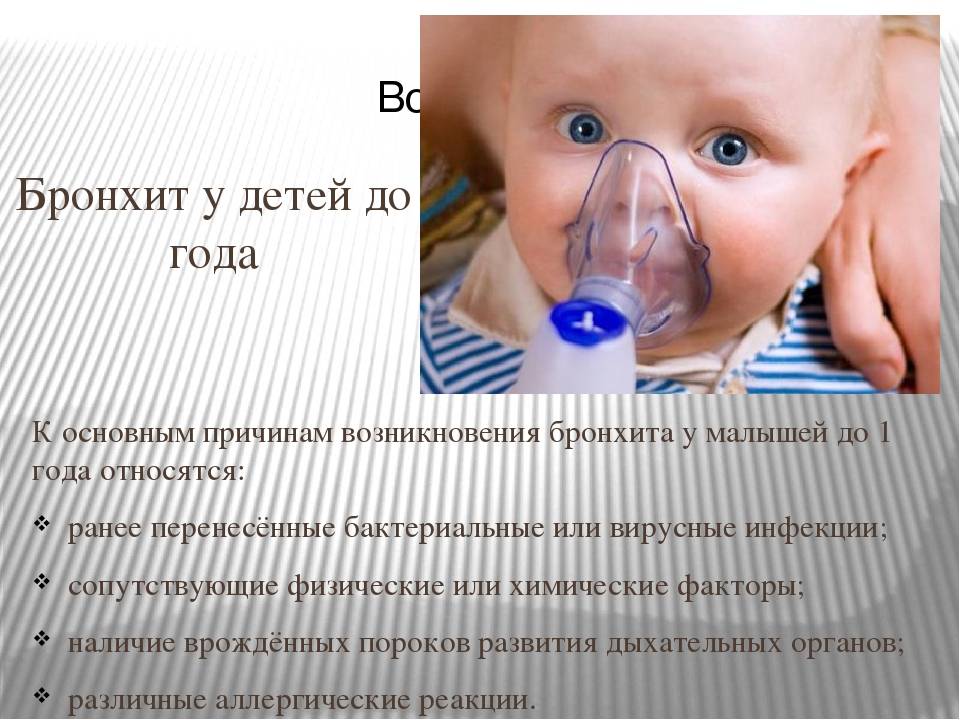
Особенности возникновения бронхита у грудничков
 Наиболее частой причиной возникновения бронхита у грудных детей является наличие острых респираторных заболеваний (ОРЗ), которые поражают верхние дыхательные пути
Наиболее частой причиной возникновения бронхита у грудных детей является наличие острых респираторных заболеваний (ОРЗ), которые поражают верхние дыхательные пути
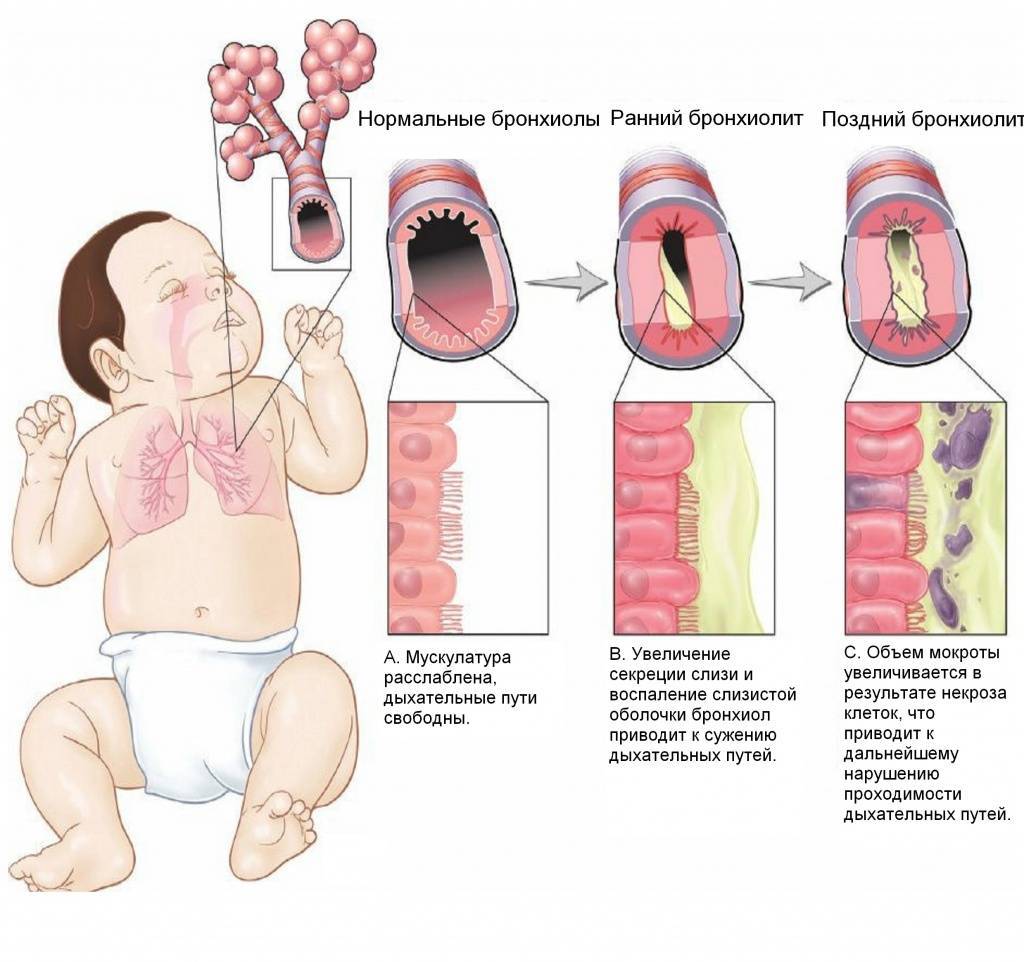
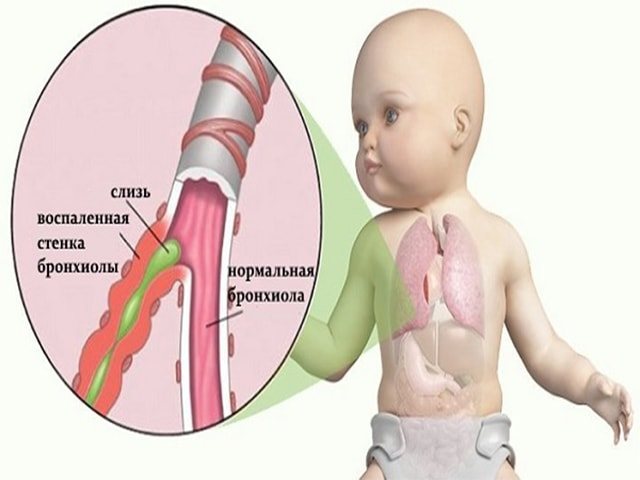
Бронхит у грудничка – воспалительный процесс в слизистой оболочке бронхов, который сопровождается выделением в них мокроты. Если верить статистике, воспаление бронхов диагностируется у каждого десятого 3 месячного ребенка. И происходит это в результате физиологических особенностей дыхательной и иммунной системы у новорожденных. Данные особенности выглядят следующим образом:
- структура бронхов у грудных деток достаточно длинная, а просвет между ними при этом достаточно небольшой;
- слизь, которая выделяется бронхами, отличается густотой, а механизм ее вывода несовершенный;
- организм грудных детей еще окончательно не сформировался, а иммунитет еще слабый, поэтому вирусная инфекция значительно ослабляет организм, в результате чего риск роста патогенных микроорганизмов в бронхах значительно возрастает;
- у грудных детей в возрасте до 1 года часто возникают аллергические реакции, которые также значительно ухудшают работу иммунной системы.
Бронхит у грудничков развивается по следующему механизму: бронхиальное дерево выстилается изнутри слизистой оболочкой, которая постоянно воспаляется и отекают. Просвет между бронхами становится более узким, в результате чего они не могут осуществлять вентиляцию воздуха в легкие в нужном количестве. И вследствие этого происходит выделение вязкой густой слизи. И чтобы избавиться от этой слизи, бронхи начинают активно сокращаться, что приводит к возникновению бронхоспазма.
Наиболее частой причиной возникновения бронхита у грудных детей является наличие острых респираторных заболеваний (ОРЗ), которые поражают верхние дыхательные пути. Всего существует огромное количество патогенных микроорганизмов, живущих и размножающихся на слизистой оболочке бронхов. Поэтому, можно сделать выводы, что бронхит у грудничка способен развиться после контакта с человеком, больным ОРЗ. Но совершенно не обязательно, что поражение носа или горла у ребенка обязательно приведет к развитию воспалительного процесса в бронхиальном дереве.
Также, следует иметь в виду, что бронхит не всегда развивается после переохлаждения организма, довольно просто заболеть, даже находясь в теплом помещении, в котором находится больной человек. Но даже если ребенок уже переболел бронхитом, вовсе не обязательно, что вторичное проникновение бактерий или вирусов в организм приведет к повторному возникновению бронхита. Вероятность того, что ребенок снова заболеет, зависит от того, насколько у него крепкий иммунитет.
Лечение
Грудничков и новорожденных при тяжелом протекании болезни госпитализируют, детей старше года лечат дома, выполняя назначения педиатра или пульмонолога.
Дети до года
Грудничкам делают массаж грудной клетки и растирания с мазью Вишневского, не затрагивая области сердца. В комнате нужно поддерживать постоянную влажность 55-65%, особенно в зимнее время, когда воздух высушивается паровым отоплением.
При остром бронхите у ребенка до 5 лет педиатр может назначить лечение следующими препаратами:
- ммуномодуляторами – Кипфероном, Вифероном:
- антибиотиками для предотвращения бактериальных осложнений, обязательно назначаются врачом грудничкам до 6 месяцев;
- средствами, восстанавливающими микрофлору кишечника – Бифидобактерином, Линексом.
Улучшить отхождение слизи можно ингаляциями через небулайзер физраствора с Пульмикортом или Лазолваном. Увлажняют слизистую, оказывают противовоспалительное действие ингаляции с физраствором, 2% раствором соды, отваром ромашки, боржоми.
Возможные причины
Основная причина – попадание патогенных сред в респираторный тракт ребенка. Воспаление бронхиальных оболочек протекает в зависимости от типа возбудителя инфекции. В педиатрической практике известно несколько типов возбудителя:

Течение бронхита у грудничка зависит от типа возбудителя воспаления
- Вирусный. Бронхит у грудничков спровоцирован вирусными инфекциями, ОРВИ, ОРЗ, насморком, аденовирусом, гриппом.
- Токсический. Раздражение с последующим воспалением возникает по причине воздействия химических веществ на носоглотку ребенка.
- Бактериальный. Распространенный тип бронхита, вызванный патогенной активностью кокковыми инфекциями, хламидиями.
- Аллергический. Такой бронхит вызван аллергенами, к которым чувствителен организм ребенка в возрасте до года. Раздражителями могут быть пыль, химические вещества.
В случае с аллергическим бронхитом важно вовремя обращаться за врачебной помощью, постоянно контролировать состояние ребенка. Отек гортани и генерализованные аллергические реакции возникают спонтанно, быстро, отличаются стремительным течением
Состояния опасны, способны спровоцировать удушье и гибель малыша.
https://www.youtube.com/watch?v=UdnChZSgfgkVideo can’t be loaded because JavaScript is disabled: Бронхит, бронхит у детей, острый бронхит у детей (https://www.youtube.com/watch?v=UdnChZSgfgk)
В отличие от взрослых у грудничков частым осложнением бронхита становится обструкция бронхиального просвета и быстрое развитие воспаления легких. Это обусловлено коротким респираторным трактом ребенка, обилием кровеносных сосудов в подслизистом слое, нежностью слизистых оболочек ротоглотки. В группе риска – младенцы с отягощенным клиническим анамнезом, часто болеющие, с низким иммунитетом.
Какие виды различают
Данное заболевание классифицируется в зависимости от причин, вызывающих развитие болезни и характера их продолжительности.
Этиологическая классификация:
- Вирусного происхождения. Возникают, как последствие после перенесённого ОРВИ или гриппа, других вирусных инфекций.
- Бактериального происхождения. Такая форма развивается вследствие проникновения микроорганизмов в дыхательную систему малыша. Чаще всего — это пневмококки, микоплазмы и хламидии.
- Аллергический. Его также ещё называют астматическим. Развивается вследствие атипической реакции организма карапуза на какой-то аллерген.
- Токсического происхождения. Отравление ядовитыми химикатами из окружающей среды.
- Пылевой. При проникновении частичек пыли в дыхательные органы.
По скорости течения заболевания и характеру проявления различают:
- Острая форма бронхита. Она может длиться от 10 вплоть до 20 дней.
- Хроническая форма. Симптомы бронхита могут наблюдаться в течение трёхмесячного периода до двухлетнего.
- Затяжной бронхит. Своё название получил в связи с продолжительностью периода болезни, вплоть до 8 недель.
- Бронхит рецидивирующего типа. Может возникать три и даже больше раз за год. Длительность данного типа две недели, не меньше.
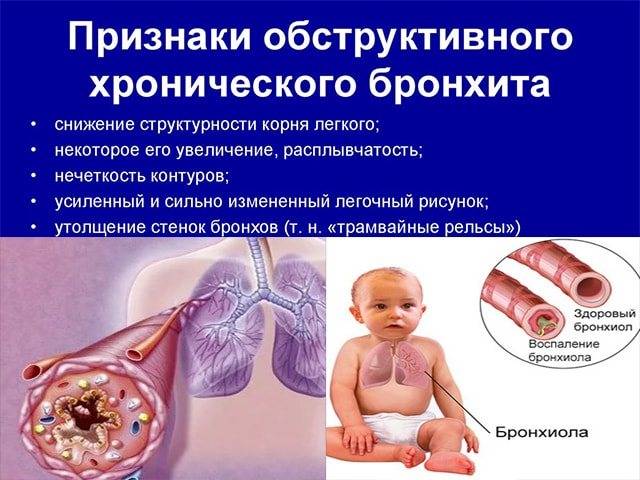
Также характеризуя тип заболевания у конкретного ребёнка, врач будет определять обструктивная или необструктивная у вас форма бронхита. Обструктивной форме характерно сужение просвета бронхиальных столбов, что может приводить к приступам сильного удушья.
Также формой бронхита можно считать бронхиолит, суть заболевания в воспалительном процессе структурных единиц бронхов.
Симптомы бронхита у детей раннего возраста
Возможность возникновения воспаления бронхов на фоне простуды или респираторной вирусной инфекции у грудничка есть всегда.
Поэтому даже простой насморк и покашливание у грудничка могут закончиться бронхитом.
Самостоятельно диагностировать начало воспалительного процесса и отека бронхов невозможно:
Главной особенностью течения трахеита и бронхита у малышей раннего возраста – быстрое спускание воспаления в нижние отделы дыхательной системы крохи.
Часто бронхит у грудничков осложняется спазмом бронхов с развитием обструктивного бронхита.
Первыми признаками бронхита являются:
ухудшение состояния ребенка на фоне ОРВИ и ОРЗ на 3-5 сутки – у малыша появляется вялость, слабость, капризность, отказ от еды, срыгивания, повышение температуры;
появление или ухудшение, учащение сухого малопродуктивного кашля, возникновение закашливания, срыгивания или рвота после приступа кашля;
при спазме бронхов – у малыша появляется «шумное» дыхание, дистанционные хрипы, протяжный, затрудненный выдох;
при отсутствии своевременной терапии обструктивного бронхита – на фоне затрудненного дыхания у ребенка появляется втяжение межреберных промежутков и учащение дыхания до 50-70 в минуту.
Родители должны знать, что
на сегодняшний день достаточно часто осложненное течение вирусных инфекций протекает на фоне субфебрильной температуры (37 – 37,5 С) или даже при нормальной температуре, лихорадка до 38 -39 С при бронхите не всегда является показателем активного воспаления в бронхах и легких.
Online-консультации врачей
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация хирурга |
| Консультация аллерголога |
| Консультация пульмонолога |
| Консультация дерматолога |
| Консультация инфекциониста |
| Консультация проктолога |
| Консультация офтальмолога (окулиста) |
| Консультация косметолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация нефролога |
| Консультация диетолога-нутрициониста |
| Консультация массажиста |
| Консультация педиатра |
| Консультация невролога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи, 17.03.2021
Морепродукты становятся вредными для здоровья?, 05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии, 09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве, 14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19, 05.01.2021
В мире более 86 миллионов случаев COVID-19, 05.01.2021
Скорость распространения COVID-19 зависит от климатических условий, 11.06.2020
Исследователи насчитали шесть разновидностей коронавируса, 11.06.2020
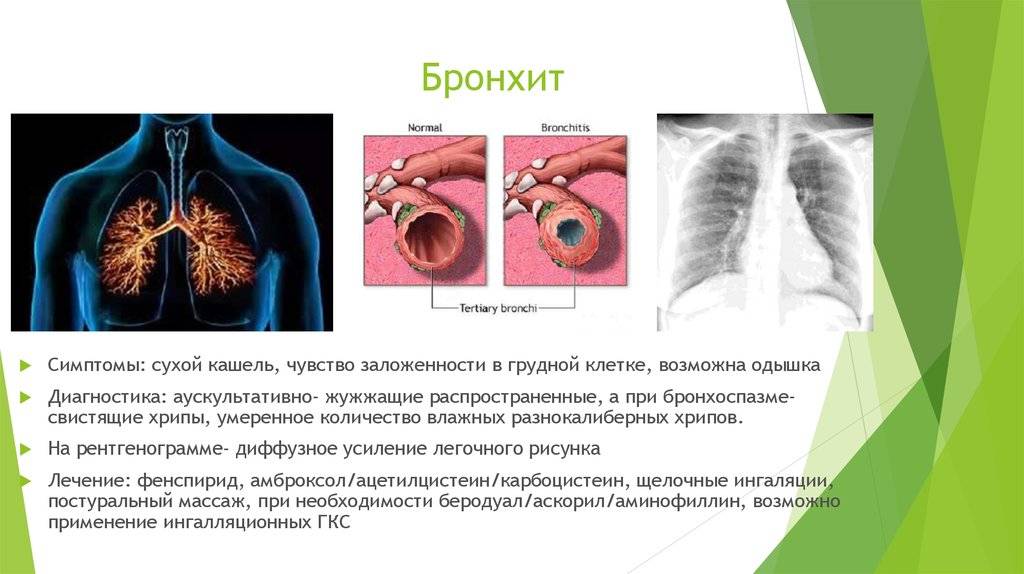
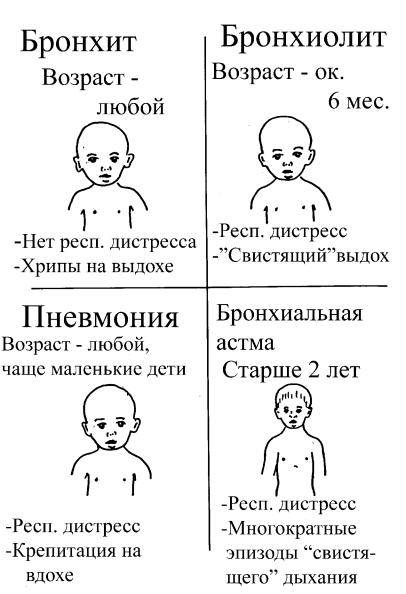
Симптомы бронхита
Начинается заболевание с сухого кашля, который постепенно становится влажным. Он может быть средней степени выраженности либо иметь приступообразный, навязчивый характер. Поначалу мокрота прозрачная, но затем она может стать желтого или зеленого цвета.
Общее состояние ребенка нарушено: он вялый, плохо ест, спит. У детей старшего возраста снижается трудоспособность, появляется недомогание, слабость.
Температура у детей при бронхите держится на высоких цифрах несколько дней. Гипертермия может достигать 38-38.5°, но до 39° поднимается редко. Это отличает его от пневмонии, при которой лихорадка может достигать еще более высоких показателей.
Бронхит у ребенка может протекать и без температуры в таких случаях:
- при аллергической его форме,
- при легкой степени заболевания,
- при сниженном иммунитете.
Также при бронхите у ребенка своеобразный характер имеют хрипы. Они выслушиваются по всей поверхности грудной клетки, то есть носят диффузный характер. При обструктивной форме заболевания хрипы свистящие, при выдохе и слышны на расстоянии.
Одышка при бронхите развивается при тяжелых формах воспаления.
- У грудных детей одышкой считается частота дыхания 60 в минуту и выше.
- До 3 лет – 40-50 в минуту.
- От 3 лет – 40 дыханий за минуту.
Одышка, посинение кожи вокруг рта, участие в дыхании вспомогательной мускулатуры является признаком дыхательной недостаточности и требует немедленного лечения.
Признаки воспаления бронхов у ребенка 3 лет и старше ничем не отличаются от таковых у детей младшего возраста. Но бронхиолит, который встречается у детей до года, после 3 лет проявляется уже реже. Зато эти малыши более подвержены астматическому бронхиту.