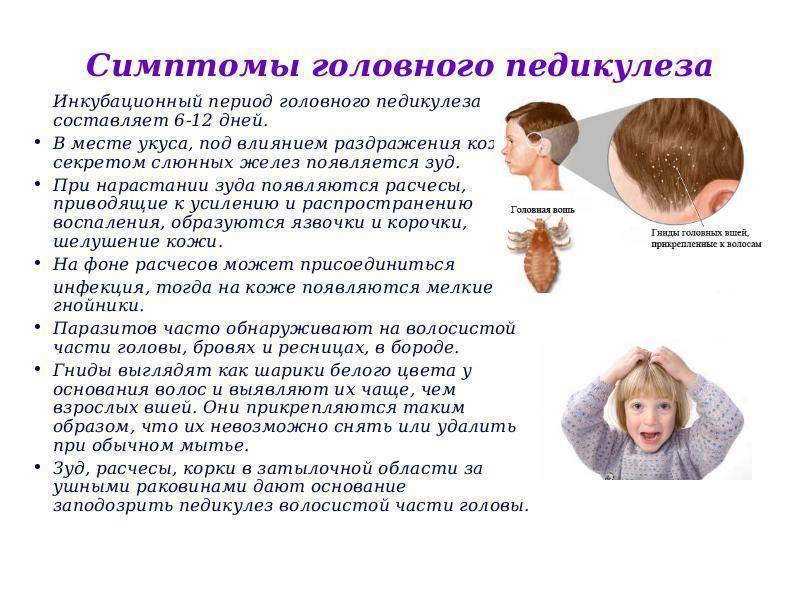
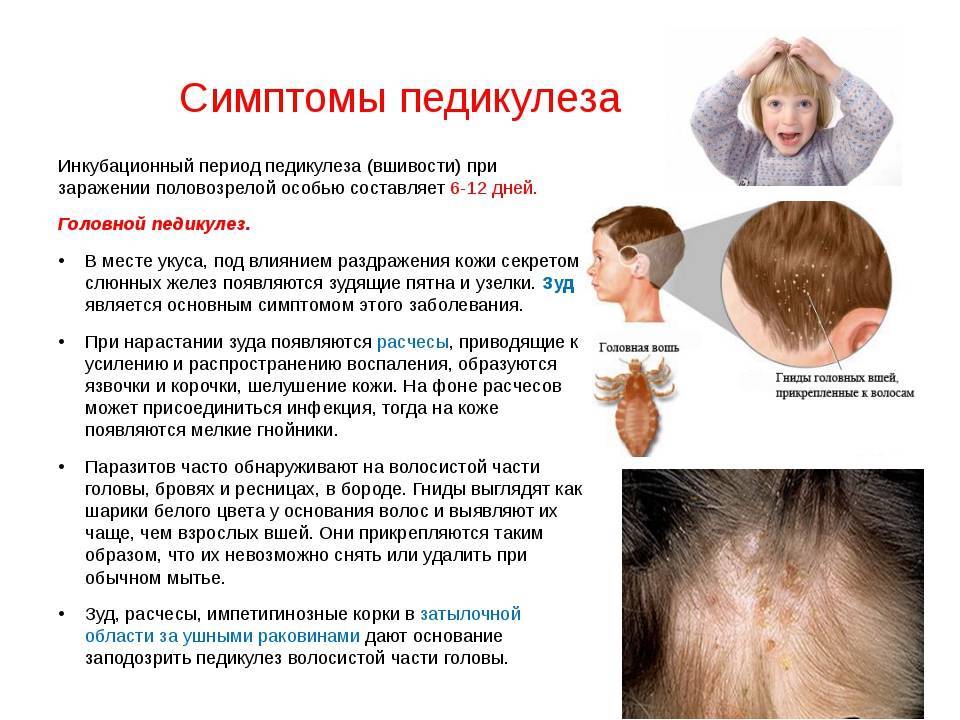
Причины
Звук улавливается с помощью барабанной перепонки. Она являет собой тонкую мембрану, которая отделяет внешний слуховой проход от среднего уха. Звуковые волны вибрируют при задействовании молоточка и мелких косточек, которые находятся в полости среднего уха. Барабанная перепонка передает эти волны в улитку, которая расположена в среднем ухе. А от улитки звуковые вибрации переходят в головной мозг, благодаря слуховым нервам.
Если закладывает уши, причины могут быть следующими:
- Наличие инородного тела в ушах. Иногда мелкими предметами, которые случайно попадают в полость ушной раковины, становятся кусочек ваты с косметической палочки, частицы грязи, детали от детских игрушек. Такие предметы закрывают вход в наружный слуховой канал. В результате звуковые волны не проникают к барабанной мембране либо проникают, но в очень небольшом объеме.
- Частицы воды. Такое случается после водных процедур. В большинстве случаев такая проблема проходит самостоятельно.
- Серная пробка. Такое вещество, как сера, является защитным барьером к проникновению грязи и патогенной микрофлоры в полость внутреннего ушного канала. Но в некоторых случаях сера накапливается в большом количестве. В результате слуховой проход становится перекрытым, нарушается качество слуха.
- Инфекционные процессы. Нередко развитие отита наблюдается после попадания воды в ушной канал. Такая среда является благоприятной для развития и размножения патогенной микрофлоры. Также проникновение инфекции происходит через микротравмы слизистых оболочек, которые возникают при неосторожных гигиенических процедурах. Развитие отита происходит при использовании грязных наушников. При таком заболевании помимо заложенности ушей наблюдается отек, сужение слухового прохода.
- Скачки давления. Если внутриушное давление больше, чем атмосферное, происходит выгибание барабанной перепонки. Звуковым волнам сложно к ней проникать. Скачки давления наблюдаются во время посадки самолета или взлета, при резком наборе высоты, нырянии при дайвинге. Когда баланс внутреннего и наружного давления восстанавливается, неприятные симптомы проходят самостоятельно.
- Ринит. Евстахиева труба отвечает за баланс давления в ушах. Эта труба находится между носоглоткой и ухом. В норме она является закрытой. Но когда человек зевает или глотает, она открывается и слышны характерные щелчки в ушах. Когда во время простуды или при аллергической реакции развивается ринит с заложенностью носа, отекают и слизистые евстахиевой трубы. В таком случае часто заложено ухо у взрослого и ребенка.
Если заложило оба уха, спровоцировать такой симптом могут воспалительные процессы. Если несколько дней заложено ухо, такой симптом может сигнализировать о развитии грибкового, бактериального либо вирусного отита, евстахиита, буллезного отита, гнойного отита.
Если воспаляется носоглотка, придаточные пазухи или глотка, наблюдается отечность слухового канала, который соединен с носоглоточным устьем. В результате давление внутри и снаружи отличается, дренажные функции слуховых труб нарушаются. Патогенная микрофлора вместе с экссудатом из носоглотки проникает в слуховые каналы и затрагивает барабанную мембрану. Начинается развитие евстахиита и среднего отита.
При воспалительном процессе отекает слизистая оболочка среднего уха и барабанной перепонки, нарушается восприятие звуковых волн, появляется заложенность ушей и ухудшается качество слуха. Функция слуховой трубы и отит у детей чаще всего наблюдаются при аденоидите, гипертрофии носоглоточных миндалин. У взрослых наиболее часто отек появляется при вазомоторном и аллергическом рините, при искривлении носовой перегородки, при нарушении микроциркуляции крови и ухудшении нервной проводимости в полости внутреннего уха. Если после насморка заложило ухо, нужно комплексное лечение.
Многие формы отита развиваются, как осложнение после перенесенных острых респираторно-вирусных заболеваний, синуситов, ринитов. Помимо того, что закладывает уши при температуре и слабости, ощущается стреляющая, острая или ноющая боль, ухудшение качества слуха, выделения из ушного канала, пульсация.
Еще одной причиной того, что заложило ухо и не проходит, является нейросенсорная тугоухость, которая возникает при ухудшении микроциркуляции крови либо при нарушении нервной проводимости в полости среднего уха. Такое заболевание может развиваться при:
- гипертоническом заболевании, которое сопровождается резкими перепадами артериального давления;
- острых вирусных заболеваниях;
- акубаротравме;
- переломе основания черепа;
- ишемии центрального отдела слуховых анализаторов;
- неврозе слуховых нервов;
- аневризме сосудов.
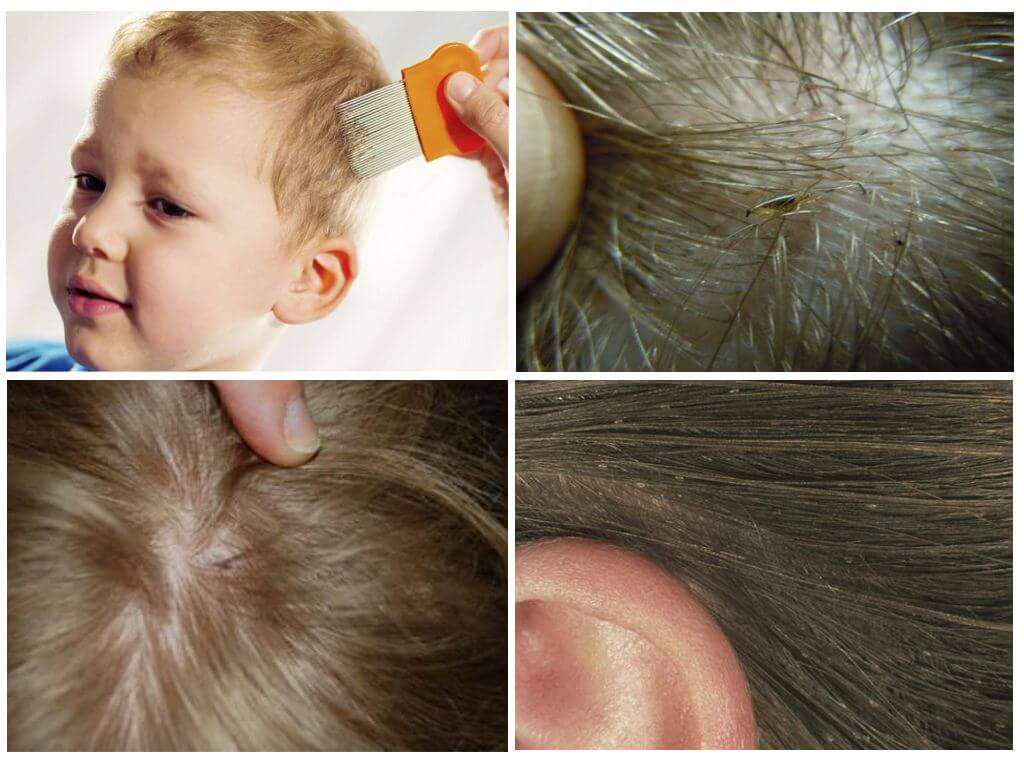
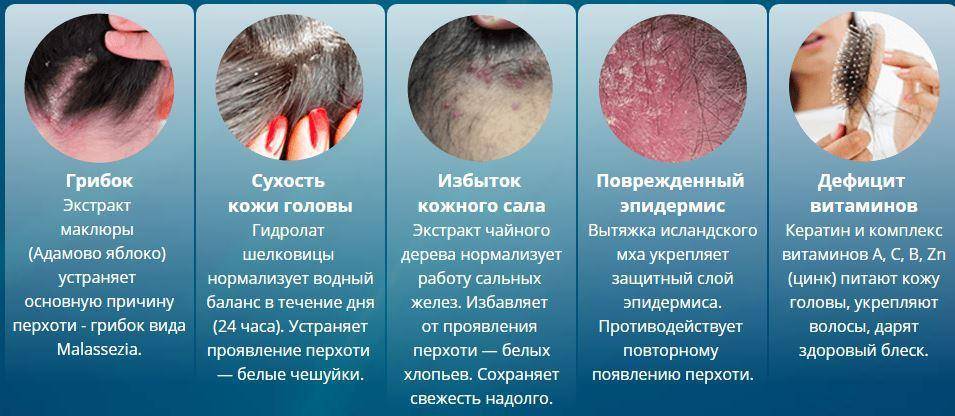
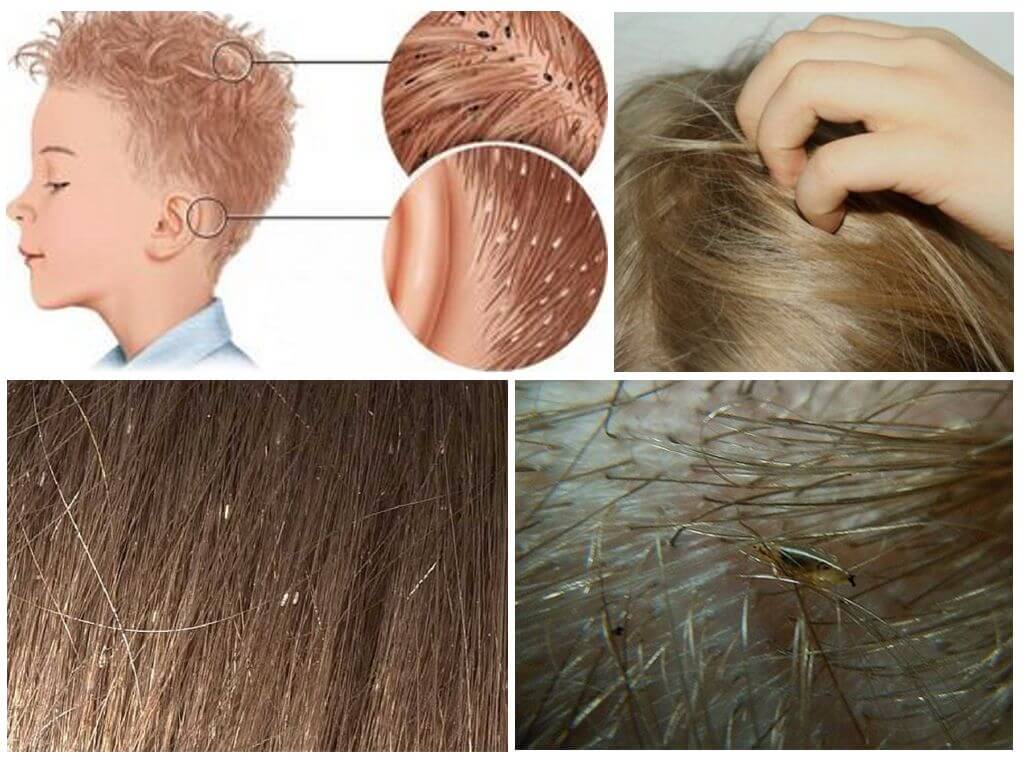
Как появляется перхоть на волосах
В основе образования перхоти лежит нарушение нормальной работы сальных желёз. Это приводит к ускоренному отслоению базальных кератиноцитов, которые составляют эпидермис кожи головы. Если в норме эти клетки обновляются каждые 25-30 дней, то при себорее — раз в 10-15 дней. За такой короткий срок кератиноциты не успевают потерять влагу, поэтому склеиваются и отшелушиваются в виде хлопьев от белого до светло-жёлтого цвета.
На заметку! Не последнюю роль играет чрезмерное размножение грибка Malassezia Furfur и Pityrosporum ovale. Эти микроорганизмы присутствуют у 90 % людей и не считаются представителями патологической флоры кожи. Однако в случае изменения работы сальных желёз грибок размножается быстрее обычного, вызывая неприятные симптомы.
Таблетки от себорейного дерматита
Сухую форму себореи на лице чаще всего лечат при помощи мазей и кремов для наружного применения. Эта форма патологии считается самой легкой. Жирный и смешанный тип себорейного дерматита нейтрализуют при помощи системной терапии. Ее принцип заключается в использовании местных препаратов и медикаментозных средств в форме таблеток. Противогрибковая терапия основана на таком препарате, как Флюконазол, Тербинафин, Кетоконазол. В запущенных случаях дерматологи назначают антигистаминные средства. Например, Димедрол или Супрастин.
Для блокировки воспалительного процесса в домашних условиях выписывают нестероидные препараты Диклофенак или Индометацин. Убрать раздражение и зуд помогают глюкоклртикостероидные средства. Например, Бетаметазон. В запущенных стадиях дерматита применения гормональных и антибиотических мазей будет недостаточно. Для усиления эффекта в таких случаях назначают антибиотики для перорального использования.
Для нормализации работы кишечника и желудка у взрослого или ребенка используют препараты Мезим или Фестал. Для восстановления общего состояния пациента используют Метионин. Он восполняет недостаток витаминов и минералов в организме. Перед использованием средств необходимо пройти обследование у гастроэнтеролога.
Рекомендации по лечению дерматита
Больные должны особое внимание уделить работе желудка. Противосеборейная терапия даст положительный результат только после нормализации роботы желудочно-кишечного тракта
Для этого необходимо использовать желчегонные средства, ферментные препараты, специальные сорбенты. Пациентам необходимо нормализовать витаминный баланс в организме. Для устранения авитаминоза используют специальные комплексы с большим содержанием витаминов C, A в составе.
Необходимо помнить о правильном очищении кожи, которое помогает уменьшить симптоматику себорейного дерматита. Во время лечения контакты с водой лучше минимизировать. Их должны заменить заживляющие лечебные лосьоны и эмульсии. Подобрать продукт поможет лечащий врач. Необходимо нормализовать режим питания. Во время терапии рекомендовано отказаться от чрезмерно жирной, соленой и сладкой пищи. Следует полностью исключить блюда с большим содержанием холестерина в составе. Большую часть рациона должны составлять белковые и растительные продукты.
Для усиления эффекта можно пользоваться народными методами лечения. Например, обрабатывать пораженные участки кожи соком алоэ или миндальным маслом. Помогают справиться с отечностью и зудом травяные примочки (ромашка, шалфей).
Лечение и профилактика
Лечение досаждающего симптома проводится в двух направлениях: местное, включающее промывания носовой полости и применение средств, которые нужно мазать от корок, и общее воздействие на организм в зависимости от заболевания, которое привело к сухости слизистой.
В качестве общей терапии могут быть назначены:
- антибактериальные препараты;
- противовоспалительные средства;
- препараты, улучшающие трофику тканей;
- сосудосуживающие капли;
- иммуномодуляторы;
- кортикостероидные препараты;
- физиопроцедуры.
При необратимых атрофических процессах слизистой, проводится хирургическое лечение, например, конхотомия или лазерное воздействие.
Местная терапия включает промывания носовых ходов солевым раствором, антибактериальные мази от корок, мази без антибиотиков, бальзамы, масла (например, персиковое или абрикосовое), антисептические препараты.
Как предупредить появление сухости в носу? Ухаживайте за своей слизистой, периодически промывая носовые ходы солевым раствором. Своевременно пролечивайте и не давайте развиться заболеваниям носоглотки. Если вы аллергик, старайтесь оградить себя от контакта с аллергенами. Откажитесь от вредной привычки ковырять в носу. Проветривайте помещение, где находитесь, и используйте воздухоувлажнитель.
Если вы столкнулись с образованием корок в носовой полости, не теряйте время. Звоните и записывайтесь на приём по телефону +7 (495) 642-45-25. Мы вам обязательно поможем!
Диагностика
В процессе изучения причин себореи врач уточняет время появления перхоти, её длительность, наличие связи с какими-либо событиями в жизни пациента. Первично требуется осмотр врача-дерматолога, который может рекомендовать пройти обследование у более узкого специалиста — трихолога, аллерголога или гастроэнтеролога (при наличии подозрений на желудочно-кишечную природу патогенного фактора).
Пациенту назначаются следующие виды анализов крови:
- биохимический: исключение системных заболеваний, определение дефицита микро- и макроэлементов;
- на глюкозу: выявление сахарного диабета;
- на гормоны щитовидной железы (ТТГ, Т3, Т4) для исключения гипо- или гипертиреоза.
Дерматолог также осматривает кожу головы на специальном оборудовании — дерматоскопе.
На заметку! Частая практика — взятие биоптата для гистологического исследования. На лабораторное стёклышко счищается кусочек поражённой кожи и изучается в лаборатории под микроскопом. По морфологии ткани можно наиболее точно и быстро определить вид повреждения.
Причины корок в носу у взрослых и детей
Самая распространенная причина образования корочек – это нарушение водного баланса слизистых из-за слишком сухого воздуха, частого и неправильного применения лекарственных препаратов, в частности, сосудосуживающих средств при рините. Пересушенные слизистые не могут выполнять свое основное задание — транспортировать слизь по носовым ходам, поэтому процесс замедляется. В результате возникает воспаление в носу и околоносовых пазухах. Подобным образом слизистые оболочки реагируют и на переохлаждение организма.
Кроме этого, корочки образуются при следующих проблеммах:
- Болезнях носа и околоносовых пазух (различные формы ринитов).
- Аллергических реакциях. Сухие слизистые в носу, как и обильные выделения слизи из носа, часто бывают ярким проявлением реакции организма на аллергены.
- Заболеваниях эндокринной системы. К пересушиванию приводит повышенный уровень сахара при диабете. Чем выше показатели глюкозы в крови, тем суше слизистые.
К прочим причинам образования корок в носу относятся:
- врожденные или травматические повреждения носовой перегородки;
- хронические заболевания верхних дыхательных путей;
- гормональные изменения;
- воздействие пара в бане или сауне;
- вдыхание вредных веществ;
- переезд в другую климатическую зону;
- сосудистые изменения;
- нервные расстройства.
Об образовании корок свидетельствуют нарушенное обоняние, заложенность носа и неприятный запах. Ощущается дискомфорт на слизистых, их стянутость, возникают очаги раздражения и эрозии. В горле чувствуется сухость. Появляются жалобы на головную боль и храп по ночам.
Симптомы себореи у взрослых
Зная клинические признаки себореи, вы можете заподозрить у себя это заболевание и своевременно обратиться к врачу. Себорейный дерматит не заразен³, проявляется высыпаниями, которые могут располагаться на коже волосистой части головы, лица, слухового прохода, верхней части туловища (преимущественно на середине груди, в области лопаток и в крупных складках кожи). Высыпания всех локализаций при себорее могут сопровождаться зудом различной интенсивности¹. Также пациенты отмечают ухудшение состояния при психоэмоциональном напряжении, снижении иммунитета, нарушении ухода за кожей, приеме некоторых лекарственных средств от других заболеваний.
Можно ли излечиться полностью?
Себорейный дерматит в детском возрасте в большинстве случаев проходит самостоятельно. В тех случаях, когда необходимо лечение, заболевание хорошо ему поддается. Чаще всего в дальнейшем никаких признаков себореи у ребенка не остается³. У взрослых ситуация сложнее: полностью избавиться от себорейного дерматита невозможно. Это заболевание то проявляется, то исчезает, однако грамотное лечение и внимательное отношение к состоянию своей кожи помогает значительно улучшить состояние и контролировать рецидивы³.
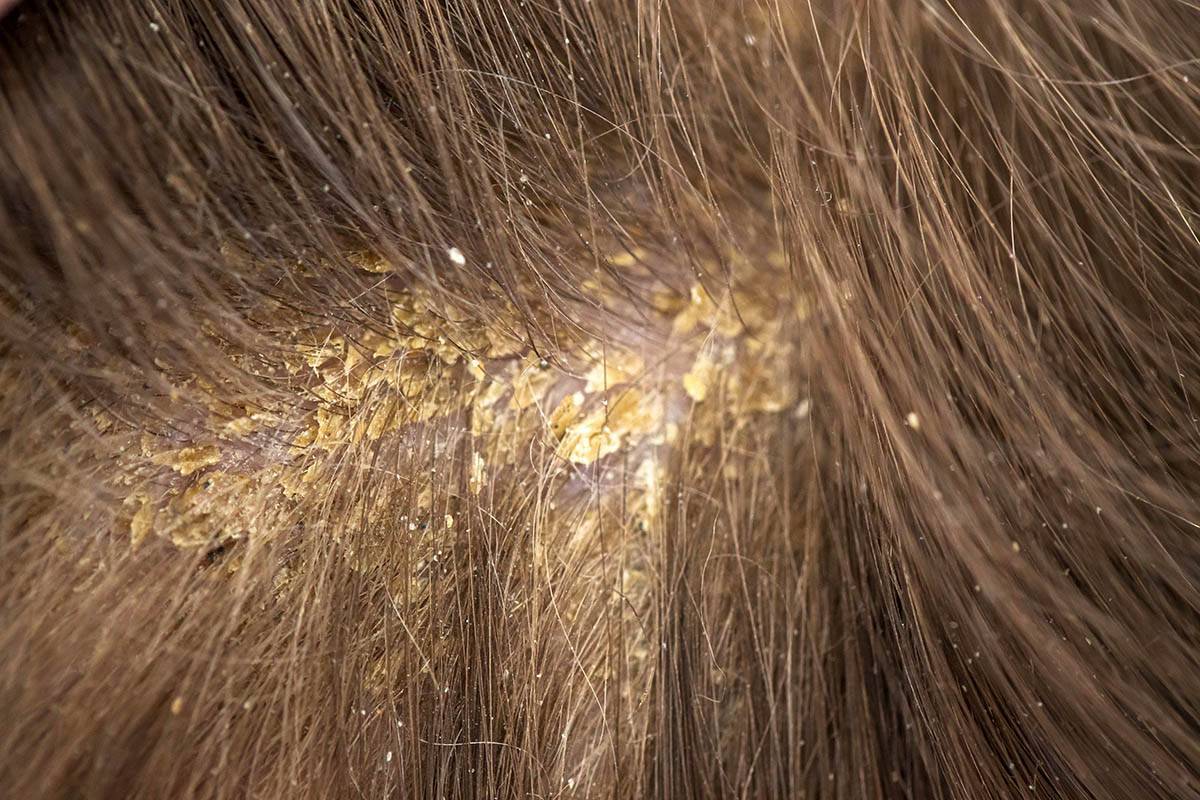
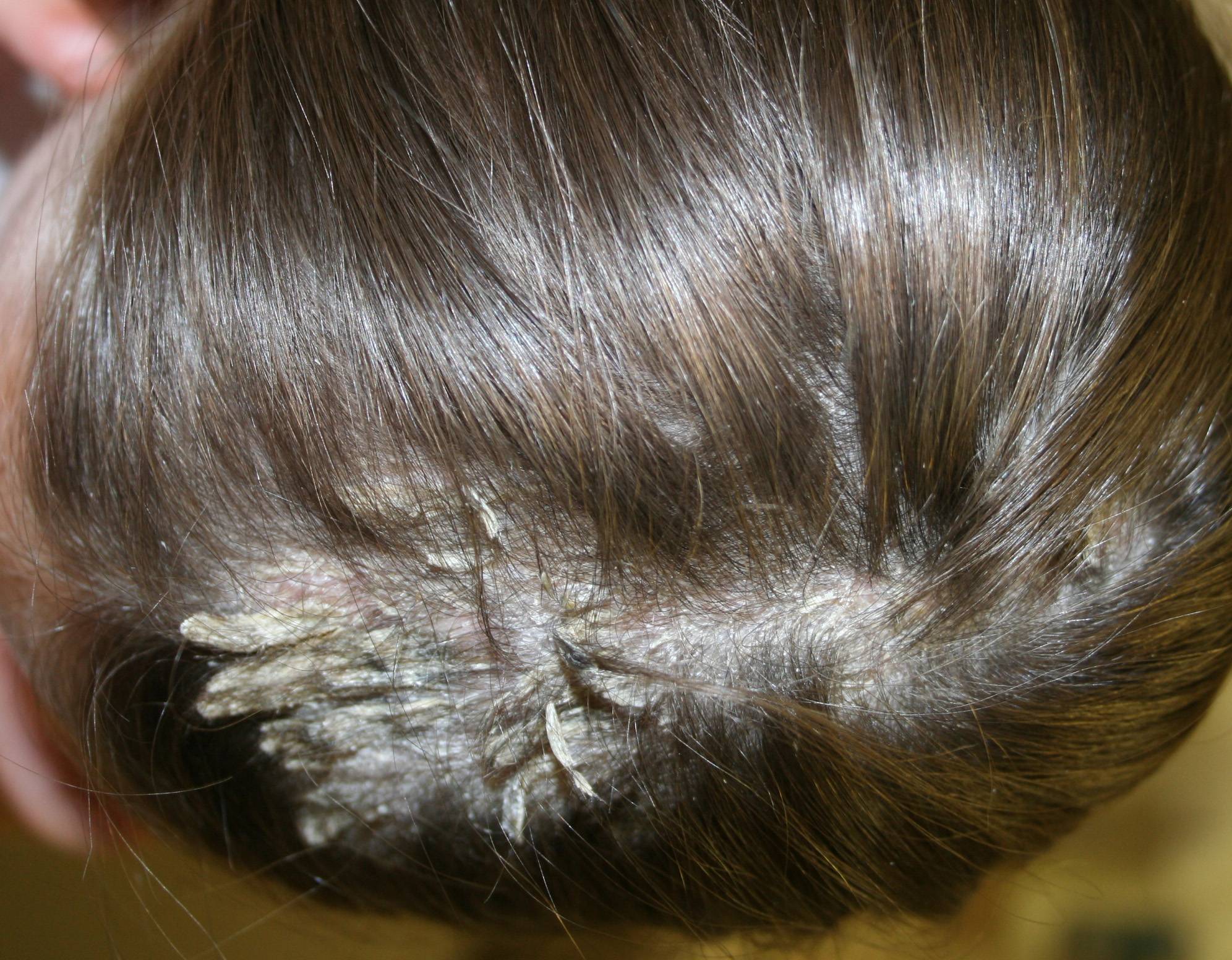
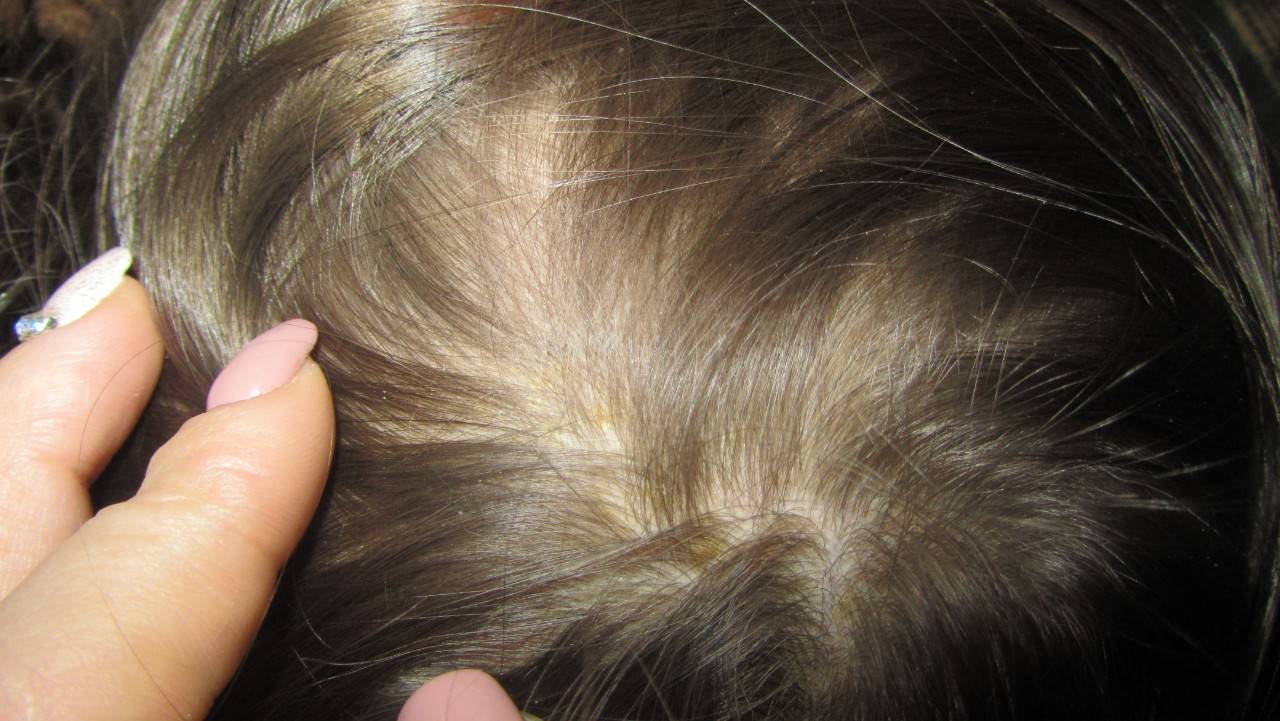
Себорея на коже головы чаще всего ограничивается шелушением без признаков воспаления с образованием перхоти. Возможен зуд, который усиливается по мере загрязнения кожи головы. При более тяжелом проявлении болезни на коже присутствуют воспалительные элементы – пятна или бляшки с желтыми чешуйками на поверхности. При выраженном воспалении чешуйки пропитываются экссудатом (воспалительной жидкостью) и объединяются в корки. При отсутствии должного лечения болезнь развивается, воспалительные элементы могут занимать всю волосистую часть головы, выходя на лоб и заушные складки. При такой форме заболевания пациентов беспокоит выраженный зуд.
Болезнь чаще всего развивается в трех возрастных периодах: от 3 недель до 3 месяцев, в пубертатный период и в возрасте 30-60 лет. Частота появления себореи в младенчестве составляет 70%², у взрослых – от 3 до 20%¹.
Высыпания на лице обычно симметричные. Они располагаются на центральной части лба, носогубных складках, крыльях носа, переносице, бровях, в области нижней части лица, наружного слухового прохода, заушных складок. Сыпь выглядит как покрасневшие пятна округлой или неправильной формы. Также возможно уплотнение этих пятен, шелушение, формирование корок. В некоторых случаях развивается себорейный блефарит – воспаление века, которое проявляется покраснением и образованием корочек в зоне ресничного края.
На теле человека существуют только две зоны, которые никогда не поражаются себореей – это ладони и подошвы.
На туловище себорея представлена красными пятнами или бляшками с четкими границами и гладкой поверхностью. Высыпания могут быть покрыты желтоватыми чешуйками. В складках кожи часто возникает отек, мокнущие, болезненные трещины. Возможно присоединение инфекции и развитие гнойничкового поражения кожи на фоне себореи.
Пятна и бляшки при себорее. Фото: Roymishali / Wikipedia (CC BY-SA 3.0)
Какие могут быть осложнения от перхоти
Наличие иммунодефицитного состояния, серьёзная нехватка витаминов или слишком значительные изменения в работе сальных желёз могут привести к осложнениям перхоти.
При присоединении инфекции на месте микротравм возникают гнойные заболевания — фурункулёз, абсцесс, импетиго (пузырьково-гнойничковая сыпь с образованием при вскрытии толстых корочек медового цвета и пигментных пятен на этом месте после заживления) и т. д.
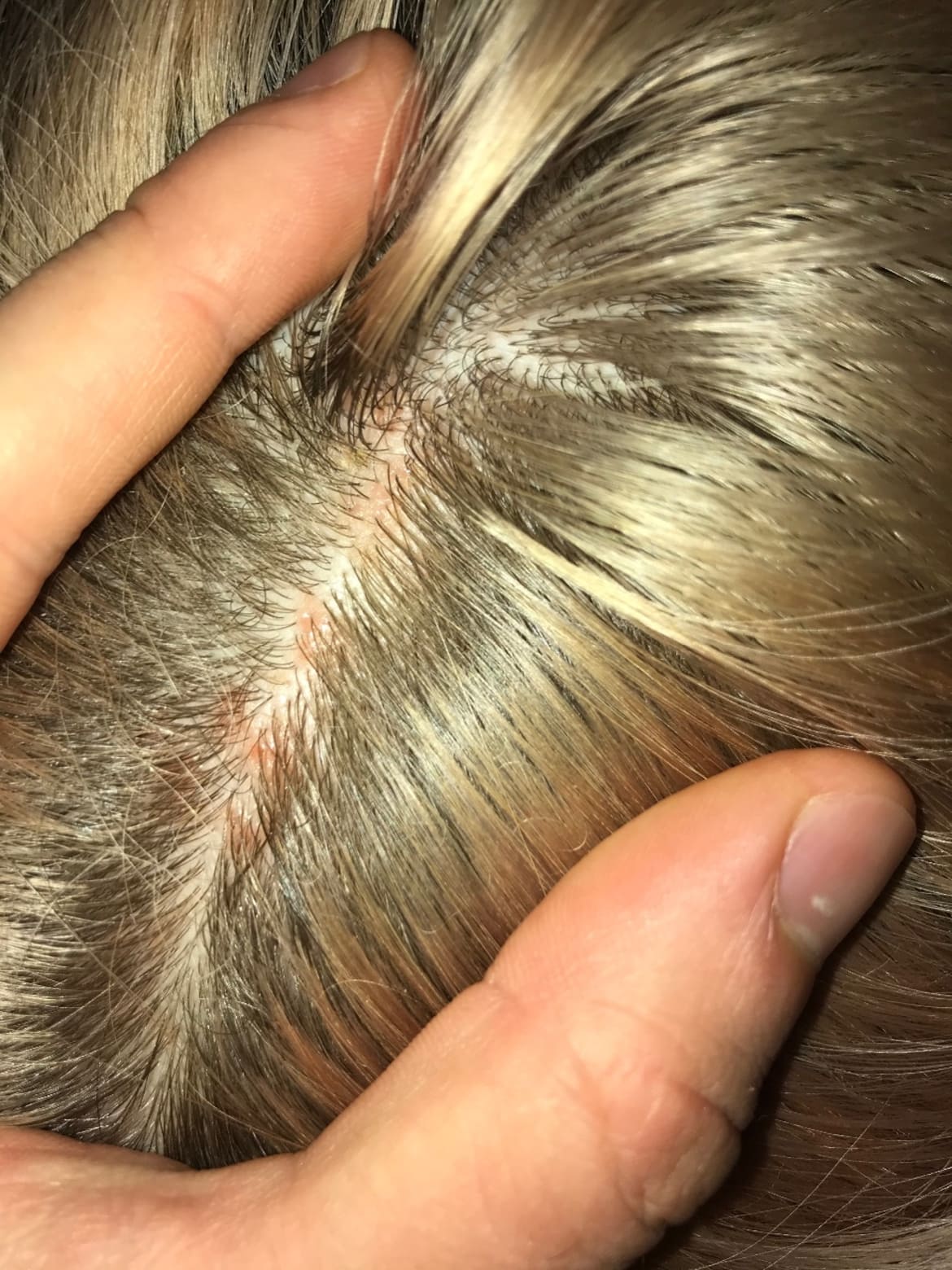
Сильная перхоть может забить сальную железу множеством чешуек, что приводит к накоплению себума в её протоке и образованию кисты (атеромы). Перхоть также является предшествующей стадией псориаза, который проявляется шелушением головы, бровей, образованием пятен на других частях тела.
Однако наиболее часто беспокоит сильный зуд кожи и развитие облысения (себорейная аллопеция). Чешуйки нарушают кислородный обмен фолликула. Из-за снижения трофики волосяная луковица ослабевает, волосы выпадают и перестают расти, образуются очаги облысения.
На заметку! Читайте о выпадении волос после ковида в нашей статье «Волосы после коронавируса».
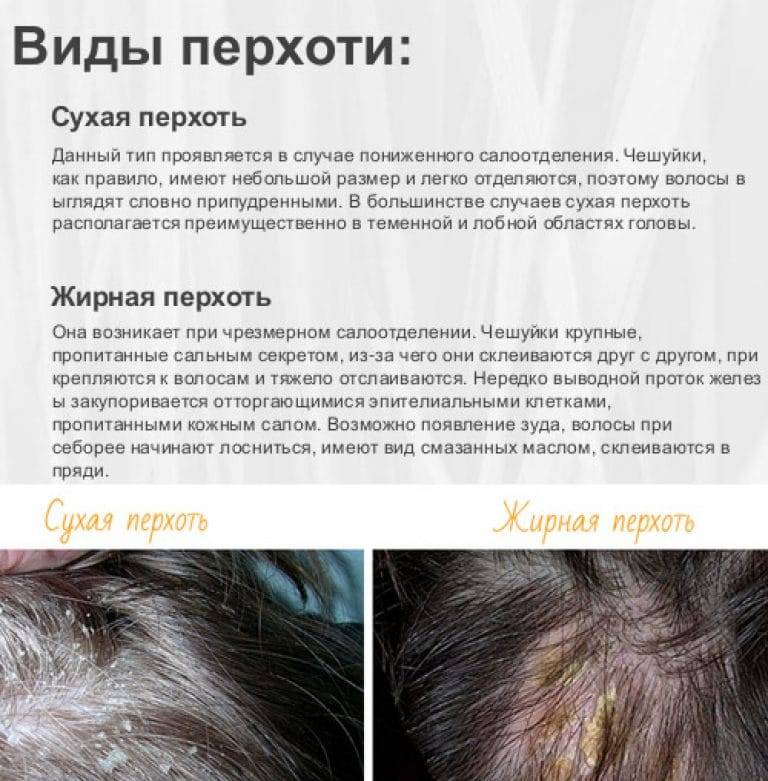
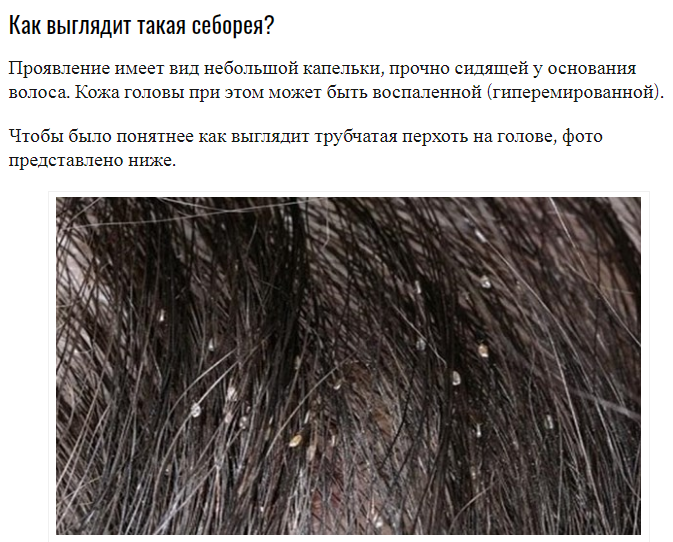
Сухая себорея
При недостатке активности в работе сальных желез может возникнуть сухая себорея. Причиной является не только малая выработка кожного сала, но и:
- стрессы, переживания, психологические потрясения;
- наследственные факторы;
- гормональные сбои (пубертатный период или отклонения в работе желез);
- использование неправильно подобранных косметических средств, а также косметических красок с аммиаком;
- плохая гигиена, чрезмерно частое мытье головы и высушивание феном;
- недостаток витаминов (это сказывается на общем состоянии здоровья и на работе желез).
Дефицит кожного сала способствует появлению воспалительных процессов на голове, они провоцируют размножение грибков Malassezia. Симптомы сухой себореи:
- обесцвечивание, сухость и ломкость волос;
- образование трещин на эпидермисе;
- появление крупных чешуек, которые быстро отслаиваются.
Если не принять меры, то сухая себорея переходит в следующую стадию. Кроме перхоти человека беспокоит покраснение кожи, появляются себорейные пятна. Иногда сухая себорея — это запущенная форма жирной, в других случаях проблема возникает сама по себе.
ЧТО МОЖНО СДЕЛАТЬ
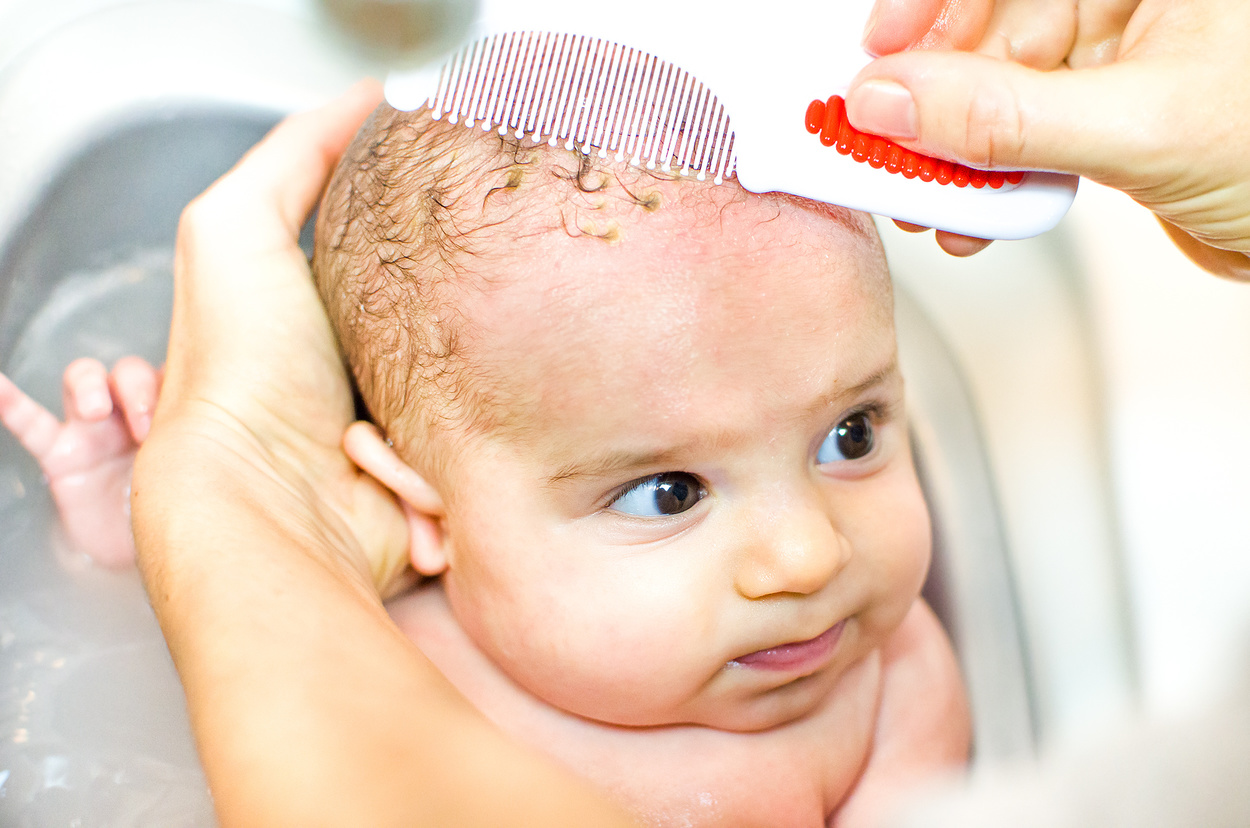
У грудных детей патология часто проходит без лечения к 6-7 месяцам. При незначительных поражениях достаточно смазывать кожу головы оливковым или другим растительным маслом перед мытьем. После того, как корочки размягчатся, их аккуратно удаляют при помощи щеточки и моют ребенку голову обычным способом. Каких-либо ограничений к процессу купания новорожденного ребенка с себореей, нет. Большое значение имеет поддержка нужной температуры и уровня влажности в доме, где живет малыш.
Родителям не нужно опасаться процедуры удаления корочек. Она не доставляет боли или дискомфорта младенцу. Процедура необходима не столько для улучшения внешнего вида малыша, как для профилактики воспаления и попадания инфекции.
При наличии себореи на голове у ребенка грудного возраста следует соблюдать следующие меры:
- кормящей матери нужно исключить из меню продукты, способные вызывать аллергические реакции – морепродукты, грибы, шоколад, цитрусовые, орехи, сладости;
- тщательно подбирать гипоаллергенные смеси, если малыш находится на искусственном вскармливании;
- пользоваться одеждой только из натуральных тканей;
- следить за тем, чтобы у ребенка не возникала потница.
Если себорея на голове у детей возникает в старшем возрасте, важно пересмотреть питание. При заболевании соблюдают специальную диету
Она должна включать молочные продукты, мясо и рыбу нежирных сортов, овощи, фрукты и ягоды, растительные масла, негазированную воду, травяные чаи и натуральные соки.
Овощи лучше употреблять в сыром виде, мясо и рыбу запекать или готовить в пароварке. Рекомендуется избегать длительного тушения или жарки продуктов. При себорее полезны блюда, приготовленные на основе желатина.
Соблюдение диеты также требует употребления большого количества жидкости, не менее 2 литров в стуки. Это могут быть чаи на травах, компоты из сухофруктов, негазированная вода.
Продукты, которые требуется исключить из меню:
- мясо и рыба жирных сортов;
- маринады и копчения;
- консервы;
- фастфуд и сладости;
- картофель;
- цитрусовые, яйца, мед и другие высокоаллергенные продукты;
- хлебобулочные и кондитерские изделия;
- алкоголь и газированную воду.
Что делать
Если заложило ухо, лечение будет напрямую зависеть от причины, которая вызвала такой симптом.
При попадании постороннего предмета
Ухо отличается таким строением, что самостоятельно что-то доставать из него не рекомендуется. Если человек будет ковыряться ватными палочками в слуховом канале, он может случайно травмировать барабанную мембрану. А это опасно нарушением качества слуха. Поэтому лучше обратиться к отоларингологу, который поможет справиться с такой проблемой без вреда для здоровья.
После водных процедур
В большинстве случаев попавшая в ухо вода во время купания вытекает самостоятельно, не причиняя дискомфорта. Этот процесс можно ускорить простыми способами, чтобы избавиться от неудобств:
- Лечь на подушку на бок, подстелив под ухо полотенце и подождать. Гравитация вытолкает воду на полотенце.
- Оттянуть ухо вверх, затем назад, после чего наклонить голову вниз. Так слуховой канал распрямится, и лишняя жидкость вытечет.
В большинстве случаев попавшая внутрь уха вода не опасна серьезными последствиями. Но не нужно забывать, что влага является благоприятной средой для размножения патогенной микрофлоры. Если через несколько дней заложенность не проходит, появляется боль и другие неприятные ощущения, стоит посетить отоларинголога.
При серной пробке
Без осмотра врача невозможно определить, что серная пробка стала причиной проблемы. Отоларинголог проводит осмотр с помощью отоскопа, после чего ставит диагноз и удаляет пробку. Зачастую используется промывание с помощью шприца и теплой воды. При наличии воспалительного процесса и перфорации барабанной перепонки промывать нельзя. В таком случае пробка удаляется с помощью специального зонда.
При регулярном скоплении серы, можно удалять ее самостоятельно в домашних условиях. Для этого используются лекарственные средств, которые размягчают серу и способствуют ее выведению. Можно пользоваться перекисью водорода, глицерином или детским маслом. Такие средства разрешается применять только после предварительной консультации отоларинголога, поскольку нужно убедиться, что нет противопоказаний и различных патологий.
При заболеваниях
Ушная инфекция проявляется не только тем, что днем или ночью закладывает уши. Дополнительно возникают такие симптомы:
- болезненные ощущения, которые усугубляются, когда человек открывает рот;
- гипертермия;
- мышечные боли;
- головная боль;
- слабость.
При таких симптомах необходимо посетить отоларинголога, который установить точный диагноз и составит правильную схему лечения. Могут применяться антибактериальные и гормональные препараты, капли. Прогревать уши нельзя, чтобы не усугубить состояние.
При полете или подъеме на лифте
В большинстве случаев неприятные ощущения проходят самостоятельно. Но чтобы предотвратить их появление, рекомендуется:
- жевать жвачку или рассасывать леденец;
- широко открывать рот;
- закапать сосудосуживающее средство;
- пользоваться берушами.
Профилактические меры
Трудно поспорить с тем фактом, что проще будет не допустить возникновение себореи, чем вылечить ее. Профилактические меры, в первую очередь, включают в себя соблюдение правил личной гигиены. Речь идет об использовании различных лосьонов для лица и регулярном умывании. Для предотвращения жирной себореи нужно обрабатывать кожу головы специальными спиртовыми препаратами.
Ультрафиолет тоже положительным образом воздействует на кожный покров, препятствуя развитию грибковых бактерий. Но он может быть полезным лишь в умеренном количестве. Не забывайте о моркови, в которой находится много различных витаминов, в частности, витамин А, который очень полезен для кожи человека.
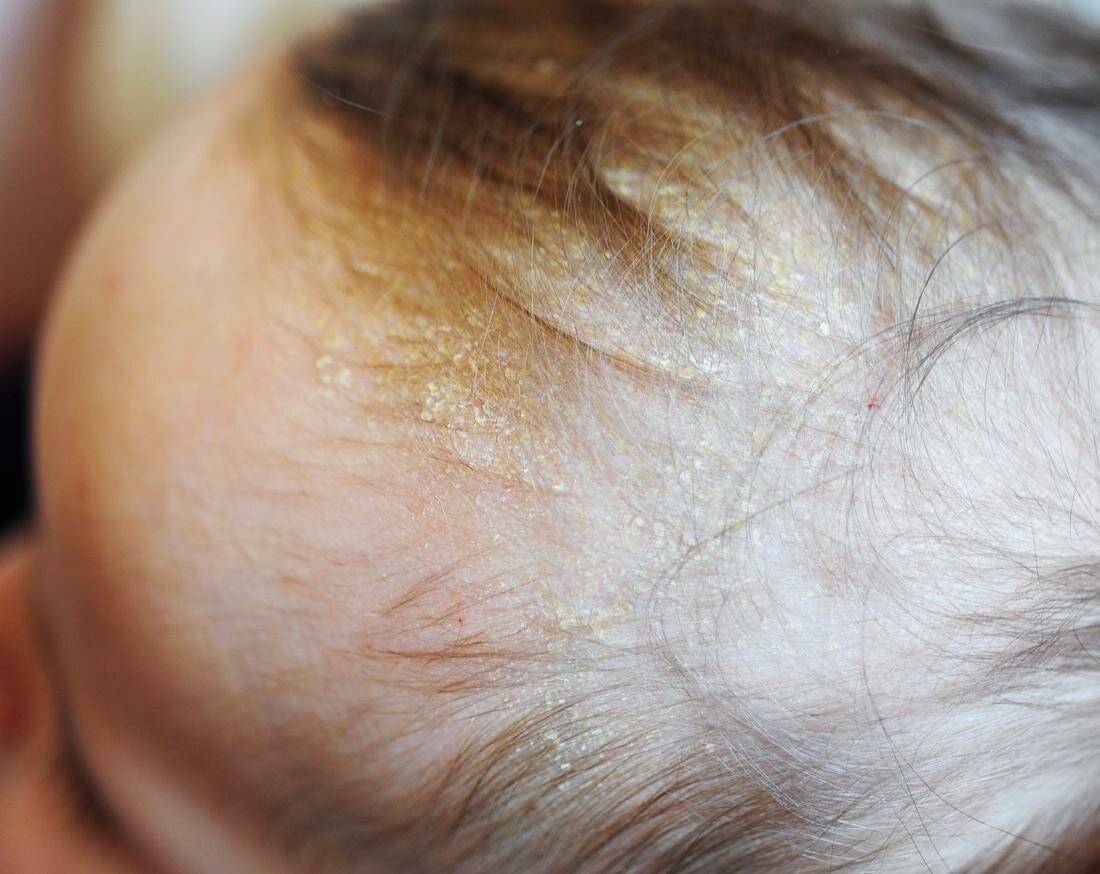
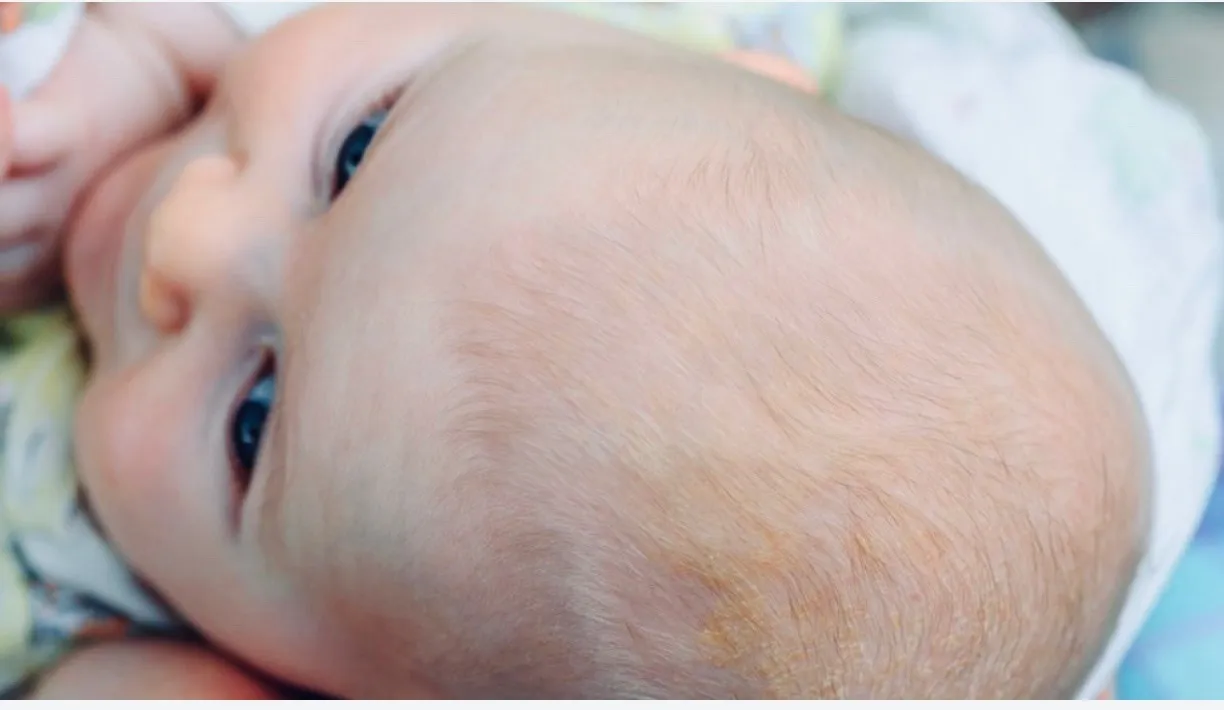
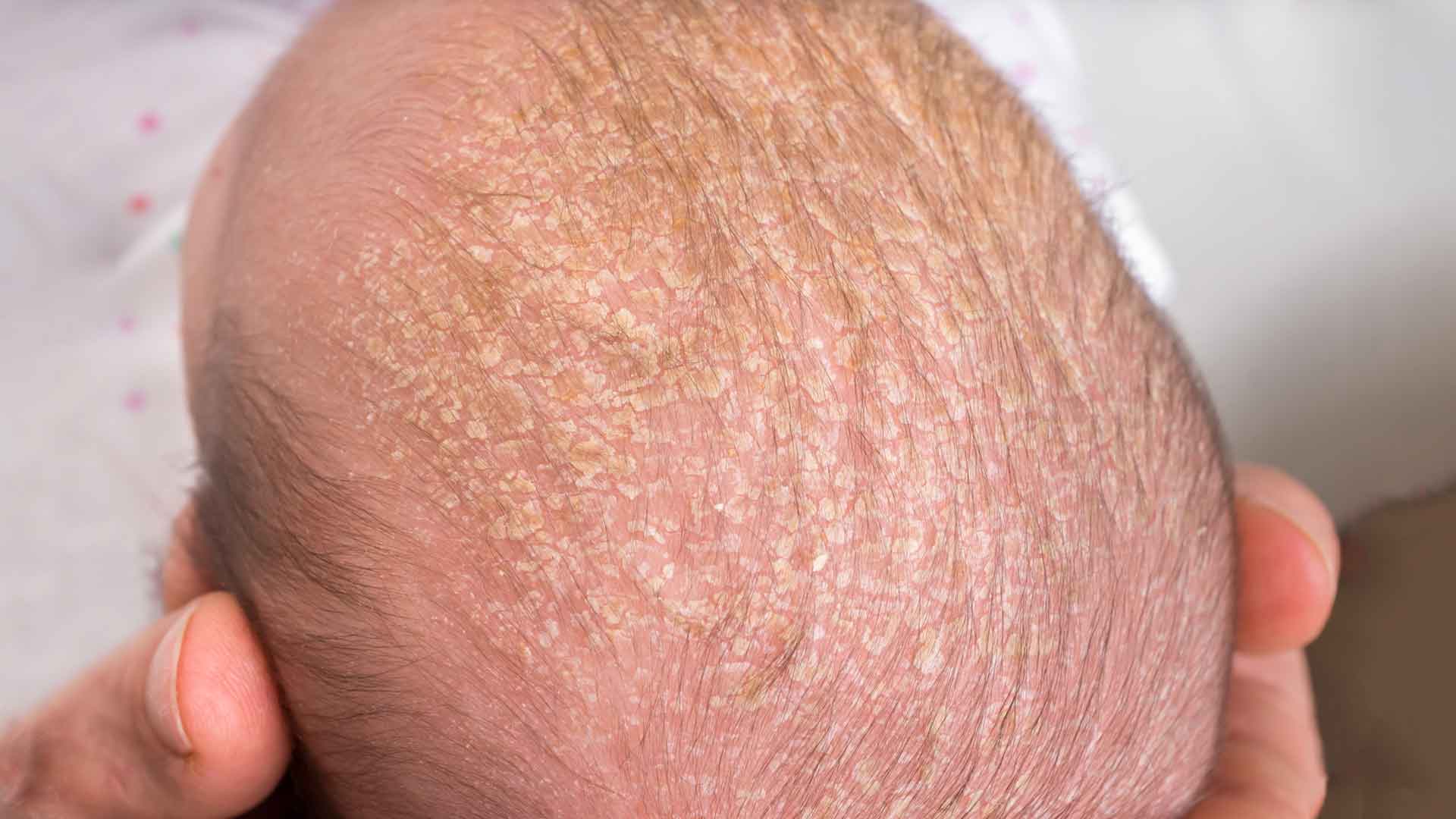
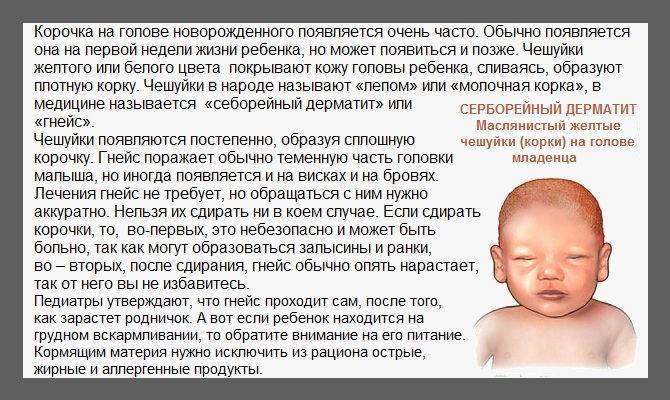
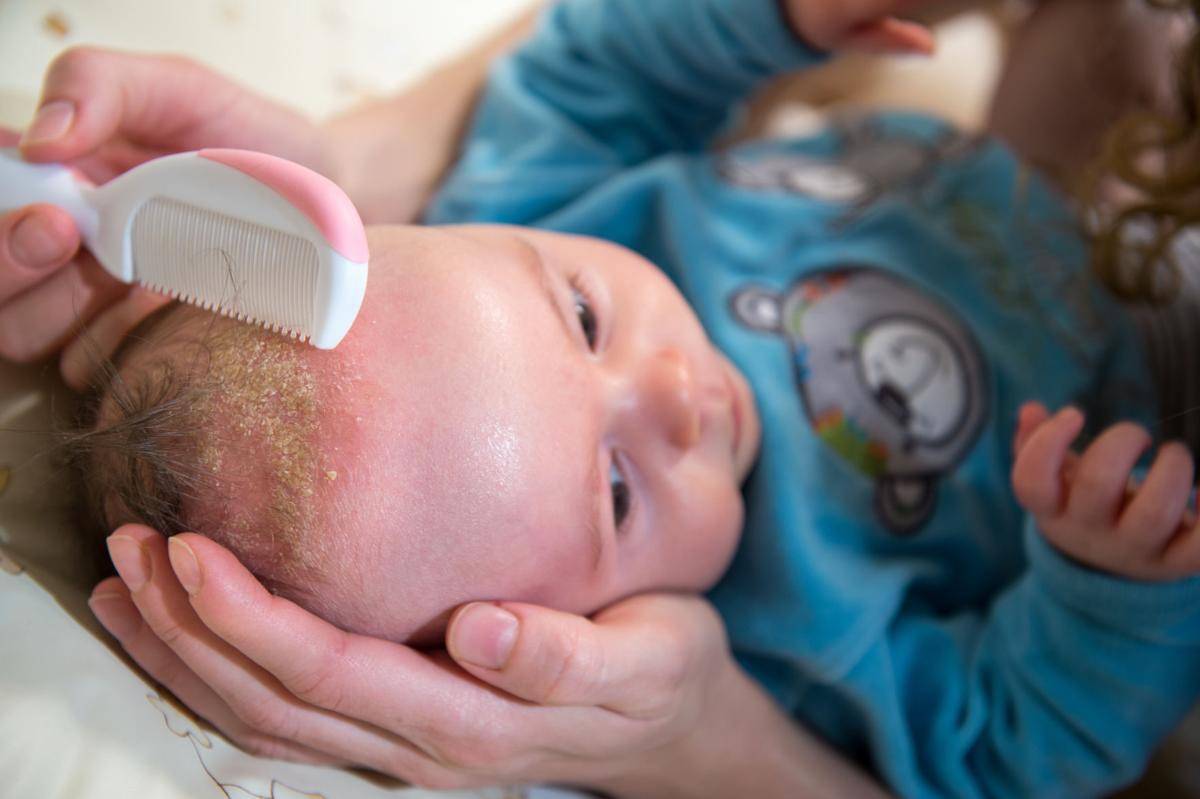
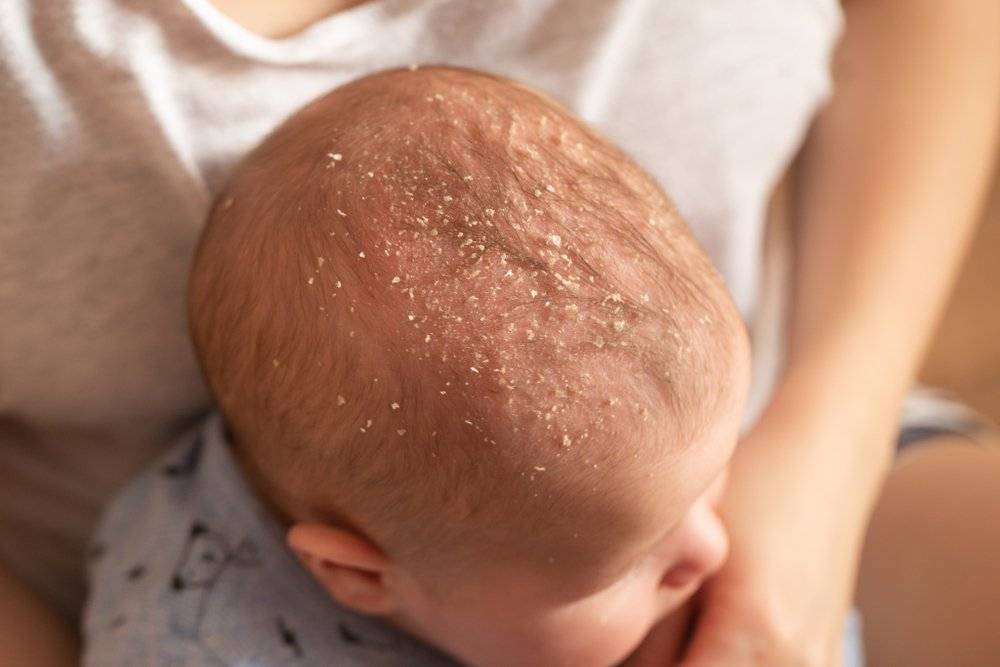
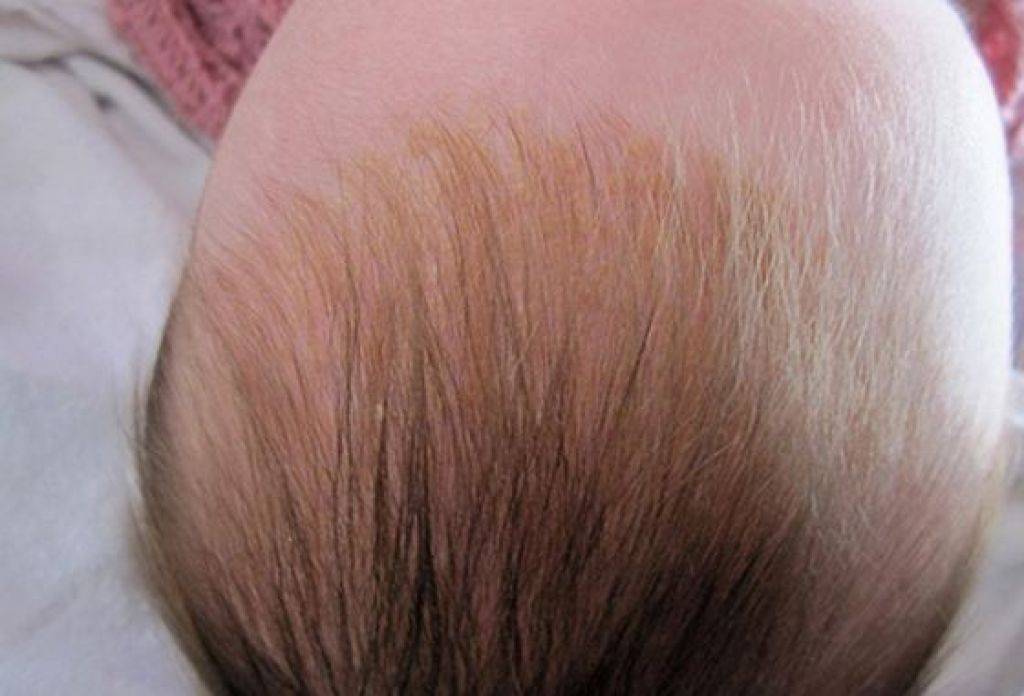
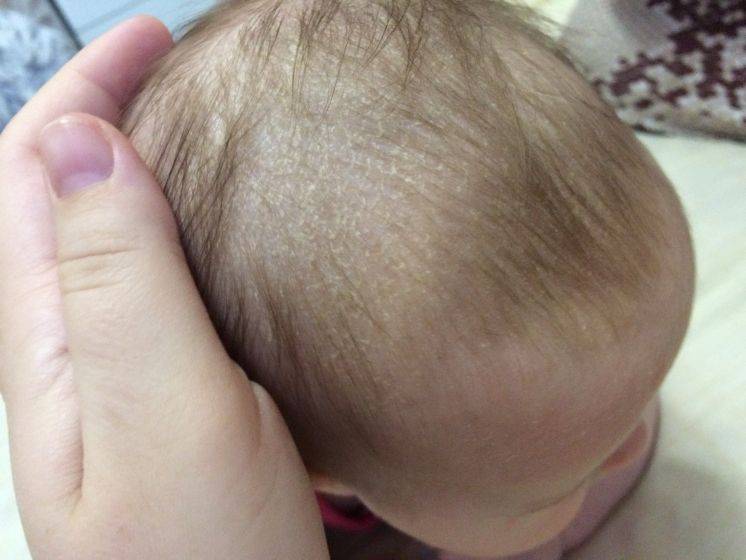
Желтые корочки, молочные корочки у новорожденного. Почему образуются?
Желтые корочки на голове младенца образуются из-за возрастных особенностей работы его сальных желез. На голове их расположено много, и под действием материнских гормонов эти железы активно вырабатывают секрет – кожное сало. Засыхая вместе с отшелушившимися кусочками эпидермиса – верхнего слоя кожи – оно и образует неприглядные на вид желтоватые корочки.
Также на образование корочек могут влиять грибки Malassezia, которые живут на коже человека и питаются секретом сальных желез. Так как секрета вырабатывается в избытке, колонии грибка разрастаются, и корочек становится больше.
Иногда говорят, что причина себорейного дерматита у младенцев – в плохом уходе или неправильном питании кормящей мамы, но это ошибочное мнение. Правда корочек действительно может стать больше, если в комнате малыша жарко и сухой воздух, если он постоянно в чепчике или шапочке.

Маме нужно иметь в виду, что себорейный дерматит может проявляться не только на голове ребенка, но и на других участках кожи, где активно работают сальные железы: на лбу, носу и подбородке, за ушами, в области пупка и в складках.
Надо ли их удалять? Молочные корочки – временное возрастное явление. Как правило, к году они проходят самостоятельно. Если на голове ребенка нет наслоений корочек, кожа под ними не воспалена, то их удалять необязательно.
Но хватит ли у вас терпения смотреть на некрасивые желтые образования на коже вашего замечательного малыша и ничего не предпринимать?
Это важно!
Руки так и тянутся чуть-чуть подковырнуть, убрать это безобразие. Однако как раз этого делать ни в коем случае нельзя! Таким образом можно повредить нежную кожу ребенка и занести инфекцию. Вместо желаемой красоты вы получите проблемы со здоровьем крохи.
Если уж вы решили избавить малыша от проявлений себорейного дерматита, сделайте это безопасным способом.
Возможные последствия для ребенка
В момент удара головой происходит механическое повреждение мягких тканей, костей черепа и головного мозга (черепно-мозговая травма, или сокращенно ЧМТ). Если удар слабый, ребенок, скорее всего, отделается ушибом или, в крайнем случае, получит сотрясение мозга.
Ушиб головного мозга
Данный вид травмы иначе называют контузией. Это вариант черепно-мозговой травмы, более тяжелая ее форма. Повреждение характеризуется разрушением и некрозом мозговой ткани разной интенсивности. В таких случаях нарушаются функции головного мозга, патология при этом носит длительный характер. Повреждения могут быть как единичные, так и многочисленные. Травма нередко включает перелом костей черепа и внутреннее кровотечение (об этом свидетельствует крупная шишка на голове). При ушибе также возникают расстройства неврологического характера, в частности, эпилептические судороги, нарушение координации, параличи, остановка дыхания, сердцебиения, потеря сознания.
Важно! Если у ребенка из носа или уха вытекает кровь или прозрачная жидкость, появились синяки вокруг глаз, малышу требуется немедленная госпитализация
Сотрясение мозга
Представляет собой наименее опасный вариант черепно-мозговой травмы. ГМ в этом случае повреждается на функциональном уровне. Нарушения обычно несерьезные, восстановление происходит быстро. Кости черепа при сотрясении не повреждаются. Главным симптомом данной травмы является кратковременная потеря сознания (от нескольких секунд до нескольких минут). У детей постарше можно наблюдать незначительную потерю памяти о событиях, произошедших до, во время или после травмы. Также нередко следствиями повреждения становятся тошнота и рвота (в некоторых случаях многократная), головная боль, головокружение, шум в ушах, ухудшение общего самочувствия.
Большая часть названных признаков у младенцев также присутствует, однако выявить их практически невозможно, ведь маленький ребенок не может рассказать о своих ощущениях
В такой ситуации следует обратить особое внимание на внешний вид младенца: кроха становится очень бледным, у него появляются синие круги вокруг глаз, взгляд становится мутным. Кроме того, ребенок начинает больше капризничать, сильно возбуждается или, наоборот, проявляет апатичность и сонливость, у него портится аппетит, ему становится трудно засыпать, происходят частые срыгивания
Также усиливается чувствительность к свету и звукам, повышается температура тела после удара головой у ребенка
Существенным признаком сотрясения мозга являются «бегающие глазки» – непроизвольные движения глаз по горизонтальной оси, а также небольшое расширение зрачков
Также усиливается чувствительность к свету и звукам, повышается температура тела после удара головой у ребенка. Существенным признаком сотрясения мозга являются «бегающие глазки» – непроизвольные движения глаз по горизонтальной оси, а также небольшое расширение зрачков.
Перелом
При переломе основания черепа наблюдается выход из носа или ушей прозрачной жидкости с желтоватым оттенком (ликвора). Также возникают кровоподтеки за ушами, появляются синяки вокруг глаз.
Черепно-мозговая травма
Данное понятие включает множество травм, как закрытых, так и открытых. В последнем случае происходит нарушение целостности мягких тканей головы. ЧМТ в зависимости от тяжести делятся на 3 группы:
- Легкие;
- Средней тяжести;
- Тяжелые.
По типу повреждения мозга различают:
- Сотрясение ГМ;
- Ушиб;
- Сдавление мозга.
Проявления ЧМТ носят временный характер. У малышей разного возраста последствия повреждения могут быть такими:
- Для ребенка в возрасте до 1-2 лет. Малыш постоянно кричит, плачет или, наоборот, проявляет апатию, вялость. У грудничка наблюдаются частые срыгивания, повышение температуры.
- Дошкольники (с 2-3 до 6-7 лет). Потеря памяти после травмы, кратковременная потеря сознания, заторможенность, отсутствие реакции на слова и другие внешние раздражители, бессвязная речь. Также малыша начинает тошнить, он жалуется на головокружение и головную боль.
- Школьники. Последствия травмы практически полностью совпадают с проявлениями ЧМТ у взрослых. Чаще всего это потеря сознания (при незначительных повреждениях – до нескольких минут, при тяжелой травме – до нескольких дней и даже недель). Тошнота, рвота, нарушение памяти, головная боль, головокружение – стандартный список симптомов ЧМТ. О серьезном повреждении говорят напряжение мышц, спазмы, отсутствие реакции зрачков на свет, их различие по размеру между собой, нарушение глотательной функции, повышение температуры тела.