Контактный дерматит
Это воспалительные процессы на коже, вызванные контактом с определенным раздражителем. Это трение, давление, воздействие температур, облучение, ожоги и прочие сильные раздражители. При таком типе происходит прямое повреждение кожных покровов, симптомы возникают сразу, требуется как можно скорее устранить контакт с раздражителем.
Симптомы контактного дерматита:
- отечность;
- геморрагии, микрогематомы;
- ярко выраженная гиперемия;
- мелкие папулы, везикулы;
- мокнутие, чешуйки, корочки;
- крупные пузыри;
- зоны некроза.
Как и пищевой дерматит, это один из видов аллергической формы болезни. Возникает после контакта с веществами, вызывающими воспалительную реакцию организма. Это могут быть химические реагенты, УФ-лучи (фотоконтактный или фотодерматит), рентгеновское излучение, высокая/низкая температура или механические факторы. Провоцировать кожную реакцию могут стрекательные клетки, пыльца, сок растений, гусеничные личинки. Главное отличие такой экземы – у нее нет инкубационного периода.
Общие данные
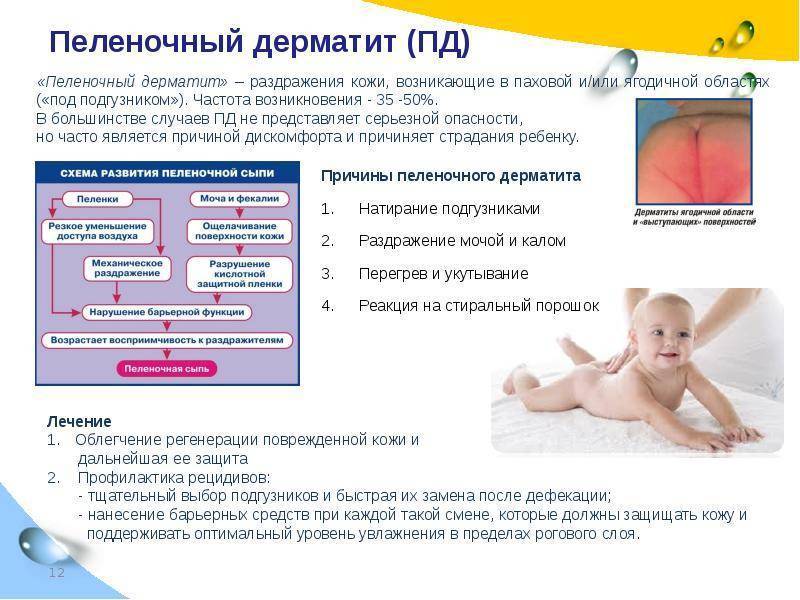
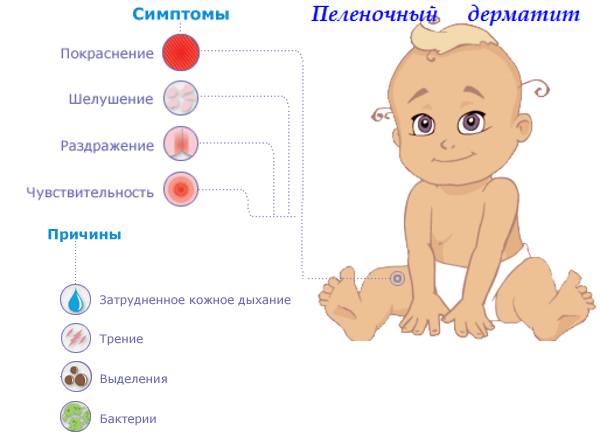
Пеленочный дерматит — одно из самых популярных дерматологических заболеваний у детей до 2 лет. Им болеют до 35 % малышей с разной степенью тяжести. У госпитализированных детей в стационаре распространенность еще больше — до 50 %. Первые симптомы могут возникать уже в возрасте 3 – 12 недель, но чаще всего с 6 до 12 месяцев. Несмотря на название, может встречаться у взрослых, которые длительное время носят подгузники (лежачие больные, послеоперационные, больные недержанием).
Распространенность пеленочного дерматита не зависит от пола, расы, места проживания. В группу риска входят дети на искусственном вскармливании после лечения антибиотиками, имеющие склонность к аллергии. Так как заболевание провоцирует множество факторов, терапевтическая схема может отличаться у больных с одним диагнозом.
Как ухаживать за кожей при пеленочном дерматите?
- Воздушные ванны. Как можно дольше в течение дня дома держите ребенка обнаженным. Это снижает риск развития воспаления и помогает общему укреплению иммунитета.
- Регулярная гигиена. Исключите долгое нахождение в полном подгузнике, особенно после дефекации. Всегда промывайте кожу водой и гипоаллергенным мылом с нейтральным pH.
- Постоянная смена подгузника. Днем это необходимо делать каждые 2 – 3 часа, ночью — минимум 1 раз несмотря на степень заполнения. Так можно максимально снизить контакт с главными провоцирующими факторами — мочой и калом.
- Ухаживающие и защитные препараты. При склонности к раздражениям и воспалениям рекомендуются кремы или мази для увлажнения кожи.
- Мягкие ткани с натуральным составом. Одежда и постельное белье из материалов, которые хорошо пропускают воздух и впитывают влагу, деликатны по отношению к коже.
- Грудное вскармливание. В составе грудного молока находится множество полезных веществ, которые обладают защитным, заживляющим и иммуномодулирующим эффектом, чего нет в искусственных смесях.
Некоторые родители полагают, что одноразовые подгузники чаще вызывают пеленочный дерматит, чем многоразовые тканевые. Однако официальных доказательств такой версии нет, поэтому можно пользоваться тем, что вам больше нравится и удобнее ребенку. Регулярно менять нужно любой подгузник.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Записаться на бесплатную консультацию трихолога по телефону:
+7 (495) 788-35-93
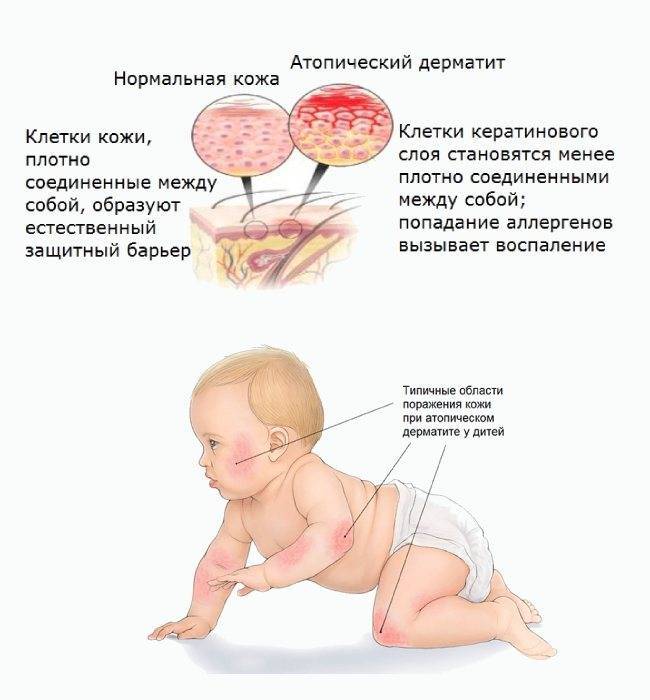
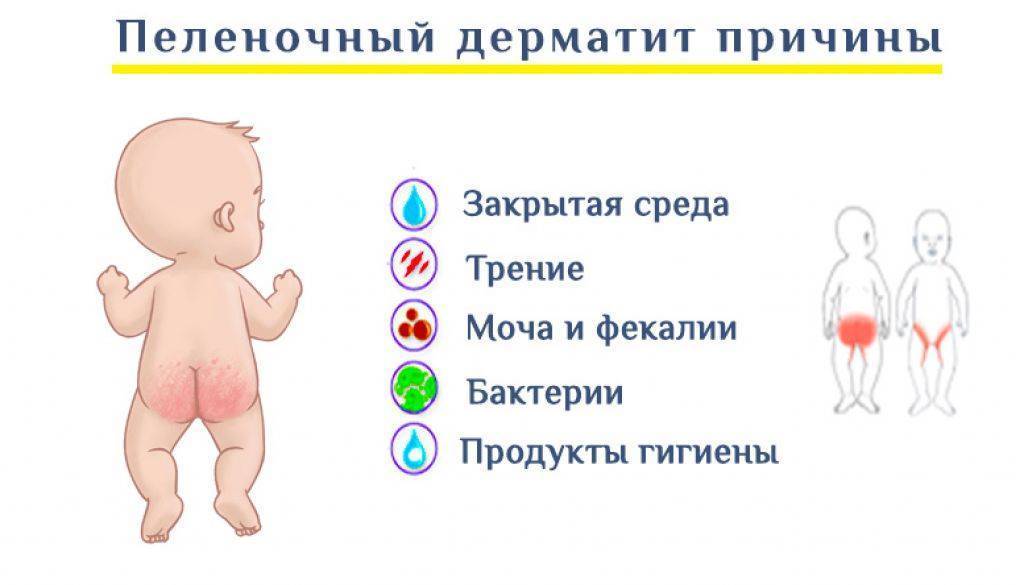
Причины развития опрелости у детей
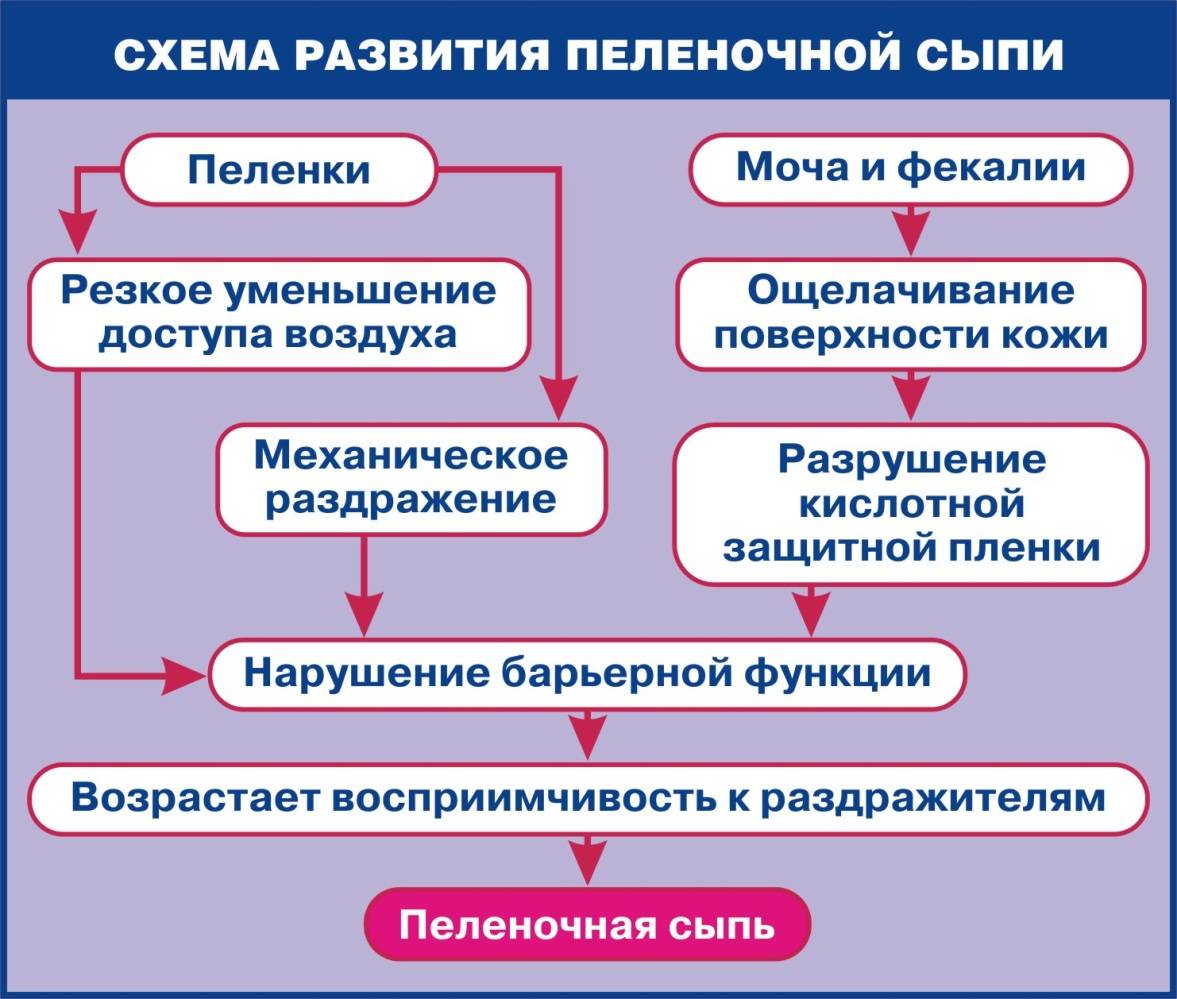
Кожа ребенка является надежным защитным барьером, который могут разрушать повышенная влажность, химические, биологические или механические раздражители.
Возникновение опрелостей – результат действия сразу нескольких факторов:
- Длительное воздействие на кожу ребенка мокрых и загрязненных пеленок;
- Механическое раздражение подгузником;
- Раздражающее действие ферментов кала и мочи ;
- Наличие кандидозного или себорейного дерматита.
Провоцирующими факторами могут быть нарушения гигиенического ухода за кожей ребенка (редкая смена подгузников, отказ от купания , неправильная обработка кожи или полное ее отсутствие), наличие сопутствующих заболеваний (диарея, атопический или себорейный дерматиты).
Лечение
Любой врач скажет вам, что эффективное лечение пеленочного дерматита состоит из строгой гигиены и использования медикаментозных средств. В первую очередь родители должны следить за своевременной сменой памперса и ежедневно устраивать малышу воздушные ванны: чтобы кожа дышала и восстанавливалась.
Также в лечении используются мази и кремы. В каждом случае лучше проконсультироваться с педиатром по поводу того, как и чем лечить болезнь.
Самый распространенный алгоритм лечения у детей включает в себя следующие этапы:
- После смены подгузника малыша обязательно подмывают теплой водой из-под крана.
- Для очищения кожи используют только нейтральные, гипоаллергенные средства.
- После мытья кожу не растирают, а мягко промакивают полотенцем, чтобы оно впитало лишнюю влагу.
- Затем желательно на какое-то время оставить ребенка без одежды. Высушенную кожу можно аккуратно протереть ватным тампоном раствором ромашки, череды и дуба.
- Перед надеванием памперса поражения нужно обработать противовоспалительным кремом от пеленочного дерматита для новорожденных или мазью с содержанием пантенола и цинка.
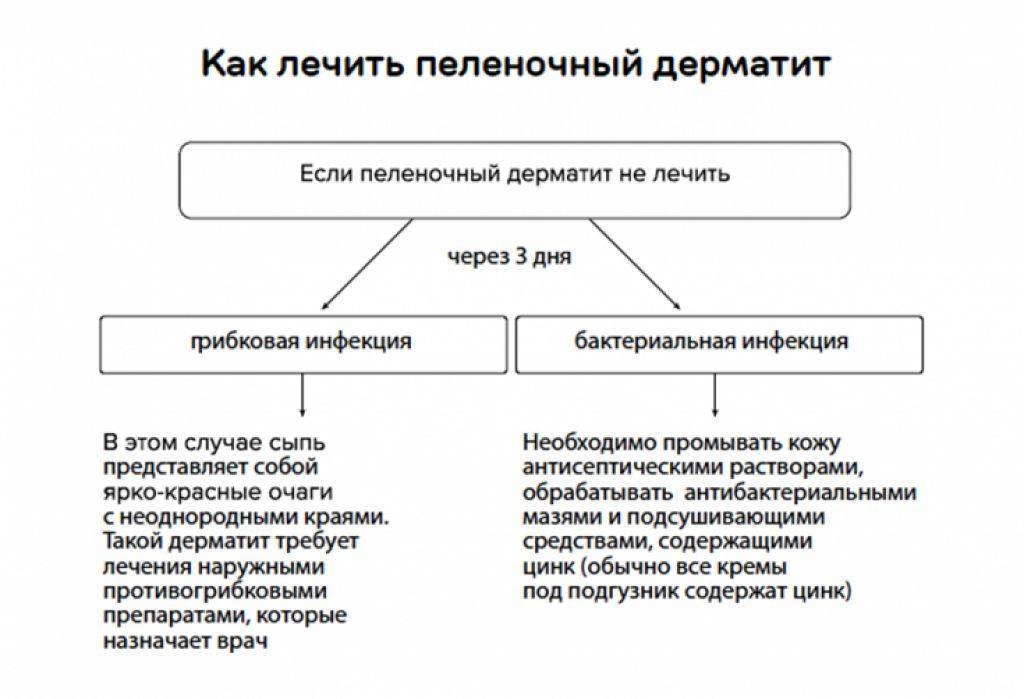
- При наличии грибковой инфекции к лечению добавляются специальные противогрибковые мази.
- Если на коже малыша присутствуют бактериальные высыпания, их обрабатывают антибактериальными мазями.
Вылечить можно в домашних условиях, но необходимо, чтобы состояние кожи проверял педиатр. Как правило, при соблюдении правил гигиены, а также при использовании гипоаллергенных косметических средств и медикаментов эпидермис восстанавливается очень быстро.
В легкой форме пеленочный дерматит излечивается за 3-4 дня. В запущенных случаях болезнь лечится тяжело и часто сопровождается рецидивами. Не допускайте осложнений и принимайте меры при первых же опрелостях!
Какие меры профилактики и лечения помогут ребенку с аллергическим дерматитом
Во-первых, необходимо избегать факторов, провоцирующих обострение заболевания (так называемых аллергенов и раздражителей).
Это аллергены окружающей среды: домашняя пыль, пылевые клещи, шерсть животных; средства бытовой химии, моющие, парфюмерные и косметические средства; шерстяная или синтетическая одежда; климат: слишком сухой воздух, холодный воздух, перепады температуры.
Поддерживайте дома благоприятный микроклимат: влажность не менее 40 % и температуру в 20-22 градуса. Сухой воздух в комнате заставит кожу терять воду и пересыхать.
Необходимо регулярно проветривать помещение, проводить влажную уборку, использовать увлажнители.
Использовать мягкую, удобную и свободную одежду, предпочтительно из хлопчатобумажных тканей. Летом важна одежда из натуральных тканей; нельзя допускать перегрева ребёнка. Не используйте одежду из синтетических тканей, шерсти.
Регулярно подстригайте ребенку ногти, чтобы предотвратить повреждение кожи. Обрабатывайте кожу вокруг ногтевой пластины дезинфицирующими средствами. При выраженном зуде на ночь можно надевать хлопчатобумажные носки и перчатки, чтобы избежать непроизвольного расчесывания по ночам.
Добавляйте дополнительный цикл ополаскивания при стирке, используйте жидкие моющие средства — они легче выполаскиваются из тканей.
Провоцирующими факторами являются также аллергены продуктов питания коровье молоко, куриные яйца, пшеница, орехи, соя, морепродукты и так далее.
Аллергия на пищевые продукты встречается у половины детей с аллергическим дерматитом. Частыми пищевыми аллергенами являются коровье молоко и куриные яйца. При исключении из рациона мамы и ребенка этих продуктов, кожные проявления заболевания значительно уменьшаются. Доказано, что гипоаллергенная диета матери снижает риск развития пищевой аллергии у ребенка. Так же поможет определить виновный продукт тщательное ведение пищевого дневника. При усилении высыпаний у ребенка, продукт исключается из рациона.
В период продолжающегося грудного вскармливания продукты прикорма ребенку должны вводиться в рацион по одному, не содержать консервантов, искусственных красителей, ароматизаторов. Если есть аллергия на белок коровьего молока, прикорм не должен содержать молочных продуктов.
В период обострения новые продукты не вводятся. В качестве овощного прикорма использовать кабачки, патиссоны, цветную капусту. Каши предпочтительно вводить безглютеновые : гречневую, рисовую, кукурузную. В качестве мясного прикорма рекомендовано использовать специализированные детские консервы из мяса кролика, индейки, конины, ягненка, нежирной свинины. Детям с аллергией на белок коровьего молока не следует давать говядину и телятину.
Во-вторых, необходимо смягчение и увлажнение кожи с использованием специальных увлажнителей — эмолентов.
Степени тяжести
- Легкая. Возникает незначительное покраснение и набухание отдельных участков. Распространенность — до 10 % площади кожи под подгузником. Дискомфорт и болезненность не наблюдаются, ребенок ведет себя спокойно.
- Средняя. Помимо покраснения на коже появляются отдельные эрозии. Распространенность больше 10 %. Появляется боль, особенно после долгого сна в подгузнике и продолжительного контакта с мочой или стулом.
- Тяжелая. На коже появляется много язв и эрозий с четкими краями, сильная боль доставляет ребенку страдания постоянно. Ребенок плохо спит, беспокоится, капризничает, не хочет брать грудь или бутылочку.
Подгузники: одноразовые и традиционные.
Для ухода за детьми первых лет жизни пригодны любые подгузники, но современные трехслойные одноразовые подгузники имеют ряд преимуществ (растягивающиеся боковинки и т. д.). Если ранее при использовании одноразовых подгузников нередко рекомендовалось обеспечивать несколько отверстий в наружном пластиковом слое изделий (для дополнительного поступления воздуха), то в настоящее время такой необходимости нет («дышащие» подгузники).
Различия в строении половых органов девочек и мальчиков обусловливают ряд особенностей применения подгузников в уходе за детьми первых лет жизни. В частности, при мочеиспускании у девочек основная часть этой физиологической жидкости попадает в центральную часть (а в положении лежа — также в заднюю), а у мальчиков — в переднюю часть изделия. Поэтому при использовании традиционных матерчатых подгузников для младенцев мужского пола принято формировать дополнительную складку в передней части подгузника, что требует определенного навыка со стороны лиц, обеспечивающих уход.
Использование одноразовых подгузников позволяет осуществлять дифференцированный подход по признаку пола (создание более толстого впитывающего слоя в различных местах для девочек и мальчиков). В России представлены одноразовые трусы-подгузники, разработанные с учетом анатомо-физиологических особенностей мочеполовых органов и возраста детей (> 8 мес) различного пола; в них предусмотрен дополнительный впитывающий слой, расположенный спереди (для мальчиков) или в середине изделия (для девочек). Подчеркнем, что во втором случае риск ПД у детей особенно возрастает.
Новейшей разработкой для защиты кожи детей являются самые сухие и мягкие одноразовые подгузники Pampers Premium Care, при создании которых применена усовершенствованная технология удаления влаги и каловых масс. Верхний уникальный гидрофобный слой изделия снабжен крупными порами, располагающимися по принципу пчелиных сот; второй слой (волокна специально обработанной целлюлозы и супервпитывающий слой) эффективно удаляет и связывает физиологические жидкости; подгузники содержат слой лосьона на основе Aloe barbadensis и обладают уникальной скоростью абсорбции влаги.
Преимущества одноразовых подгузников перед традиционными очевидны, что неоднократно было доказано результатами соответствующих исследований, проведенных за рубежом и в России.
Степени опрелости у детей
По степени тяжести выделяют 3 последовательно развивающиеся стадии пеленочного дерматита (критерии F. Germozo, 1984):
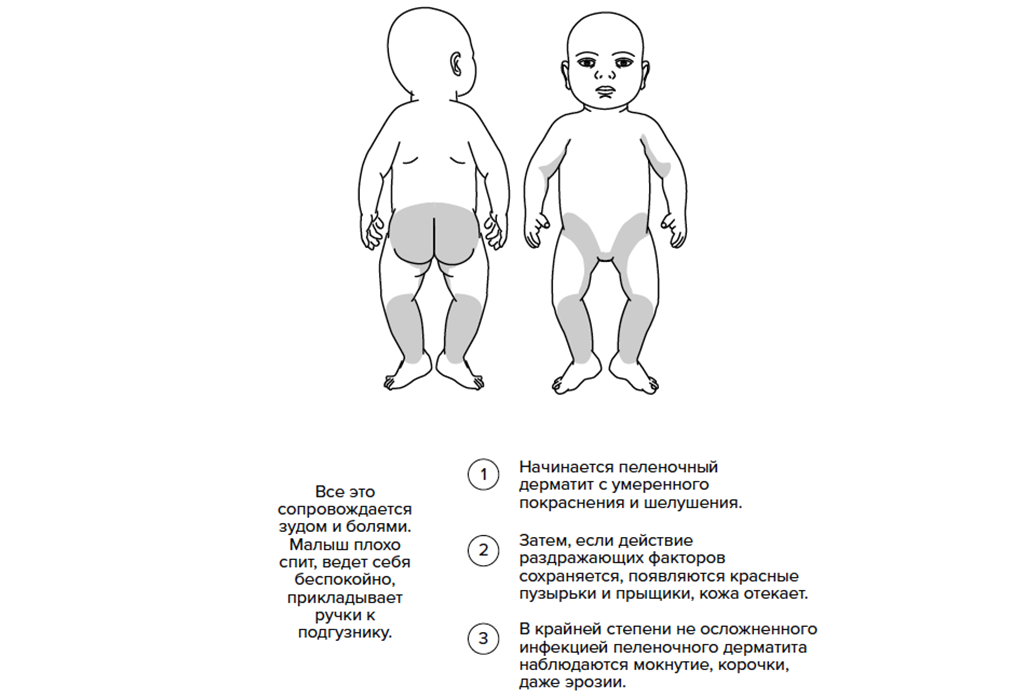
- При легкой степени появляется незначительная гиперемия и легкая сухость на очень небольшой площади (<2%). Воспалительные изменения при этом носят ограниченный характер и находятся преимущественно в области промежности, ягодиц и верхней трети бедер;
- Средняя степень тяжести развивается, если воздействие раздражающих факторов не устранено. При средней степени уже появляются выраженные покраснения на большой области, возможно наличие нескольких папул, пустул или небольшое количество гнойничков, которые вызывают дискомфорт или боль у ребенка. Могут отмечаться небольшие шелушения или отек;
- При тяжелой степени тяжести развивается выраженное покраснение на большой площади или сильные шелушения. Характеризуется выраженным отеком и наличием глубоких эрозий, обширных инфильтратов или язв. Могут встречаться большие площади сливающихся папул или многочисленные гнойнички/пузырьки. Для успешного лечения этой степени необходима комплексная местная терапия, включающая антибиотики широкого спектра, под контролем врача.
Профилактика
Для профилактики пеленочного дерматита, дерматологи советуют чаще менять подгузники, так как температура тела, слишком долгий контакт попы с мочей и нахождение во влажной среде, создают благоприятную почву для размножения бактерий. Оптимальное время смены подгузника каждые 3-4 часа. Лучше не экономить на памперсах и выбирать более качественные и мягкие модели.
Для снижения риска развития пеленочного дерматита у ребенка, необходимо с самого начала правильно организовать гигиену новорожденного.
После купания (подмывания) вытирайте кожу насухо. Берегите ребенка от перегрева, для этого его нужно одевать в соответствии с погодой и иногда устраивать воздушные ванны, оставляя ребенка на 10-15 минут без одежды. Ответственно подходите к выбору средств для ухода за кожей (кремы, присыпки, влажные салфетки), так как они могут спровоцировать дерматит.
Клинические исследования
Проведенные компанией клинические испытания доказывают высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита.
Доказано, что крем под подгузник «Ла-Кри»
- создает защитный барьер;
- снимает покраснения и раздражения;
- обеспечивает бережный уход за кожей.
- Марушко Ю.В., Профилактика и лечение пеленочного дерматита у детей, журнал Clinical Lectures https://cyberleninka.ru/article/v/profilakticheskie-i-lechebnye-meropriyatiya-pri-pelenochnom-dermatite-u-detey
- Е.Н. Саверская, Пеленочный дерматит: ответы на вопросы педиатров и родителей в свете современных мировых тенденций, журнал Медицинский совет, 2019https://cyberleninka.ru/article/v/pelenochnyy-dermatit-otvety-na-voprosy-pediatrov-i-roditeley-v-svete-sovremennyh-mirovyh-tendentsiy
- Н.Н. МУрашкин, А.И.Материкин, Р.В. Епишев, Э.Т. Амбарчян, Особенности течения и профилактики пеленочного дерматита у новорожденных и детей грудного возраста, журнал Вопросы современной педиатрии, 2015https://cyberleninka.ru/article/v/osobennosti-techeniya-i-profilaktiki-pelenochnogo-dermatita-u-novorozhdennyh-i-detey-grudnogo-vozrasta
Фотографии дерматита
Контактный дерматит у ребенка – фото
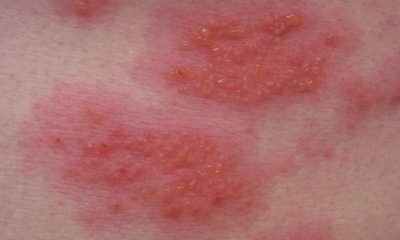
Аллергический дерматит на руке
Дерматит аллергический на руке
Аллергический дерматит на теле
Фотография дерматита на голове
Дерматит на коже, фото
Дерматит на руке – фото
Дерматит на пальцах рук – фотография
Фотография кожного дерматита
Дерматит на ухе, фото
Дерматит у ребенка
Фотоальбом по заболеванию
Диагностика пеленочного дерматита
Патология определяется на основании анамнеза и клинической картины. Для врача важна следующая информация:
- как давно появились покраснение и сыпь;
- есть ли неприятные ощущения у ребенка, например, он может плакать после дефекации и мочеиспускания;
- изменился ли стул и его периодичность;
- какая косметика по уходу используются;
- на каком вскармливании ребенок, вводились ли незнакомые продукты в прикорм;
- было ли лечение антибиотиками или слабительными;
- есть ли сопутствующие патологии — склонность к запорам, аллергия, нарушения функций ЖКТ, атопический дерматит.
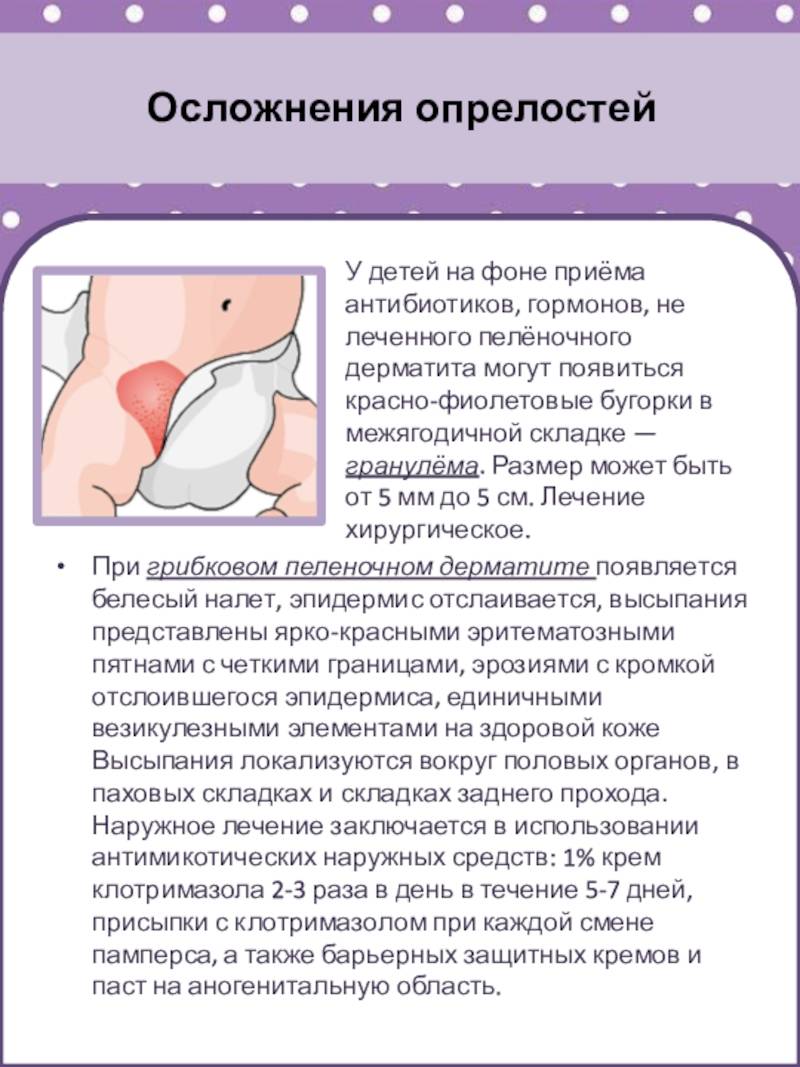
Если врач подозревает факт присоединения к пеленочному дерматиту грибковой инфекции, он выполняет соскоб. В тяжелых случаях, когда организм не дает ответ на лечение, выполняется биопсия для исключения других болезней с похожей симптоматикой — кандидоз, себорейный дерматит, экзема. В частности, тяжелый хронический пеленочный дерматит развивается при редком генетическом заболевании, характеризующимся недостатком цинка.
Причины возникновения
Основные виды/формы рассматриваемого кожного заболевания могут развиться по отдаленным и близким причинам. К первой категории причин относится предрасположенность:
| Приобретенная | речь идет о тех пациентах, кто в детстве перенес атопический дерматит – у них развивается предрасположенность к возникновению различных видов и форм рассматриваемого кожного заболевания. Причем, у родителей дерматитов никогда в анамнезе не было. |
| Генетическая | по статистике у родителей с диагностированным дерматитом любой формы рождаются дети с таким же заболеванием в 96% случаев, если же данным кожным заболеванием болеет только один родитель, то такая вероятность составит всего 58% |
Близкие причины возникновения дерматитов (они еще классифицируются как спровоцированные):
- поступление в кровь раздражителей, способных вызвать дерматиты – химические вещества, пыльца растений, продукты питания, лекарственные препараты и другое.
- стрессовое состояние. Многие уверены, что стрессы – это простое недомогание, которое быстро проходит после полноценного отдыха. На самом деле стрессовое состояние – это сложная защитная реакция организма, которая протекает под влиянием гормонов.
Даже если в кровь поступили раздражители, это совсем не означает моментальное развитие дерматита – необходимо, чтобы присутствовали благоприятные факторы:
- высокая температура воздуха;
- сильно ослабленный иммунитет – например, на фоне длительно протекающей болезни;
- получение излучения – например, от солнца или кварцевых ламп;
- длительное воздействие холода на кожу – например, дерматит может появиться после отказа от перчаток во время холодной зимы.
Диагностика
Диагностика дерматита заключается в изначальном исследовании крови. Исключение возможного присоединения к актуальным процессам микотического кожного поражения также проводится посев и микроскопическое исследование чешуек с той области, которая подверглась поражению.
Аллергические дерматиты требуют проведения различных вариантов аллергологических тестов, в основном для этого применяются надкожные пробы. В частых случаях аллергическая природа фактора, выступающего в качестве раздражителя, определяется посредством анализа крови (повышенный показатель уровня lg E). На основании результатов проведенных исследований делается соответствующая оценка состояния больного.
Причины
Самая распространенная причина детского дерматита – недостаточный или неправильный уход за кожей. Когда родители забывают менять подгузник, на кожу оказывают агрессивное влияние вещества, которые содержатся в моче и кале и не полностью впитываются в памперс. Кроме того, под наполненным подгузником образуется неблагоприятная среда. В результате на кожу влияют сразу несколько факторов:
- Контакт с экскрементами;
- Влажность, высокая температура под памперсом;
- Отсутствие циркуляции воздуха;
- Трение материала о кожу;
- Активность грибков в благоприятной для них среде.
Часто в кале детей с диагнозом «пеленочный дерматит» содержатся грибки Candida albicans, способные возбудить кандидоз. В умеренном количестве они содержатся в кишечнике каждого человека, но при плохой гигиене активизируются и начинают чрезмерно размножаться, что и приводит к проблемам с кожей.
Если малыша лечили антибиотиками, то шанс заболеть из-за кандидоза становится намного выше. Это объясняется тем, что антибиотики уничтожают и полезные бактерии, сдерживающие рост грибов Candida. При этом в кишечнике формируется благоприятная среда для размножения вредных грибков.
Также к причинам у детей относят неправильное питание, аллергию и некоторые врожденные болезни. В таких случаях раздражение может возникнуть даже при идеальной гигиене. Иногда это объясняется аллергией на косметические средства либо на вещества, содержащиеся в самом подгузнике. У новорожденных детей раздражение может спровоцировать обильный ночной стул. Нежной детской коже для воспаления достаточно пары часов в мокром и загрязненном подгузнике, поэтому в первые недели следить за сменой памперса желательно даже ночью.
Симптомы дерматита
Для каждого из вышеперечисленных видов дерматита у взрослых определены характерные симптомы (см. фото). Но врачи выделяют и несколько общих признаков, которые будут характерны для каждого из существующих видов заболевания:
- Покраснение (эритема). Эритема – повышенное кровенаполнение дермальных капилляров. При острой форме наблюдают покраснение с нечеткими краями и припухлостью. Для хронического течения дерматита эритема не обязательна. При надавливании участок гиперемированной кожи на некоторое время бледнеет. Эритему не следует путать с геморрагией (кровоизлиянием под кожу). Геморрагия рассматривается, как отдельное проявление при кожных патологиях – геморрагический диатез;
- Зуд (пруриго). Интенсивность его зависит от силы раздражения кожных нервных окончаний. Несоответствие силы пруриго и кожных проявлений (сильный зуд при незначительных высыпаниях) является признаком аллергии при атопических дерматитах. При контактных дерматитах зуд в месте приложения патогена адекватен повреждению;
- Экссудация. При острых формах дерматита возможны экссудативные воспаления с обильным отделяемым. При хронических формах – лихенификация (утолщение участков кожи с грубым рисунком), трещины на коже и экскориации (саморасчесы);
- Шелушение кожи (десквамация). Патологическая десквамация обусловлена повышенной сухостью (ксерозом) кожи при дегидратации и недостаточности сальных желез. Десквамацию и ксероз отмечают при хронических дерматитах с аллергическими и воспалительными процессами.
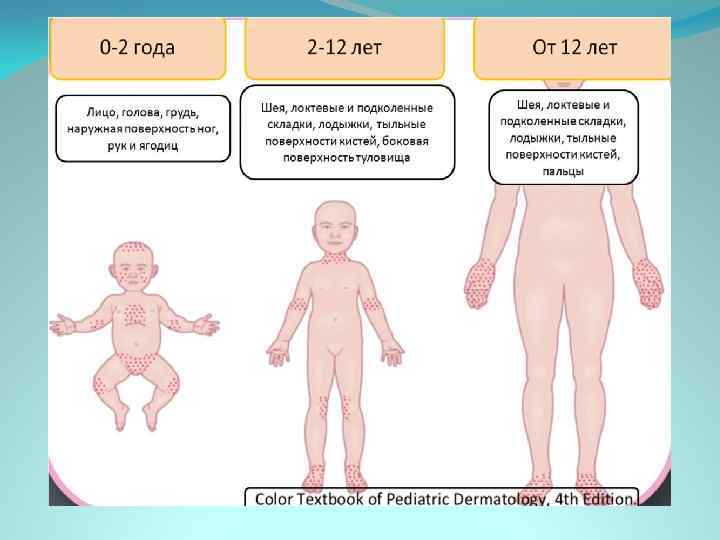
- Высыпание (экзема). Морфология сыпи и её локализация типичны для конкретного дерматита. Наиболее частая локализация высыпаний – подвижные части тела (кожа над суставами), лицо, волосистая часть головы, бока туловища, паховая область.
Дополнительные симптомы имеют значение при дифференциальной диагностике конкретных дерматитов, выявляются при опросе, осмотре, лабораторных исследованиях и функциональных пробах.
Симптомы пеленочного дерматита
Проявления патологии отличаются в зависимости от причин ее развития. Выделяют три формы:
- простой пеленочный дерматит. Его вызывают трение и контакт с мочой. Характеризуется покраснением кожи, ее набуханием и отдельными эрозиями. Наиболее выражен в зонах, где происходит частое соприкосновение с подгузником, — ягодицы, мошонка, половые губы. В складках кожа остается здоровой;
- ирритантная форма. Провоцирующим фактором выступает частый контакт с калом, у которого щелочная среда. Появляется в межъягодичных складках, вокруг ануса, иногда поражаются лобок и часть бедер. В зависимости от тяжести течения может проявляться от небольших покраснений и шелушения кожи до масштабных язв с ярким покраснением. При тяжелых формах могут возникать повреждения и эрозии, сложно поддающиеся лечению и доставляющие страдания;
- кандидозный пеленочный дерматит, к которому присоединилась грибковая инфекция. Характеризуется раздражением и выраженной сыпью в складках кожи, на нижней части живота, бедрах. Пораженные участки могут выходить из подгузника. Пятна имеют насыщенный красный цвет и четкие границы, могут шелушиться.
Чаще всего встречаются первые два типа пеленочного дерматита. Они при соблюдении рекомендаций врача и правильном лечении проходят за несколько дней и не рецидивируют.
Профилактика пеленочного дерматита.
Основной целью ухода за кожей детей раннего возраста является:
– сохранение нормальной реакции и влажности кожи;
– поддержание нормального микробиоценоза кожных покровов;
– предотвращение раздражения и повреждения эпидермиса.
Основой профилактики пеленочного дерматита является регулярный и адекватный уход за кожей ребенка.
1. Для очищения кожи новорожденного и ребенка раннего возраста используют воду, а также специальные сорта детского
мыла (рН–нейтральное), специальные моющие средства, лишенные щелочных компонентов
2. В уходе за участками кожных покровов, подверженных ПД, необходим так называемый «барьерный» (защитный) крем.
Его рекомендуется наносить на кожу «зоны трусиков» не реже, чем менять подгузники (одноразовые или обычные).
В частности, смену следует осуществлять рано утром (сразу после пробуждения ребенка),
непосредственно перед отходом младенца ко сну, после каждого кормления, при признаках беспокойства ребенка.
Нельзя использовать для обработки кожи здорового ребенка грудного возраста различные косметические средства, содержащие антибиотики. Это может привестик нарушению микробиоценоза кожных покровов, способствовать развитию грибковой инфекции
3. Нельзя одновременно на одних и тех же участках тела использовать присыпку и крем (мазь). Это может привести к размоканию кожи. Для ванны используют масла, защищающие кожу от обезвоживания и обезжиривания. Хороший очищающий, обезжиривающий, но вместе с тем гидратирующий эффект дает детское мыло с липидными добавками.
4. Профилактике пеленочного дерматита способствует применение одноразовых абсорбирующих подгузников, а также коррекция диеты, с употреблением возрастных норм белка, с целью уменьшения кислотности фекалий, которые вызывают сильное раздражение. Необходима временная отмена кислых соков, кисломолочных смесей (например, кефира).
5. Подмывать ребенка сразу после каждой дефекации и мочеиспускания.
6. Исключить трения пеленок, подгузников и предметов одежды в местах естественных складок.
7. Точно подбирать подгузники по размеру, учитывать пол ребенка при выборе одноразовых подгузников.
8. Проконсультироваться с врачом на предмет выявления у ребенка признаков рахита.
При рахите у детей могут отмечаться повышенная потливость и нарушения структуры кожи.
Врач может назначить ребенку витамин Д.
9. Во избежание аллергических реакций и токсических эффектов покупайте “правильную” детскую косметику.
Требования к детской косметике:
– детская косметика должна быть произведена только из качественного сырья;
– все ингредиенты средств для ухода должны быть разрешены к применению у детей грудного и раннего возраста;
– косметические изделия должны пройти тесты на безопасность и быть сертифицированы;
– на упаковке средств для ухода должны быть указаны производители изделий, а также все составляющие
этого вида продукции, включая консерванты, ароматизаторы, эмульгаторы и т. д.
Классификация
В зависимости от причины развития, различают следующие виды дерматитов.
- Себорейный дерматит – хроническая патология кожных покровов, богатых сальными железами, возникающая вследствие активизации условно-патогенного липофильного дрожжевого грибка Malassezia furfur.
- Фотодерматиты – кожные высыпания, возникающие по причине повышенной чувствительности к солнечному свету (видимым световым лучам и УФ-излучению).
- Контактный аллергический дерматит – классическая реакция замедленного типа, развивающаяся из-за повышенной чувствительности организма к аллергену и вовлечения в иммунный процесс Т-лимфоцитов.
- Простой контактный дерматит – мгновенная кожная реакция, возникающая при непосредственном воздействии раздражающего агента.
- Токсико-аллергический дерматит (токсидермия) – острое воспаление кожи, возникающее под воздействием токсического аллергизирующего агента, попадающего в организм через пищеварительный, дыхательный тракт или инъекционно.
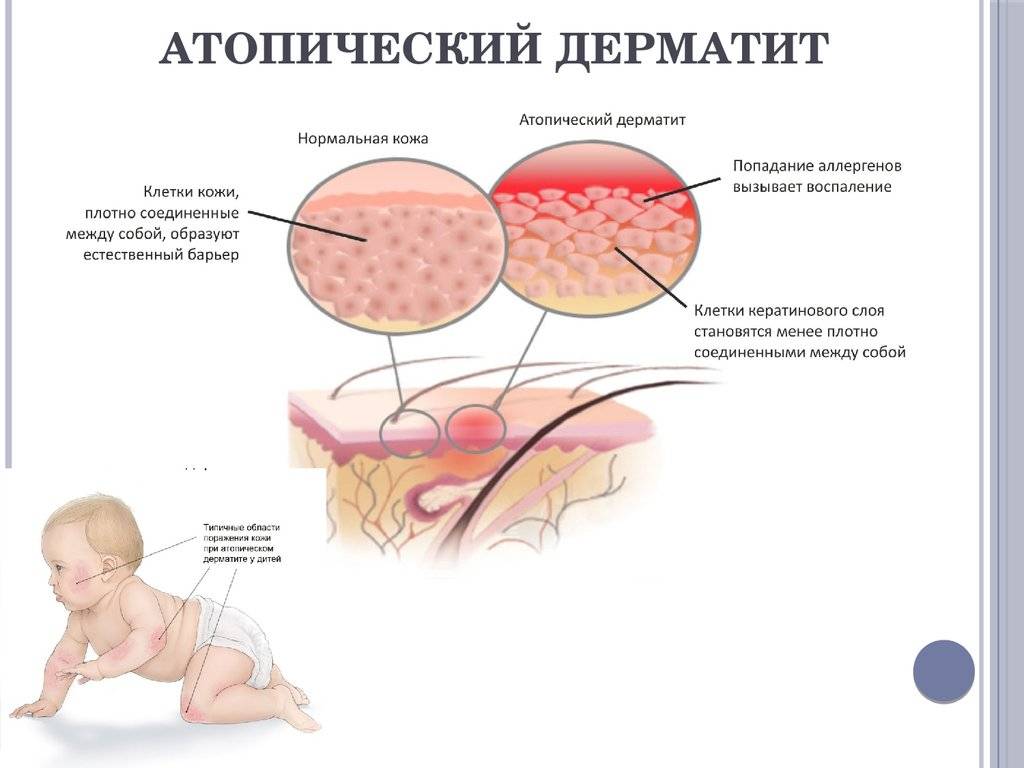
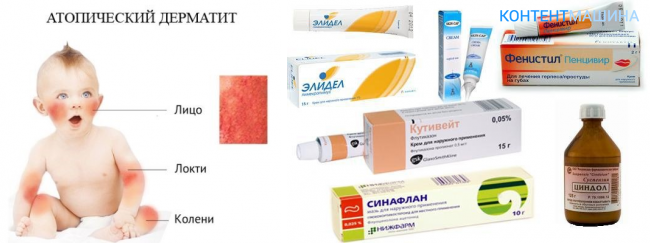
- Атопический дерматит – хроническая полиэтиологическая кожная патология, передающаяся по наследству.
Заболеванию более подвержены люди, пребывающие в состоянии постоянного стресса. В группе риска также находятся обладатели сухой кожи, особенно в ветреную и холодную погоду.
Лечение народными средствами
Народные методы лечения пеленочного дерматита у детей можно применять в сочетании с классической терапией, но только после консультация с педиатром. К одному из самых действенных способов лечения опрелостей также относят воздушные ванны. Чем больше – тем лучше. Желательно, чтобы кожа дышала в течение минимум 20 минут после каждой замены памперса.
Каждые 2-3 часа у новорожденных и не менее 5 раз в день нужно менять подгузник. Если на коже есть опрелости, желательно проводить смену памперса даже ночью. Заметного терапевтического эффекта помогают достичь травяные настои с чистотелом, ромашкой и чередой.
Приготовить такое средство легко. Достаточно заварить 2 столовые ложки высушенных трав в стакане кипятка и настоять в течение получаса перед купанием малыша. Готовый настой нужно вылить в ванночку. Купание в травяной ванночке смягчает раздражение и подсушивает пораженную кожу.
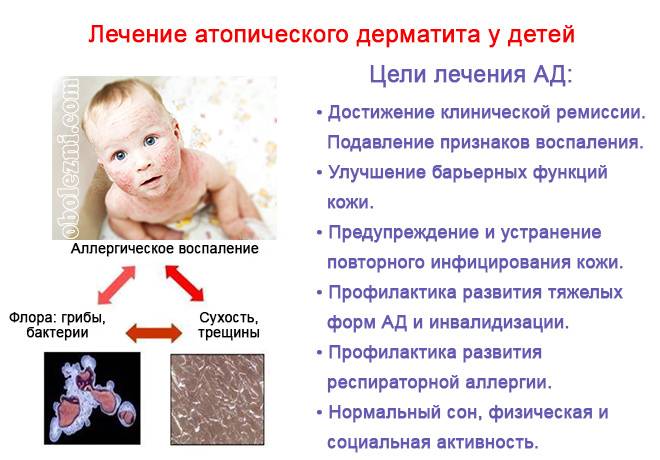
Лечение дерматита
В случае дерматита эффективность лечения зависит от его формы, и подбирается всегда индивидуально.
Начинать лечение дерматита у взрослых нужно с определения причины. Необходимо выявить раздражитель (аллерген, токсическое вещество, микробный возбудитель) и устранить его. Если раздражитель не определен, как это часто бывает при аллергических и особенно нервно-аллергических дерматитах, лечение будет лишь симптоматическим, т.е. направленным на устранение симптомов и поддержание стадии ремиссии.
Общее лечение дерматита состоит в приеме иммуномодулирующих, антигистаминных, успокоительных средств в зависимости от причины, вызвавшей заболевание. Необходимо также устранение всех источников хронической инфекции, таких как разрушенные кариозным процессом зубы, хронический гайморит, тонзиллит и пр.