А что после родов?
При гестационном сахарном диабете после родов инсулинотерапия отменяется, но к вопросу оценки состояния углеводного обмена нужно будет вернуться через 1,5-2 месяца.
В заключение хочется сказать, что параметров, которые нужно оценить в период беременности множество, и то, о чем мы сейчас поговорили – лишь малая часть списка. Правильнее, узнав о таком счастливом событии в жизни каждой женщины, как беременность, обратиться к эндокринологу для обсуждения необходимого плана обследования и обсуждения лечения, если оно необходимо.
Чтобы Ваша беременность протекала наиболее благополучно для Вас и ребенка, в нашей ПолиКлинике ЭКСПЕРТ мы предлагаем необходимое обследование для уточнения функции щитовидной железы и состояния углеводного обмена в этот очень важный период.
Физическая нагрузка при гестационном диабете беременных
Физические упражнения весьма полезны для беременных, так как, помимо поддержки мышечного тонуса и сохранения бодрого самочувствия, они улучшают действие инсулина и препятствуют накоплению лишней массы. Естественно, что физическая нагрузка для беременных должна быть умеренной и складываться из пешей ходьбы, гимнастики, водных упражнений. Не стоит злоупотреблять активными физическими нагрузками, такими как катание на велосипеде или коньках, верховая езда, так как это чревато травмами
Важно регулировать количество нагрузок, исходя из актуального на данный момент времени самочувствия.
Сахарный диабет при беременности: симптомы и признаки
Специфических проявлений при гестационном сахарном диабете не выявляется, поэтому единственным критерием для постановки диагноза является лабораторный скрининг беременных. Женщины, входящие в группу риска, при первом же обращении в женскую консультацию должны сдать анализ на уровень сахара в крови натощак на фоне обычной диеты и физических нагрузок. Если уровень сахара в крови, взятой из пальца, составляет 4.8-6,0 ммоль/л, рекомендуется пройти специальный тест с нагрузкой глюкозой.
Для выявления гестационного сахарного диабета всем беременным в период между шестым и седьмым месяцами проводят оральный глюкозотолерантный тест, который показывает качество усвоения глюкозы организмом. Если уровень глюкозы в плазме крови, взятой натощак, превышает 5,1 ммоль/л, через час после еды – более 10,0 ммоль/л, а через пару часов – более 8,5 ммоль/л, то у врача есть основание диагностировать ГСД. При необходимости тест можно проводить неоднократно.
При своевременном диагностировании заболевания и последующем наблюдении и выполнении всех рекомендаций врача, риск рождения больного ребенка снижается до 1-2%.
Причины возникновения гестационного сахарного диабета
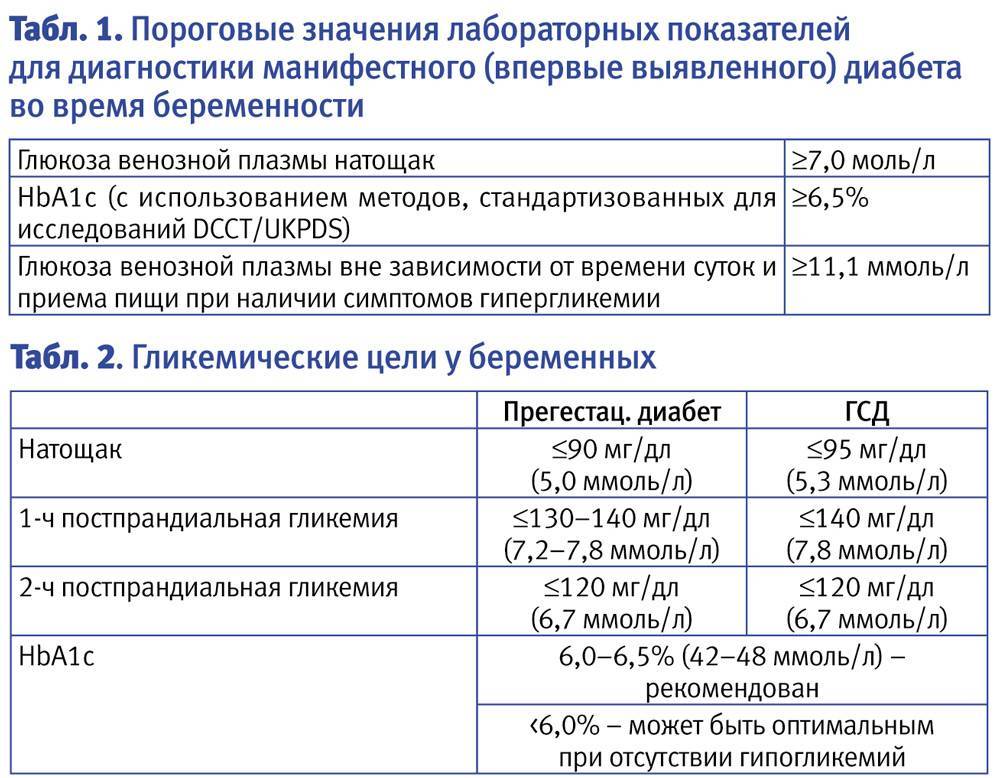
Прогестерон (гормон беременности) вызывает снижение чувствительности тканей к инсулину, т.е. развивается инсулинорезистентность. Скелетная мускулатура и жировая ткань становятся нечувствительными к стимулирующему влиянию инсулина на утилизацию глюкозы, в печени, наоборот, увеличивается продукция глюкозы.
Инсулинорезистентность ведет к постепенной компенсаторной стимуляции секреции инсулина клетками поджелудочной железы. Соответственно, нагрузка на поджелудочную железу возрастает и, если она оказывается слишком большой, вероятно развитие гестационного сахарного диабета беременных.
Примечательно, что гестационный сахарный диабет у беременной может возникать при каждой последующей беременности (с вероятностью свыше 60%), если он наблюдался во время первой беременности.
В чем угроза сахарного диабета при беременности?
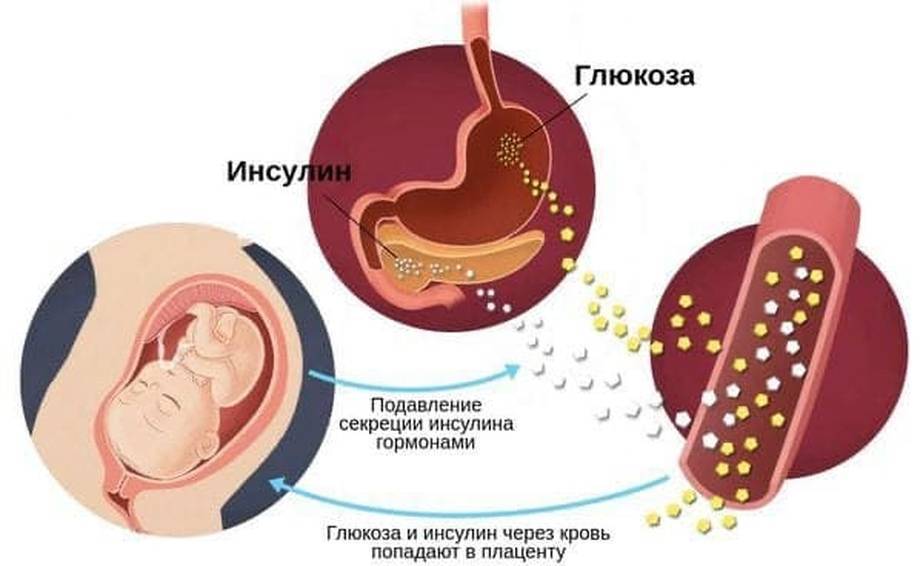
Прежде всего в отрицательном влиянии на рост и развитие плода. При возникновении гестационного сахарного диабета на начальных сроках беременности отмечено значительное возрастание риска самопроизвольного аборта и появления врожденных пороков развития сердца и мозговых структур плода. Если сахарный диабет начинается в более поздние сроки беременности (2-3й триместры), это приводит к чрезмерному росту плода (макросомии) и гиперинсулинемии, а после рождения может осложниться диабетической фетопатией. Признаками диабетической фетопатии новорожденного являются избыточная масса ребенка (превышающая 4 кг), диспропорция тела, избыток подкожного жира, расстройства дыхания, гипогликемия, повышенная вязкость крови с риском тромбообразования.
Диета больных гестационным сахарным диабетом
Сахарный диабет при беременности предполагает обязательную диетотерапию, так как именно правильное питание может стать залогом успешного лечения этого заболевания
При разработке диеты важно помнить, что акцент необходимо сделать на снижении калорийности пищи, без понижения её питательности. Врачи рекомендуют придерживаться ряда простых, но эффективных рекомендаций относительно диеты при ГСД:
– есть малыми порциями в одинаковые часы;
– исключить из рациона жареные, жирные продукты, насыщенные легкоусвояемыми углеводами (торты, выпечка, бананы, инжир), а также продукты быстрого приготовления и фаст-фуд;
– обогатить рацион кашами из различных круп (рис, гречка, перловая крупа), салатами из овощей и фруктов, хлебом и макаронными изделиями из цельного зерна, т.е. продуктами, богатыми клетчаткой;
– употреблять в пищу мясо нежирных сортов, птицу, рыбу, исключить сосиски, сардельки, копченые колбасы, содержащие в себе много жиров
– готовить еду, используя небольшое количество масла растительного происхождения;
– пить достаточное количество жидкости (не менее полутора литров в сутки).
Как выявить гестационный сахарный диабет?
В первую очередь, для выявления этого заболевания необходимо определить глюкозу в плазме венозной крови.Капиллярная кровь, а тем более оценка сахара по глюкометру, в такой непростой ситуации не подходят. Оценка уровня глюкозы крови должна проводиться у всех без исключения беременных женщин и неоднократно в течение беременности. Для рутинной оценки забор крови проводится строго натощак (не менее 8 и не более 14 часов голода до исследования).
Итак, если сахар плазмы натощак (при этом достаточно однократного определения) ≥5,1 ммоль/л, но
В случае сомнения в диагнозе, на сроке беременности 24-26 недель (в исключительных случаях до 32 недель) проводят стандартный тест с нагрузкой 75 г глюкозы. Этот тест абсолютно безопасен для беременной и плода в указанные сроки. Если через 1 час после приема раствора глюкозы сахар крови ≥10 ммоль/л, а через 2 часа ≥8,5 ммоль/л, устанавливается диагноз гестационного сахарного диабета.
Второй параметр, о котором стоит задуматься при наступлении беременности – это функция щитовидной железы. Обязательно исследуется уровень ТТГ. При этом верхнюю границу нормы для этого показателя в первом триместре беременности определяют как 2,5 мЕД/л, а во втором и третьем как 3,0 мЕд/л (а не «как в бланке написано до 4,94»). Если уровень ТТГ не укладывается в целевой, с пациенткой обязательно обсуждается вопрос о назначении тироксина – гормона щитовидной железы. Это необходимо, т.к. некомпенсированный гипотиреоз во время беременности представляет угрозу для правильной закладки нервной системы и развития мозга плода. Правильным шагом будет и оценка уровня свободного Т4, и уровня антител к ТПО в первом триместре беременности.
Клиника
В большинстве случаев женщина не догадывается о наличии патологии, поскольку гестационный диабет может протекать бессимптомно.
Симптомами могут быть:
- жажда;
- ощущение сухости слизистой оболочки полости рта;
- патологически увеличенное количество выделения мочи;
- слабость, снижение работоспособности;
- быстрая утомляемость;
- нарушение остроты зрения;
- сухость и зуд кожных покровов.
На фоне патологии поздний гестозный период начинается намного раньше, чем у других беременных. Появляется значительная отечность, белок в моче без высокого артериального давления. Развивается фетоплацентарная недостаточность.
Более подробно о симптомах и признаках гестационного сахарного диабета у беременных.
Проявления могут варьироваться в зависимости от степени компенсации патологии. Различают компенсированный диабет, при котором уровень глюкозы повышен, но держится в допустимых пределах, благодаря компенсаторным механизмам поджелудочной железы, и декомпенсированный, сопровождаемый более высокими показателями глюкозы и требующий проведения инсулинотерапии.
Причины возникновения
Гормональные изменения в организме беременной приводят к большой выработке кортизола и прогестерона. Они в свою очередь не дают инсулину эффективно работать, поэтому возрастает концентрация глюкозы. Тогда же поджелудочная железа начинает вырабатывать еще больше инсулина, чтобы справиться с избыточным сахаром. И если инсулина все же не хватает, то в крови появляется избыток глюкозы. Так образуется гестационный диабет.
Что увеличивает вероятность появления диабета беременных:
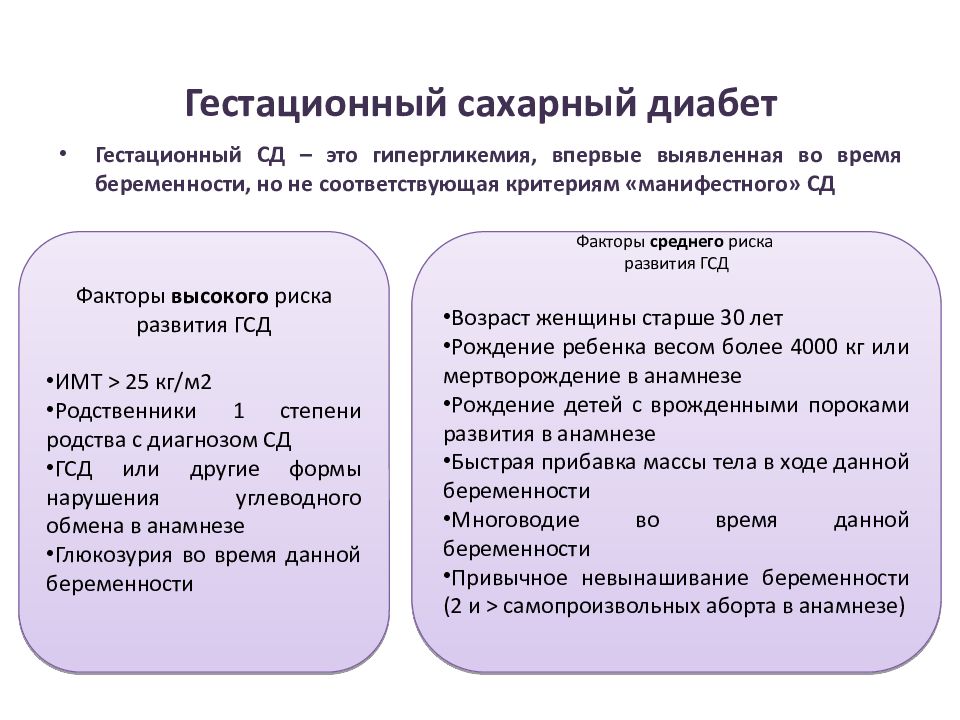
- Лишний вес, ожирение и существенное прибавление в весе за эту беременность;
- Диабет у близких родственников;
- Гестационный диабет в прошлых беременностях;
- Глюкоза в анализах мочи в период предыдущей или текущей беременности;
- Использование препаратов глюкокортикоидов в период беременности;
- Возраст — больше 30 лет;
- Крупный плод или в прошлом рождение ребенка весом больше 4 кг;
- Большое количество околоплодных вод;
- Беременность, при которой развиваются несколько плодов;
- Роды раньше срока, гестоз в прошлых беременностях;
- Минимум физических упражнений;
- Беременность в результате ЭКО;
- Большое количество быстрых углеводов в еде (сладости, картофель, сладкие напитки, белый хлеб).
Чувствительные периоды эмбриогенеза
Авторы обращают внимание на понятие «тератогенный терминационный период» (ТТП), в течение которого повреждающий фактор способен вызвать порок эмбрионального развития . Соответственно, выделяют критические периоды эмбриогенеза, в течение которых внешний повреждающий фактор, воздействующий на плод, будет иметь наибольшее влияние.. То, что эмбрион реагирует на препарат, даже если он не проходит через плаценту, подтверждается функциональными сдвигами в организме беременной женщины
Тератогенное воздействие на плод возможно уже на 18–60 сутки внутриутробного развития. Этот период очень важен для эмбриона, так как происходит развитие тканей и органов из однородных клеток зародыша, а также пролиферация эпителия кожи, слизистых дыхательных путей и желудочно-кишечного тракта. Длительное воздействие тератогенных веществ способно затормозить рост органов эмбриона, что вызывает их функциональную незрелость .
То, что эмбрион реагирует на препарат, даже если он не проходит через плаценту, подтверждается функциональными сдвигами в организме беременной женщины . Тератогенное воздействие на плод возможно уже на 18–60 сутки внутриутробного развития. Этот период очень важен для эмбриона, так как происходит развитие тканей и органов из однородных клеток зародыша, а также пролиферация эпителия кожи, слизистых дыхательных путей и желудочно-кишечного тракта. Длительное воздействие тератогенных веществ способно затормозить рост органов эмбриона, что вызывает их функциональную незрелость .
Наиболее чувствительным периодом эмбриогенеза относительно тератогенного воздействия являются первые 3 недели эмбрионального развития плода. В это время применение лекарственных средств может привести к прерыванию беременности или гибели плода. Независимо от высокой регенерационной способности тканей эмбриона, приём определённых ЛП может привести к:
- рождению ребёнка с тяжёлыми или множественными пороками развития внутренних органов;
- проблемам физического развития в дальнейшем.
Самыми опасными для первых трёх недель эмбрионального развития являются антибиотики, сульфаниламиды, салицилаты и другие активные лекарственные средства. Согласно данным экспериментов на лабораторных беременных животных, препараты сульфаниламидов, например, вызывают развитие стойкой желтухи плода и будущего ребёнка по причине вытеснения билирубина из комплекса с альбуминами плазмы крови.
Авторы обращают внимание на приём биологически активных добавок (БАД) беременными женщинами. Они призывают воздержаться от использования БАД во время вынашивания плода, так как им не удалось найти в научной литературе достоверной информации о применении БАД во время беременности и влиянии этих средств на организм женщины и эмбриона.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
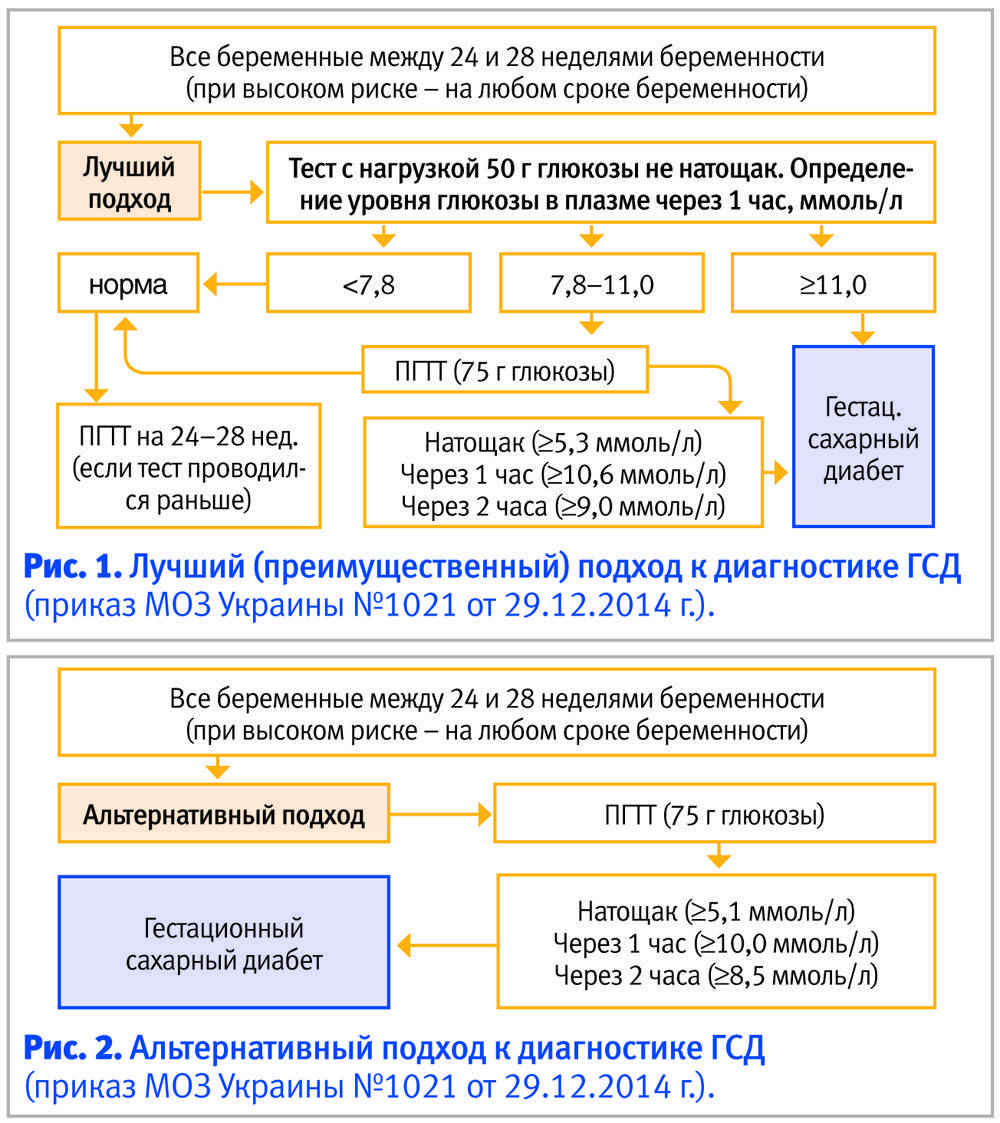
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
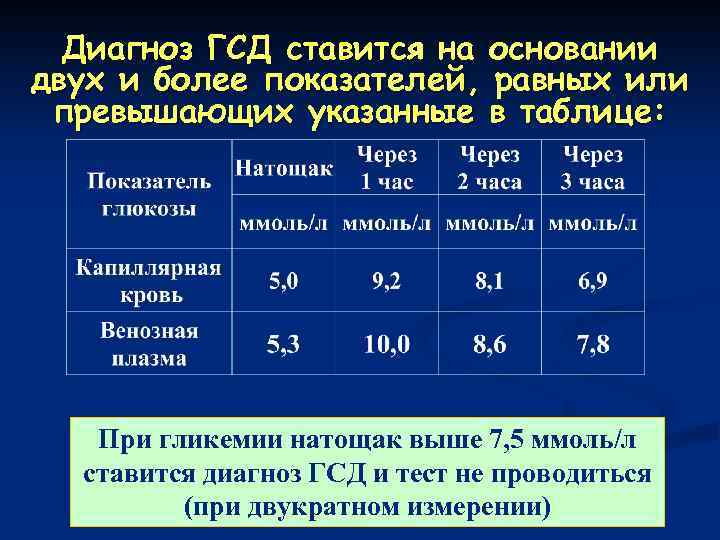
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат
Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Что такое гестационный диабет и почему он возникает?
Во время беременности гормональный статус женщины сильно меняется. Повышается уровень гормона прогестерона, кортизола, пролактина. Все эти гормоны повышают сахар крови. Чтобы сохранить уровень сахара нормальным, поджелудочная железа вырабатывает больше инсулина — единственного гормона, снижающего сахар крови. Но не у всех женщин поджелудочная железа справляется с такой повышенной нагрузкой, и тогда развивается сахарный диабет. Гестационный диабет появляется только во время беременности, и проходит сразу после родов.
Риск развития диабета во время беременности не у всех беременных женщин одинаков. Он гораздо выше, если:
- у женщины есть избыточный вес,
- в предыдущие беременности был гестационный диабет,
- ближайшие родственники (родители, братья и сестры, дети) страдают диабетом,
- в предыдущих родах рождались дети с массой тела больше 4 кг.
А зачем лечить диабет беременных, если он сам пройдет после родов?
Лечить нужно обязательно! Гестационный диабет без лечения приводит к развитию осложнений у ребенка — так называемой диабетической фетопатии. Ребенок рождается крупнее нормы, это сопровождается высоким риском травм во время родов, как ребенка, так и матери. После родов у детей, рожденных матерью с сахарным диабетом, гораздо чаще бывают дыхательные нарушения, требующие интенсивного лечения, часто развиваются гипогликемии — резкое снижение сахара в крови. Предотвратить проблемы со здоровьем новорожденного ребенка может только тщательный контроль сахара крови матери, поддержание нормальных значений всю беременность.
Лечение сахарного диабета при беременности
Течение беременности при сахарном диабете осложняется тем, что женщине придется осуществлять постоянный контроль над показателями уровня глюкозы в крови (не менее 4х раз в день). Кроме того, для коррекции гестационного сахарного диабета необходимо придерживаться диеты, включающей в себя три основных приема пищи и два-три перекуса, ограничив при этом суточное количество потребляемых калорий до 25-30 на один килограмм массы тела
Очень важно контролировать, чтобы диета была максимально сбалансирована по содержанию основных питательных веществ (белков, жиров и углеводов), витаминов и микроэлементов, так как от этого напрямую зависят полноценный рост и развитие плода.
Прием лекарственных средств, снижающих уровень глюкозы в крови, при беременности противопоказан. Если диета, назначенная врачом, наряду с умеренными физическими нагрузками не даст ожидаемых результатов, придется прибегнуть к инсулинотерапии.
Гестационный сахарный диабет: причины, симптомы, лечение
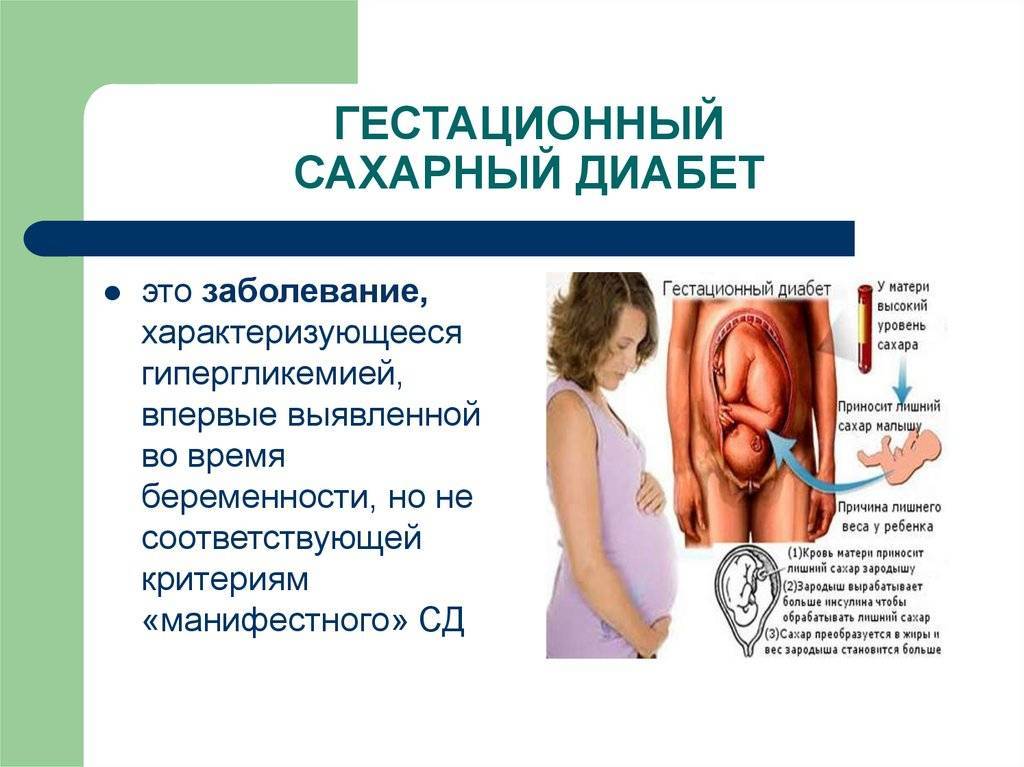
Гестационный сахарный диабет
– один из вариантов диабета, который возникает или впервые диагностируется в период беременности. В основе заболевания лежит нарушение обмена углеводов различной степени, а именно снижение толерантности к глюкозе в организме беременной женщины. Его ещё принято называть диабетом беременных.
Результаты исследований эпидемиологов, проводимых в США, показали, что гестационный сахарный диабет развивается у 4% всех беременных. Европейские исследователи озвучили данные, согласно которых распространенность гестационного сахарного диабета
колеблется в диапазоне 1-14% от общего числа беременностей. Около 10% женщин после родов остаются с признаками заболевания, которое впоследствии трансформируется в сахарный диабет второго типа. По данным статистики, у половины женщин, перенесших во время беременности гестационный сахарный диабет, на протяжении последующих 10-15 лет развивается сахарный диабет 2го типа.
Такие высокие показатели распространенности данной патологии и возможных осложнений свидетельствуют о малой осведомленности женщин о возможных рисках развития гестационного сахарного диабета и его последствиях, и, как следствие, позднего обращения за диагностикой и квалифицированной помощью. Для своевременного выявления заболевания в репродуктивных центрах по планированию семьи и женских консультациях в настоящее время проводится активная просветительская работа, позволяющая сохранить здоровье женщины и способствующая рождению здорового потомства.
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты
На что нужно обратить внимание:
Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша. Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность
Занимайтесь не менее 150 минут в неделю, очень полезно плавание
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме
Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов
Осложнения сахарного диабета беременных
- Многоводие (риск преждевременного прерывания беременности, развитие фетоплацентарной недостаточности, гипоксии плода, пороки развития ЦНС плода и желудочно-кишечного тракта, инфицирование плода, развитие послеродовых кровотечений).
- Повышение риска замершей беременности, осложнение течения существующей беременности.
- Развитие позднего гестоза, слабости родовой деятельности.
- Рождение ребенка с гипогликемией, задержка психического развития ребенка.
Гестационный сахарный диабет опасен как для будущей мамы, так и для малыша
Наличие гестационного сахарного диабета у беременной женщины – повод обратить самое пристальное внимание на свое здоровье, ведь теперь Вы ответственны и за свое здоровье, и за ту маленькую жизнь, которой предстоит появиться на свет.
Симптомы гестационного диабета
Гестационный сахарный диабет обычно диагностируется во время сдачи анализов. Он часто вообще не вызывает никаких симптомов. Однако высокий уровень глюкозы в крови (гипергликемия) может сопровождаться следующими признаками:
- жажда;
- сухость во рту;
- учащенное и обильное мочеиспускание;
- хроническую усталость;
- рецидив инфекций, таких как молочница (грибковое заболевание);
- нечеткость зрения.
Гипогликемия — это аномально низкий уровень глюкозы в крови. У всех людей, использующих для лечения диабета инъекции инсулина, существует риск гипогликемии, в том числе и при гестационном диабете. Признаками гипогликемии могут быть:
- чувство голода;
- тремор или дрожь;
- потливость;
- беспокойство или раздражительность;
- бледность.
Недостаток глюкозы при гипогликемии сказывается на работе головного мозга, поэтому без лечения гипогликемия может привести к потере сознания. Быстро повысить уровень глюкозы в крови можно, просто съев или выпив что-нибудь, содержащие сахар. Например:
- сладкий напиток, например, чай с сахаром;
- таблетки глюкозы;
- фруктовый сок.
Как распознать гестационный диабет
Всем беременным женщинам при первом посещении врача нужно сдать анализ крови. Для них норма содержания глюкозы в крови отличается.
- В венозной крови натощак норма — меньше 5,1 ммоль/литр. Значение же больше 5,1 ммоль/литр, но менее 7,0 ммоль/литр говорит о диабете беременных. Значение выше 7,0 ммоль/литр — диабет был и до беременности, но обнаружился только, когда наступила беременность.
- В крови из пальца для беременных норма — меньше 4,6 ммоль/литр. Концентрация глюкозы больше 6,1 ммоль/литр так же как и в анализах венозной крови говорит о не диагностированном ранее диабете.
- Если же в течение всего дня в крови из пальца и из вены наблюдается концентрация сахара от 11 ммоль/литр и больше, то это также подтверждает наличие диабета до беременности.
Причины возникновения гестационного сахарного диабета
Гестационный сахарный диабет при беременности развивается в результате снижения чувствительности клеток и тканей организма к собственному инсулину, т. е. развивается инсулинорезистентность, что связано с повышением в крови уровня гормонов, вырабатываемых организмом при беременности. Кроме того, у беременных уровень глюкозы снижается более стремительно из-за потребностей в ней плода и плаценты, что также сказывается на гомеостазе. Следствием вышеперечисленных факторов является компенсаторное увеличение выработки инсулина поджелудочной железой. Именно поэтому в крови беременных чаще всего показатели уровня инсулина повышены. Если же поджелудочная железа не может вырабатывать инсулин в требуемом организмом беременной количестве, развивается гестационный сахарный диабет. Об ухудшении функции β-клеток поджелудочной железы при гестационном сахарном диабете можно судить по повышенной концентрации проинсулина.
Часто сразу после родоразрешения уровень сахара в крови женщины возвращается в норму. Но полностью исключать вероятность развития сахарного диабета не приходится и в этом случае.
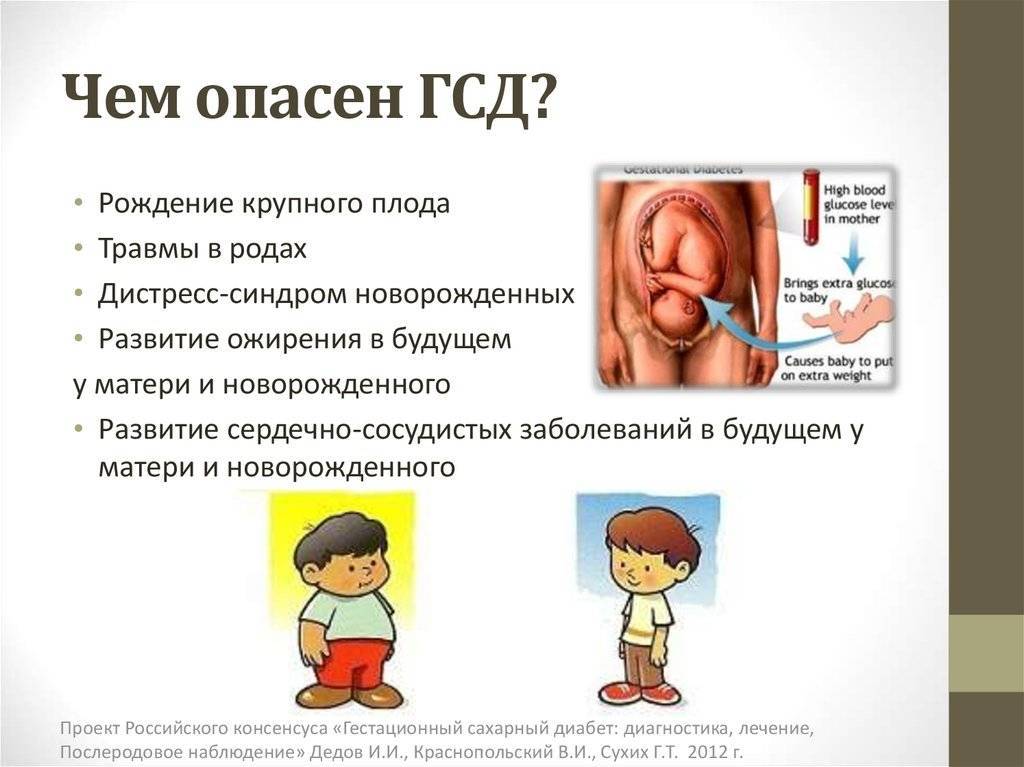
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.