Лечение инфекций мочевыделительной системы у детей
Лечение инфекционного процесса в органах мочевыводящих путей важно осуществлять под контролем врача (педиатра, нефролога, уролога или гинеколога). При самолечении могут возникать осложнения и рецидивы заболевания.. Основными принципами лечения инфекции мочевыделительной системы является назначение обильного питья, диеты с ограничением белковой пищи и экстрактивных веществ (запрещено употребление маринадов, копчёностей и т.д.)
Рекомендуется также ограничить физические нагрузки
Основными принципами лечения инфекции мочевыделительной системы является назначение обильного питья, диеты с ограничением белковой пищи и экстрактивных веществ (запрещено употребление маринадов, копчёностей и т.д.). Рекомендуется также ограничить физические нагрузки.
Применение уросептиков является важным в лечении инфекционных заболеваний мочевыводящих путей. Они уничтожают патогенные микроорганизмы и восстанавливают работу органов мочевыделительной системы.
Уросептики для детей бывают двух видов:
- синтетическими (Фурагин, Фуразолидон, Ципрофлоксацин и т.д.). Они являются более эффективными и оказывают заметное антибактериальное действие. Их чаще применяют при тяжёлых инфекциях мочевыводящих путей;
- растительными (Канефрон, Уролесан, ягоды клюквы и т.д.). Они содержат натуральные компоненты и их применяют при неосложнённых циститах, пиелонефритах, мочекаменной болезни.
На сегодняшний день при лечении ИМВП в детском возрасте врачи предпочитают применять ингибиторозащищённые пеницилины (Амоксициллин), аминогликозиды (Амикацин), цефалоспорины (Цефтриаксон, Цефотаксим), карбапенемы (Меронем), уроантисептики (Фуразидин, Нитрофурантоин). Курс противомикробного лечения составляет в среднем семь – четырнадцать дней.
Дополнительно к лечению, которое устраняет ИМВП, является назначение:
- противовоспалительных препаратов;
- жаропонижающих (Парацетамол, Эфералган и т.д.);
- анальгетиков (обезболивающих) и спазмолитиков (Дротаверин, Но-шпа и т.д.);
- общеукрепляющих средств, чтобы поддержать иммунную систему;
- фитопрепаратов, чтобы увеличить мочеобразование и ускорить заживление тканей.

Применение хирургического лечения осуществляется при:
- наличии камней в почках, мочевом пузыре, мочеточниках;
- дивертикулах;
- увеличении простаты;
- стриктуре уретры и т.д.
Симптомы инфекции мочевых путей у грудничка
Инфекция мочевых путей — это собирательное понятие, которое обозначает наличие инфекционно-воспалительного процесса в мочевых органах без уточнения локализации патологического процесса. Инфекционно-воспалительный процесс может возникнуть в верхних мочевыделительных органах (почках, мочеточнике) или нижних мочевых органах (мочевой пузырь, уретра). Но определить точную локализацию воспалительного процесса у грудничка очень сложно, поэтому им нередко ставят обобщенный диагноз «инфекция мочевых путей».
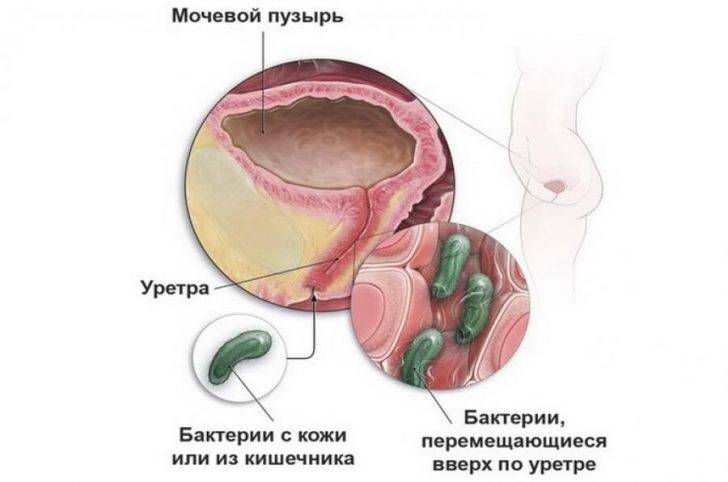
Маленькие дети в возрасте до года не способны рассказать, где у них болит и что беспокоит. Родителям остается лишь гадать, что стало причиной беспокойного поведения малыша. Инфекция мочевых путей в этом возрасте может проявляться абсолютно неспецифичными симптомами, которые наблюдаются при разнообразных патологических состояниях. Это такие симптомы как:
- Недостаточная прибавка в весе согласно возрасту;
- Вялость или беспокойство, плач малыша;
- Плохой аппетит;
- Повышенная температура;
- Бледность кожи;
- Желтуха;
- Рвота;
- Нарушения ритма мочевыделения: натуживание при мочеиспускании, учащенное или уреженное мочеиспускание, недержание мочи (в том числе ночью);
- Мутная моча.
Инфекция мочевых путей у женщин
Вследствие анатомического строения мочевыводящих путей ИМП значительно чаще встречается у женщин. На инфекцию указывают острые дизурические симптомы: поллакиурия, срочность мочеиспускания, боль в животе у небеременных пациенток с детородным потенциалом, которая обычно встречается в одной из трех форм:
- острый цистит
- острый уретрит
- вагинит, чаще всего вызванный Candida spp. или Trichomonas vaginalis.
У пациентов, перенесших катетеризацию или цистоскопию мочевого пузыря, и после которых, в краткосрочной перспективе, возникли поллакиурия, срочность, боль в нижней части живота, возможно, развился острый цистит. Установление правильного диагноза облегчается дополнительными тестами. Во всех случаях ИМП рекомендуется проводить общий анализ мочи и посев. Согласно последним рекомендациям, положительный результат -> 103 бактерий / мл мочи, протестированных в случае сосуществования симптомов.
У большинства пациентов с острым циститом и уретритом наблюдается пиурия. Отсутствие пиурии указывает на другую причину появления симптомов. Более чем у 1/3 пациенток с острым циститом культура дает <105 бактерий / мл мочи. Следовательно, критерий диагностики значимой бактериурии в последние годы изменился.
Инфекция мочевыводящих путей у женщин
У пациентов с неосложненным острым циститом и уретритом антибиограмма обычно не проводится, поскольку почти у 95% из них возбудителем ИМП является кишечная палочка, чувствительная к большинству доступных антибиотиков и сульфаниламидов. В случае воспаления мочеиспускательного канала и / или влагалища, или если есть сомнения в правильности диагноза, рекомендуется гинекологическое обследование и обследование таза.
Острый неосложненный пиелонефрит проявляется болью в поясничной области, высокой температурой тела (> 38 ° C), положительным симптомом Goldflam на стороне инфицированной почки и рвотой. Симптомы дизурии, такие как срочность и поллакиурия, могут встречаться, но встречаются гораздо чаще. Анализы мочи показывают значительную степень пиурии и бактериурии, что в данном случае означает количество бактерий > 104 / мл. Чтобы исключить мочекаменную болезнь и сужение мочеточникового или тазового соединения мочеточника, следует провести УЗИ и обзор брюшной полости. Урография показана, если сохраняется высокая температура и симптомы длятся более 72 часов.
Термин «рецидивирующая неосложненная ИМП» относится как минимум к двум эпизодам инфекции мочевыводящих путей за последние 12 месяцев, подтвержденным положительным посевом мочи. Около 10-20% здоровых женщин имеют рецидивирующие инфекции мочевыводящих путей. В этом случае бактериурия считается значимой > 103 бактерий / мл мочи. Рецидивирующая ИМП встречается только у женщин. Алгоритм диагностической процедуры идентичен алгоритму острого цистита.
Диагностика инфекции.
Нередко заболевания мочевой системы протекают скрыто, поэтому любые необычные симптомы, появившиеся у ребенка, должны насторожить родителей и лечащего врача. К счастью, эти симптомы легко заметить.Симптомы заболеваний почек:· немотивированное повышение температуры (без симптомов ОРВИ);· периодические боли внизу живота или в поясничной области;· дневное «подпускание» мочи;· ночной и дневной энурез;· учащенное или редкое мочеиспускание.
Для диагностики инфекции органов мочевой системы используются лабораторные инструментальные методы исследования.
Для выявления активности и локализации микробно-воспалительного процесса. Необходимо провести обязательные лабораторные исследования, такие как клинический анализ крови и биохимический анализ крови (общий белок, белковые фракции, креатинин, мочевина, фибриноген, СРБ). Общий анализ мочи; количественные анализы мочи (по Нечипоренко); посев мочи на флору с количественной оценкой степени бактериурии; антибиотикограмма мочи (чувствительность к антибиотикам); биохимическое исследование мочи (суточная экскреция белка, оксалатов, уратов, цистина, солей кальция, показатели нестабильности мембран — перекиси, липиды, антикристаллообразующая способность мочи).
В некоторых случаях потребуются и дополнительные лабораторные исследования, такие как количественные анализы мочи (по Амбурже, Аддис-Каковскому); морфология осадка мочи; исследование мочи на хламидии, микоплазмы, уреаплазмы (ПЦР, культуральный, цитологический, серологический методы), грибы, вирусы, микобактерии туберкулеза (посев мочи, экспресс-диагностика); исследование иммунологического статуса (sIgA, состояние фагоцитоза). Помимо анализов, также проводятся специальные исследования для характеристики функционального состояния почек, канальцевого аппарата и мочевого пузыря. Обязательными являются лабораторные исследования: уровень креатинина, мочевины в крови; проба Зимницкого; клиренс эндогенного креатинина; исследование рН, титруемой кислотности, экскреции аммиака; контроль диуреза; ритм и объем спонтанных мочеиспусканий.
Обязательны и инструментальные исследования, такие как измерение АД; УЗИ органов мочевой системы; рентгеноконтрастные исследования (микционная цистоскопия, экскреторная урография) — при повторных эпизодах ИМС и только в фазу минимальной активности или ремиссии.
Дополнительно врач-нефролог может назначить ультрозвуковая допплерография (УЗДГ) почечного кровотока; экскреторная урография, цистоуретероскопия; радионуклидные исследования (сцинтиграфия); функциональные методы исследования мочевого пузыря (урофлоуметрия, цистометрия); электроэнцефалография; эхоэнцефалография; компьютерная томография; магнитно-резонансная томография. Обязательны консультации специалистов: детские гинеколог или уролог. При необходимости: невролог, оториноларинголог, офтальмолог, кардиолог, стоматолог, хирург.
Общая информация

Распространенность заболеваний мочевыводящих путей, вызванных патогенными микроорганизмами, отличается в зависимости от возрастной группы пациентов:
- новорожденные и дети до года — чаще встречается среди мужского пола;
- от 2 до 15 лет встречается в большинстве у девочек.
Самыми частыми заболеваниями принято считать цистит, пиелонефрит, бактериурия.
В норме у здорового человека поддерживаются особые стерильные условия в мочевыводящих путях.
Определенный уровень кислотности урины, ее движение по мочеиспускательному каналу с последующим выведением, это правильная работа данного механизма. При нарушении одного из этих них вырастает риск заражения инфекцией мочевыводящих путей (ИМВП).
Диагностика
Диагностика инфекции мочевыводящих путей у грудничков основана прежде всего на выявлении бактериурии. Лейкоцитурия не относится к специфическим параклиническим симптомам инфекции мочевыводящих путей. Посев мочи с целью идентификации возбудителя и определения его чувствительности к антибиотикам следует провести до назначения антибактериальной терапии. Мочу для первого посева желательно взять катетером или при надлобковой пункции.
Изменения в анализе крови при инфекции мочевыводящих путей носят неспецифический характер и свидетельствуют об остром воспалительном процессе. Наблюдаются лейкоцитоз со сдвигом влево до палочкоядерных форм, ускоренная СОЭ, диспротеинемия, СРБ, анемия. Может определяться транзиторная азотемия. Часто клиническая картина не соответствует выраженности изменений со стороны крови. У недоношенных детей изменения со стороны периферической крови (лейкоцитоз, ускорение СОЭ и др.) могут отсутствовать. В анализе мочи – протеинурия (не более 1 г/л вследствие нарушения реабсорбции белка проксимальными канальцами); лейкоцитурия (более 10-12 лейкоцитов в поле зрения у девочек, более 5-6 – у мальчиков); бактериурия.
После 10-го дня от начала заболевания диагностическую ценность представляет иммунофлюоресцентное определение БПА (бактерий, «покрытых» антителами) – в моче. Выявление 5 и более бактерий, «покрытых» антителами, в одном поле зрения может свидетельствовать о пиелонефрите. Ультрасонография при инфекции мочевыводящих путей у грудничка фиксирует увеличение размеров почки, плотность паренхимы, соотношение слоев коркового и мозгового вещества, увеличение и деформацию лоханок. При цистите ультрасонографическое исследование выявляет увеличение размера мочевого пузыря, изменение контура, наличие остаточной мочи.
Диагностированный пиелонефрит у новорожденного ребенка – показание для проведения нефроурологического обследования – микционной цистографии (обязательно детям с циститом) и экскреторной урографии для верификации генеза заболевания
Экскреторная урография проводится после санации мочи (через 2-3 недели), но не раньше трех недель жизни новорожденного, принимая во внимание анатомо-физиологические особенности мочевой системы и токсичность рентгеноконтрастных препаратов. Микционная цистоуретрография выполняется после купирования клинических и лабораторных признаков заболевания. В отдельных случаях для уточнения диагноза рекомендуется проведение компьютерной томографии, магнитоядерного резонанса
В отдельных случаях для уточнения диагноза рекомендуется проведение компьютерной томографии, магнитоядерного резонанса.
Симптомы вагинита у девочек
Эта болезнь проявляется такими признаками:
- выделения из влагалища, имеющие творожную консистенцию или содержащие гной;
- отечность вульвы;
- зуд и жжение во влагалище, усиливающиеся во время ходьбы;
- боли в области малого таза;
- учащенное мочеиспускание;
- недержание мочи.
Вагинит, который в детском возрасте часто протекает в форме вульвовагинита, вызывает сильный дискомфорт в области половых органов, болезненные ощущения при мочеиспускании и во время подмывания, неприятный запах, выделение из влагалища белей различной консистенции и цветов, иногда с примесью крови. Также девочки могут жаловаться на боли внизу живота. Маленькие дети с вагинитом много капризничают, плохо спят, все время держат руки в области промежности и как можно дольше откладывают поход в туалет, поскольку у них мочеиспускание вызывает очень неприятные ощущения.
Одновременное проявление всех вышеперечисленных симптомов говорит об острой форме заболевания. Наличие отдельных симптомов и их слабая выраженность, а также их внезапное исчезновение говорят о переходе заболевания в хроническую форму. После перехода острой формы заболевания в хроническую неприятные ощущения у девочки проходят, однако у нее продолжаются патологические выделения из половых путей.
Лечение цистита.
Лечение цистита предусматривает общее и местное воздействие. Терапия должна быть направлена на нормализацию расстройств мочеиспускания, ликвидацию возбудителя и воспаления, устранение болевого синдрома. В острую стадию заболевания рекомендуется постельный режим до стихания дизурических явлений. Показано общее согревание больного. На область мочевого пузыря применяется сухое тепло.
Диетотерапия предусматривает щадящий режим с исключением острых, пряных блюд, специй и экстрактивных веществ. Показаны молочно-растительные продукты, фрукты, способствующие ощелачиванию мочи. Рекомендуется обильное питье (слабощелочные минеральные воды без газа конечно, морсы, слабоконцентрированные компоты) после снятия болевого синдрома. Увеличение диуреза уменьшает раздражающее действие мочи на воспаленную слизистую оболочку, способствует вымыванию продуктов воспаления из мочевого пузыря. Прием минеральной воды (Славяновская, Смирновская, Ессентуки) из расчета 2–3 мл/кг за 1 час до еды оказывает слабое противовоспалительное и спазмолитическое действие, изменяет рН мочи. Медикаментозная терапия цистита включает применение спазмолитических, уросептических и антибактериальных средств. При болевом синдроме показано применение возрастных доз Но-шпы, Папаверина, Белладоны, Баралгина.
При остром неосложненном цистите целесообразно использование пероральных антимикробных препаратов, выводящихся преимущественно почками и создающих максимальную концентрацию в мочевом пузыре. Минимальный курс лечения составляет 7 дней. При отсутствии санации мочи на фоне антибактериальной терапии требуется дообследование ребенка. Уросептическая терапия включает применение препаратов нитрофуранового ряда (Фурагин), нефторированных хинолонов (препараты налидиксовой и пипемидовой кислот, производные 8-оксихинолина). В последние годы для лечения циститов широко применяется фосфомицин (Монурал), принимаемый однократно и обладающий широким антимикробным спектром действия. В острый период заболевания проводят фитотерапию с антимикробным, дубящим, регенерирующим и противовоспалительным эффектом. В качестве противовоспалительного средства используются брусничный лист и плоды, кора дуба, зверобой, календула, крапива, мать-и-мачеха, подорожник, ромашка, черника и др. Регенерирующим эффектом обладают ячмень, крапива, брусничный лист.
Терапия ИМВП у грудничков
Основная методика терапии ИМВП у грудных младенцев обусловлена:
- максимально ранним назначением антибактериальных ЛС с учетом резистентности микроорганизмов;
- своевременным выявлением и коррекцией уродинамических нарушений;
- длительной антимикробной профилактикой рецидивирующих процессов;
- контролированием кишечных функций;
- снижением дозировки антибактериальных средств в соответствии с показателями почечной эффективности.
При лечении детей грудного возраста, наличие высокой температуры и признаков токсикоза, является показателем безотлагательного применения антибактериальных препаратов внутривенно. При этом следует учитывать, что не все антибиотики могут применяться для лечения младенцев. Для парентерального введения назначаются препараты цефалоспоринов («Цефатаксимина», «Цефтазидима», «Цефтриаксона»), пенициллинов («Ампициллина», «Амоксициллина», «Амоксициллин/клавулановой кислоты») и др.
Показатель для пероральной терапии – снижение признаков токсикоза и нормализация температуры на протяжении суток. Назначаются – «Цефтибутен», «Цефиксим», «Цефподоксим поксетил», «Цефуроксим аксетил», «Цефаклор» и др. Длительность антибиотикотерапии – одна, полторы недели, но не менее 3 дней, при осложненных процессах у новорожденных допустимо продление курса до трех недель.
Больные малыши должны находится под постоянным наблюдением врача, поэтому их лечение должно проводиться в условиях стационарного контроля.
Лечение вагинита у девочек
Решение о том, чем лечить детский вагинит, должен принимать врач-гинеколог после тщательного осмотра, проведения диагностических мероприятий для определения степени тяжести заболевания и для выявления точных причин развития у девочки этого воспалительного процесса. При проведении терапии снимаются симптомы воспаления, нормализуется состояние эпителия влагалища девочки и устраняется причина, спровоцировавшая развитие патологического процесса.
Обычно для лечения этого заболевания назначаются гормональные и антибактериальные препараты, а также противовирусные лекарственные средства, лекарства для повышения иммунитета и противовирусные препараты. Однако у детей имеет смысл начинать терапию с использования местных антисептиков, проведения санации инфекции вагинальными свечами и водными растворами хлоргексидина и бензидамина. В целях лечения врач может назначить сидячие ванночки с отварами или настоями лекарственных трав, использование мазей и присыпок, применение вагинальных свечей и проведение спринцевания. Продолжается такое лечение 10 дней, после чего на основании результатов бактериологического исследования назначаются антибактериальные препараты.
Также в схему терапии могут включаться антигистаминные и противовоспалительные средства, противовирусные мази и гели. Для заживления трещин вульвы врач может назначить солкосерил и другие регенерирующие препараты. В случае выявления грибка в обязательном порядке прописывают антимикотики. Также девочке может быть порекомендовано соблюдение диеты и прием иммуностимулирующих препаратов. Во время лечения вульвовагинита рекомендуется более тщательно проводить гигиенические процедуры и носить свободное белье только из хлопчатобумажной ткани.
Поскольку вагинит у девочек нередко сопровождается другими заболеваниями, при проведении диагностики тщательно проверяется состояние других органов и систем организма. Лечение не принесет эффекта, если не будут устранены сопутствующие проблемы со здоровьем. Поэтому специфические вагиниты гинеколог может лечить совместно с фтизиатром, инфекционистом или дерматовенерологом.
Примерно через 3 дня после завершения курса лечения гинеколог берет у девочки повторный мазок для определения эффективности терапии. Если оно не сработало, применяются другие методы лечения.
Инфекция мочевыводящих путей у детей
Течение ИМП у детей может значительно отличаться от такового у взрослых. Один эпизод ИМП у мальчиков и два у девочек – показатель точного диагноза инфекции мочевых путей и показание для выявления врожденных патологий мочеполовой системы.
Инфекция мочевыводящих путей у детей
Наиболее распространенные патологии:
- пузырно-мочеточниковый рефлюкс (ОПМ);
- обструкция тазового мочеточника;
- обструктивная уропатия и нейрогенная дисфункция мочевого пузыря, которые в крайних случаях без надлежащего лечения могут привести к почечной недостаточности.
При ОПМ развивается так называемая дренажная нефропатия, приводящая к развитию почечной гипертонии и, наконец, к почечной недостаточности. Этиология ИМП у детей – это те же микроорганизмы с таким же частотным распределением, что и у взрослых.
Симптомы ИМП у детей не являются специфическими и зависят от возраста ребенка.
- У новорожденных преобладают расстройства аппетита, синдром расстройств всасывания, раздражительность, нарушение нормального развития и бессимптомная бактериурия вплоть до сепсиса мочи.
- У детей в возрасте до 6 месяцев выходят на первый план желудочно-кишечные симптомы, такие как рвота, диарея, анорексия и повышение температуры тела.
- У детей дошкольного возраста симптомы ИМП более специфичны для мочевыводящих путей. Наблюдаются срочность мочеиспускания, боли внизу живота, поллакиурия и непроизвольное мочевыделение.
- У детей старшего возраста – в школьном возрасте – уже можно различить инфекцию верхних и нижних мочевых путей, поскольку большинство детей этого возраста могут описать и локализовать симптомы заболевания.
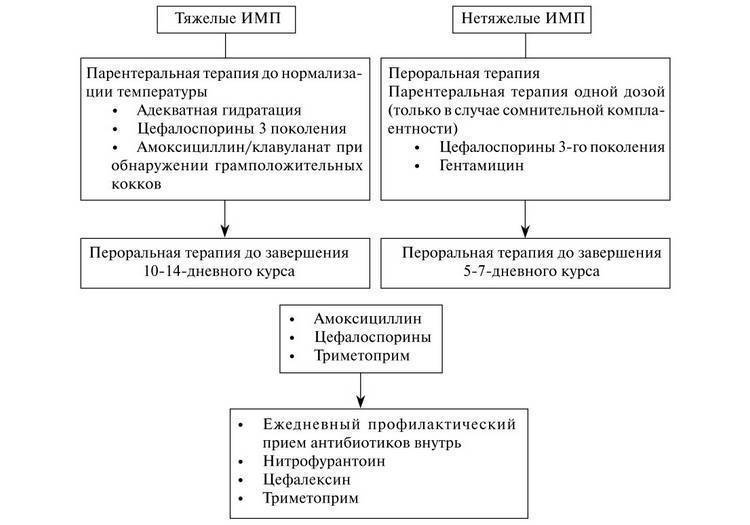
С практической точки зрения ИМП у детей можно разделить на тяжелую или легкую инфекцию.
- Симптомы тяжелой инфекции: температура тела >39 ° C, постоянная рвота и умеренная или высокая степень дегидратации.
- Симптомы легкой инфекции: повышение температуры тела низкое, рвоты нет, дети правильно потребляют жидкости и не обезвожены (или низкая дегидратация).
Физикальное обследование должно исключить фимоз, атрофию половых губ и орхит / эпидидимит. В качестве значимой бактериурии у детей с симптомами ИМП берут показатель > 104 бактерий / мл мочи, а у детей без симптомов > 105 бактерий / мл мочи в средней пробе. В пробе мочи, взятой с помощью катетера, > 103 бактерий / мл считается бактериурией.
Когда моча собирается путем надлобковой пункции, бактериурия считается значимой независимо от количества микроорганизмов, культивированных из 1 мл мочи. При общем исследовании мочи пиурия у девочек диагностируется, если количество лейкоцитов достигает > 10 в поле зрения (wpw). У мальчиков этот показатель составляет > 3 www.
В случае одноразового ИМП у мальчиков и двух эпизодов ИМП у девочек рекомендуется проводить тщательную диагностику. Сначала следует сделать УЗИ брюшной полости, затем провести цистографию мочеиспускания и урографию. Динамическая перфузионная сцинтиграфия должна выполняться для оценки секреторной функции почек. Дети с ИМП нуждаются в особом наблюдении и специализированной помощи.
Лечение инфекций мочевыводящих путей проводится препаратами первого ряда. Для детей с ИМП – это:
- цефалоспорины второго и третьего поколения;
- аминопенициллин с ингибитором бета-лактамазы и триметоприм.
После того как ребенок выведен из острого состояния, рекомендуется профилактика в виде низких доз препаратов в течение полугода. Препаратами выбора в этом случае являются нитрофурантоин, триметоприм, цефалексин и цефаклор.
Инфекция мочевыводящих путей – диагностика
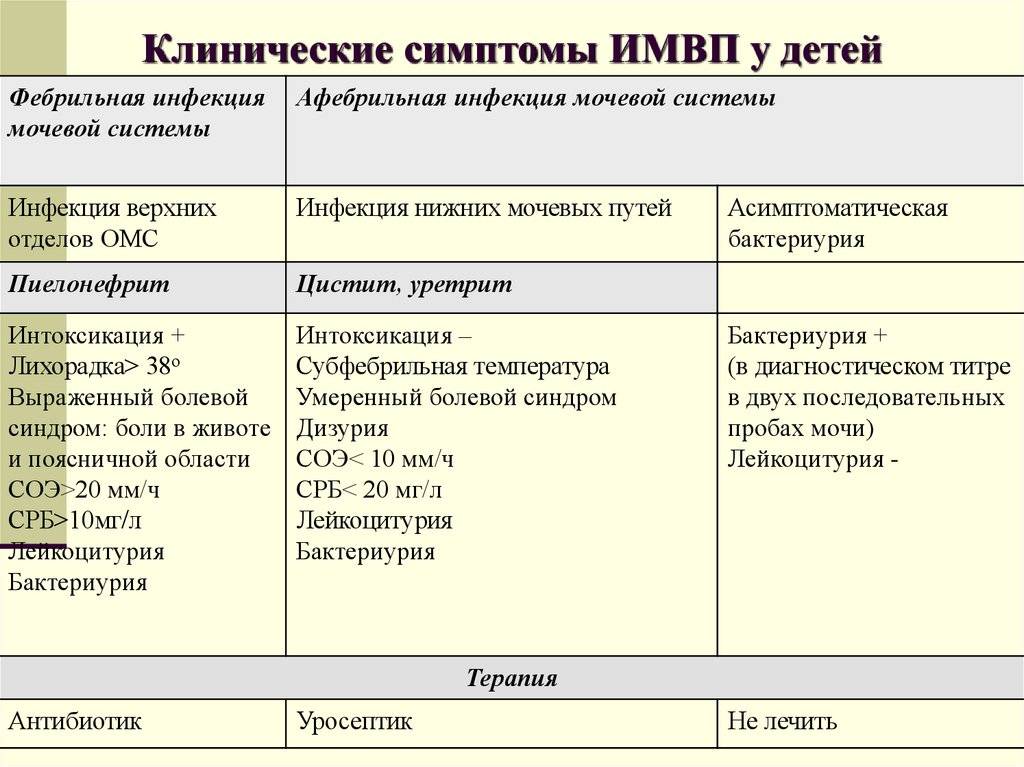
Варианты течения инфекции мочевыводящей системы
У детей можно условно выделить три варианта ее течения. Вариант первый. Клинические проявления заболевания отсутствуют. При исследовании мочи выявляются: бактериальная лейкоцитурия, абактериальная лейкоцитурия, изолированная бактериурия. Возможные причины: инфекционное поражение на любом уровне мочеполовой системы — асимптоматическая бактериурия, латентная инфекция нижних мочевых путей, латентное течение ПН, вульвит, баланит, фимоз и др.
Вариант второй. Клинические проявления в виде дизурии (боль при мочеиспускании, поллакиурия, недержание или неудержание мочи и др.); боль или дискомфорт в надлобковой области. Мочевой синдром в виде бактериальной лейкоцитурии (возможно в сочетании с гематурией различной степени выраженности) или абактериальной лейкоцитурии. Возможные причины: цистит, уретрит, простатит.
Вариант третий. Клинические проявления в виде лихорадки, симптомов интоксикации; боль в пояснице, боку, животе, с иррадиацией в пах, внутреннюю поверхность бедра. Мочевой синдром в виде бактериальной лейкоцитурии или абактериальной лейкоцитурии, иногда умеренная гематурия. Изменения в крови: лейкоцитоз, нейтрофилез со сдвигом влево, ускорение СОЭ. Возможные причины: пиелонефрит, пиелонефрит с циститом (при дизурии).
Особенности течения пиелонефрита.
В клинике пиелонефрита у детей раннего возраста преобладают симптомы интоксикации. Возможно развитие нейротоксикоза, появление менингеальной симптоматики, частых срыгиваний и рвоты на высоте интоксикации. Нередко у детей первого года жизни возможен полный отказ от еды с развитием гипотрофии
При осмотре обращает на себя внимание бледность кожных покровов, периорбитальный цианоз, возможна пастозность век
Часто пиелонефрит в раннем возрасте протекает под разнообразными «масками»: диспептические расстройства, острый живот, пилороспазм, кишечный синдром, септический процесс и др. При появлении подобной симптоматики необходимо исключить наличие инфекции мочевой системы.
У детей старшего возраста «общеинфекционные» симптомы проявляются менее резко, нередко возможны «беспричинные» подъемы температуры на фоне обычного самочувствия. Для них характерна лихорадка с ознобом, симптомы интоксикации, постоянные или периодические боли в животе и поясничной области, положительный симптом поколачивания. Возможно течение пиелонефрита под «маской» гриппа или острого аппендицита.
Особенности течения цистита.
У детей старшего возраста и взрослых цистит чаще всего протекает как «местное страдание», без лихорадки и симптомов интоксикации. При геморрагическом цистите ведущим в мочевом синдроме будет гематурия, иногда макрогематурия (моча цвета мясных помоев). У детей грудного и раннего возраста цистит часто протекает с симптомами общей интоксикации и лихорадкой. Для них характерно частое развитие странгурии (задержки мочи).
Почечно-каменная болезнь у детей развивается реже, чем у взрослых. Камни образуются из кристаллов солей, которые в нормальной моче находятся в растворенном виде; они могут располагаться в ткани почки, почечных лоханках и их чашечках, мочевом пузыре. Образование камней связано с нарушением обмена (в частности, минерального), несоблюдением режима питания, а также с затрудненным оттоком мочи при различных пороках развития мочевой системы. Нередко почечно-каменная болезнь сочетается с пиелонефритом, так как камень создает условия для развития инфекции. Заболевание обычно проявляется приступами острой боли в пояснице, отдающей в низ живота.
Приступы почечной колики часто сопровождаются рвотой, повышением температуры, задержкой газов и стула, нарушением мочеиспускания. В моче обнаруживается кровь (это связано с тем, что при прохождении камня по мочевыводящим путям повреждается их слизистая оболочка). Лечение в большинстве случаев оперативное.