2D, 3D, 4D-УЗИ — в чем разница и какое исследование лучше
Далее стоит разобраться, какое УЗИ делать для определения беременности? Ведь на смену стандартному двухмерному УЗИ приходит трехмерное и четырехмерное исследование. Но всегда ли есть смысл прибегать к более дорогостоящим обследованиям?
Виды и особенности УЗИ при беременности:
- 2D — это изображение черно-белое в двухмерном формате. Метод достаточно информативный, позволяет определить все необходимые параметры.
- 3D — объемное изображение плода. Позволяет точно оценить состояние ребенка, сделать фото. Процедура не относится к обязательным, назначают по желанию родителей, при наличии подозрений на аномалии развития у плода, которые плохо просматриваются при обычном УЗИ.
- 4D — наблюдение за плодом в режиме реального времени. Будущие родители могут увидеть, как ребенок спит, ест. Видео записывают на диск.
С точки зрения информативности и безопасности все методы УЗИ одинаковы. Если беременность протекает без осложнений, УЗИ делают по одному разу в первом и втором триместре. При осложнениях врач может назначать внеплановое обследование на любом этапе гестации. Но даже при частом проведении опасности для матери и плода нет.
УЗИ в 3 триместре беременности (3 скрининг)
3 скрининг при беременности проводится на сроке 30–34 недель для оценки роста и развития плода и диагностики поздно манифестирующих ВПР.
Показатели, которые подлежат исследованию:
- предлежание плода (головное – оптимальный вариант; тазовое или поперечное может стать причиной кесарева сечения);
- фетометрия плода (вес, размер конечностей, окружность головы, строение внутренних органов и др.);
- наличие обвития пуповиной;
- плацента (локализация, структура, степень зрелости);
- оценка состояния матки и родовых путей.
В современной УЗИ диагностике существует еще 2 вида исследования, которые дают наиболее полную картину о состоянии плода:
– УЗДГ (ультразвуковая допплерография маточно – плацентарного кровотока) – при проведении оценивается кровоток в маточный артериях и артериях пуповины и СМА плода . Исследование позволяет выявить патологию плаценты (отслойку) и оценить состояние гипоксии (недостатка кислорода) плода. Проводится в 3 триместре по показаниям.
– ЭХО – КГ (УЗИ сердца плода) – исследование позволяет вовремя выявить врожденные пороки сердца малыша. Проводится во 2 триместре беременности, начиная с 20 недели. Данное УЗИ назначается так же дополнительно по показаниям.
Безопасно ли УЗИ исследование при беременности?
Исследование в стандартном двухмерном режиме абсолютно безопасно для плода и будущей мамы, его можно проводить столько раз, сколько назначит Ваш акушер – гинеколог. Вопрос лишь в сроках проведения, ведь неспроста существуют определенные недели беременности, в которые рекомендуется проходить обследование.
Таким образом, хочется отметить, что пренатальный УЗИ скрининг – важный и безопасный этап диагностики при беременности, который даст информацию о состоянии будущего малыша и поможет вовремя выявить отклонения от нормы.
Все виды УЗИ исследований вы можете пройти в нашей клинике «МедМикс Плюс» на аппарате экспертного класса Voluson (GE Heathcare США).
Записаться на УЗИ во время беременности можно по телефонам :+7 (8412)204-003, +7 (8412)204-007 – ул. Новый Кавказ, 8 (район города – ЦЕНТР) +7 (8412)206-003, +7 (8412)205-003 – ул. Терновского, 214 (район города – ТЕРНОВКА)
Виды УЗИ
Существует несколько видов и техник проведения УЗИ для беременных. На самых ранних сроках процедуру можно провести с использованием вагинального датчика, это позволит более точно определить наличие плодного яйца, но большинство врачей все же предпочитает проводить абдоминальное УЗИ на всех сроках (врач водит датчиком аппарата по животу).
При нормальном течении беременности, отсутствии рисков, проводят стандартный скрининг, но для получения более точной информации и определения дополнительных параметров применяют более современные методы обследования с ультразвуком:
- Стандартное 2D УЗИ – исследование в 2 измерениях. Позволяет получить информацию о состоянии плода на всех триместрах.
- 3-D УЗИ – процедура дает возможность получить трехмерную цветную картинку на экран, более точно рассмотреть плод, прилегающие ткани на, пол, выявить нарушения в развитии.
- 4-D УЗИ – практически не отличается 3-D, но изображение на экране выводиться в режиме реального времени. Благодаря аппарату, врач имеет возможность рассмотреть состояние ребёнка, зафиксировать движения плода, записать изображение на носитель.
Диагностические центры используют высококачественные аппараты для проведения УЗИ беременных, которые с высокой точностью распознают малейшие отклонения в росте и развитии плода. Для получения полной картины, рисках и осложнениях, на практике используют дополнительные методы диагностики с использованием УЗИ аппаратов:
- УЗДГ (ультразвуковая допплерография маточно – плацентарного кровотока) – оценивает кровоток в маточных артериях и пуповине, выявляет отслойку плаценты, проводит оценку плода при гипоксии. Выполняется в 3 триместре беременности.
- ЭХО – КГ (УЗИ сердца плода) – вовремя выявляет или исключает врожденные пороки сердца плода. Проводиться на 2 триместре беременности после 20 недель.
Как часто будущей маме, будет назначаться УЗИ, и какой из способов будет применяться, решает врач, который ведет беременность, следит за развитием и ростом плода, состоянием женщины
Важно понимать, что процедура не несет вреда, поэтому если врач советует дополнительно пройти обследование, не стоит отказываться
Отклонения
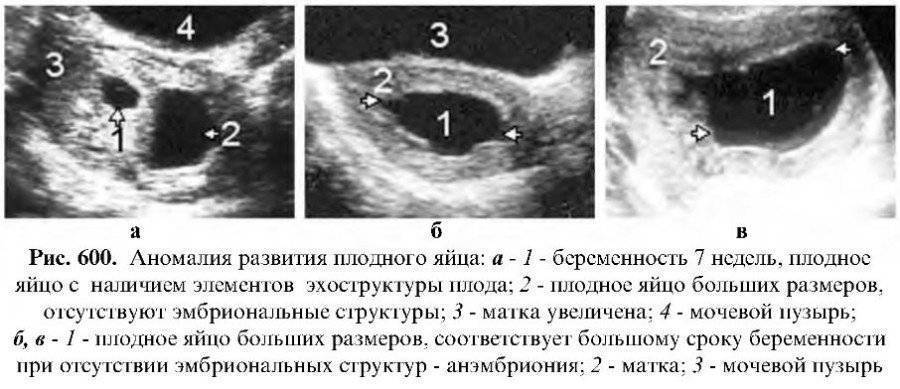
При УЗИ вместилища плода специалист выявляет аномалии развития, которые могут привести к прерыванию беременности.
- Аномалия прикрепления. Вместилище плода должно прикрепиться к дну матки или к середине стенки. Если оно прикрепляется к нижней части, высок риск выкидыша.
- Изменение формы плодного вместилища. Оно должно иметь овальную форму. Вытягивание плодных оболочек говорит о высоком маточном тонусе, это тоже риск выкидыша.
- Внутриутробная инфекция. При инфицировании околоплодных вод яйцо становится круглым, внутри него на УЗИ определяются темные пятна.
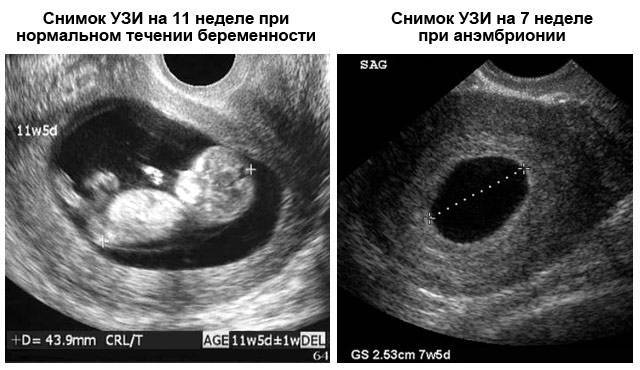
- Замершая беременность. Это прекращение развития эмбриона. Определяют по отсутствию динамики роста, сердцебиения, увеличения плодных оболочек.
- Анэмбриония. Редкое состояние, при котором УЗИ определяет внутри матки вместилище плода, но эмбриона там нет.
- Пузырный занос. Развивается после воспалительных заболеваний эндометрия. Внутри плодных оболочек формируется доброкачественная опухоль, из-за чего зародыш погибает.
- Самопроизвольный аборт. УЗИ выявляет внутри полости матки остатки плодного яйца, сгустки крови.
На видео замершая беременность:
УЗИ определяет беременность достоверно с 28 дня, еще через 7 дней можно оценивать состояние зародыша. Процедуру выполняют трансвагинальным и трансабдоминальным способом. С помощью ультразвука можно своевременно выявить тяжелые аномалии развития плода.
Оставляйте комментарии к статье, делитесь своим опытом прохождения обследования. Всего доброго.
Первые признаки беременности после недели
Симптомы беременности на 1-й неделе у каждой женщины различны. Наиболее распространенным первым признаком беременности является отсутствие менструации. Другие ранние признаки беременности включают в себя:
- тошноту с рвотой
- изменения в груди, которые включают в себя болезненность, отек, ощущение покалывания или заметные синие вены
- учащенное мочеиспускание
- головную боль
- повышенную базальную температуру тела
- вздутие живота или газы
- легкие тазовые спазмы или дискомфорт без кровотечения
- слабость
- раздражительность и перепады настроения
- пищевую тягу или отвращение
- обостренное обоняние
- металлический привкус во рту
Важно отметить, что ранняя беременность не всегда вызывает заметные признаки. Лучший способ для женщины узнать, беременна ли она, — это пройти тест на беременность
Что еще важно узнать при первом УЗИ беременных?
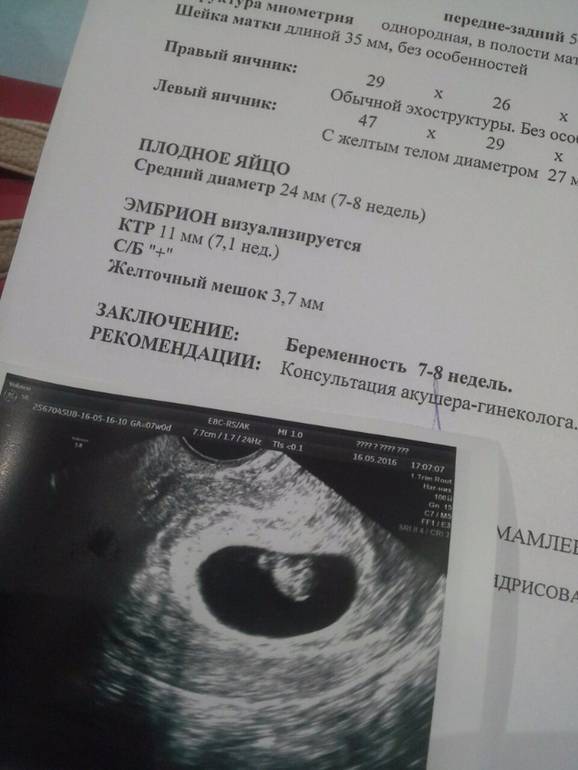
После обследования внутреннего и внешнего строения плода доктор изучает хорион. Так называется наружная оболочка зародыша, которая покрыта ворсинками. В будущем хорион заменит плацента. Обычно эта оболочка располагается на задней стенке матки. Однако она может быть и на передней стенке или даже на дне.
Неоднородность структуры хориона на УЗИ может означать наличие инфекции
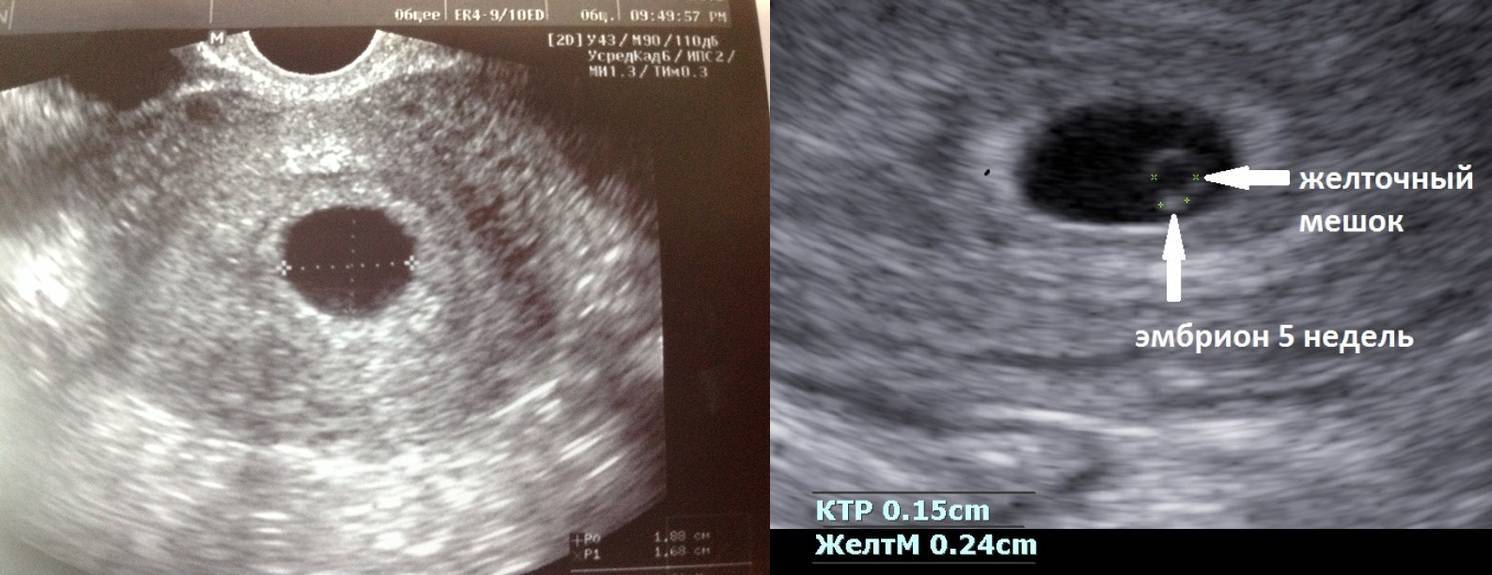
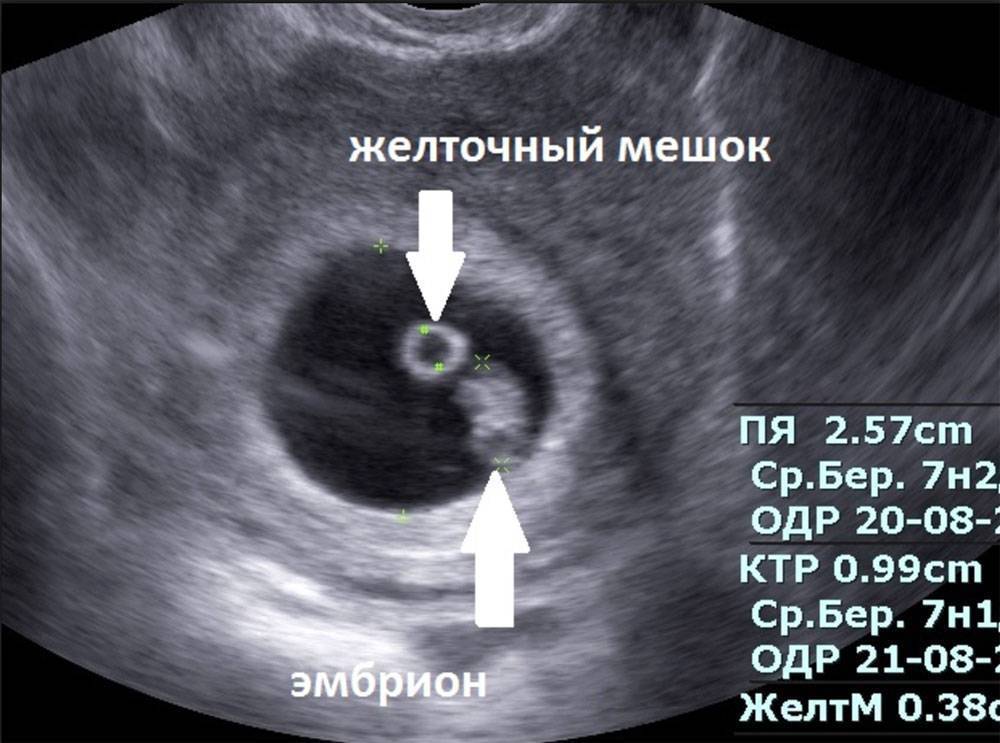
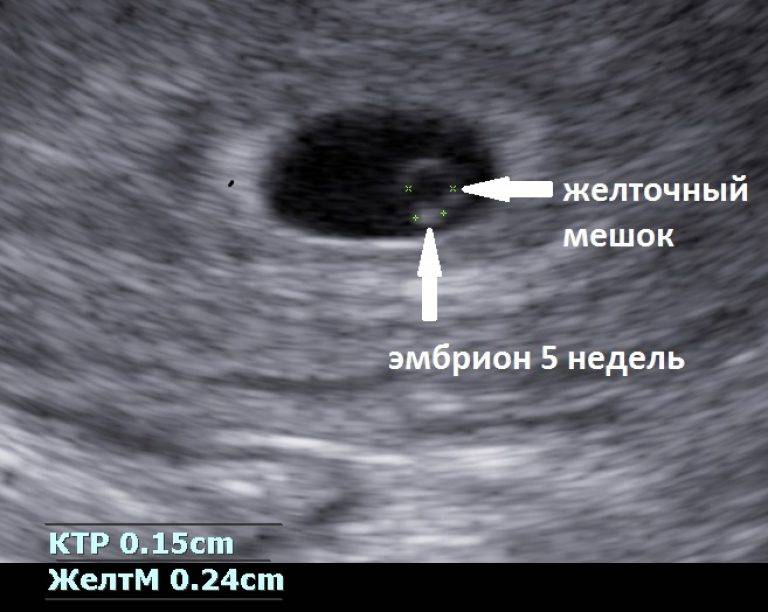
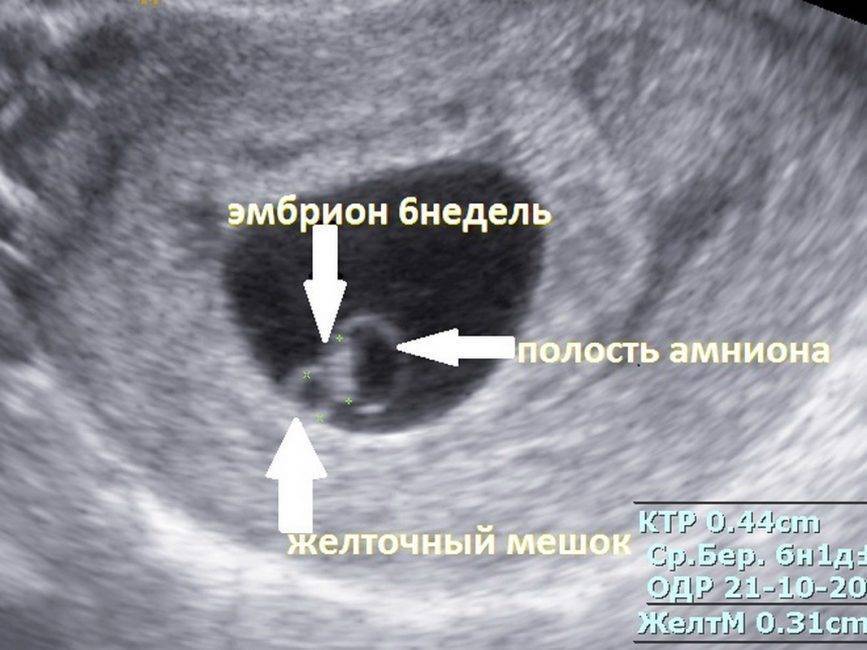
Важно узнать, отслаивается ли хорион (беременная может жаловаться на кровяные выделения и боль).. При УЗИ в 10-14 недель доктор измеряет также внутренний диаметр желточного мешка
Эти данные учитываются, если ставится диагноз неразвивающаяся беременность. К 12 неделе беременности желточный мешок обычно исчезает (редуцируется). На УЗИ, которые делают в последующие недели, он может визуализироваться как маленького размера киста у начала пупочного канатика. В таблице собраны данные по показателям формы и размера при исследования желточного мешка:
При УЗИ в 10-14 недель доктор измеряет также внутренний диаметр желточного мешка. Эти данные учитываются, если ставится диагноз неразвивающаяся беременность. К 12 неделе беременности желточный мешок обычно исчезает (редуцируется). На УЗИ, которые делают в последующие недели, он может визуализироваться как маленького размера киста у начала пупочного канатика. В таблице собраны данные по показателям формы и размера при исследования желточного мешка:
| Параметры | Желточный мешок | |
| Норма | Отклонение от нормы | |
| Форма | Округлая | Овоидная |
| Внутренний диаметр | 0,4 — 0,6 см. | Меньше 0,2 см. в 8 — 12 недель. Больше 0,6 см. после 10 недели. |
Кроме уже перечисленного, в протоколе обязательно должны быть указаны патологии матки. Наличие, например, двурогой матки может отразиться на прохождении беременности, усложнить роды. При УЗИ в первом триместре обязательно исследуются яичники на наличие кист.
Учитывая все собранные данные, в заключение доктор указывает, есть ли необходимость в дальнейшем контролировать какие-либо параметры. Если да, беременную направляют сделать повторное обследование. Если же все показатели в норме, то следующее второе скрининговое УЗИ делают на 20-й — 24-й неделе.
https://youtube.com/watch?v=g6lJnVYRMX4
Почему на УЗИ не видно зародыш
Иногда случается так, что УЗИ не показывает наличие плодного яйца в полости матки. При этом тест на беременность положительный. Причин этому может быть несколько.
- Слишком раннее обследование. Даже современный аппарат не может определить беременность через несколько дней после зачатия. Эмбрион в это время имеет микроскопические размеры. Нельзя увидеть оплодотворенную яйцеклетку, пока она продвигается в полость матки.
- Внематочная беременность. Случается так, что яйцеклетка встречается со сперматозоидом, находясь в маточной трубе. Тогда прикрепление плодного яйца произойдет там, врач не сможет найти его внутри полости матки. Поэтому при УЗИ осматривают не только матку, но и трубы с яичниками.
- Технические погрешности. Обычно возникают, если осмотр проводят на старом или неисправном аппарате. Также ошибиться может специалист при недостаточной квалификации или внимательности. Такие ошибки наблюдаются на ранних сроках, когда зародыш еще очень маленький.
Если при первом осмотре у врача возникают какие-то сомнения, он рекомендует сделать повторную процедуру через 2-3 недели.
Опасно ли УЗИ при беременности?
УЗИ — это основа диагностики и наиболее информативный и доступный метод.
Доказано, что УЗИ при беременности в стандартном режиме безопасно для ребенка
Данное исследование можно проводить необходимое количество раз для получения важной информации. Главное — это получение необходимой информации на конкретном сроке
Большое количество проводимых УЗИ в принципе безвредно, но чаще всего не несет дополнительной информации о плоде, поэтому не имеет смысла. В любом случае будущим мамам следует прислушиваться к советам гинеколога. Если есть показания для дополнительного обследования, то не стоит раздумывать, нужно четко следовать рекомендациям врача. В некоторых случаях своевременная диагностика может спасти жизнь вам и вашему малышу.
Планирование семьи в Москве
Как забеременеть в 35?
ЭКО по ОМС в 2022 году
Вопросы о генетике
Сколько раз и когда проводится УЗИ при беременности?
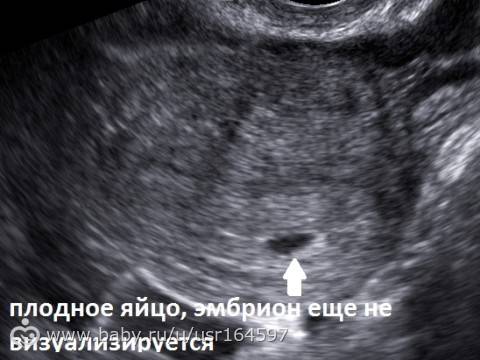
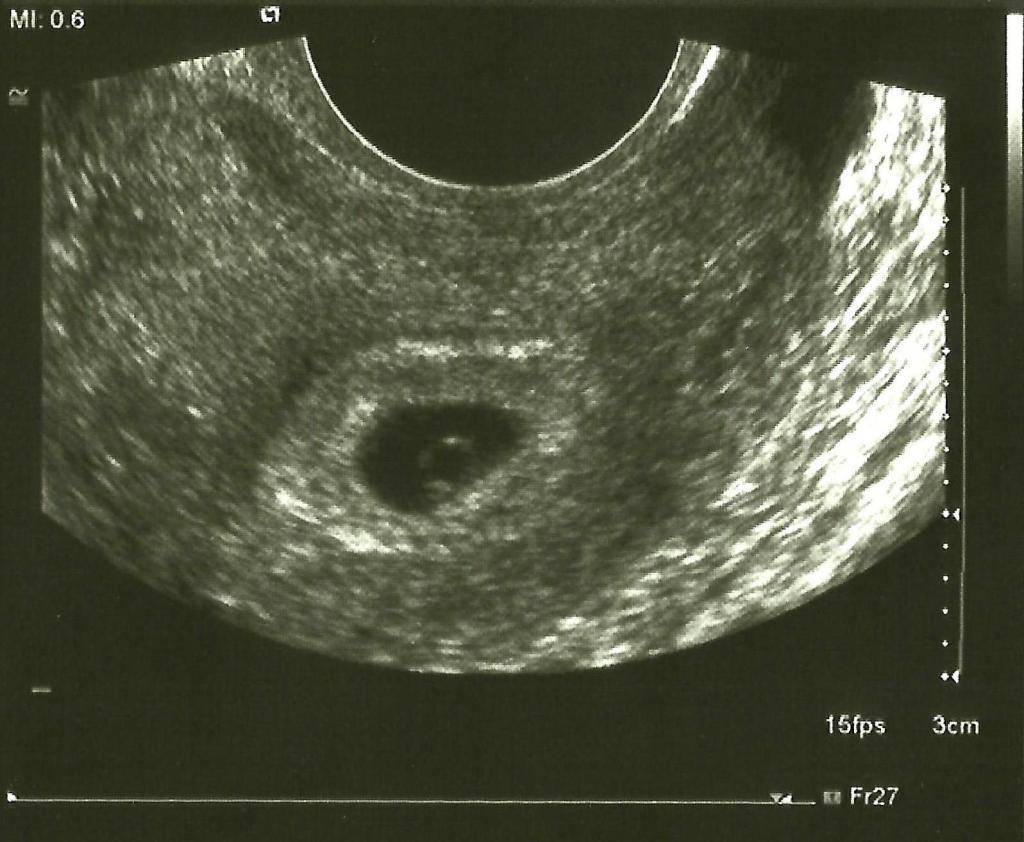
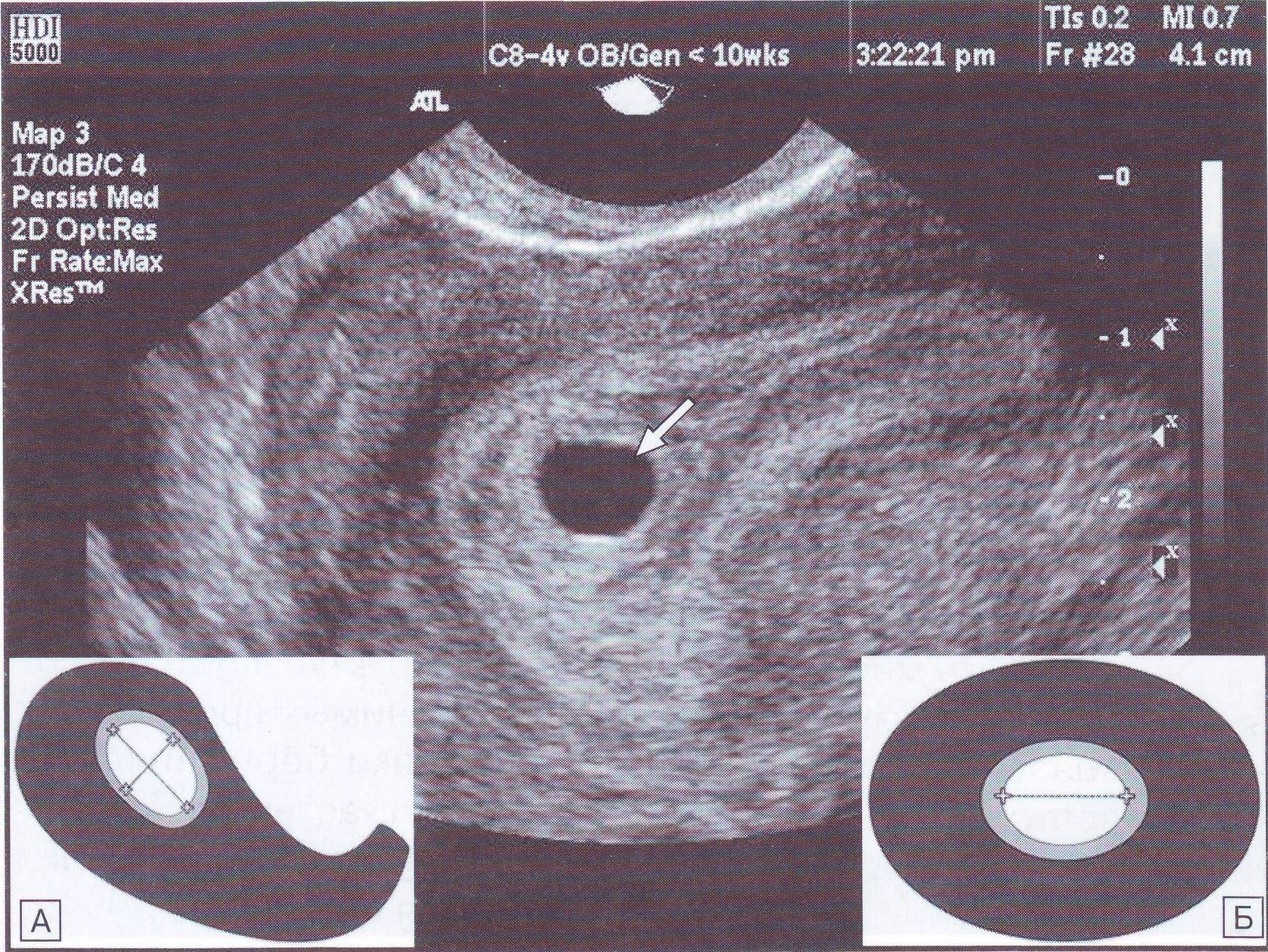
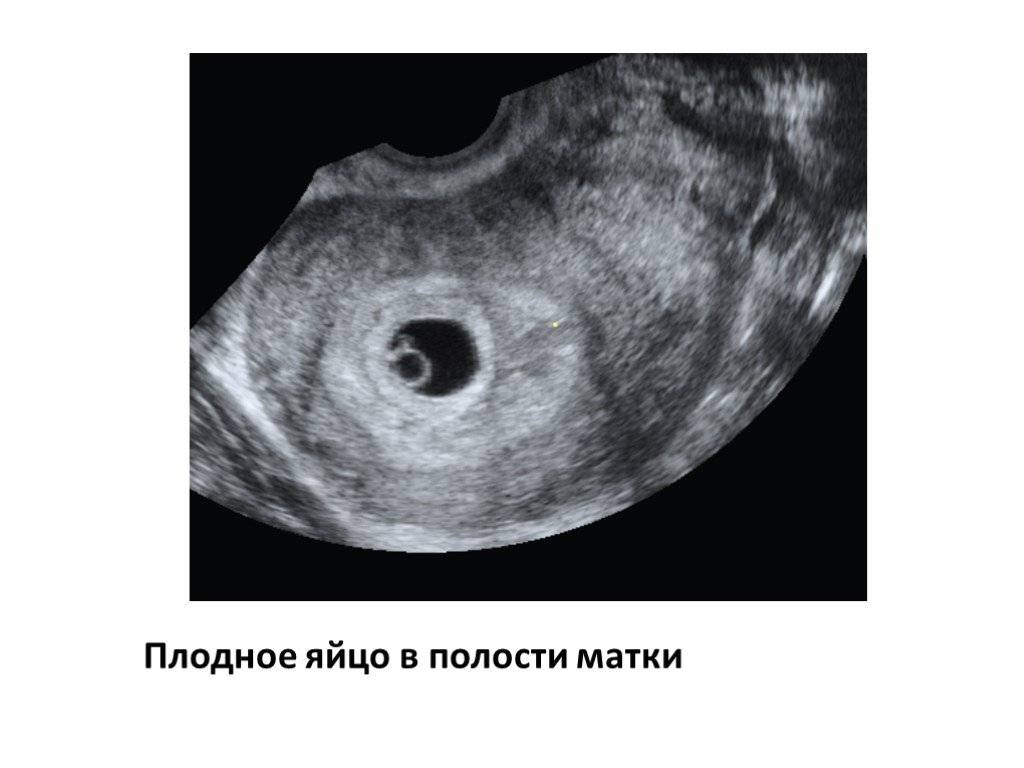
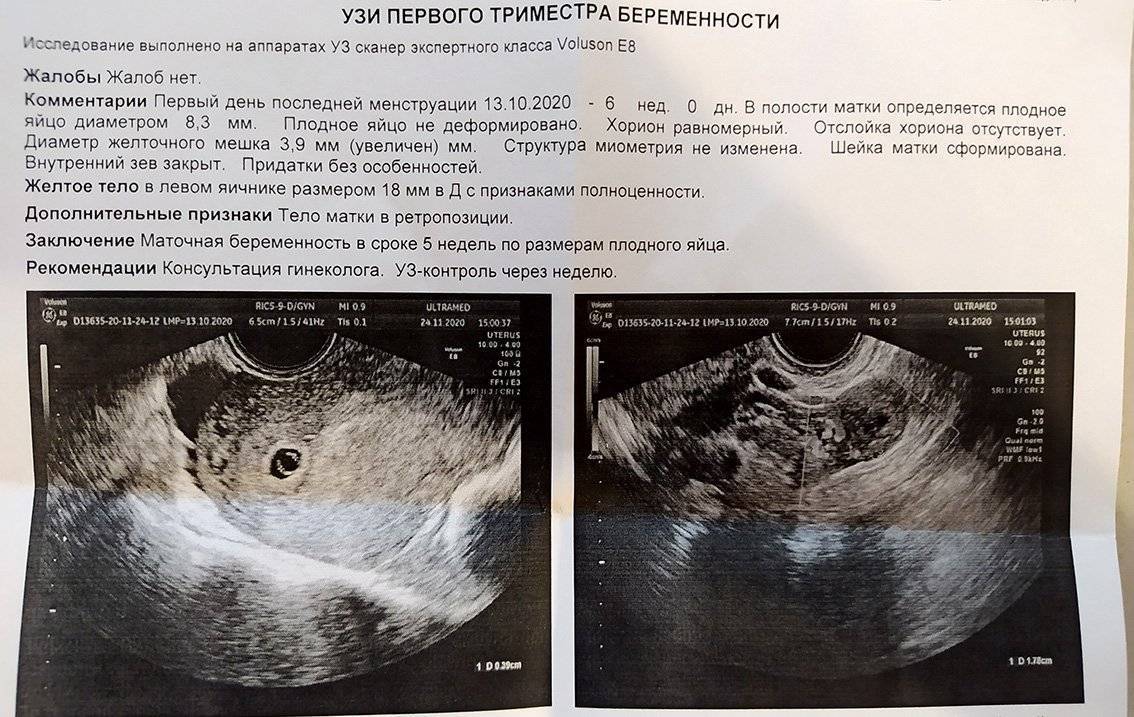
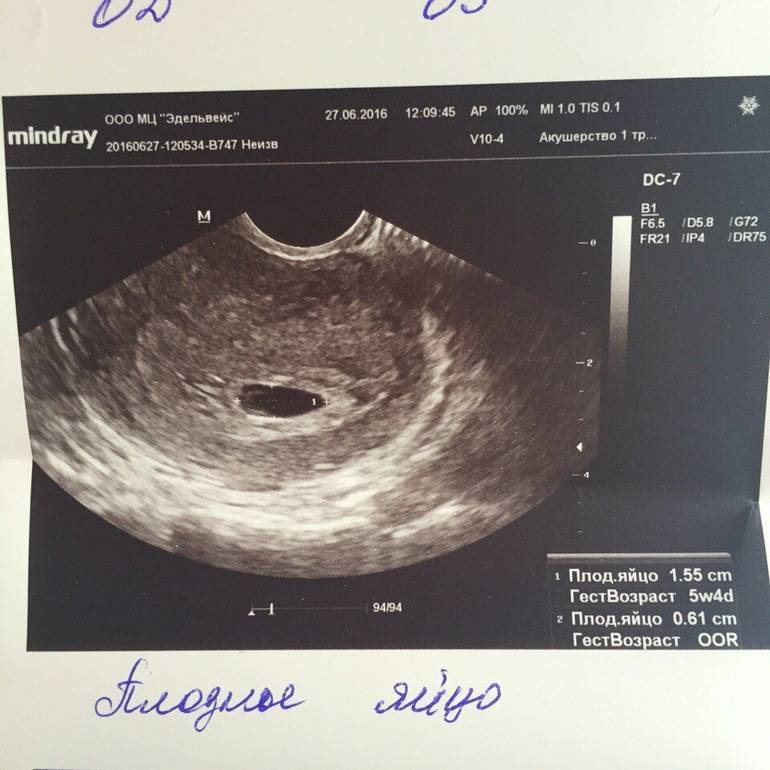
Первое УЗИ при беременности проводится при задержке менструации 7-10 дней для определения локализации плодного яйца. УЗИ при беременности на этом сроке позволяет исключить такую патологию как внематочная беременность, когда плодное яйцо может локализоваться в маточной трубе, яичнике, шейке матки и крайне редко – в брюшной полости. Несвоевременная диагностика внематочной беременности может привести к разрыву органа, где локализуется плодное яйцо и массивному внутрибрюшному кровотечению, тогда как ранняя диагностика внематочной беременности позволяет предотвратить разрыв органа и сохранить его.
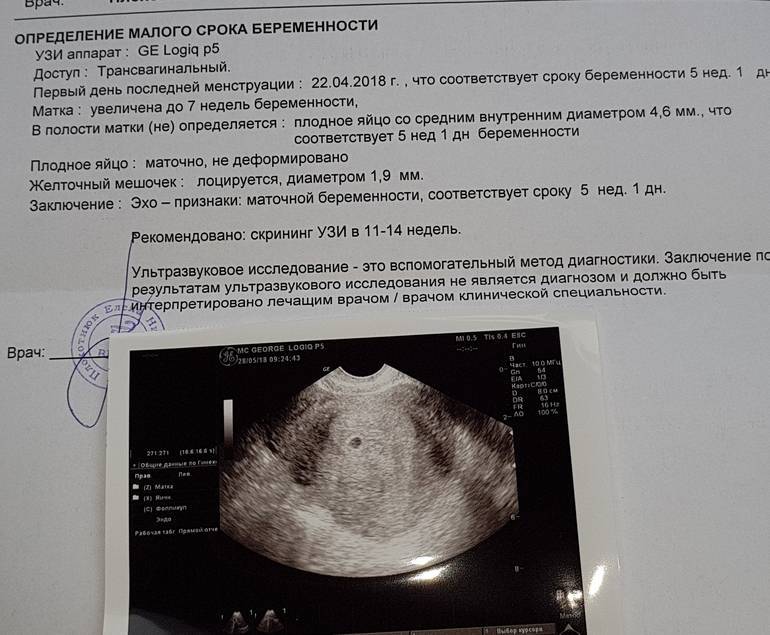
При задержке менструации 7 дней в плодном яйце еще нет эмбриона, он визуализируется позднее – в 5 недель беременности. Именно на этом сроке у него формируется сердце и его биение можно увидеть, поэтому рекомендовано сделать повторное УЗИ для исключения такой патологии как анэмбриония (отсутствие эмбриона в плодном яйце).
В 10-14 недель беременности проводят следующее УЗИ, которое позволяет исключить грубые пороки развития у плода. Это исследование является первым скринингом, когда на основании сопоставления результатов УЗИ и анализа крови можно исключить или заподозрить генетическую патологию у плода.
В 16-20 недель беременности проводится второй скрининг. Акушер-гинеколог оценивает строение лицевого черепа, структур головного мозга, развитие внутренних органов. Также определяется степень зрелости плаценты (строение и расположение плаценты), пуповины, состояние маточно-плацентарного кровотока, положение плода, количество околоплодных вод (исключение маловодия/многоводия). При обследовании врач оценивает состояние внутреннего зева шейки матки для выявления возможного укорачивания (данная патология может быть одной из причин угрозы прерывания беременности).
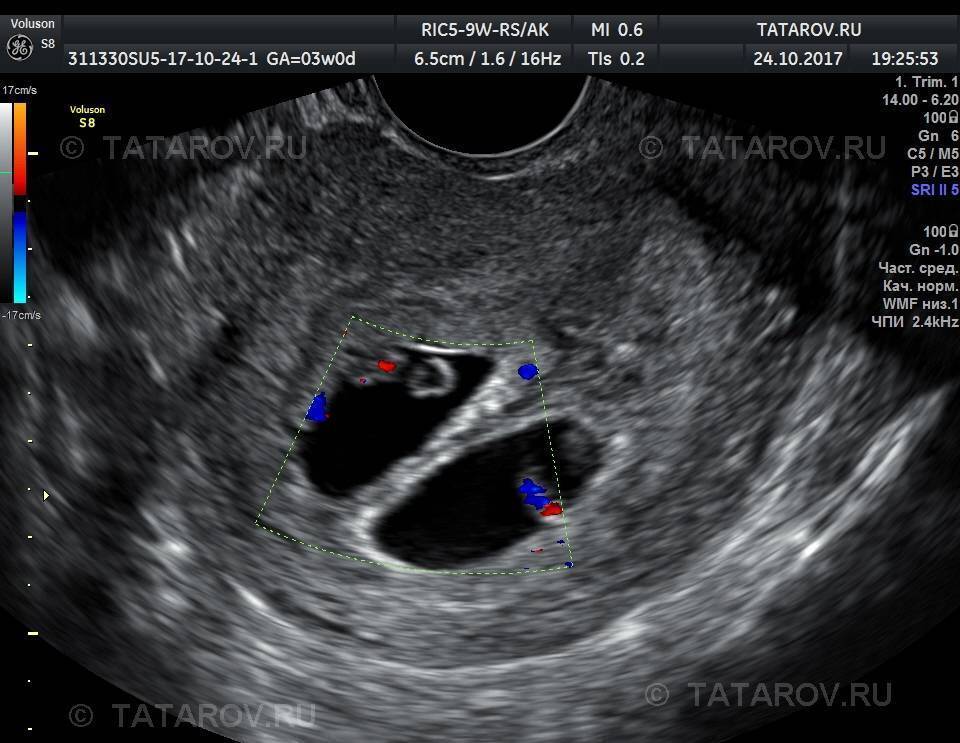
При сроке беременности 32-34 недели проводится УЗИ, которое позволяет определить соответствие размеров плода гестационному сроку беременности. Вновь оценивается предлежание плода в матке (головное или тазовое), расположение плаценты, количество околоплодных вод. Это исследование сочетают с допплерометрией для оценки маточно-плацентарного и плодово-плацентарного кровотока – врач должен быть уверен, что кровоток в норме, и будущий малыш с кровью мамы получает достаточно кислорода
За 1-2 недели до родов проводится УЗИ, необходимое для определения предлежащей части плода (голова, тазовый конец, ножки или поперечное положение плода), предполагаемой его массы, состояния плаценты и количества околоплодных вод, исключает обвитие пуповины вокруг шеи ребенка. На основании этих данных врач вырабатывает тактику ведения родов (через естественные родовые пути или путем кесарева сечения).
Когда проводится и что показывает УЗИ при беременности?
УЗИ во время беременности проводится с целью определения физиологического развития плода, диагностики патологий и аномалий в развитии. В акушерской практике обязательным считается трехкратный эхографический скрининг, но если есть необходимость, подозрения на какие-либо нарушения, процедуру назначают чаще
Чтобы понимать на каких сроках беременности делают УЗИ, важно знать, до 5 недель определить плодное яйцо невозможно, но при этом можно исключить внематочную беременность. Узнать о раннем зачатии поможет анализ на уровень гормона ХГЧ
УЗИ по триместрам беременности при нормальном течение, отсутствии рисков и осложнений проводится трижды, назначается врачом, который ведет будущую маму.
Сама процедура исследования представляет собой отражение ультразвуковых волн от органов с разной интенсивностью, что позволяет при помощи высокочастотного механического колебания на экране монитора получать четкую картинку, фиксировать изображение для измерений плода.
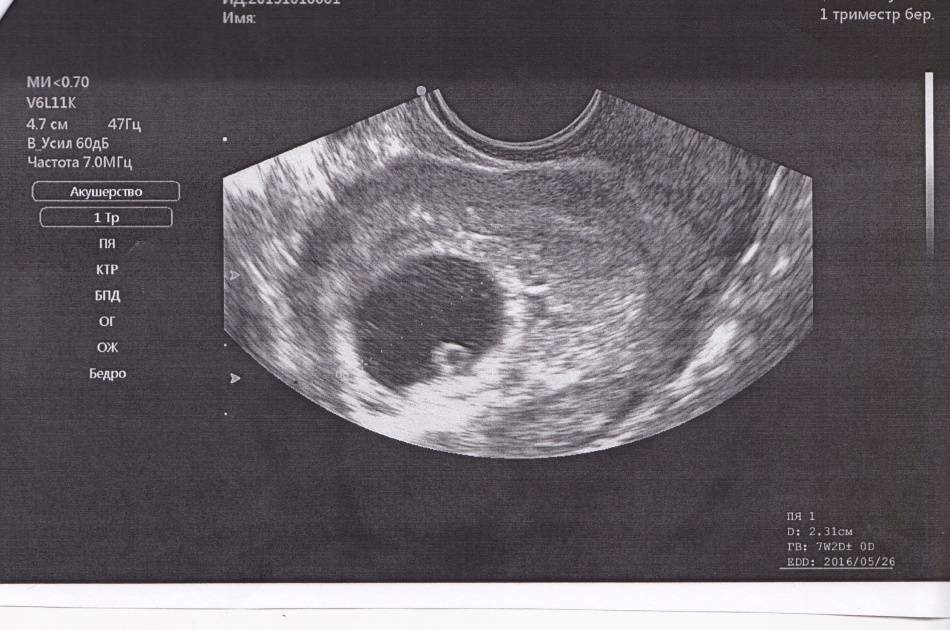
Первый триместр
Первый скрининг проводят на сроке 11-14 недель. Процедура позволяет подтвердить беременность, провести оценку в развитии плода:
- размеры плода, норму и отклонения;
- работу сердца и частоту сердечных измерений;
- структуру и размер хориона;
- строение и тонус матки;
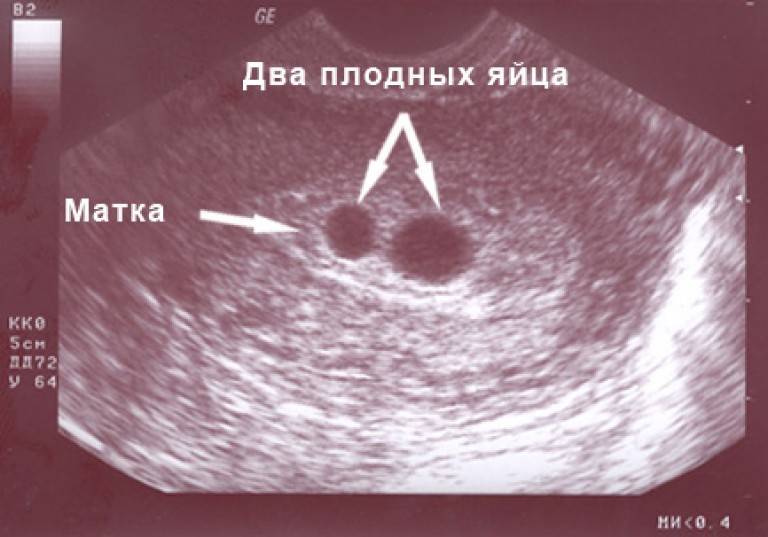
- выявить количество плодов;
- оценить размер эмбриона;
- исключить грубые нарушения в развитии;
- провести оценку правильности прикрепления плаценты.
Благодаря исследованию, врач имеет возможность выявить хромосомные патологии, включая те, которые несовместимы с жизнью или в будущем приведут к внутриутробным аномалиям плода. В первые недели беременности процедуру нельзя игнорировать, поскольку благодаря ей можно убедиться в жизнеспособности плода, определить точный срок гестации, выявить аномалии.
Второй триместр
Ультразвуковое исследование во втором триместре врач назначает на сроке 18-20 недель. Процедура позволяет выявить норму и отклонения в росте и развитии плода, измерить показатели для исключения хромосомных аномалий. На данном этапе плод практически сформированный, занимает достаточно места в полости матки. Основной целью скрининга второго триместра выступает:
- положение плода (продольное, поперечное, косое);
- положение плаценты и степень ее зрелости;
- измерение размеров внутренних органов плода;
- определить количество околоплодных вод;
- выявить внутриутробную задержку плода;
- оценить сосуды пуповины;
- исследовать длину шейки матки и ширину цервикального канала.
Одним из важных показателей, которые интересуют родителей на втором триместре – пол ребенка. С медицинской точки зрения этот показатель не обязательный, за исключением случаев, когда в роду присутствовали генетические заболевания.
Третий триместр
При нормальном течении беременности УЗИ третьего триместра проводят на сроке 32-34 неделе. В этом периоде плод полностью сформированный, женщина и ее организм готовиться к предстоящим родам. Целью третьего скрининга считают:
- количество околоплодных вод;
- состояние плаценты;
- положение плода;
- оценка работы органов и систем плода;
- тонус матки;
- отсутствие патологий и аномалий;
- присутствует ли обвитие пуповиной;
- состояние пуповины и сосудов.
Для получения более точной клиники беременности, в дополнение проводят допплерографию, которая позволяет определить скорость и характер кровотока в плаценте, провести оценку сердечно-сосудистой системы ребенка.
Что происходит в организме матери. 3 недели после ЭКО
Эмбрион на третьей неделе уже прочно имплантирован в стенку матки, что и обусловливает запуск механизмов гормональных изменений в материнском теле. В яичнике на месте выхода яйцеклетки формируется желтое тело – основной источник прогестерона беременных в первые 12 недель вынашивания ребенка. Под действием прогестерона начинается изменение во всех системах организма женщины:
- Снижается иммунитет. Это необходимо для того, чтобы организм не отторг крошечный организм, который воспринимается чужеродным;
- Уменьшается сократительная способность матки, что дает возможность эмбриону удерживаться на её стенке;
- Прекращается созревание яйцеклеток на весь период беременности;
- Начинаются изменения в молочных железах, сопровождающиеся разрастанием железистой ткани и её подготовкой к лактации.
Также в большом количестве продуцируется эстроген, способствующий улучшению эластичности мышечных волокон, изменению кровоснабжения и росту матки.
При экстракорпоральном оплодотворении, спустя 3 недели после переноса эмбрионов, женщина чаще всего продолжает прием гормональных средств, повышающих количество эстрогена и прогестерона и снижающего вероятность прерывания беременности.
Что же такое – «постановка на учет по беременности»
Обычно под этим термином понимают обращение женщины в медицинское учреждение с целью подтверждения факта беременности и дальнейшего наблюдения до направления в родильный дом или перинатальный центр. Порядок постановки и оказания плановой, экстренной медицинской помощи отражен в Приказе МЗ РФ от 01.11.2012 №572н – «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология…». В нем указано, какие обследования и как часто должна проходить будущая мама, как поступать при наблюдении женщин из групп риска, что является основанием для направления к медицинскому генетику или для госпитализации в специализированный стационар.
Отказ от наблюдения в женской консультации
Акушер-гинеколог, ведущий беременную, несет ответственность за состояние здоровья мамы и малыша. Он назначает явки и связывается с женщиной или ее родственниками, после того, как она пропустила день посещения ЖК, скрининг. Если будущая мама не настроена на столь частые «встречи» в медицинском учреждении, она может написать отказ от посещения врача и обследований. В этом случае гинеколог обязан подробно, в доступной форме разъяснить ей, какую угрозу здоровью несет это решение.
Что будет, если не вставать на учет в консультации? Формально женщина не обязана вести беременность у врача, регулярно посещать медицинское учреждение. При отказе от традиционной схемы наблюдения два основных варианта развития событий:
- Женщина не посещает врача, не обследуется. С началом родовой деятельности она может быть госпитализирована в роддом, но только в обсервационное – «сомнительное» отделение: обменной карты нет, информация об инфекциях, рисках сопутствующих заболеваний, возможной патологии плода отсутствует. Также она не может получить больничный лист по беременности и родам, начиная с 28-30 недели, так как нигде не наблюдается.
- Женщина посещает частный медицинский центр, проходит обследования. Ближе к 30 неделе она может получить выписку и обратиться женскую консультацию для оформления больничного листа, родового сертификата. Вероятность попадания в «сомнительное» отделение зависит от того, пройдены обследования в полном объеме или нет.
Оптимальное время для первого обращения в женскую консультацию по беременности – 8-10 недель. Женщина, имеющая полис ОМС, может наблюдаться в любом учреждении на территории РФ. Посещение акушера–гинеколога, выполнение его рекомендаций поможет выносить и родить здорового малыша.
Показания к проведению диагностики
Исследование ультразвуком рекомендуется проходить каждой беременной женщине, которая состоит на учете в женской консультации. Процедура полностью безопасна для плода и будущей мамы, не оказывает лучевой нагрузки.
Чтобы понимать, на каком сроке УЗИ показывает беременность, важно знать, что до момента появления эмбриона, получить точную информацию сложно. УЗИ после зачатия проводят не раньше 7 недель, поэтому данное исследование не способно на самых ранних сроках определить беременность
Для определения наступила или нет беременности, лучше воспользоваться тестом или сдать анализ на хорионический гонадотропин (ХГ, ХГЧ). Позволит определить зачатие уже на 6-7 день после оплодотворения яйцеклетки.
Скрининг позволяет оценить ряд жизненно важных показателей будущей мамы и ребенка:
- маточная или внематочная беременность;
- двигательная активность плода;
- количество эмбрионов в матке;
- диагностика пороков развития;
- признаки прерывания беременности;
- преждевременные роды;
- обвитие пуповиной;
- предлежание плода;
- количество околоплодных вод;
- состояние плаценты;
- пол ребенка и другие факторы.
Это только небольшая часть параметров, которые врач может увидеть на мониторе компьютера во время исследования, выдать заключение. Нормой считают 3 УЗИ диагностики, но при необходимости, рисках или жалобах женщины на ухудшение самочувствия, количество исследований увеличивают.
Плановые и внеплановые УЗИ
Диагностику ультразвуком во время беременности разделяют на плановую и внеплановую. В первом случае процедура является нормой, входит в протокол и крайне необходима всем женщинам, которые состоят на учете в женской консультации, заботятся о своем здоровье и здоровье своего малыша. Плановые УЗИ проводят:
- 10 – 11 неделя.
- 19 – 21 неделя.
- 32 – 34 неделя.
Если в период вынашивания плода есть риск патологий, в анамнезе женщины присутствуют генетические или хронические заболевания, количество скринингов увеличивают. Показанием к внеплановым УЗИ выступают следующие состояния:
- кровянистых выделений из влагалища;
- боль, дискомфорт низом живота;
- перенесенная мамой острая вирусная инфекция;
- риск прерывания беременности;
- неправильное предлежание плода;
- перенесения острой вирусной или инфекционной болезни;
- преэклампсия;
- маловодие, многоводие;
- подозрение на замерший плод;
- наличие новообразований;
- сахарный диабет;
- отслоение плаценты;
- тяжелые болезни матери в анамнезе.
Количество внеплановых УЗИ не ограничено, позволяет вовремя распознать и устранить проблему, исключить тяжелые осложнения в будущем.