Диета для мам и малышей при лактазной недостаточности
Если взрослый человек заметил проблемы с пищеварением после употребления молока – его можно перейти на безмолочную диету и понаблюдать за изменениями. Беременным, кормящим женщинам и грудничкам нужно составить сбалансированный рацион, учитывая ограничения.

Диета для мам и малышей при лактазной недостаточности
Если у мамы диагностирована первичная непереносимость лактозы, то из рациона исключают молоко. Но в качестве источника кальция нужно употреблять кисломолочные продукты, например, кефир, сливочное масло, сыр. Кормящей маме при таком заболевании рекомендуют также придерживаться низкоуглеводной диеты. Рацион при этом стараться сохранить сбалансированным, чтобы с пищей поступали все необходимые для организма вещества.
Непереносимость лактозы – это не повод прекращать грудное вскармливание. Грудное молоко содержит не только все питательные вещества для малыша, но антитела, нужные для поддержания иммунной системы ребенка. В грудном молоке также содержится фермент лактаза, особенно в порции заднего молока, отделяемом в конце кормления.
Ночные кормления важны, недаром при завершении грудного вскармливания их сокращают в последнюю очередь. Малышу рекомендуется сосать грудь не менее 20 минут за кормление, чтобы получить полностью весь объем молока.
Детям с лактазной недостаточностью желательно вводить прикорм немного раньше. В каши добавляют безлактозные смеси
Важно, чтобы рацион включал наличие кисломолочных продуктов, сыров
Если ребенок находится на искусственном вскармливании, то можно сразу выбрать безлактозные, низколактозные или соевые смеси.
Помните, что предотвратить развитие первичной лактазной недостаточности невозможно. Предупредить вторичную лактазную недостаточность поможет своевременное диагностирование и лечение болезней желудочно-кишечного тракта.
Лечение синдрома избыточного роста бактерий тонкой кишки
Лечение СИБР преследует три цели:
- устранить основную причину;
- при необходимости оказать нутритивную поддержку;
- лечить чрезмерный рост.
1. Лечение, направленное на устранение основной причины, включает:
- диету;
- хирургическое вмешательство;
- медикаментозную терапию.
В начале лечения ограничивают потребление углеводов и клетчатки (поскольку бактерии именно их в основном метаболизируют), молочных продуктов (при непереносимости лактазы исключают), продуктов, усиливающих брожение и газообразование (свежие хлебобулочные изделия, капуста, бобовые). Рекомендуются кисломолочные напитки, отварное мясо/птица, рыба.
В некоторых случаях рекомендуется питание с увеличением содержания жиров (растительных и животных) для восполнения дефицита жирорастворимых витаминов. Но если не нарушена их мальабсорбция, чтобы не усилить стеаторею.
Строгое соблюдение диеты без глютена приводит к улучшению симптомов у пациентов с целиакией и избыточным бактериальным ростом.
Диета без глютена
Хирургическое вмешательство у пациентов с СИБР проводится при дивертикулезе, свищах и стриктурах. Необходимо изучить список принимаемых лекарств, чтобы определить, играют ли они роль в развитии симптомов и заменить их.
Пациентам с гастропарезом или нарушением моторики тонкого кишечника если они являются основной причиной СИБР назначаются прокинетики (например, итоприда гидрохлорид – Ганатон).
2. Нутритивная поддержка, особенно у пациентов с потерей веса или дефицитом витаминов и минералов, является важным компонентом лечения СИБР. Добавление и поддержание витамина B 12 и жирорастворимых витаминов с коррекцией дефицита кальция и магния – ключевые компоненты терапии.
3. Основным методом лечения СИБР остается антибактериальная терапия. Антибиотики уменьшают или устраняют бактериальную перегрузку и устраняют воспаление слизистой оболочки, связанное с чрезмерным ростом и мальабсорбцией. Некоторые специалисты рекомендуют эмпирическое лечение подозрения на СИБР без диагностического тестирования.
Однако это недопустимо из-за сильного эффекта плацебо, высокой стоимости антибиотиков, потенциальных осложнений лечения (например, резистентности, лекарственного взаимодействия, побочных эффектов) и необходимости повторных курсов. Антибиотики назначаются только по результатам исследований и подтверждения СИБР.
В идеале антибактериальная терапия должна основываться на данных о бактериальной культуре и чувствительности по результатам посева аспирата тонкой кишки. Но это не всегда возможно, поэтому препараты приходится подбирать и комбинировать.
Тетрациклин (и его производные) был первым рекомендованным лекарством. Исследования показали снижение эффективности препаратов тетрациклинового ряда для терапии СИБР по сравнению с новыми антибиотиками. Симптомы не проходят или быстро возвращаются.
Другие антибиотики широкого спектра действия, рекомендуемые для лечения СИБР, включают:
- амоксициллин/ клавуланат в дозировке по 500 мг три раза в день;
- ципрофлоксацин в дозировке по 0,5 г три раза в день;
- норфлоксацин в дозировке 400 мг два раза в день;
- нифуроксазид в дозировке 200 мг 3 раза в день;
- доксициклин в дозировке 100 мг два раза в день.
Ципрофлоксацин часто комбинируют с метронидазолом (по 0,5 г три раза в день). У многих пациентов при таком лечении исчезают симптомы (нормализуется стул, проходит вздутие живота и боль).
Вследствие большого количества побочных эффектов и не всегда хорошей переносимости, многие специалисты рекомендуют применение невсасывающихся антибиотиков, в первую очередь рифаксимина (Альфа нормикс) в дозировке по 400мг три раза в день в течение 10 дней. Он не всасывается (менее 1 %), действует только в кишечнике, не взаимодействует с другими лекарствами, имеет мало побочных эффектов и к нему редко развивается резистентность. Но достаточно дорогостоящий.
Оптимальная продолжительность антибактериальной терапии СИБР неизвестна, в большинстве случаев назначается курс от 7 до 10 дней. Или используются циклические схемы приема антибиотиков (например, 10 дней в месяц) три курса.
Попытки лечения СИБР только пробиотиками (непатогенными штаммами бактерий) имеют неоднозначные результаты. Например, у одних прием Lactobacillus уменьшает диарею и водородные тесты показывают отрицательные результаты, но на определенное время (до месяца). У других симптомы остаются.
Пробиотики при лечении СИБР назначаются, но после антибактериальной терапии и рекомендуются мультиштаммовые препараты с содержанием бифидобактерий. Например, бифиформ по 1 капсуле 3 раза в день в течение минимум 3-4 недель.
Другие заболевания
Симптомы со стороны ЖКТ часто встречаются у пациентов с почечной недостаточностью, они включают тошноту, преждевременное насыщение, вздутие живота и боль. Хотя эти симптомы часто связывают с уремией, они также отражают изменение моторики кишечника и Синдром избыточного роста бактериальной флоры.
Например, в 50% случаев при ХПН развивается нейропатическое нарушение моторики. У таких пациентов СИБР более распространен (55%) по сравнению с пациентами без него (18%). При заболеваниях печени в запущенной стадии, например, циррозе, нарушается моторика, что способствует застою микроорганизмов в тонкой кишке.
Доказано, что синдром роста бактериальной флоры фактором риска повреждения печени не является. Острый панкреатит приводит к изменению ММК (особенно некротический), что способствует СИБР. При хроническом панкреатите этот синдром также присутствует примерно у 34% больных.
Хроническое употребление алкоголя предполагает к СИБР. В исследовании, проведенном в Швеции, сравнивали 22 страдающих алкоголизмом с болями в эпигастрии и тошнотой и 12 обычных пациентов с диспепсическими симптомами. Избыточный бактериальный рост (по результатам биопсии желудка и двенадцатиперстной кишки и последующего исследования аспирата) был выявлен у 90% алкоголиков по сравнению с 50% контрольной группы.
Лактазная недостаточность: диета и другие «хитрости»
- Исключите из меню мамы белок коровьего молока. При симптомах лактазной недостаточности у грудничка, лечение может дать хорошие результаты, если мама исключит аллергены из своего меню. Обычно таким аллергеном является белок коровьего молока, но возможны и другие варианты. Если установлено, что «виноват» белок коровьего молока, при симптомах лактазной недостаточности питание потребует определенной корректировки с исключением всей «коровьей» продукции. Забыть придется не только о масле и сыре, а также о мясе говядины и даже выпечке на основе сливочного масла. Довольно часто при исключении аллергена из рациона мамы кишечник малыша приходит в норму, и признаки лактазной недостаточности исчезают.
- Сцеживание перед кормлением. Если вы исключили аллергены и приспособились редко менять груди во время кормления, попробуйте вариант сцеживания перед кормлением. Так «переднее» молоко, в котором содержится высокий процент лактозы, ребенку не будет доставаться, и малыш получит более жирное «заднее» молоко. Но поскольку при использовании данного способа существует риск возникновения гиперлактации, практиковать его можно только при консультациях специалиста.
Симптомы лактазной недостаточности
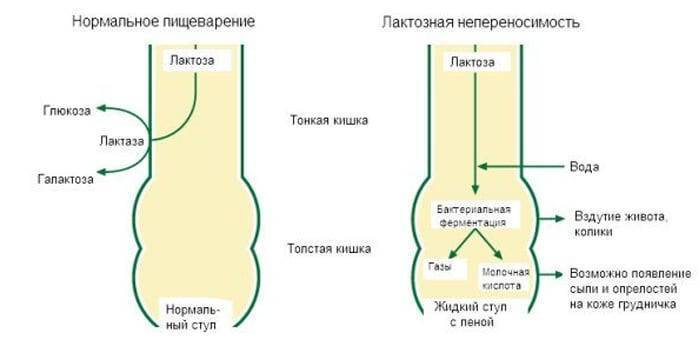
Поступление излишне большого количества лактозы может вызвать избыточное газообразование и вздутие кишечника, это, в свою очередь, может стать причиной срыгиваний. Когда количество поступившей лактозы значительно превышает потребности бактерий, развивается диарея (понос). Для грудных детей характерно беспокойство через несколько минут после начала кормления при сохранении хорошего аппетита. Часто родители обращаются к неврологу, считая, что их ребёнок беспокойный по причине нарушений со стороны центральной нервной системы. Но на фоне лечения лактазной недостаточности симптомы исчезают в порядке, обратном появлению. Сначала нормализуется стул, затем исчезает боль, затем вздутие
Очень важно добиться исчезновения боли у ребёнка. При одной и той же степени недостаточности фермента наблюдается большая разница в появлении жидкого стула и других симптомов
При дисбактериозе кишечника наблюдается иная картина: диарея возникает чаще и при меньших количествах лактозы. Чаще это случается с глубоко недоношенными детьми или на фоне кишечной инфекции.

Функции тонкого кишечника
частичного перевариванияПомимо этой функции тонкий кишечник реализует и ряд других:
- секреторная;
- эндокринная;
- моторная.
Секреторная функция
пищевого комкаСостав и функции кишечного сокаклетками кишечника Ферменты кишечника и их функции
| Название фермента | Его функция |
| амилаза | осуществляет распад сложных углеводов до дисахаридов |
| лактаза | расщепляет лактозу на глюкозу и галактозу |
| мальтаза | ферментирует мальтозу на две молекулы глюкозы |
| липаза | ферментирует жиры на глицерин и жирные кислоты |
| нуклеаза | осуществляет распад белков до нуклеиновых кислот |
допустим, соблюдать какую-либо диету
Симптомы лактазной недостаточности
У взрослых симптомы недостатка фермента проявляются сразу: выпили молока и жалобы на вздутие, жидкий стул. У детей это заболевание вызывает больше проблем.
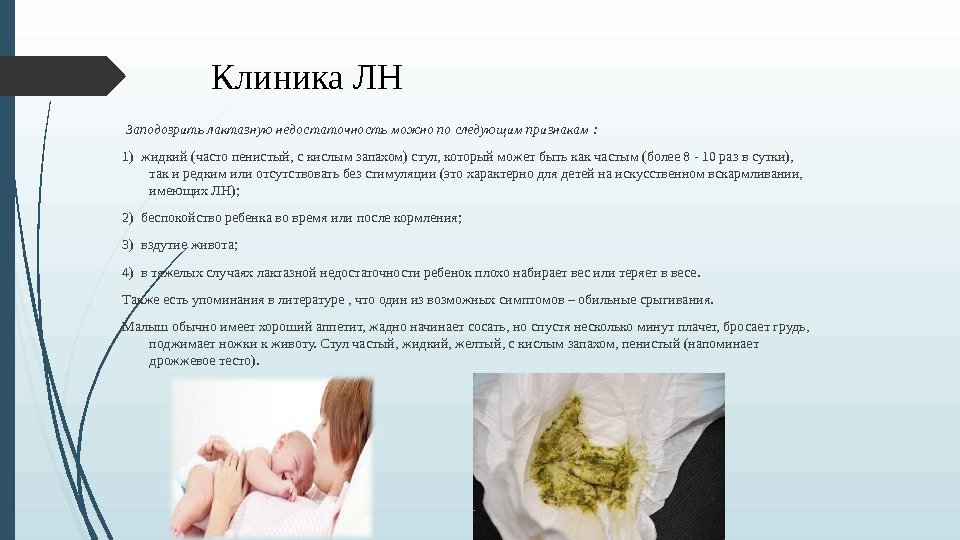
Лактазная недостаточность у грудничков сопровождается, конечно же, нарушением стула – частым и жидким. Родители отмечают у малыша водянистый, пенистый кал, с кислым запахом. Ребенок плачет, потому что могут были боли в животе (колики), а также урчание и газы
Важно отметить, что стул у новорожденного и в норме частый. Поэтому если малыш набирает вес, хорошо себя чувствует и кал нормальной консистенции, то нет повода думать о лактазной непереносимости

Симптомы лактазной недостаточности
Если ребенок медленно набирает вес при нормальном режиме кормлений, то это означает, что организму не хватает питательных веществ, а углеводы поступают в недостаточном количестве.
Если же грудничку становятся малы ползунки и боди, а щечки и ручки становятся пухлыми, то можно смело предположить, что малышу питания хватает. Нормальные прибавки веса – важный показатель развития ребенка.
Непереносимость лактозы может сопровождаться коликами. После кормлений родители наблюдают вздутие живота, ребенок становится беспокойным. Если такие симптомы появляются примерно на 3-6-й неделях жизни, то скорее всего ребенку требуется увеличить объем молока, так как происходит скачок роста.
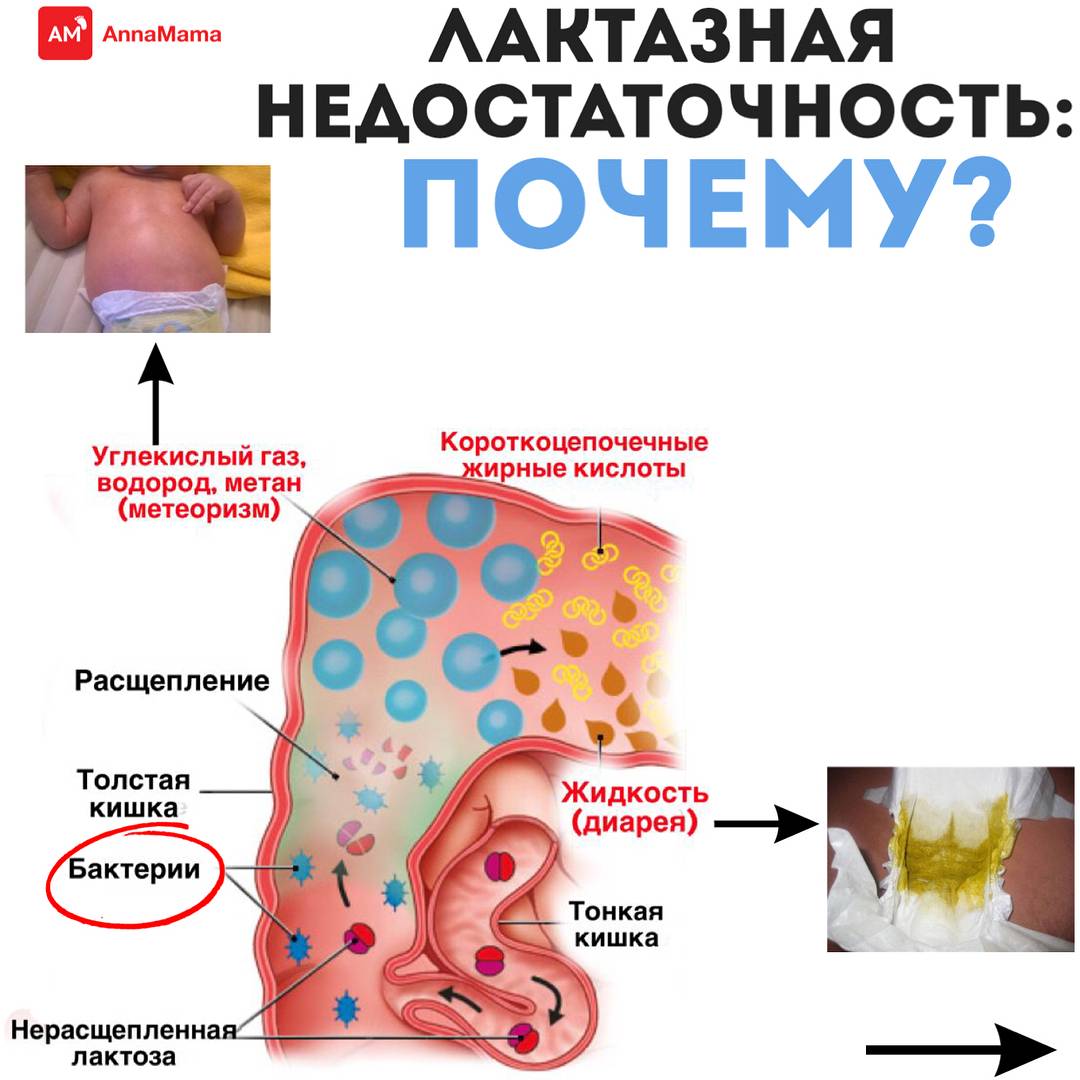
Почему непереносимость лактозы сопровождается такими клиническими проявлениями, как колики, вздутие живота и газы? Если фермента недостаточно, то лактоза из молока не будет расщепляться. Углеводы продвигаются по кишечнику и, достигнув толстой кишки, подвергаются влиянию микрофлоры кишечника.
Образуются газы, такие как водород, углекислый газ и метан. Они заполняют кишечник, вызывая вздутие и дискомфорт. К тому же, газы стимулируют перистальтику кишечника. Сбой химического состава содержимого в кишечнике отражается на кишечной микрофлоре (меняется ее состав).
Часто диагноз лактазной недостаточности ставят при любых нарушениях пищеварения. Изолированно рассматривать такой симптом, как учащение стула, некорректно, потому что лактазная недостаточность характеризуется множеством симптомов. Учащенный стул может быть и при других заболеваниях, например, при вирусных кишечных инфекциях. Выше уже упоминали, что частый стул – норма для новорожденных.
Иногда родителей настораживают срыгивания у младенца. На самом деле даже обильные и многократные срыгивания не говорят о лактазной недостаточности, потому что это заболевание не связано с работой желудка и пищевода.
Срыгивание
Во время или после еды изо рта малыша выливается полупереваренное молоко.
Интенсивность и объем
От 1 до 4 месяцев нормой считается срыгивание после каждого приема пищи. Объем — от 1 до 2 столовых ложек и один раз более 3 столовых ложек. Интенсивность срыгивания увеличивается примерно с 20 – 30-го дня, когда материнское молоко становится более зрелым. К 6 месяцам малыш, как правило, перестает срыгивать.
Почему ребенок часто срыгивает?
Мышечный клапан в верхней части желудка еще плохо удерживает его содержимое. Часть молока, которая не успевает попасть в желудок, выливается наружу. Любое движение способствует «выплескиванию» съеденного назад.
Как помочь, если грудничок срыгивает:
- Следите за тем, чтобы малыш не переедал;
- Кормите ребенка медленнее;
- Попробуйте изменить положение ребенка во время кормления — возможно, вместе с молоком малыш глотает воздух;
- После каждого кормления обязательно ставьте ребенка «столбиком», чтобы он мог отрыгнуть и при этом не захлебнуться;
- Если долго не срыгивает — положите его в кроватку на бочок и следите, чтобы малыш не перевернулся;
- Старайтесь не трясти, не сжимать и не переворачивать ребенка после кормления;
- Если по необходимости вы кормите кроху смесью, попробуйте новый тип бутылки или соску с меньшим отверстием, чтобы сократить «потребление» воздуха.
Когда стоит беспокоиться?
Когда новорожденный срыгивает слишком часто, посчитайте, сколько раз за день он писает. Если в сумме получается около 12 раз и более — количество молока нормальное, а срыгивает малыш лишнее.
Если же ребенок часто срыгивает потоком, плохо набирает вес, есть проблемы с мочеиспусканием, целесообразно обратиться к врачу.
В чем опасность лактазной недостаточности
Истинная лактазная недостаточность проявляется уже после рождения младенца и может представлять серьезную опасность для здоровья крохи:
- диарея может привести к обезвоживанию;
- нарушение питания приводит к гипотрофии (потере веса);
- дефицит микроэлементов вследствие нарушенного их всасывания ведет к нарушению обменных процессов и функции многих органов и систем;
- непереваренный молочный сахар способствует дисбалансу микрофлоры кишечника, приводит к брожению и газообразованию;
- вынужденный отказ от грудного вскармливания снижает защитные силы организма грудничка (ребенок не получает материнские антитела с молоком).
Именно поэтому знать причины и проявления лактазной недостаточности очень важно
Диагностика лактазной недостаточности
Диагностика лактазной недостаточности представляет собой изучение анамнеза пациента и устранения других причин недостатка фермента.
Важными в диагностике данного заболевания являются следующие лабораторные анализы:
- Генетический анализ крови, определение гена (LCT, LPA). Этот анализ нужен для выявления непереносимости и предположительно заболевание будет проявляться у подростков старше 15 лет.
- Копрологический анализ кала – покажет, есть ли нарушения всасывания углеводов (сахаров): повышение крахмала, клетчатки, снижение кислотности кала менее 5.5 и пр.
- Гликемический нагрузочный тест с лактозой. Он нужен для исследования толерантности к лактозе и является точным методом исследования. Сначала измеряют уровень глюкозы в крови натощак. Затем дают лактозу и оценивают уровень глюкозы через промежутки времени: через 15, 30 и 60 минут. При недостаточности фермента через час после приема лактозы уровень глюкозы в крови поднимется менее чем на 1.1 ммоль/л (не более 20% к исходному уровню).
- Водородный дыхательный тест – позволяет узнать, есть ли выдыхаемом воздухе водород (выше упоминали о воздействии бактерий в толстом кишечнике на углеводы и сопутствующем выделении газов). Подготовка к исследованию: не кушать 14 часов, ограничить физические нагрузки. Перед анализом не курить, исключить жевательную резинку (за 2 часа до исследования). Также накануне исследования нужно исключить из рациона медленные углеводы. Перед первым забором выдыхаемого воздуха рекомендуется провести гигиену полости рта. После лактазной нагрузки (50 г лактозы) проводят тест каждые 15 минут. Если концентрация водорода в выдыхаемом воздухе > 20 ррт, то говорят о лактазной недостаточности.
- Биопсия слизистой тонкой кишки. Это исследование проводится редко. С помощью биопсии можно оценить уменьшение активности лактазы.
Во время диагностики врачу важно отличить непереносимость лактозы от пищевой аллергии, хронического энтерита и других причин недостаточности фермента
Как определить непереносимость лактозы
Лактозная кривая
Исследование, нацеленное на сбор данных и построение сравнительного графика уровня глюкозы (сахара) и лактозы. Испытуемый выпивает натощак стакан жидкости, содержащей лактозу. И в течение некоторого периода у него берутся пробы крови. Пробы анализируются, составляется график. Если линия лактазы не превышает линии глюкозы, то делаются выводы о недостаточности фермента лактазы.

Биопсия тонкой кишки
Один из устаревших методов тестирования на усвояемость продуктов питания. Заключается в том, что выбирается небольшой участок тонкой кишки и берётся её проба, которую в дальнейшем и исследуют. Методика травмоопасная и назначается всё реже, детям её не назначают вовсе.
Анализ кала на лактозную недостаточность
Данный анализ в основном назначают грудным детям как самый безопасный метод исследования. И именно на грудных детях получаются наиболее точные результаты. Перед сдачей анализа рекомендуется не менять ежедневный рацион грудничка, а пробу передать в лабораторию не позднее 4 часов с момент её взятия.
Проба исследуется на наличие в процентное содержание углеводов. Если содержание углеводов от 0,25% до 0,5% то это в пределах нормы. Для младенца норма может доходить до 1%.
Дыхательный водородный тест
Есть мнение, что из всех тестов исследование на наличие водород самый точный. Метод тестирования заключается в том, что испытуемые выпивает специально подготовленную жидкость содержащую лактозу, и через некоторое время дышит в специальный прибор. Если прибор обнаружит выдыхаемый человеком водород, то это 100% подтверждает проблемы с усвоением
Внимание! Анализ проводится на голодный желудок.

Копрограмма
Ещё один метод определения проблем с усвоением кисломолочных изделий у детей. Так же, как и при анализе стула у младенцев, перед взятием пробы необходимо соблюдать привычный рацион питания. Сдавать пробу в лабораторию необходимо не позднее 12 часов с момента её получения.
Биоматериал анализируется на содержание кислотности. Считается, что если уровень кислотности превышен, это следствие брожения не усвоенной лактозы.
Тест на лактозу в моче
Тест не очень точный, но для того, чтобы развеять свои сомнения, вполне подходит. Проводится в домашних условиях и похож на тест, определяющий беременность. Лакмусовая тестовая бумажка смачивается в моче и приобретает определённый цвет. Значение цвета надо определять по специальной шкале.
Анализ крови на непереносимость лактозы
Если речь идет об исследовании крови и мочи, то это анализ на содержание галактозы, побочного продукта расщепления лактозы. В начале у пациента берут контрольную пробу крови для определения нормы уровня галактозы, после чего дают принять специальную смесь и через определённое время берут пробы для анализа повторно.
Аллергия на молоко и непереносимость лактозы: одно и то же?
Непереносимость лактозы и аллергия на молоко – совершенно не связанные понятия.
Люди, имеющие непереносимость лактозы, могут употреблять молочные продукты, контролируя их количество. А пациенты с аллергией на молоко не должны употреблять даже минимального количества этого продукта. В противном случае наблюдается аллергическая реакция иммунной системы в виде выработки медиаторов, как например гистамин, или Т-клеточной воспалительной реакции.
Записаться на консультацию
Гистамин вырабатывается в нескольких частях организма и приводит к следующим симптомам:
Затруднение дыхания;
Стеснение в горле;
Опухание носа, век, горла;
Сыпь на коже;
Рвота.
Последствия и клинические проявления лактазной недостаточности
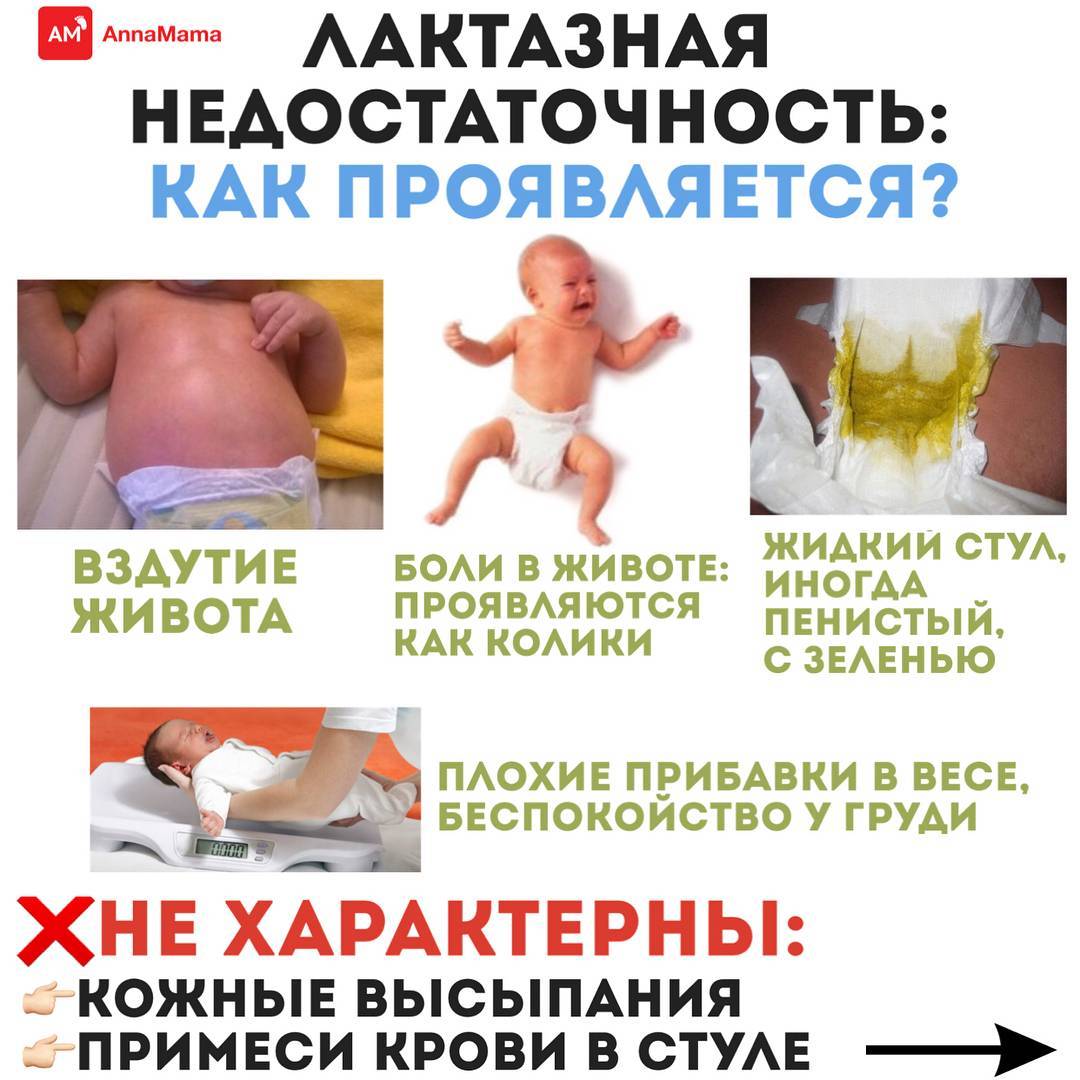
Лактазную недостаточность у младенца можно заподозрить по следующим признакам:
вздутие живота;
обильный жидкий стул (пенистый или с примесью «зелени»);
боли в животе (дисхезия, колики).
НЕ ЯВЛЯЮТСЯ проявлениями лактазной недостаточности у детей:
запоры;
кожные высыпания;
обильные срыгивания.
Будет ли ребенок страдать от этого недуга всю жизнь? Нет. Как написано выше, если это транзиторная форма, причиной которой является слишком большое поступление лактозы, то с возрастом проявления станут менее выраженными и перестанут беспокоить. При подозрении на врожденную форму необходимо проконсультироваться с гастроэнтерологом.

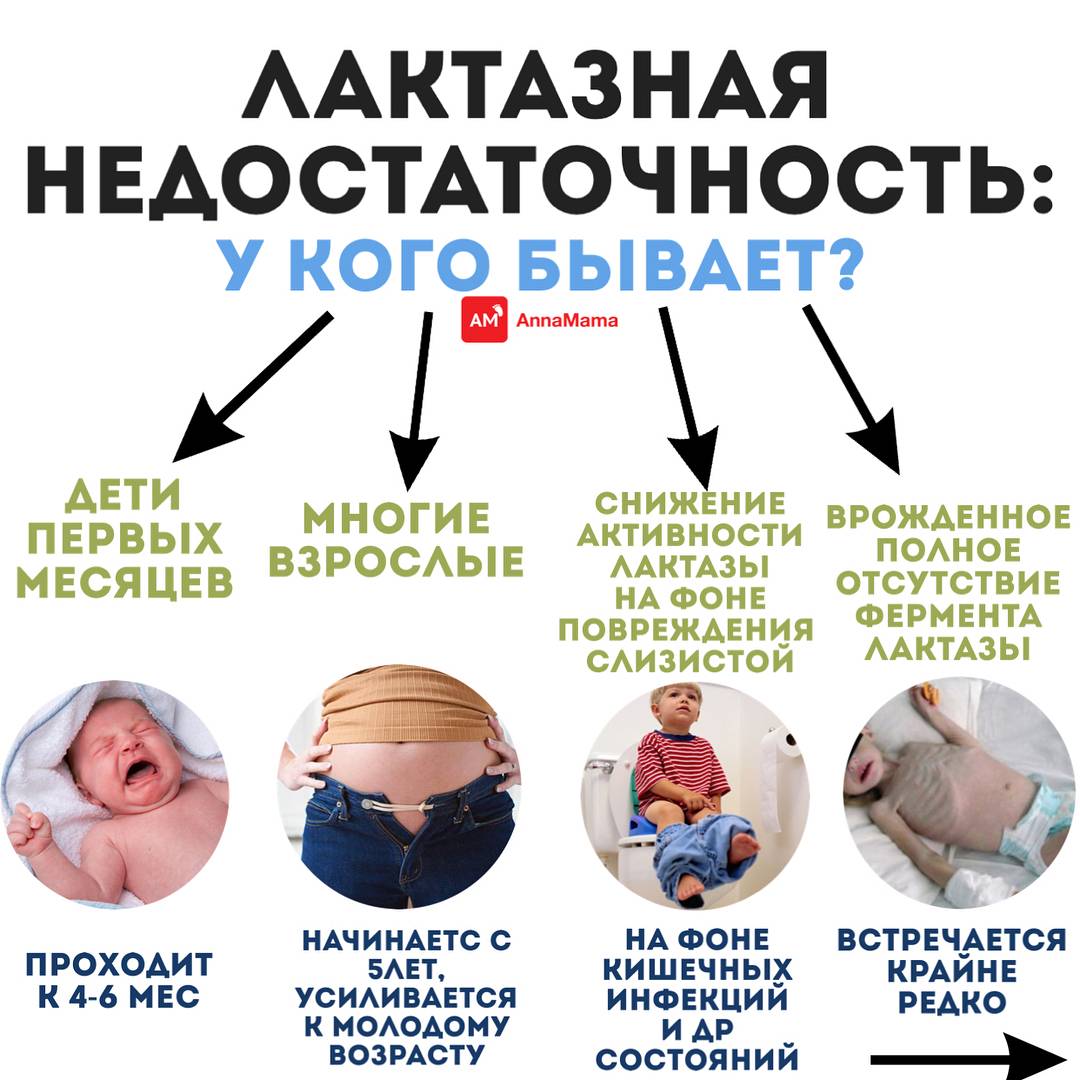
Распространенность лактазной недостаточности
Современные исследования демонстрируют высокую распространенность лактазной недостаточности у взрослых лиц по всему миру – в среднем 70% населения плохо усваивают молочный сахар. Оставшиеся 30%, тем не менее, сохраняют способность расщеплять лактозу на высоком уровне и не испытывают никаких неприятных симптомов. Существует культурно-историческая гипотеза формирования такой устойчивости. Согласно этой гипотезе, примерно 10 тыс. лет назад в популяции жителей Северной Европы возникла и закрепилась мутация гена (да-да, того самого гена МСМ6), позволяющая людям хорошо переносить молоко даже во взрослом возрасте. Именно в этот период начало активно развиваться животноводство, а молочные продукты стали широко использоваться в рационе человека. Те, кто имел «нужную» мутацию, полноценнее питались, а значит имели больше шансов на выживание в суровых условиях.
Результаты исследований показывают, что культуры, которые в прошлом полагались на скотоводство и молочные продукты, чаще демонстрируют хорошую переносимость лактозы, чем популяции с небольшим потреблением молочных продуктов. Например, в Юго-Восточной Азии >90% лиц имеют недостаточность фермента лактазы во взрослом возрасте. В странах Скандинавии, напротив, распространенность лактазной недостаточности составляет примерно 10%.
В Российской Федерации распространенность лактазной недостаточности составляет примерно 60%.
Методы диагностики
В одном случае клиническая картина лактазной недостаточности может не требовать дополнительных исследований, так как симптоматика проявляет себя достаточно ярко.
Но в ряде других случаев непереносимость лактозы протекает смазанно, маскируясь под другие проблемы и заболевания. Например, пациента может беспокоить вздутие живота без нарушения стула или наоборот.
Современная наука предлагают следующие варианты диагностики:
Элиминационная (исключительная) диета.
В этом случае из меню пациента на определенный период исключаются все продукты, в составе которых есть даже небольшая доля молока. Метод позволяет проследить состояние пациента в динамике и увидеть исчезновение беспокоящих симптомов.
Иммунохелс.
Этот современный метод диагностики позволяет выявить скрытую индивидуальную пищевую непереносимость. Чтобы узнать, к каким продуктам питания ваша иммунная система относится положительно, а к каким – враждебно, достаточно пройти обыденную процедуру сдачи крови.
Далее лаборатория проверит реакцию вашего организма на 111 антигенов
Результатом исследования является список продуктов, которые вам разрешается употреблять, какие – с осторожностью, а какие – лучше и вовсе исключить из рациона.
Водородный тест с лактозой.
Тест основан на определении в выдыхаемом воздухе пациента концентрации водорода. Замеры его концентрации производятся сперва натощак, а потом – после употребления лактозы.
Почему измеряется именно водород? Потому что именно он выделяется при расщеплении углеводов бактериями толстой кишки
В нашем случае – при расщеплении лактозы. У пациентов с лактазной недостаточностью регистрируется увеличение содержания водорода, что связано с усиленным бактериальным расщеплением лактозы в толстой кишке.
Проба Бенедикта.
В норме углеводы в кале взрослых должны отсутствовать. Если ж они обнаружены, то проба считается положительной, и тогда можно говорить о наличии у пациента непереносимости лактозы.
Дифференциальная диагностика необходима, чтобы не спутать заболевание с кишечными инфекциями, имеющими типичные проявления.

Лечение лактозной недостаточности: методы
Прежде чем приступать к лечению грудничка, необходимо выяснить точную причину заболевания. Лечение двух существующих форм непереносимости лактозы лечатся разными способами.
Первичная лактазная недостаточность
При лечении первичной недостаточности уделяют особое внимание содержанию лактозы. Ее количество следует уменьшать, а после вовсе исключить из рациона
Это касается не только молока, но и других продуктов, в которых она содержится. Болезнь может сопровождать всю жизнь.
Чаще всего, родителям такого ребенка придется самостоятельно составлять меню ребенку, в котором молочный белок полностью отсутствует. Если соблюдать правила питания, то ребенок может вести активный образ жизни и не страдать от заболевания.
Вторичная лактазная недостаточность
При вторичной недостаточности главное внимание и усилие сосредотачивается на лечении основой болезни, которая привела к непереносимости лактозы. Более второстепенное внимание уделяется рациону питания
Методы лечения вторичной лактозной недостаточности:
- Диета. В рационе питания ребенка стоит снизить количество продуктов, содержащих молоко. Эта мера длиться до восстановления слизистой оболочки кишечника. Полностью убирать молочные продукты не рекомендуется, ведь лактоза имеет высокую ценность. Благодаря ей снижается вероятность возникновение рахита, анемии, гораздо лучше происходит усваивание минералов и нормализуется микрофлора кишечника. В этом помогут смеси, содержащие минимальное количество лактозы.
- При запорах стоит кормить ребенка детской смесью, в состав которой входят прибиотики-олигосахариды. Если это не помогает, то ребенка переводят на безлактозное питание.
- Детям, с выраженными признаками болезни, следует давать ферменты с лактазной активностью. Мать при этом должна отказаться от цельного молока и минимизировать употребление сахара и продуктов, содержащих его.
- Ферментотерапия – это метод с использованием препарата, содержащего лактозу. Сначала грудное молоко сцеживают, затем добавляют фермент и ненадолго оставляют. После ферментации дают ребенку и докармливают естественным путем.
У детей, страдающих лактозной недостаточностью, практически всегда обнаруживается дисбактериоз. Поэтому следует наладить микрофлору кишечника. После микробиологической коррекции содержание углеводов в каловой массе стабилизируется.
Нарушение моторики
Нормальная моторика желудочно-кишечного тракта включает в себя сложную, четко скоординированную серию событий, предназначенных для перемещения материала по желудочно-кишечному тракту. Во время голодания примерно каждые 90–120 минут развивается мигрирующий двигательный комплекс (ММС или ММК), выметая остаточный “мусор” через желудочно-кишечный тракт.
По результатам исследований доказано, что аномалии MMК предрасполагают к развитию синдрома излишнего бактериального роста. Так, постпрандиальная перистальтика – нерегулярные, высокоамплитудные сокращения мышц желудка – нужна для перетирания пищи и его опорожнения. (для оказания помощи растирания и опорожнения желудка).
Если развивается гастропарез (хроническое заболевание, связанное с задержкой опорожнения желудка, которое может сформироваться вторично по отношению к диабету, заболеваниям соединительной ткани, предшествующей вирусной инфекции и ишемии), то перистальтика желудка нарушается. Возникает застой пищи и содержащихся в ней бактерий, что приводит к СИБР.
При другом варианте – нарушении моторики тонкой кишки, бактерии в ней задерживаются, не перемещаются из проксимального отдела в толстую кишку, что приводит к колонизации микроорганизмами. Нарушение ММК часто наблюдается у пациентов с циррозом и портальной гипертензией. У них возникают ретроградные волны в проксимальном отделе двенадцатиперстной кишки или кластерные сокращения кишечника.
Также нарушают моторику и становятся причиной СИБР: невропатические процессы, такие как хроническая псевдообструкция кишечника, миопатические процессы, такие как склеродермия и полимиозит.
Лечение лактазной недостаточности
Несмотря на то, что лактазная недостаточность у новорожденных и детей первого года жизни обусловлена поступлением большого количества лактозы, грубейшей ошибкой будет прекращение грудного вскармливания! Ни в коем случае нельзя лишать грудничка всех полезных свойств маминого молока.
Коррекция лактазной недостаточности необходима в случае длительно сохраняющихся симптомов в виде обильного жидкого стула, выраженного дискомфорта младенца и низких прибавок веса вследствие этого.
Существуют две основные линии в лечении этого состояния.
Коррекция грудного вскармливания.
В процессе нахождения в груди молоко расслаивается на «переднее» (в первой порции) и «заднее». Обнаружено, что в переднем молоке лактозы больше. Для того, чтобы облегчить симптоматику лактазной недостаточности, можно использовать следующие приемы:
реже менять грудь (приблизительно раз в 3 часа) или до полного ее опустошения;
прикладывать несколько раз к одной и той же груди;
сцеживать первую порцию молока.

Препараты лактазы
Если методы коррекции грудного вскармливания оказались неэффективны или неудобны для мамы, можно применять препараты лактазы. Привычная форма выпуска — порошок, который нужно смешать со свежесцеженным грудным молоком и дать младенцу. Пробный курс длится неделю, после чего оценивается результат. При наличии положительной динамики препарат принимается до уменьшения количества кормлений в связи с вводом прикорма (кратность приема препарата соизмерима количеству кормлений).
Для детей, которые находятся на искусственном вскармливании, существуют низколактозные смеси, с пометкой «комфорт». Использовать полностью безлактозные смеси не стоит.
Детям старше трех лет, у которых сохраняются явления лактазной недостаточности, рекомендуется употреблять в пищу без- или низколактозное молоко, отдавать предпочтение кисломолочным продуктам (в них содержание лактозы меньше), а также стараться распределять молочные продукты в течение дня вместо одномоментного приема большого количества.
Симптомы и проявления синдрома излишнего бактериального роста
Специфичных симптомов для СИБР нет. У большинства отмечается:
- повышенное газообразование;
- боль и/или дискомфорт в области живота;
- частая дефекация;
- диарея;
- утомляемость;
- слабость.
Частота и тяжесть этих симптомов зависит как от степени СИБР, так и от степени воспаления слизистой кишки. Хотя и не у всех, но чрезмерный рост кишечной флоры приводит к микроскопическому воспалению оболочки как толстой (микроскопический колит), так и тонкой кишки.
По результатам анализа тонкокишечной биопсии у пожилых людей с СИБР выявлено притупление ворсинок, истончение слизистой и крипт, а также увеличение интраэпителиальных лимфоцитов. После курса антибактериальной терапии эти изменения исчезли.
Проявления синдрома отражают:
- причину СИБР (например, нарушение секреции соляной кислоты желудка);
- осложнения (например, мальабсорбцию или нарушение метаболизма).
Неспецифический характер этих жалоб не позволяет клинически отличить СИБР от других заболеваний, таких как СРК, непереносимость лактозы или непереносимость фруктозы. Ни в одном исследовании не оценивалась специфичность этих симптомов, поэтому рекомендуется объективное тестирование и обследование для постановки диагноза.