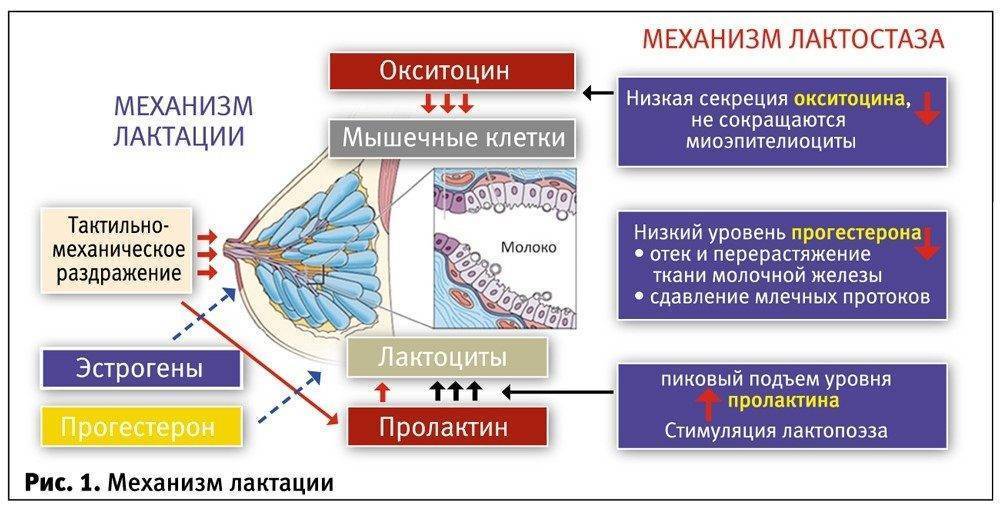
Причины застоя молока при ГВ
Лактостаз у кормящей матери может возникать по разным причинам
Важно выявить, что именно спровоцировало данное состояние и устранить влияние негативного фактора
Распространенные причины появления застойных процессов в груди:

- сочетание гиперлактации с обтурацией, спазмированием протоков;
- недостаточное потребление жидкости в сутки, приводит к повышению вязкости грудного молока. Такую жидкость малышу будет достаточно трудно высасывать;
- использование пустышек, соски. Частое их применение приводит к тому, что малыш отвыкает активно сосать грудь;
- частое сцеживание. Если ребенку достаточно молока, то сцеживать оставшуюся жидкость не нужно. В противном случае усилится выработка молока. Ребенок не сможет высосать его до конца. Это приведет к закупорке протоков;
- анатомические особенности груди. К ним относятся узкие и извитые млечные протоки при сильной секреторной активности железы, плоский сосок, провисание бюста;
- травмирование груди. Например, удар может спровоцировать возникновение отека и нарушение проходимости протоков желез;
- резкое отлучение ребенка от груди;
- сон в одной позе. Если женщина привыкла спать на одном боку, то молоко будет накапливаться в долях груди подмышками и застаиваться;
- слабая выраженность сосательной активности у ребенка;
- кормление в одной позе. Это приводит к тому, что от молока освобождаются лишь некоторые дольки. В результате в других участках происходит закупорка;
- неправильное прикладывание малыша к груди.
Провоцировать лактостаз могут следующие факторы:

- сильное психоэмоциональное переутомление, стресс (вызывает спазмирование протоков груди и нарушает отток молока);
- сон на животе (способствует пережиманию груди, нарушению распределения молока);
- ношение неудобного белья (бюстгальтер тесный, косточки жесткие);
- тяжелый физический труд;
- переохлаждение (вызывает сужение протоков молочных желез, затрудняет отхождение молока).
Некоторые мамы кормят новорожденных по графику каждые 2-3 часа. Одна грудь высасывается примерно за 6 часов. Поэтому возникает потребность в частом сцеживании молока. Такой подход современные специалисты не приветствуют.
Доктора рекомендуют давать младенцу грудь по требованию. По мнению врачей, это поможет избежать развития лактостаза и мастита.
Правила сцеживания
Не стоит недооценивать важность сцеживания, ведь от того, насколько правильно будет проводится эта манипуляция, зависит здоровье кормящей матери:

- Ополоснуть грудь и вымыть с мылом руки перед началом процедуры. Делать это необходимо для того, чтобы избежать попадание инфекции через микротрещины на соске и коже в данной области, внутрь молочной железы.
- Следует соблюдать правило: захватывать той рукой грудь, со стороны которой прикладывается ребенок (то есть правая грудь – правая рука и наоборот). При этом сверху должен располагаться большой палец, а остальные пальцы и ладонь следует поместить под грудь. Не стоит оставлять без дела свободную руку, она должна выполнять массаж, прорабатывая участки уплотнения.
В случае, когда у матери развивается мастит, не стоит затягивать с обращением к квалифицированному специалисту. В таких случаях зачастую показаны антибактериальные препарат, (только врач сможет назначит лечение, которое может быть приемлемо для кормящих женщин), а в некоторых случаях требуется хирургическое вмешательство.
Нужен ли молокоотсос для кормящей мамы?
Надо научиться сцеживаться вручную, потому что ваши ручки — самый лучший и надежный инструмент, их не заменит молокоотсос. Но есть современные аксессуары, которые помогают сделать это быстро и эффективно при необходимости. Молокоотсос поможет, если уже случился молочный стаз.
Молокоотсосы при лактостазе разделяют на 2 большие группы.
а). Механические
Которые в свою очередь делятся на:
- Лактаторы — длинные колбы, груши. Они помогут маме избавиться от излишков молока. Но они не помогут, если уже случился лактостаз
- Собственно молокоотсосы — с рукояткой поршневые помогут, как избавиться от излишков молока, так и устранить лактостаз
б). Электронные
На что обратить внимание при выборе молокоотсоса. Если мы говорим о механическом, то должна быть рукоятка
Удостоверьтесь, что он создает хороший вакуум. И обязательно должна быть силиконовая насадка (как лепестковая, так и ровная), но её основные функции — создавать плотное прикрепление и удерживать вакуум и после того, как молоко пошло
Если мы говорим о механическом, то должна быть рукоятка. Удостоверьтесь, что он создает хороший вакуум. И обязательно должна быть силиконовая насадка (как лепестковая, так и ровная), но её основные функции — создавать плотное прикрепление и удерживать вакуум и после того, как молоко пошло.
Они бывают однофазные, когда мама сама регулирует частоту нажатий и двухфазные, которые сначала стимулируют молоко, а потом сцеживают.

Прикладываем молокоотсос по центру. Сосок должен идти ровно по центру, он не должен тереться, чтобы не создать себе трещины и травмы соска. Сам процесс сцеживания не должен вызывать дискомфортных ощущений. Если сосок большой, то есть дополнительные насадки на большую грудь.
Важный момент — при сцеживании, мама должна расслабиться, подумать о своем малыше (положить ребенка около себя, или его фото, если ребеночка нет рядом), потому что, когда мама думает о своем малыше, срабатывает рефлекс окситоцина и молочко начинает идти более активно, а сцеживание идет эффективнее.
Перед сцеживанием грудь лучше нагреть — это может быть теплое влажное полотенце, памперс с теплой водой, термонасадка (она становится теплой при нагреве), и нужно приклажить её к груди. Когда мама использует теплый душ, то она не только нагревает грудь, но и массажирует.
3. Капустный лист при лактостазе
ВОЗ (Всемирная Организация Здравоохранения) рекомендует применять капустный лист ПОСЛЕ прекращения лактостаза, открытия дольки. Он в этом случае, как охлаждающий компресс, помогает снять отечность и приносит облегчение маме.
4. Спиртовый компресс
Опять же по рекомендации ВОЗ, ни в коем случае при лактостазах нельзя делать спиртовые компрессы. Потому что спирт нарушает выделение молока и всасывается в грудное молоко.
5. Физиолечение
Эффективно рассасывает молочный стаз ультразвук. Окситоцин сокращает молочные протоки и помогает лучшему оттоку молока. Но эти процедуры применяются по назначению врача.
6. Массаж груди при лактостазе
Перед тем, как начать массировать молочную железу, её надо согреть, приложив теплое влажное полотенце. Массажные движения должны быть мягкими, чтобы не повредить млечные протоки, заполненные молоком.
Короткое видео о том, как сделать массаж молочных желез
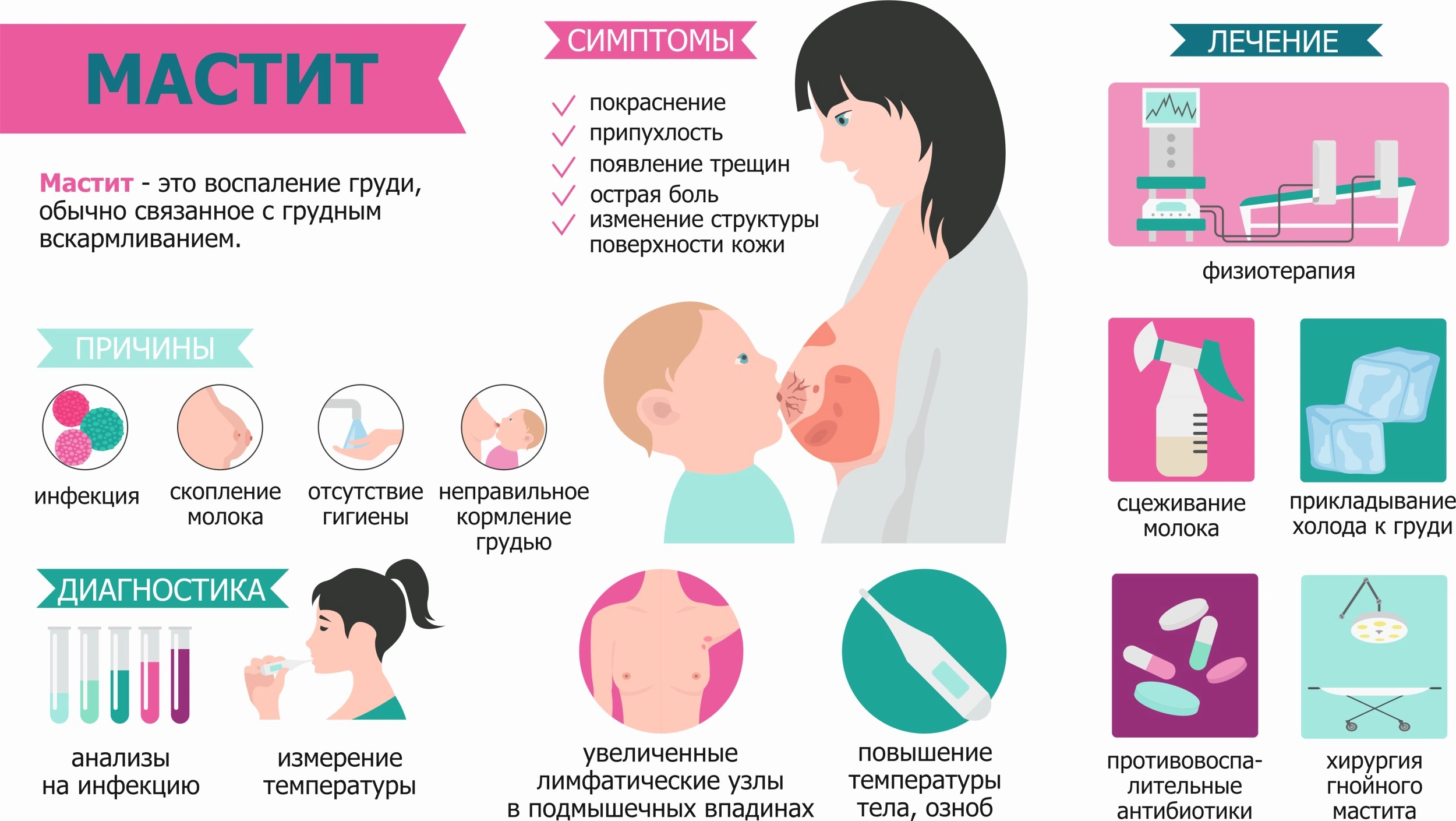
Симптомы лактостаза груди
Признаки лактостаза могут быть различны в зависимости от стадии развития заболевания. Первым «звоночком» зачастую выступает небольшое уплотнение, появившееся в молочных железах. При этом сильного недомогания кормящая женщина может не ощущать. Пораженное место внешне похоже на бугорок или попросту остается красным. При длительном застое возникает боль, наблюдается отечность, до груди практически не дотронуться — любое прикосновение отзывается болью. Молочные железы наливаются, «каменеют», чувствуется легкое покалывание и жжение. Если одна из грудей поражена больше, скорее всего она немного увеличится в объеме.
Если остаться равнодушным к проявлению первых симптомов и запустить ситуацию, то в дальнейшем болезнь наберет обороты и отзовется повышенной температурой, тошнотой и общим недомоганием. Температура обычно не поднимается выше 37.5 градусов. При более высоких показателях уже можно говорить о появлении мастита. Который может принимать как инфекционную форму, так и быть осложнением от лактостаза.
Ищем и устраняем причины
Хорошая лактация, отсутствие застойных и воспалительных явлений в млечной железе благотворно влияет на развитие ребенка.
Узнайте причины лактостаза:
- кормление не по физиологическим показаниям, а по «строгим часам», игнорирование ночных кормлений;
- ребенок слабо сосет грудь, не полностью захватывает сосок;
- мама не чередует позы, в которых следует кормить малыша;
- ношение неудобного бюстгальтера с косточками;
- травма груди при сцеживании;
- сон, лежа на животе;
- продолжение лактации при прекращении кормления, несоблюдение гигиенических правил;
- усталость, стресс, нерациональное питание.
Зная причины болезни, вы примите меры профилактики лактостаза, увеличите период грудного вскармливания.
Профилактика
Наверняка любая кормящая мама задается вопросом, как избежать застоя молока? Ведущее место в профилактике повторяющегося лактостаза занимает правильное кормление. Но не забывайте, что поможет избежать проблемы:
- избегание стрессов, переохлаждения и травм мягких тканей груди;
- полноценный отдых;
- сон на боку;
- употребление достаточного количества жидкости;
- введение в рацион овощей и фруктов (отварных и свежих, когда разрешит педиатр);
- ношение удобного, не сдавливающего белья из натуральной ткани (лучше купить бюстгальтер для кормления).
Если проблема все-таки возникла, обратитесь к специалисту по грудному вскармливанию.
На этом мы заканчиваем наш обзор. Если у вас остались вопросы, будем рады рассмотреть их в следующих статьях. Заходите к нам снова и приводите друзей, воспользовавшись кнопочной «Поделиться».
Основные признаки и симптомы
Важно вовремя начать лечить лактостаз. Для этого женщине полезно знать, какими симптомами проявляется данное состояние
Признаки, характерные для застоя молока в железах:
- повышение температуры тела до субфебрильных или фебрильных отметок. Это объясняется тем, что в молочном протоке накапливается белок, который становится для организма чужеродным. Иммунная система начинает его атаковать, вызывая воспаление и гипертермию. Лихорадку может провоцировать также частичное обратное всасывание молока. Жар сопровождается ознобом, слабостью, сонливостью, тошнотой и головной болью;
- болезненность, повышенная чувствительность желез. Объясняется отечностью тканей;
- появление уплотнения в груди. Возникает за счет скопления молока. Может сопровождаться ощущением тяжести, распирания;
- чувство жара, локальное повышение температуры. Наблюдается при продолжительном стазе;
- увеличение в объеме одной груди (той, в которой имеется застой молока).
Как правило, после кормления неприятная симптоматика лактостаза становится менее выраженной. Во время высасывания ребенком молока, женщина может испытывать сильную боль. Область застоя способна увеличиваться и смещаться.
Меры профилактики
Проще предупредить появление лактостаза, чем потом пытаться избавиться от этой болезни и ее осложнений. Поэтому каждая женщина должна знать меры профилактики застойных процессов в молочных железах.
Специалисты дают такие рекомендации:
- прикладывать кроху к груди правильно;
- менять позы сна;
- не переутомляться физически и психоэмоционально;
- кормить младенца попеременно правой и левой грудью;
- носить удобное нижнее белье;
- избегать ударов, травмирования, переохлаждения;
- не употреблять горячей пищи и напитков;
- не спать на животе;
- выпивать достаточное количество воды в сутки.
Симптомы лактостаза у кормящих
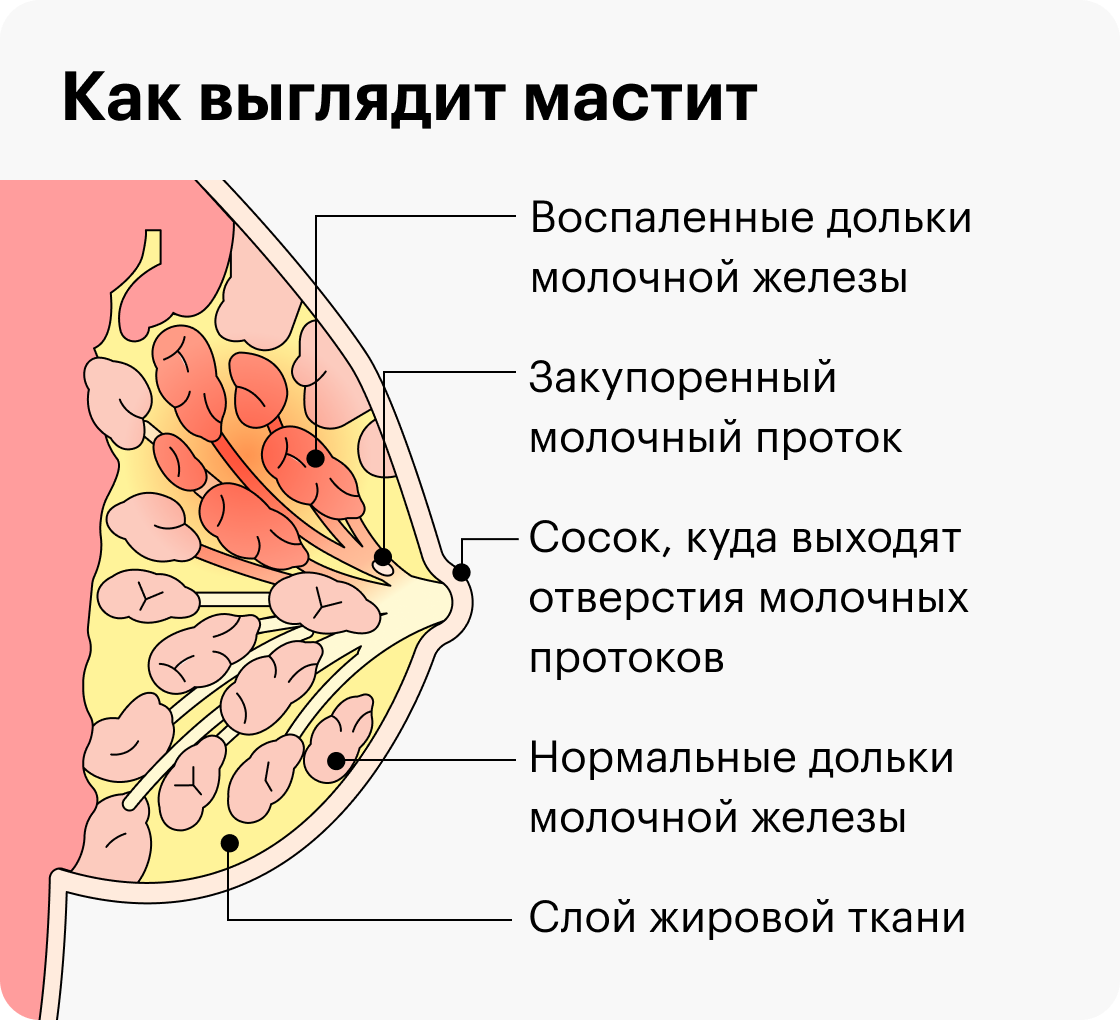
Задержка оттока молока приводит к накоплению его в одном из участков молочной железы. Пострадавший участок увеличивается в объеме и уплотняется. На ранних этапах такое уплотнение выявляется только пальпаторно, т.е. при ощупывании, что позволяет распознать застой молока. В дальнейшем размер уплотнения увеличивается, окружающие ткани сдавливаются, формируется отек.
Кормящая женщина предъявляет жалобы на общее ухудшение самочувствия, недомогание и слабость, озноб, головные боли, появление болезненного уплотнения в области молочной железы, усиление болевых ощущений при кормлении и, связанную с этим, малоэффективность самого кормления.
При осмотре обнаруживается определяемая пальпаторно (при ощупывании) и видимая на глаз припухлость, нагрубание, покраснение пострадавшей зоны. Также при пальпации выявляется болезненность участка. Кожа над пораженным сегментом плотная, натянутая, неэластичная, горячая на ощупь. Отмечается субфебрильная лихорадка с повышением температуры тела до 37,4-37,5оС.
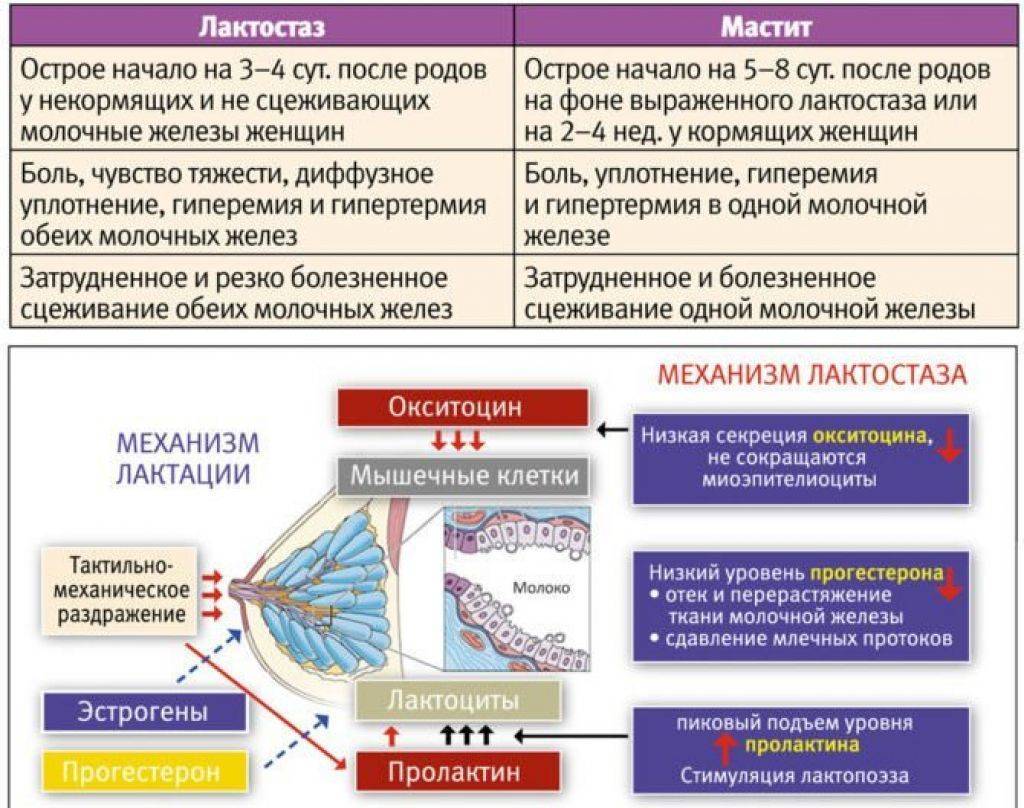
Как отличить лактостаз от мастита?
Осложнением и последствием продолжительного лактостаза является лактационный мастит – воспаление ткани молочной железы.
Различают лактационный мастит неинфекционный и инфекционный. Последний развивается в условиях включения в процесс патогенной микрофлоры, чаще всего стафилококковой. Возбудитель инфицирует протоки и ткань молочной железы, поступая в них через трещины сосков, при кормлении грудью, сцеживании молока.
Проявления лактационного мастита соответствуют местным и общим проявлениям воспаления. Местные реакции описаны еще Гиппократом: покраснение (rubor), припухлость (tumor), местное повышение температуры (calor), боль (dolor), нарушение функций (function laesae).
К общим относятся снижение трудоспособности, недомогание, головные боли, озноб, температура до 38,0-39,5оС, изменения со стороны клеточного состава крови.
Все эти проявления в целом, аналогичны таковым для лактостаза, но выражены в значительно большей степени. Например, температура при лактостазе (неосложненном) не поднимается более 37,4-37,6оС, а при мастите она значительно выше; отклонения в общем анализе крови отсутствуют при банальном застое молока и весьма выражены в условиях лактационного мастита. Если при лечении лактостаза у кормящих центральным мероприятием является сцеживание молока в домашних условиях, то лактационный мастит требует комплексной консервативной терапии, а в ряде случаев – хирургического вмешательства.
Для того чтобы различить лактостаз и лактационный мастит, может назначаться общий анализ крови, бактериологическое исследование отделяемого из сосков молочных желез, ультразвуковое исследование (УЗИ).
В общем анализе крови пациенток с лактационным маститом имеют место неспецифические признаки воспалительной реакции, нехарактерные для лактостаза (см. таблицу).
Бактериологическое исследование выявляет обсемененность патогенной микрофлорой в отделяемом гное или молоке, отсутствующая при банальном лактостазе.
Ультразвуковое исследование позволяет оценить происхождение уплотнения, дает ответ на вопрос «Мастит или лактостаз?», а также разграничивает отдельные формы лактационного мастита, что является определяющим фактором при выборе тактики лечения.
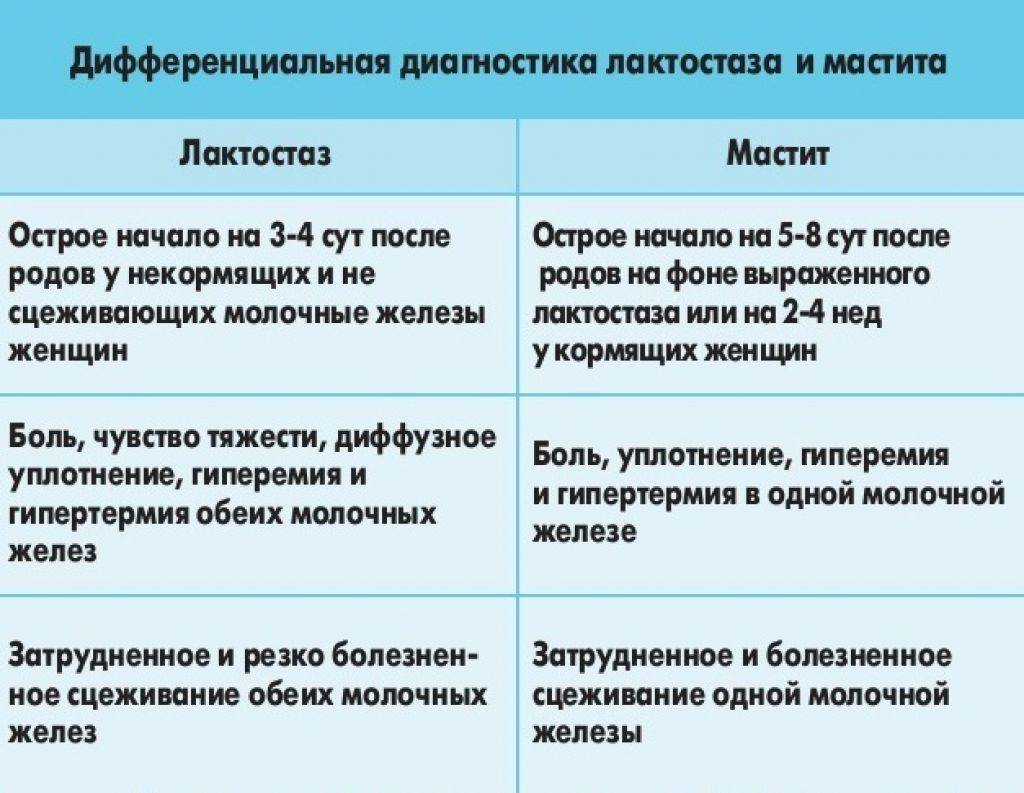
Основные отличия лактостаза и лактационного мастита показаны в таблице:
Проявления заболевания | Лактостаз | Лактационный мастит |
|---|---|---|
Общее состояние | Страдает в меньшей степени | Слабость, озноб, мигрень. Возможна тошнота и рвота. |
Улучшение после сцеживания | Значительное | Отсутствует |
Температурная реакция | до 37,4-37,6оС | до 38,0-39,5оС Возможны скачки температуры |
Разница температур в подмышечных впадинах | Выше в той, которая находится рядом с пострадавшей железой | Нет различий или небольшие |
Нормализация температуры после сцеживания | Есть | Отсутствует |
Выделение гноя из сосков, слизь и гной в молоке | Нет | Есть |
Общий анализ крови | Без нарушений | Лейкоцитоз > 9,00х109/л Нейтрофилез > 75% СОЭ > 20 мм/час |
Бактериологическое исследование молока из обеих желез | Без нарушений | Обсемененность патогенной микрофлорой |
Цитологическое исследование молока | Без нарушений | Присутствие эритроцитов |
К какому врачу обращаться при лактостазе?
В таких случаях лучше всего сразу обратится к хирургу, который проконсультирует Вас по поводу как лактостаза, так и мастита. Можно также пройти осмотр у акушера-гинеколога.
У специалистов, практикующих в области маммологии или педиатрии совсем другие сферы деятельности. Например, маммолог занимается онкологическими заболеваниями молочных желез, педиатр – детскими болезнями.
Как проявляется?
 В этот период можно наблюдать уплотнение тканей железы и болезненность при ощупывании (пальпации) проблемной зоны.
В этот период можно наблюдать уплотнение тканей железы и болезненность при ощупывании (пальпации) проблемной зоны.
Также может стать заметными сеточка расширенных вен в этой области.
В целом кормилица может себя чувствовать хорошо, но иногда наблюдается повышенная (субфебрильная) температура.
Необходимо обратить внимание на то, как происходит отток молока из железы, если из некоторых частей соска оно льется струйками, а из остальных стекает каплей, то это говорит о закупорке протоков. Своевременное устранение причины возникновения лактостаза может уберечь кормящую женщину от более серьезных проблем со здоровьем.
Своевременное устранение причины возникновения лактостаза может уберечь кормящую женщину от более серьезных проблем со здоровьем.
Лечение лактостаза у кормящей матери дома
Не пропустив первые симптомы, лактостаз достаточно легко вылечить в домашних условиях. Основное правило — начать устранять застойные явления сразу при появлении первых болезненных признаков.
Что можно делать в домашних условиях?
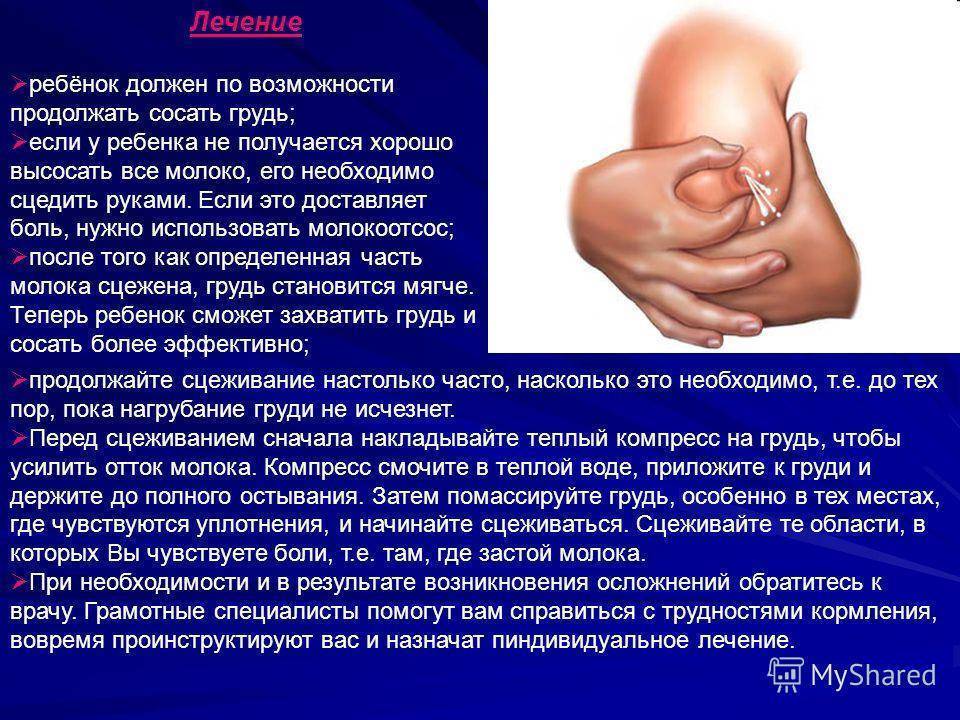
Правильно прикладывать новорожденного к груди. При слабом сосательном рефлексе необходимо сцеживать оставшееся молоко.
Чаще кормить переполненной грудью. Прикладывать малыша так, чтобы его подбородок или нос был направлен в сторону застойного очага.
Массаж груди при лактостазе — бережные круговые движения, направленные к центру (грудине)
Особое внимание уделяется уплотненным зонам. Сильное надавливание запрещено!
Отток молока улучшается при предварительном прикладывании сухого тепла (не горячего) к груди, приеме теплой ванны/душа. Нельзя при повышении температуры!
Спустя 20 мин
после кормления прикладывать холод для уменьшения воспалительной реакции. Длительность — не более 15 мин.
Адекватный водный режим. Излишнее потребление жидкости может спровоцировать гиперлактацию, недостаточное (менее 1 л), наоборот, вызовет сгущение молока. Больший объем потребляемой жидкости необходим при гипертермии.
После сцеживания «до последней капли» обязательно приложить новорожденного. Особый тип сосания груди маленьким ребенком — наилучший способ эвакуации оставшихся застойный частиц молока.
Медикаментозные средства при лактостазе — Траумель мазь (в составе только безопасные для ребенка лекарственные растения), раствор Малавит. Легкое растирание с мазью быстро нивелирует воспалительные проявления (отечность, красноту), оказывает обезболивающее действие. Эти средства — лучшая профилактика мастита при лактостазе.
Таблетки Но-шпы для снятия спазма — безопасный в период грудного вскармливания препарат.
Особые правила
- Нельзя отказываться от кормления больной грудью. Это лишь ухудшит положение и спровоцирует мастит.
- Одно, качественно проведенное сцеживание может полностью устранить застойные явления в молочной железе.
- Температура 38ºС и отсутствие улучшения в течение нескольких дней — серьезный повод срочно обратиться ко врачу во избежание развития мастита.
- Спиртовые компрессы обычно изначально облегчают симптомы, однако в последующем провоцируют еще более сильный лактостаз за счет блокировки синтеза окситоцина — гормона, отвечающего за эвакуацию молока.
- Камфорные мази категорически запрещены! Камфора сильно угнетает лактацию.
- Траумель, принимаемый в виде таблеток и инъекций, всасывается в кровь и может быть опасен для новорожденного. В таких лекарственных формах препарат применяется только по назначению врача.
При соблюдении всех рекомендаций по лечению лактостаза в домашних условиях боль прекращается уже на 2-3 день, в это же время следует прекратить и сцеживание. Краснота кожи может держаться еще несколько дней, пока не нормализуются все процессы молочного образования и оттока.
Лечение лактостаза у врача
Только квалифицированный специалист, гинеколог или маммолог, может определить грань между лактостазом и начавшимся маститом. Нередко для этого проводят ультразвуковое исследование молочных желез.
Для устранения молочного застоя в груди могут быть назначены:
- Ультразвуковой массаж — дает прекрасный результат.
- Внутримышечные инъекции Окситоцина за 30 мин. до кормления — сокращает послеродовое кровотечение, однако может спровоцировать схваткообразные боли в матке;
- Антибиотики — только в случае диагностирования серьезного мастита. Приоритетный показатель при выборе препарата — минимальное воздействие на новорожденного.
Осложнения лактостаза
- Неинфицированный мастит — более выраженные признаки застоя молока. Температура выше 38ºС.
- Инфицированный мастит, особенно при трещинах соска, — интоксикация, гипертермия до 39,5ºС, пульсирующая боль в груди, разлитая гиперемия кожи.
- Абсцесс — формирование гнойного мешка, требует хирургического лечения с установкой дренажной системы.
- Кисты молочной железы — могут диагностироваться спустя несколько лет после неправильно вылеченного мастита. Застарелые кисты сопровождаются фиброзом железистой ткани.
Рецепты компрессов при лактостазе

Лечение больной груди с помощью компрессов облегчает симптомы. Ощущение боли снижается, а уменьшение отека позволяет лучшему освобождению протоков от продукта питания.
Капустный лист с медом для лечения лактостаза
Оторвите от капусты большой хороший лист и положите в него ложку засахаренного меда. Приложите к груди капустно-медовый компресс. Старайтесь держать как можно больше после каждого кормления.
Водочный компресс
Смочите плотную марлевую салфетку в водке и приложите на грудь, накройте целлофаном и продержите не менее 2-часов. После двухчасового ношения смените салфетку. Перед кормлением вымойте грудь.
Спиртовой компресс
Разведите спирт в пропорции 1:3, из которых 1 часть спирта, а 3 части воды. Смочите в разведенном растворе салфетку из сложенной в четыре раза марли. Прикладывайте компресс на грудь каждые 2 часа. Салфетку прикройте целлофаном. Перед кормлением ребенка помойте грудь.
Холодный компресс
После кормления ребенка положите на больную грудь кубики льда или грелку, наполненную холодной водой. Это позволит устранить болевые ощущения и отеки. Прикладывайте холодные компрессы не более чем на 3 мин.
Компресс с Димексидом
Врачи могут назначить компресс из Демиксида. Его накладывают тонким слоем на грудь, не задевая сосок и ареолу, и накрывают теплой салфеткой. Но данное средство очень быстро впитывается в кровь и имеет достаточно специфический запах. После применения этого компресса необходимо несколько раз сцедить грудь, не давая молока малышу, иначе кроха может отказаться от груди из-за запаха. Желательно отказаться от данного средства или применять его только в крайних случаях.
Солевой компресс
Разведите в литре горячей воды 30 г соли, затем смочите в нем салфетку и приложите на пораженный участок груди. Компресс снимет болезненные ощущения и признаки отека. Держите компресс от часа до 2-х. При нанесении следите, чтобы раствор не попадал на ареол вокруг соска и сам сосок. Перед кормлением смойте остатки раствора.
Камфорный компресс
Подогрейте бутылочку с маслом в теплой воде, нанесите небольшое количество на салфетку и приложите к груди. Следите за тем, чтобы масло не попало на область соска и ареолы. Держать компресс необходимо не менее 3 часов. Перед кормлением хорошо смойте препарат.
Компресс из магнезии
Для этого компресса вам понадобится магний в ампулах или в порошке. Порошок нужно развести кипяченой водой. Смочите в растворе салфетку и приложите к груди так, чтобы раствор не попал на ареолу и сосок. После применения сцедите молоко и вымойте грудь.
Компресс из творога
Сделайте компресс из холодного обезжиренного творога. Данное средство нужно накладывать после кормления, чтобы убрать отечность и болевые ощущения, а также сузить протоки.
Как определить болезнь
- появление болезненных на ощупь плотных образований в молочной железе;
- покраснение над областью возникновения застоя;
- нормальная или слегка повышенная температура тела (от 37,1 до 38оС).
Непосредственной причиной заболевания является увеличенная выработка молока и снижение оттока его из-за узости или закупорки молочных каналов в одной части или в железе в целом. Такая ситуация может возникнуть по целому ряду причин:
небольшой диаметр просвета молочных протоков при активной работе железистой ткани по выработке молока (обычно у первородящих женщин);
прикладывание к груди осуществляется неправильно – грудь недостаточно опустошена;
нарушения в работе соска – он втянутый или плоский, появление болезненных трещин;
переход с естественного вскармливания, когда женщина бросает кормить;
сдавливание и сжимание молочных желез из-за надавливания пальцами во время питания младенца, неправильно подобранного нижнего белья или сна в неудобном положении;
травмы груди;
большая физическая нагрузка и сильные стрессы, вызывающие спазм молочных каналов груди.
Вначале необходимо выявить причину возникновения заболевания и, по возможности избавиться от нее. Не нужно переживать, так как стресс – не лучший помощник.
Основной задачей становится ликвидация застоя молока. Для решения этой проблемы можно использовать несколько не медикаментозных способов улучшения состояния:
- потребление жидкости снизить до 1,5 л в день;
- часто прикладывать младенца к груди;
- если молочная железа переполнена молоком, то сцеживать небольшую порцию, чтобы малыш мог целиком захватить сосок;
- проводить массаж по направлению к соску плавными круговыми движениями;
- компрессы на грудь – спиртовые, медовые, камфорным маслом, капустой, луком.
Следует помнить, что массаж и кормление нужно проводить обязательно, несмотря на возникающую при этом боль, тогда застой постепенно исчезнет. Боль может быть такой сильной, что женщина может бросить кормить, но это нежелательно.
Рекомендуется оставлять компрессы на два-три часа, в перерывах между кормлениями. Эффективным считается компресс из капусты. Перед тем, как приложить лист капусты к груди, надо срезать жесткие жилки и поцарапать его вилкой.
Лист можно заложить непосредственно в бюстгальтер. Перед кормлением надо смыть капустный сок с области сосков. Еще один компресс можно приготовить из меда.
Для приготовления берут одну часть засахаренного меда и одну часть муки, смешивают, формируют лепешку. Ее размещают на груди и прикрывают целлофановым пакетом. Носить можно целый день.
Следует помнить, что мед часто вызывает аллергию и его перед кормлением тщательно смывают с груди. Если после предпринятых мер состояние не улучшается, то врач может предложить использовать специальный прибор, наподобие узи для массирования молочных желез.
Для лучшего оттока молока могут сделать инъекцию окситоцина незадолго до начала кормления. Обычно подобное патологическое состояние заканчивается к второму-третьему дню. Как же понять, что лактостаз прошел:
- пропадает повышенная температура (если она была);
- значительно уменьшается гиперемия отдельных участков груди;
- молоко при сцеживании одинаково сильно вытекает из всех протоков;
- пропадает болезненность.
При недостаточном лечении лактостаза он может перетекать в мастит. Один из отличительных признаков начала мастита – ухудшение самочувствия кормящей матери:
повышение температуры до 39-40оС;
проникновение инфекции через трещины соска (стафилококки, стрептококки);
общее недомогание;
увеличение подмышечных лимфатических узлов.
В такой ситуации потребуются уже более серьезные, медикаментозные методы лечения. На начальной стадии заболевания врач назначает лечение по определенной схеме антибиотиками под контролем содержания патогенной микрофлоры в молоке из больной груди.
Обычно все симптомы пропадают уже в первый день принятия антибиотиков. При запущенной форме заболевания из молочной железы начинает выделяться гной, и такая стадия требует проведения местной операции.
Как лечить лактостаз, смотрите советы врача в следующем видео:
Профилактика лактостаза
- Изучение правил кормления, первых симптомов лактостаза у кормящей матери и их способов устранения еще на этапе беременности.
- Свободное кормление — прикладывание малыша по требованию. Нельзя отрывать малыша от груди досрочно.
- Правильное положение ребенка во время кормления, поддержка груди рукой без сдавления.
- Кормящая мать должна спать на боку или спине.
- Свободное нижнее белье, отсутствие сдавливающих косточек в бюстгальтере.
- Исключение травм и переохлаждения.
- Введение прикорма с ложечки при нормальной лактации.
- Сцеживание молочных остатков раз в 2-3 дня.
- Лечение появившихся трещин сосков.
- Полноценное питание и питьевой режим.
- Достаточный отдых — недосыпание и накапливающаяся усталость приводит к гиполактации.
Метки: молочная железа
Факторы риска развития лактостаза
К сожалению, иногда трудно избежать развития этой проблемы, но сделать это гораздо проще, если есть хотя-бы минимальные представления об основных факторах риска:

- Если с первых дней жизни ребенок получал молочную смесь, то не стоит рассчитывать на то, что его сосательный аппарат будет на 100 % справляться с поставленной задачей в дальнейшем (а именно качественно опорожнять грудь).
- После начала лактации только к 10 дню молоко становится более жирным, а это значит, что в разы увеличивается риск его застоя в протоках.
- После начала кормления проходит 3-4 дня, прежде чем молоко придет на смену молозиву. Прибывает оно в значительном объеме, поэтому кроха просто не в состоянии полностью высосать его из груди.
- Индивидуальная особенность строения молочных протоков, их узость и извилистость также является фактором риска возникновения застоя, а следовательно, — развития лактостаза.