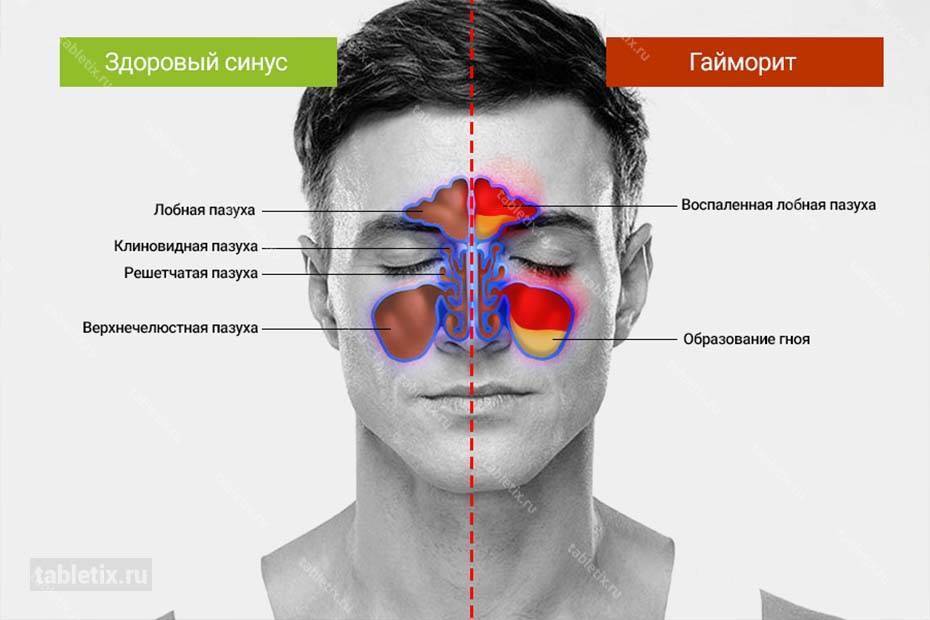
Диагностика
При появлении первых симптомов необходимо обращаться к оториноларингологу. Диагностика гайморита включает в себя:
- опрос пациента;
- риноскопию;
- рентген.
При необходимости пациент направляется на КТ или МРТ.
После обследования врач ставит диагноз: снижение пневматизации гайморовых пазух. Это и есть гайморит.
Рентген и КТ пазух носа
Рентген пазух носа при гайморите – один из наиболее безопасных методов исследования.
Если возникает необходимость, проводится обследование с контрастированием. Оно предполагает введение в пазухи йодсодержащего раствора.
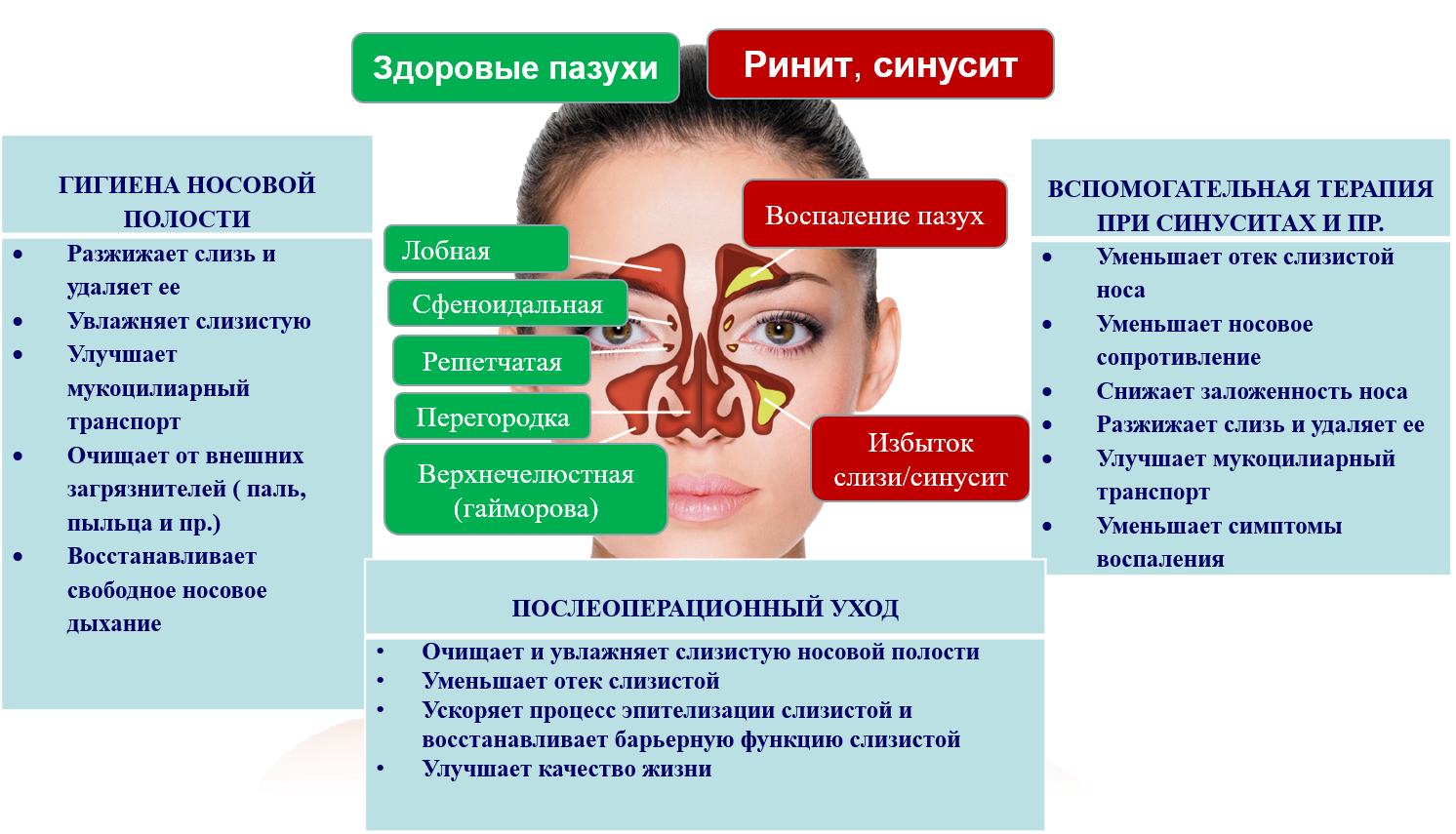
На рентгене гайморит выглядит как затемнение пазух носа. Это говорит о наличии жидкости в верхнечелюстных пазухах. Еще одним признаком острого воспаления является утолщение слизистой.
КТ гайморовых пазух помогает изучить послойное строение этого участка черепа. Рентген-лучи пропускаются через полые структуры. После компьютерной обработки создается их 3-D модель.
КТ позволяет обнаружить полипы в гайморовой пазухе. Они представляют собой доброкачественные наросты, возникающие из слизистой.
КТ помогает оценить развитие полипоза с самого начала, когда размер новообразований составляет 1 мм. С одной или двух сторон в области пазухи обнаруживается пористая масса. Также выявляется сам полип. Его структура неоднородна.
УЗИ
УЗИ гайморовых пазух – безопасный и информативный метод исследования. Он не несет лучевой нагрузки и применяется даже во время беременности. Этот метод применяется в экстренных случаях, когда результат нужен срочно. Специальная подготовка не нужна.
Алгоритм таков:
- пациент садится или ложится на кушетку;
- на его кожу наносится специальный проводящий гель;
- изображение выводится на монитор;
- врач изучает состояние носовых пазух;
- на руки пациенту выдается заключение.
Время проведения исследования – 10 мин.
Что такое субтотальное затемнение пазух
Иногда после проведения рентгена придаточных пазух носа (ППН) в заключении врач пишет: субтотальное затемнение гайморовых пазух. Это говорит о наличии хронического гайморита в стадии обострения. Иногда выявление затемнений сигналит о росте кисты.
Покажет ли МРТ головного мозга гайморит
Рентген-обследование нельзя полностью заменять новыми технологиями. Магнитно-резонансная томография является дополнительным методом обследования.
МРТ головного мозга покажет гайморит. Это исследование выявляет патологию на ранней стадии. Также оно обнаруживает любые невоспалительные осложнений и позволяет оценить состояние близлежащих тканей.
СОЭ
Общий анализ крови помогает всесторонне оценить состояние организма. Если патология протекает остро или имеет гнойную форму, скорость оседания эритроцитов ускоряется. Это нормальная реакция на воспаление. СОЭ при гайморите часто составляет 50 мм/1 ч.
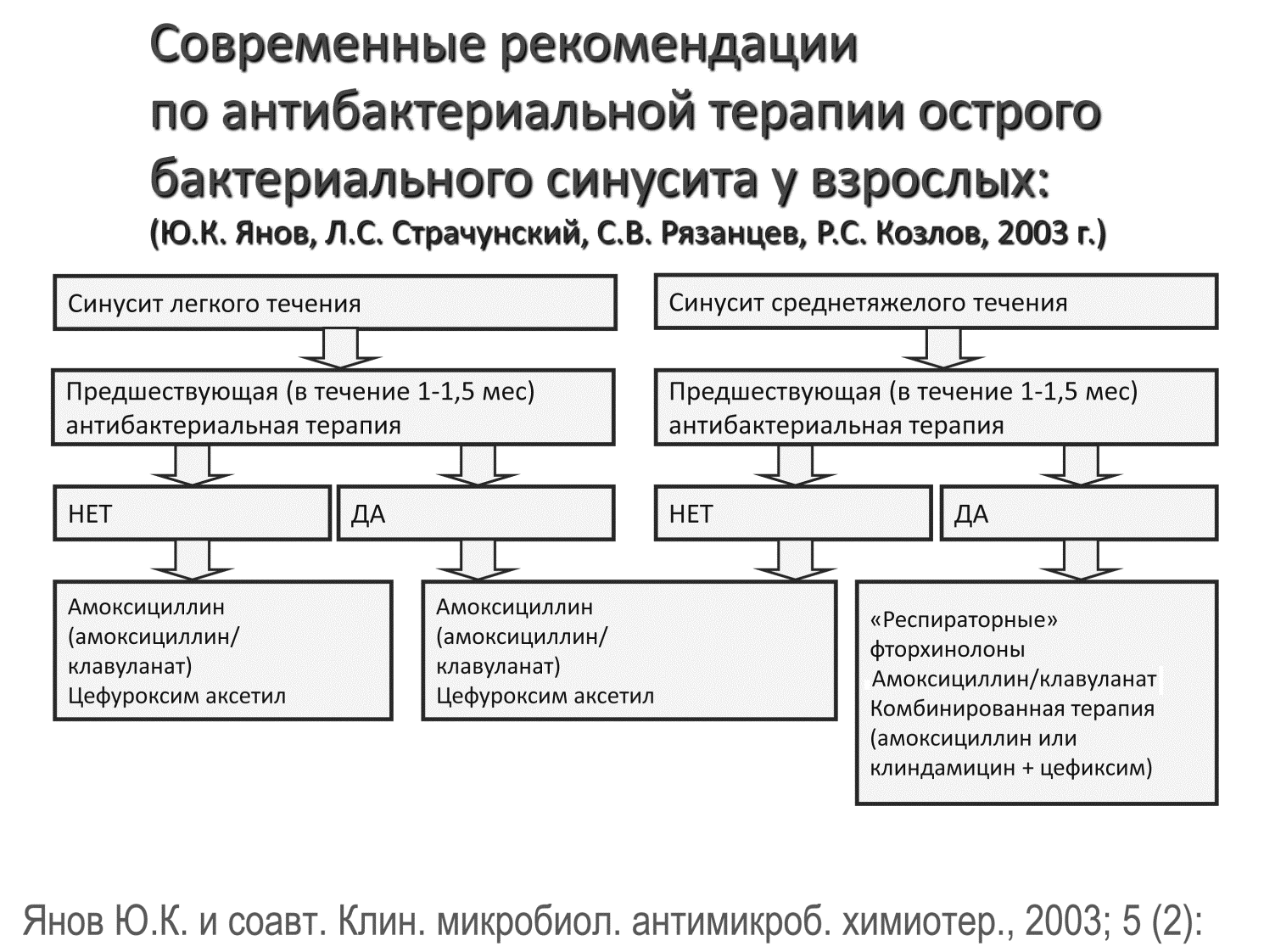
Какие виды гайморита существуют? Чем они различаются?
Существует много классификаций гайморитов. Как мы уже с вами говорили, основные виды – это острые и хронические гаймориты. Острый процесс проявляется воспалением гайморовой пазухи и продолжается до месяца. При этом, ранее пациент никогда не предъявлял жалобы, которые были описаны, не болел гайморитом, или болел очень давно. Обычно, если пациент больше месяца не лечился или не получал полноценное лечение, то можно говорить о переходе заболевания в хроническое состояние.
Если в остром периоде своевременно начать комплексное лечение, то можно достаточно эффективно вылечить гайморит на уровне амбулаторного лечения. Но если у пациента развился хронический процесс, то консервативное лечение будет давать только временный результат. Симптомы заболевания на фоне лечения будут сглажены, в меньшей степени беспокоить больного, но окончательно никуда не исчезнут. И кратковременные периоды улучшения будут заменяться обострением. К сожалению, лечение хронического гайморита возможно только путем хирургического вмешательства.
Лечение
Терапия также зависит от характера проблемы.
Коррекция острой формы
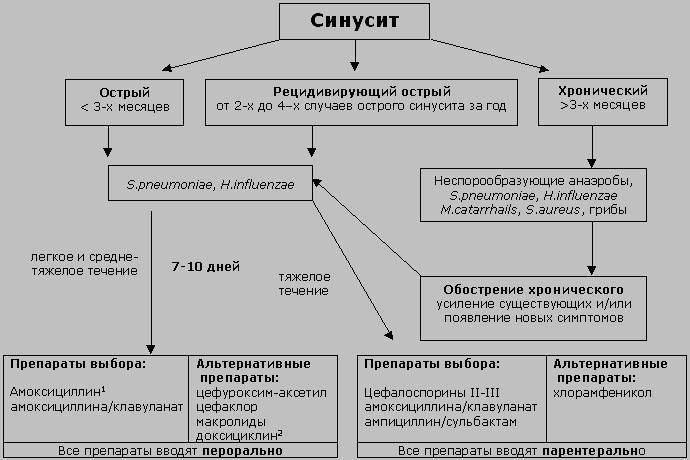
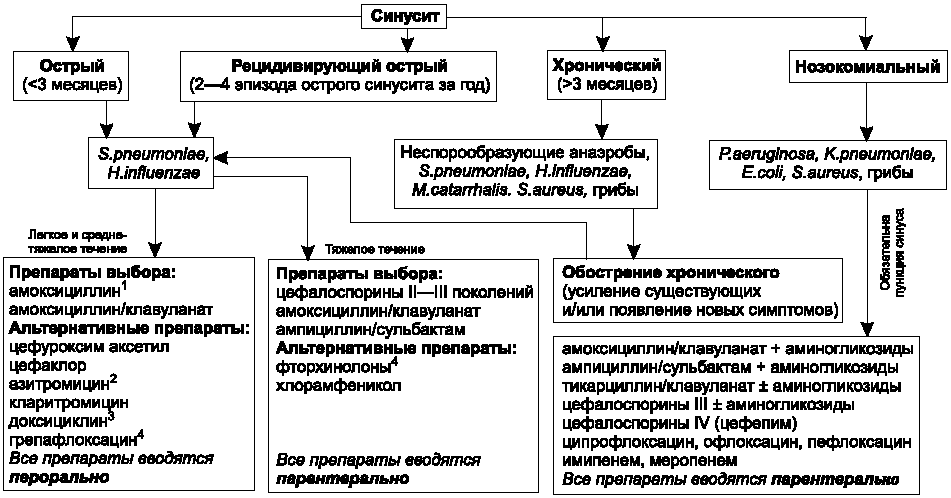
Лечение гайморита у детей медикаментозное, консервативное. Назначаются следующие препараты:
- Жаропонижающие. Чтобы устранить повышенную температуру.
- Сосудосуживающие. На основе ксилометазолина и других веществ. Для быстрого восстановления носового дыхания.
- Антибиотики при гайморите детям назначают при бактериальной инфекции или рисках таковой. Конкретные наименования подбираются по результатам мазка и чувствительности флоры к действующему веществу препарата.
- Глюкокортикоиды.
- Антигистаминные. Убирают воспалительный процесс и отек.
При неэффективности консервативных мер или когда есть риски осложнений, показана пункция. Прокол пазухи с промыванием внутричерепной полости антисептиками.
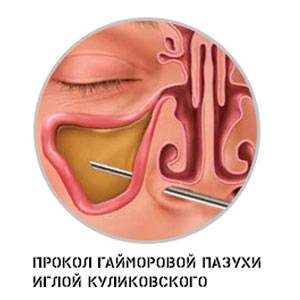
Дополнительно могут быть назначены еще две процедуры, направленные на промывание от патологического содержимого и дезинфекцию пазух: при помощи синус-катетера ЯМИК и «Кукушка».
Как лечить простуду при заложенном носе
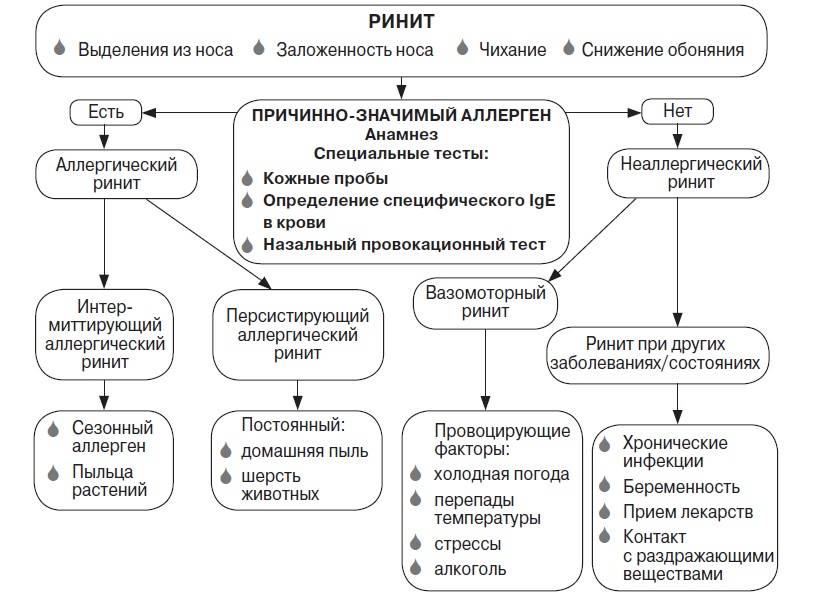
Ринит (синдром воспаления слизистой оболочки носа) – это один из наиболее частых симптомов ОРВИ, который у детей раннего возраста может сопровождаться высоким риском развития осложнений. Если ребенок сам не может высморкаться, необходимо помочь малышу, отсосав слизь при помощи специального назального аспиратора, либо применив чистую небольшую спринцовку.
В клинической картине острого ринита обычно выделяют три стадии. Сухая продромальная стадия дает о себе знать общими симптомами заболевания, зудом в носу, ощущением жжения и сухости. Катаральная стадия характеризуется появлением водянистых выделений из носа, утратой обоняния, слезотечением, обструкцией носовых ходов, изменением голоса ребенка. Через несколько дней заболевание переходит в слизистую стадию, когда местные симптомы постепенно регрессируют. Сохранение заложенности носа дольше десяти дней, ухудшение состояния ребенка, появление болей в области лица и гнойных выделений из носа могут указывать на развитие бактериального риносинусита.
Для лечения острого ринита и бактериального риносинусита можно использовать ВИФЕРОН Гель. Этот препарат можно применять для лечения детей с первых дней жизни. Необходимо 3-5 раз в день в течение 5 дней наносить полоску геля длиной примерно 0,5 см на слизистую оболочку носа. До этого слизистую лучше промыть солевым раствором. Для того, чтобы уберечь ребенка от ОРВИ, необходимо 2 раза в день в качестве профилактики наносить полоску геля длиной примерно 0,5 см на слизистую оболочку носа. Длительность курса – 2-4 недели.
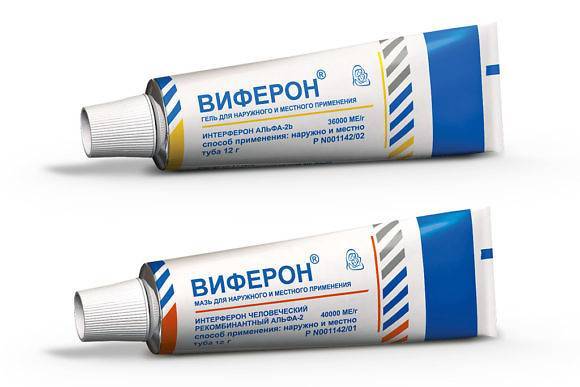
Для лечения ОРВИ у детей от 1 года до 2-х лет также применяется ВИФЕРОН Мазь 2500 МЕ (1 горошина диаметром 0,5 см) 3 раза в сутки, у детей от 2-х до 12 лет – мазь 2500 МЕ (1 горошина диаметром 0,5 см) 4 раза в сутки, у детей от 12 до 18 лет – мазь 5000 МЕ (1 горошина диаметром 1 см) 4 раза в сутки. Длительность лечения составляет 5 дней.
Справочно-информационный материал
Автор статьи
Врач общей практики
- Нестерова И.В. «Препараты интерферона в клинической практике: когда и как», «Лечащий врач», сентябрь 2017.
Как лечить гайморит у ребенка?
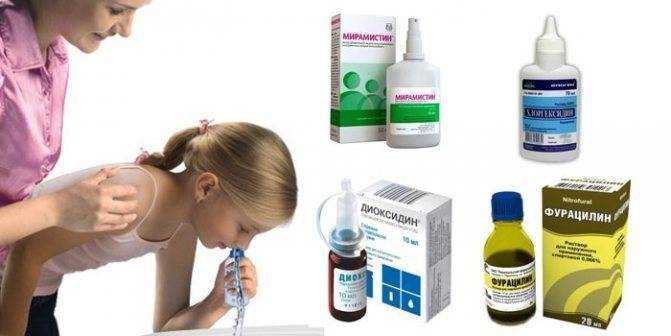
Радикальное лечение гайморита у детей рекомендуется при сильном застое гноя в пазухах. К таким методам относят пункцию гайморовых пазух. Для устранения воспаления применяют антибиотики и другие противовоспалительные препараты. В домашних условиях гайморит эффективно лечат промываниями носа при помощи маленькой спринцовки (используют содовые растворы, фурацилин, зеленый остывший чай, отвары трав с антисептическим действием и др.).
Действенным методом может оказаться закапывание в нос медицинских специальных препаратов, а также свекольного или морковного сока.
Устранить воспаление помогут своеобразные компрессы — пропитанные мазью прополиса или иным антисептическим составом ватные тампоны помещают в нос на 5–7 минут.
Профилактика гайморита «до» заболевания и «после»
Для профилактики гайморита необходимо соблюдать основные правила здорового образа жизни. Внимательно следить за здоровьем и, при первом появлении симптомов заболевания, обратиться к лор-врачу. Для выбора метода профилактики после заболевания, прежде всего, нужно выявить начальную причину, которая привела к гаймориту.
Если причина в бактериальной инфекции (на фоне ослабленного иммунитета), то профилактикой будет активный образ жизни, занятия спортом, правильное питание, непереохлаждение организма. Если же причиной возникновения являются полипы в носу, гнойная киста в пазухе, искривленная перегородка носа, то в этом случае нужно устранить причину оперативным путем.
Нет причины – нет заболевания. Лечение причины – лучшая профилактика при гайморите.
Почему возникают осложнения?
Риск развития осложнений после перенесенного вируса гриппа у ребенка может присутствовать всегда. В группе ОРВИ гриппозная инфекция чаще всего сопровождается формированием неприятных последствий5.
Дополнительно способствуют этому:
- Несвоевременное начало лечения;
- Аденовирусы;
- Немотивированное сбивание температуры ниже 38,5°C;
- Прием антибактериальных средств без показаний;
- Переохлаждение ребёнка;
- Наличие дополнительных заболеваний;
- Иммунодефициты;
- Наличие врожденных пороков;
- Дополнительные контакты с больными людьми;
- Раннее прерывание лечения ребёнка5.
Осложнения могут возникать как во время болезни, так и через некоторое время после мнимого выздоровления3. Чаще всего непосредственной причиной проблемы становится присоединение и развитие бактериальной инфекции.

ВИДЫ ОСЛОЖНЕНИЙ ГРИППА У РЕБЁНКА:
Родителям следует опасаться следующих неблагоприятных последствий гриппозной инфекции:
- Воспаление легких (вирусной и бактериальной природы);
- Гайморит у подростков старше 12-13 лет (воспаление гайморовых пазух);
- Отит (воспаление уха);
- Менингит (воспалительный процесс в мозговых оболочках);
- Тонзиллит (воспаление небных миндалин – ангина);
- Бронхит (воспалительный процесс в бронхах);
- Поражение мышц;
- Редко поражение мочевыделительной системы.
Симптомы осложнений после гриппа у детей могут быть разными, но следует обратить внимание на повторное появление лихорадки.
Как лечить осложнения после гриппа у детей?
Большую часть осложнений гриппозной инфекции провоцируют бактерии1. Поэтому основа правильного лечения – прием антибиотиков. Назначает прием определенных антибиотиков строго лечащий врач. Дополнительные лекарства зависят от вида осложнения и его симптомов.
Для лечения могут применяться:
- Капли и спреи для носа (например, назальный иммуномодулирующий спрей ИРС19), капли в уши;
- Противокашлевые и отхаркивающие средства;
- Обезболивающие препараты;
- Спреи, местные антисептики;
- Активаторы местной защиты организма4.
Родители должны быть крайне осторожными в выборе лекарственных средств для ребёнка. Следует учитывать, что не все лекарства разрешены грудным детям, внимательно рассчитывать дозировки, соблюдать правила приема4.
Как избежать осложнений после гриппа у ребёнка?
Правильное лечение с соблюдением общих рекомендаций способствует успешному выздоровлению. Полностью предотвратить риск развития последствий не получится, но максимально его минимизировать можно.
Основные общие рекомендации, которые нужно соблюдать, пока ребёнок болеет гриппозной инфекцией:
- Контакты с людьми должны быть ограничены (даже здоровый человек может быть носителем инфекции)4;
- Ребенок должен много пить теплых жидкостей и полноценно питаться;
- Соблюдение постельного режима строго необходимо;
- Каждый день нужно проветривать помещений, рекомендуется увлажнять воздух в комнате;
- Продолжать терапию нужно в течение 5-7 дней (даже если симптомы болезни перестали беспокоить малыша);
- Применение местных иммуномодуляторов.
Родители должны отмечать любые изменения в состоянии ребенка. Симптомы гриппа через 1-2 дня должны стойко идти на спад2. Если состояние малыша ухудшается, то следует сразу же задуматься о развитии осложнений. Температура у детей, болеющих гриппом, стабилизируется на 2-3 сутки. Если она опять возникает на 5-6 сутки и позже, то вероятно, присоединилась бактериальная инфекция.
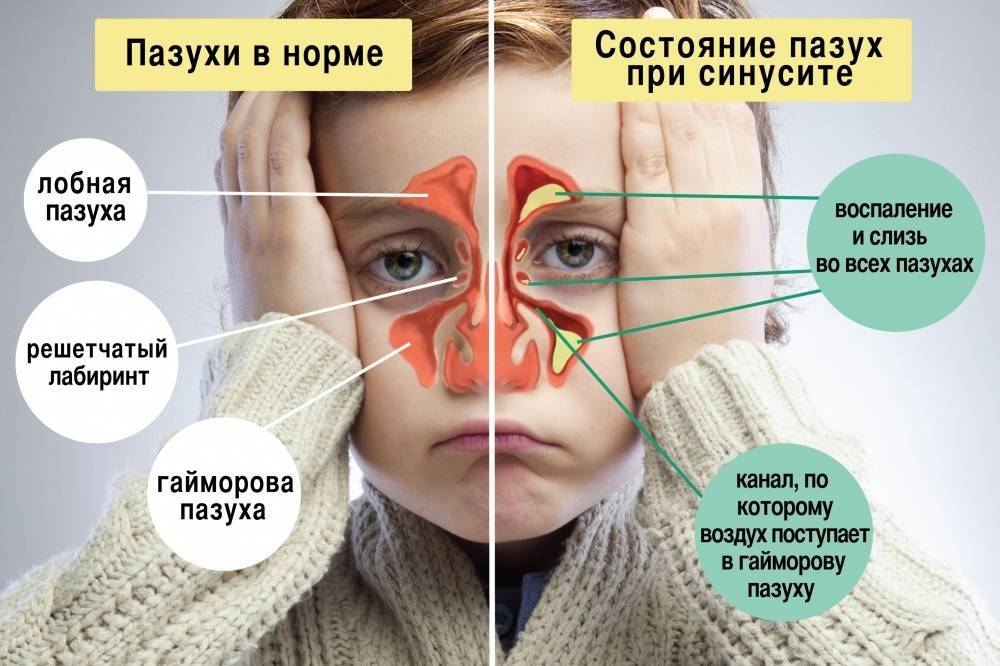
Симптомы гайморита у детей
Важно знать, подозревая гайморит у детей — симптомы недуга могут быть разными, некоторые из них не имеют яркого выражения. Возможно появление следующих симптомов:

- головная боль в области висков и лба,
- зубная боль, усиливающаяся при пережевывании,
- заложенность носа,
- повышение температуры,
- выделения из носа,
- отеки в области щеки (обеих щек) и покраснения,
- общее ухудшение состояния, изменение поведения,
- снижение или потеря обоняния,
- гнусавость (ребенок говорит «в нос»),
- озноб,
- першение и сухость в горле.
Проверить подозрения на гайморит можно, нажимая на переносицу, центр щеки или внутренний угол глаза. О появлении заболевания свидетельствует острая болевая реакция.
Записаться на прием к врачу вы можете по телефону
или с помощью системы онлайн-записи на сайте
Записаться к врачу
Как лечить гайморит у ребенка?
Радикальное лечение гайморита у детей рекомендуется при сильном застое гноя в пазухах. К таким методам относят пункцию гайморовых пазух. Для устранения воспаления применяют антибиотики и другие противовоспалительные препараты. В домашних условиях гайморит эффективно лечат промываниями носа при помощи маленькой спринцовки (используют содовые растворы, фурацилин, зеленый остывший чай, отвары трав с антисептическим действием и др.).

Действенным методом может оказаться закапывание в нос медицинских специальных препаратов, а также свекольного или морковного сока.
Устранить воспаление помогут своеобразные компрессы — пропитанные мазью прополиса или иным антисептическим составом ватные тампоны помещают в нос на 5–7 минут.
Профилактика гайморита у детей
В качестве действенных профилактических мер, способных предотвратить первичное возникновение и развитие гайморита, рекомендуется предотвращение и своевременное лечение заболеваний (инфекционных и простудных), а также укрепление иммунитета. При наличии врожденной или травматической патологии строения носа, решение о возможности хирургического исправления принимает врач с учетом возраста, биометрических параметров и прочих данных.
Важно знать, что гайморит может развиваться только у детей старше 5 лет. До достижения малышом указанного возраста заболевание не может появиться — гайморовы пазухи формируются после рождения постепенно, процесс занимает несколько лет
Предотвращение гайморита и своевременное лечение позволяют избежать серьезных патологий.
Симптомы Одонтогенного гайморита у детей:
Клиническое течение гайморитов у детей отличается разнообразием, связанным с возрастными и анатомо-физиологическими особенностями, этиологическими и патогенетическими факторами, некоторыми особенностями клинического течения заболеваний придаточных пазух носа.
У новорожденных, детей грудного и младшего дошкольного возраста для течения синуситов характерна выраженная общая симптоматика, в связи с чем диагностика затруднена. В воспаление вовлекаются нескольких придаточных пазух, часто отмечают орбитальные осложнения, а также воспаления верхней челюсти, протекающие по типу остеомиелита. В 30 % случаев процесс переходит в хроническую стадию. В этом возрасте причинами развития гайморита являются инфекционные и простудные заболевания, охлаждение, аллергия. Одонтогенные гаймориты не встречаются.
У детей старшего возраста наличие кариозного процесса и его осложнений приводят к острым и хроническим одонтогенным воспалительным процессам в кости, которые могут обусловливать развитие одонтогенных гайморитов. В воспалительный процесс вовлекается преимущественно верхнечелюстная, редко – другие пазухи.
Заболевание начинается с головной боли, повышения температуры, затруднения носового дыхания, появления слизисто-гнойного или гнойного выделяемого из соответствующей половины носа, отека мягких тканей щечной и подглазничной областей. Характерны чувство давления и напряжения в области пораженной пазухи, резкие боли, иррадиирующие по ходу ветвей тройничного нерва. Отмечаются болезненность при пальпации клыковой ямки и при перкуссии зубов, краснота и мацерация кожи верхней губы и области носовых отверстий.
Как возникает гайморит?
При попадании инфекционного агента в воздухоносные пути малыша возникает воспаление. Организм быстро реагирует на «вторжение» и увеличивает выработку слизи, появляются симптомы насморка. Скопившаяся слизь вызывает воспаление слизистой оболочки, выстилающей полость пазухи изнутри, и возникает катаральный гайморит. Вызвано это заболевание в большинстве случаев вирусами и появляется в первые дни болезни.
В случае если к процессу присоединяется бактериальная микрофлора, состояние ребёнка не улучшается. В пазухе скапливается гнойное содержимое, которое не может удаляться через узкий носовой канал. Возникает гнойный гайморит, который требует немедленных лечебных мероприятий.
При неправильном, нерациональном лечении болезнь приобретает хронический характер и тревожит ребёнка многократно
Поэтому важно вовремя и правильно справиться с серьёзным заболеванием, избежать осложнений
Лечение гайморита у детей
Все лечебные действия направлены:
- на снижение боли и давления;
- уменьшение воспаления;
- уничтожение возбудителя — бактерии или вируса;
- предупреждение формирования шрамов на слизистой.
При остром гайморите врач назначает курс антибиотиков в виде таблеток или уколов. Чтобы такая терапия дала результат, нелишним будет сделать тест на чувствительность к антибактериальным препаратам.
Медикаментозной терапией лечение гайморита не ограничивается: лор назначает физиопроцедуры, проводит промывание гайморовых пазух по методу «кукушки», что быстро облегчает состояние ребенка и ускоряет выздоровление. Врач также рекомендует обильное питье, ингаляции, промывание специальными растворами и т.д
Важно соблюдать все предписания врача, ведь «цена» недолеченного гайморита — здоровье ребенка
Лечение хронического гайморита гораздо сложнее и требует постоянного контроля со стороны врача. Если природа болезни бактериальная, продолжают курс антибиотиков, которые периодически меняют. Чтобы снять воспаление, назначают кортикостероидные назальные спреи.
Когда болезнь не отвечает на консервативное лечение, проводят эндоскопическую операцию: слизь удаляется через небольшие проколы. Оперативное вмешательство не гарантирует моментальное выздоровление, часто продолжают медикаментозное лечение. Операция при гайморите — крайняя мера, прибегать к ней стоит, только если все другие способы не работают или у ребенка есть полипы в носу.
Популярные вопросы
Как отличить гайморит от простуды?
Симптомы заболеваний схожи, но простудная инфекция обычно проходит за 5-10 дней. Если болезнь не утихает, возможно, это гайморит. Возможно, при затяжной стадии простуды, потребуются дополнительные исследования. Их вам назначит педиатр, отоларинголог и участковый или платный детский пульмонолог в СВАО Москвы, в нашей частной клинике.
Чем опасен гайморит?
Оставленный без лечения патологический процесс переходит на окружающие ткани, что грозит:
- воспалением зрительного нерва;
- менингитом;
- остеомиелитом (истончением костной ткани).
Как предупредить болезнь?
Профилактика гайморита ничем не отличается от профилактики вирусных и бактериальных инфекций:
- соблюдайте правила гигиены;
- не игнорируйте прививки;
- укрепляйте иммунитет;
- оградите ребенка от контакта с больными людьми;
- увлажняйте воздух и держите помещение чистым.
Гайморит — лечение антибиотиками
Бактериальный гайморит можно вылечить только антибиотиками. При бактериальной инфекции всего за пару дней эти препараты способны подавить размножение патогенной микрофлоры. Выбор антибиотика при диагнозе гайморит зависит от возбудителя и тяжести протекания болезни. Препарат пациенту подбирает отоларинголог. Для снятия отечности носовых пазух (наряду с назначенным антибиотиком) используют сосудосуживающие капли или спрей. В среднем, курс антибиотикотерапии длится около недели. Если не лечить бактериальный гайморит, могут возникать осложнения, например, воспаления слухового прохода.
Первые симптомы гайморита у подростков
 Учитывая то, что организм ребенка подросткового возраста очень чувствительно реагирует на все изменения, касающиеся его жизнедеятельности и тем более инфекционной инвазии, гайморит в таком случае имеет бурно проявляющуюся клиническую картину, наличие которой дает возможность врачу-отоларингологу сразу же заподозрить признаки гайморита у подростков 14 лет, а также старшей и младшей возрастных групп. Симптоматика недуга выглядит следующим образом:
Учитывая то, что организм ребенка подросткового возраста очень чувствительно реагирует на все изменения, касающиеся его жизнедеятельности и тем более инфекционной инвазии, гайморит в таком случае имеет бурно проявляющуюся клиническую картину, наличие которой дает возможность врачу-отоларингологу сразу же заподозрить признаки гайморита у подростков 14 лет, а также старшей и младшей возрастных групп. Симптоматика недуга выглядит следующим образом:
- ребенок постоянно жалуется на сильную головную боль, которая сосредотачивается в лобной доле со смещением ближе к переносице;
- присутствует заложенность носа, которая периодически меняется на обильное выделение слизи из носовых каналов (содержимое может быть густым и прозрачным, либо же иметь желтый, зеленоватый или серый оттенок с неприятным гнилостным запахом);
- температура тела повышается до 37-39 градусов по Цельсию и зависит от того, что именно стало причиной болезненного состояния тканей гайморовой пазухи;
- при визуальном осмотре обнаруживается, что переносица и крылья носа приобрели отечный внешний вид, они опухшие и болезненные во время пальпации;
- из глаз выделяются слезы, присутствует покраснение слизистой оболочки глазного яблока;
- полость носового канала имеет красный оттенок, она также отечна или же наоборот, слишком сухая (могут образовываться ранки и язвочки).
Кроме этого ребенок страдает от общего упадка сил, физической слабости, быстрой утомляемости. Могут снижаться показатели успеваемости в школе в связи с временным ухудшением памяти и потери трудоспособности.
Причины гайморита у детей
Гайморит у ребенка может появиться по разным причинам, в том числе:

- как осложнение воспалительных, вирусных, инфекционных заболеваний (ОРВИ, грипп, ОРЗ),
- вследствие аллергии, когда аллергический насморк принимает более тяжелую форму,
- как результат травмы (ушиба, перелома перегородки) ил врожденной патологии строения носовых пазух или перегородки, мешающей оттоку слизи,
- из-за слабых сосудов (вегето-сосудистая дистония),
- в результате распространения воспалительных процессов от других органов (стоматит, воспаление аденоидов и др.),
- вследствие снижения иммунитета,
- как результат наследственных заболеваний (муковисцидоз и др.).
Диагностика и лечение детского гайморита
Для опытного оториноларинголога диагностика синусита не составляет труда. После беседы с родителями на предмет выяснения жалоб больного и сбора анамнеза, доктор проводит непосредственный осмотр носовой полости. Самым информативным методом диагностики считается эндоскопическое исследование, которое помогает рассмотреть все отдалённые уголки полости носа. При необходимости проводится рентгенологическое исследование. Общий анализ крови указывает на наличие воспалительного процесса в организме, а мазок, взятый из носовой полости, позволяет определить характер возбудителя и его чувствительность к антибиотикам.
Схема лечения заболевания может включать:
- приём антибактериальных препаратов;
- сосудосуживающие капли;
- гормональные спреи для носа;
- растворы для промывания носа на основе морской воды;
- жаропонижающие препараты;
- промывания пазух способом «кукушка»;
- физиотерапевтические процедуры.
Как узнать, прошел ли гайморит?
Следить за ходом лечения должен врач. Если неприятные симптомы заболевания пациент больше не испытывает, врач делает контрольный осмотр. По его результатам принимается решение о завершении лечения. Подтвердить отсутствие воспаления в носовой полости позволяет рентгеновский снимок, риноскопия или компьютерная томография, результаты повторного общего анализа крови (по необходимости).
Нельзя самовольно прекращать лечение, даже если прошла заложенность носа, нормализовалась температура тела, спала отечность в области носовой полости. Недолеченный гайморит может перетекать в хроническую форму. Обращайтесь к врачу, чтобы убедиться в том, что гайморит прошел.