Несколько случайных отзывов
04.02.2016Анонимно
Огромное спасибо Рубанову С. Профессионал своего дела!
16.08.2016Юлия
Огромное спасибо администратору Валентине за неравнодушие, помощь в срочной записи; доктору Цаллаевой Диане за срочный прием, отличную работу и улыбку моей дочери!
02.09.2015Кожин Виталик, Мурманск
Спасибо огромное врачу Семеновой М.В.! Самый лучший доктор на свете! Спасибо!
27.01.2021Софья
Хочу поблагодарить врача Рубанова Сергея Сергеевича и анастазиолога Шарова Александра Викторовича! Спасибо вам огромное за проделанную работу!
Ребёнку 3 года 11 месяцев, множество кариесов и пульпитов, которые к сожалению начали преследовать нас с 8 месяцев( от наркоза отошёл быстро, сразу же поехали выбирать игрушки, на следующий день даже и не вспомнил ничего)
А самое главное ребёнок с радостью ждёт следующего посещения стаматолога)!!! Надеюсь теперь только к Вам на проф осмотр и чистки будем ходить)
Всем очень советую проводить лечение именно у них! Еще раз за все огромное спасибо!
Смотреть все
Оставить отзыв
Причины
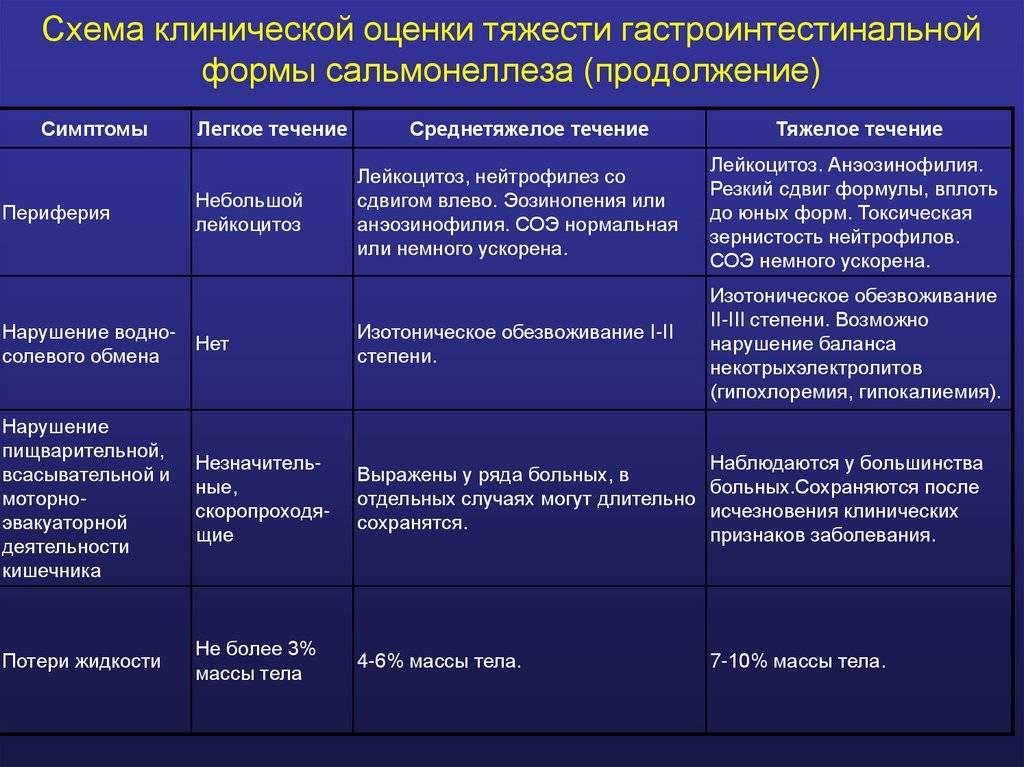
Понос со слизью – это симптом, появление которого указывает на поражение пищеварительной системы. Избыточное отделение слизи характерно для заболеваний толстого кишечника – колитов. Это связано с тем, что в стенке толстой кишки гораздо больше бокаловидных клеток, которые отвечают за выработку слизистого секрета1.
Причины возникновения поноса со слизью у ребенка можно разделить на инфекционные и неинфекционные2.
Инфекционные причины
Кишечные инфекции длятся 1-3 недели2. К инфекционным факторам относятся вирусы, бактерии и патологические грибки, которые поражают слизистую кишечника и вызывают понос2. Также нередко стул со слизью — это проявление активной деятельности паразитов в кишечнике2. Помимо механического травмирования кишечной стенки, глисты могут оказывать токсическое действие на организм веществами, которые они выделяют. Паразиты способны провоцировать аллергию и поддерживать постоянное воспаление в органах ЖКТ9.
В зависимости от механизма развития выделяют следующие виды диареи:
- Секреторную. В основе диареи секреторного происхождения лежит энтерит – поражение стенки тонкой кишки, в первую очередь вирусного происхождения. При такой патологии кал становится жидким, водянистым14.
- Инвазивную диарею. Инвазивная связана с поражением толстого кишечника патогенными бактериями – например, сальмонеллами, шигеллами или эшерихиями. Они проникают в стенку кишечника и вызывают активное воспаление – колит, который проявляется появлением поноса со слизью14
Именно толстый кишечник в норме обеспечивает формирование каловых масс, поэтому нарушение его функции приводит к появлению жидкого стула с обильным содержанием слизи1.
Неинфекционные причины
Неинфекционные диареи длятся более 3 месяцев и становятся хроническими2.
Слизистый понос у ребенка нередко возникает в результате аллергической реакции2,11. У детей раннего возраста главные пищевые аллергены – это белки коровьего и козьего молока. Перечень аллергенов расширяется по мере введения новых блюд, у школьников и подростков уже нередко наблюдается аллергия на яйца и глютеносодержащие продукты10. Спровоцировать появление пищевой аллергии может несбалансированное питание, частые или, наоборот, слишком редкие приемы пищи11.
Жидкий, необильный кал с примесью слизи и крови наблюдается в следующих случаях2:
- Язвенный колит — заболевание, при котором происходит активное поражение слизистого и подслизистого слоя толстого кишечника с формированием язв. В его основе лежит нарушение иммунного ответа организма, которое приводит к возникновению хронического воспаления16.
- Болезнь Крона — это патология с длительным течением, протекающая с обострениями. В отличие от язвенного колита, при данном заболевании могут поражаться все отделы пищеварительной системы. У детей и подростков заболевание начинается с толстого кишечника. При этом хроническое воспаление затрагивает все слои стенки кишечника16,17.
- Ювенильный полипоз — образование множественных полипов в тонкой и толстой кишке, в которых активно работают эпителиальные железы, вырабатывающие слизь5.
Синдром раздраженного кишечника
Еще одна причина диареи у детей и подростков — синдром раздраженного кишечника. Он развивается из-за функционального нарушения функции пищеварительной системы. При этом ребенка обычно наблюдается слизистый понос с частичками непереваренной пищи1.
В большинстве случаев симптомы появляются утром, сразу после завтрака – например, на пути в школу. Такое явление получило название «синдрома утреннего натиска». При этом у подростка сначала отходит оформленный стул, затем каловые массы становятся кашицеобразными либо выделяется жидкий кал. После опорожнения кишечника ребенок чувствует себя хорошо и, как правило, в течение дня понос не повторяется1.
Антибиотик-ассоциированная диарея у детей
Отдельно принято выделять антибиотик-ассоциированную диарею – нарушение стула, возникающее на фоне приема противомикробных препаратов или спустя несколько месяцев после курса лечения2. На фоне использования препаратов нарушается состав микрофлоры кишечника – развивается дисбактериоз. На его фоне активно размножаются клостридии, и развивается псевдомембранозный колит. Из-за этого у ребенка появляется мучительная многократная диарея с выделением слизи или крови6,15.
На что обращает внимание врач при осмотре ребенка?
Как и в случае с любым ребенком, которого обследует врач, первое, что необходимо определить, это насколько тяжелое состояние у ребенка
Чтобы определить это, врачи смотрят на ряд факторов, включая общий вид ребенка, жизненно важные показатели, такие как частота сердечных сокращений, частота дыхания, температура, а также принимают во внимание всю информацию, которую им сообщили родители
Затем врач исследует животик. Просто положив руку на живот, врач может получить много полезной информации. Если животик мягкий при надавливании и не сильно болит, то серьезная причина для боли гораздо менее вероятна. Если же при давлении на живот ребенка, и он испытывает сильный дискомфорт, следует без промедления задуматься о госпитализации. К сожалению, дети плохо умеют локализовать боль. Так боль, вызванная причиной вне брюшной полости (например, базальная пневмония, перекрут яичка), также может проявляться в виде боли в животе. И наоборот, внутрибрюшные проблемы могут приводить к болям в другом месте (например, проблемы с почками могут проявляться в виде боли в яичках, а субдиафрагмальные проблемы могут вызывать боль в плече).
Часто проводятся простые исследования, такие как проверка мочи ребенка на наличие инфекции или определение уровня сахара в крови. Собрав всю информацию, врач попытается выяснить причину боли в животе ребенка
У нездорового ребенка важно найти причину, но часто у здорового ребенка такую причину найти не удается
Симптомы и признаки ОРЗ у детей
Симптоматика различается, в зависимости от локализации воспалительного процесса:
В связи с особенностью анатомии дыхательных путей (у детей они более узкие) и высокой предрасположенностью слизистых оболочек к отечности, часто появляются симптомы нарушения проходимости, заложенность.
Сколько дней у детей держится температура при ОРЗ?
Повышение температуры тела – это признак инфекционного процесса в организме и реакции на воспаление. Это защитная функция – так организм борется с инфекцией. При повышенной температуре стимулируются иммунные реакции.
То, сколько дней у ребенка при ОРЗ будет держаться температура, зависит от правильности лечения и общего состояния здоровья. Вместе с ней обычно появляются мышечные боли, общая слабость, головная боль, болезненность глазных яблок, редко – рвота и обмороки.
Температура до 37° с небольшим может наблюдаться у ребенка и после ОРЗ. Поводов для беспокойства в этом случае нет, если сохраняется хорошее самочувствие, в норме анализы крови, мочи и кала, а врачебный осмотр не выявил патологии.
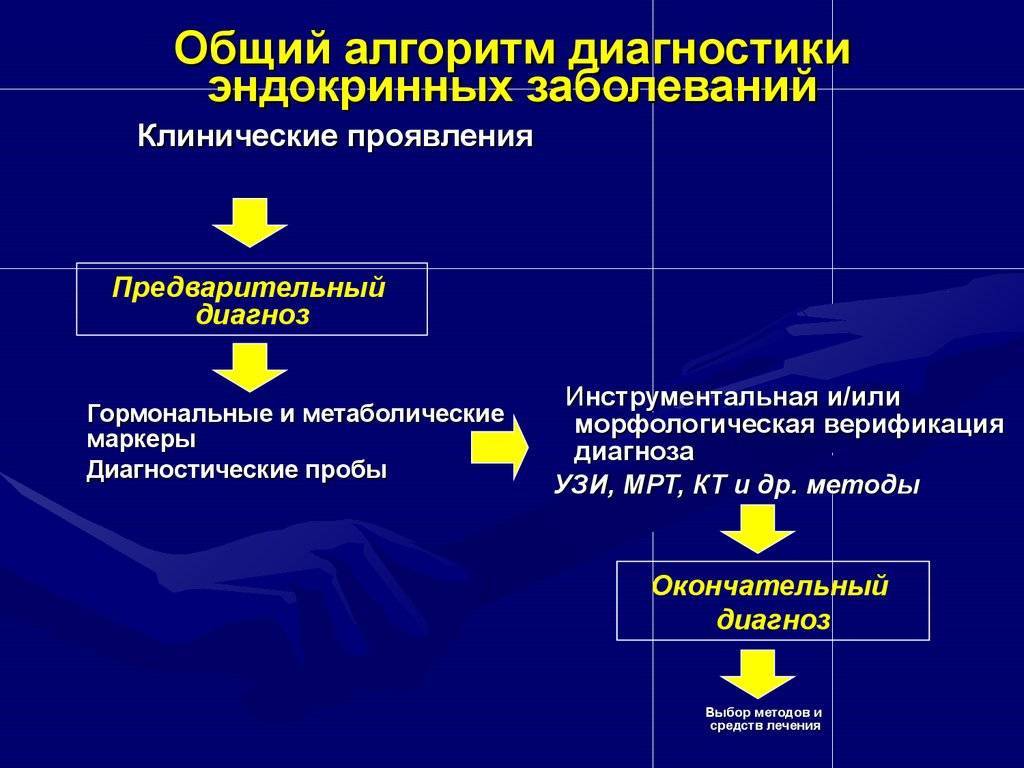
Диагностика
Диагноз ставят на основе дифференциальной диагностики, осмотра педиатром, лабораторных анализов
Принимаются во внимание клинико-эпидемиологические данные. Обследование включает: общий анализ мочи, клинический анализ крови, иммунофлюоресценцию (для выявления специфических антигенов в носу и ротоглотке), при необходимости – коагулограмму, биохимию крови, рентгенографию, УЗИ, БАК-посев из ротоглотки, мочи, крови, ликвора
Особенности болей в животе у детей
Разобраться с тем, что в действительности происходит с грудничком без участия врача невозможно. Поэтому медики призывают родителей внимательно следить за состоянием малышей. Ведь любое изменение в их поведении может свидетельствовать об ухудшении самочувствия. О болях в животе говорят следующие симптомы:
- отказ от еды;
- плач в течение длительного времени;
- беспокойство;
- вздутый животик;
- задержка стула.
Малыши первого года жизни при болях в животе сучат ножками, то есть совершают беспорядочные и частые движения. У таких деток дискомфорт обычно связан с погрешностями в питании. Несовершенная пищеварительная система порой реагирует очень выражено на любое изменение в рационе, а боли в животе – частый спутник гастрономических перемен.
Дети постарше тоже страдают рецидивирующими болями. Примерно 10 процентам школьников подобная симптоматика осложняет жизнь. Но в таком возрасте проблема обычно связана с органическими причинами. Широко распространено мнение, что она основана на психогенном факторе, хотя этому еще мало доказательств.
Типичное место локализации – область около пупка. Но все чаще стали регистрироваться так называемые “комплексы симптомов”. Они формируются в результате нарушения моторики нервной проводимости кишечника. Насчитывается всего три таких комплекса:
- синдром раздраженной кишки;
- мигрень с абдоминальным синдромом;
- диспепсия (неязвенная).
Поводом для экстренного обращения за медицинской помощью считается клиника острого живота.
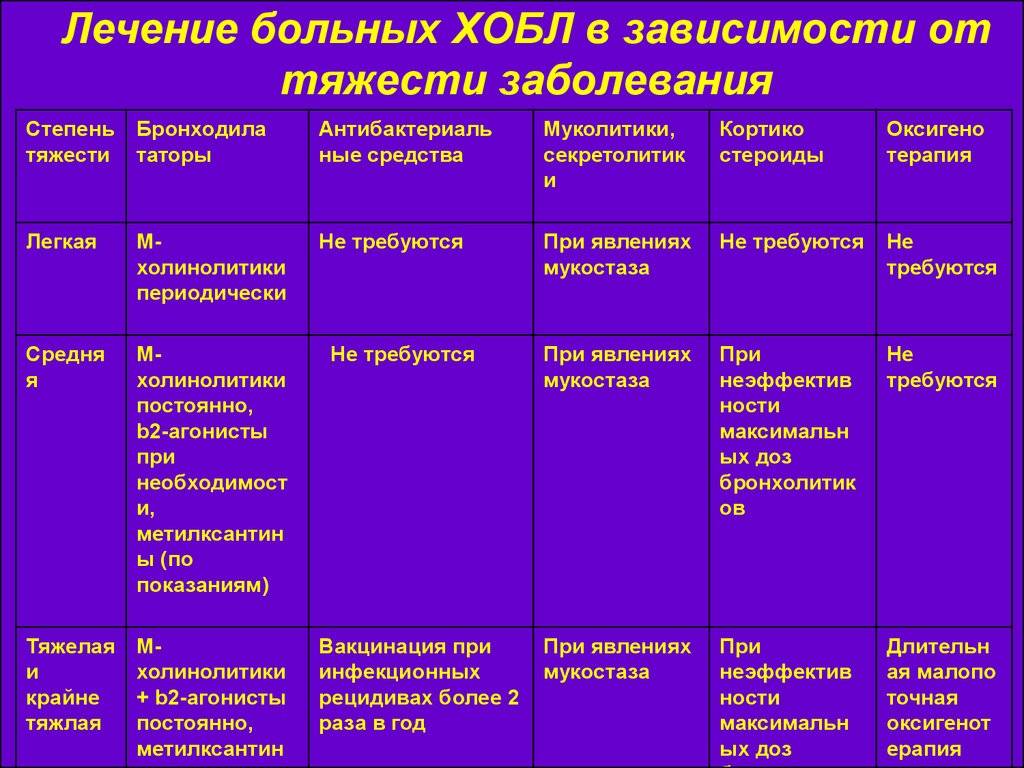
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин – очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
В нашей клинике проводится комплексное обследование и лечение подагры, ревматизма, ревматоидного артрита, полимиозита, остеопороза, артроза, остеоартроза, системной красной волчанки и других ревматологических заболеваний.
Мы знаем, как быстро убрать суставную боль, облегчить ваше состояние и добиться стойкой ремиссии заболевания!
Материал подготовлен при участии специалиста:
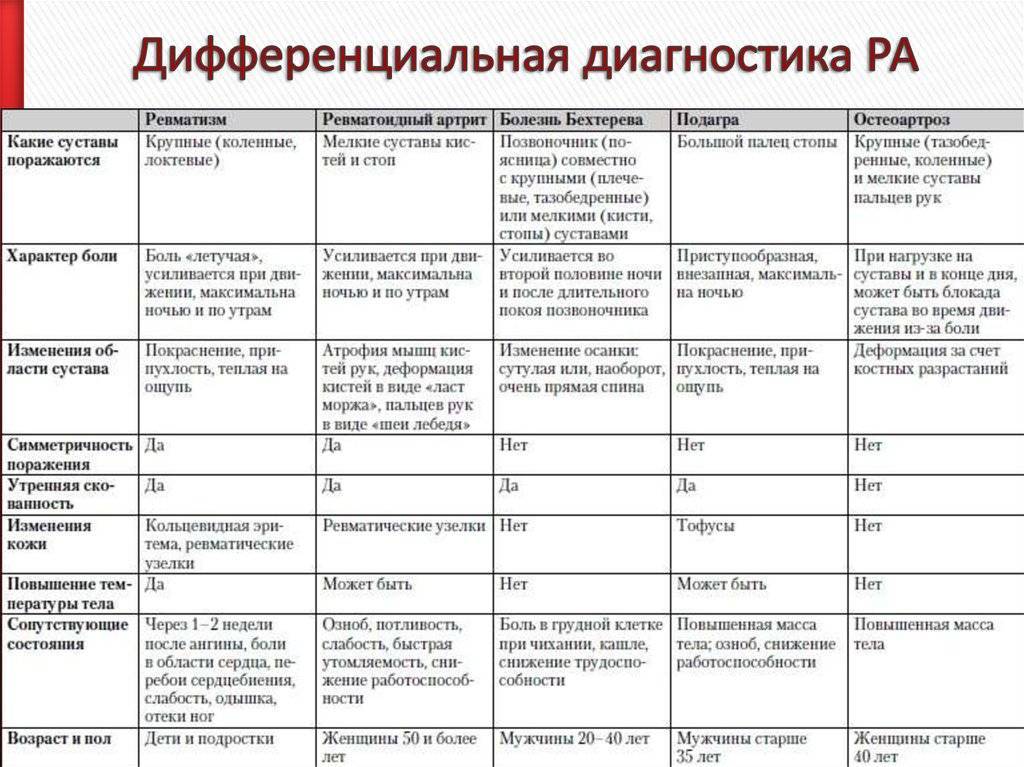
Отличия от других заболеваний ЖКТ
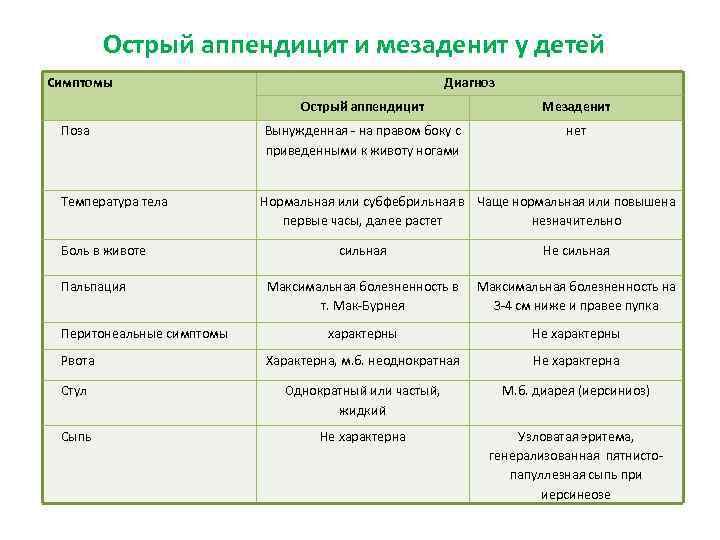
Существуют специфические симптомы мезентериальной лимфаденопатии у детей, которые помогут заподозрить проблемы с лимфатическими узлами в области брюшной полости:
| Название | Описание |
| Симптом Мак-Фаддена | Пациент жалуется на сильный болевой синдром с левой стороны брюшной полости по краю прямой мышцы. Область ниже пупка на 2-4 см. |
| Симптом Штернберга | Появляются сильные болезненные ощущения в ходе прощупывания линии от нижнего правого участка живота до левого подреберья. |
| Симптом Кляйна | Болевой синдром перемещается, когда пациента поворачивается со спины на левый бок. |
Подтвердить предварительно установленный диагноз поможет лабораторная диагностика. Учитывая готовые результаты, врач педиатр подбирает максимально эффективную схему терапии.
Диагностика метастатического поражения лимфоузлов
При обнаружении злокачественных опухолей обязательно проводится исследование регионарных и отдаленных лимфатических узлов. С этой целью применяются инструментальные и лабораторные методы:
- Ультразвуковое исследование.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Контрастная лимфоангиография.
- Эндоскопические методы исследования — с помощью специальной оптической техники производится осмотр внутренних полостей и органов.
Многие пациенты спрашивают: «susp mts – что это?». Данный медицинский термин расшифровывается довольно просто. Оба слова в нем – это сокращения: susp от латинского suspitio – подозрение на что либо, mts – от metastases. Таким образом, это подозрение на метастазы, например, в лимфатических узлах. Таким образом, когда врач произносит термин susp mts, это означает, что ситуация неясная. А для того чтобы точно установить, имеются ли метастатические очаги, нужно провести обследование.
Одним из самых перспективных методов обнаружения метастазов является ПЭТ-КТ. В основе метода лежит внутривенное введение короткоживущих изотопов, которые сильнее всего накапливаются в зонах активного метаболизма, коими являются злокачественные новообразования. Таким способом можно диагностировать даже микрометастазы размером всего несколько миллиметров, которые невозможно детектировать другими методами исследования. ПЭТ позволяет обнаруживать опухолевые очаги даже в труднодоступных для других методах диагностики местах, например, метастазы в забрюшинные лимфоузлы, в лимфоузлы брюшной полости.

Показывает ли КТ метастазы в лимфоузлах? Да, опухолевые очаги могут быть видны на снимках. Но их не всегда удается отличить от неизмененной нормальной ткани. Всё же для достоверного подтверждения метастатического процесса в лимфоузлах золотым стандартом является ПЭТ-КТ.
После обнаружения подозрительных лимфоузлов, их пунктируют или проводят биопсию. Полученный материал отправляют в лабораторию на гистологическое или цитологическое исследование. Только после лабораторного подтверждения можно достоверно говорить о наличии метастазов.
Другие статьи
Мусаев Мурад Муртазалиевич
амбулаторное лечение, венеролог, дерматолог, мезотерапия, стационарное лечение, удаление доброкачественных новообразований кожи
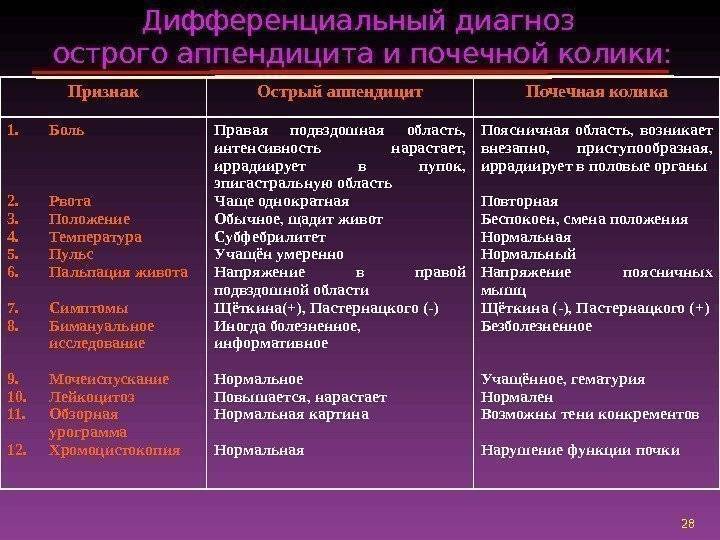
Псориаз – не приговор
В настоящее время проблема псориаза значительно распространилась по сравнению с предыдущим десятилетием.
9 января 2023
Эльдарханова Паху Мутаевна
М-эхо, функциональная диагностика, энмг, ээг
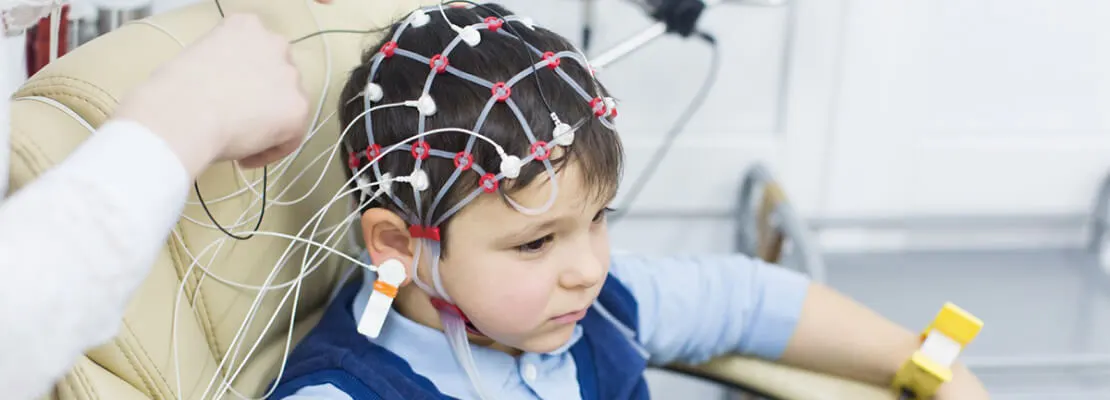
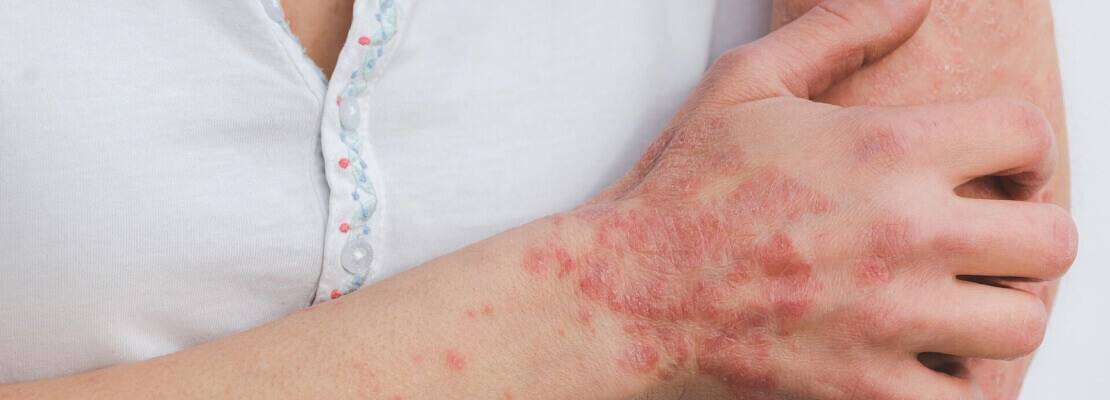
ЭЭГ в Махачкале
Электроэнцефалография (ЭЭГ) — это метод регистрации электрической активности, который необходим для оценки состояния головного …
19 декабря 2022
Ханвердиев Рустам Абдулмажидович
детский хирург, обрезание, хирург

Младенческая гемангиома: диагностика и лечение
Младенческая гемангиома является врождённым пороком развития капилляров у ребёнка, которое классифицируется как доброкачественн…
7 декабря 2022
Гаджикулиев Нури Бабаевич
обрезание, уролог, хирург

Водянка оболочек яичек у детей: что это такое, как проявляется и как лечится?
Водянка оболочек яичка (гидроцеле) — это доброкачественный процесс, при котором в полости мошонки скапливается серозная жидкост…
25 ноября 2022
Диагностика
Диагностическое обследование ведут от простого к сложному, узконаправленному.
Назначает его врач, а родители должны помочь специалисту выявить основные моменты в развитии заболевания ребенка, чтобы врач мог предположить верный диагноз.
Сбор анамнеза. Физикальное обследование
Анамнез представляет собой сбор врачом сведений об истории развития болезни у родителей и самого ребенка, если позволяет его состояние и возраст: время начала, симптомы, что предшествовало заболеванию (контакты с инфекцией, наличие прививок, в том числе от туберкулеза, что ребенок употреблял в пищу, был ли на отдыхе в странах с эндемичными инфекциями, чем в последнее время болели ближайшие родственники).
При физикальном обследовании измеряют температуру тела малыша, изучают состояние кожи (цвет, влажность, локальные изменения температуры на поверхности тела), ротоглотки. Прощупывают живот, определяя участки болезненности и характер болей. Пальпируют доступные лимфоузлы, выявляя их консистенцию, подвижность, болезненность, увеличение размеров.
Лабораторные данные
При диагностике мезаденита у детей проводят анализы крови:
- клинический – на качественный и количественный состав клеток крови, по числу и виду иммунных клеток (лейкоцитов) можно понять, вирусная или бактериальная инфекция у ребенка;
- биохимический – на химический состав крови, в том числе, наличие воспалительных белков.
Общий анализ мочи помогает установить воспаление в органах мочевой системы, которое, возможно, будет определено как причина мезаденита.
Анализ кала на скрытую кровь нужен для диагностики непроходимости кишечника, язвенных поражений, чтобы отличить их от воспаления лимфоузлов брюшины.
При подозрении на туберкулез необходимы пробы Манту, диаскин-тест.
Инструментальные методы
При предположительном диагнозе мезаденита у детей используют ультразвуковое исследование органов брюшной полости, выявляя лимфоузлы больших размеров, повышенной эхогенности.
КТ, МРТ позволяют увидеть структуру измененных лимфоузлов.
При тяжелом состоянии с неясной причиной проводят диагностическую лапароскопию – осмотр структур брюшной полости посредством оптических инструментов, вводимых под наркозом через малые отверстия в передней стенке живота. При подозрении на гнойный процесс идут на лапаротомию – хирургическое вскрытие полости живота с ее полной ревизией. В процессе двух последних исследований можно удалить воспаленные лимфоузлы, а также аппендикс. Удаленные ткани направляют на гистологическое и микробиологическое исследование, чтобы установить, какой возбудитель вызвал заболевание.
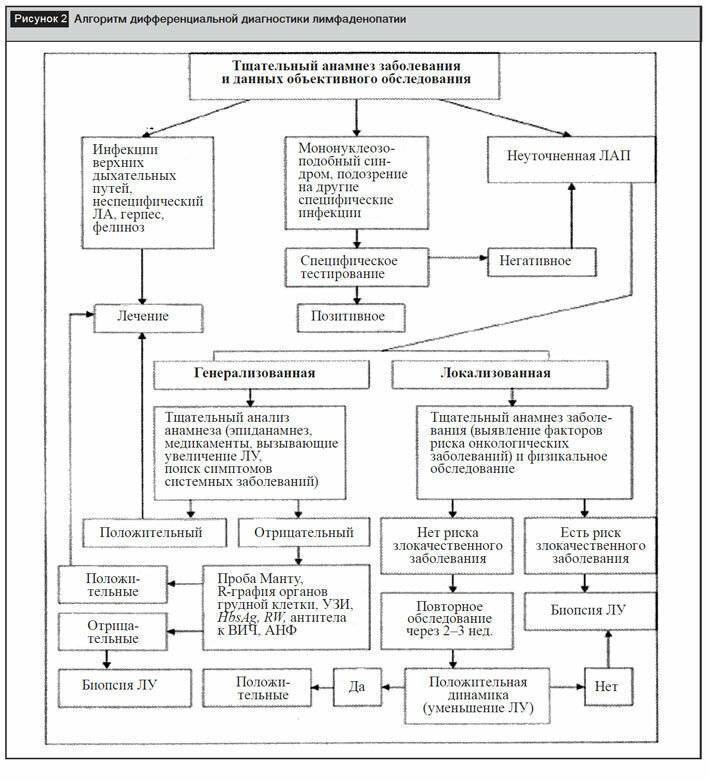
Дифференциальная диагностика
В первую очередь дифференцируют мезаденит от аппендицита. Это самые частые причины болей в животе у детей, требующие, как правило, неотложного вмешательства врача. При аппендиците выражены перитонеальные симптомы (раздражение брюшины):
- Краснобаева – напряжение прямых мышц живота;
- Винтера – передняя стенка живота не участвует в дыхании;
- Маккензи – повышенная чувствительность передней брюшной стенки к прикосновениям;
- Ситковского – усиление боли в положении ребенка на правом боку;
- Менделя – боль при постукивании справа в подвздошной зоне при возможном аппендиците; боль при легком постукивании кончиками пальцев по животу в проекции прямых мышц; боль при постукивании в эпигастрии (над пупком, под грудиной) характерна для язв желудка и 12-перстной кишки;
- Щеткина-Блюмберга – появление, усиление боли при резком отнятии руки врача сразу после нажатия на живот характерно для перитонита.
В отличие от этого, ноющие, жгучие боли при мезадените бывают обычно у пупка, сильнее при нагрузках, обостряются после очередных инфекций, симптомы раздражения брюшины почти не встречаются.
Симптом Маделунга (разница температуры в подмышке и ректально более 1°С) также характерна для гнойного перитонита.
Температура тела выше при мезадените, чем при аппендиците.
При воспалении лимфоузлов брыжейки, в отличие от других гнойных поражений органов живота, в крови редко обнаруживают воспалительные сдвиги, встречается лимфоцитоз, моноцитоз.
При дальнейшем развитии мезентерита боли остаются, при аппендиците ухудшение состояния может сопровождаться парадоксальным стиханием болей.
От язвенных поражений желудка и кишечника отличить воспаление лимфоузлов брыжейки поможет эндоскопия, МРТ.
Колики, связанные с погрешностью в еде, дифференцировать от мезаденита у детей проще всего. Боли по ходу кишки, метеоризм (вздутие живота), отсутствие повышенной температуры позволяет исключить при этом серьезную патологию.
Диагностика заболеваний
У ребенка сильно болит живот под пупком чаще всего при заболеваниях кишечника. Как правило, специфических симптомов, которые бы смогли точно указать на причину патологии, не возникает. Часто боль в животе сопровождается тошнотой, нарушением стула, рвотой. Повышение температуры указывает на инфекционное заболевание.
Слизь и кровь в кале появляется при воспалительном процессе в кишечнике. Цвет каловых масс изменяется на темный при внутреннем кровотечении, на светлый при заболеваниях печени. Данные проявления могут возникнуть при многих заболеваниях, поэтому диагноз ставится после проведения анализов и аппаратного исследования.
Чтобы не допустить развития хронических патологий, родители не должны самостоятельно проводить симптоматическую терапию.
Лечить необходимо заболевание, которое вызывает появление симптомов. Так, если у ребенка есть лактазная недостаточность, то бессмысленно каждый раз после употребления молока давать ему средства для улучшения пищеварения и нормализации стула, а необходимо исключить молочные продукты.
Определить, что именно провоцирует появление боли в самом центре или внизу живота можно только с помощью диагностических исследований
Родители же могут помочь установить причину боли, рассказав когда у ребенка появляется дискомфорт (ночью, до или после еды, при эмоциональных потрясениях), как долго он продолжается, есть ли другие симптомы (нарушения стула, вялость, потеря аппетита).
Прежде всего, потребуется сдать анализы крови, мочи, кала. Причем для определения заболевания кишечника наиболее информативным будет анализ кала. Он покажет отклонения от нормы, что позволит сузить круг возможных патологий. Даже цвет, консистенция и запах может о многом рассказать.
Так, светлый кал указывает на проблему с печенью, поджелудочной железой, желчными протоками, черный говорит о кровотечении в верхних отделах ЖКТ, красный появляется, если выделяется кровь из толстого кишечника. Анализ также показывает яйца глистов, кровь (в том числе и скрытую), гной, слизь, жир, остатки непереваренной пищи, билирубин, белок, крахмал, аммиак.
Для диагностики кишечных заболеваний также применяется ультразвуковое исследование, которое даст представление о расположении петель кишок, толщине их стенок, структуре ткани, состоянии лимфоузлов, покажет, есть ли патологическая жидкость или новообразования, язвы, рубцы.
Осмотр кишечника с помощью фиброгастроскопа поможет увидеть состояние слизистой, а также во время исследования можно взять ткань на анализ. Процедура не болезненная, но неприятная. Она длится около получаса.