Источники
- Урогенитальный кандидоз. Клинические рекомендации. Москва, 2016. — 22 с
- Евсеев А. А. Современные принципы диагностики и лечения вагинального кандидоза // Вестн. репр.. 2009. №2.
- Bisschop M.P. et al. Co-treatment of the male partner in vaginal candidosis: a doble-blind randomized control study. British Jornal of Obstetrics and Gynaecology 1986, 93 (1): 79-81.
- Ford I.W. et al. The value of treating the sexual partners of women with recurrent vaginal candidiasis with ketoconazole// Genitourin-Med.1992; 68 (3):174-176.
- Sherrard J., Donders G., White D. European (IUSTI/WHO) Guideline on the Management of Vaginal Discharge // Int. J. STD AIDS. – 2011. – N 22. – P. 421–429.
Обязательно посетите врача-гинеколога
Имейте в виду, что женский организм во время беременности очень уязвим для болезней и вирусов, поэтому обязательно посетите врача, если обнаружили у себя хотя бы некоторые из этих признаков беременности на ранних сроках. Обязательно сдайте необходимые анализы или пройдите полноценное обследование у врача, а также пройдите процедуру УЗИ. Именно УЗИ покажет вам – хорошо ли протекает ваша беременность, нет ли осложнений. Всегда присутствует печальная вероятность того, что беременность может оказаться внематочной (симптомы при этом такие же, как и при нормальной беременности). Развивается плод очень быстро, поэтому внематочная беременность очень опасна для организма женщины.
Желательно провести исследование на ранних сроках – при задержке 2-3 недели, не больше. Особенно это касается тех женщин, которые давно планировали беременность и очень ждут этого события. Ведь гинеколог не только скажет вам беременны ли вы, но и назовет вам точный срок беременности, на котором вы сейчас находитесь. На основании полученных анализов – доктор пропишет вам необходимые витамины и укрепляющие организм лекарственные препараты.
Лучше всего грамотно начинать процесс планирования беременности как минимум за год до самого момента оплодотворения. Вы и ваш супруг должны будете пройти полное обследование у врачей – для того, чтобы понять нет ли у вас обоих каких-либо болезней. Тех, которые могут помешать наступлению беременности, а также тех, которые могут передаться ребенку от вас по наследству. После беременности – вас свяжет общая ответственность за нового маленького человека, поэтому вы должны отнестись к подготовке к этому со всей необходимой серьезностью. Именно в таком случае уже первые признаки беременности на ранних сроках – станут для вас долгожданной общей радостью, предзнаменованием счастливых перемен в вашей общей совместной жизни.
При планировании беременности обязательно следуйте этим рекомендациям:
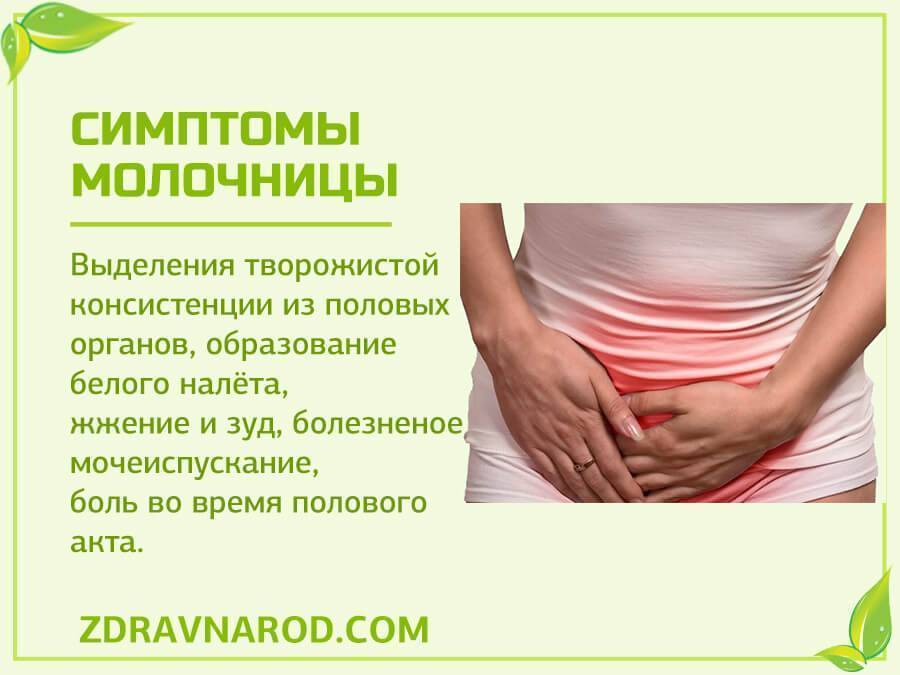
Симптомы молочницы
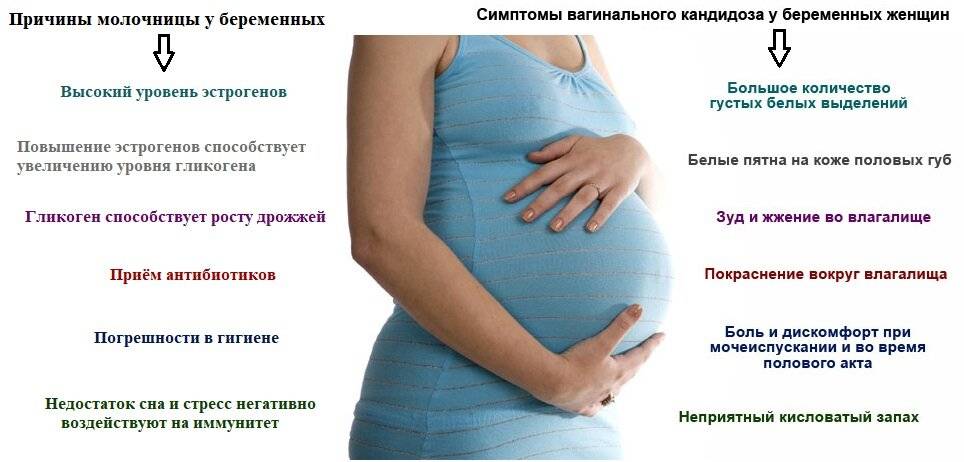
Кандидоз чаще всего проявляется у женщин и имеет ряд ярких признаков, которые, зачастую, позволяют установить предварительный диагноз и начать необходимое лечение еще до получения результатов лабораторных исследований.
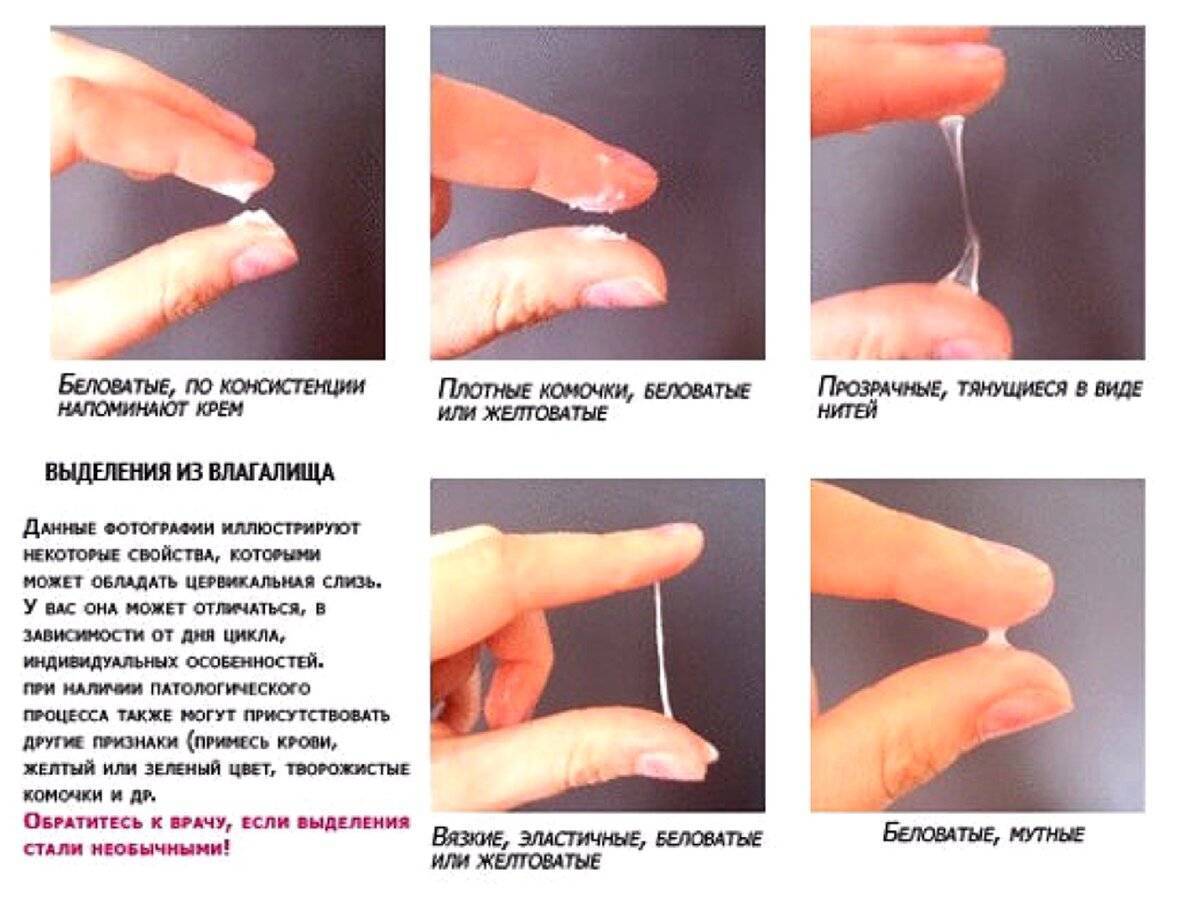
Основные симптомы молочницы у женщин (рис. 1):
- Гиперемия (покраснение) и отечность слизистой оболочки влагалища, высыпания в виде небольших пузырьков.
- Дискомфорт и зуд в области промежности. Иногда зуд настолько интенсивен, что приводит к нарушениям сна и неврозам.
- Боль режущего или жгучего характера в области половых органов, которая усиливается при мочеиспускании и половых актах.
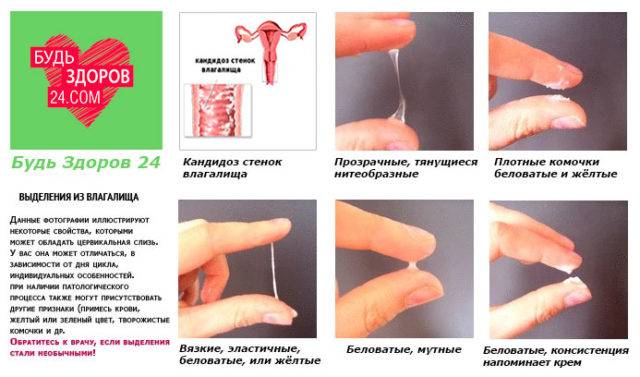
- Появление густых беловатых выделений из влагалища, похожих по консистенции на творожную массу. Реже встречаются сливкообразные, водянистые варианты выделений. Часто бели при молочнице обладают кисловатым запахом.
При рецидивирующем течении заболевания может происходить вторичное распространение воспалительного процесса на кожу в области анального отверстия, а также на внутреннюю поверхность бедер.
Еще одна характерная особенность молочницы — резкое обострение симптомов за 5-7 дней до начала менструаций и снижение выраженности после их окончания.
Отметим, что кандидоз может поражать и другие участки тела, например — ротовую полость, кожные складки. Однако чаще всего болезнь затрагивает мочеполовую систему. У мужчин также встречается молочница половых органов. В таких случаях лечением занимается врач-уролог.
Кто в группе риска?
Согласно статистическим данным, молочница чаще всего встречается у женщин в возрасте от 21 до 40 лет. Также в группу риска входят:
- Беременные и женщины, длительное время принимающие оральные контрацептивы с целью предотвращения беременности или гормональной терапии.
- Лица с эндокринологическими заболеваниями: неконтролируемым сахарным диабетом, гипо- или гипертиреозом и др.
- Люди с заболеваниями, при которых требуется использование антибиотиков или глюкокортикостероидов на протяжении длительного промежутка времени.
- ВИЧ-инфицированные.
- Люди, ведущие беспорядочную половую жизнь и часто меняющие половых партнеров.
- Лица, предпочитающие использование синтетического нижнего белья, а также страдающие гипергидрозом (повышенной потливостью).
Тантум® Верде при лечении кандидоза полости рта
Тантум Верде обладает противовоспалительным, антибактериальным, противогрибковым и обезболивающим действием. Комплексное действие раствора позволяет сократить количество применяемых средств.
Кандидоз часто поражает одновременно слизистую рта (стоматит) и губы (хейлит), поэтому только комплексное лечение препаратами многопрофильного действия даст долговременный результат.
Тантум Верде имеет доказанную противогрибковую эффективность и имеет различные формы применения: раствор, спрей, таблетки. Форма спрея и таблеток удобна для обработки полости рта вне дома.
Спрей Тантум Верде
подробнее
Раствор Тантум Верде
подробнее
Таблетки Тантум Верде
подробнее
При некоторых формах кандидоза можно обойтись только местным применением противогрибковых препаратов, но при распространении кандидоза на другие органы требуется применение противогрибковых препаратов внутрь.
Не забывайте, что неправильная дозировка препаратов может оказывать и токсичное действие. Поэтому перед применением стоит обратиться к врачу.
При грамотном лечении симптомы кандидоза проходят через 12-15 дней. В случае хронического течения заболевания необходим более длительный курс лечения, часто требуется несколько курсов. В тяжелых случаях лечение может длиться 1-3 месяца (от 2 до 6 курсов).
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(2)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(2)
- Инфекционные болезни(0)
- Кардиология(2)
- Кожные болезни(3)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
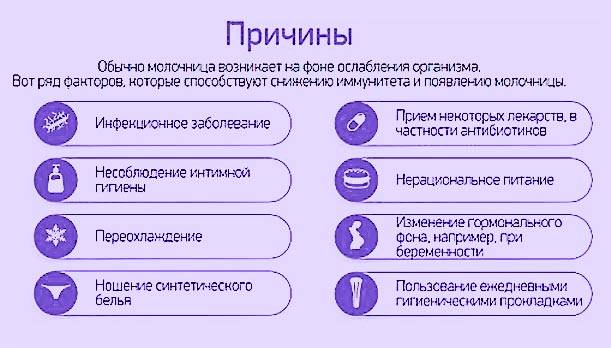
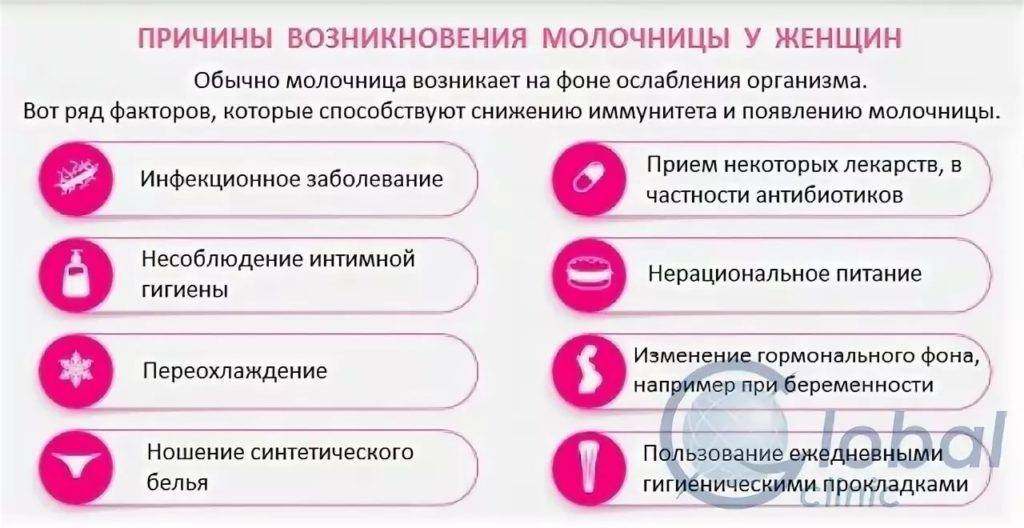
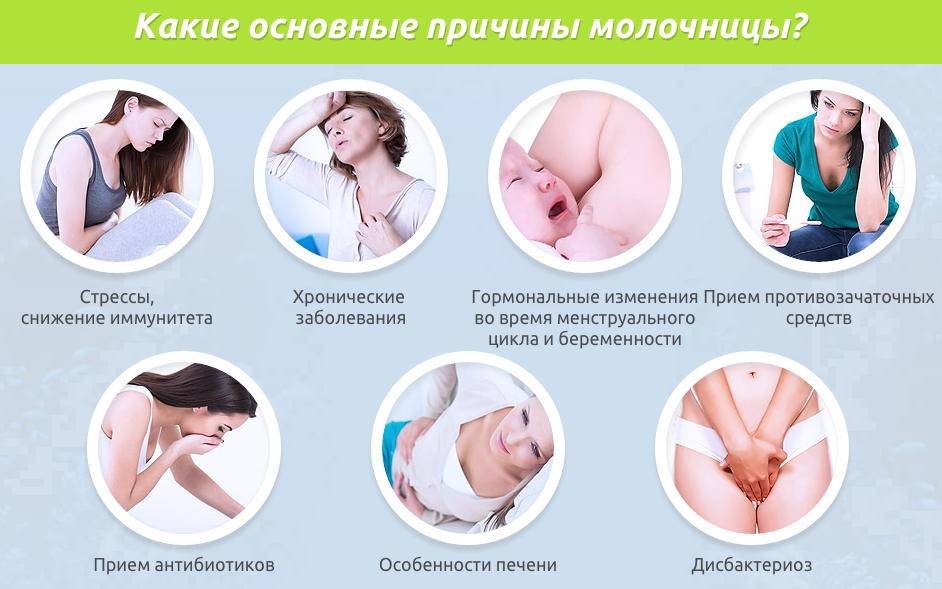
Причины развития молочницы
Это заболевание вызывают дрожжеподобные грибки рода кандида. В норме некоторое количество кандид обнаруживается на слизистых оболочках, коже и в кишечнике совершенно здоровых людей. Если женщина здорова, иммунная и эндокринная система функционируют нормально, грибки в силу своей малочисленности ничем не выдают своего присутствия. Чрезмерное размножение кандид сдерживается лактобактериями и другими микроорганизмами нормальной микрофлоры. Спровоцировать изменение состава микрофлоры могут:
- Физиологические, патологические или иные изменения гормонального фона,
- Иммунодефицитные состояния разного происхождения,
- Хроническое переутомление, сильный или хронический стресс,
- Тяжелые инфекционные заболевания,
- Длительная антибиотикотерапия или самолечение антибиотиками,
- Физические и психоэмоциональные перегрузки,
- Нарушение обмена углеводов,
- Гиповитаминоз,
- Избыточное содержание углеводов в рационе.
Молочница (вагинальный кандидоз) у женщин: симптомы, лечение, профилактика
Симптоматика болезни зависит от ее локализации, то есть это может быть кандидоз кожи, ногтей, кишечника и т.д. Но типично женский кандидоз – нарушение микрофлоры влагалища, и для этого типа заболевания характерна своя симптоматика.
Как выглядит вагинальный кандидоз у женщин: симптомы (признаки) молочницы
Общая симптоматика:
- Обильные творожистые выделения белого цвета из влагалища.
- Резкий неприятный запах.
- Жжение, зуд, отечность, воспаления, высыпания и покраснения в области наружных половых органов.
- Боли при мочеиспускании и половом акте.
- Дискомфорт при ходьбе.
Молочница и ее симптомы у девушек также зависят от стадии заболевания.
Выделяют формы протекания болезни:
- Острая форма: проявляется в виде вышеперечисленных признаков (особенно остро в вечернее или ночное время или после полового контакта), длится в течение двух месяцев.
- Хроническая: та же симптоматика молочницы (может быть без обильных выделений), но более длительный период времени с обострениями до нескольких раз в год.
- Кандидоносительство, или бессимптомная молочница (без выделений и жжения, только легкий зуд, например), которую может выявить специалист, взяв мазок на анализ.
Несмотря на то, что признаки молочницы очевидны и легко определяются самой пациенткой, точный диагноз сможет поставить только врач-гинеколог; аналогично, лечение и профилактику вагинального кандидоза назначает только специалист.
Вне зависимости от формы и стадии заболевания, лечение потребуется и половому партнеру, чтобы избежать рецидивов. В любом случае, не ждите, пока “само пройдет”, не запускайте болезнь, приходите на диагностику и обследования в медицинский центр “Энерго”. Вы можете сразу записаться на прием парой.
Профилактика
С целью профилактики кандидоза рекомендуется:
- Носить удобное хлопчатобумажное белье,
- Ограничить употребление мучного и сладкого,
- Соблюдать интимную гигиену,
- Пользоваться презервативами при половых контактах.
Возможно, придется полностью отказаться от применения ежедневных прокладок, так как отдушка тоже может провоцировать изменения баланса микрофлоры.
Молочница – не симптом беременности и не норма, а очень распространенное и потенциально опасное заболевание. Ни один врач не даст гарантии, что вам удастся его избежать, но при своевременном правильном лечении вполне возможно свести до минимума возникающие риски.
Точные признаки беременности
К самым точным признакам беременности относятся тесты, которые покажут в организме наличие гормона ХГЧ, или осмотр на аппарате УЗИ. Но не всегда есть возможность сразу обратиться в медицинское учреждение. Какие ранние признаки беременности станут надежными показателями? Когда появятся симптомы?
Этот вопрос особенно волнует тех женщин, что планируют беременность. Они ждут тошноту или появление пигмента на животе уже через несколько дней после предполагаемого зачатия. Но если даже им что-то удается почувствовать, то это скорее самовнушение. Самые ранние реальные симптомы могут проявиться минимум через неделю. Почему так происходит? Созревшая яйцеклетка соединяется со сперматозоидом, затем передвигается по маточной трубе. Процесс перемещения и закрепления в матке занимает до 10 дней. Началом беременности считают имплантацию эмбриона в маточный эпителий.
Все привычные признаки — тошнота, болезненность груди, необычные ощущения внизу живота, пигментация, могут свидетельствовать и о других причинах их возникновения. Чтобы удостовериться в наличии беременности стоит купить качественный тест. Делать его нужно не раньше 10 дня предполагаемой беременности. Также можно сдать мочу на гормон ХГЧ в медицинской лаборатории. Этот гормон беременности появляется сразу после ее наступления в организме женщины. Если тест показал отрицательный результат, но самочувствие не улучшается, то можно провести еще одно тестирование через несколько дней.
Главное, не быть безразличной к своему здоровью. Независимо от того, запланированная или неожиданная эта беременность, нужно серьезно отнестись к наступающим изменениям в организме. Забота о себе, и о будущем малыше — главная задача будущей мамы.
Вульвит, его лечение и предупреждение
В любом случае вульвит лечится комплексно, совмещая традиционную терапию и местную. Только в этом случае можно рассчитывать на положительный результат и отсутствие повторного заражения. Чтобы вульвита лечение было эффективным, не стоит пренебрегать рекомендациями докторов
Очень важно исключить каждый из раздражающих факторов. Чем быстрее выявляется воспаление, тем быстрее происходит его устранение, ликвидируется болезнь наружных половых органов
Какими препаратами происходит лечение:
- иммуномодулирующие;
- противовирусные;
- противогрибковые;
- антибактериальные.
Нужно обязательно учитывать как бактериальных возбудителей, так и выявить чувствительность к определенным видам антибиотиков. Благодаря этому лечение является эффективным. Когда имеем дело с кандидозной формой заболевания, обязательно применяют противогрибковое средство. Случается хронический рецидивирующий вульвит и тогда пациенту дополнительно назначают витамины, иммуномодуляторы, общеукрепляющие средства.
Аллергический вульвит
Когда было выявлено, что болезнь стала результатом аллергической реакции, назначаются антигистаминные препараты. В обязательном порядке следует нормализовать обменные процессы и гормональный фон в организме пациентки. В противном случае выздоровление не наступит. Если заболевание появилось после механических повреждений, тогда назначают регенерирующее или репаративное средство.
Особый подход к специфическим вульвитам
Речь идет о хламидийном и гонорейном виде заболевания. И к ним нужен особый подход. Когда размножается условно-патогенная флора, то достаточно использовать местные средства. Также местная терапия может быть дополнительной при основном лечении. Благодаря ей ускоряется выздоровление, уходит болезненная симптоматика, повышается эффективность курса лечения.
Женщины обрабатывают половые органы антисептиками и растворами, делают компрессы, ванночки, спринцуются. Препараты назначаются доктором. Очень часто врач назначает свечи или вагинальные таблетки. Если наблюдается воспаление одной лишь вульвы без слизистой влагалища, то эффективнее все равно использовать свечи, чтобы предотвратить восхождение инфекции.
Что такое молочница?
Практически у каждой представительницы слабого пола возникала подобная проблема. Молочница имеет научное название – кандидоз. Это болезнь влагалища.
А подобное название закрепилось, в связи с появлением на половых органах творожистых выделений.
- Причиной является развитие грибка Candida albicans;
- Он присутствует в организме на 80% в виде нормальной микрофлоры и не причиняет проблем;
- Данный грибок присутствует на стенках влагалища, способствует поддержанию уровня рН, что крайне необходимо для оплодотворения;
- Иммунитет строго следит за нормой бактерий. Если, по определенным причинам, иммунная защита ослабевает, грибок начинает развиваться в благоприятной среде;
- Поскольку, после оплодотворения, защитные способности организма снижаются, повышается вероятность проявления этого заболевания.
Лечение заболеваний
Без квалифицированного лечения молочница у женщин рискует превратиться в хроническую патологию с периодическим нарастанием и исчезновением симптомов. Повышенная концентрация гарднереллы во влагалищной микрофлоре неминуемо оборачивается воспалением с развитием дисбактериоза.
Лечение грибковой инфекции осуществляется назначением противогрибковых препаратов в комбинации с орошением отекших тканей влагалища растворами антисептиков. При комбинированном варианте инфицирование актуально применение Хлоргексидина, свечей либо вагинальных таблеток на его основе. Выбор конкретного препарата против кандид выполняется на основе результата бакпосева, проявляющего чувствительность грибка в отношении конкретного вещества.
Терапию гарднереллы выполняют антибиотиками (Метронидазол, Клиндамицин). Лечебный процесс завершают препаратами для восстановления влагалищной микрофлоры, а также назначением общеукрепляющих средств, повышающих иммунитет.
К сведению. Традиционные методы лечения гарднереллы и молочницы у женщин не запрещено сочетать с применением народной терапии – орошение влагалища отварами противовоспалительных трав, закладывание тампонов с облепиховым маслом.
Гино-певарил, вагинальные свечи
Действующее вещество – эконазола нитрат. Гино-певарил – новый эффективный местный противогрибковый препарат. Суппозитории вагинальные по 50 и 150 мг. Вагинальные свечки по 50 мг вводить глубоко во влагалище, в положении лежа, перед сном, в течение не менее 14 дней. При прекращении симптомов молочницы лечение провести 14 дней, то есть до полного излечения молочницы. Даже если зуд, бели пройдут раньше. Свечи по 150 мг вводить глубоко во влагалище, в положении лежа, непосредственно перед сном, в течение 3 дней. При рецидиве через 1 неделю после проведенного лечения провести повторный курс лечения.
Красный, багрово-рыжий:
Страстный, соблазнительный, дерзкий, восторженный, авантюрный, динамичный, первобытный, вспыльчивый, агрессивный, самоуверенный, наводит на мысль о мальчишеском, невнимательном, громком, часто упрямом архетипе «лидера».
Багровый стал довольно популярным цветом волос в реальной жизни; красный цвет, о котором мы говорим, отличается от оранжевого цвета, ассоциирующегося с рыжими людьми.
Люди часто красят волосы в разные оттенки красного, что стало популярным среди современных женщин. Однако рыжеволосые мужчины довольно редки. Что касается значения этого цвета в реальной жизни, то большинство рыжеволосых делают это исключительно из эстетических соображений.
Хотя рыжие волосы в реальной жизни ассоциируются с женщинами больше, чем с мужчинами, в мире аниме ситуация совсем иная. Там у мужских персонажей рыжие волосы чаще, чем у женских. Почему? Что ж, из-за символизма красного цвета легче отнести эти черты к мужским персонажам, которые обычно более прямолинейны, чем женские персонажи. Женские персонажи, как правило, более замкнуты, поэтому этот цвет чаще встречается у мужских персонажей.
Для рыжеволосых героев верен западный стереотип “горячей головы”. Этот персонаж часто бросается вперед и высказывает свое мнение, не сдерживаясь. В крайнем случае такое поведение дойдет до опрометчивости или даже глупости.
Они склонны к ненасытному аппетиту. Красный цвет обычно ассоциируется с вспыльчивыми, слегка агрессивными и страстными мужскими персонажами, хотя есть много рыжеволосых мужчин, которые довольно спокойны и собраны. Рыжие женщины имеют те же черты, но они, как правило, более тонкие в своих выражениях, поэтому они менее распространены в мире аниме.
Рыжеволосые персонажи бывают как хорошие, так и злые. Самым важным элементом является то, что они всегда очень, очень увлечены всем, что делают.
На фото выше (сверху слева вниз): Ayano Kannagi Kaze no Stigma, Grell Sutcliff Black Butler, Natsumi Hinata Sergeant Frog, Renji Abarai Bleach, Spirit Soul Eater, Lisara Restall So, I Can’t Play H!, Lavi D.Gray-man, Yoko Littner Tengen Toppa Gurren Lagann.Orange:
Что такое молочница?
Молочница представляет собой серьезное нарушение микрофлоры влагалища, при котором активизируются грибки типа Candida и снижается количество молочнокислых бактерий, вызывая сухость слизистой влагалища и даже воспалительный процесс. Молочницу легко узнать по характерным творожистым выделениям, обладающим иногда неприятным запахом. Также женщина ощущает сухость и жжение во влагалище, иногда – зуд или боль. Интимная жизнь в этот период может быть неприятной, что связано с воспалительным процессом слизистых оболочек и дефицитом естественной смазки.
Мнение эксперта
На этапе планирования беременности лечение кандидоза должны пройти оба партнера. У мужчин молочница часто протекает практически бессимптомно, однако велика вероятность того, что отец будущего ребенка может спровоцировать повторную активацию Candida Albicans у своей партнерши.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Часто невозможность беременности при молочнице связывают именно с нарушением нормальной половой жизни: усиление неприятных симптомов создает такой дискомфорт, что женщина просто отказывается от секса. Конечно, в этом случае просто необходимо обратиться к врачу, чтобы получить рекомендации, как быстро и эффективно избавиться от молочницы.
 Возможно ли забеременеть при молочнице?
Возможно ли забеременеть при молочнице?
Симптомы зачатия после задержки
Всех, кто обнаружил задержку критических дней, интересует вопрос, через какое время факт беременности можно считать точным. В первые дни от зачатия вас никто не поставит на учет, потому что беременность может прерваться. Стать на учет у гинеколога можно будет примерно со второй недели. На 4-6 неделе наибольший риск выкидышей.
Перечисленные ниже признаки зачатия после задержки менструации говорят, что плод точно закрепился и растет.
- Положительный тест на беременность (с двумя полосками или соответствующей текстовой надписью), который женщина сделала 3 и более раза в перерывом 2-3 суток
- Подтверждение врача-гинеколога после осмотра на кресле (врач обнаруживает, что шейка матки стала мягче, и ее оттенок чуть синеватый из-за притока крови, матка увеличена в размерах)
- Ультразвуковая диагностика матки с пятой недели показывает плодное яйцо, которое имплантировалось в матке
- Рост уровня ХГЧ в анализах крови и мочи
Клион Д100, Метромикон-Нео, Нео-Пенотран
Действующее вещество – метронидазол и миконазол. Клион Д 100 вагинальную таблетку смачивайте водой, глубоко вводите во влагалище вечером перед сном в течение 10 дней. Часто сочетают с приемом препарата, содержащего метронидазол, внутрь. Свечки метромикон-нео применяются по-разному. По 1 свече 2 раза в сутки (утром и на ночь) в течение 7 дней. Или по 1 свече 1 раз в сутки перед сном в течение 14 дней. Свечи вагинальные вводятся глубоко во влагалище. Свечи Нео-Пенотран чаще используются 2 раза в сутки – утром и на ночь в течение 7 дней. Если идет рецидивирующая молочница, то применять 14 дней. Вводить глубоко во влагалище с помощью одноразовых напальчников, которые есть в упаковке.
Терапия кольпита
Лечение кольпита у женщин ориентировано на элиминацию возбудителей, вызвавших заболевание, возобновление нормальной микрофлоры, активизацию иммунных реакций. Терапию следует назначать всем пациенткам, здесь не играет роли ни возраст, ни физиологическое состояние, ни сопутствующие патологии.
Общие принципы лечения кольпитов:
- Этиотропная терапия
- Одновременное лечение полового партнера пациентки
- Восстановление нормальной вагинальной микрофлоры
- Лечение сопутствующих патологий
- Назначение адекватной диеты
- Применение физиотерапевтических методов лечения
- Использование народных методов
Терапия должна быть как общей, так и местной. Главная задача — борьба с микроорганизмами, вызвавшими инфекцию. Назначаются такие группы препаратов:
- Антибиотики (азитромицин, доксициклин, тетрациклин, цефапексин)
- Противопротозойные (метронидазол). Используют при трихомонадномкольпите
- Противогрибковые (флуконазол, кетоконазол, нистатин) назначают при кандидозном вагините
- Противовирусные препараты (ацикловир, интерферон).
Свечи
Практически во всех схемах лечения кольпитов используются вагинальные свечи или таблетки. Они воздействуют на возбудителя, снимают воспаление, отек, боли, нормализуют кислотность и микрофлору влагалища. Действие препаратов зависит от активного вещества. Чаще всего применяют:
- Йодоксид
- Бетадин (повидон-йод)
- Нистатин
- Тержинан
- Макмирор
- Неотризол
- Ломексин
- Флуомизин
Препараты для восстановления вагинальной микрофлоры
Чтобы эффективно бороться с инфекцией, особенно условно-патогенной, необходимо восстановить нормальную вагинальную микрофлору. Этот вопрос рационально решать в конце курса, после отмены антибиотиков.
Наиболее эффективные препараты:
- Ацилак
- Вагилак
- Бификол
- Бифидумабактерин
- Лактобактерин
Физиотерапия
Достаточно давно физиотерапия доказала свою эффективность в терапии кольпитов. При острой форме патологии назначают УФ-облучение вульвы, УВЧ (электротерапия) органов и тканей промежности. При хроническом кольпите хорошие результаты показывает вагинальный ультрафонофорез, лазерное облучение наружных половых органов, СМВ-терапия влагалища.
Чтобы проконтролировать результаты лечения кольпита у женщин репродуктивного возраста делают мазки на 4-5 день месячного цикла, у девочек и пациенток в менопаузе – после заверешения курса терапии. Для предупреждения рецидивов патологии, лечение нужно повторить спустя 4-5 месяцев.
Если пациентка своевременно обратилась к врачу, ей был правильно поставлен диагноз и назначены эффективные препараты, полное излечение наступает через 5-7 дней после начала лечения. Во время курса следует воздержаться от секса. Обязательно нужно обследовать партнера и при необходимости провести адекватную терапию.
Диета при лечении кольпита
Диету нужно соблюдать, чтобы улучшить общее состояние организма, укрепить иммунную систему, ускорить восстановление поврежденных тканей, нормализовать вес и обмен веществ. При комплексном лечении кольпитов специальную диету назначают не всегда. Большинство врачей ограничивается общими рекомендациями по правильному питанию.
Меню должно включать продукты с высоким содержанием полиненасыщенных жирных кислот. Например, форель, рыбий жир, треску, мясо лосося, тунца, масло из семян льна. При кольпите часто выявляется недостаток витаминов. Для их восполнения рекомендуют такие продукты:
- Витаминов группы В много в бобовых, в разных сортах орехов, грибах, печени, чесноке, зеленом шпинате.
- Витамины А и Е содержатся в морской капусте, ягодах калины, брокколи, кураге, щавеле, шпинате, черносливе.
- Витамин С входит в состав всех ягод и фруктов – клубники, смородины, апельсинов, облепихи, шиповника, земляники, киви, лимона.
Когда и почему активизируется молочница
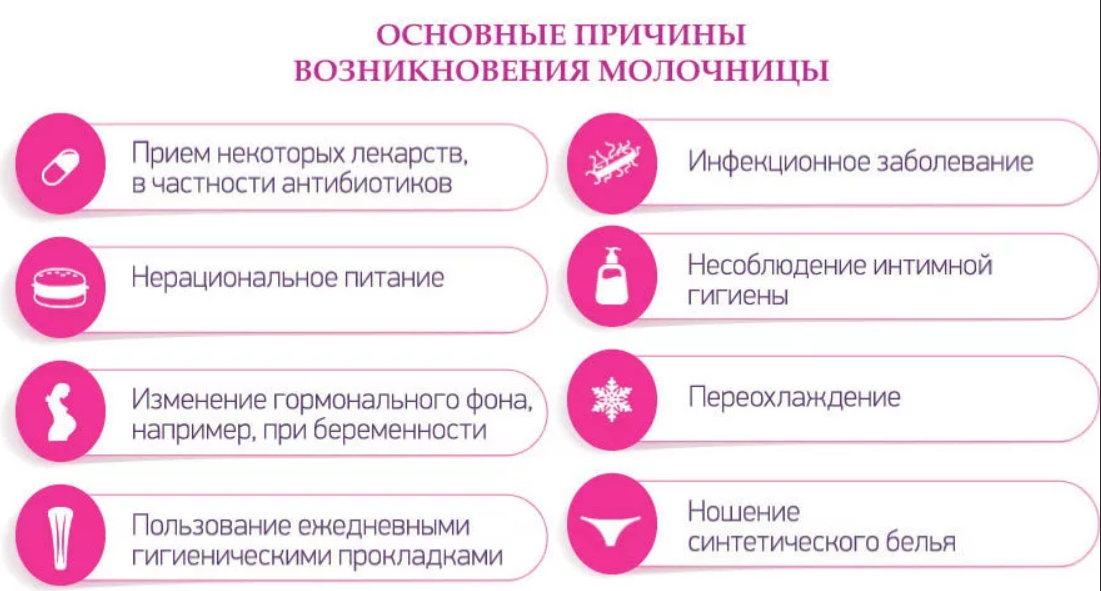
Факторы, которые способствуют активизации условно-патогенных грибов:
- Экзогенные факторы (окружающая среда), которые предполагают проникновение кандиды в организм. Это температуры, способствующие мацерации (распариванию) кожи и потоотделению и воздействие на кожные покровы химических веществ (щелочей, кислот, спиртов).
- Эндогенные факторы, снижающие сопротивляемость организма. Сюда относят нарушения обменных процессов, хронические инфекции, заболевания кровеносной системы, беременность и т.д. На первом году жизни детей подверженность грибам Candida зависит от активности некоторых ферментов сыворотки крови (фунгистазы) и лизоцима слюны.
Наиболее склонны к заболеванию кандидозом:
- беременные женщины;
- люди, болеющие сахарным диабетом или другими эндокринными заболеваниями;
- пациенты, употребляющие сильнодействующие и гормональные лекарства (кортикостероиды, оральные контрацептивы, антибиотики);
- люди с ослабленным иммунитетом и пониженной концентрацией в крови лейкоцитов (больные онкологическими заболеваниями, лейкемией или лейкозом, СПИДом).
Роль гормонов в развитии кандидоза
Риск развития воспалительного процесса грибковой этиологии возрастает при сочетанном воздействии нескольких перечисленных факторов. В патогенезе генитального кандидоза особая роль принадлежит гормонам.
Женские гормоны условно подразделяются на гормоны первой и второй половины цикла. В первой половине цикла организм готовится к зачатию. Под действием эстрогенов происходит созревание яйцеклетки и укрепляется иммунная защита. Во второй половине цикла организм перестраивается в режим подготовки к беременности и преобладают совсем другие гормоны, в частности, прогестерон
Один из эффектов повышенного содержания прогестерона – угнетение иммунитета, что очень важно для внедрения оплодотворенной яйцеклетки в слизистую оболочку матки. Если беременность не наступила, концентрация прогестерона снова понижается, а уровень эстрогена возрастает
Прогестерон – один из ключевых гормонов беременности, и в случае успешного зачатия он продолжает преобладать над эстрогенами. Соответственно, сохраняется и состояние физиологического умеренного иммунодефицита, необходимое для нормального вынашивания плода.
То есть, периоды преобладания прогестерона благоприятствуют активизации жизнедеятельности кандид. Если женщина совершенно здорова, естественные волнообразные изменения гормонального статуса практически не сказываются на численности кандид. С большей вероятностью заболевание разовьется при условии, что иммунитет дополнительно ослаблен за счет влияния других факторов. По этой причине кандидоз часто возникает незадолго до наступления месячных, при наличии хронической рецидивирующей формы заболевания в эти периоды происходят обострения. То есть, молочница может развиться на ранних сроках беременности до задержки и по этой причине ее иногда считают одним из признаков произошедшего зачатия.
Виды вульвовагинального кандидоза
В соответствии с клиническими рекомендациями принято выделять следующие формы вульвовагинального кандидоза:
Неосложненный вульвовагинальный кандидоз
Как правило, наблюдается у женщин, не имеющих предрасполагающие факторы риска.
Особенности:
- Появляется нечасто
- Протекает легко или со средней степенью тяжести
- Чаще вызывается подвидом Candida albicans
- Возникает у женщин с нормальным иммунитетом
Осложненный вульвовагинальный кандидоз
Осложненный вульвовагинальный кандидоз является рецидивирующим, появляется 4 и более раз в год. Протекает заболевание с выраженными симптомами воспаления наружных половых органов (вульвы) и влагалища – отеком, покраснением, возможно появление трещин и изъязвлений. Возникает у женщин, имеющих предрасполагающие факторы риска.
Особенности:
- Рецидивирующий
- Может иметь тяжелое течение
- Чаще вызывается видами Candida non-albicans
- Возникает у женщин с сахарным диабетом, ослабленным иммунитетом
Симптомы кольпита
Клинические проявления различаются в зависимости от стадии воспалительного процесса. Наиболее яркая клиническая картина наблюдается при острой форме воспаления влагалища, когда у женщин проявляются следующие симптомы:
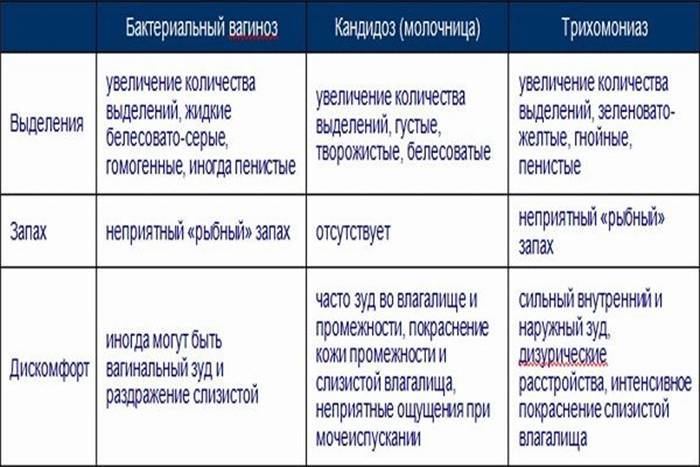
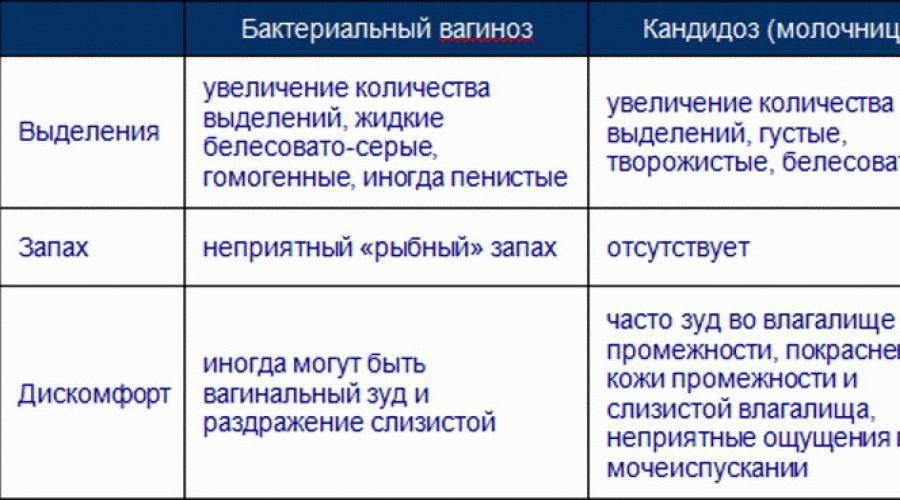
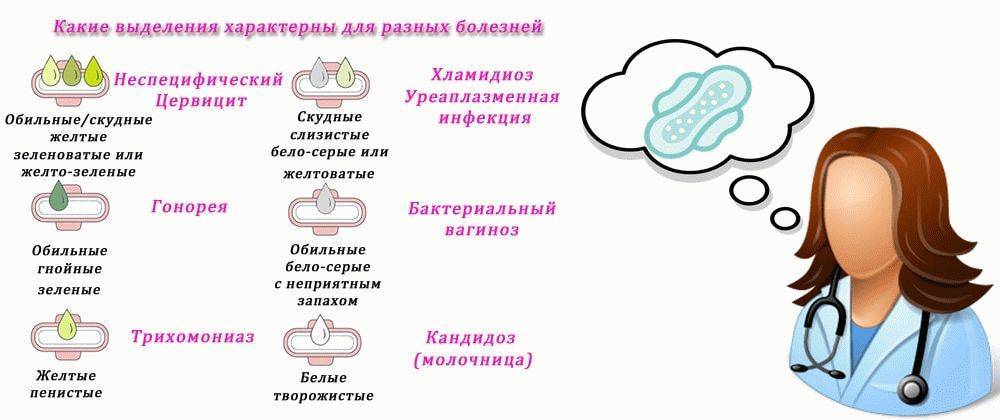
- Патологические выделения из половых путей. Часто по их характеру можно заранее установить характер недуга. Творожистые белые выделения характерны для грибкового воспаления слизистой оболочки. Встречается чаще, поэтому этот симптом знаком практически всем женщинам. Зеленоватые выделения с рыбным запахом присущи гарднерелезу, а желто-зеленые пенистые выделения – трихомонадам. При гонорее и хламидиозе развивается гнойный кольпит, который в последнем случае также может сопровождаться кровянистыми выделениями.
- Зуд и жжение во влагалище или накануне – части наружных половых органов, расположенной между малыми половыми губами и входом во влагалище.
- Боль в нижней части живота и в области влагалища, усиливающаяся после или во время полового акта, физических упражнений или при мочеиспускании.
- Частые позывы к мочеиспусканию. В тех случаях, когда они непродуктивны, их называют фальшивыми или императивными.
- При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и припухлость наружных половых органов.
- Тяжелые формы заболевания приводят к глубокому повреждению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
- При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Часто повторные обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.