Характерные синдромы
Возникающие у новорожденных синдромы относятся к осложнениям сепсиса. Они свидетельствуют о развитии септического шока, значительном повреждении органов и систем организма.
Нарушения в ЦНС
Наблюдаются множественные изменения работы ЦНС у новорожденного. Они выражаются в нарушениях тонуса и рефлекторных расстройствах. При серьезных поражениях возможны судороги, паралич мышц. Общее состояние новорожденного характеризуется вялостью, расстройствами сна, периодами беспокойства.
При обезвоживании количество мочи сокращается, ее состав нарушен.
Дыхательная недостаточность
Поверхностное дыхание, одышка, нарушения ритма ведут к недостатку кислорода в крови для питания тканей, развитию недостаточности.
Нарушения системы гемостаза
Инфекционные агенты в крови нарушают естественный гемостаз – наблюдаются изменения свертываемости, нарушения состава.
Нарушение циркуляции крови
Способность крови к циркуляции также изменяется. Следствием становятся:
- гипотония;
- бледность кожи;
- гипотермия;
- рост числа сердечных сокращений.
Конечности у новорожденного постоянно холодные, кожные покровы приобретают синюшный оттенок.
Пневмония
Это самое распространенное инфекционное заболевание у новорожденных. Характеризуется воспалением тканей легких. Малыш может заболеть еще в утробе матери либо в роддоме.
У недоношенных детей воспаление протекает долго и может перерасти в гнойное + некроз тканей легкого.
Первые симптомы болезни:
малыш отказывается от груди, плохо сосет;
бледная кожа;
нарушения в дыхании: одышка, задержка дыхания;
хрипы на выдохе.
Лечение:
ребенка помещают в отдельную палату с матерью, свободное пеленание, регулярное проветривание;
терапия антибиотиками;
при затяжной пневмонии назначают метронидазол, бифидобактерин;
назначают иммуноглобулин 3-4 раза в день;
закапывать интерферон в каждую ноздрю – каждые 2 часа;
кислородотерапия;
электрофорез с препаратами кальция, новокаином;
Видео
Я предлагаю вам посмотреть короткий видеосюжет, в котором рассказывается, что такое сепсис новорожденных и какие существуют клинические рекомендации для стабилизации самочувствия.
https://youtube.com/watch?v=KODEESz5KuQ
Все мы знаем о таких детских заболеваниях, как ветрянка, краснуха или свинка и достаточно спокойно относимся при их проявлениях. Гораздо реже мы слышим о таком заболевании, как сепсис. Действительно, невовремя диагностированное заболевание, неправильно назначенное лечение может привести к летальному исходу. Поэтому всегда стоит внимательно относиться ко всем отклонениям, которые вы замечаете в состоянии новорожденного, и в случае каких-либо сомнений обращаться за помощью к специалистам. Разумеется, не стоит себя накручивать лишний раз и переживать касательно этого вопроса, так как в первый месяц после рождения практически каждую неделю вас проведывает медсестра и ваш участковый педиатр. В случае любого отклонения от нормы они смогут своевременно это диагностировать.
Лечебная тактика при сепсисе
Лечение новорожденных проводится в стационаре. Терапия должна быть комплексной. Она включает:
- применение антибактериальных препаратов;
- выхаживание малыша в кувезе;
- дезинтоксикацию организма;
- повышение иммунитета;
- ликвидацию очагов инфекции.
Противомикробная терапия начинается незамедлительно. Антибиотики вводятся внутривенно. Продолжительность лечения составляет 1-2 недели. Предпочтение отдается препаратам, обладающим широким спектром действия. После установления возбудителя может потребоваться корректировка лечения. Чаще всего назначается сразу 2-3 препарата. Могут применяться пенициллины, карбапенемы и цефалоспорины.
При необходимости проводится иммунокорригирующая терапия. Важным аспектом лечения является дезинтоксикация организма. Проводится инфузионная терапия. Внутривенно вводятся различные растворы (глюкозы, физиологический). Инфузионная терапия увеличивает объем крови, улучшает микроциркуляцию, нормализует физико-химические свойства плазмы, ускоряет выведение токсинов и микробов.
При сепсисе используются кровезаменители, солевые и белковые растворы. При необходимости вводятся иммуноглобулины. В тяжелых случаях проводится переливание компонентов крови. Может потребоваться плазмаферез. При образовании на коже гнойников (фурункулов, абсцессов) требуется их вскрытие. Применяются местные антибиотики и ферменты.
Для обеспечения тканей кислородом проводится оксигенотерапия. Необходимо постоянно оценивать функцию сердца и легких. Измеряются пульс, артериальное давление и частота дыхания. При тяжелом сепсисе малышей переводят на парентеральное питание.
При лихорадке могут применяться жаропонижающие. Дополнительно больным малышам показаны витамины и антиоксиданты. В остром периоде новорожденные нуждаются в постоянном уходе. В период выздоровления рекомендуются физиопроцедуры, массаж, лечебная гимнастика и купание в ванне. Прогноз при несвоевременном и неполном лечении неблагоприятный.
Профилактика рахита
Гнойно-септические инфекции – не единственная опасность для малыша. Рахит – заболевание, развивающееся у новорожденных малышей, характеризуется повышенной пластичностью костей, вследствие чего они формируются и растут, имея неправильную форму.
Из-за чего развивается пластичность костей у обладателей рахита? На первый взгляд кажется, что виной тому недостаток кальция, отвечающего за крепость твердых тканей. Но это заболевание может быть и у детей с нормальными показателями кальция. Причина рахита – дефицит витамина Д!
Профилактика рахита простейшая, ведь для нее не нужно покупать дорогостоящие препараты (только если авитаминоз не сильно выражен) или убирать квартиру с использованием особых средств. Витамин Д вырабатывается из холестерина при воздействии солнечных лучей на кожу.
Жителям северных регионов особенно стоит задуматься о профилактике рахита, ведь солнце в этих краях редкое и малоактивное. Педиатр при нехватке витамина Д может выписать специальный масляный раствор этого вещества, который нужно по несколько капель давать малышу.
Будущие мамочки должны помнить, что все питательные вещества малыш получает от них, находясь в утробе, поэтому профилактика рахита зависит во многом от питания матери. В ее рацион обязательно должны входить морепродукты, свежие овощи, растительные масла и крупы. Также во избежание рахита нужно каждый день съедать минимум одно молочное блюдо.
Ранние симптомы у детей до года
Первичные признаки развития сепсиса многочисленны, но характерны для многих других состояний и заболеваний новорожденных. Врачи должны быть внимательны, чтобы собрать симптомы в общую картину развивающегося сепсиса.
Повышение температуры тела
На начальной стадии температура поднимается незначительно, нарастает с ухудшением состояния. В некоторых случаях наблюдается гипотермия (падение температуры).
Кожный покров со значительными дерматитами и бледно-серой окраской
Окраска кожи новорожденного изменяется – покров землистый, с оттенками серого, зеленого, наблюдается мраморность дермы. Появляются высыпания, дерматиты, желтуха.
В результате разрывов мелких капилляров и выхода крови на тельце новорожденного появляется геморрагическая сыпь.
Желтуха
Пожелтение кожи, склер характерно для физиологической желтухи. При сепсисе желтушность имеет зеленовато-серый оттенок.
Срыгивание
Нарушение работы ЖКТ выражается в постоянных срыгиваниях. Новорожденный не может усвоить грудное молоко или смесь.
Рвота
Срыгивания у новорожденных сопровождаются рвотой из-за нарастающей интоксикации и неспособности пищеварительного тракта выполнять свои функции.
Для начальной стадии сепсиса характерны значительные потери веса в первые дни и часы после рождения.
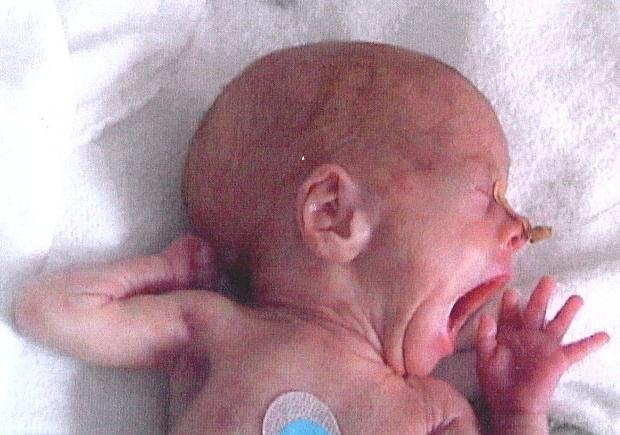
Околоплодные воды с зеленоватой окраской
Заподозрить развитие сепсиса можно по околоплодным водам – они имеют серо-зеленую окраску, дурной запах из-за продуктов распада инфекционных агентов.
Симптомы
Обычно признаки паронихии выражены достаточно ярко, что позволяет поставить диагноз быстро и точно. Они выражаются в следующем:
- пациент жалуется на болезненные ощущения в районе ногтевой пластины; характер боли может быть разным: пульсирующая, постоянная, тянущая;
- происходит отек ногтевого валика, может распространиться на всю верхнюю часть пальца;
- из-за отека и болезненных ощущений тяжело сгибать пальцы, работать руками; если парохиния развилась на стопе –больно надевать обувь;
- поврежденная кожа становится красной, бордовой, темно-лиловой, а если есть нагноение, то желто-зеленой;
- если процесс затронул несколько пальцев, часто повышается температура тела, появляется болевой синдром.
Врач устанавливает наличие заболевания и определяет причину патологии: она может быть связана с профессиональной деятельностью либо с воздействием патогенных микроорганизмов. Во втором случае назначается микробиологическое исследование, чтобы определить, каким именно возбудителем спровоцировано заболевание.
Для подтверждения процесса воспаления пациент сдает общий анализ крови и мочи.
По виду возбудителя паронихия подразделяется на:
- бактериальную: в острых случаях виновником является золотистый стафилококк, а в хроническом – стрептококки и псевдомонады;
- вирусную, возбудитель которой – вирус простого герпеса;
- грибковую, при которой происходит заражение грибками рода кандида;
- неинфекционную, развивающуюся от воздействия неблагоприятных и раздражающих факторов внешней среды, а также как побочный эффект от приема некоторых лекарств; может быть связана с заболеваниями кожи.
«Лидерами» являются бактериальная и грибковая формы паронихии.
Диагностика
Конъюнктивит. Для уточнения возбудителя при бактериальном конъюнктивите проводят бактериологическое исследование отделяемого из глаз. Длительно текущие, плохо поддающиеся лечению конъюнктивиты позволяют заподозрить хламидийную природу заболевания. В этом случае показано также обследование матери (соскоб из шейки матки с последующим исследованием содержимого). Дифференциальный диагноз проводят с дакриоциститом — воспалением слезного мешка вследствие, врожденного недоразвития слезоотводящих путей. При дакриоцистите гной выделяется при надавливании на область слезного мешка. Особенности лечения — массаж слезного мешка сверчу вниз 3—4 дня, при неэффективности — консультация офтальмолога.
Омфалит. Диагностика проводится по тем же принципам, что и при мастите.
Основные этиологические факторы
У детей раннего возраста сепсис чаще всего развивается при распространении по крови грамположительных микробов. Это могут быть стрептококки и стафилококки. Часто выявляются грамотрицательные бактерии.
У каждого десятого больного ребенка высевается смешанная микрофлора. Она может включать в себя грибки.
Чаще всего инфекция проникает в организм малыша через пуповину. Известны следующие способы инфицирования плода:
- контактный;
- гематогенный;
- восходящий.
Нужно знать не только то, что такое сепсис, но и почему он развивается. Основными факторами риска являются:
- внутриутробная гипоксия плода;
- инфицирование пупочной ранки;
- гнойничковое поражение кожи;
- средний отит;
- конъюнктивит;
- нахождение ребенка на аппарате ИВЛ;
- воспалительные заболевания нижних и верхних дыхательных путей;
- инфекции мочеполовой системы;
- внутриутробные инфекции;
- внутричерепные травмы.
Ранний неонатальный сепсис часто развивается у детей, находящихся на парентеральном питании. Фактором риска является септицемия. Это патология, в основе развития которой лежит системная воспалительная реакция. С подобной проблемой могут столкнуться беременные. В группу риска входят дети, рожденные от больных вагинитом или эндометритом матерей.
Развитие сепсиса у новорожденных возможно на фоне ВИЧ-инфекции. Причиной является резкое снижение иммунитета. Инфицирование младенцев иногда происходит в стенах родильных домов при несоблюдении санитарных правил. Возможно проникновение микробов во время медицинских манипуляций.
Лечение
Терапия септического воспаления ведется в нескольких направлениях. Проводится санация гнойных очагов расположенных в мягких тканях путем вскрытия абсцессов и фурункулов, после чего накладываются повязки с антибиотиками и заживляющими препаратами. Местное лечение дополняется физиопроцедурами электрофореза и УВЧ.
Для подавления возбудителя инфекции применяются антибиотики в разных комбинациях: цефалоспорины, аминогликозиды, аминопенициллины и пр. Антимикробные средства вводятся внутривенно в течение минимум 10–15 дней в предельно допустимых дозах.
С целью повышения сопротивляемости организма проводятся плазмаферез, гемосорбция, кислородотерапия. По показаниям могут вводиться иммуноглобулины, глюкозо-солевые растворы.
В острой фазе сепсиса ребенку необходим тщательный уход и грудное вскармливание. Большую часть времени он находится в кувезе – специальном инкубаторе, в котором поддерживаются абсолютная стерильность, а также влажность и температурный режим.

Клинические рекомендации при сепсисе – это хороший гигиенический уход и кормление материнским молоком
Профилактические мероприятия
Предупреждение болезни следует начать еще до появления малыша. Врачи настаивают на проведении дополнительных мероприятий по улучшению состояния здоровья девочек в подростковом возрасте. Они должны знать все правила личной гигиены
Немаловажное значение имеет профилактика курения и употребления алкоголя. В школах следует выделять время для пропаганды гигиены половой жизни. В этом активную роль играет женская консультация
Она рассказывает о возможных путях укрепления здоровья женщины. Немаловажное значение имеет профилактика абортов и санация беременных
В этом активную роль играет женская консультация. Она рассказывает о возможных путях укрепления здоровья женщины
Немаловажное значение имеет профилактика абортов и санация беременных
Профилактика гнойно-септических заболеваний у новорожденных должна проходить при условии поддержания чистоты и порядка в роддоме
Родителям должна быть донесена информация о важности обработки пуповины в течение первых трех дней жизни. Малыша следует приложить к груди как можно раньше. Именно поэтому психологи настаивают на пребывании младенца и матери в одной палате
Именно поэтому психологи настаивают на пребывании младенца и матери в одной палате.
В роддоме антибиотики должны использоваться только в крайнем случае. Благодаря этому удастся свести к минимуму вероятность развития дисбактериоза. Вероятность гнойно-септических заболеваний сводится к минимуму в том случае, если малыш питается исключительно грудью.
ПЕРИТОНИТ В АКУШЕРСТВЕ
В акушерской практике перитонит чаще всего возникает после кесарева сечения (0,3-1,5 %), но может быть и после инфицирования родовых путей вследствие их травмы в процессе родоразрешающих влагалищных операций. Крайне редко при заражении во время беременности гонореей возможно развитие перитонита как до самопроизвольных родов, так и после них. Основной причиной перитонита является несостоятельность швов на матке после кесарева сечения или инфицированная матка.
Перитонит в акушерстве имеет как общие черты с хирургическим перитонитом, так и отличия от него.
Патогенез. Акушерский перитонит при несостоятельности послеоперационной раны на матке развивается в ответ на попадание из матки в брюшную полость инфицированного агента и детрита. Если источником перитонита является выраженный эндометрит, то инфицирование распространяется по трубам. Большое значение в развитии воспалительного процесса в брюшной полости имеет вирулентность микроорганизмов и иммунная защита.
Симптомы
Конъюнктивит. Могут поражаться один или оба глаза. Основными признаками конъюнктивита являются покраснение, отечность век и конъюнктивы, слезотечение и гной-нос отделяемое из глаз. Веки склеиваются, особенно после сна, глазки открываются с трудом. Общее состояние, как правило, не страдает, сон, аппетит не нарушены.
Мастит новорожденных
На фоне имеющихся проявлений гормонального криза обращает на себя внимание увеличение в размерах железы (как правило, одной) и ее уплотнение (инфильтрация). При пальпации железы из выводных протоков может выдавливаться гной, пальпация болезненна. Затем возникает флюктуация, свидетельствующая об образовании гнойника
Часто присоединяется покраснение кожи над пораженной грудной железой. Следует помнить, что у новорожденных это проявление воспаления может быть выражено нерезко или даже отсутствовать. Общее состояние ребенка обычно ухудшается, снижается аппетит, повышается температура, нарушается сон, ребенок становится беспокойным
Затем возникает флюктуация, свидетельствующая об образовании гнойника. Часто присоединяется покраснение кожи над пораженной грудной железой. Следует помнить, что у новорожденных это проявление воспаления может быть выражено нерезко или даже отсутствовать. Общее состояние ребенка обычно ухудшается, снижается аппетит, повышается температура, нарушается сон, ребенок становится беспокойным.
Омфалит. Заболевание проявляется обычно на 1— 2-й неделях жизни с картины мокнущего пупка (катарального омфалита). Через несколько дней присоединяется гнойное отделяемое из пупка (гнойный омфалит), возникает отек и покраснение пупочного кольца. Кожа вокруг пупка становится горячей на ощупь, может наблюдаться расширение вен передней брюшной стенки. Заживление пупочной ранки запаздывает. Гнойно-некротический процесс может быстро распространиться на все слои брюшной стенки, вплоть до брюшины. В последнем случае развивается перитонит. Прогрессирующее воспаление, приводит иногда к некрозу кожи с обширным дефектом мягких тканей. Поэтому при нагноении пупочной ранки показана консультация хирурга.
Остеомиелит новорожденных. Чаще всего поражаются бедренные и плечевые кости в области суставов (эпифизы). Заболевание начинается остро с резкого нарастания симптомов интоксикации: ребенок отказывается от груди, появляются изменения со стороны нервной системы — вялость, сменяющаяся беспокойством, болезненный крик. Характерны подъемы температуры выше 38°С. В это же время отмечается ограничение движений в пораженной конечности, болезненность при пассивных движениях и ее пальпации. Через 1— 2 дня появляются симптомы артрита: припухлость в суставе, пастозность и отек кожи над пораженной областью. Остеомиелит очень часто является проявлением септикопиемической формы сепсиса.
Пиодермии. Различают следующие стафилококковые поражения кожи: везикулопустулез, пузырчатка новорожденных, эксфолиативный дерматит Риттера.
Везикулопустулез — воспаление в области устьев потовых желез. Начинается на 1—2-й неделе жизни. В естественных складках кожи (паховых,, подмышечных), на коже головы, живота, бедер появляются мелкие пузырьки размером 1—3 мм. Их содержимое поначалу прозрачное, а через 1—2 дня становится мутным, гнойным. Через 2—3 дня пузырьки лопаются с образованием корочек. Высыпания продолжаются несколько дней. Общее состояние ребенка не нарушено.
Пузырчатка новорожденных — более тяжелая форма пиодермии. Характеризуется появлением больших по размеру (до 0,5—1 см) пузырьков и пузырей, наполненных серозно-гнойным содержимым. Расположены обычно на нижней части живота, в естественных складках, на конечностях. Количество пузырей увеличивается в течение нескольких дней, в связи с этим они имеют разные размеры и стадии развития. После вскрытия пузырей появляются эрозии, корки не образуются. Возможно присоединение симптомов интоксикации с повышением температуры, ухудшением состояния. Длительность заболевания до 2—3 недели.
Профилактика сепсиса у новорожденного
 Профилактику сепсиса необходимо производить во время беременности. Для этого нужно:
Профилактику сепсиса необходимо производить во время беременности. Для этого нужно:
- Своевременно и правильно лечить инфекционные заболевания, а также тяжелые заболевания, например, сахарный диабет.
- Избегать стрессов, переохлаждения и контакта с больными людьми.
- Полноценно и правильно питаться. Ваш рацион должен быть наполнен витаминами, минералами, достаточным количеством белков, жиров и углеводов.
После рождения крохи необходимо производить и профилактику развития сепсиса у новорожденного. Для этого:
- В процессе родоразрешения или ухода за крохой необходимо использовать только стерильные материалы и инструменты.
- Проведение гигиенических процедур, включая купание крохи, обработка кожи и пупочной раны. Кроме того, необходимо регулярно проветривать и проводить дезинфекцию помещения, в котором находятся малыши и роженицы.
- Грудное вскармливание. Материнское молоко содержит в себе иммуноглобулины, которые помогают малышу бороться с инфекцией.
Сестринское вмешательство при гнойно-септических заболеваниях у детей
Выявить настоящие, потенциальные проблемы и нарушенные жизненно важные потребности больного ребенка и членов семьи.
Возможные проблемы больного ребенка:
· нарушение питания вследствие интоксикации;
· нарушение процессов терморегуляции;
· неадекватное дыхание;
· нарушение жизненно важных функций;
· нарушение двигательной активности;
· нарушение сна;
· высокий риск присоединения осложнений: деструктивной пневмонии, гнойного менингита остеомиелита, парапроктита, отита, энтероколита и др.;
· угроза для жизни.
Возможные проблемы родителей:
· тревога за ребенка;
· трудность осознания и адекватной оценки случившегося;
· неуверенность в благополучном исходе;
· чувство вины перед ребенком.
Сестринское вмешательство.
1. Убедить родителей в необходимости срочной госпитализации ребенка в специализированное отделение. Оказать помощь в организации госпитализации, объяснить преимущества проведения своевременного комплексного и этиотропного лечения для благополучного прогноза.
2. Помочь родителям увидеть перспективу выздоровления ребенка, восполнить их дефицит знаний о причинах возникновения, особенностях клинического проявления и течения заболевания, оказать психологическую поддержку.
3. Создать комфортные условия содержания ребенка в палате (по возможности, обеспечить пребывание его в стерильном боксе), использовать теплое стерильное белье. Поддерживать оптимальный температурный режим в палате. Соблюдать асептику и антисептику при выполнении манипуляций (профилактика внутрибольничной инфекции).
4. Осуществлять постоянное мониторирование состояния, специализированный уход за ребенком, проводить медицинское документирование сестринского процесса: контролировать общее состояние, регистрировать ЧДД, ЧСС, АД, отмечать характер температурной кривой и массы тела, частоту срыгиваний, рвоты, стула, учитывать объем и состав получаемой жидкости.
5. Несколько раз в день проводить ревизию кожных покровов и слизистых оболочек, пупочной ранки и обрабатывать их растворами антисептиков и средствами этиотропной терапии (аэрозоли с антибиотиками, повязки с бактериофагом, гели и мази с репарантами).
6. Взаимодействовать в бригаде, строго выполнять врачебные назначения. Оценивать эффективность проводимой терапии. Вносить изменения в план ухода при присоединении осложнений.
7. Обеспечить ребенку адекватное питание и способ кормления в зависимости от состояния (грудью или грудным сцеженным молоком из бутылочки, при тяжелом состоянии — парентеральный или зондовый). Выбрать правильное положение при его кормлении. Кормить медленно, делать частые перерывы. Регулярно проводить контрольные кормления при вскармливании ребенка грудью.
8. Обучить родителей уходу за проблемным ребенком в домашних условиях. Помочь им правильно оценивать состояние ребенка и его возможности, убедить в необходимости проведения регулярного контроля температуры тела, состоянием кожных покровов, слизистых оболочек, нарастанием массы тела, нервно-психическим развитием, характером стула и пр. Убедить соблюдать их гигиенические правила ухода за ребенком (тщательно мыть руки, своевременно и правильно обрабатывать игрушки, пустышки, бутылочки и соски, проводить туалет молочных желез перед каждым кормлением грудью и др.). Показать технику проведения туалета кожи, слизистых оболочек, наружных половых органов. Научить проводить лечебные ванны с настоями из череды, ромашки, зверобоя или отварами из коры дуба, березовых почек. Для приготовления настоев порекомендовать взять 50-100 грамм сырья на 1 литр, довести до кипения, а кору дуба и березовые почки нужно прокипятить еще 15-20 минут, затем настоять, процедить и развести в 10 литрах кипяченой воды. Купать ребенка 1-2 раза в день, продолжительность — 5-10 минут, оптимальная температура воды -37,5°С.
9. Посоветовать удовлетворять физические, эмоциональные, психологические потребности ребенка (чаще брать его на руки, поддерживать телесный контакт, поощрять игровую деятельность, ласково разговаривать с ним).
10. Порекомендовать родителям, своевременно осуществлять профилактику интеркуррентных заболеваний (рациональное питание с достаточным введением овощей и фруктов, избегать контактов с больными детьми и взрослыми, проводить общеукрепляющие и закаливающие мероприятия, иммунокоррегирующую и витаминотерапию).
11. Убедить родителей в необходимости динамического наблюдения за ребенком в периоде реконвалесценции врачами — педиатром, отоларингологом, хирургом и другими специалистами по показаниям.
Лечение
Для лечения стрептодермии используются следующие препараты и методы.
- Антисептические растворы и мази.
- Мази и препараты антибактериального действия.
- Антигистаминные средства — для снижения зуда.
- Иммунотерапия.
- Антибиотики — после определения типа возбудителя и чувствительности его к препаратам.
- Вскрытие гнойников — при необходимости.
Профилактика
- Соблюдать правила личной гигиены, следить за состоянием кожи и ногтей, любые повреждения обрабатывать антисептиком.
- Укреплять иммунитет — полноценно питаться, принимать витамины, закаливаться, заниматься физкультурой.
- Избавляться от вредных привычек.
- Своевременно лечить зубы.
- Контролировать свое здоровье и не допускать хронических заболеваний.
Поделитесь статьёй в соцсетях:
Клинические проявления сепсиса
Признаки гнойно-септических заболеваний у новорожденных всегда ярко выражены. Основными симптомами являются:
- подкожные кровоизлияния;
- лихорадка;
- плаксивость;
- угнетение сознания;
- беспокойство;
- бледность кожных покровов;
- частое или редкое сердцебиение;
- гнойничковые высыпания;
- отеки лица и конечностей;
- медленная прибавка в весе;
- желтушность кожи;
- увеличение печени и селезенки;
- падение артериального давления;
- заострение черт лица;
- рвота;
- срыгивание;
- нарушение дефекации и микций.
Сепсис новорожденного сопровождается высокой температурой. Она может достигать 40-41ºC. У недоношенных малышей наблюдается гипотермия. Температура тела падает до 34-35ºC. Лихорадка у новорожденного является ответной реакцией организма в ответ на воздействие токсинов микробов. Они нарушают функцию головного мозга, где расположен центр терморегуляции.
Наряду с лихорадкой наблюдаются озноб, потливость и частый пульс. Сепсис у новорожденного в период разгара проявляется признаками эксикоза (обезвоживания). Наблюдаются сухость кожи, снижение массы тела, сонливость и уменьшение диуреза. Ярко выражен отечный синдром. Причиной его развития является повышенная проницаемость кровеносных сосудов. Отеки затрагивают руки, ноги и лицо. Возможна анасарка.
При гнойно-септических заболеваниях новорожденных появляется сыпь. Она представлена пустулами. Кожа больных детей приобретает землистый цвет с желтушным оттенком. Возникает токсическое поражение печени, почек и других органов. Наблюдаются следующие симптомы:
- олигурия;
- отказ от пищи;
- увеличение в размере живота;
- частое дыхание.
Очень часто развивается пневмония. У детей с септикопиемиею образуются метастатические очаги во внутренних органах. Очень опасна молниеносная форма заболевания. При ней развивается септический шок. Он проявляется брадикардией, отеками, признаками острой почечной недостаточности и падением температуры тела. В первую неделю высока вероятность летального исхода.
Симптомы послеродовых инфекционных заболеваний
Послеродовая инфекция — преимущественно раневая. В большинстве случаев первичный очаг локализуется в матке, где участок плацентарной площадки после обособления плаценты является большой раневой поверхностью. Возможно инфицирование разрывов промежности, влагалища, шейки матки. После операции кесарева сечения инфекция может развиваться в операционной ране передней брюшной стенки. Токсины и ферменты, которые вырабатываются микроорганизмами и которые вызвали раневую инфекцию, могут попасть в сосудистое русло при любой локализации первичною очага.
Таким образом, любая условно ограниченная, локализованная защитным ответом послеродовая инфекция может стать источником развития сепсиса.
Характерны общие клинические проявления воспалительной реакции;
Поздние симптомы
Признаки интоксикации нарастают постоянно и последовательно, состояние новорожденного стремительно ухудшается. Первичные симптомы сепсиса дополняются поздними проявлениями.
Бледность кожных покровов с градационным приобретением серого или зеленоватого оттенков
Кожа новорожденного приобретает неестественный оттенок. Бледность и желтушность могут сменяться серым или серо-зеленым цветом кожных покровов с эффектом воскового налета.
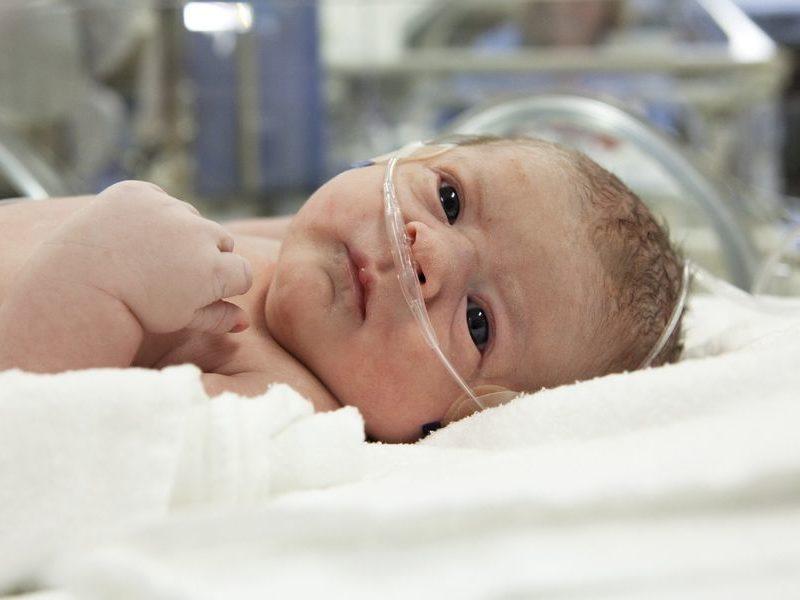
Беспокойство, плохой сон
Новорожденный не может отдохнуть, постоянно плачет, спит урывками, испытывает беспокойство из-за нарушений работы нервной системы.
Вялость, слабая подвижность
Бессонница, потеря полученной пищи из-за срыгиваний и рвоты и нарастающая интоксикация делают новорожденных вялыми и малоподвижными.
Заостренные черты лица
Личико младенца уменьшается, черты лица становятся более определенными, заостряются. Кожа усыхает, приобретает восковидный оттенок.
Новорожденные плохо едят, сосание затруднено, так как требует сил. Сосательный рефлекс не развивается, а угасает.

Гипотрофия нарастает из-за плохого усвоения пищи и общего расстройства всех органов и систем.

Одышка
Нарушение дыхательных функций выражается в одышке – новорожденному при сепсисе не хватает воздуха, ритм сбивается.
Усиленная выраженность и длительная продолжительность желтухи
Желтушность со временем не исчезает (как у большинства новорожденных), а становится более выраженной. Кожа и склеры приобретают неестественный цвет.
Глубина и ритм дыхания нарушены – новорожденный дышит поверхностно и часто.
Проблемы с кожей у новорожденных: опрелости
План обследования малышей
Для постановки диагноза понадобятся:
- внешний осмотр;
- лабораторные анализы;
- физикальное исследование;
- опрос матери.
Сепсис можно заподозрить в случае продолжительной (3 и более дней) лихорадки и низкой температуры тела. Требуются следующие исследования:
- общие клинические анализы;
- посев крови;
- иммуноферментный анализ;
- полимеразная цепная реакция;
- бактериологический анализ.
Для неонатологов очень важно найти первичный очаг инфекции и входные ворота. С этой целью исследуются соскобы и мазки
В ходе лабораторных анализов выявляются следующие изменения:
- резкое снижение или повышение уровня лейкоцитов в крови;
- бактерии в моче;
- повышение концентрации прокальцитонина в крови;
- высокий уровень C-реактивного белка.
Дифференциальная диагностика проводится с пневмонией, энтеровирусной инфекцией, врожденным герпесом, грибковыми заболеваниями, перитонитом и менингитом.





































