Что делать, если Вы беременны и Вас мучает длительный непроходящий насморк и заложенность носа?
Обязательно обратитесь в специализированную ЛОР клинику или ЛОР кабинет, к врачу оториноларингологу, который, в первую очередь проведет безопасную и разрешенную в период беременности диагностику.
Например, в ЛОР клинике плюс 1, Вам проведут эндоскопию ЛОР органов, в том числе глубоких отделов носа и носоглотки; для исключения воспаления придаточных пазух носа сделают УЗИ придаточных пазух носа; при необходимости проведут лабораторные методы диагностики. Все эти методы абсолютно безболезненны, не требуют какой-либо подготовки и не имеют противопоказаний на любом сроке беременности.
После выставления диагноза и назначения (при необходимости) медикаментозной терапии, Вам будут предложены методы аппаратного лечения, также разрешенные на любом сроке беременности и имеющие высокую эффективность в снятии блока носового дыхания: УЗОЛ-терапия, фотохромотерапия. Эти методы дают стабильный положительный результат, достигаемый курсом из 8-10-ти процедур.
Помните, что за несерьезными симптомами может скрываться серьезная угроза Вашему состоянию. Обратитесь к специалистам и они обязательно Вам помогут!
Цитомегаловирус
Болезнь передается контактным путем — через жидкости, выделяемые организмом: слюну, кровь, грудное молоко, сперму, вагинальные выделения. Заразиться им можно, в основном, половым путем. Бытовой путь, например, через поцелуи, возможен только от носителя с явными симптомами. Возможно также заражение через переливание донорской крови.
При заражении женщины в I триместре вирус передается внутриутробно. В 30% случаев это приводит к гибели плода. В остальных — к тяжелым поражениям центральной нервной системы. Если инфекция попала к матери в III триместре, опасности для жизни плода она не представляет. У новорожденного могут отсутствовать любые симптомы, однако иногда они проявляются со временем⁵.
Наличие специфических антител IgG к цитомегаловирусу говорит о том, что женщина уже сталкивалась с возбудителем и риск острой инфекции во время беременности минимален.
Симптомы гриппа
Вирус гриппа не зря выделяется большинством специалистов. Его отличия от обычных простуд: молниеносное развитие, повышенная тяжесть заболевания, необходимость комплексного лечения, повышенная смертность.
Грипп возникает неожиданно и в считанные часы полностью охватывает организм больного. Характерные симптомы гриппа:
- резкое повышение температуры (возможно повышение до 40,5);
- повышенная чувствительность к свету;
- боли во всем теле, головные и мышечные боли.
Наиболее активная фаза гриппа наступает на 3-5 день заболевания. Окончательное выздоровление возможно на 8-10 день.
Гриппозная инфекция поражает сосуды, поэтому у больных возможны десневые и носовые кровотечения.
Простуда
Простуда во время беременности в 1 триместре не относится к критическим или крайне опасным состояниям, но в такой ситуации важно учитывать некоторые вопросы и аспекты:
Чем опасна простуда при беременности в 1 триместре? В самом начале беременности, когда в организме женщины происходят многочисленные изменения, степень защиты иммунной системы значительно снижается. Это часто становится причиной простудных заболеваний. Любые типы ОРЗ представляют угрозу для здоровья будущего малыша, так как патогенные бактерии могут оказать негативное влияние на развивающиеся в данный период органы плода
Очень важно правильно подобрать лечение, иначе возможны опасные последствия простуды при 1 триместре беременности:гипоксия плода;
задержка развития;
пороки развития;
внутриутробное инфицирование;
осложнения при родах;
осложнения послеродового периода.
Какие лекарственные средства можно использовать для лечения простуды при беременности в 1 триместре? Особенности лечения любых заболеваний при беременности заключаются в первую очередь в подборе безопасных препаратов. Категорически не рекомендуется переносить простуду на ногах, соблюдение постельного режима — одно из важнейших требований, особенно если простуда при 1 триместре беременности протекает с температурой
Пристальное внимание стоит уделить также питанию, увеличить количество употребляемых витаминов в виде свежих овощей и фруктов
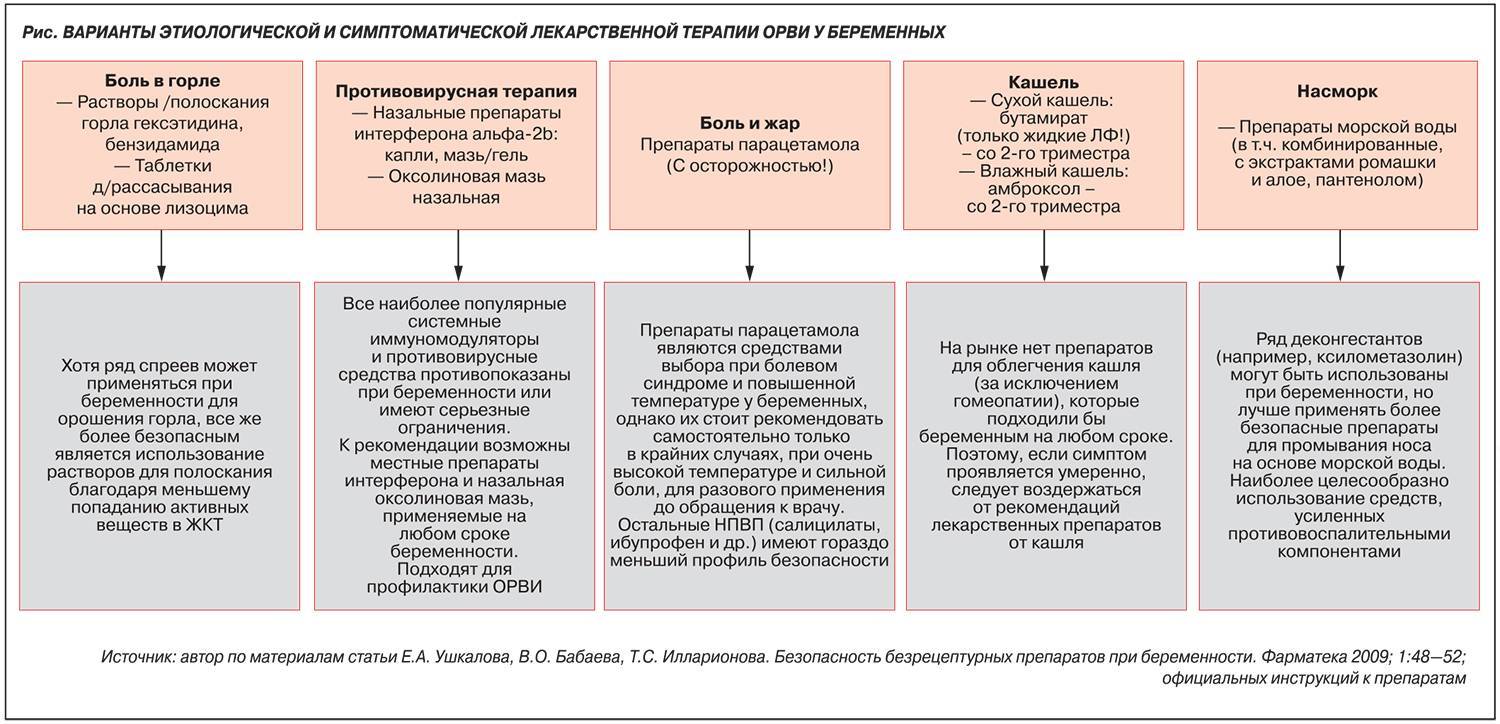
При выборе лекарственных средств стоит отдать предпочтение препаратам на растительной основе, местного действия и фитотерапии:Мукалтин — таблетки от кашля на основе растительных компонентов (корень алтея);
аптечные грудные травяные сборы — специально подобранные составы от сухого и влажного кашля;
сиропы шалфея, корня солодки, алтея — натуральные средства от кашля;
ингаляции с лекарственными растениями (ромашка, шалфей) и эфирными маслами (эвкалипт, чайное дерево, пихта) помогут облегчить носовое дыхание и снять приступы кашля;
для лечения насморка при беременности 1 триместра лучше использовать препараты на основе очищенной морской воды и эфирных масел — капли Пиносол, Аква Марис, Аквалор.
Как сбить температуру при беременности 1 триместра? Если температура при ОРЗ не превышает показателя 37,5 градусов, то снижать ее не рекомендуется
Такая температура во время 1 триместра при беременности не опасна для организма матери и развития плода, но помогает уничтожить болезнетворные бактерии. Если температура повышается, то для ее снижения можно использовать препараты на основе парацетамола в сочетании с обильным питьем (морсы, теплый чай с малиновым вареньем или медом).
Как укрепить иммунитет и восстановиться после простуды при беременности в 1 триместре? Для укрепления защитных функций организма беременной женщины разработаны специальные комплексы витаминов, выбрать конкретный должен врач. При беременности 1 триместра врачи рекомендуют виферон в форме свечей как препарат укрепляющий иммунитет и безопасное противовоспалительное средство. Большое значение имеет рацион питания. В нем должны присутствовать свежие овощи фрукты, качественные белки, сложные углеводы.
Простуда при беременности в 3 триместре
Кажется, что третий триместр должен быть самым устойчивым против респираторных заболеваний, но на деле все немного иначе. Основная угроза простуды наблюдается непосредственно перед родами. При сильном недомогании рожающей женщине будет очень тяжело родить самостоятельно, вероятно потребуется кесарево сечение, которое значительно повышает риски успешных родов. Также увеличивается шанс ранних родов. Помимо этого существует вероятность заражения ребенка от матери, что на первых днях после родов может оказаться очень опасным для ребенка, изолированного от материнского иммунитета.
Еще одним неприятным моментом является то, что ближе к концу беременности плацента стареет, и через плацентарный барьер вирусы могут проникнуть к ребенку, вследствие чего возникает внутриутробное заражение4.
I триместр беременности: общие изменения
Девушка, которая только узнала о своем новом положении, растеряна. Она пытается понять, что с ней происходит и как себя вести, чтоб не навредить ребенку, изучает литературу, стремясь выяснить, что можно и что нельзя есть, пить или делать при беременности.
Конечно, I триместр – очень важный период. Именно сейчас происходит наиболее активное развитие плода, формируются зачатки органов и систем его организма. Велик риск навредить – любой опасный фактор может негативно отразиться и на течении беременности, и на здоровье будущего ребенка. Маме следует настроиться на позитив, наблюдать за изменениями в своем теле, сообщать о них врачу и соблюдать его рекомендации касательно образа жизни, питания и приема лекарств.
Что чувствует беременная?
Женщина, в организме которой недавно зародилась жизнь, не всегда испытывает какие-то новые ощущения, позволяющие ей заподозрить беременность. Многие с удивлением узнают о своем положении на 5-6 неделе и позднее. Даже после того, как зародыш прикрепился к стенке матки, возможно наступление «менструаций». Да, количество и продолжительность выделений будет меньше, нежели вне беременности, однако, видя их, девушка делает вывод, что все стабильно, и даже не подозревает о том, что уже в положении.
В большинстве случаев те или иные изменения в организме есть даже на раннем сроке. Ими являются:
- тяжесть, болезненность молочных желез, набухание и потемнение сосков;
- учащение мочеиспускания;
- запоры;
- изменение вкусовых пристрастий;
- утомляемость;
- эпизоды внезапной слабости и головокружения вплоть до предобморочного состояния;
- перепады настроения;
- повышение температуры до субфебрильных значений (не более 37.4-37.5°С);
- тошнота, сопровождающаяся обильным слюноотделением, снижение аппетита, рвота – все это признаки раннего токсикоза (современное название – гестоз) беременных.
Матка постепенно увеличивается в размере, сдавливая, смещая расположенные рядом с ней органы. Девушка же ощущает, что у нее тянет низ живота. Нередко это вариант нормы, но в ряде случаев может свидетельствовать об угрозе прерывания беременности – необходима консультация врача.
Если вас волнует вопрос, можно ли летать на самолете в первом триместре беременности, однозначного ответа на него нет. Официального запрета на перелеты в положении на раннем сроке не существует, однако этот период наиболее ответственный для мамы и малыша, зародыш крайне чувствителен к воздействию внешних факторов, плацента только формируется, поэтому реакцию конкретного организма на изменение давления и прочие факторы, которыми сопровождается перелет, предугадать невозможно. Если нет необходимости лететь, то лучше воздержаться от этого способа путешествий.
Риски при перелете
1. Нехватка кислорода
Во время полета в салоне самолета концентрация кислорода уменьшается. С этим фактом связано немало волнений беременных женщин, которые сразу рисуют в голове жуткие картины кислородного голодания ребенка в утробе. Результаты исследований, изучивших влияние относительной гипоксии на организм здоровых беременных, не нашли поводов для беспокойства: отклонений не было ни в газовом составе крови матери, ни в реакциях плода. Так что в современной науке принято считать, что небольшое снижение насыщения крови кислородом не представляет опасности для здоровых беременных.
2. Перепады давления. Преждевременные роды
Беременные женщины крайне чувствительны к перепадам давления — неизбежному явлению во время перелета, особенно ощутимому во время взлета и посадки. Со стопроцентной уверенностью невозможно сказать, как женщина это перенесет. Существует мнение, что сильный перепад атмосферного давления способен вызвать преждевременные роды. Однако научных доказательств этого не существует. Разумеется, преждевременные роды — явление нередкое, они могут произойти и на земле. Но именно в воздухе не будет детской реанимации, бригады врачей и возможности оказать квалифицированную помощь.
3. Застой крови, венозная болезнь и тромбоз
Образование тромбоза — сгустка крови в венах ног — это самая серьезная опасность, которой подвергают себя беременные женщины, сидящие неподвижно во время длительных перелетов. Риск развития глубокого венозного тромбоза у беременных в пять раз превышает риск развития его у небеременных женщин приблизительно того же возраста. Беременность сама по себе является фактором риска венозной тромбоэмболии, а длительное сидение в кресле эконом-класса ситуацию явно не улучшает. Поэтому нужно всего лишь соблюдать нехитрые рекомендации гинеколога.
4. Возможное воздействие радиации
Пока мы живем где-то в районе уровня моря, под толстым слоем атмосферы (она служит естественным барьером для излучения), то ежегодно получаем дозу радиации, равную двум рентгеновским снимкам, что считается безопасным. Однако на высоте, где парят самолеты, не ставящие своей целью покорение космоса, защитный слой атмосферы значительно ниже, чем на земле. Пилоты самолетов за год облучаются практически так же, как на объектах с повышенной радиационной опасностью. Поэтому лучше минимизировать количество перелетов во время беременности.
Беременным, которые не работают пилотами, паниковать не стоит.
Исследователи полагают, что нечастые перелеты не оказывают негативного влияния на плод. К примеру, во время трансатлантического перелета (который длится не менее семи часов) человек облучается в 2,5 раза меньше, чем при рентгене грудной клетки. Что касается облучения, которое всегда страшно получить, проходя сквозь рамки металлоискателей в аэропорту, то тут и вовсе не стоит нервничать. Сотрудники аэропортов уверяют, что в основе работы рамок — лишь слабое магнитное поле.
Лечение
Больных пневмонией обычно госпитализируют в отделение пульмонологии. На период интоксикации и лихорадки назначается богатое витаминами сбалансированное питание, предписываются обильное тёплое питьё, постельный режим. При выраженной дыхательной недостаточности показаны ингаляции кислорода.
К основным направлениям лечения принадлежат:
- антибиотикотерапия. Больному зачастую назначаются макролиды. К лекарствам этой группы относятся: Сумамед, Азитромицин. Антибиотики при пневмонии назначаются в индивидуальном порядке. При наличии показаний пациенту прописывают респираторные фторхинолоны (Таваник, Левофлоксацин и т. д.);
- физиотерапевтические процедуры. После снятия симптомов интоксикации, прекращения лихорадки показано проведение сеансов электрофореза с кальцием хлоридом, УВЧ, ингаляций, массажа);
- оксигенотерапия. Она предусматривает насыщение организма кислородом;
- симптоматическое лечение. При пневмонии рекомендовано назначение препаратов с отхаркивающим, жаропонижающим, антигистаминным, муколитическим эффектом, назначение дезинтоксикационной терапии.
Для борьбы с лихорадкой при пневмонии активно используется Парацетамол.Этот медикамент обладает выраженным болеутоляющим и жаропонижающим эффектом. Парацетамол воздействует на центры терморегуляции, боли. Лекарство оказывает достаточное слабое влияние на синтез простагландинов в периферических тканях. Поэтому при приёме Парацетамола не наблюдается поражение слизистой оболочки ЖКТ, нарушение водно-электролитного обмена.
У Парацетамола, активно применяющегося при пневмонии, имеются определённые противопоказания. От использования средства следует отказаться при тяжёлых патологиях печени и почек, повышенной чувствительности к компонентам лекарства
В период беременности и грудного вскармливания, алкогольном поражении печени это средство следует применять с осторожностью
Если пациент находится в тяжёлом состоянии, показано назначение низкомолекулярных гепаринов. Такие медикаменты назначают при риске возникновения тромбоэмболии.
Пневмония при коронавирусе зачастую требует назначение искусственной вентиляции лёгких. Этот метод лечения заболевания применяют при наличии следующих показаний:
- относительных (нарушения сознания, повышения РаСО2 > 20 % от исходного уровня и пр.);
- абсолютных (комы, сопора, остановки дыхания, психомоторного возбуждения, нестабильной гемодинамики).
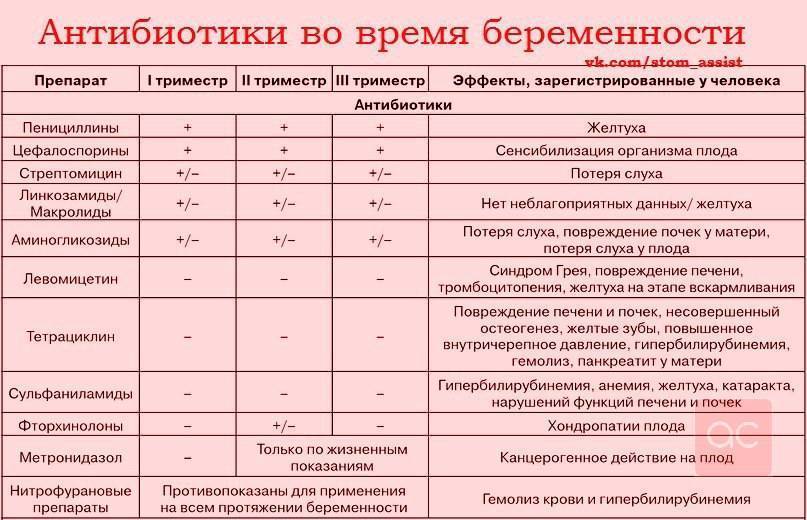
Антибиотики
Лечение пневмонии у взрослых предусматривает назначение антибактериальной терапии. Соответствующие препараты следует назначать, не дожидаясь определения возбудителя. Подбор антибиотика при пневмонии должен осуществляться исключительно врачом. Отмечается недопустимость самолечения. При внегоспитальной пневмонии, как правило, назначаются лекарства из группы пенициллинов, цефалоспоринов, макролидов.
Способ введения медикамента в организм во многом определяется тяжестью течения болезни. В рамках комплексной терапии внутрибольничной пневмонии применяют фторхинолоны, цефалоспорины, пенициллины. Если возбудитель болезни неизвестен, показана комбинированная антибиотикотерапия. Она предполагает назначение 2-3 медикаментов.
Лечение пневмонии в большинстве случаев длится 7-14 дней. В отдельных случаях возможна замена антибиотика.
Чем опасна простуда во время беременности
Говоря о вирусных инфекциях в этот период, важно понимать, что в ряде случаев возможны последствия как для ребенка, так и для будущей мамы. В 1 триместре опасность негативного влияния на плод наиболее высока
Плацента, как естественный барьер еще не сформирована, вирусы могут попадать в кровоток и оказывать влияние непосредственно на зародыш
В 1 триместре опасность негативного влияния на плод наиболее высока. Плацента, как естественный барьер еще не сформирована, вирусы могут попадать в кровоток и оказывать влияние непосредственно на зародыш.
Среди наиболее опасных ОРВИ – грипп, коронавирус. Исследования, связанные с последствиями гриппа во время беременности говорят о том, что на вероятность развития уродств влияют не только сами вирионы, но и лихорадка, возникающая в ответ на их попадание.
В случае ОРВИ 1 триместре возможны такие осложнения, как:
- развитие тяжелых пороков у плода;
- прерывание беременности на ранних сроках;
- наличие угрозы прерывания беременности, которая может сохраняться и в течение длительного времени.
Во 2 триместре плацента уже выполняет свои функции, а основные системы органов у малыша уже сформированы. В это время заражение может повлиять на отдельные системы органов и не дает большинству вирусов навредить плоду. Исключение составляет коронавирус. Исследования, проведенные французскими учеными, подтверждают, что он способен проникать через плаценту, инфицировать непосредственно плод (вертикальный способ заражения).
Кроме того, коронавирус ухудшает состояние плаценты: в ней обнаруживают участки воспаления, нарушения кровотока, а сами размеры оказываются меньше, чем в норме.
При заболевании ОРВИ в 3 триместре вред для малыша связан с исходным состоянием здоровья матери и степенью поражения плаценты. При нарушениях со стороны плодного места возможны негативные последствия для плода: малыш страдает от хронической гипоксии, а в дальнейшем – отстает в физическом развитии. Такой ребенок может родиться раньше срока, иметь малый вес.
Да и сама беременность оказывается под угрозой – у 3% женщин с повреждением плаценты при ОРВИ развивается ее отслойка с кровотечением. Это жизнеугрожающее состояние, которое может стать причиной гибели матери, ребенка. Однако акушеры-гинекологи обнадеживают, что хроническая гипоксия и осложнения развиваются лишь при поражении более чем 50% плаценты, в остальных случаях ребенок не страдает.
Как отличить грипп от других вирусных инфекций?
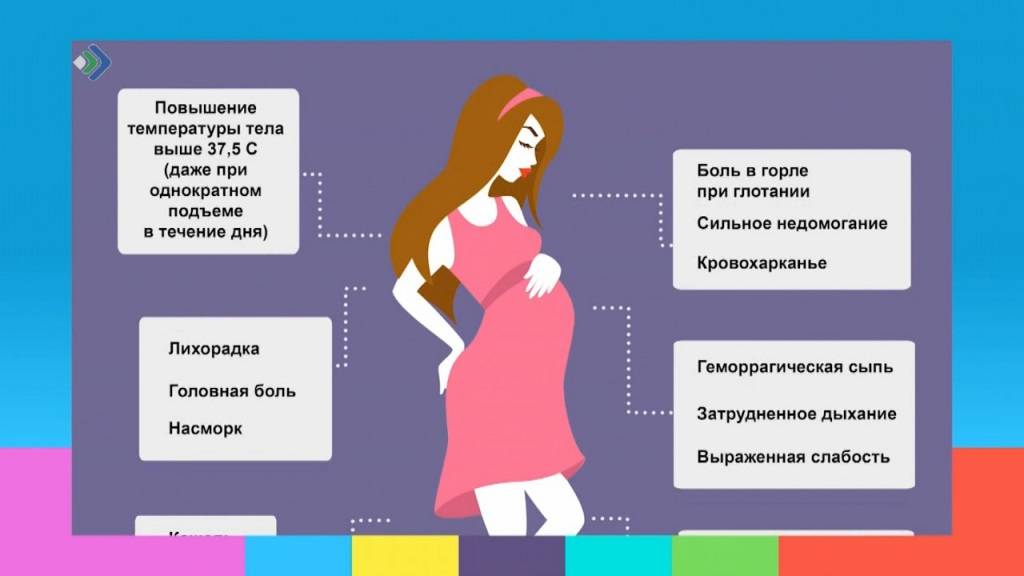
Грипп, как и другие ОРВИ, распространяется воздушно-капельным путем. Попавший в организм вирус начинает размножаться очень быстро. Основной признак этой инфекции – быстро нарастающая мощная интоксикация организма, которая проявляется следующими симптомами:
- выраженная слабость;
- давящая головная боль;
- покраснение и боль в глазах;
- светобоязнь;
- ломота в мышцах;
- слезотечение;
- озноб;
- потливость.
Начало болезни всегда острое, с резким подъемом температуры, которая может достигать 40 градусов. Вирус поражает респираторный тракт, что проявляется насморком, кашлем, затруднением дыхания, сухостью слизистых оболочек, болью и першением в горле.
Заболевание протекает тяжелее, чем рядовое ОРВИ и несет больший риск осложнений. У пациентки может развиться пневмония, отит, синусит, миокардит. Помимо угрозы выкидыша и преждевременных родов, у будущей мамы могут обустроиться хронические заболевания или развиться бактериальная инфекция.
Профилактика ОРВИ
Профилактика вирусной инфекции во время беременности по большей части носит неспецифический характер и направлена на поддержание соматического здоровья женщины, ограничение контактов, особенно с людьми, имеющими признаки ОРВИ, соблюдение гигиенических норм. Специфическая профилактика возможна лишь для предотвращения заражения сезонным гриппом.
Неспецифическая профилактика
Акушеры-гинекологи не советуют принимать иммуностимулирующие, поливитаминные препараты без крайней необходимости. Среди основных рекомендаций:
- Избегать контактов с лицами, имеющими симптомы ОРВИ, при совместном проживании организовать изоляцию, соблюдать масочный режим, часто проветривать помещение, проводить влажные уборки с антисептиками.
- Дома поддерживать уровень влажности воздуха от 50%, орошать слизистые носа слабыми солевыми растворами.
- Ограничить посещение мест массового скопления людей. Во время визитов в магазин, поликлинику, другие учреждения надевать медицинскую маску, менять ее каждые 2 часа или по мере того, как материал, из которого она сделана, не станет влажным.
- Не прикасаться грязными руками к лицу, после любых контактов ( например, поручни, ручки дверей, купюры или товар в магазине) – предварительно мыть руки или обрабатывать их антисептическими средствами.
- Стараться соблюдать режим сна и бодрствования, сбалансировано питаться. Регулярно совершать прогулки на свежем воздухе.
Специфическая профилактика
Прививка от гриппа при беременности разрешена женщинам во 2 и 3 триместрах. Ее безопасность подтверждена клиническими испытаниями. Обычно прививка хорошо переносится и уже через 4 недели обеспечивает иммунитет от вируса. Эксперты ВОЗ рекомендуют применять препараты с дозировкой антигенов от 15 мкг, иные вакцины они оценивают как недостаточно эффективные.
Так будущая мама может выбрать прививку из следующего перечня:
- «Ультрикс»;
- «Ваксигрипп»;
- «Инфлювак»;
- «Флю-М».
Вакцинация противопоказана пациенткам с индивидуальной непереносимостью компонентов вакцины, системными заболеваниями, острыми состояниями или декомпенсацией тяжелых хронических патологий. Если женщина во время беременности перенесла ОРВИ без каких-либо осложнений, она может выдержать интервал около 2-3 недель и сделать прививку от гриппа.
Последствия гриппа при беременности
Последствия гриппа у беременных женщин опасны и непредсказуемы. Чаще всего осложнения встречаются во втором и третьем триместре. Не менее опасен грипп на первых неделях беременности. До 12 недель происходит закладка всех органов и тканей ребенка
Поэтому важно, чтобы организм будущей мамы не подвергался в этот период вирусным нагрузкам
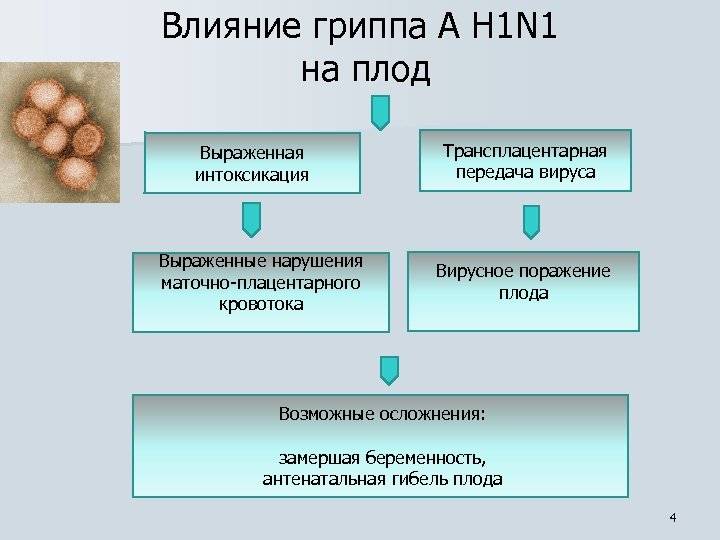
Болезнь на последних месяцах может стать причиной преждевременных родов. Вирус легко проникает через плаценту и воздействует на слуховую, зрительную, нервную систему малыша. Внутриутробное инфицирование иногда вызывает отклонения в психическом и физическом развитии, а также гибель ребенка.
Вирус гриппа при беременности в третьем триместре угнетает иммунитет не только мамы, но и малыша. Также существует опасность, что новорожденный будет восприимчив к возбудителям различных инфекций. Но на самом деле ни один врач с точностью не скажет, как отразиться на ребенке вирусная инфекция, поскольку каждая беременность протекает индивидуально. На последствия болезни влияет множество факторов – возраст будущей мамы, состояние иммунитета, сопутствующие и перенесенные заболевания.
Женщине, которая болеет гриппом при беременности, нужно внимательно следить за своим состоянием, чтобы не допустить развития осложнений. При ухудшении самочувствия необходимо вызвать скорую помощь. «Красные флаги», которые говорят о том, что пациентке нужна госпитализация:
- длительная температура тела выше 38 градусов, которая плохо сбивается;
- учащенное сердцебиение;
- сильная одышка;
- нарушение сознания;
- подозрение на развитие пневмонии.
Риск развития осложнений при гриппе повышает курение и наличие хронических заболеваний.
Герпес
Вирус герпеса бывает двух типов. Первый передается воздушно-капельным и контактно-бытовым (при поцелуях) путями. Второй (генитальный) поражает половые органы, передается при сексуальных контактах.
Герпетическая инфекция — одна из наиболее агрессивных по отношению к плоду. Заражение в I триместре приводит к выкидышу, во II и III — к развитию у ребенка пороков сердца, анемии, аномалий глазных тканей, заболеваний головного мозга, легких.
Особую опасность представляет первичный генитальный герпес, которым женщина заражается до беременности или в период вынашивания ребенка. В этом случае риск поражения плода очень высок⁷. Если женщина ранее была заражена генитальным герпесом, нужно обязательно сдать анализ и убедиться, что инфекция находится в стадии ремиссии. Антитела к вирусу герпеса или сам вирус выявляют в ходе комплексного анализа на ToRCH-инфекции.
Как не допустить заражения герпесом?
При наличии антител к герпетической инфекции и при отсутствии симптомов женщине опасаться нечего. Однако если у одного или обоих партнеров в организме присутствует активный вирус герпеса и бывает более 3 обострений в год, они оба должны пройти противогерпетическую вакцинацию. В РФ применяется вакцина «Витагерпавак». Курс состоит из 5 инъекций⁷. Повторный курс показан через 6 месяцев.
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.