Как проявляется пневмония у недоношенных детей: первые симптомы

Вялость ребенка
Одной из главных особенностей пневмонии у недоношенных новорожденных детей является большая продолжительность острого периода болезни, необходимость в длительной реабилитации и высокий риск развития критических, угрожающих жизни состояний.

Беспокойство и плач новорожденного
Пневмония у недоношенного ребенка проявляется обычно на 2-3 сутки жизни, в некоторых случаях к концу первой недели, выражается заболевание следующими симптомами:
- кожа ребенка бледная;
- сосание груди или бутылочки вялое – часто ребенок засыпает во время кормления или делает пару ленивых сосательных движений;
- во время плача и кормления появляется выраженная синюшность носогубного треугольника;
- заторможенность и вялость ребенка;
- снижение температуры тела – это отличительная особенность пневмоний у недоношенных детей, тогда, как у малышей дошкольного возраста заболевание часто протекает с фебрильной температурой тела;
- учащенное дыхание, при котором хорошо заметно раздувание крыльев носа;
- приступы кратковременной остановки дыхания (апноэ) – чаще всего во время сна или плача;
- при дыхании можно видеть, как втягиваются межреберные промежутки, и западает яремная ямка.
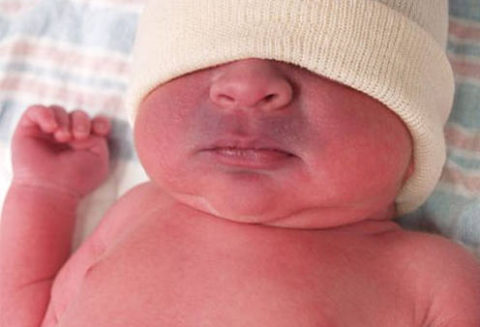
Синюшность носогубного треугольника
Кроме этого у ребенка может резко увеличиться масса тела в результате внутренних отеков. По мере прогрессирования воспалительного процесса нарастают признаки дыхательной и сердечной недостаточности, что сопровождается выделение пены розового цвета изо рта.
Пневмоцистная пневмония: симптомы

Признаки пневмонии у новорожденного
Пневмоцистная пневмония в неонатальном периоде диагностируется в основном у недоношенных детей, доношенные малыши болеют ею только при наличии наследственных тяжелых заболеваний или иммунодефиците. Возбудителем инфекции является пневмоциста Карини, которая передается воздушно-капельным путем.
Чаще всего инфицирование недоношенного ребенка происходит от персонала роддома, которые являются носителем пневмоцист и могут даже не догадываться об этом.
Инкубационный период данного вида пневмонии обычно составляет от 1 недели до 1 месяца. Клиническая картина протекает в 2 стадии:
| Стадия заболевания и ее продолжительность | Клинические признаки |
| Первая – длительность составляет 1-2 недели от начала заболевания | Ребенок вяло сосет грудь, плохо набирает массу тела, при плаче наблюдается умеренная одышка, присутствует небольшое покашливание, частый стул |
| Вторая – развивается на 2-4 неделях от начала заболевания | У ребенка появляется резко выраженная одышка (ЧДД до 140 дыханий в минуту), мучительный приступообразный кашель, постепенно прогрессирует дыхательная недостаточность – изменяется цвет кожных покровов, нарастает цианоз кожи, увеличивается в размерах печень. Температура тела ребенка, как правило, остается в пределах нормы, хрипы в легких при аускультации незначительные или отсутствуют |
При отсутствии квалифицированного лечения на первых стадиях развития пневмоцистной пневмонии у ребенка развиваются изменения в структуре легочной ткани, в результате которых грудничок в скором времени погибает.
Пневмония у новорожденных
Пневмония легких у новорожденных – инфекционное воспаление ткани легких – является одним из наиболее часто встречающихся инфекционных заболеваний. Оно опасно для любого малыша, особенно если речь идёт о двусторонней пневмонии у новорожденных. К сожалению, статистика на сегодняшний день такова: пневмонию у новорожденных диагностируют у 1% доношенных и 10-15% недоношенных малышей.
Виды и причины пневмонии новорожденных
В медицине выделяют следующие виды пневмонии в зависимости от причины заболевания:
- врожденная трансплацентарная (возбудитель проникает к малышу через плаценту от матери);
- внутриутробная антенатальная, обусловлена возбудителями, которые из околоплодных вод проникли в легкие плода;
- интранатальная, возникает при прохождении малыша по родовым путям матери, инфицированным микроорганизмами;
- постнатальная пневмония, при которой инфицирование происходит после рождения в стационаре роддома, в отделении патологии новорожденных (нозокомеальная), или в домашних условиях.
Наиболее частыми причинами пневмонии у новорожденных являются:
- инфекции токсоплазмоза, листериоза, краснухи, герпеса (при врожденных трансплацентарных пневмониях у новорожденных);
- стрептококки групп В и О, гестальные микоплазмы, туберкулезная и гемофильная палочки (при антенатальных и интранатальных пневмониях);
- стрептококки групп В, цитомегаловирусы, хламидии, грибы рода Кандида и вирус герпеса II типа (при интранатальных пневмониях);
- клебсиеллы, синегнойная палочка, кишечная ючка, протеи, стафилококки (при нозокомеальной аспирационной пневмонии у новорожденных);
- смешанные бактериально-бактериальные, вирусно-бактериальные.
Приобретенные домашние пневмонии чаще всего возникают на фоне ОРВИ (острой респираторной вирусной инфекции), вызванной аденовирусами.
Вторичные пневмонии, которые являются проявлением или осложнением сепсиса, аспирационного синдрома, зачастую вызываются у новорожденных стрептококками, стафилококками или грамотрицательной флорой.
Симптомы пневмонии у новорожденных
Признаки пневмонии у новорожденного в случае внутриутробного инфицирования врачи обнаружат еще до выписки, ведь часто первые сигналы пневмонии начинают появляться непосредственно после рождения ребенка.
Если мама с ребенком выписалась домой, в течение первого месяца к ним обязательно на дом должен приходить врач для патронажа. Он будет смотреть за состоянием малыша, и ему необходимо говорить обо всех тревожных симптомах, к примеру, о вялости ребенка, частых срыгиваниях и жидком стуле, отказе от груди, быстром уставание при сосании.
Если у ребенка повышается температура, не стоит ждать очередного прихода врача. Срочно вызывайте скорую помощь
Кашель у младенцев может быть слабо выражен, но на покашливание важно сразу обратить внимание. Также насторожить должно появление выделений из носа у ребенка и одышка. Одышка приводит к симптомам посинения на стопах, на лице и руках
У заболевшего ребенка быстрее появляется опрелость
Одышка приводит к симптомам посинения на стопах, на лице и руках. У заболевшего ребенка быстрее появляется опрелость.
Бояться пропустить пневмонию у своего ребенка не нужно, ведь признаки болезни редко возникают без повышения температуры. А её нужно периодически измерять в целях профилактики.
Врач, регулярно осматривая и выслушивая ребенка, легко сможет обнаружить пневмонию.
Какое лечение назначают при пневмонии у новорожденных?
Для лечения пневмонии всегда используются антибиотики широкого спектра действия. За ребенком необходим тщательный уход, чтобы избежать его переохлаждения и перегревания
Важно следить за гигиеной его кожи, часто менять положение его тела, кормить исключительно из рожка или при помощи зонда. Прикладывать к груди больного младенца врачи разрешат только при его удовлетворительном состоянии, а именно при исчезновении интоксикации и дыхательной недостаточности
Помимо перечисленных средств лечения прописывают также физиотерапию (СВЧ и электрофорез), витамины С, B1, В2, В3, В6, В15, применение иммуноглобулинов, горчичные и горячие обертывания по два раза на день, переливания плазмы крови.
Последствия пневмонии у новорожденных
Дети, которые переболели пневмонией (особенно двухсторонней пневмонией у новорожденных), склонны к повторным заболеваниям. После выписки для них следует неоднократно проводить курсы витаминотерапии, давать биорегуляторы (экстракт алоэ и элеутерококка) в течение 3-4 месяцев. И в течение 1 года ребенок будет находится под диспансерным наблюдением.
WomanAdvice.ru
Внутриутробная пневмония у новорожденных
 Врожденная пневмония появляется вследствие инфицирования плода:
Врожденная пневмония появляется вследствие инфицирования плода:
- антенатально, во время инфицирования сквозь пораженные околоплодные воды — инфекционный вирус проникает в легкие плода;
- трансплацентарно, гематогенным способом.
Причины развития врожденной пневмонии:
- острые и вирусные бактериальные инфекции, которые женщина перенесла на поздних сроках беременности;
- воспалительные и инфекционные болезни желудочно-кишечного тракта и мочеполовой системы у женщины с заражением околоплодных вод и нисходящим путем инфицирования;
- генерализация и реализация TORCH-инфекции (хламидиоза, токсоплазмоза, листериоза, сифилиса, герпетической или цитомегаловирусной инфекции).
Факторы риска внутриутробного инфицирования плода с появлением пневмонии:
- врожденные аномалии развития бронхолегочной системы;
- внутриутробная хроническая гипоксия;
- фетоплацентарная недостаточность с аномалиями плацентарной циркуляции крови;
- цервициты, эндометриты, пиелонефриты, вагиниты, хориоамниониты у беременной;
- недоношенность, гестационная незрелость плода.
Отличительными особенностями врожденной пневмонии новорожденных являются:
- заболевание сопровождается иными проявлениями внутриутробного заражения — конъюнктивит, сыпь, симптомы энцефалита или менингита, увеличение селезенки и печени, иные проявления TORCH-инфекции;
- появление симптомов болезни в первые дни жизни малыша;
- болезнь проходит на фоне заболевания гиалиновых мембран, глубокой недоношенности, множественных бронхоэктазов или ателектазов и иных пороков развития легких и бронхов;
- заболевание чаще всего проявляется двухсторонним процессом воспаления, что усугубляет течение болезни.
К симптомам врожденной пневмонии у новорожденных относятся:
- участие вспомогательных мышц в акте дыхания, что проявляется втягиванием яремной ямки и межреберных промежутков;
- одышка, которая появляется тут же после родов, редко в более позднее время;
- приступы апноэ и цианоза;
- пенистые выделения из полости рта;
- утомляемость во время сосания;
- срыгивания, отказ от еды;
- малопродуктивный частый кашель, в некоторых случаях до рвоты;
- лихорадка.
Дополнительными симптомами врожденной пневмонии являются:
- повышенная кровоточивость;
- увеличивающаяся бледность кожи;
- нарастающее снижение веса;
- различные энантемы и экзантемы, склерома;
- увеличение селезенки и печени.
Во время отсутствия своевременного диагностирования и назначения лечения у малыша происходит усугубление дыхательной недостаточности, развитие инфекционно-токсического шока, сосудистой и сердечной недостаточности.
Тем более часто заболевание появляется у малышей со значительной незрелостью дыхательной системы (во время пневмотораксов, нарушения синтеза сурфактанта, множественных врожденных аномалий развития бронхов и легких) или у глубоко недоношенных детей.
Потому прохождение заболевания осложняется сопутствующими патологиями и зачастую приводит к смертельным исходам, наиболее тяжелое состояние отмечается при двухсторонней пневмонии.
Как распознать пневмонию
Диагностировать вирусную пневмонию тяжело, потому что происходит быстрое присоединение микробной инфекции. Двухсторонняя пневмония у новорожденного проявляется очень резко, и началом ее становится повышенная температура тела. Ее стремительное повышение приводит к тому, что у ребенка начинаются судороги. Если односторонняя пневмония, то температура выше отметки 38 не поднимается. Стандартно колеблется в пределах 37-38, признаки интоксикации отсутствуют. Так как причин и возбудителей много, то и симптоматика пневмонии у новорожденного ребенка разная.
Если брать для рассмотрения врожденное воспаление легких, то первыми признаками станет удушье. Оно появляется буквально в первые минуты появления на свет. Подозрение на пневмонию может дать состояние и цвет кожи грудничка. Его кожа имеет синюшный оттенок. Первый крик будет запоздалым, или его вообще не будет. Ребенок будет малоподвижным, рефлексы очень слабыми. Последствия пневмонии у новорожденных будут видны уже при кормлении: обильное срыгивание и вздутие животика. Селезенка быстро увеличивается в размерах, дыхание слабое. Совершенно нет повышения температуры тела. Можно даже сказать, что явное пониженная. Возможно возникновение лихорадки уже на вторые сутки, но в целом симптоматику можно наблюдать на протяжении 21-28 дней. Лечится пневмония очень тяжело, отличается высоким процентом смертности. Признаки пневмонии могут носить и скрытый характер и проявиться только через неделю или две. Насколько серьезно и тяжело будет протекать, можно сказать только после выяснения причин и инфекции, которая вызвала болезнь.
Последствия этого типа воспаления:
- отит;
- пиелонефрит;
- кровоизлияние;
- менингит;
- энцефалит.
Если на появление пневмонии повлиял вирус парагриппа, то возникает и воспаление глотки. Симптомы схожи со всеми предыдущими типами заболевания, но протекают намного легче.
Происходит следующее:
- конечности бледнеют;
- температура незначительная;
- повышенная слабость;
- рефлексы все понижаются;
- интоксикация есть, но значительно ниже, чем, скажем, при проявлениях двухстороннего воспаления легких.
При возникновении стафилококковой инфекции наблюдаются осложнения, которые вскоре перерастают в самостоятельные заболевания. Например, сепсис или, другими словами, заражение крови. Ребенок покрывается первоначально гнойничками, которые вскоре разрастаются по всему телу. После их созревания появляются раны. Данное заболевание нарушает нервную систему малыша, сердечная мышца функционирует слабо. Функции почек нарушены. Так как основные органы грудничка поражены, то вывести из такого состояния крайне тяжело. Несмотря на все усилия медиков, малыш через несколько месяцев может погибнуть, так как гной проникает по всему организму и в кровеносную систему, что осложняет лечение.
При возникновении хламидийной и микоплазменной пневмониях (внутриутробное развитие) в 90% от общего числа заболевших летальный исход.
Надо заметить, что симптомы воспаления легких кардинально отличаются у доношенных и недоношенных детей. Например, температура. Если у доношенного малыша будет наблюдаться резкий скачок до 39 градусов и выше, то у грудничков, родившихся раньше срока, ее вообще не будет. Или осложнения: у 8-месячных детей чаще наблюдается сепсис и поражение других органов вместе с пневмонией. Недоношенные дети заболевают чаще, длительность продолжительная.
Клиническая картина пневмонии
По клиническим проявлениям пневмония у грудных детей и до подросткового возраста значительно отличается от симптоматики взрослого человека.
Это обусловлено:
- более слабым иммунитетом;
- менее сформированными органами дыхательной системы, в которых происходит застой слизи;
- слабой дыхательной мускулатурой, которая не позволяет эффективно откашливать мокроту;
- дыханием при помощи диафрагмы (у младенцев) на которое влияет состояние органов ЖКТ.
Дыхательная недостаточность
Основным симптомом пневмонии у детей и взрослых является дыхательная недостаточность – учащенное дыхание. Нормальный показатель дыхания – это соотношение частоты пульса и дыхания 3 к 1.
При признаках пневмонии этот показатель нарушается и может составлять 2 к 1 и 1 к 1. Например, при показателе пульса 90 частота дыхания может составлять 40.
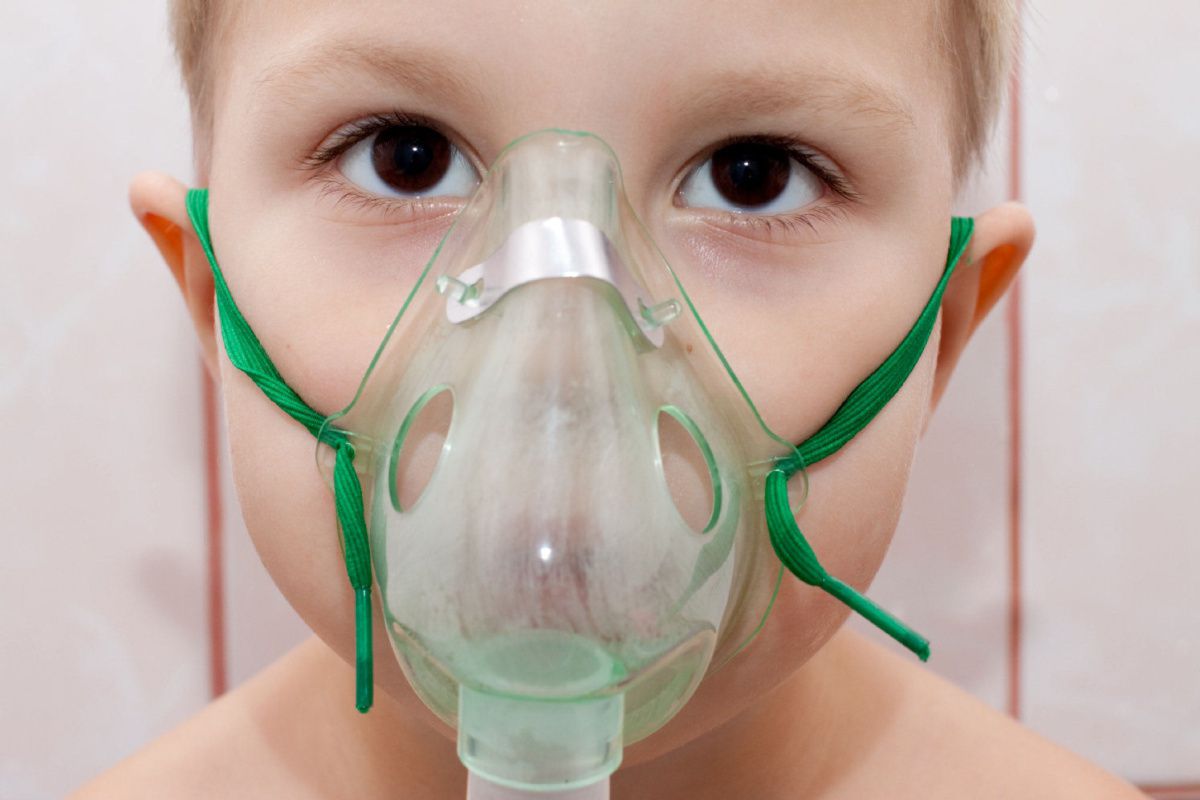
Нехватка воздуха – основной признак пневмонии
Таблица № 1. Норма вдохов у грудничков.
| Возраст ребенка | Норма вдохов в минуту | Отклонение, вдохов в минуту |
| До 2х месяцев | До 50 | Более 60 — симптом пневмонии у грудничка |
| От 2х месяцев до года | От 25 до 40 | Более 50 |
| От 12 месяцев | До 30 | Более 40 |
Дыхательная недостаточность также проявляется:
- поверхностным дыханием;
- посинением кожи в области носогубного треугольника;
- бледностью всех кожных покровов.
Повышение температуры тела
Второй характерный признак пневмонии – повышение температурных показателей тела, которые значительно выше, чем при респираторных заболеваниях. Гипертермический показатель при пневмонии достигает 39-40°С.
Воспаление легких не всегда сопровождается увеличением температурных показателей тела
Но стоит учитывать, что повышение температурного показателя до высоких отметок не всегда сопровождает пневмонию:
- Для атипичных форм пневмонии характерна температура не выше 38°С.
- Признаки воспаления легких у грудничка (из-за неразвитой иммунной системы) — температура в пределах 37,5°С, а иногда и 37,1°С.
- В любом возрасте и при любом виде пневмонии может резко повыситься температура, в первые дни заболевания, а потом упасть до субфебрильных показателей.
Кашель
Кашель – неоднозначный симптом.
Чаще всего он наблюдается в случае когда:
- инфекция поражает не только легочную ткань, но и бронхи;
- пневмония является осложнением ОРЗ.
Тип кашля при пневмонии зависит от типа заболевания.
Он может быть:
- сухим в первые дни, далее мокрый;
- сухим на протяжении всей болезни;
- с первых дней мокрым;
- с отхождением небольшого количества мокроты желтого или зеленого цвета;
- с отхождением ржавой мокроты, которая образовывается из эритроцитов при повреждении мелких капилляров.
Другая симптоматика
Наличие дополнительных симптомов зависит от возраста ребенка. Клиническая картина у детей до года не так явно выражена, температура может подниматься незначительно, а кашель и, вовсе, отсутствовать. Пневмония у грудничков распознается по косвенным признакам.
Симптомы воспаления легких у грудничка:
- сниженный тонус мышечной ткани;
- общая вялость;
- отказ от груди;
- частые срыгивания;
- жидкий стул;
- насморк;
- кашель, возникающий в момент плача или кормления;
- цианоз носогубного треугольника;
- отдышка (в раннем возрасте может сопровождаться кивками головы в такт вдоху, вытягиванием губ и пенистыми выделениями из носа и рта);
- втяжение кожного покрова при дыхании, со стороны больного легкого.

Отказ от груди у младенца – признак нездорового состояния
Характерная симптоматика для детей дошкольного, школьного и подросткового возраста:
- Болевой синдром в области груди при кашле.
- Временная остановка дыхания.
- Нарушение ритма, глубины и частоты вдохов.
- Общая слабость.
- Головная боль.
- Снижение аппетита.
- Озноб и потливость.
Вопрос-ответ:
Какие симптомы пневмонии может проявить новорожденный?
У новорожденных с пневмонией могут наблюдаться следующие симптомы: высокая или низкая температура тела, слабость, повышенная сонливость, нежелание кушать, рвота, частое дыхание или задержка дыхания, цианоз (синюшность кожи или губ).
Какие факторы риска способствуют развитию пневмонии у новорожденных?
Факторы риска, которые могут увеличить вероятность развития пневмонии у новорожденных, включают преждевременные роды, недоношенность, недостаток антител в организме ребенка, недостаточное кормление грудным молоком, медленное развитие легких у ребенка, а также наличие инфекций у матери (например, вирусные или бактериальные инфекции).
Как можно диагностировать пневмонию у новорожденных?
Диагностика пневмонии у новорожденных может включать следующие методы: обследование легких с помощью рентгена, анализ крови, кровоизмещение для определения наличия вирусов или бактерий, проведение бронхоскопии (исследование дыхательных путей с помощью тонкой гибкой трубки) или проведение лабораторных тестов для определения присутствия инфекции.
Как лечится пневмония у новорожденных?
Лечение пневмонии у новорожденных может включать следующие методы: назначение антибиотиков, противовирусных препаратов или противогрибковых средств в зависимости от причины инфекции, предоставление кислорода и поддержание правильной температуры тела, питание через трубку или внутривенно в случае нежелания кушать, а также частые промывания носа и мониторинг дыхания, сердечного ритма и температуры.
Можно ли предотвратить развитие пневмонии у новорожденных?
Профилактика пневмонии у новорожденных может включать следующие меры: регулярное стирание рук перед контактом с ребенком, вакцинация матерей против инфекций перед беременностью или во время беременности, предоставление организму ребенка недостатка антител через грудное молоко, избегание контакта ребенка с инфицированными людьми, соблюдение гигиенических правил в стационаре при родах.
Может ли пневмония у новорожденных иметь осложнения?
Да, пневмония у новорожденных может иметь осложнения, такие как расстройства дыхания, пневмоторакс (скопление воздуха в плевральной полости), сепсис (заражение крови), менингит (воспаление мягких оболочек головного мозга и спинного мозга), а также задержка развития легких и пульмонарная гипертензия (повышенное давление в сосудах легких).
Как долго длится лечение пневмонии у новорожденных?
Длительность лечения пневмонии у новорожденных может варьировать в зависимости от тяжести инфекции и эффективности лечения. Обычно лечение продолжается от нескольких дней до нескольких недель. При необходимости лечение может быть продлено.
Может ли пневмония у новорожденных привести к смертельному исходу?
Да, пневмония у новорожденных может быть серьезным и опасным заболеванием, особенно если она не лечится или обнаруживается поздно. В случае развития осложнений или тяжелой формы пневмонии смертельный исход возможен
Поэтому важно незамедлительно обратиться к врачу при подозрении на пневмонию у новорожденного
Интрнатальная пневмония
При интранатальной пневмонии возбудителями инфекционно-воспалительного процесса являются различные инфекционные агенты с заражением в родах:
- при прохождении ребенка через инфицированные пути;
- при заглатывании инфицированных околоплодных вод или мекония (аспирационная пневмония).

Развитию инфекционного процесса при интранатальной пневмонии способствуют:
- недоношенность или выраженная морфофункциональная незрелость новорожденного;
- внутриутробная гипотрофия;
- асфиксия в родах;
- нарушение легочно-сердечной адаптации новорожденного;
- дистресс-синдром (синдром угнетения дыхания) после общей анестезии в результате операции кесарева сечения значительно увеличивают риск развития пневмонии у детей;
- длительный безводный период в родах;
- лихорадка у роженицы.
Постнатальная пневмония – это воспаления легочной ткани, развившиеся после рождения ребенка: стационарные, госпитальные (нозокомиальные) или негоспитальные («домашние») пневмонии у новорожденного.
В зависимости от возбудителя выделяют следующие формы заболевания:
- вирусные;
- паразитарные;
- бактериальные;
- грибковые;
- смешанные (вирусно-бактериальные, бактериально-грибковые).
Главные причины постнатальной пневмонии:
- асфиксия в родах с аспирацией околоплодных вод и мекония;
- родовая травма, чаще спинальная с поражением шейного отдела позвоночника и верхних грудных сегментов;
- антенатальное поражение мозга;
- пороки развития бронхолегочной системы;
- недоношенность;
- реанимация в родах, интубация трахеи, катетеризация пупочных вен, ИВЛ;
- контакт с респираторными вирусными и бактериальными инфекциями с заражением воздушно-капельным путем после родов;
- переохлаждение или перегревание ребенка;
- срыгивания и рвота с аспирацией желудочного содержимого.
Клинические симптомы постнатальной пневмонии у новорожденного:
- острое начало с преобладанием общей симптоматики — токсикоз, лихорадка, срыгивания, слабость, отказ от еды;
- частый поверхностный малопродуктивный кашель;
- одышка с цианозом и участием вспомогательной мускулатуры;
- пенистые выделения из ротовой полости, раздувание крыльев носа;
- дистанционные хрипы, шумное дыхание (со значительным повышением частоты дыхательных движений) и степень дыхательной недостаточности зависит, сколько составляет ЧДД в минуту;
- присоединение сердечнососудистых нарушений.

Особенности течения постнатальной пневмонии
Клиническая картина воспаления легких в период новорожденности зависит от вирулентности возбудителя, степени зрелости всех органов и систем ребенка и наличия сопутствующих патологических процессов:
- в начальной стадии болезнь имеет стертое течение, и признаки заболевания часто проявляются через несколько часов или суток после развития воспалительного процесса;
- первые симптомы не характерны пневмонии – развивается вялость, слабость, срыгивания, отсутствие температурной реакции объясняется незрелостью системы терморегуляции и иммунологической реактивности организма;
- часто отмечается мелкоочаговый характер воспаления, который трудно диагностируется при аускультации и диагноз ставится только после появления дыхательной симптоматики (одышка, кашель, цианоз);
- катаральные явления при заражении респираторными вирусами часто отсутствуют в связи с ранним поражением паренхимы легких и отсутствием местного иммунитета;
- у доношенных новорожденных, без тяжелой сопутствующей патологии, заболевание имеет благоприятный прогноз для жизни и здоровья при условии своевременной диагностики и раннего начала антибиотикотерапии.





































