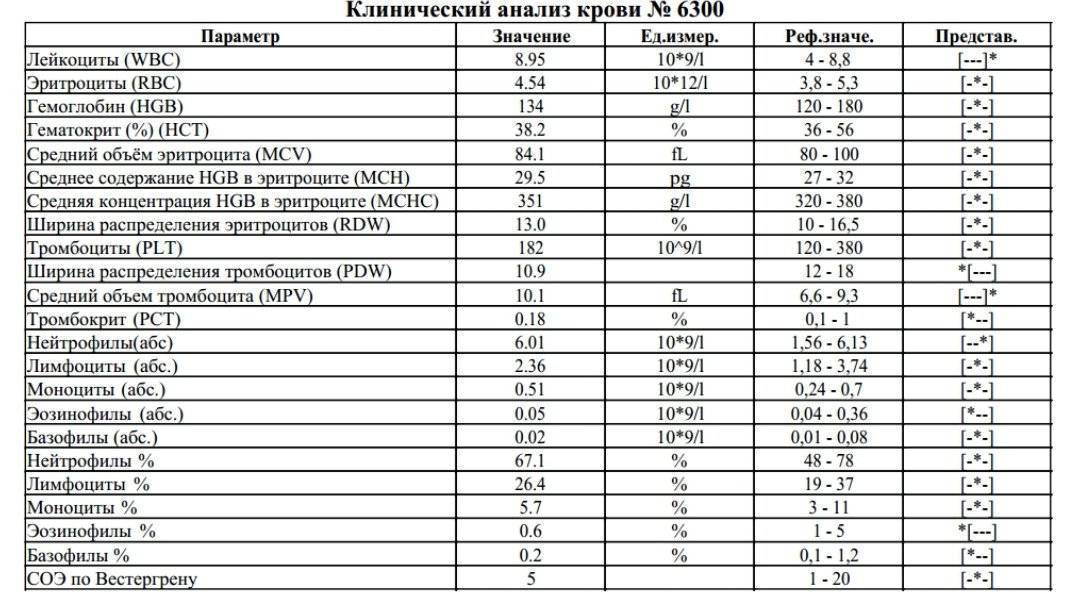
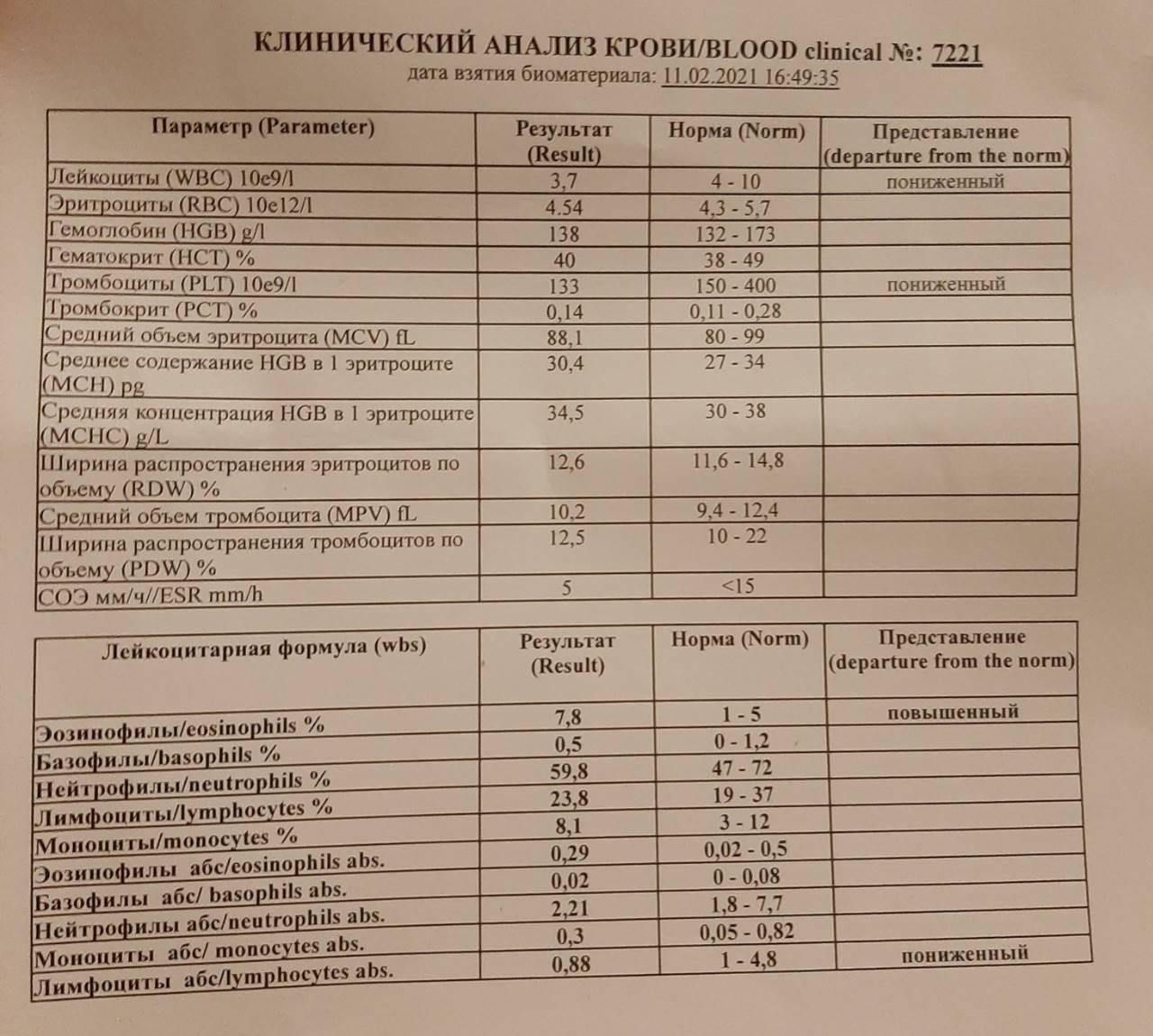
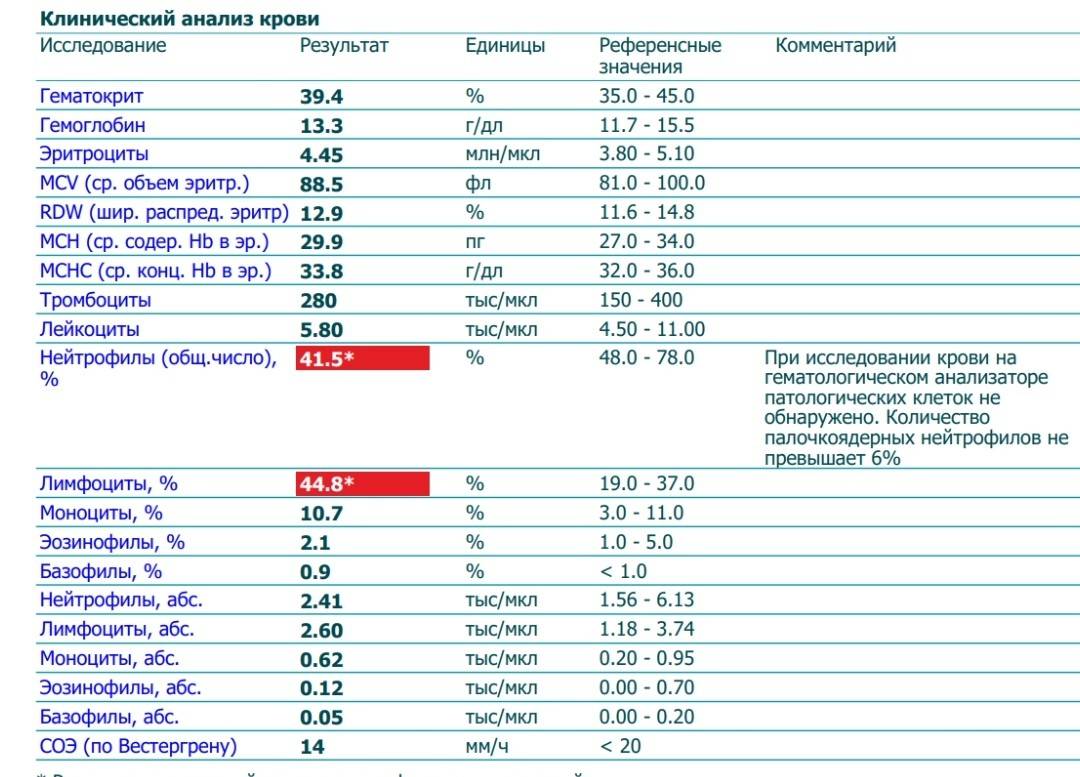
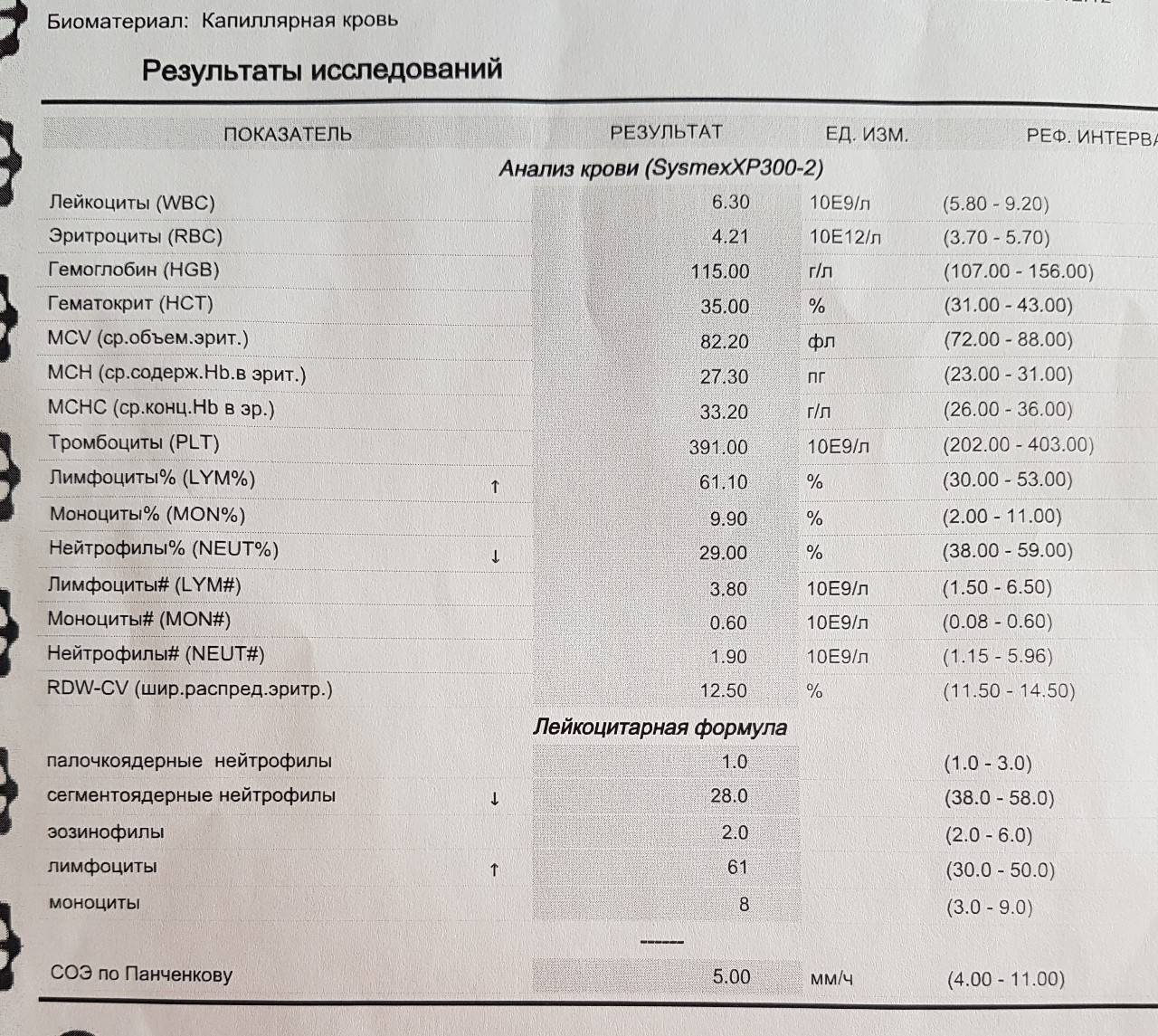
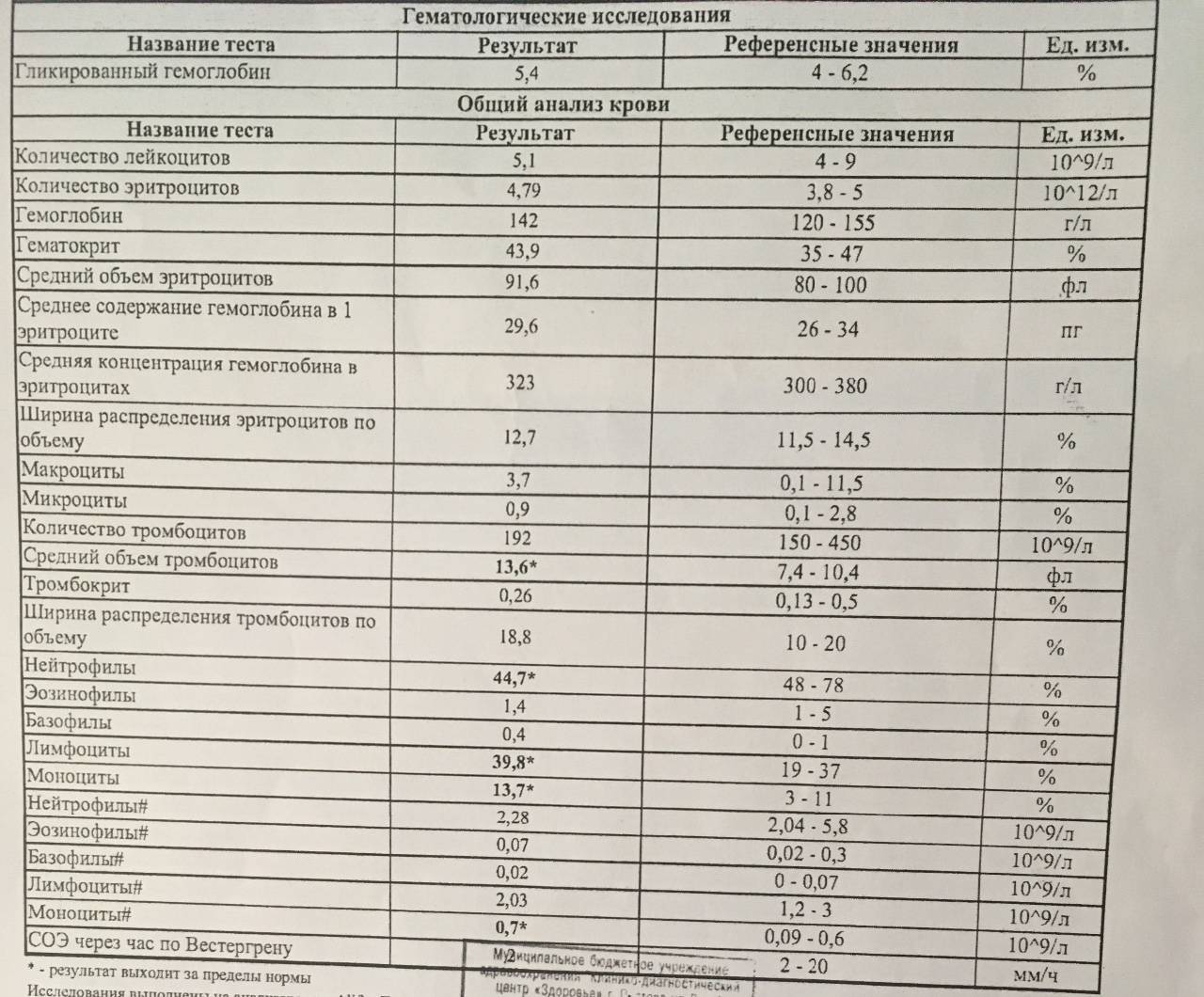
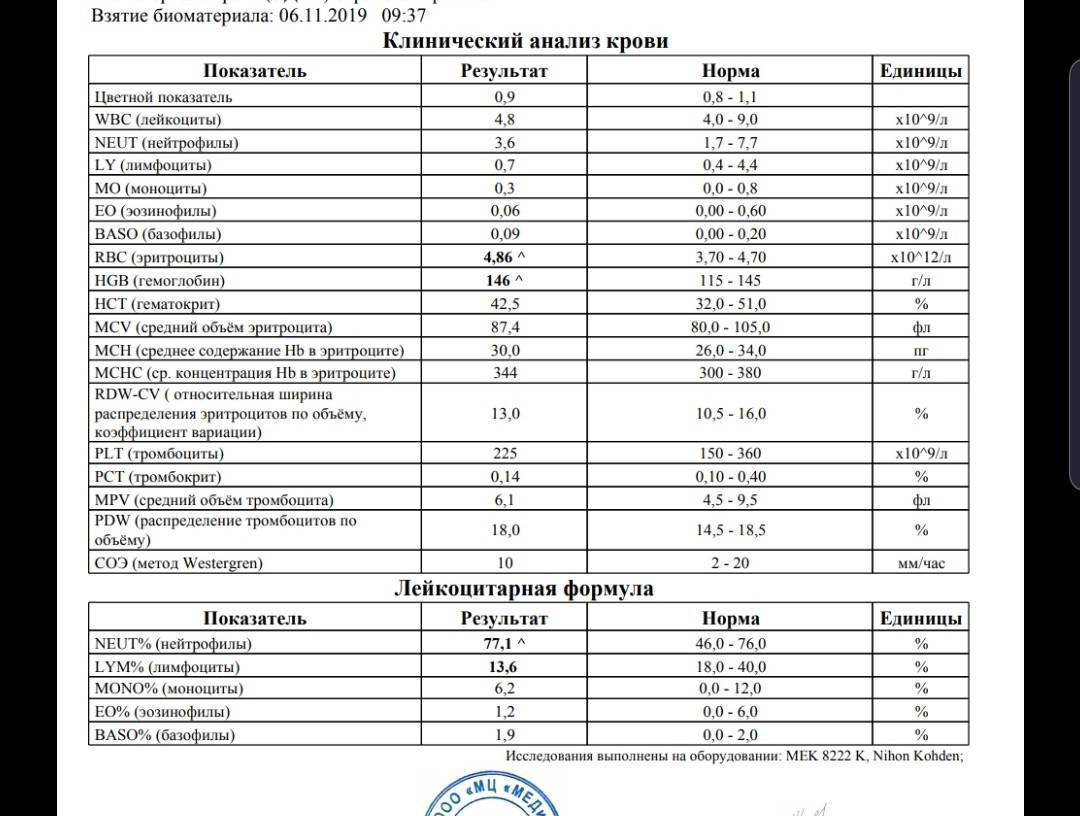
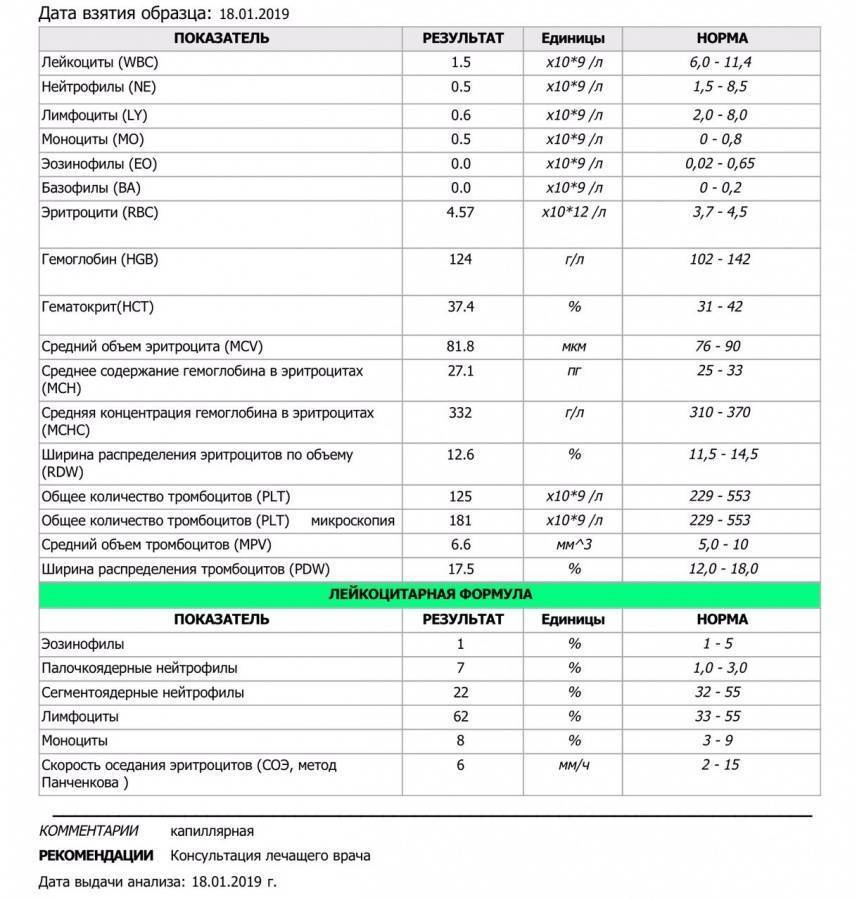
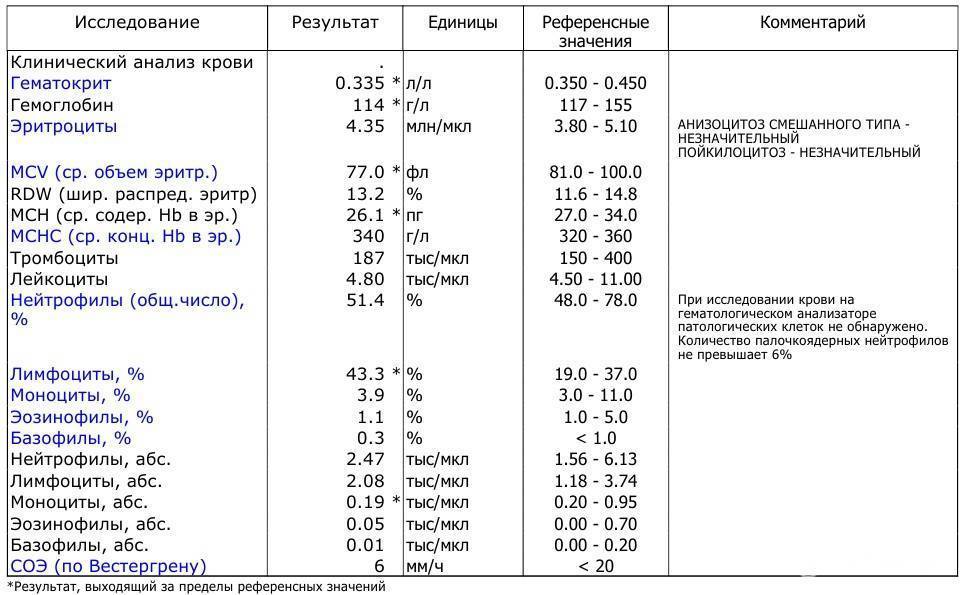
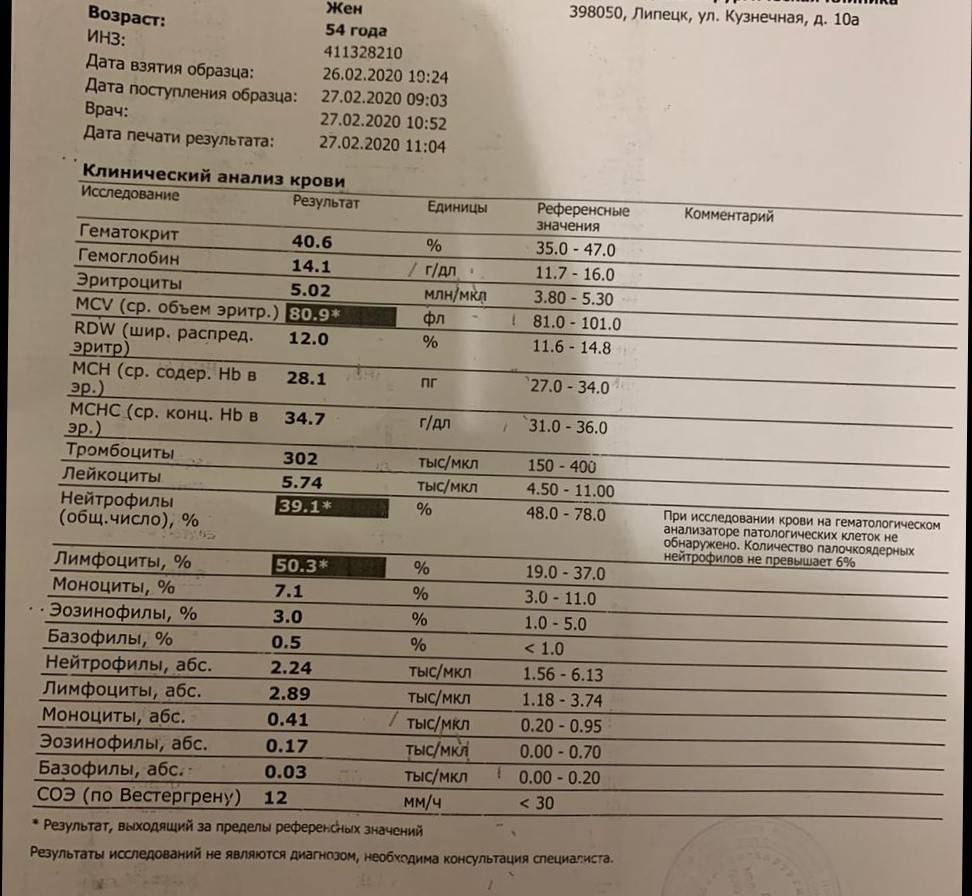
Норма лимфоцитов в крови у детей
У детей уровень лимфоцитов в крови не такой, как у взрослых. Это связано с тем, что у малышей иммунная система находится в процессе созревания. Поэтому для каждого возраста имеются свои рамки референсных значений.
Таблица с нормальными уровнями лимфоцитов в крови у детей представлена для ознакомления. Расшифровкой результатов анализа должен заниматься только врач.
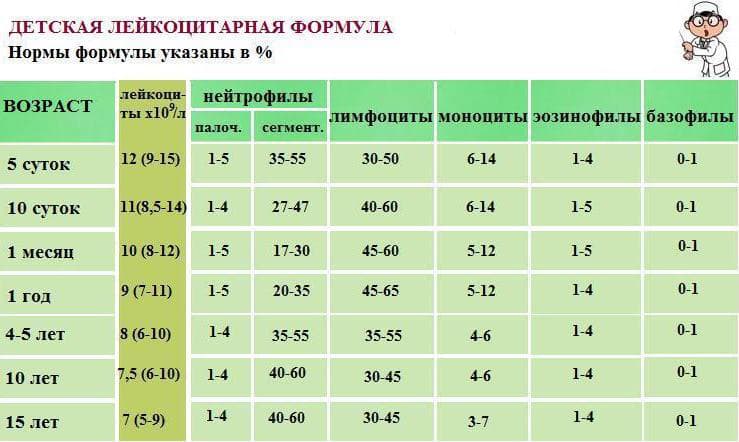
Таблица. Норма лимфоцитов в крови у детей.
| Возраст | Норма в % | Норма на литр крови |
| Первые десять дней | 20 – 50 | 1,4 – 6,8 *10*9 |
| Менее одного года | 45 – 70 | 2 – 11 *10*9 |
| Год – два | 37 – 60 | 3 — 9,5 *10*9 |
| Два – четыре года | 33 – 55 | 2 — 8,0 *10*9 |
| Четыре года – десять лет | 30 – 50 | 1,5 — 6,8*10*9 |
| Десять – шестнадцать лет | 30 – 45 | 1,2 — 5,2*10*9 |
| Старше шестнадцати лет | 19 – 37 | 1 — 4,8 *10*9 |
Небольшое пояснение: при подсчёте количества лимфоцитов в лейкоцитарной формуле вручную, количество клеток выдаётся в относительных величинах (%). При автоматическом подсчёте клеток крови выдаются абсолютные числа (10*9/л).
Как видно из таблицы, существует два перекрёста в уровнях лимфоцитов у детей. Так, рождается ребёнок с одним количеством клеток, затем их число увеличивается, и в определённый момент начинает снижаться, достигая нормы взрослого человека.
Моноциты — что это такое и каковы их функции?
Моноциты, также обозначаемые при подсчете крови как МОНО, представляют собой один из типов негранулярных лейкоцитов, то есть агранулоцитов. Моноциты производятся в костном мозге и являются самыми крупными из всех лейкоцитов. Моноциты, присутствующие в крови, обладают способностью перемещаться из кровеносных сосудов в окружающие ткани и органы, где они трансформируются в макрофаги.
Моноциты сильно мигрируют и могут достигать очень удаленных участков тела. Их поверхность покрыта рецепторами, с которыми могут связываться вырабатываемые иммунной системой вещества — хемокины. В результате эти клетки активируются в областях, где имеет место воспаление, они могут пересекать клеточные мембраны и достигать различных участков тела, чтобы бороться с патогенами. Моноциты также обладают способностью вырабатывать вещества, регулирующие иммунную систему, такие как фактор некроза опухоли (TNF), интерферон и интерлейкины. Более того, они умело проводят процесс фагоцитоза патогенных микроорганизмов и мертвых клеток.
 Моноцитоз часто возникает на фоне инфекционных заболеваний
Моноцитоз часто возникает на фоне инфекционных заболеваний
Изменения уровня моноцитов в крови чаще всего являются результатом инфекции или нарушений костного мозга. Повышенные моноциты в могут быть результатом бактериальных, вирусных или грибковых заболеваний, а также злокачественных болезней кроветворения, таких как лейкемии и лимфомы. В свою очередь, уменьшение количества этих клеток может быть результатом ВИЧ-инфекции, что приводит к разрушению моноцитов и резкому снижению иммунитета организма.
Определение уровня моноцитов у взрослого, входящих в состав анализа крови, следует проводить профилактически, желательно один раз в год. Особенно рекомендуется, когда у пациента развиваются частые, повторяющиеся инфекции и проблемы с иммунной системой, или когда есть подозрение на гематологические заболевания.
Если результат основного анализа крови показывает изменение уровня моноцитов, к нему следует добавить ручной мазок крови, то есть оценку структуры лейкоцитов под микроскопом. Это позволит судить, нормальные это клетки или нет.
Иммунодефициты
Недостаточность иммунитета делят на врожденную и приобретенную. В обоих вариантах в общем анализе крови может изменяться уровень лимфоцитов вследствие дефицита Т-клеток. Если поражено В-звено, то обычный анализ крови часто не выявляет отклонений, поэтому требуются дополнительные методы исследования.
Синдром Ди Джоржи
Этот вариант иммунодефицита называют еще гипоплазией (недоразвитием) тимуса. Дефект хромосомы при таком синдроме также вызывает пороки сердца, аномалии лица, расщепление неба и низкий уровень кальция в крови.
Если у ребенка присутствует неполный синдром, когда часть тимуса все же сохранена, то он может не слишком страдать от этой болезни. Главным симптомом является чуть большая частота инфекционных поражений и незначительное снижение лимфоцитов в крови.
Полный синдром гораздо опаснее, проявляется тяжелыми вирусными и грибковыми инфекциями в самом раннем детстве, поэтому требует пересадки тимуса либо костного мозга с целью лечения.
Тяжелый комбинированный иммунодефицит (ТКИД)
Мутации определенных генов могут приводить к тяжелейшему поражению клеточного и гуморального иммунитета – ТКИД (тяжелый комбинированный иммунодефицит). Болезнь проявляет себя уже в первые месяцы после рождения. Диарея, пневмонии, кожные и ушные инфекции, сепсис – основные проявления недуга. Возбудителями смертельных болезней бывают безобидные для большинства людей микроорганизмы (аденовирус, ЦМВ, Эпштейн-Барр, герпес зостер).
В общем анализе крови выявляется крайне низкое содержание лимфоцитов (менее 2*109клеток на литр), тимус и лимфатические узлы крайне малы.
Единственно возможное лечение ТКИД – пересадка донорского костного мозга. Если провести ее в первые три месяца жизни малыша, то есть шанс на полное излечение. Без терапии дети с комбинированным иммунодефицитом не доживают и до 2 лет. Поэтому если в крови у ребенка понижены лимфоциты, он постоянно болеет тяжелыми инфекционными недугами, то необходимо срочно провести дополнительное обследование и начать лечение.
СПИД
Синдром приобретенного иммунодефицита связан с повреждающим действием ВИЧ на Т-лимфоциты. Проникновение этого вируса возможно через биологические жидкости : в основном кровь и сперму, а также от матери к ребенку. Значимое снижение лимфоцитов происходит не сразу. Порой между заражением и появлением стадии СПИД проходят несколько лет. При прогрессировании болезни и нарастающей лимфопении человек теряет способность сопротивляться инфекциям, они могут привести к сепсису и смерти. Риск возникновения опухолей возрастает по той же причине: исчезновениеТ-клеток. Лечение ВИЧ-инфекции специальными антиретровирусными препаратами помогает сдерживать болезнь, сохраняет необходимый уровень иммунитета и продлевает жизнь.
Что может повлиять на результат
- Ошибка медсестры в процессе забора крови, а также нарушение правил хранения и транспортировки биоматериала;
- Ошибка лаборанта при изучении материала;
- Недобросовестность пациента, который нарушил правила подготовки к анализу;
- Любой, даже незначительный, стресс или физическая нагрузка непосредственно перед сдачей анализа;
- Медицинские манипуляции, проведенные накануне процедуры (рентгенография, физиотерапия, пункция, МРТ, КТ, массаж и т.д.);
- Резкое изменение положения тела перед сдачей крови также может дать ложноположительный результат;
- Менструации у женщин. Врачи советуют проводить анализ не раньше, чем на 4 день после окончания менструального кровотечения;
- Беременность. Пациентка должна предупредить врача перед забором крови о ранних сроках беременности.
Остальные клетки лейкоцитов и их значение
Чтобы картина была полной, потребуется рассмотреть и менее значительные для организма (но не для иммунной системы) составляющие крови. К таким группам лейкоцитов относят следующие:
- Моноциты. Крупные элементы, относящиеся к фагоцитам. В зависимости от количества клеток моноцитарного типа развиваются недуги. Рост процентного соотношения моноцитов говорит об относительном моноцитозе. Если повышены моноциты численно, то врачи диагностируют абсолютный моноцитоз. Иногда с моноцитами могут изменить свое количество и другие клетки крови. Лимфоциты и моноциты повышены у ребенка одновременно редко. Основной причиной явления являются инфекции.
- Базофилы. Классифицируются, как разведчики. В состав базофилов входят гистамин, серотонин и прочие высокоактивные компоненты. При контакте с аллергенами лопаются, а их содержимое воздействует на аллерген.
- Эозинофильные клетки. Эозинофилами называется популяция лейкоцитов, выполняющих маркерную функцию. Определяют клетки недугов. Норма эозинофилов для человека – от 1 до 5%. Когда лимфоциты и эозинофилы повышены, это обозначает аллергическую готовность организма. Если повышены эозинофилы у ребенка, проводится анализ на глистные инвазии, ринит, скарлатину и ветряную оспу.
Причины пониженных лимфоцитов в крови у ребенка
Пониженные цифровые значения лимфоцитов называют лимфопенией. Почему возникает эта патология? Причины данного явления делятся на врожденные и приобретенные. Кровяные тельца при врожденных факторах образуются еще в утробе матери и переходят от нее к малышу, это могут быть:
- костно-мозговая аплазия (неполноценное развитие стволовых клеток или их полное отсутствие);
- первичный иммунодефицит (синдром Вискотта-Олдрича);
- распад Т-лимфоцитов;
- идиопатическая СD4+Т-лимфопения;
- опухоль тимуса (тимома), приводящая к снижению иммунитета.
Причины приобретенного характера у ребенка:
- нехватка в рационе белковой пищи;
- сифилис и туберкулез;
- ВИЧ, СПИД;
- прием цитостатиков, которые назначаются детям при обнаружении опухолей в кроветворной системе;
- кортикостероиды — при условии их длительного приема;
- ультрафиолетовое облучение ребенка;
- аутоиммунные патологии;
- дренирование грудного протока;
- употребление детьми алкогольных напитков;
- апластическая анемия, болезнь Ходжкина и другие онкогематологические заболевания.
Родители должны знать перечень возможных причин, чтобы, столкнувшись с ними, не потерять время и провести обследование ребенка
Очень важно, чтобы родители сами были здоровы и не имели вредных привычек
Особую осторожность и внимательность должны проявлять кормящие мамы. Новорожденный малыш получает из грудного молока не только полезные, но и вредные вещества, а это значит, что маме нужно следить за своим питанием, контролировать прием лекарств, придерживайться здорового образа жизни, и тогда ребенку не придется расплачиваться за ее слабости
Новорожденный малыш получает из грудного молока не только полезные, но и вредные вещества, а это значит, что маме нужно следить за своим питанием, контролировать прием лекарств, придерживайться здорового образа жизни, и тогда ребенку не придется расплачиваться за ее слабости.
Оценка эффективности лечения
Диагностические исследования, направленные на оценку эффекта от проведённого лечения, проводятся не ранее, чем через 2 месяца после окончания последнего курса химиотерапии. Результат может быть оценён следующим образом:
- Полная ремиссия: уменьшение до нормальных размеров печени, селезёнки, лимфоузлов (допустимо их увеличение в размере не более чем 1,5 см), снижение числа лимфоцитов менее 4×10 9 \л в периферической крови и менее 30% в костном мозге, повышение числа тромбоцитов более 100×10 9 \л, гемоглобина — более 110 г\л, нейтрофилов — более 1,54×10 9 \л.
- Частичная ремиссия: уменьшение размеров лимфоузлов, печени и селезёнки на 50% и более, снижение количества лимфоцитов в периферической крови на 50%, повышение числа тромбоцитов более 100×10 9 \л, гемоглобина — более 110 г\л, нейтрофилов — более 1,54×10 9 \л или же повышение любого из этих параметров более чем на 50% от исходного уровня.
- Признаками прогрессирования заболевания являются, напротив, увеличение размеров лимфоузлов, печени и селезёнки на 50% и более, а также уменьшение количества тромбоцитов на 50% и более от исходного уровня и уменьшение количества тромбоцитов на 20 г\л и более.
Для установления полной ремиссии необходимо соблюдение всех перечисленных критериев, частичной — по крайней мере 2 критерия, касающихся состояния внутренних органов, и минимум одного критерия, касающегося клеточного состава крови.
Следует учитывать, что терапия ибрутинибом может привести к полному ответу со стороны лимфатических узлов и селезёнки, но с сохранением лейкоцитоза в периферической крови. Это состояние обозначается, как частичный ответ с лимфоцитозом.
Симптоматика
Если значение лимфоцитов ниже нормы, у ребенка не будут проявляться специфические признаки, по которым можно заподозрить наличие патологии. Специалисты уверяют, что характерная клиническая картина возникает только при заболеваниях, провоцирующих лимфопению.
В зависимости от формы недуга симптомы могут быть следующими:
- Побледнение кожного покрова (в редчайших случаях эпидермис желтеет).
- Воспалительный процесс слизистой оболочки рта.
- Частые респираторные инфекции.
- Поражение лимфатических узлов, сопровождающееся уменьшением их диаметра.
- Увеличение объема селезенки.
- Появление высыпаний и воспаление на различных участках эпидермиса (экзема, дерматиты, аполеция).
Повышенный уровень лимфоцитов у детей
Лимфоцитоз у детей – это повышенное содержание лимфоцитов в крови. Увеличение провоцируют разные причины, первая из которых – инфекционное заболевание.
Вирусные и инфекционные агенты провоцируют избыточную выработку Т- и NK-клеток. Если их много, говорят, что у ребенка повышены реактивные лимфоциты, и в первую очередь подозревают бронхит, ОРВИ и другие инфекционные и вирусные заболевания.
Вирусные и инфекционные заболевания, которые могут вызывать появление высоких лимфоцитов у ребенка:
- грипп;
- инфекционный мононуклеоз;
- герпес;
- гепатит;
- ветрянка;
- краснуха;
- корь;
- коклюш;
- аденовирус;
- свинка.
Увеличение вызывают также туберкулез, сифилис, токсоплазмоз, бруцеллез. Если нет очевидных симптомов патологии, проводят более подробную диагностику. Например, если при лимфоцитозе нет признаков инфекционного заболевания.
Превышение нормы могут вызывать болезни кроветворной системы и лимфатической ткани. Первые относят к лейкозам, вторые – к лимфомам. Они имеют злокачественный характер, но дополнительный развернутый анализ крови позволит сразу обнаружить заболевание и своевременно начать лечение.

Не всегда лимфоцитоз значит инфекционное поражение или тяжелую болезнь кровеносной системы и лимфы. После гриппа, пневмонии или бронхита лимфоциты в крови у ребенка повышены еще какое-то время, это называется постинфекционным лимфоцитозом.
Есть и другие причины, которые могут вызвать устойчивый лимфоцитоз у ребенка:
переедание углеводов;
аллергические реакции – в этом случае обращают внимание на уровень эозинофилов, он повышен;
неврастения;
сильный стресс;
недостаток цианокобаламина;
болезнь Крона;
ожоги;
ревматоидный артрит;
красная волчанка.
Если внешних симптомов заболевания нет, проводят несколько повторных анализов или развернутый подробный анализ крови. Чтобы получить достоверные результаты, нужно повторить диагностику с промежутком в 3-4 дня, желательно в разных лабораториях.
У детей уровень лимфоцитов значительно выше, чем у взрослых, и только с возрастом постепенно снижается
Это не говорит о лимфоцитозе – важно следить за диапазоном нормальных значений. Просто иммунная система ребенка слабее, потому и «защитных» клеток в крови больше
Типы лимфоцитоза
Заболевание подразделяется на относительный и абсолютный типы. Относительный характеризуется повышением количества лимфоцитов на фоне нормального или сниженного содержания лейкоцитов в крови.
При абсолютном лимфоцитозе уровень лимфоцитов превышен, как и содержание лейкоцитов.
По степени превышения различают умеренный и высокий лимфоцитоз. Если процентное содержание лимфоцитов ниже 60%, речь идет об умеренном лимфоцитозе. При высоком содержание лимфоцитов выше 60 %, что может являться признаком злокачественного гематологического заболевания, болезней лимфатической системы.
Физиологический лимфоцитоз
Иногда повышение лимфоцитов не связано с заболеванием и является естественной реакцией организма. Основными причинами такого явления становятся:
- ранний детский возраст;
- психоэмоциональные нагрузки;
- голодание, отказ от продуктов животного происхождения;
- прием некоторых лекарств.
У детей до 4-5 лет повышенный уровень лимфоцитов является физиологической нормой. Уже с первой недели жизни у новорожденного показатель лимфоцитов достигает 55-60 %. Это связано с возрастными особенностями иммунной системы. К 4-5 годам уровень лимфоцитов снижается до 40 %. Если же у маленького ребенка данный показатель превышает 60%, это является патологией.
Что касается лимфоцитоза при стрессе, голодании, приеме лекарств, то изменение лейкоцитарной формулы носит краткосрочный характер. Показатели приходят в норму, как только причинный фактор перестает действовать на организм.
Причины развития хронического лимфолейкоза
Точная причина большинства всех его случаев не известна, но принцип образования неправильных лимфоцитов понятен.
Нормальные человеческие клетки растут и работают по «программе», заложенной в содержащихся в них хромосомах, образующих молекулу ДНК. Она несет в себе переданные от родителей гены, которые влияют не только на наш внешний вид:
- онкогены: способствуют росту и делению клеток;
- супрессоры опухолей: замедляют их деление и вызывают гибель по окончанию жизненного цикла.
Каждый раз, когда клетка готовится к делению на 2 новых, она делает новую копию ДНК. Этот процесс не идеален – в его ходе могут возникать ошибки, приводящие к «включению» онкогенов и «выключению» супрессоров опухолей.
Нормальные В-лимфоциты являются частью нашей иммунной системы. Они «запрограммированы» на рост и деление с антигеном – чужеродным веществом, которое обычно не встречается в организме человека. К ним относятся, например, микробы – вирусы, бактерии и грибки. Хронический лимфолейкоз начинается в результате бесконтрольного деления В-лимфоцитов после их взаимодействия с антигеном. Причина этого медицинскому сообществу не понятна, но известны факторы, увеличивающие вероятность подобного события.
- Возраст: примерно 9 из 10 обладателей данного диагноза старше 50 лет.
- Некоторые исследования показали, что часть случаев связана с длительным воздействием радиоактивного газа радона и некоторых пестицидов – химических препаратов, которые используются для борьбы с сорняками и вредителями.
- Пол: у мужчин заболевание встречается несколько чаще, чем у женщин.
- Семейный анамнез: более чем в 2 раза повышены риски людей, у близких кровных родственников которых – родителей, братьев, сестер или детей, уже выявлено заболевание.
- Раса, этническая принадлежность. У проживающих в различных регионах и странах азиатов хронический лимфоцитарный лейкоз возникает реже, чем у европеоидов. Такая статистика подтверждает мнение ученых о том, что основную роль в его развитии играет генетика, а не окружающая среда.
Иммунодефицитные состояния
Они делятся на первичные и вторичные, исходя из причины, их вызвавшей.
Первичные
К проблемам подобного состояния относятся:
- Болезнь Брутона (характеризуется нарушением созревания В-лимфоцитов и почти полным отсутствием плазмоцитов и иммуноглобулинов);
- Нехватка антител для борьбы с заболеванием;
- Уменьшение тимуса и паращитовидных желез;
- Мозжечковая атаксия.

Вторичные
- ВИЧ (заболевание, где вирус встраивает в генетический код иммунных клеток собственные данные, и иммунитет не распознает чужеродные клетки). С течением времени может развиться СПИД.
- Последствия химиотерапии или ионизирующего действия. Из-за ионизации клетка мутирует, вследствие чего запускается механизм апоптоза (саморазрушения клетки). Химиотерапия влияет на незрелые клетки (раковые и иммунные) – разрушая их. Она обратима, а вот последствия ионизирующего действия приводят к более сложным проблемам.
- Трудности с почками и печенью. Эти органы занимаются очищением жидкой соединительной ткани от токсинов, избытка жидкости и умерших клеток. При недостаточности функции нарушаются.
- Волчанка. Аутоиммунное заболевание, характерно отличающееся от подобных. Красная волчанка вызывает понижение активности иммунных клеток. Появление новых клеток вызывает снижение лимфоцитов ниже нормы из-за питания новых клеток зрелыми клетками организма.
Ярко выраженные симптомы повышенного гормона кортизола
К специалисту следует обратиться, когда:
- человек становится сильно раздражительным;
- не может долго уснуть или перестает совсем спать по ночам;
- хронический стресс, невозможность полноценно отдохнуть при любом способе расслабления;
- ухудшение метаболизма;
- набор веса;
- катаболические процессы в мышцах;
- высокий сахар в крови из-за того, что гормон кортизол у мужчин и женщин снижает уровень инсулина, а затем повышает содержание сахара, что увеличивает его количество в анализах вдвое;
- частые простудные заболевания;
- тахикардия и нарушение работы сердечной мышцы;
- боли в суставах, хрупкие кости;
- снижение регенеративных функций.
В любом из перечисленных случаев стоит обратиться к врачу и сдать анализы, чтобы нормализовать состояние организма.
Снижение нейтрофилов – нейтропения
Нейтропения — пониженная концентрация собственнно нейтрофилов и прочих гранулоцитов в крови. Она бывает физиологической и патологической. Физиологическая нейтропения возникает при чрезмерном физическом перенапряжении, во время беременности, после еды или стресса. Подобное состояние обусловлено воздействием различных экзогенных факторов:
- радиационного излучения,
- токсических веществ – ядов и химикатов,
- некоторых лекарств — антибиотиков, иммуносупрессоров, гормонов, цитостатиков.
Физиологическая нейтропения не представляет угрозы для жизни человека и проходит самостоятельно после устранения провоцирующего влияния.
Причиной патологической формы всегда является заболевание. Такая нейтропения требует дополнительного обследования, позволяющего выявить причину нарушения.
Заболевания, при которых понижается уровень нейтрофилов в крови:
- вирусные инфекции — ОРВИ, ветряная оспа, гепатит, краснуха, корь, ВИЧ;
- генерализованное грибковое поражение;
- хроническое воспаление;
- лучевая болезнь;
- гематологические расстройства — агранулоцитоз, анемия;
- наследственные формы циклической и тяжелой врожденной нейтропении;
- гельминтозы и паразитозы;
- злокачественные опухоли костного мозга;
- аллергические реакции – анафилактический шок.
В результате этих патологий костный мозг продуцирует меньшее количество нейтрофилов. Длительно текущий воспалительный процесс истощает организм человека и нарушает его функции. Клетки крови активно погибают, нейтрофильный ряд не успевает восполняться новыми формами. Некоторые лекарственные препараты оказывают прямое угнетающее воздействие на миелопоэз – процесс образования нейтрофилов.
Причины низкого уровня лимфоцитов у ребенка
Врачи не считают лимфопению отдельным заболеванием. Клетки иммунной системы постоянно продуцируются селезенкой, тимусом, костным мозгом и лимфатическими узлами. При поражении органов выработка снижается, что можно определить по лейкоцитарной формуле.
Вторая причина понижения лимфоцитов в крови встречается реже. У ребенка вырабатывается достаточный объем клеток, но они быстро разрушаются под воздействием разных факторов. Это тяжелые аутоиммунные болезни, аномалии развития на генетическом уровне.
Абсолютная лимфопения
Патология возникает при сбое в работе костного мозга детей. Она диагностируется на уровне ниже 1,8×109/л. Проблема бывает врожденной или приобретенной в результате следующих заболеваний:
- онкологические опухоли;
- острая дисфункция почек;
- лечение гормональными препаратами на основе кортикостероидов;
- нарушение кроветворения;
- рак крови;
- ВИЧ.
При абсолютной форме уровень лимфоцитов у маленького ребенка может падать до критического показателя. На фоне нарушения развиваются вирусные инфекции с осложнениями (бронхит, пневмония, миокардит). Явление распространено после лучевой и химиотерапии.
Относительная лимфопения
Количество клеток лимфы снижается на 18–20% при повышении других телец в лейкоцитарной формуле. В большинстве случаев дисбаланс связан с развитием в организме воспалительного процесса. Отклонение может указывать на следующие заболевания:
- грипп;
- корь;
- паротит;
- дифтерию;
- краснуху;
- полиомиелит.
Иногда отклонение помогает на ранней стадии выявить артрит после перенесенной ангины, красную волчанку и другие опасные заболевания. Пониженные лимфоциты в крови у больного ребенка встречаются при ОРВИ, коклюше и нарушении работы печени, закупорке протоков, воспалении слизистой в кишечнике.
Важно! Низкие лимфоциты указывают на наличие болезни, являются своеобразным маркером скрытых нарушений. Но для установления точной причины проводится комплексная диагностика, дополнительные анализы
Ятрогенная лимфопения
У детей, рожденных от матери с ВИЧ или онкологическим заболеванием, часто встречается критическое падение лимфоцитов. Это связано с отсутствием у женщины собственной иммунной защиты, воспалительными процессами при беременности. Иногда для сохранения эмбриона приходится принимать препараты, действующие на органы грудничка.
Приобретенная форма ятрогенной лимфоцитопении возникает на фоне приема некоторых лекарственных препаратов. Это побочный эффект, при котором лимфоциты быстро разрушаются. Явление встречается при длительном лечении антибиотиками, гормональными средствами, иммуноглобулинами. Уровень клеток восстанавливается после о лекарств.
Методы лечения мононуклеоза
Лечение мононуклеоза у детей проводит врач-педиатр. При остром течении заболевания следует вызвать врача на дом.
Специфических методов лечения мононуклеоза не существует. Противовирусные препараты, кортикостероиды и иммуномодуляторы назначаются только при тяжелом течении болезни. Антибиотики используются в случае присоединения бактериальной инфекции.
Лечение мононуклеоза проводится по схеме, общей для многих ОРВИ.
Обильное питьё
Для снижения интоксикации организма необходимо обильное тёплое питьё.
Симптоматическое лечение
При температуре выше 38,5°C применяются жаропонижающие препараты. При проявлении симптомов ангины назначаются антисептические средства. Рекомендуется полоскание горла.
Коррекция диеты
Поскольку мононуклеоз может протекать с поражением печени, рекомендуется диета с ограничением жирной, острой и жареной пищи (стол №5).
Прием витаминосодержащих препаратов
При мононуклеозе показана витаминотерапия (витамины группы В, C и Р).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
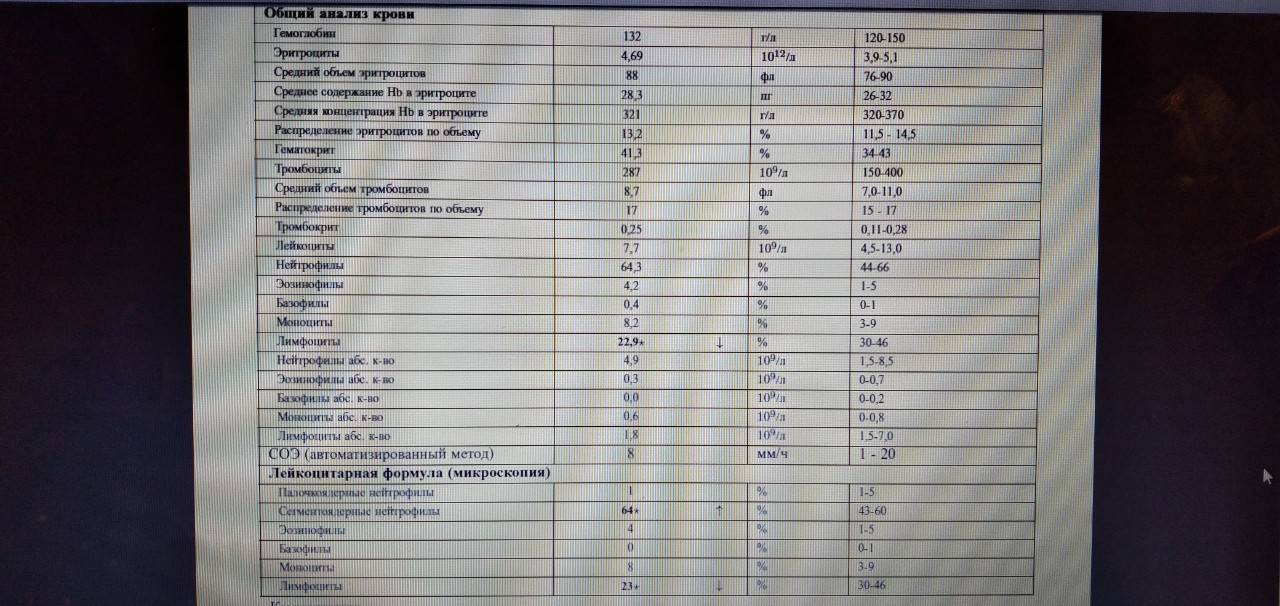
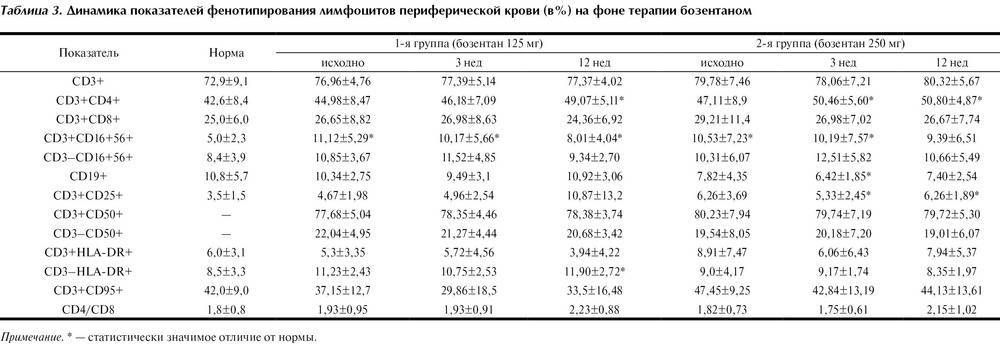
Норма лимфоцитов
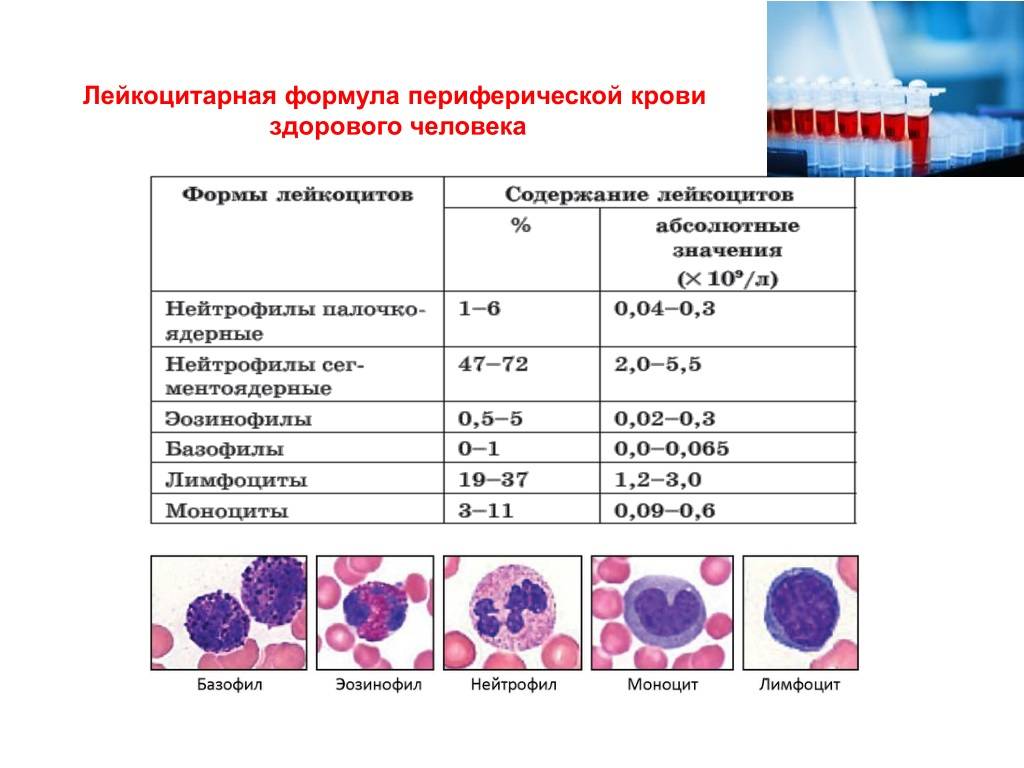
Белые клетки оценивают так же, как и лейкоциты, на основании абсолютного (LYM#) и относительного (LYM%) показателей.
| Возраст | Показатель (норма) |
| До 1 года | 45-70% (2-11*109/л) |
| 1-2 года | 37-60% (3-9,5*109/л) |
| 2-4 года | 33-50% (2-8*109/л) |
| 5-10 лет | 30-45% (1,5-6,8*109/л) |
| 10-16 лет | 30-45% (1,2-5,2*109/л) |
| 16-18 лет и старше | 13-37% (1-4,8*109/л) |
В случае выявления аномальных значений назначаются дополнительные анализы, которые позволяют точно определить количество подвидов лимфоцитов. Как правило, такая потребность возникает для оценки активности иммунного процесса, ответа и памяти.
Каковы симптомы железодефицитной анемии у беременных?
Недостаток железа в организме проявляется большим разнообразием симптомов. А у будущих мам патологические признаки путаются с физиологическими проявлениями беременности.
Выделяют две большие группы признаков анемии — гипоксический синдром и сидеропенический синдром.
Симптомы, обусловленные кислородным голоданием:
слабость;
снижение работоспособности;
бледность кожных покровов и слизистых оболочек;
мелькание «мушек» перед глазами;
одышка при физической нагрузке;
головная боль;
головокружение;
шум в ушах;
усиленное сердцебиение;
тошнота;
нарушения сна;
апатия;
обмороки.
Признаки сидеропенического синдрома, обусловленного недостатком железа в тканях:
сухость и шелушение кожи;
ломкость и слоистость ногтей;
выпадение волос;
извращения вкуса — пристрастие к мелу, извести, глине;
токсикомания — тяга к запахам ацетона, лака, краски, бензина;
язвы и трещины в уголках рта;
жжение языка;
нарушение работы органов пищеварения: обострение хронического гастрита, синдромы нарушения всасывания в кишечнике, затрудненное глотание сухой и твердой пищи;
миокардиодистрофия, недостаточность мышечных сфинктеров и другие тяжелые проявления в запущенных случаях.
Многообразие клинических симптомов обусловлено тем, что железо входит в состав и контролирует работу большого количества ферментов. А его недостаток приводит к разладу в обменных процессах и, как следствие, к метаболическим нарушениям.
Норма лимфоцитов в исследовании крови
Активированными лимфоцитами называют «зрелые» лейкоцитарные агранулоциты. Количество таких клеток увеличивается при проникновении инородного тела или вредоносного микроорганизма в тело ребенка. Повышенные активированные лимфоциты в анализе крови у ребенка свидетельствуют о патологическом процессе – вирусном, бактериальном, паразитарном или грибковом.
В зависимости от возраста ребенка различаются нормальные показатели общего содержания лимфоцитов в кровеносном русле:
- Новорожденные – от 14 до 32%.
- От одной недели до одного месяца – от 21 до 48%.
- От одного до 6 месяцев – от 42 до 67%.
- До одного года – 40-62%.
- От 1 до 3 лет – 32-34%.
- До 5 лет – 30-52%.
- До 13 лет – 27-48%.
 Иммунофенотипирование клеток костного мозга
Иммунофенотипирование клеток костного мозга
Если активированные лимфоциты повышены в крови, это лимфоцитоз, а если понижены – лимфоцитопения. Оба состояния представляют угрозу здоровью ребенка. Необходимо проведение дополнительных диагностических мероприятий для выявления причины повышения или снижения числа лейкоцитарных агранулоцитов в кровеносном русле.
Причины лимфоцитопении
Если уровень лимфоцитов в крови недостаточный для возраста ребенка, иммунитет не в состоянии обеспечить должную защиту организма. Причиной пониженного количества белых кровяных телец может быть патология органов, отвечающих за их выработку, или различные заболевания. В процессе борьбы с инфекцией клетки погибают, за счет чего их становится мало и это отражается в ОАК.
Факторами лимфоцитопении являются:
- истощение организма на фоне перенесенных заболеваний и травм;
- анемия (недостаточное количество железа в крови);
- несбалансированное питание без белка и цинка;
- хирургическое вмешательство, послеоперационный период;
- инфекционные заболевания острого типа;
- последствия химиотерапии;
- недоразвитие или разрушение костного мозга;
- гнойнички и фурункулы;
- перенесенный стресс;
- лечение гормональными препаратами.

Родители, получив показания анализов, где уровень лимфоцитов понижен, немедленно обязаны показать ребенка доктору. Диагноз может быть поставлен только после проведения дополнительных диагностических процедур.
Различные роли лимфоцитов
h2<dp>7,0,0,0,0—>
Могут защищать от рака
h3<dp>17,0,0,0,0—>
Более высокий уровень лимфоцитов CD8+ Т-типа (непосредственно в опухоли), свидетельствует об увеличении общей выживаемости онкологических больных. (20)
p, blockquote<dp>53,0,0,0,0—>
Специализированная опухоль-инфильтрирующая терапия лимфоцитами может лечить рак печени и может помочь остановить рак от повторного возникновения. (21)
p, blockquote<dp>54,0,0,0,0—>
Поддерживают здоровье кишечника
h3<dp>18,0,0,0,0—>
Лимфоциты в кишечнике играют важную роль в поддержании гомеостаза этого органа. Они также имеют решающее значение для раннего реагирования на кишечные инфекции. (22)
p, blockquote<dp>55,0,0,0,0—>
Защищают от повреждений при артрите
h3<dp>19,0,0,0,0—>
Пациенты с артритом и высоким содержанием лимфоцитов в суставах имели меньшее повреждение хряща и кости, чем люди с низким уровнем лимфоцитов. (23)
p, blockquote<dp>56,0,0,0,0—>
Влияют на кровяное давление
h3<dp>20,0,0,0,0—>
Лимфоциты CD8+, Th1-типа, Th17 и Т-регуляторные – оказывают различное влияние на артериальное давление. Лимфоциты воспалительного типа CD8+, Th1, Th17 – увеличивают кровяное давление через выработку активных форм кислорода и вазоактивных цитокинов, изменяя воспалительную среду в стенках кровеносных сосудов и в почках. (24)
p, blockquote<dp>57,0,0,0,0—> </dp></dp></dp></dp></dp></dp></dp></dp></dp></dp>