Основные причины поноса у детей
Все возможные варианты поноса у детей разного возраста, можно разделить на инфекционные и неинфекционные.
| Инфекционный понос | Неинфекционный понос |
|---|---|
| Условно-патогенная бактериальная флора (стрептококки, стафилококки, кишечная палочка и другие). Избыточный рост их колоний связан в основном с дисбалансом кишечной микрофлоры (дисбактериозом), в том числе после приема антибиотиков. | Ферментная недостаточность, приводящая к неполному перевариванию питательных веществ с накоплением в кишечнике продуктов с повышенной осмолярностью. Наибольшее значение в детском возрасте имеют:1. Лактазная недостаточность;2. Целиакия;3. Нарушение переваривания жиров с формированием стеатореи (жирного кала), что связано со сниженным количеством липазы (фермента для расщепления жиров) и расстройствами выделения желчи.Сюда же можно отнести и последствия переедания, сопровождающиеся относительным дефицитом нормально секретирующихся ферментов. |
| Болезнетворные бактерии (холерный вибрион, сальмонеллы, эшерихии, патогенные формы стафилококков, клостридии, иерсинии, кампилобактерии). Груднички заражаются ими от матери-носителя или заболевших взрослых, при погрешностях в уходе. У более старших детей причиной инфицирования становятся нарушения правил личной гигиены, пищевые отравления, эпидемические вспышки кишечных инфекций в детских коллективах. Встречаются и особые формы бактерий (туберкулезная палочка). К счастью, в настоящее время туберкулез кишечника диагностируется редко. | Срыв адаптационных механизмов при резкой смене привычного рациона, быстром переходе в другую климатическую зону. |
| Вирусы: энтеровирусная, ротавирусная и другие инфекции. | Синдром раздраженного кишечника – хроническое расстройство деятельности кишечника функционального характера. Его симптомы склонны к рецидивированию и не связаны с какими-либо органическими (структурными дефектами) или инфекционными причинами, ухудшения состояния часто связаны со стрессовыми ситуациями и нервно-эмоциональными перегрузками. |
| Глистные инвазии с размножением в кишечнике различных паразитических червей (остриц, аскарид, цепней и пр.). | |
| Простейшие (амебы, лямблии). | Поражение стенки толстой кишки неинфекционного происхождения: болезнь Крона, неспецифический язвенный колит, ишемический колит (на фоне нарушения кровоснабжения кишечника). |
| Наличие особых опухолей, которые вырабатывают биологически активные вещества со стимулирующим действием (ВИПома, гастринома). Относятся к редким причинам упорных поносов у детей. | |
| Системные заболевания (амилоидоз, склеродермия). |
У детей старшего дошкольного и школьного возраста встречаются преимущественно инфекционные формы диареи, как и у взрослых. А у новорожденного и ребенка 1–2 лет понос чаще имеет неинфекционную природу или развивается на фоне дисбактериоза.
О диарее
Под диареей следует понимать проявление обильных водянистых или жидких испражнений, с учащенным процессом опустошения кишечника. Порой эти два симптома сочетаются между собой. Чаще всего диарея сопровождается следующей симптоматикой:
- болезненные ощущения в кишечники, проявление колик;
- газообразование;
- слизь в кале (чаще всего выглядит как желеобразное вещество);
- высокая температура тела;
- обезвоживание тела.
Симптомы диареи могут проявляться как все одновременно, так и по отдельности.
Инфекционная диарея имеет свойство быстро передаваться от одного человека к другому. Несмотря на простоту и скорость заражения, остановить заболевание можно: достаточно лишь тщательно следить за гигиеной рук, в первую очередь после прогулки по общественным местам или туалетам.
Лактазная недостаточность на фоне аллергического воспаления в кишечнике
В тех случаях, когда ребенок слишком рано начинает получать чужеродный белок (чаще всего это белки коровьего молока или сои, содержащиеся в смесях для искусственного вскармливания), в кишечнике нередко развивается аллергическое воспаление. В результате этого нарушается выработка лактазы.
Аллергическое воспаление в кишечнике не всегда сопровождается изменениями на коже, и внешне у ребенка может не быть никаких признаков аллергии. Помимо нарушения переваривания лактозы, у таких детей нарушается всасывание многих других веществ в кишечнике. Поэтому у ребенка на искусственном вскармливании при продолжительной диарее рекомендуется провести аллергологическое обследование.
Причины развития инфекционной диареи
Существует огромное количество бактерий, вирусов и паразитов, все они могут вызывать диарейные заболевания. Список энтеропатогенов ещё не закрыт. Микроорганизмы, перечисленные в таблице 1, — наиболее значимые.
Инфекционная диарея клинически представляет собой один из трех основных клинических синдромов.
Таблица 1. Причины инфекционной диареи
| Энтеропатоген | Острая водянистая диарея | Диарея с кровью | Стойкая диарея* |
| Вирусы: Ротавирус Кишечный аденовирус (типы 40, 41) Калицивирус Астровирус Цитомегаловирус | + + + + + | + | + |
| Бактерии Вибрион холерный и другие вибрионы Энтеротоксигенная кишечная палочка (ETEC) Энтеропатогенная кишечная палочка (EPEC) Энтероагрегантная кишечная палочка (EAggEC) Энтероинавсивная кишечная палочка (EIEC) Энтерогеморрагическая кишечная палочка (EHEC) Shigella spp. Salmonella spp. Campylobacter spp. Yersinia spp. Clostridium difficile Микобактерии туберкулеза | ++ + + + + + + + + + + | + + + + + + + + + | + + + + + + + + + |
| Простейшие Лямблии кишечные Криптоспоридии парвум Микроспоридии Isospora belli Cyclospora cayetanensis Entamoeba histolytica Balantidium coli | ++ + + + + + | + + | ++ + + + + + |
| Гельминты Strongyloides stercoralis Schistosoma spp. | + | ++ |
*Стойкая диарея с признаками кишечной мальабсорбции или без них, определяется как диарея, продолжающаяся более 14 дней.
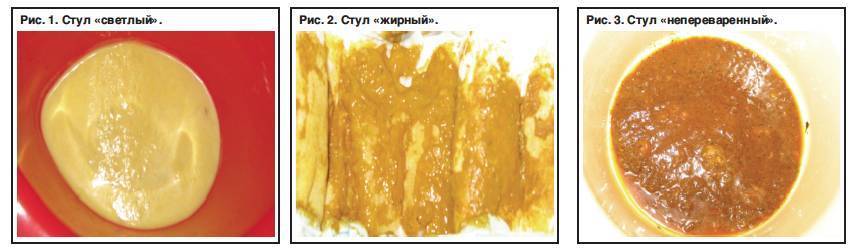
Какой стул у ребенка считается нормой
- Частота. Для взрослого человека “золотым стандартом” считается однократный акт опорожнения за сутки, а у детей количество дефекаций зависит от возраста. Так, для малюток первых трех месяцев норма 7-10 эпизодов, потом количество снижается до 3-4 раз. Обычно к году устанавливается нормальная часто стула 2-3 раза. У старших детей этот норматив приближен к взрослым показателям, то есть 1 раз в день. Но в зависимости от питания может состояться только один акт дефекации за два дня, но при этом ребенок не будет предъявлять никаких жалоб. Также увеличение количества эпизодов при нормальном характере стула не говорит о патологическом отклонении.
- Консистенция. Данный параметр измеряется по Бристольской шкале, опубликованной в конце прошлого века. Согласно этой оценочной системе, учитывается тип питания, содержание клетчатки и воды. Существует от 3 до 5 вариантов нормы.
- Стабильность. Под этим определением нужно понимать одинаковый характер стула на протяжении конкретного периода, например, недели. Согласно Бристольской системе учитывается и эмоциональное состояние ребенка после посещения туалета.
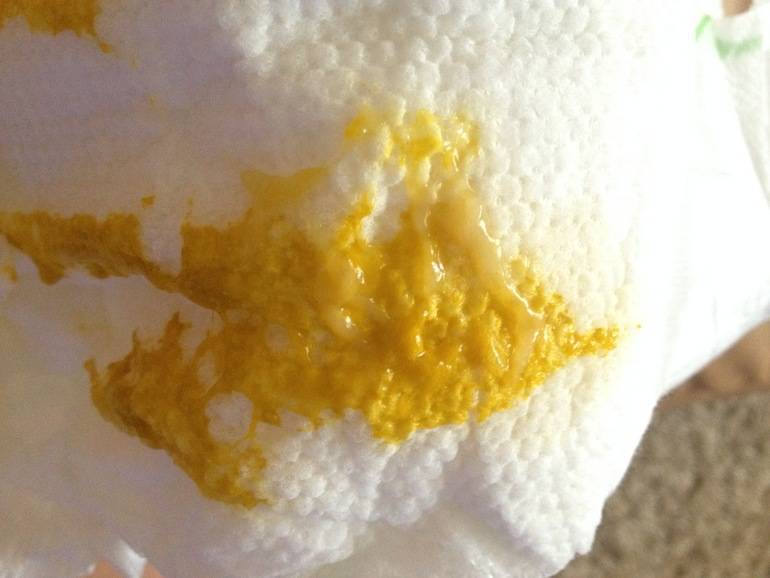
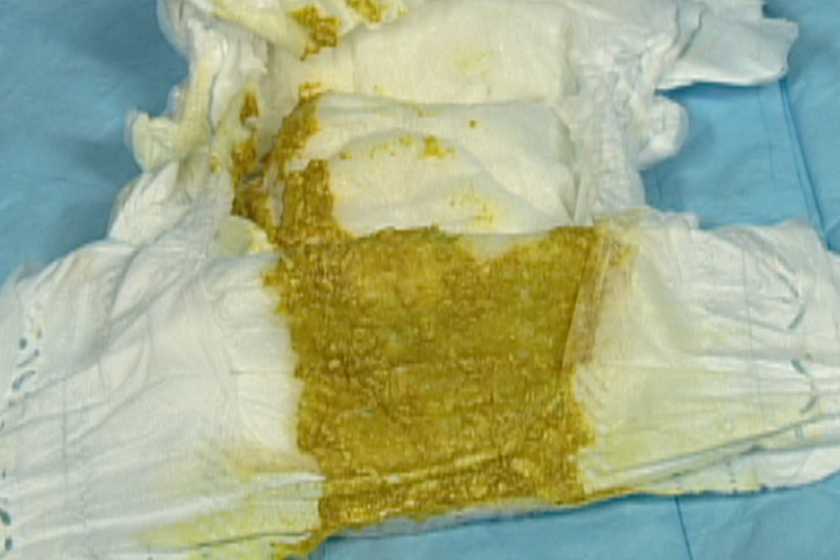
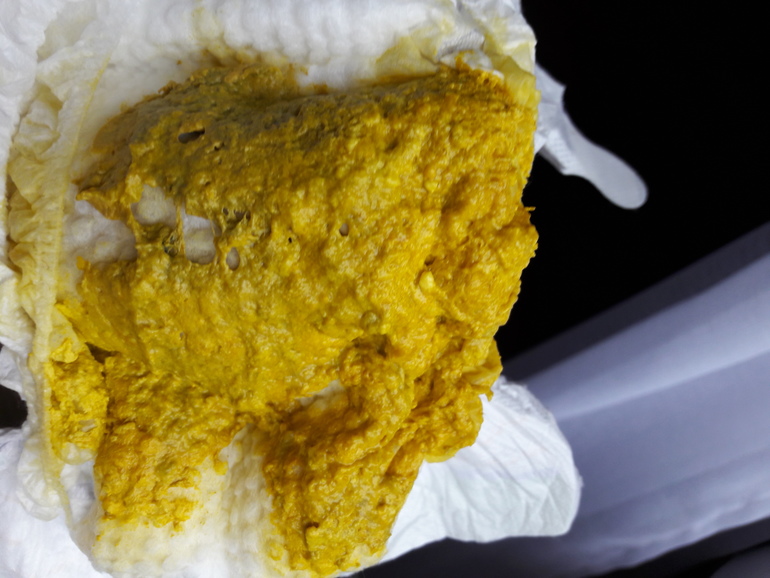
- Цвет. Вопреки закрепившимся в нашем обществе стереотипам нормальный цвет стула имеет достаточно богатую палитру. Оптимальным считается коричневый во всем многообразии оттенков. Но, если ребенок привык к молочной диете, его стул будет на несколько тонов светлее. Совсем темный кал может установиться на фоне приема препаратов железа.
Это все нормальные показатели. Конечно, изменения в образе жизни и питании способны повлиять в какой-то степени на эти параметры. Но такие отклонения тоже не будут выходить за границы нормы.
Особенности лечения диареи у малышей
Для регидратации иприменяют Регидрон.
Поскольку понос – это не самостоятельная болезнь, а отдельный симптом, нужно поставить правильный диагноз. Если врач считает, что большой опасности понос не представляет и можно лечиться в амбулаторных условиях, он назначает лечение.
Ни в коем случае нельзя самостоятельно давать ребенку лекарственные препараты. Возможно, врач назначит:
- энтеросорбенты для вывода токсинов,
- цитомутопротекторы для защиты стенок кишечника,
- жаропонижающие,
- спазмолитики,
- препараты для восстановления водно-электролитного баланса.
Самое главное мероприятие при лечении частого поноса у ребенка в 1 год – восстановление потерянной жидкости. Для регидратации используют Регидрон, Оралит – аптечные препараты. Их разводят и дают малышу в соответствии с инструкцией. Ребенка нужно поить каждые 7-15 минут, давая ему разведенное средство по 1-2 чайные ложки.
При необходимости такой раствор можно приготовить самостоятельно. Для этого размешивают в литре кипяченой воды чайную ложку мелкой соли, половину чайной ложки соды, столовую ложку сахара. Можно заменить соду соком двух апельсинов или грейпфрутов. При этом норма сахара увеличивается вдвое. При поносе безопасными средствами без побочных эффектов считаются энтеросорбенты:
- Микросорб. Аналог активированного угля, выпускается в различных лекарственных формах: капсулах, таблетках, гранулах, в виде порошка или пасты для приготовления суспензии. Для детей до года удобнее всего использовать препарат в виде водной взвеси. Его доза на сутки рассчитывается в зависимости от веса ребенка: 0,5 г на кг, если врач не пропишет другую дозировку.
- Полисорб. Мощное средство для очищения детского организма от вредных токсинов. Оно имеет специфический вкус, не впитывается через стенки слизистой желудка и кишечника, однако сам аналогично губке впитывает вредные вещества. Полисорб для детей 1 года применяется в виде разведенной в компоте или чае суспензии. На один прием требуется неполная чайная ложка, за день можно повторить такой прием лекарства еще 2-3 раза. Давать лекарство удобнее через шприц со снятой иглой. Неиспользованную суспензию в конце дня нужно утилизировать.
- Энтеросгель. Очень удобный в применении препарат, выпускаемый в виде геля или пасты, готовой к применению, сладковатой на вкус и обладающей приятным запахом. Средство обволакивает стенки кишечника, предохраняя его от повреждений. В кровоток не попадает, действует, как губка, захватывающая продукты распада из кишечника и выводящая их наружу. Для детей в 1 год нужна доза препарата в 5-10 г, разделенная на два приема.
- Смекта. Препарат действует, как адсорбент, создавая защитную оболочку на слизистой, предохраняя ее от ротавирусов и других микроорганизмов. Выпускается в виде порошка, расфасованного в пакетики. Детям в 1 год нужно принимать один пакетик в сутки. Его разводят соком или компотом и дают ребенку, разделив средство на два приема.
Лактазная недостаточность на фоне аллергического воспаления в кишечнике
В тех случаях, когда ребенок слишком рано начинает получать чужеродный белок (чаще всего это белки коровьего молока или сои, содержащиеся в смесях для искусственного вскармливания), в кишечнике нередко развивается аллергическое воспаление. В результате этого нарушается выработка лактазы.
Аллергическое воспаление в кишечнике не всегда сопровождается изменениями на коже, и внешне у ребенка может не быть никаких признаков аллергии. Помимо нарушения переваривания лактозы, у таких детей нарушается всасывание многих других веществ в кишечнике. Поэтому у ребенка на искусственном вскармливании при продолжительной диарее рекомендуется провести аллергологическое обследование.
Инфекционная диарея – причины и источники инфекции
Наиболее распространенные причины инфекционной диареи:
- Вирусы: ротавирус, аденовирус, астровирус и др;
- Бактерии, например, сальмонелла, шигелла, кампилобактер;
- Паразиты: лямблии, амебы;
- Грибы.
Источником инфекции может быть вода или пища, загрязненная микроорганизмами. Резервуар патогенных микробов — больные люди и животные. Заражение происходит после приема пищи, загрязненной выделениями из пищеварительной системы инфицированного человека. Также заразиться можно от продуктов, полученных от больного животного, подвергшихся неправильной термической обработке: непастеризованное молоко, яйца, мясо. Иногда заражение происходит при прямом контакте.
Инфекционная диарея может протекать в виде единичных случаев или коллективного заражения, вызванного воздействием патогена, например, во время приема. Вид пищевого отравления связан с сезонностью:
- инфекции, вызванные Campylobacter jejuni, чаще возникают весной;
- инфекции, связанные с Shigella и Salmonella летом;
- ротавирусные и энтерокольные инфекции Yersinia фиксируются в основном в зимние месяцы.
Опасные проявления!!!
Есть целый ряд проявлений, при возникновении которых диарею не стоит пытаться лечить дома, необходимо немедленное обращение за медицинской помощью. Прежде всего, это развитие тошноты, рвоты и поноса у ребенка до годика, особенно повторных и частых. Они могут быть признаком серьезных заболеваний и быстро приведут к обезвоживанию. Немедленно нужна помощь при:
- при любом поносе и рвоте у детей до полугода,
- при повторном поносе и рвоте у детей до года,
- при повышении температуры более 38-38.5 градусов на фоне поноса,
- при очень частом поносе, боли в животе, отказе от еды.
- при отсутствии слез при плаче, подсыхании губ и слизистых, запавших глазах, западении родничка, сонливости и вялости.
- при появлении стула со слизью, очень жидкого с пеной и газами, при нарушении общего самочувствия малыша,
- на фоне жидкого стула плохой набор веса, похудение.
- в стуле появились прожилки крови.
- на щеках ребенка на фоне поноса появилась сыпь, шершавые пятна,
- понос возник после антибиотиков, других лекарственных препаратов.
Когда необходима экстренная консультация врача?
В некоторых случаях понос у ребенка требует скорейшего обращения к врачу. Это связано с развитием тяжелых осложнений:
- Понос у ребенка первых 3 месяцев жизни, особенно сопровождающийся его отказом от груди и /или бутылочки, что может вызвать критическое обезвоживание детского организма и тяжелую интоксикацию, с поражением внутренних органов и головного мозга.
- Понос с кровью у ребенка любого возраста.
- Понос, сопровождающийся появлением судорог.
- Развитие у ребенка чрезмерной сонливости, заторможенности и даже бессознательного состояния на фоне поноса.
- Обильная многократная водянистая диарея по типу рисового отвара, что подозрительно на заражение холерой.
- Быстрое появление и неуклонное нарастание признаков обезвоживания: вялости, объективно определяемой мышечной слабости, сухости и дряблости кожи, западения родничков и глазных яблок. При остром поносе у ребенка 1 года жизни обезвоживание развивается в течение 1 суток и не всегда его удается скорректировать с помощью обильного питья.
- Сочетание высокой и не снижаемой температуры и поноса у ребенка, что свидетельствует о выраженной интоксикации, обычно инфекционного происхождения.
Понос у ребенка – частая и далеко не всегда безобидно протекающая патология. Но своевременно начатое и грамотно подобранное лечение, позволяет быстро и полностью устранить все симптомы, предотвратить развитие тяжелых осложнений, восстановить нормальное функционирование пищеварительного тракта.
Лечение
Лечебные мероприятия нужно начинать сразу, еще до постановки окончательного диагноза. Первую помощь нужно оказывать ребенку сразу, чтобы не допустить сильного обезвоживания и развития осложнений
Важно постоянно поить малыша различными видами жидкости – это компот из сухофруктов, травяные чаи, питьевая вода. Жидкость дают по чайной ложке или по 5-10 мл каждые 5-10 минут
На каждый жидкий стул нужно выпаивать по 50-100 мл воды. Если ребенок отказывается от еды, нельзя кормить его насильно, но принимать жидкость нужно.
Для связывания токсинов допустим прием сорбентов. Их принимают строго по инструкции в соответствии с возрастом. Недопустим самостоятельный прием любых антибиотиков, противодиарейных препаратов и кишечных антисептиков.
Если понос не проходит в течение суток, повышается температура, возникают боли в животе, тошнота, рвота, нужно вызвать врача и определять тактику лечения.
Дети в удовлетворительном состоянии лечатся амбулаторно. Если есть риск обезвоживания и инфекционных осложнений, ребенка госпитализируют в стационар. Врач по результатам диагностики может назначить:
- Антибиотики при доказанной бактериальной инфекции;
- При неизвестной форме диареи или при грибковом, микробном поражении можно применять Макмирор. Он бережно относится к собственной микрофлоре, эффективно подавляя инфекцию.
- Регидратационную терапию при обезвоживании. Если это легкая степень, показано отпаивание различными растворами и напитками, при утяжелении состояния назначают капельное вливание жидкости с переходом по мере улучшения на отпаивание.
- Энтеросорбенты для связывания и выведения токсинов, закрепления стула.
- Противорвотные и противодиарейные препараты назначает только врач, так как они могут замедлять выведение патогена и продуктов метаболизма.
Необходима коррекция диеты, в первые дни необходимо щадящее питание – сухарики из белого хлеба, бананы, рисовая каша на воде, овсянка, по мере улучшения состояния яблочное пюре, овощные супы каши без молока. При диарее на фоне заболеваний кишечника необходимо составлять меню индивидуально.
Как и чем кормить ребёнка при “несварении” желудка?
Есть целый ряд рекомендаций, которые могут помочь при проблемах с пищеварением у детей3,4:
- Постоянный режим дня и приёма пищи, когда организм привыкает и своевременно вырабатывает ферменты для переваривания пищи.
- Дробное питание – приём пищи маленькими порциями до 5 раз в день, чтобы не допустить переедания и соблюдать режим.
- Тщательное пережёвывание и размеренный приём пищи.
- Сбалансированный состав пищи или соблюдение рекомендаций врача при наличии таковых.
- Постепенный ввод новых продуктов.
- Достаточное количество воды.
Естественно, выполнить всё это удается далеко не всегда. Но лучше постараться следовать этим правилам, чтобы наладить пищеварение у ребёнка.
Возможные причины

Стул грудничка зависит и от рациона матери
Наиболее распространенной причиной патологического состояния является вирусная, бактериальная или паразитарная инфекция.
Патогенные микроорганизмы попадают в желудочно-кишечный тракт вместе с пищей и обуславливают нарушение функций органов.
Также в пище могут содержаться только бактериальные токсины, которые также оказывают негативное воздействие на организм. Токсины попадают в пищу при непосредственном контакте зараженного человека.
Причины и факторы риска:
- Вирусы. Диарею могут вызывать разные вирусы, включая вирус гепатита и цитомегаловирус. Ротавирус является распространенной причиной острой диареи у детей.
- Бактерии и паразиты. Наиболее заразные микроорганизмы передаются через грязную воду и зараженную пищу. К паразитам, способным вызывают диарею, относят лямблию и криптоспоридии. К наиболее распространенным бактериальным агентам относят кампилобактер, сальмонеллу, шигеллу и кишечную палочку.
- Лекарственные препараты. Чаще всего диарея возникает в результате негативного влияния антибиотиков на бактериальные колонии кишечника. После курса противомикробных препаратов в кишечнике больного могут начать размножаться патогенные бактерии, что и приводит к диарее. К другим препаратам, провоцирующим жидкий стул, относят химиотерапию и антациды с содержанием магния.
- Непереносимость лактозы. Лактозой называют сахар, содержащийся в молоке и других молочных продуктов. Непереносимость этого продукта может быть связана с генетическими особенностями.
- Избыток фруктозы в пище. Это частая причина диареи у младенцев, которых кормят фруктовым пюре. Диарея при значительном употреблении фруктозы может быть обусловлена непереносимостью этого продукта.
- Нарушение развития органов пищеварения. Так, структурные и функциональные аномалии кишечника часто проявляются диареей.
- Дисбактериоз – патология микробиома кишечника. Исследователи считают, что это самая распространенная причины болезни у детей до года.
- Перенесенные хирургические операции на органах брюшной полости.
- Аллергическая реакция на продукты питания.
- Другие заболевания органов пищеварения. Диарея является симптомом болезни Крона, язвенного колита, целиакии и синдрома раздраженной толстой кишки.
Чем опасна диарея?
Острая водянистая диарея сопровождается большой потерей жидкости и электролитов. Это приводит к развитию обезвоживания (дегидратации). Симптомы приведены в таблице 2.
Табл. 2. Шкала дегидратации
| Признак | Баллы | ||
|---|---|---|---|
| 1 | 2 | ||
| Общее состояние | нормальное | жажда беспокойство раздражительность | вялое сонливое |
| Глазные яблоки | без особенностей | слегка запавшие | запавшие |
| Слизистые оболочки | влажные | суховатые липкие | сухие |
| Слезоотделение | в норме | снижено | отсутствует |
Оценивают степень обезвоживания по сумме баллов:
| 0 баллов | дегидратация отсутствует |
| 1-4 балла | дегидратация лёгкой степени |
| 5-8 баллов | дегидратация умеренная/тяжёлая |
Признаки пищевого отравления и возможные осложнения
Несмотря на то, что пищевое отравление возникает из-за разных причин, его проявления на первых порах всегда однотипны, а симптомы похожи.
Главной особенностью любого отравления является скорость, с которой оно возникает. Все происходит очень бурно и быстро – уже через несколько часов или в ближайшие сутки организм сигнализирует о проблеме1.
Организм человека – саморегулирующаяся система и потому пытается избавиться от возбудителей любым способом. Это может проявляться общим недомоганием, диареей и болью в животе3:
- Боль в животе разного характера, но чаще резкая и достаточно сильная. Кишечник реагирует на большинство токсинов и бактерий спазмом.
- Интоксикация организма – головная боль, слабость, боль в мышцах и ломота в суставах.
- Диарея – также яркий симптом пищевого отравления, проявляющий себя практически в каждом случае.
При сильном отравлении могут добавляться другие симптомы – тошнота, рвота и повышенная температура3:
- Тошнота является одним из ярких примеров того, как организм пытается противостоять пищевой инфекции и вывести бактерии вовне. Тошнота может сопровождаться отрыжкой и чувством тяжести в животе.
- Рвота – еще один из защитных механизмов организма от возбудители инфекции. При сильном и прогрессирующем отравлении рвоту необходимо контролировать, иначе возможно сильное обезвоживание.
- Синдром дегидратации. Условиями для подобного симптома будет активная рвота или диарея. Организм человека за короткий срок теряет огромное количество жидкости, что может выражаться сильной жаждой и головокружением, вплоть до потери сознания. Особенно опасна дегидратация у детей, которые при сильном отравлении моментально теряют все запасы воды в организме.
- Повышенная температура тела. Подобным образом организм реагирует на любую атаку. Пищевое отравление не исключение, организм пытается бороться, что проявляется повышением температуры от 37,5º С до 40,0º С – все зависит от конкретного вида вируса или бактерий.
Методы диагностики

Диарея опасна обезвоживанием!
Диагностикой диареи у новорожденных занимаются педиатры и детские гастроэнтерологи. Во время консультации врач спросит родителей об основных симптомах, изучит анамнестические данные и проведет физикальное обследование.
Первые признаки желудочно-кишечного заболевания, включая лихорадку, вялость, изменение кожного покрова и раздражительность, выявляются еще во время осмотра.
Для уточнения причины возникновения диареи может потребоваться специальное обследование.
Лабораторная диагностика:
- Анализ крови для выявления признаков инфекции или воспалительной реакции.
- Исследование каловых масс с применением микробиологических методов. Такой метод помогает точно идентифицировать возбудителя болезни.
- Инструментальная диагностика:
- Сигмоидоскопия или колоноскопия – эндоскопические методы изучения кишечника пациента. Врач вводит гибкую трубку, оснащенную источником света и камерой, в кишечник. Постепенное введение воздуха расправляет орган и помогает визуализировать эпителий. С помощью такого обследования выявляются причины диареи с кровью.
- Компьютерная томография или рентгенография – методы сканирования, позволяющие быстро обнаружить ту или иную патологическую область.
Как правило, решающее значение имеют именно лабораторные тесты, с помощью которых врачи обнаруживают возбудителя и назначают специфическую терапию.
Как лечить
Если определили, что у грудничка понос, то нужно немедленно вызвать врача. Особенно, при наличии следующих симптомов:
- если грудничок отказывается пить или не может этого делать из-за сильной рвоты;
- в рвотных массах и кале примесь крови:
- рвота и понос сочетаются с сыпью;
- налицо признаки выраженного обезвоживания (сухость кожи и слизистых, отсутствие мочеиспускания в течение 6 часов и более).
Доктор Комаровский считает, что в большинстве случаев, для лечения кишечной инфекции достаточно адекватного восполнения водно-солевого баланса и специальной диеты.
Показания к антибактериальной терапии по рекомендациям ВОЗ:
- гемоколит (наличие крови в кале);
- тяжелые формы холеры и подозрение на нее;
- некоторые длительные поносы (например, при лямблиозе).
Со рвотой и поносом организм ребенка теряет много жидкости и солей. Этим и страшны кишечные инфекции, можно умереть от обезвоживания. Поэтому самым важным компонентом лечения является обильное питье и применение растворов для регидратации. Грудное молоко поможет быстрее справиться с возбудителем, за счет содержания иммунных компонентов и восполнит потери жидкости.

Кроме воды и грудного молока, малышу нужно дать один из следующих растворов: регидрон, глюкосолан, оралит. Это комплексы солей натрия и калия, упакованы в пакетики в виде порошка. Перед тем как дать ребенку, их разводят в кипяченой воде. Эти препараты продаются в каждой аптеке, но если нет возможности купить, то можно делать дома самим.
Комаровский предлагает следующий рецепт:
- 2 столовые ложки сахара;
- 1 чайная ложка соли;
- 1 чайная ложка соды;
- 1 литр воды.
Все компоненты перемешивают. Нужно дать раствор подогретым до температуры 37 градусов, так лучше усваиваются все ингредиенты.
Дополнительным препаратом для лечения поноса у детей является препарат Смекта. Он разрешен к применению даже у новорожденных. Помогает уменьшить неприятные симптомы (колики, вздутие), которыми сопровождается понос, обволакивает кишечную стенку, защищая от раздражения токсинами.
Специальная диета требуется тем грудничкам, которые уже получают прикорм. Первые сутки лучше ничего не давать, кроме грудного молока. Затем, по мере улучшения состояния, можно в небольших количествах давать безглютеновые каши, овощные пюре. Исключить на время все продукты животного происхождения.

Такого питания рекомендуется придерживаться еще неделю после выздоровления, пока не восстановятся все ферментные системы пищеварения. Если грудничок находится только на грудном вскармливании или получает адаптированную смесь, то специальной диеты не требуется. Главное, не перекармливать.
Если есть температура, то ее снижают, так как она усугубляет обезвоживание организма. Для этого дают жаропонижающие препараты (нурофен или парацетамол в виде сиропа или свечей). Аспирин категорически запрещен маленьким детям из-за серьезных побочных эффектов.
Помещение, в котором находится малыш проветривают, воздух увлажняют. Делать это нужно регулярно.
Причины
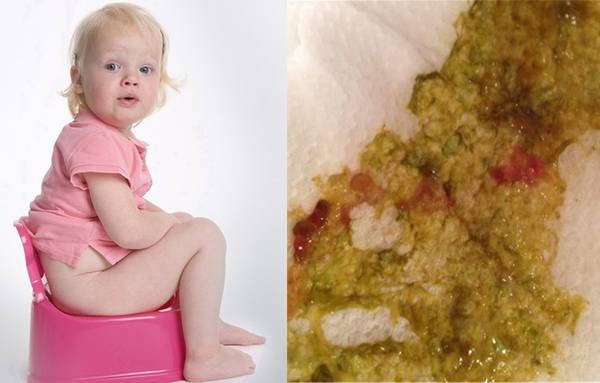
Понос со слизью – это симптом, появление которого указывает на поражение пищеварительной системы. Избыточное отделение слизи характерно для заболеваний толстого кишечника – колитов. Это связано с тем, что в стенке толстой кишки гораздо больше бокаловидных клеток, которые отвечают за выработку слизистого секрета1.
Причины возникновения поноса со слизью у ребенка можно разделить на инфекционные и неинфекционные2.
Инфекционные причины
Кишечные инфекции длятся 1-3 недели2. К инфекционным факторам относятся вирусы, бактерии и патологические грибки, которые поражают слизистую кишечника и вызывают понос2. Также нередко стул со слизью — это проявление активной деятельности паразитов в кишечнике2. Помимо механического травмирования кишечной стенки, глисты могут оказывать токсическое действие на организм веществами, которые они выделяют. Паразиты способны провоцировать аллергию и поддерживать постоянное воспаление в органах ЖКТ9.
В зависимости от механизма развития выделяют следующие виды диареи:
- Секреторную. В основе диареи секреторного происхождения лежит энтерит – поражение стенки тонкой кишки, в первую очередь вирусного происхождения. При такой патологии кал становится жидким, водянистым14.
- Инвазивную диарею. Инвазивная связана с поражением толстого кишечника патогенными бактериями – например, сальмонеллами, шигеллами или эшерихиями. Они проникают в стенку кишечника и вызывают активное воспаление – колит, который проявляется появлением поноса со слизью14
Именно толстый кишечник в норме обеспечивает формирование каловых масс, поэтому нарушение его функции приводит к появлению жидкого стула с обильным содержанием слизи1.
Неинфекционные причины
Неинфекционные диареи длятся более 3 месяцев и становятся хроническими2.
Слизистый понос у ребенка нередко возникает в результате аллергической реакции2,11. У детей раннего возраста главные пищевые аллергены – это белки коровьего и козьего молока. Перечень аллергенов расширяется по мере введения новых блюд, у школьников и подростков уже нередко наблюдается аллергия на яйца и глютеносодержащие продукты10. Спровоцировать появление пищевой аллергии может несбалансированное питание, частые или, наоборот, слишком редкие приемы пищи11.

Жидкий, необильный кал с примесью слизи и крови наблюдается в следующих случаях2:
- Язвенный колит — заболевание, при котором происходит активное поражение слизистого и подслизистого слоя толстого кишечника с формированием язв. В его основе лежит нарушение иммунного ответа организма, которое приводит к возникновению хронического воспаления16.
- Болезнь Крона — это патология с длительным течением, протекающая с обострениями. В отличие от язвенного колита, при данном заболевании могут поражаться все отделы пищеварительной системы. У детей и подростков заболевание начинается с толстого кишечника. При этом хроническое воспаление затрагивает все слои стенки кишечника16,17.
- Ювенильный полипоз — образование множественных полипов в тонкой и толстой кишке, в которых активно работают эпителиальные железы, вырабатывающие слизь5.
Синдром раздраженного кишечника
Еще одна причина диареи у детей и подростков — синдром раздраженного кишечника. Он развивается из-за функционального нарушения функции пищеварительной системы. При этом ребенка обычно наблюдается слизистый понос с частичками непереваренной пищи1.
В большинстве случаев симптомы появляются утром, сразу после завтрака – например, на пути в школу. Такое явление получило название «синдрома утреннего натиска». При этом у подростка сначала отходит оформленный стул, затем каловые массы становятся кашицеобразными либо выделяется жидкий кал. После опорожнения кишечника ребенок чувствует себя хорошо и, как правило, в течение дня понос не повторяется1.

Антибиотик-ассоциированная диарея у детей
Отдельно принято выделять антибиотик-ассоциированную диарею – нарушение стула, возникающее на фоне приема противомикробных препаратов или спустя несколько месяцев после курса лечения2. На фоне использования препаратов нарушается состав микрофлоры кишечника – развивается дисбактериоз. На его фоне активно размножаются клостридии, и развивается псевдомембранозный колит. Из-за этого у ребенка появляется мучительная многократная диарея с выделением слизи или крови6,15.