Противопоказания для взрослых к прививке против туберкулеза
Прививка от туберкулеза противопоказана взрослым в следующих случаях:
- положительная проба Манту;
- туберкулез в прошлом;
- вираж пробы Манту;
- сомнительная проба Манту (диаметр пробы 2 – 4 мм);
- тяжелая аллергия на любые вещества (еда, лекарства, пыль и т.д.);
- дерматозы (экзема, нейродермит, псориаз);
- эпилепсия;
- травматические повреждения центральной нервной системы;
- хронический энцефалит;
- рецидивирующий энцефаломиелит;
- гидроцефалия;
- мышечная дистрофия и дегенерация;
- инсульт;
- порок сердца;
- эндокардит;
- сердечная недостаточность;
- гипертония III степени;
- стенокардия;
- инфаркт миокарда;
- цирроз печени;
- хронический гепатит;
- панкреатит;
- гломерулонефрит;
- хроническая почечная недостаточность;
- сахарный диабет;
- патология щитовидной железы и надпочечников;
- тимомегалия (увеличение тимуса);
- лейкозы;
- системная красная волчанка;
- узелковый периартериит;
- дерматомиозит;
- полиартрит;
- склеродермия;
- злокачественные опухоли;
- келоидный рубец после предыдущей БЦЖ, оспы, ожога, операции и др.;
- осложнения на предыдущее введение БЦЖ.
При наличии данных патологий взрослому человеку категорически нельзя делать прививку от туберкулеза. При наличии любых острых или хронических заболеваний человек должен проконсультироваться у фтизиатра или соответствующего узкого специалиста, который решит, можно ли поставить прививку.
Реакция на пробу Манту
Реакция на PPD-тест вызвана введением под кожу туберкулина. Проба Манту – это не прививка, а тест, позволяющий определить, есть ли в организме палочки туберкулеза. Ни микробов, ни их токсинов – туберкулин не содержит. Общие реакции, например, повышение температуры на пробу Манту бывают крайне редко. Но если в организме есть палочки туберкулеза, возникает воспалительная реакция в виде припухлости и покраснения, а реакция окажется «положительной».
Для оценки измеряется диаметр папулы (бляшки, пуговки) и оценивается согласно общепринятым нормам. Реакция организма на препарат чем-то похожа на аллергию, но механизм возникновения аллергической реакции и пробы Манту разные. Дети с различными проявлениями аллергии нередко имеют отрицательные пробы Манту. Об инфицировании туберкулезом говорит не столько величина пробы Манту, сколько ее рост. Аллергиями ребенок может страдать с рождения, а скачок пробы Манту наблюдается только при заражении палочками туберкулеза.
На результативность исследования могут повлиять инфекционные заболевания, хронические патологические процессы, возрастные изменения. Часто на результативность теста влияют изменения в организме во время менструации, особая чувствительность эпидермиса.
Негативные факторы внешней среды, которые могут исказить результаты диагностики: повышенный радиационный фон, выбросы предприятиями в атмосферу химических веществ, взрывы и пожары. Получить недостоверный результат пробы можно в том случае, если будет нарушена методика проведения теста: неправильная транспортировка и хранение препарата, использование некачественных инструментов, неправильная расшифровка реакции Манту.
Если туберкулинодиагностика показала «положительный» результат, но пациент при этом не инфицирован палочкой Коха, то инфильтраты, как правило, не превышают в диаметре 5 – 7 мм, они бледные, плоские, без четких контуров, исчезающие в течение первых 1,5 – 2 недель. Причиной такой реакции может быть инфицирование нетуберкулезными микобактериями – эти микобактерии вызывают заболевания микобактериозы, которые лечатся противотуберкулезными препаратами. Поэтому, особенно в условиях эпидемии туберкулеза, случаи любого повышения чувствительности к туберкулину целесообразнее просанировать.
В настоящее время нет способов разграничения положительных реакций Манту в зависимости от разновидностей микобактерий (туберкулезных или нетуберкулезных). Однако с большей долей вероятности в пользу туберкулезного характера положительной пробы свидетельствуют: значительный период (более 3 – 5 лет), прошедший с момента вакцинации БЦЖ; проживание в регионе с повышенной распространенностью микобактерий туберкулеза (МБТ); недавний контакт с бактериовыделителем (открытые и активные формы ТБ); наличие в семье родственников, болевших ТБ или инфицированных МБТ. Чтобы подтвердить или опровергнуть диагноз, следует сдать ряд анализов и лабораторных исследований: микробиологический посев мокроты, флюорографию грудной клетки, исключить связь с вакцинацией против туберкулеза.
Симптомы вирусного менингита у детей и взрослых
Менингит вирусной природы характеризуется серозной формой и острым течением, а нередко и стертым менингиальным синдромом. Принято считать, что инкубационный период от проникновения вируса в мозговые оболочки до первых признаков болезни составляет 2-4 дня. Тем не менее, учесть этот факт при острых заболеваниях, таких как свинка, или латентных, таких как герпес типа 1, невозможно.
- При вирусном менингите первым симптомом становится лихорадка – температура превышает 40 градусов, могут начаться галлюцинации и лихорадочный бред. Кроме того, заболеванию сопутствует синдром нарушения работы желудочно-кишечного тракта – появляются сильные боли в животе, изнуряющая рвота.
- На второй третий день болезни преобладающими становятся менингиальные симптомы – сильная головная боль, не проходящая от анальгетиков, вялость и сонливость или, напротив, буйство и галлюцинации. У малышей выпирает и пульсирует родничок. Могут появиться насморк и кашель. Тем не менее, таких ярких симптомов, как при бактериальном менингите, практически никогда не бывает – судорог и комы у больных вирусным менингитом не регистрируют.
Как правило, вирусный менингит протекает в виде двух волн нарастания симптомов. Первая волна начинается со стремительного повышения температуры и рвоты, далее прогрессирует менингиальный синдром, через неделю все клинические признаки затухают на 2-3 дня и вспыхивают с новой силой. Общая продолжительность болезни составляет 14-17 дней.
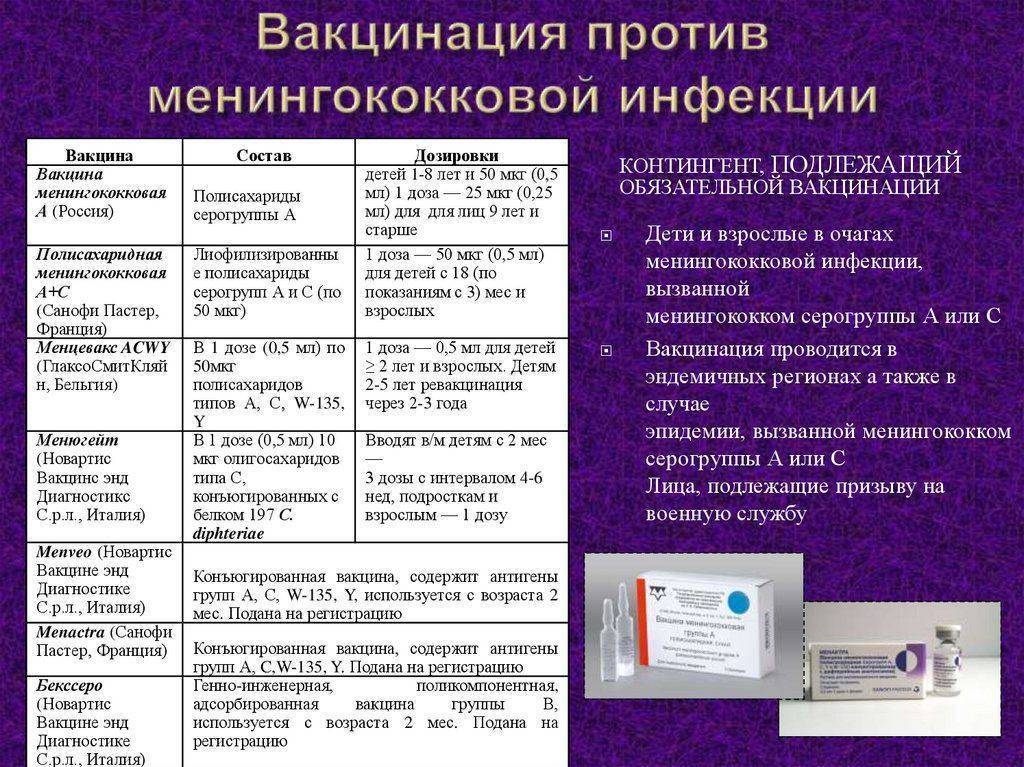
Схема вакцинации против менингита и особенности применения
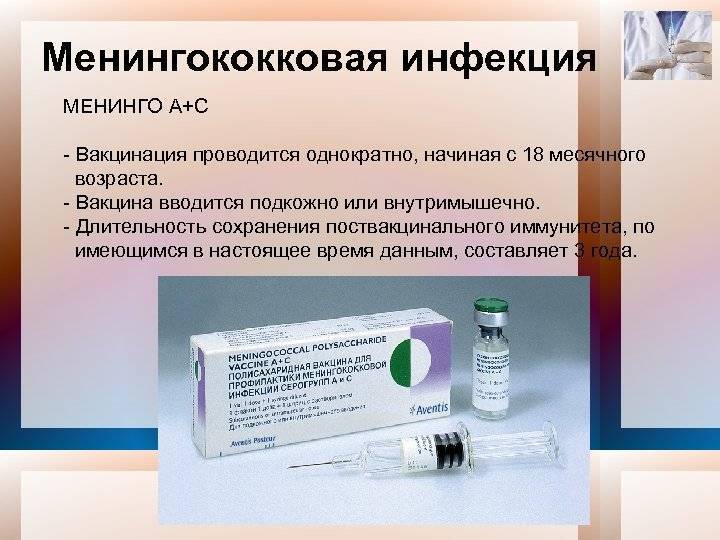
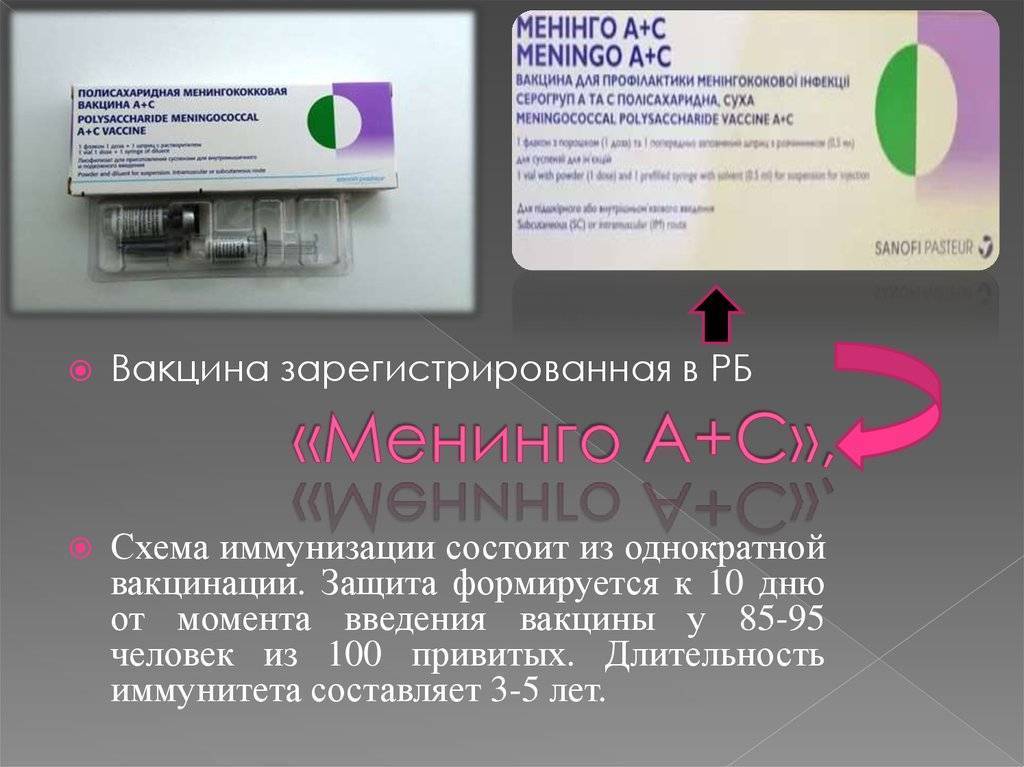
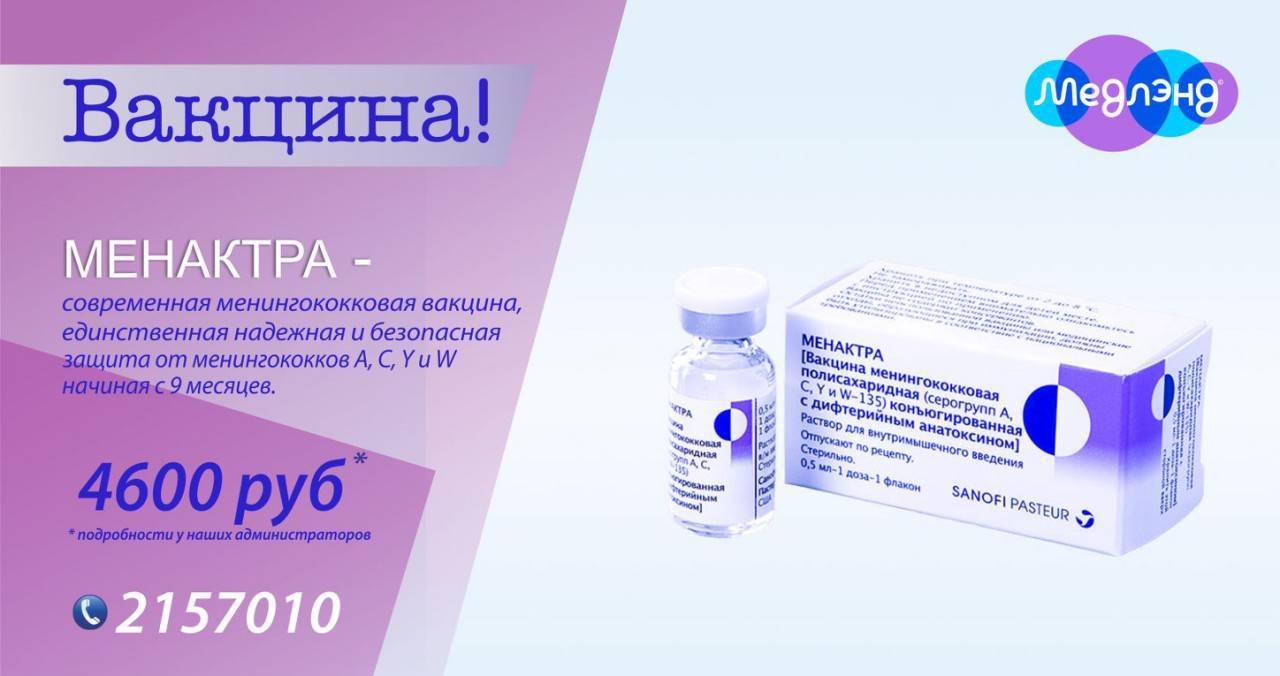
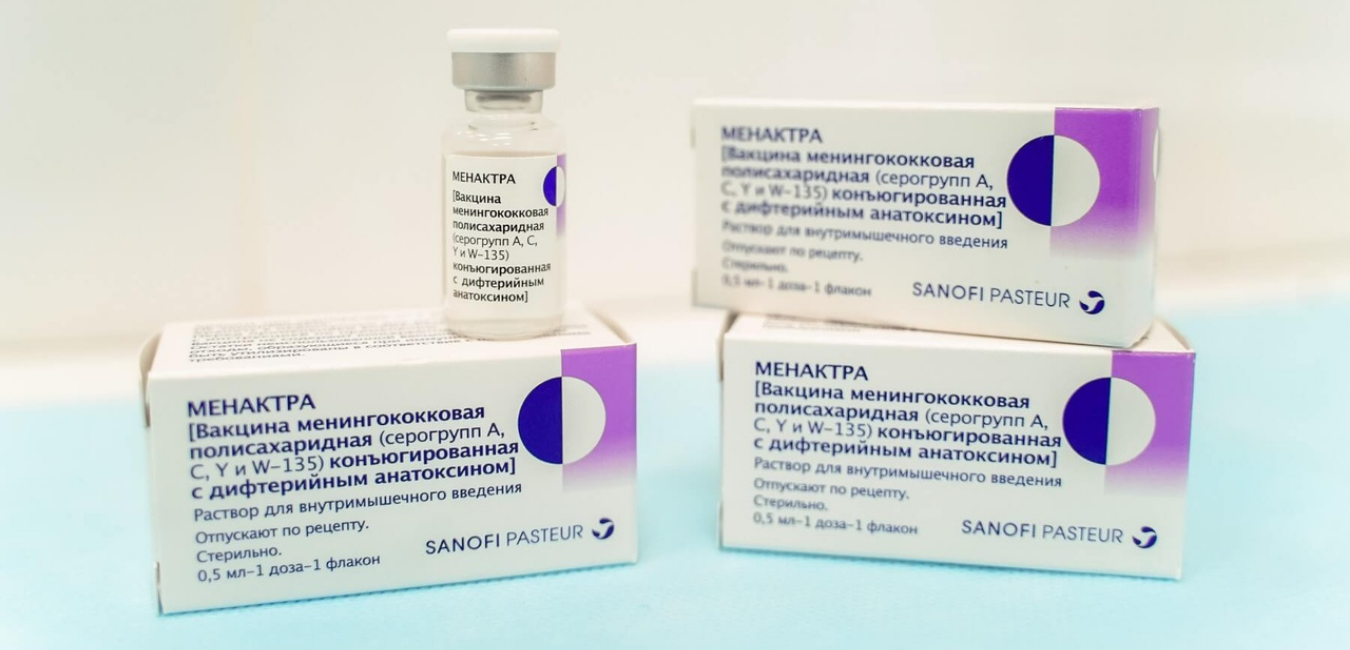
В Российской Федерации эта вакцина появилась совсем недавно, ее использование одобрено с 2014 года. Возраст начала вакцинации — дети с 9 месяцев. Это связано с хорошей переносимостью вакцины, минимумом побочных эффектов и отсутствием осложнений. Прививку можно делать в любом возрасте.
Рекомендованная в России схема вакцинации выглядит так: для детей в возрасте от 9 месяцев до 23 месяцев предусмотрены две инъекции с интервалом в 3 месяца. Детям от 24 месяцев и старше, а также, взрослым вакцину вводят однократно. Перед вакцинацией обязателен осмотр врачом-педиатром или терапевтом для выявления противопоказаний.
Достаточный иммунный ответ вырабатывается на 10 день после инъекции. Ревакцинация не требуется. Вакцину вводят внутримышечно, детям младшего возраста в бедро, старшим детям и взрослым — в плечо.
Наши врачи

Усачева Людмила Сергеевна
Врач-терапевт, физиотерапевт
Стаж 40 лет
Записаться на прием

Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 31 год
Записаться на прием
Как можно заразиться вирусом папилломы человека?
Вирус папилломы человека является одной из наиболее распространенных инфекций, передающихся половым путем. Основная причина заражения ВПЧ – незащищенные половые контакты с человеком, который является носителем вируса. Поэтому инфицированию подвергается любой сексуально активный человек.
Первый контакт с вирусом происходит в начале полового акта. Для заражения вирусом папилломы человека не имеет значение каким образом был совершен половой акт, риск заражения при традиционном, оральном или анальном контакте одинаков. Были зафиксированы отдельные случаи заражения при общем использовании предметов личной гигиены. Кроме того, отмечаются случаи передачи вируса от матери к ребенку во время родов.
К группе риска инфицирования вирусом папилломы человека и развития осложнений заболевания относятся лица, у которых выявлено действие так называемых кофакторов, т. е. факторов риска. К ним относятся:
- иммунодефициты, включая ВИЧ инфекцию;
- раннее начало половой жизни;
- большое количество половых партнеров;
- многочисленные роды;
- наличие других инфекций. передающихся половым путем;
- курение;
- применение гормональной контрацепции.
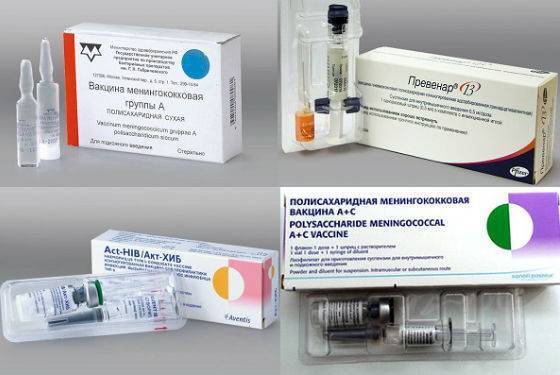
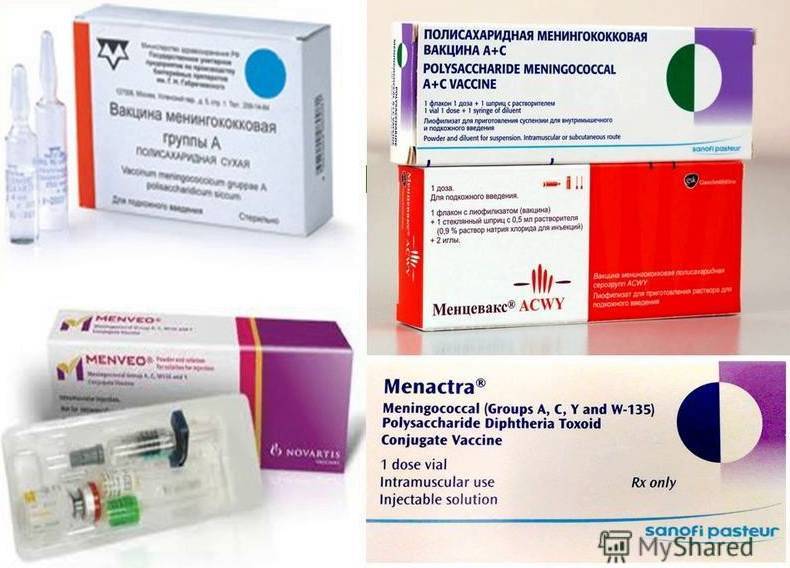
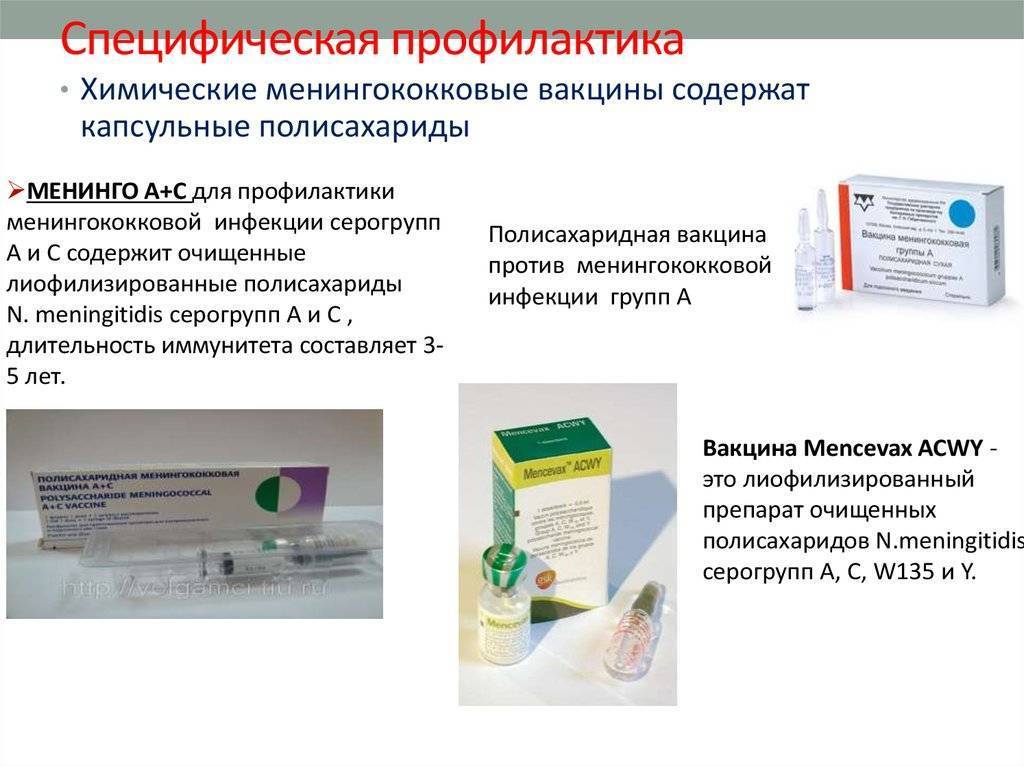
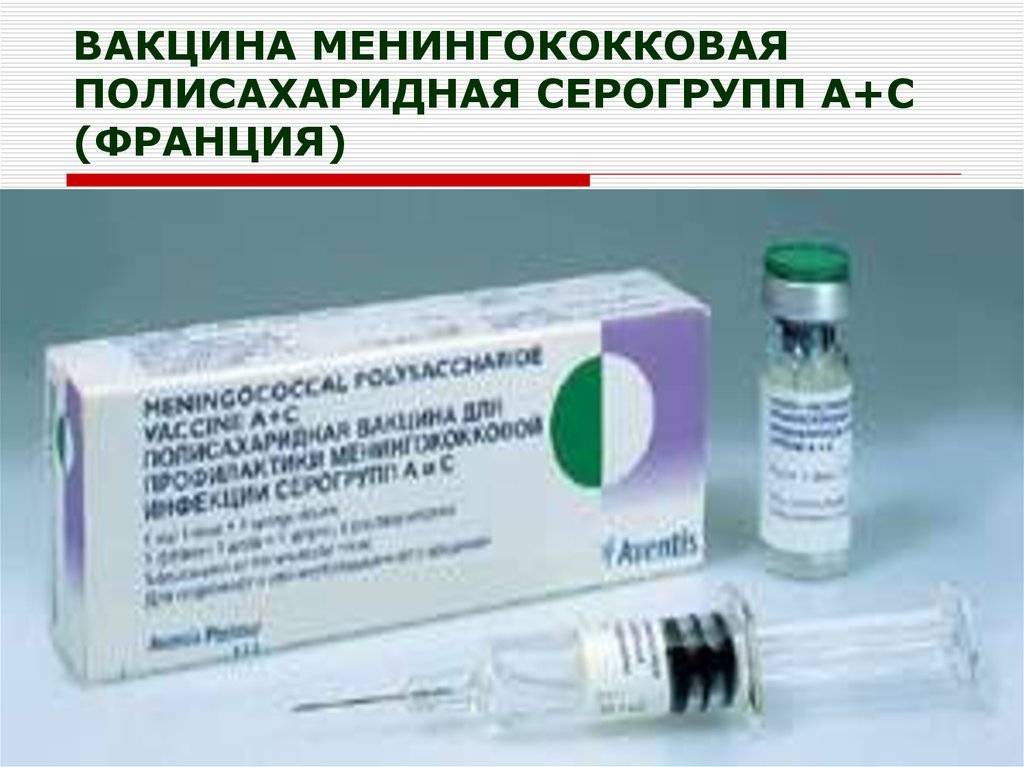
Состав вакцин
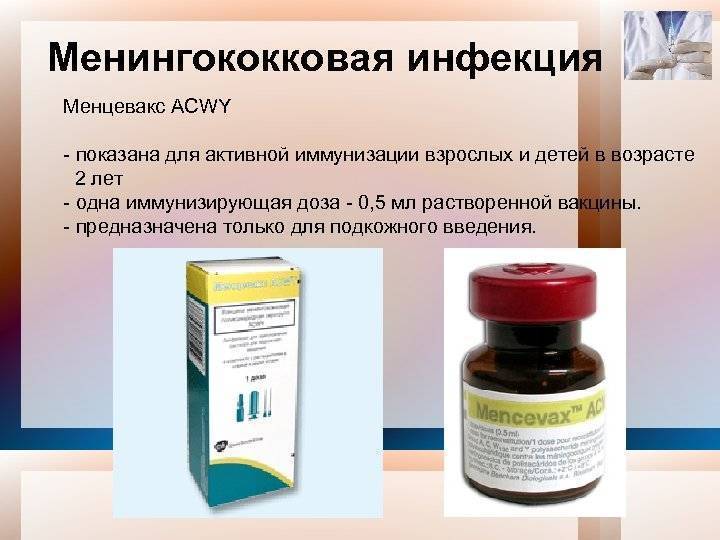
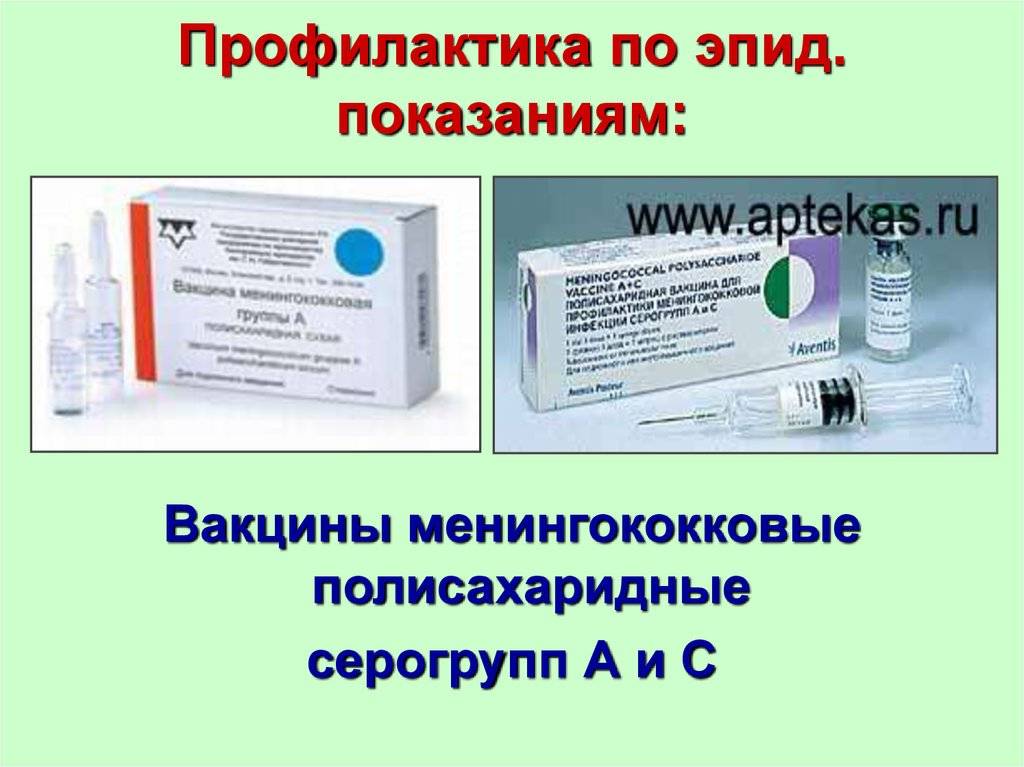
В настоящее время в мире выпускают вакцины против менингококка подгрупп А, С, W135, Y и др. Вакцина против менингококка группы В разработана рядом зарубежных фирм, и пока проходят ее широкомасштабные предлицензионные испытания. В нашей стране выпускаются отечественные вакцины МЕНИНГОКОККОВЫЕ А и А + С; а также зарегистрированы зарубежные аналоги от различных производителей: МЕНИНГО А+С. Все это – полисахаридные вакцины, то есть такие, которые содержат полисахариды1 клеточной стенки менингококка, а не весь микроб. Консервантов и антибиотиков эти препараты не содержат.
Полисахариды – общее название углеводов; являются структурными элементами различных тканей.
История и этиология бактериального и вирусного менингита
Менингитом называют воспаление, которое поражает оболочки спинного и головного мозга. Впервые об этом недуге упоминается в I веке до н.э. римским философом Цельсом, который написал практическое руководство по медицине и включил туда описание менингита. Лечения этой болезни тогда не существовало, она считалась смертельной. По мере прогресса медицины пациентов, инфицированных менингитом, пытались лечить, но чаще всего безуспешно.
Только в XIX веке австрийский патолог Антон Вейксельбаум в спинномозговой жидкости пациента, страдающего тяжелым и неизвестным на тот момент заболеванием, обнаружил бактерию менингококк. Ученый предположил, что причина плохого самочувствия пациента в заражении этой бактерией, и это было правдой. Позже выяснилось, что менингококковая инфекция примерно в половине случаев становится причиной развития менингита, а в остальных 50% случаев она вызывает менингококковый сепсис – патологическое состояние, при котором наблюдаются выраженные признаки интоксикации, что может привести к смерти. В самых тяжелых случаях у одного человека могут диагностироваться сразу две этих болезни, что намного усложняет лечение.
При сочетании с палочкой Коха развивается туберкулезный менингит или, как уточняют врачи, туберкулезный менингоэнцефалит, ведь при этом тяжелом заболевании поражаются не только мозговые оболочки, но и само вещество мозга.
Также науке известен вирусный или серозный менингит. Чаще всего с ним сталкиваются дети и взрослые пациенты, имеющие ослабленную иммунную систему и страдающие различными хроническими заболеваниями.
СИМПТОМЫ И ОПАСНОСТЬ ЗАБОЛЕВАНИЯ
Первые симптомы менингита схожи с обычной простудой, что осложняет диагностику. Инфекционное заболевание приводит к повышению температуры тела, развитию резкой головной боли, рвоты и тошноты. В некоторых случаях на кожных покровах появляется геморрагическая сыпь.
Опасность менингита заключается в возможности развития отека головного мозга и вторичного энцефалита (инфицирования мозговых тканей). Как результат развивается менингоэнцефалит, который характеризуется выраженной неврологической симптоматикой. Она сохраняется на протяжении длительного времени после выздоровления, нередко становится причиной инвалидизации пациента.
Однако наибольшую опасность представляет абсцесс мозга, возникающий как следствие вторичного бактериального менингита на фоне патологий ЛОР-органов (гайморит, отит, синусит). Патология провоцирует развитие отека мозга, смещение срединных структур. Поэтому пациенты нуждаются не только в медикаментозном лечении, но и оперативном вмешательстве.
Что будет, если сделать прививку в инкубационный период заболевания?
И в случае с COVID-19, и с любым другим заболеванием, прививка сделанная после заражения, но до появления первых симптомов, не представляет никакой опасности, подчеркивает врач, напоминая, что вакцинировать детей с признаками болезни нельзя.
Гораздо большие риски несут возникшие пробелы в вакцинации. Это может обернуться новыми вспышками инфекций, в том числе, и со смертельными исходами. Также Сусанна Харит напомнила, что прививая детей, общество защищает от распространения болезней и других людей, в том числе и из групп риска. «Вакцинация должна стать тем, что нас всех объединяет», – заключила она.
Текст: Екатерина Янкевич
Фото: iStock by Getty Images
Ответ организма
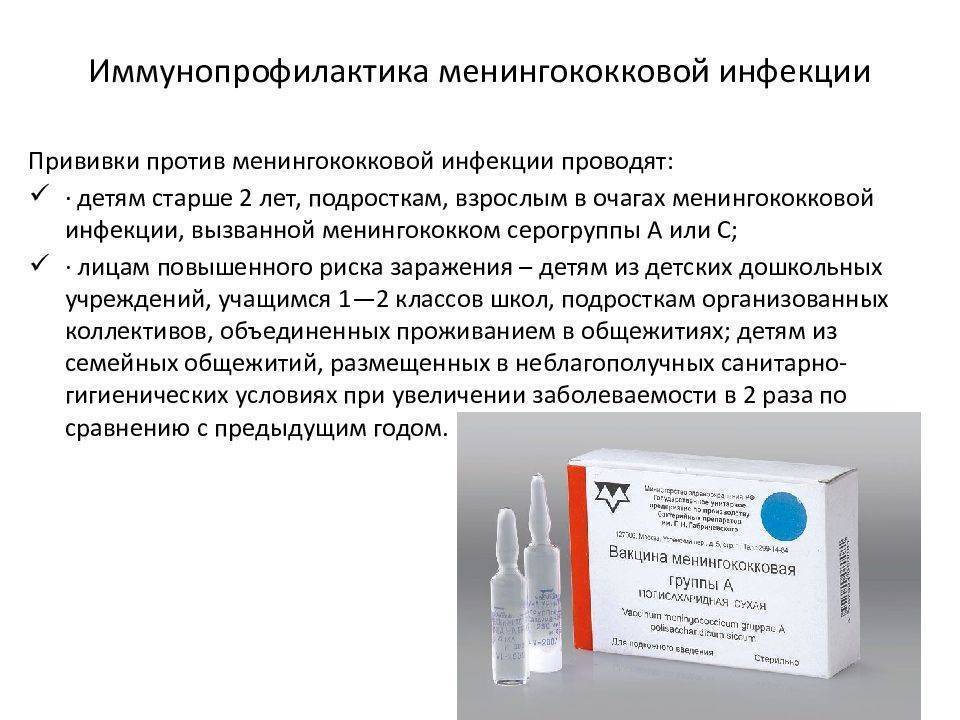
Эти вакцины не обязательны для плановой иммунизации в нашей стране, но о них нужно знать, особенно тем родителям, чей ребенок входит в группу высокого риска развития менингококковой инфекции, или тем, кто планирует отдых в странах с неблагоприятной обстановкой по распространению этой инфекции (некоторые страны Африки).
У 3-5% привитых могут появляться обычные поствакцинальные местные реакции — небольшое покраснение, болезненность, уплотнение. Общие поствакцинальные реакции тоже возникают редко и характеризуются повышением температуры тела, головной болью, недомоганием. Крайне редко могут возникать общие аллергические осложнения вакцинального процесса в виде аллергической сыпи.
Временные противопоказания к вакцинации обычные — острые заболевания и обострения хронических недугов. В этом случае, как и при других вакцинациях, делать прививку нужно не раньше чем через 2-4 недели после выздоровления.
Постоянные противопоказания к данной вакцине — тяжелые аллергические реакции на компоненты вакцины или осложнения, возникшие после введения предшествующей дозы препарата.
Таким образом, все три вакцины защищают ребенка от бактериальных менингитов и от целого ряда других заболеваний. Их нельзя назвать дешевыми, но стоимость лечения заболевания значительно дороже, не говоря уже о цене возможных последствий, когда ребенок погибает или становится инвалидом.
Важнейшая задача родителей — здоровье малыша; в первую очередь именно они несут ответственность за состояние ребенка, поэтому им необходимо знать обо всех возможностях современной профилактической медицины.
Сусанна Харит педиатр, руководитель отдела иммунопрофилактики НИИ детских инфекций МЗ РФ, главный внештатный специалист по вакцинопрофилактике детей Комитета здравоохранения Санкт-Петербурга, д.м.н. Елена Черняева педиатр, клиника вакцинопрофилактики НИИ детских инфекций, г. Санкт-Петербург Статья из июльского номера журнала
Прививка от туберкулеза – зачем она нужна?
Прививка от туберкулеза необходима для защиты новорожденного от опасного инфекционного заболевания, и его профилактики. Данная вакцина не способна защитить ребенка от инфицирования микобактериями, но облегчает течение инфекции, профилактируя менингит и диссеминированную форму заболевания, которые часто оканчиваются смертью малыша.В связи с не радужными эпидемиологическими данными, многих интересует вопрос – а для чего же эта прививка от туберкулеза? Дело в том, что опасность первичного инфицирования микобактериями детей в возрасте до 5 лет заключается в несовершенстве их иммунной системы, которая реагирует очень бурно. В итоге первичный контакт ребенка с микобактериями может привести к формированию менингита или генерализованной формы туберкулеза, которые очень тяжело протекают, и практически всегда приводят к смерти детей. Именно для профилактики такого тяжелого течения болезни у детей и ставится прививка уже в первые дни жизни новорожденного. Произвести иммунизацию необходимо как можно раньше, поскольку распространенность микобактерий в нашей стране очень высока. В дальнейшем вакцинация от туберкулеза помогает организму ребенка справляться с попавшими микобактериями, эффективно нейтрализуя их и предотвращая развитие болезни легких.Министерство здравоохранения России приняло стратегию поголовной вакцинации младенцев против туберкулеза, поскольку распространенность инфекции очень высока, а масштабы эпидемии не удается снизить и локализовать, несмотря на меры, предпринимаемые для раннего выявления заболевания
Важно понимать, что иммунизация не сможет уберечь от заражения туберкулезом, но позволяет не допустить развития менингитов или диссеминированных форм инфекции, которые у детей до 2 лет практически всегда приводят к смерти.Не стоит думать, что ребенок не может заразиться туберкулезом, поскольку не контактирует с больными активной формой инфекции, не посещает потенциально опасных мест, живет в хороших условиях и т.д. Распространенность данного заболевания в России очень высока, а передача микобактерий может быть осуществлена и носителем, который не страдает активной формой заболевания
Более того, именно такие люди являются скрытыми источниками инфекции. Основной путь распространения туберкулеза – это именно передача микробов человеком – носителем, а не больным. Поэтому риск инфицирования у ребенка в реальности очень высок.Опасность туберкулеза для непривитого ребенка заключается в молниеносном развитии менингитов и генерализованных форм инфекции. Если таким детям не проводятся интенсивная терапия и реанимационные мероприятия, то умирают все заболевшие. Если же заболевает привитый ребенок, то 85% имеют хорошие шансы на выздоровление при развитии менингита или диссеминированного туберкулеза. Вакцина против туберкулеза работает на протяжении 15 – 20 лет, после чего ее эффективность снижается до нулевого уровня. Однако введение второй дозы прививки совершенно неэффективно, поэтому ревакцинации не проводятся.К сожалению, вакцинация от туберкулеза выполняет свое назначение только наполовину – она предотвращает развитие смертельных форм заболевания, но не уменьшает количество больных и скорость передачи инфекции. Однако для защиты новорожденного малыша от развития тяжелых форм болезни необходимо ставить эту прививку.
Первые признаки менингита – это характерная триада:
- Головная боль.
- Ригидность (усиление тонуса) затылочных мышц. Если уложить больного на спину и попросить расслабить шею, а тем временем пассивно сгибать его голову вперед, то подбородок не удастся сильно приблизить к груди.
- Повышение температуры тела.
Если эти признаки отсутствуют, то вероятность острого менингита низкая. Если же возникли все три, они сильно выражены и нарастают в течение короткого времени, нужно сразу вызвать врача.
Другие возможные симптомы: непереносимость громких звуков и яркого света, тошнота и рвота, повышенная раздражительность, сонливость, спутанность сознания, кома. При вирусных инфекциях проявлениям заболевания обычно предшествуют боли в мышцах, повышенная утомляемость, слабость, потеря аппетита.
Первые признаки менингита – повод немедленно обратиться к врачу неврологу за консультацией. Если не начать сразу лечение, последствия могут быть весьма серьезными.
Симптомы вирусного менингита
Клинические проявления менингита часто похожи на симптомы ОРВИ. Пациента беспокоят привычные для гриппа симптомы, включающие лихорадку, сильные головные боли, ломоту в мышцах, насморк. Может появиться чувствительность к яркому свету, тошнота и рвота, которые возникают не во время или после приема пищи, а при смене положения туловища или усилении головных болей.
Тоническое напряжение мышц туловища, рук и ног, а также боли в животе – все это тоже симптомы менингита, но встречаются они далеко не у каждого инфицированного менингококковой инфекцией. По этой причине наличие тонического напряжения нельзя использовать для подтверждения диагноза, это всего лишь один из симптомов, который может отсутствовать.
Симптомы менингита у пожилых людей
Пожилые люди являются очень уязвимыми к любым инфекционным заболеваниям, включая менингит. У этой группы пациентов наблюдаются инволюционные функциональные и морфологические изменения со стороны различных органов и систем, хроническое течение имеющихся болезней, полиморбидность – наличие «букета» заболеваний, которые тяжело протекают. Играет важную роль и социально-психологическая дезадаптация, когда пожилой человек ощущает себя растерянным в роли пенсионера, имеющего проблемы со здоровьем и с общением с близкими.
На таком фоне такие серьезные заболевания, как менингит, могут иметь меньше классических признаков и симптомов для клинической идентификации. А некоторые признаки будут не совсем привычными для этой болезни. Например, у пожилых людей могут отсутствовать головные боли, но при этом будет наблюдаться тремор головы и рук, повышенная сонливость в дневное время и расстройства психики, связанные с апатией или неожиданным и кажущимся беспричинным психомоторным возбуждением.
Причины
Менингит обычно вызывается вирусной или бактериальной инфекцией. Вирусный менингит – самый распространенный и наименее опасный тип. Бактериальный менингит встречается редко, но может быть очень серьезным и опасным для жизни состоянием, если его не лечить. Несколько различных вирусов и бактерий могут вызывать менингит, в том числе:
- менингококковые бактерии A, B, C, W, X, Y и Z;
- пневмококковые бактерии;
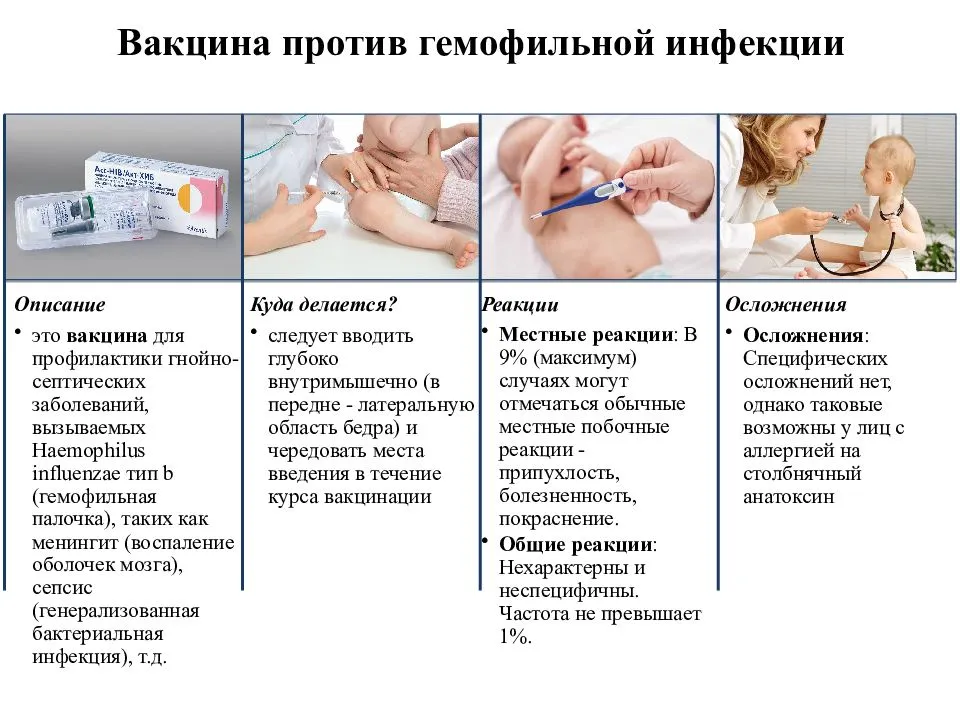
- бактерии Haemophilus influenzae типа b (Hib);
- энтеровирусы – вирусы, которые обычно вызывают только легкую инфекцию желудка;
- паротита вирус:
- вирус простого герпеса.
Вирусы и бактерии, вызывающие менингит, могут передаваться через:
- чихание и кашель;
- поцелуи;
- совместное использование посуды.
Инфекция обычно распространяется людьми, которые переносят эти вирусы или бактерии в носоглотке, но сами не болеют этим заболеванием. Инфекция также может передаваться и больным менингитом, хотя такая форма заражения встречается реже. У переболевших пациентов иммунитета к заболеванию не возникает, поэтому менингитом можно заразиться более одного раза.
Как можно заразиться менингитом?
Существует множество способов заболеть менингитом, в зависимости от того, является ли причина инфекционной или нет:
- от заразной болезни, передающейся от больного к здоровому, например, от вируса или бактерии
- от зараженной пищи
- от купания или питья воды
- от зараженного воздуха
- как осложнение неинфекционных заболеваний, таких как рак или волчанка
- в результате черепно-мозговой травмы или операции на мозге
- как побочный эффект лекарств
Заразен ли менингит?
Сам менингит – отек мозговых оболочек – не заразен, но некоторые его причины заразны. Большинство бактериальных и вирусных причин менингита могут передаваться от больного к здоровому.
Характер воспалительного процесса при менингите
Менингиты классифицируются по нескольким признакам. По характеру воспаления они бывают гнойными и серозными.
Гнойный
Возбудители: стрептококки, стафилококки, пневмококки и другие. Менингококк попадает в мозг с током крови. Это опасный вид болезни, так как высок риск летального исхода. При появлении первых симптомов необходимо срочное лечение антибиотиками. Особенность в выделении гноя, развитии некроза клеток.
Серозный
Встречается эпидемическими вспышками. Особенность в выделении серозного экссудата. Он состоит из небольшого количества лейкоцитов. Как вторичная инфекция развивается после гриппа, паротита, грибковых болезней. Прогноз благоприятный.
Ответ организма на препарат и возможные осложнения
Вакцины от любых форм менингита отличаются низкой реактогенностью, то есть подавляющее большинство малышей переносит прививку хорошо, без осложнений. Иногда появляются болезненные припухлости в месте введения препарата, отмечается гиперемия или общая слабость. Эти реакции обычно возникают в легкой форме и проходят сами собой в течение 24-48 часов.
ЧИТАЕМ ТАКЖЕ: какие прививки делают детям в России: график вакцинации по возрасту
В редких случаях вакцина от возбудителей менингита, как и любая другая, может провоцировать тяжелые аллергические реакции. Их признаки проявляются быстро – в течение нескольких минут после введения, но иногда симптомы возникают только через несколько часов.
ИНТЕРЕСНО: Пентаксим: это что за вакцина, от каких болезней она защищает?

Ребенок нуждается в срочной медицинской помощи при проявлении следующих признаков аллергии на вакцину:
- высокая температура тела;
- бледность;
- головокружение;
- крапивница;
- тахикардия;
- выраженная одышка с хрипами (они могут быть свистящими или глухими);
- затрудненное дыхание, сопровождаемое отечностью гортани и/или ротовой полости.