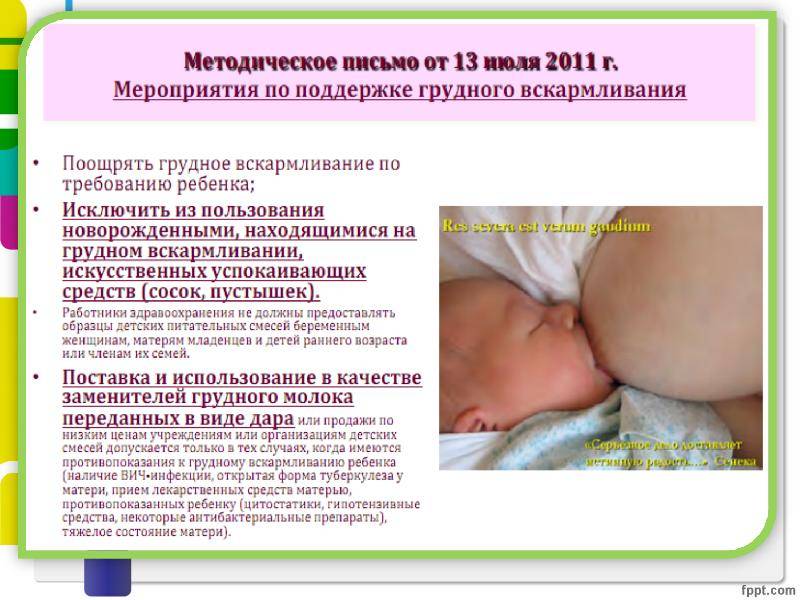
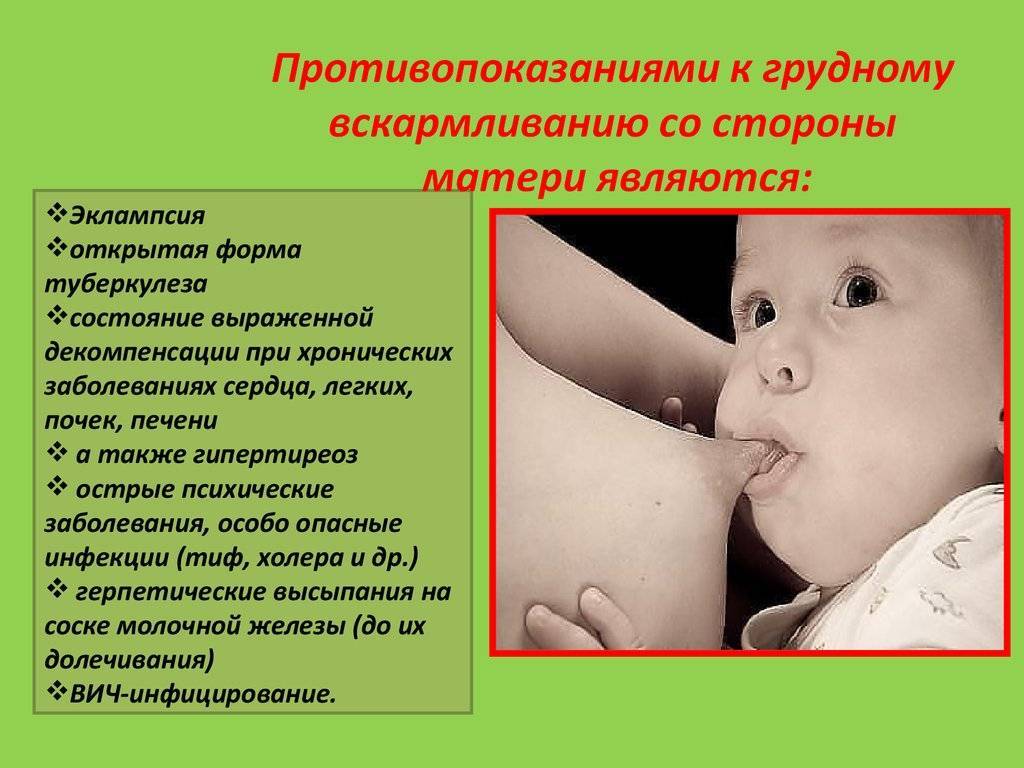
Зачем нужна флюорография
Первостепенная задача этого обследования – выявление туберкулеза легких на ранних этапах. В беременность иммунитет женщины сильно снижается, а это благодатная почва для спящих в организме инфекций. Получить микроспоры туберкулеза можно в любом общественном месте.
Статистика говорит о том, что в России показатель заболеваемости этой болезнью – 60 человек на каждые сто тысяч населения. А принятый Всемирной организацией здравоохранения эпидемиологический порог – 50 человек. Для всего мирового сообщества в России эпидемия туберкулеза.
Поэтому нельзя уменьшать важность ранней диагностики. Внешне проявляется уже открытая форма туберкулеза, лечение которой гораздо сложнее и опаснее для женщины. Если рядом с кормящей мамой появился человек с подозрением на туберкулез, рекомендуется пройти обследование
Лечение ранних стадий заболевания проводится без отлучения малыша от кормления, так как разработаны безопасные препараты. А также в этом случае невозможно заразить ребенка, так как в грудное молоко инфекция не попадает
Если рядом с кормящей мамой появился человек с подозрением на туберкулез, рекомендуется пройти обследование. Лечение ранних стадий заболевания проводится без отлучения малыша от кормления, так как разработаны безопасные препараты. А также в этом случае невозможно заразить ребенка, так как в грудное молоко инфекция не попадает.
Как снизить вред от облучения?
Если есть необходимость проведения рентгенологических исследований, особенно в случаях когда запланировано несколько повторных процедур, рекомендуется придерживаться диеты радиолога. Она включает в себя бокал красного вина после процедуры, морепродукты, свинину, чеснок, морковь и грецкие орехи. Кроме того, эффективны молочные продукты, особенно творог и сметана. Во время процедуры нужно проследить, чтобы врач закрыл грудь женщины, а также другие жизненно важные органы, специальным свинцовым фартуком. Свинец не пропускает излучение и защищает организм от лишней радиации.
После проведения исследования лучше отложить ближайшее кормление, а молоко сцедить и вылить. Чтобы малыш не остался голодным, его следует покормить перед процедурой. Если ребенок находится на смешанном вскармливании или безболезненно может обойтись без грудного молока хотя бы сутки, лучше не кормить его грудью все это время. Для сохранения лактации необходимо регулярно сцеживать молоко. Хотя нет явных доказательств влияния облучения на грудное молоко, все-таки стоит свести риск к минимуму.
Что делать, чтобы не было больно?
Зубная боль при лактации — самая частая причина обращения кормящих женщин к стоматологам. Терпеть такие ощущения очень трудно, но зачастую многие молодые мамы затягивают с визитом в клинику, так как считают, что применять какую-либо анестезию при грудном вскармливании очень вредно, а проводить лечение зубов при кормлении грудью без наркоза они попросту боятся.
На самом деле использовать обезболивающие уколы разрешено даже при лактации. Для кормящих мам подойдут такие препараты, как Лидокаин и Ультракаин: они проникают в молоко, но быстро выводятся, поэтому дети не получают лекарственное вещество через питание и не подвергаются никакому вредному воздействию. Уже через 3-4 часа после введения укола можно кормить малыша в прежнем режиме.
Конечно, зубная боль при грудном вскармливании является поводом как можно быстрее обратиться к стоматологу, однако возможность немедленно попасть к врачу есть далеко не всегда. Если у женщины заболел зуб, а прием специалиста еще нескоро, можно выпить лекарство, которое ненадолго снимет неприятные ощущения. Кормящей мамочке разрешено принимать препараты на основе ибупрофена и парацетамола. Анальгин и Цитрамон для обезболивания при лактации не подходят.
Принимая анестетики, женщине необходимо строго соблюдать дозировку и не злоупотреблять использованием подобных препаратов. Хотя средства на основе ибупрофена и парацетамола разрешены при кормлении грудью, длительный прием таких медикаментов может негативно сказаться на развитии и здоровье малыша. Если у молодой мамы болит зуб при грудном вскармливании, маскировать неприятные ощущения анестетиками не следует: возникновение симптома свидетельствует о том, что в ротовой полости развивается глубокий кариес, требующий обязательного лечения.
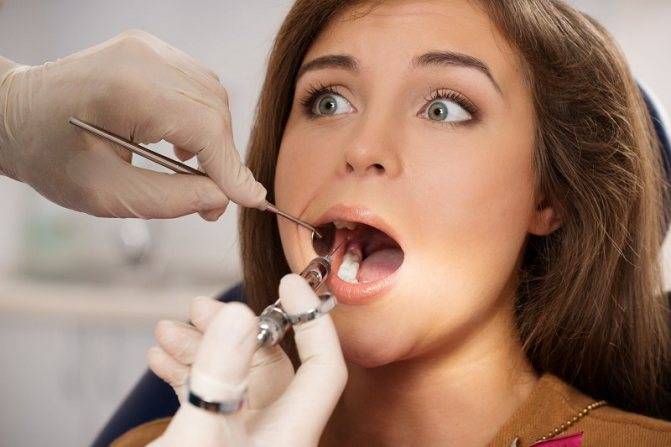
Бояться обезболивающего укола при лечении зубов кормящей маме не нужно. Даже самые распространенные препараты — Лидокаин и Ультракаин никак не влияют на состояние мамы и малыша.
Особенности влияния рентгена на ранних сроках
Рентген является наиболее опасным в течение первых 2 месяцев беременности. В соответствии с данными медицинских исследований, уже после 16-й недели срока лучи не способны спровоцировать пороки развития у формирующегося малыша, однако это вовсе не значит, что после указанного времени женщине можно бесконтрольно подвергаться облучению.
В целом же рентгенографию можно классифицировать на 3 основные группы опасности. Информация в отношении этих моментов приведена в следующей таблице.
Таблица. Классификация рентгенографии по степени опасности
Группа
Описание
Наиболее опасные рентгеновские обследования
Наибольший вред будущей маме и развивающемуся внутри нее ребенку наносят рентгеновские обследования брюшной полости и позвоночника, а также таза
В перечисленных условиях лучи проходят напрямую через ребенка.
Обследования со средней степенью опасности
Менее опасными по сравнению с вышеописанными обследованиями, но все равно требующими осторожности и максимально внимательного отношения, являются рентгенологические исследования легких, конечностей, головы, а также грудной клетки. Прямое облучение плода отсутствует, однако сама мама подвергается довольно сильному облучению, причем снимок охватывает довольно большую площадь.
Обследования с наименьшей опасностью
В категорию минимально опасных относятся следующие обследования: рентген носа и зубов
Для проведения подобных манипуляций применяется специальное оборудование, охватывающее гораздо меньшую площадь по сравнению со стандартными снимками.
В целом же врачи всегда воздерживаются от назначения рентгенологических обследований беременным пациенткам. Единственное исключение делается в ситуациях, когда без рентгена здоровье и жизнь женщины находится под серьезной угрозой либо же в дальнейшем запланировано искусственное прерывание беременности.
Как избежать вредных последствий рентгенодиагностики?
Большинство врачей уверенно заявляют, что флюорография при лактации безопасна, однако целенаправленных исследований на предмет влияния рентгенодиагностики на организм кормящей матери и ребенка по понятным причинам до сих пор не проводилось. Поэтому специалисты рекомендуют придерживаться некоторых правил, чтобы минимизировать риск возможных негативных последствий процедуры:
- Хотя ФЛГ считается относительно безвредной для кормящих мам, особой пользы такая процедура для здоровья не несет (исключая диагностическую ценность исследования). Поэтому флюорографию во время лактации лучше всего проводить только тогда, когда имеются определенные показания — подозрение на туберкулез или наличие новообразований. Если врач просит пройти плановое обследование «для галочки», диагностику можно ненадолго отложить и сделать снимок уже после окончания грудного вскармливания.
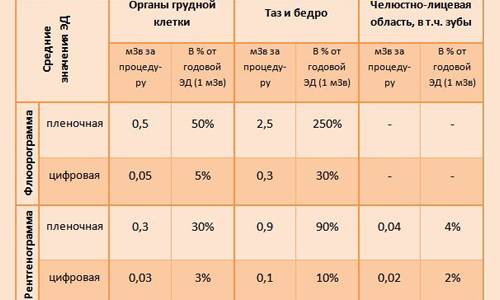
- В медицинском учреждении, где женщина планирует посетить кабинет ФЛГ, следует уточнить вид аппарата, на котором будет проводиться диагностика. Существует 2 типа рентгеновского оборудования для ФЛГ-исследований — пленочное и цифровое. Пленочные аппараты относятся к старым образцам и проводят через организм больше излучения, чем цифровые. Кормящей маме следует отдавать предпочтение клиникам, где используется современное безопасное оборудование. Цифровое исследование может стоить несколько дороже, чем пленочное, однако оно отличается высокой точностью и минимальной лучевой нагрузкой на организм.
- Сделайте не флюорографию, а рентген грудной клетки. Это исследование дает такие же результаты, как и ФЛГ, однако имеет гораздо меньшую дозу облучения. Его можно проводить несколько раз в год.
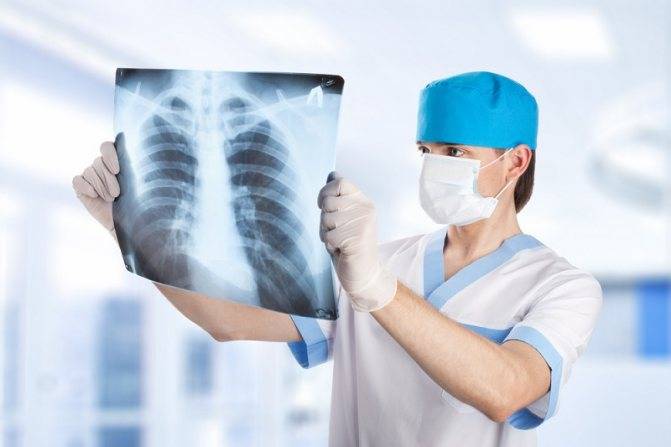
Цифровой рентген легких более безопасен, чем традиционная флюорография.
Если флюорография при грудном вскармливании рекомендована в качестве планового обследования, кормящая мама вправе отказаться от этой процедуры. Однако не стоит забывать, что на сегодняшний день ФЛГ является наиболее достоверным и доступным способом обнаружить туберкулез и некоторые другие патологические процессы в легких уже на ранних стадиях. Поэтому не стоит слишком долго откладывать рентгенодиагностику, тем более что единичное исследование, проведенное по всем правилам, не несет опасности для ребенка, чего не скажешь о туберкулезе.
Флюорографию во время лактации лучше всего проводить только тогда, когда имеются определенные показания — подозрение на туберкулез или наличие новообразований. Если врач просит пройти плановое обследование «для галочки», диагностику можно ненадолго отложить и сделать снимок уже после окончания грудного вскармливания.
Вредно ли облучение?
Лучи рентгена — это электромагнитное излучение, которое проникает через тело человека.
Рентген — это источник радиации. Радиация, несомненно, в больших дозах опасна, но это скорее относится к определенным отраслям промышленности, где дозы облучения действительно большие. При медицинских исследованиях, если они проводятся в соответствии с нормативами на исправном оборудовании и не очень часто, радиация не опасна, т.к. ее количество не очень большое и воздействие на организм минимально.
Большинство врачей уверены, что излучение при проведении рентгенологического обследования не опасно для кормящей мамы и дальнейшей лактации, и вредного, а тем более опасного, воздействия на состав грудного молока оно не окажет, то есть малышу не грозит никакая опасность.
Однако кормящая женщина должна понимать, что иногда такое исследование действительно жизненно необходимо. К таким случаям можно отнести: подозрение на перелом, осложнения после перенесенных ОРВИ (ОРЗ) — сильный долго не проходящий мучительный кашель, повышение температуры, не проходящий более 10-14 дней насморк и подозрение на гайморит или бронхит, острые боли в желудочно-кишечной системе и т.д. Во всех этих случаях проводить рентген нужно, т.к. жизнь самой кормящей женщины без такого обследования может оказаться под угрозой.
В случае, если же вам предлагают сделать рентген, к примеру, в качестве диспансеризации или «на всякий случай», и при этом у вас нет никаких жалоб, то, конечно, в этом случае от его проведения лучше отказаться
Поэтому очень важно сопоставить потенциальный риск и вероятную пользу от проведения такого обследования. Польза состоит в том, что кормящей женщине смогут быстро и точно поставить диагноз и назначить при необходимости лечение
Не стоит забывать при этом, что рентген — все-таки источник излучения.
Воздействие рентгена
Рентгенологическое обследование представляет еще меньшую угрозу, чем флюорографическое, так как организм человека получает меньшую дозу облучения. Поэтому если вам необходимо сделать рентген зуба при грудном вскармливании, смело выполняйте это обследование. Ни вам, ни малышу оно никак не повредит. Корректировать режим кормлений или сцеживать молоко при этом не нужно.
На безопасность процедуры указывают эксперты международной организации Ла Лече Лига в третьем издании «Пособия по грудному вскармливанию» 2008 года. «Рентгеновские лучи не проникают в молоко, — отмечают консультанты по ГВ Дж. Сток и Н. Мохбахер. — Мама может покормить ребенка сразу после обследования».
С контрастным веществом
Большего внимания заслуживает рентген при лактации с контрастным веществом. На необходимость прервать кормление на 6-24 часа указывают производители препаратов. Врачи-рентгенологи также рекомендуют воздержаться от вскармливания, чтобы дождаться полного выведения контрастного вещества из организма матери.
«Контрастные вещества необходимы, так как они повышают визуализацию органов, тканей, в отношении которых проводится исследование, — пишет в Книге вопросов и ответов по грудному вскармливанию (издание 2006 года) педиатр Джордж Ньюман. — Многие рентгенологи признаются, что эти вещества не способны оказать даже минимального влияния на ребенка. И необходимости прерывать вскармливание на двадцать четыре часа не существует».
В качестве контрастных препаратов используются йодсодержащие и продукты гадолиния.
- Йодсодержащие вещества. Применяются в качестве дополнительного средства диагностики в компьютерной томографии. После введения в организм молекулы йода пребывают в связанном состоянии с основой, поэтому количество свободных радикалов в крови матери минимально. Период их распада составляет один час. «Биодоступность йодсодержащего контрастного вещества в грудном молоке практически равняется нулю, — отмечает в книге „Лекарства и молоко матери“ профессор Томас Хейл. — Прекращать грудное вскармливание нет необходимости».
- Гадопентетовая кислота. Применяется в магнитно-резонансной томографии. Данное вещество обладает коротким периодом распада и уже в течение шести часов практически полностью выводится из организма. В грудное молоко проникает доза в размере 0,23% от объема, полученного матерью. По словам профессора Томаса Хейла, оснований для прерывания кормления грудью в данном случае не существует. У детей столь незначительное количество контраста вызвать побочных эффектов не может.
— Рентген при кормлении ребенка с контрастным веществом не должен служить основанием для временного прекращения вскармливания, — отмечает профессор Джордж Ньюман. — Производители не рекомендуют женщинам кормить до полного выведения веществ из организма, чтобы не брать на себя ответственность за возможный риск. При этом никто не задумывается, что если ребенку проводят подобное обследование, он получает куда большую дозировку контрастного вещества.
По мнению специалистов, флюорография и рентген при грудном вскармливании, в том числе с использованием контрастных веществ, могут проводиться. Ограничений по причине воздействия рентгеновского излучения, не существует. Оно не проникает в грудное молоко, поэтому женщина может кормить малыша сразу после процедуры. Если женщине рекомендовано обследование КТ или МРТ с контрастом, достаточно выждать от одного до шести часов, в течение которых вещество полностью распадется, и продолжить кормление.
С какими видами рентгеновских исследований кормящие матери сталкиваются чаще всего
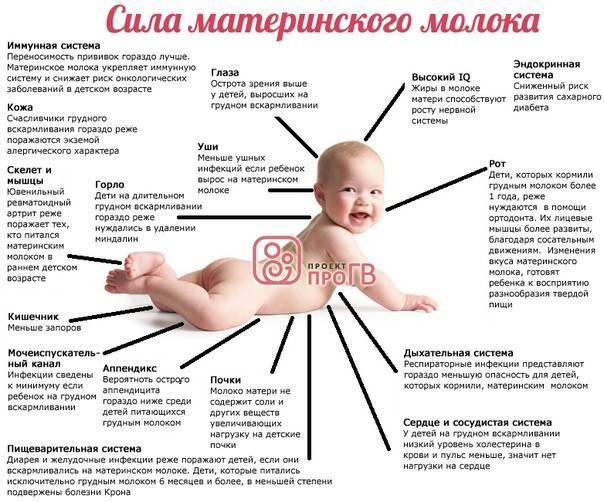
Грудное вскармливание (ГВ) призвано передать малышу всё самое полезное от мамы: витамины, иммунитет, полезные жирные кислоты для развития мозга. Поэтому, несмотря на все опасности, которым подвергается кормящая мать, этот вид вскармливания остаётся предпочтительным и рекомендуется Всемирной Организацией Здравоохранения.
В процессе грудного вскармливания материнский организм добровольно отдаёт ребёнку своих запасы полезных веществ и кальция. Поэтому у молодых мама часто портятся зубы, они чаще ломают кости.
Рентген зуба
Зубные боли, разрушение зубов, появление кариеса – это самые распространённые проблемы, с которыми сталкивается молодая мама из-за нехватки кальция. Далеко не все препараты и витамины, содержащие кальция, разрешены кормящим мамам. А кальций из разрешённых препаратов в основном достаётся малышу. В таких случаях нужно незамедлительно посетить стоматолога, чтобы не размножались болезнетворные микроорганизмы в ротовой полости. Потому что они также попадут к ребёнку через молоко.
Рентген зуба при грудном вскармливании считается безопасным даже для беременных. В современных клиниках используется специальный прибор – визиограф. Эти приборы обладают рядом преимуществ:
- снимки получаются цифровыми;
- площадь поверхности прибора незначительно превышает площадь исследуемого зуба;
- действие его локально непосредственно в ротовой полости.
При непрекращающейся зубной боли, необходимо сделать рентген.
Из-за совокупности этих факторов делать рентген в период грудного вскармливания можно. Для защиты от излучения визиографа пациенткам выдают свинцовый фартук, которым необходимо прикрыть грудь и живот.
Рентген носовых пазух
Очень часто будущие мамы страдают от ринита беременных. Все его симптомы совпадают с обычным насморком при ОРВИ:
- отёчность носовых пазух;
- затруднённое дыхание в положении лежа на спине;
- затруднено дыхание при физической активности;
- снижение обоняния;
- потеря аппетита;
- ухудшение настроения.
Подозрение на гайморит является причиной для проведения рентгена.
Обычно его не лечат, он сам проходит после родов.
Но в некоторых случаях врачи принимают за ринит беременных различные ЛОР-заболевания. Если насморк не проходит, появился синусит или есть симптомы, указывающие на патологию околоносовых пазух, врач отправляет на рентген пазух носа.
Снимки получаются контрастными благодаря тому, что рядом с носом расположены твёрдые кости черепа, которые хорошо получаются на снимках. Перед съёмкой пациенту одевается большой фартук, который закрывает тело от подбородка до колен. Поэтому можно кормить ребёнка грудью сразу после съёмки.
Переломы конечностей
Кажется, что тот, кто придумал фразу «спит, как младенец», никогда не имел своих детей. Мало кто из младенцев мирно спит всю ночь. Маленькие детки просыпаются из-за миллиона разных причин, но чтобы успокоиться и уснуть, им часто требуется поесть, хотя бы немного. Поэтому многие мамы встают к малышу по 2, а то и 7 раз за ночь.
Естественно, молодые мамы не высыпаются. Они становятся рассеянными, немного неуклюжими. Поэтому они чаще падают, особенно, когда на улице скользко. Так как кости становятся более хрупкими после беременности, то чаще возникают переломы руки или ноги.
При подозрении на перелом, без рентгена не обойтись.
Если есть подозрение на перелом, то не стоит рассуждать о том, можно ли делать рентген или нет. Если перелом срастётся неправильно, то женщина будет испытывать от него дискомфорт всю жизнь, даже если через какое-то время его сломают вновь и дадут срастись правильно.
Перелом ноги или руки не только влияет на качество жизни, но и не позволяет маме выполнять свои материнские обязанности. В таком состоянии опасно даже брать ребёнка на руки. Из-за резкой и сильной боли женщина может уронить его неожиданно для себя.
Рентген лёгких
В современном мире вновь возвращаются болезни, которые считались побеждёнными. Это происходит из-за частого отказа родителями от профилактических прививок. Появляется всё больше непривитых детей, которые легче заболевают. Поэтому, чтобы избежать распространения туберкулёза или выявить его на ранней стадии, во многих роддомах не выписывают мам, пока они не сделают рентген лёгких или флюорографию.
При грудном вскармливании можно ли проводить рентгеновское исследование, когда нет возможности прикрыть грудь свинцовым фартуком? Его можно делать и кормить ребёнка, потому что излучение не накапливается в молоке.
Частые простудные заболевания также являются поводом для рентгена легких.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Флюорография при кормлении грудью: ограничения
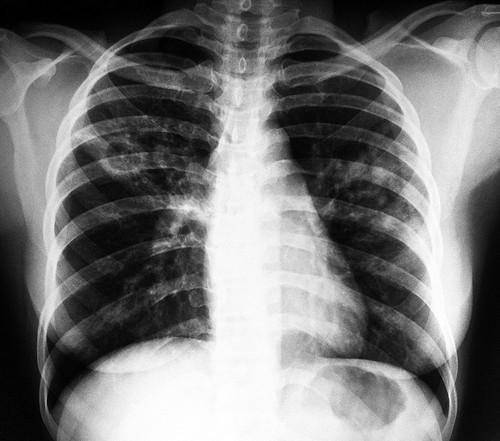
Туберкулёз лёгких В процессе вынашивания ребёнка иммунитет будущих мам не функционирует полностью, есть риск заражения заболеваниями, носящими скрытый характер, или онкологических образований в грудной клетке, молочной железе. Исследования патологий проводят после родов. Флюорографию во время беременности проводить нельзя из-за потенциальных рисков . Радиация, действующая на плод, принесёт больший вред, чем молочным железам во время лактации.
Есть риск заражения ребёнка туберкулёзом при близком контакте с матерью. Для избежания этого сразу после появления на свет малыша проводят сканирование грудной клетки. Делать флюорографию кормящим мамам разрешено по следующим показателям:
- появление симптомов заболевания лёгких: одышка в состоянии покоя, частый кашель с мокротой и без неё, повышение температуры тела, боль за грудиной на вдохе и выдохе, неестественные звуки при дыхании (скрипы, хрипы, свисты);
- контакт с туберкулёзным больным;
- положительная проба Манту у близких родственников;
- госпитализация кормящей мамы с малышом;
- обострение хронического заболевания лёгочной системы матери;
- мать с ребёнком живут в антисанитарных условиях.
Ежегодная профилактическая процедура не проводится, флюорография кормящей матери — крайняя мера. Исследование назначается только врачом, он же определит, можно ли кормить ребёнка после обследования. Чем раньше выявят отклонения, тем быстрее будет проведено лечение.
Флюорография в роддоме
Женщины обеспокоены вопросом, можно ли делать флюорографию кормящей матери. Флюорографию проходят кормящие мамы после родов в первые трое суток по предписанию врача. Процедуру выполняют только по желанию кормящей женщины. Если она не даёт своё согласие на выполнение флюорографии при грудном вскармливании, необходимо заполнить отказную форму. Врачи не заставляют пройти обследование без желания роженицы, но должны объяснить ей, почему женщины после родов должны проходить обследование.
Отказ не влияет на выписку из роддома. Женщину выписывают, если у неё и ребёнка нет осложнений после родов и серьёзных заболеваний. Однако для того, чтобы встать на учёт в детскую клинику, необходима флюорография, даже при грудном вскармливании.
Влияние излучения на грудное молоко и ребенка
Остается ли полезным грудное молоко после флюорографии, через какой промежуток времени разрешено кормление грудью? В рамках сканирования вы получите небольшое количество радиоактивности, часть радиации может пойти в грудное молоко. Если ваш ребенок пил это молоко, он также подвергся воздействию небольшого количества радиации, и чем её будет меньше, тем лучше.
Сколько радиации получит мой ребенок? Если вы будете следовать конкретному совету, который дается Департаментом ядерной медицины для проведения теста , то ваш ребенок получит лишь крошечную дозу радиации. Однако, даже если вы не следовали этому совету, ваш ребенок получит только лучевую дозу, которая меньше естественной фоновой радиации, которую мы получаем каждые шесть месяцев.
Когда можно кормить малыша после процедуры
Почему нужно прекратить кормление грудью на несколько часов? Это необходимо для того, чтобы уровень радиоактивности, который ваш ребенок получает от молока, был на очень низком уровне. Это делается двумя способами:
- Подождите некоторое время: количество радиоактивности в вашем молоке со временем уменьшится.
- Сцеживая молоко, вы избавитесь от радиоактивности.
Как делают
Специальная подготовка к КТ не требуется. Перед манипуляцией надо снять с себя все металлические предметы (украшения, ремни, съемные протезы и другие). В противном случае, они могут исказить результаты или вывести аппаратуру из строя.
Диагностика проводится в положении стоя. Пациентке надевают свинцовый жилет для защиты внутренних органов от облучения. Она подходит к аппарату и помещает подбородок на специальную подставку. Голова должна быть зафиксирована в правильном положении, чтобы изображение получилось максимально четким. Шевелиться при выполнении процедуры нельзя.
Врач включает аппарат, и челюсть облучают рентгеновскими конусообразными лучами. Вокруг головы исследуемой движется специальный датчик и считывает информацию. Доктор может регулировать силу излучения. Продолжительность сканирования составляет всего несколько секунд. Манипуляция безболезненная, не доставляет пациентке дискомфорта или болезненных ощущений.
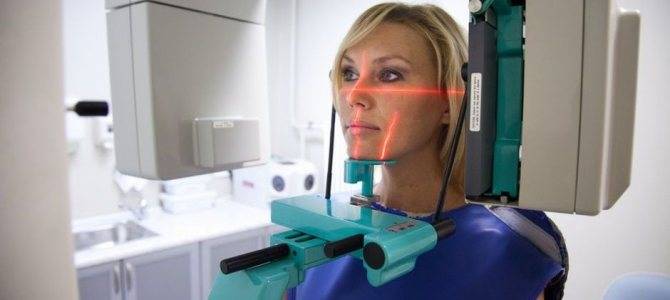
Компьютерная томография считается незаменимым методом, позволяющим исследовать труднодоступные участки челюсти и глубокие ткани. Но во время беременности ее проводят редко, только с разрешения врача. По возможности, следует отложить обследование на период после родов.
Рентген и грудное вскармливание
Современные научные исследования доказывают, что нет причин, из-за которых кормящая мама должна на какое-то время отлучать малыша от грудного молока из-за проведения рентгенографии.
КТ, МРТ также не противопоказаны при грудном вскармливании.
Если вводится контрастное вещество, то нужно решать индивидуально, совместим ли конкретный контраст с грудным вскармливанием. В основном используются контрасты на основе гадолиния.
По данным сайта e-lactancia.org, рентгенологиченские исследования и контрасты на основе гадолиния находятся в зеленой (разрешённой) зоне.
- Рентген не влияет на качество, количество и вкус молока.
- Сцеживать не нужно ни до, ни после!
- Отлучать ребенка от груди после рентген-обследования не нужно. ⠀
Рентген — процедура кратковременная (длится несколько секунд). Воздействие излучения на организм прекращается сразу же после окончания процедуры, лучи в нём не накапливаются и радиоактивные вещества не образуются.
Помните, что любая процедура должна быть обоснована и выполняться по показаниям. Не откладывайте рентген-исследование, если оно вам необходимо! Поздняя диагностика отягощает прогноз болезни!
Больше информации: Рентген при беременности
Mohrbacher N., Stock J.,La Leche League International, The Breastfeeding Answer Book, Third Revised Edition, 2008
Что делать при запорах у новорожденного при грудном вскармливании
Действовать нужно, исходя из причины запора. При диагностированных органических запорах лечение основного заболевания назначает врач. Решение проблемы приводит к нормализации опорожнения кишечника.
При функциональных запорах врачи рекомендуют:
1. Кормить грудью2.
Грудное молоко, содержащее иммунные факторы матери, обеспечивает естественную защиту малыша от инфекций, способствует становлению микрофлоры его кишечника и развитию пищеварительной системы в целом2. При слабой лактации и недостатке грудного молока и неустойчивом стуле со склонностью к запорам у ребенка врачи рекомендуют докорм адаптированными молочными смесями с добавлением пребиотиков2. Они способствуют подержанию микрофлоры кишечника, от которой отчасти зависит пищеварение2.
2. Соблюдать диету кормящей матери
От питания матери напрямую зависит состав грудного молока, поэтому, изменив питание, можно повлиять на пищевой рацион ребенка4. Для работы желудочно-кишечного тракта малыша важны соблюдение водного режима, съеденные мамой овощи, фрукты, крупы, хлеб грубого помола, то есть продукты с большим содержанием клетчатки4. Следует ограничить потребление продуктов, провоцирующих повышенное газообразование: капусты, лука, томатов, риса, бобовых, черного хлеба, груш, винограда, грибов, солений, копченостей и пряностей3.
В качестве естественного слабительного средства при грудном вскармливании от запоров у новорожденного помогут чернослив, курага и простая отварная свекла – нужно только включить их в рацион питания.
Для поддержания микрофлоры кишечника полезны кисломолочные продукты2. А вот при диагностированной у ребенка непереносимости коровьего молока кормящей маме придется полностью отказаться от молочных продуктов, приготовленных из него4.
3. Поддерживать физическую активность ребенка
Грамотно организованный режим дня и физическая активность – важнейший фактор лечения запоров у ребенка2. Физические нагрузки подбираются индивидуально в соответствии с возрастом ребенка2. Для новорожденных и грудничков первых 5 месяцев жизни достаточно их естественной активности и специальной гимнастики2
Очень важно, чтобы одежда не стесняла движения ребенка и позволяла ему самостоятельно в процессе познания мира совершенствовать свои двигательные навыки
4. Делать массаж живота
Прежде всего, после кормления нужно обязательно держать грудничка в вертикальном положении, чтобы он отрыгивал воздух, и затем укладывать его на животик.
Массаж живота подразумевает легкие поглаживания по животику в направлении часовой стрелки, то есть по кругу, начиная с правой подвздошной области и заканчивая левой подвздошной областью. При этом ребенок должен лежать на спинке. В конце процедуры нужно, держа за голеностопные ставы, поочередно прижать ножки малыша к животику. Это стимулирует отхождение газов и дефекацию.
5. Разумно использовать средства, уменьшающие газообразование
Большое количество газов растягивает стенки кишечника, ослабляет его перистальтику и приводит к появлению колик. Укропная вода, легкий чай с фенхелем, препараты на основе симетикона могут облегчить симптомы, сопутствующие запору4.
В ряде случаев полезны средства, помогающие механически удалить газы из кишечника, например, газоотводная трубка или клизмы4. Однако их частое ее использование усугубляет проблему запора: желудочно-кишечный тракт малыша начинает «лениться» и перестает самостоятельно выполнять свои функции3.
6. Микроклизмы МИКРОЛАКС
В комплексном лечении запоров у новорожденных на грудном вскармливании особое место занимают микроклизмы. Они способствуют опорожнению кишечника и тем самым облегчают страдания малыша.
МИКРОЛАКС для детей с 0 лет создан для самых маленьких деток, снабжен специальным коротким «носиком» и может использоваться с самого рождения до 3 лет6. В состав препарата входят натрия цитрат, вытесняющий воду из каловых масс, натрия лаурилсульфоацетат, разжижающий содержимое прямой кишки, и сорбитол, стимулирующий поступлением воды в кишечник6.
Усиливая действие друг друга, компоненты МИКРОЛАКС способны размягчить каловые массы и облегчить дефекацию6. При этом действие препарата может начаться через 5-15 минут6.
Важно, что действие препарата МИКРОЛАКС ограничивается конечным отделом кишечника. Он не всасывается, не поступает в общий кровоток и потому не влияет на работу других органов и систем6
Для удобства использования МИКРОЛАКС выпускается в форме одноразовой микроклизмы, снабженной укороченным носиком-наконечником6. Достаточно отломать пломбу – и микроклизма с 5 мл препарата будет готова к использованию.