Причины синдрома вегетативной дистонии
Синдром вегетативной дистонии классифицируют как следствие разнообразных патологий центральной и периферической нервной системы. СВД не является самостоятельным заболеванием и редко приходит в одночасье. Причины синдрома вегетативной дистонии следующие:
- Проблемы дома, в школе, которые приводят к систематическим постоянным стрессам;
- Поражение головного мозга вследствие проблем протекания беременности;
- Гормональная перестройка в подростковом возрасте (переходный возраст);
- Наследственность, выраженная плохой переносимостью труда, высокой метеотропностью и так далее;
- Заболевания эндокринной системы (сахарный диабет и так далее);
- Бронхиальная астма, язва желудка, гипертония и другие соматические патологии;
- Пассивный образ жизни;
- Систематические заболевания нервной системы;
- Кариозные зубы, гайморит, отит и другие постоянные очаги инфицирования;
- Умственная и физическая перегрузка;
- Постоянные заболевания аутоиммунного типа.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение Гидроцефального синдрома у детей:
Выбор методов и схем лечения зависит от причин, степени выраженности и степени прогрессирования гидроцефального синдрома. В некоторых случаях нужна этиотропная терапия. В части случаев прибегают к патогенетическому или симптоматическому лечению, цель, прежде всего – устранить внутричерепную гипертензию. Консервативные методы лечения при рассматриваемой болезни не эффективны, их можно применять только в начале болезни или как курсы дегидратационной терапии.
В основе всех действенных методов лечения лежат хирургические вмешательства. К хирургии прибегают, если синдром прогрессирует или нет воспаления мозговых оболочек. В основном операции заключаются в формировании пути постоянного отведения ликвора в одну из сред организма, где он утилизируется по тем или иным причинам.
При открытом гидроцефальном синдроме нужно постоянное выведение избытка ликвора из полости черепа. Могут применять пояснично-субарахноидально-перитонеальное шунтирование, соединение при помощи шунта поясничной цистерны и перитонеальный полости.
Сегодня актуально шунтирование полости бокового желудочка с канализацией ликвора в полость правого предсердия или в перитонеальную полость. На большом протяжении шунт проводят под кожной оболочкой. Операция вентрикулоцистерностомии проводится при окклюзионной гидроцефалии. Шунтирование желудочков делают детям при прогрессирующем гидроцефальном синдроме. При любом из шунтов есть риск осложнения в виде инфекции. Периодически нужно проводить контроль при помощи компьютерной томографии и УЗИ.
Осложнения методов лечения гидроцефального синдрома у детей:
- гипо- и гипердренажные состояния
- окклюзия шунта на различных уровнях и формирование его несостоятельности
- эпилептические припадки
- инфицирование шунта с развитием менингита, вентрикулита, сепсиса, менингоэнцефалита
- псевдоперитонеальная киста
На сегодня в некоторых случаях окклюзионной гидроцефалии проводится эндоскопическая операция для восстановления проходимости ликворных путей. Шунты удаляют в редких случаях.
При каких патологиях появляется цианоз
Чаще всего синюшный оттенок кожи является спутником сердечно-сосудистых заболеваний у детей. Но при некоторых патологиях органов дыхания этот признак тоже ярко выражен. Перечислим самые часто встречающиеся болезни:
- врожденные пороки сердца;
- аритмии;
- кардиомиопатия;
- миокардиты;
- пороки сердечных клапанов;
- ишемия;
- бронхиальная астма;
- бронхиолит;
- пневмония.
У маленьких детей цианоз в большинстве случаев обусловлен врожденным пороком сердца, сформированным еще в период внутриутробного развития. Поэтому у новорожденного младенца появляется характерная для данной патологии синюшность уже в первые минуты после рождения. Благодаря современным технологиям, сегодня есть возможность выявить подобные отклонения у плода в период беременности.
Приобретенные пороки сердца часто развиваются как осложнение других патологических процессов. Например, на кровообращение оказывают влияние эндокринные заболевания. Поражения центральной нервной системы тоже могут отразиться негативно на сердечной деятельности и кровоснабжении внутренних органов.
Осложнения и прогноз
Несвоевременное оказание медицинской помощи больному с синдромом Грефе приводит к системным осложнениям, которые представлены:
- Задержкой психо-физического развития.
- Непроизвольным мочеиспусканием или дефекацией.
- Выбуханием родничков.
- Слепотой.
- Глухотой.
- Эпилепсией.
- Параличом.
- Комой.
- Летальным исходом.
Обнаружение подобных симптомов возможно в любой возрастной категории с данным диагнозом. С ростом организма повышенное внутричерепное давление нормализуется. Таким образом, для младенцев прогноз к выздоровлению благоприятный. Старшие пациенты в большей степени подвержены осложнениям, но раннее выявление и лечение заболевания снижают риск их возникновения.
Лечение

Методы лечения синдрома Грефе зависят от результатов диагностики, устранением болезни занимаются нейрохирурги, неврологи и офтальмологи
Если симптом Грефе у новорожденного не имеет сопутствующих патологий, то он не нуждается в специализированном лечении. Проблема проходит по мере взросления ребенка при соблюдении следующих рекомендаций:
- правильный режим дня;
- тщательная личная гигиена;
- ребенок должен получать кормление по первому же требованию;
- профессиональный массаж.
Все это способствует быстрому укреплению нервной системы малыша.
Если у младенца диагностирован синдром Грефе (а не только симптом), лечение патологии будут осуществлять следующие специалисты:
Побороть недуг можно лишь комплексным подходом. Как правило, синдром Грефе у новорожденных лечится в специализированных неврологических центрах.
Препараты
Медикаментозная терапия основана на применении следующих препаратов:
- Диуретики. Действие данных медикаментов основано на выведении лишней жидкости из организма. Наиболее известным представителем препаратов данной группы является Фуросемид.
- Ноотропы. Оптимизируют деятельность ЦНС, нормализуют нейрометаболические процессы, протекающие в головном мозге.
- Поливитаминные комплексы, обеспечивающие поддержку организма. Наиболее известными представителями группы являются такие препараты, как Мильгамма и Комбилипен.
- Препараты для улучшения тонуса сосудов и нормализации мозгового кровообращения – Курантил, Актовегин.
- Седативные средства – Диазепам, Тазепам.
- Противовирусные препараты и антибиотики (при необходимости).
Физиотерапия
Стабилизировать состояние пациента помогают следующие процедуры:
Хирургическое лечение
В случае неэффективности консервативного лечения синдрома Грефе применяется хирургическое вмешательство с целью улучшения оттока ликвора из черепной коробки. Варианты оперативного лечения:
- шунтирование;
- вентрикулярная или люмбальная пункция;
- эндоскопическая операция.
Народная медицина
Народные средства позволяют в значительной степени улучшить состояние больного. Однако не следует рассматривать данные рецепты в качестве полноценного лечения – они позволяют лишь повысить эффективность препаратов официальной медицины.
Наиболее популярными при лечении синдрома Грефе являются:
- Настойка листьев мяты с добавлением эфирного масла эвкалипта и плодов боярышника.
- Настой крапивы и череды.
- Отвар шелковицы.
- Отвар сухих или свежих листьев подорожника.
Вышеописанные средства способствуют нормализации внутричерепного давления. Они эффективно борются с проявлением патологических симптомов. Однако перед приемом народных лекарств необходимо обязательно проконсультироваться со специалистом. Он наверняка сможет предложить наиболее эффективные и безопасные методики.
Лечение синдрома Марфана
К сожалению, на сегодняшний день лекарственные методы терапии этой генетической патологии еще не разработаны
Однако пациентам с синдромом Марфана важно соблюдать все назначения врачей, чтобы устранить симптомы патологии и замедлить темпы ее развития
Лечение зависит от клинических проявлений болезни:
- при аневризме аорты назначают препараты, которые снижают частоту и силу сердечных сокращений, снимая избыточную нагрузку на сосуды;
- пациентам с синдромом Марфана часто назначают антигипертензивные препараты для снижения артериального давления;
- хондроитин и глюкозамин относятся к естественным компонентам соединительной ткани — их прием улучшает структуру хрящей и предупреждает патологии суставов;
- для стимуляции образования коллагена выписывают специальные БАДы — L-карнитин, витамины из групп С, D, Е, В, а также кальций, цинк и другие пищевые добавки.
Пациентам противопоказаны физические нагрузки, постоянная активность, травмоопасные игры. Рацион питания людей с синдромом Марфана должен быть насыщен белками, полезными жирными кислотами, микро- и макроэлементами. Для поддержки структур скелета пациентам с мутацией в гене FBN1 показано ношение корсетов, укрепление мышц с помощью ЛФК и оздоровительного массажа.
В некоторых случаях может помочь только хирургическое лечение — операции по замене части аорты, клапанов, исправлению костных патологий или коррекции патологий глаза, которые существенно снижают риски опасных осложнений.
Лечение гипертиреоза
Чтобы восстановить нормальную функцию гормонов щитовидной железы у людей с гипертиреозом, необходимо обеспечить им душевное спокойствие, устранить все источники конфликтов и эмоций, создать благоприятные условия окружающей среды.
Медикаментозное лечение включает фармакологические препараты, блокирующие или подавляющие чрезмерное производство гормонов, обусловливающих набор клинических симптомов. Тип медикаментозного лечения гипертиреоза, доза препарата и продолжительность применения определяются и меняются эндокринологом каждый раз после обследования и получения новых результатов анализов.
В некоторых случаях используется изотопное или хирургическое лечение.
Лечение гипертиреоза зависит от:
- причины;
- возраста больного;
- степени тяжести;
- наличия других заболеваний.
Врач подбирает и назначает:
Препараты: бета-блокаторы и тиреостатики, уменьшающие секрецию гормонов. В эту группу препаратов включены тиамазол и пропилтиоурацил. Эти препараты отвечают за ингибирование выработки гормонов щитовидной железы, и их действие проявляется примерно через 2-4 недели использования. Тиростаты облегчают симптомы: дрожание рук или учащенное сердцебиение. Доза препарата определяется врачом индивидуально. Использование тиреостатиков может привести к побочным эффектам в виде: боли в суставах или зуда кожи. В этих случаях следует изменить дозировку или (в некоторых случаях) прекратить прием. Опасное осложнение — агранулоцитоз — уменьшение количества нейтрофилов (тип лейкоцитов) в сыворотке крови из-за обратимого токсического повреждения костного мозга, которое исчезает только после отмены препарата, но требует тщательного медицинского наблюдения. Во время этого осложнения организм теряет устойчивость к инфекции
Внимание! Если у вас повышенная температура, боль в горле или общая слабость, немедленно обратитесь в клинику, чтобы проверить морфологию мазка.
Введение радиоактивного йода. Пероральное лечение радиоактивным йодом вызывает медленное и необратимое разрушение клеток щитовидной железы, которые захватывают сывороточный йод
Для получения результата требуется несколько месяцев лечения. Радиоактивный йод нельзя давать беременным или кормящим грудью женщинам. В течение как минимум полугода после окончания лечения нельзя планировать беременность.
Оперативное лечение. В некоторых случаях нужна операция тиреоидэктомия (струмэктомия, тиреоидэктомия). Показания к операции: рак щитовидной железы, большой зоб, угнетающий щитовидную железу. У этой операции возможны некоторые осложнения: паралич голосовых связок (одной или обе), необратимый гипопаратиреоз.
Врач назначает лекарство
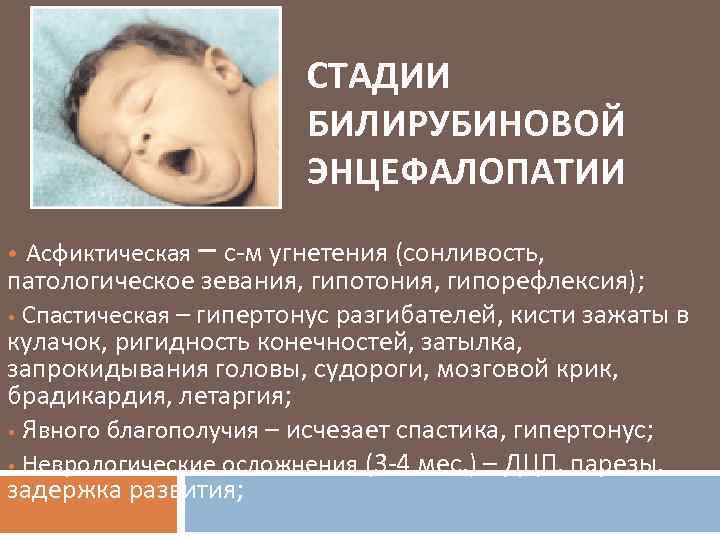
Симптомы
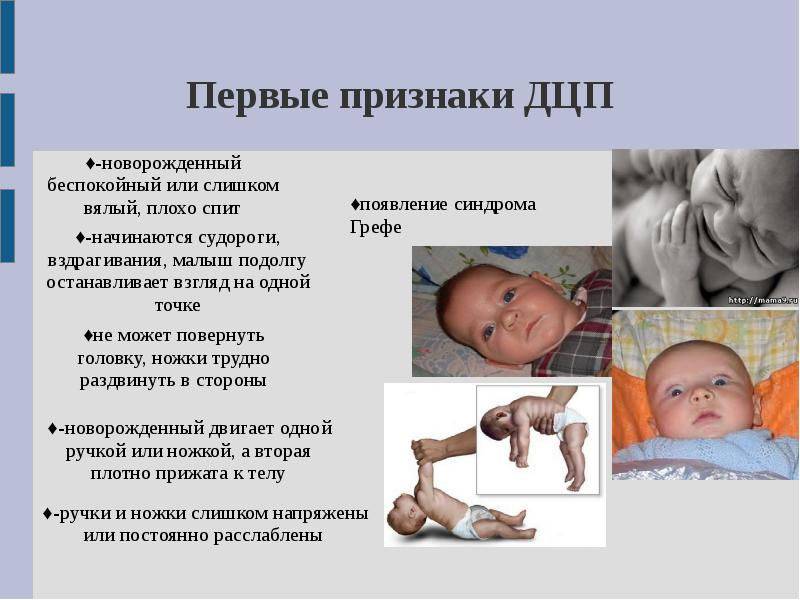
К признакам синдрома относятся следующие.
Слабовыраженные рефлексы
В течение 4 недель организм новорожденного приспосабливается к другим условиям жизни. Навыков за это время младенец не успевает приобрести, но природа награждает его безусловными рефлексами:
- хватательным;
- сосательным;
- глотательным;
- спинальным.
Когда новорожденного кладут на животик, он старается приподнять головку, поворачивая вбок. Ручки ребенка цепляются за пальцы матери и крепко держат. При синдроме Грефе рефлексы проявляются с опозданием, выражены плохо.
Ослабленная мышечная система
После продолжительной гипоксии, травмы мозга у младенца отмирают нейроны, возникают двигательные расстройства. При мышечной гипотонии расслабляются ножки и ручки, когда малыш находится на руках у мамы, они свисают, как плети. Ребенку трудно держать головку, при крике и плаче дрожит подбородок.

Частые приступы судорог
Поскольку сидром Грефе сопровождается ростом давления в мозге, скопившийся ликвор может проникнуть в вену и спровоцировать паралич мышц, вызвать у ребенка эпилептический припадок.
Выраженное косоглазие
У многих новорожденных присутствуют признаки страбизма, но обычно за полгода они проходят, и зрительные оси принимают нормальное положение. Однако при синдроме Грефе мышцы глаза ослаблены и смещаются вниз, двигаются непроизвольно.
Частое срыгивание
При скапливании ликвора в оболочке мозга, помимо гипотонии мышц, отсутствия или слабой выраженности рефлексов, посинения кожи, у ребенка наблюдается частое срыгивание, причиняющее беспокойство взрослым, дискомфорт малышу.
КАЛЬЦЕМИН:
КАЛЬЦЕМИН: другие лекарственные формы
| КАЛЬЦЕМИН АДВАНС: инструкция по применению |
Клинико-фармакологическая группа
16.018 (Препарат, влияющий на фосфорно-кальциевый обмен)
Форма выпуска, состав и упаковка
Фармакологическое действие
Комбинированный препарат. Регулирует фосфорно-кальциевый обмен. Восполняет дефицит микроэлементов, кальция и витамина D3, способствует укреплению костей и суставов, предупреждает заболевания опорно-двигательного аппарата.
Фармакокинетика
Данные о фармакокинетике препарата Кальцемин не предоставлены.
Дозировка
Взрослым и детям старше 12 лет назначают по 1 таб. 2 раза/сут во время приема пищи.
Детям в возрасте от 5 до 12 лет назначают по 1 таб. 1 раз/сут во время приема пищи.
С 20-й недели беременности и в течение всего периода грудного вскармливания назначают по 1 таб. 2 раза/сут.
При дефиците кальция и микроэлементов назначают по 1 таб./сут.
Передозировка
Симптомы: запоры, тошнота, рвота; возможно также развитие гиперкальциемии и гиперкальциурии, приводящие к накоплению кальция в мягких тканях и необратимым изменениям в почках и сердечно-сосудистой системе.
Лекарственное взаимодействие
Лекарственное взаимодействие препарата Кальцемин не описано.
Беременность и лактация
Возможно назначение препарата Кальцемин при беременности и в период лактации по показаниям.
При применении в период грудного вскармливания следует учитывать, что колекальциферол и его метаболиты выделяются с грудным молоком.
Побочные действия
Редко: тошнота, рвота, метеоризм, гиперкальциемия, гиперкальциурия, аллергические реакции.
Условия и сроки хранения
Препарат следует хранить в сухом, недоступном для детей месте при температуре от 15° до 30°C. Срок годности – 3 года.
Показания
— профилактика и лечение остеопороза различного генеза;
— восполнение дефицита кальция и микроэлементов у подростков;
— восполнение дефицита кальция и микроэлементов у женщин при беременности и в период грудного вскармливания.
Противопоказания
— мочекаменная болезнь;
— гиперкальциемия;
— гиперкальциурия;
— повышенная чувствительность к компонентам препарата.
Особые указания
При применении препарата не следует превышать рекомендованные дозы, т.к. повышенное потребление кальция может угнетать всасывание в кишечнике железа, цинка и других необходимых минералов.
Применение при нарушении функции почек
Противопоказано применение препарата при мочекаменной болезни, гиперкальциурии.
Условия отпуска из аптек
Препарат разрешен к применению в качестве средства безрецептурного отпуска.
Регистрационные номера
• ◊ таб., покр. оболочкой: 30, 60 или 120 шт. П N015890/01 (2030-06-09 – 0000-00-00)
Признаки состояния мышечной слабости
Определить, есть ли у малыша гипотонус можно по нескольким признакам:
Одним из признаков является слабо выраженный шаговый рефлекс.
Это когда ребенок не отталкивается от поверхности ступнями, если приподнять его вертикально. Ноги малыша не распрямляются, и он не пытается сделать рефлекторно шаги.
Читайте подробнее о других рефлексах в статье Рефлексы новорожденного>>>
Важно! Такой рефлекс является врожденным и проявляется до 2-х месяцев. Обследование необходимо провести до этого возраста
Таким образом, можно выявить гипотонус ног у груничка.
Чтобы диагностировать гипотонус рук у грудничка, необходимо приподнять малыша из положения «лежа».
Для этого ребенка укладывают на спину и приподнимают за руки в положение «сидя». Во время этих действий можно заметить, как малыш напрягает мышцы и помогает себе подняться.
При слабом тонусе, ребенок плохо держит голову, его мышцы не напрягаются при поднятии за ручки.
- А также при гипотонусе общая активность ребенка будет минимальной. Ручки ножки малыша во время сна расслаблены и вытянуты.
- У младенцев с вялой мышечной активностью ладонь несжимается в кулак, что свойственно всем новорожденным, а полностью распрямлена.
- У детей с плохим тонусом мышц плохой аппетит.
Они грудь сосут вяло, соответственно, и плохо набирают вес. Иногда такие груднички полностью отказываются от кормлений, что приносит мамам дополнительные хлопоты.
Если возникли проблемы с грудным вскармливанием, непонимание как правильно кормить малыша грудью, смотрите интернет-курс Секреты грудного вскармливания>>>
Одним из признаков мышечной дистонии у новорожденных детей является проблема держать головку из-за слабых мышцы спины и шеи.
Важно! Это чревато затруднениями в физическом развитии: невозможность ползать, плохой захват предметов, т. е
задержка в овладении всеми физическими навыками.
В тяжелом случае возможно выпадение языка.
Если вы замечаете такие признаки у своего малыша, идите на приём к врачу, который проведет диагностику и назначит правильное лечение.
В этом случае многих последующих проблем, связанных с гипотонусом мышц у грудничка можно избежать.
Разновидности патологии
- Мышечная – нарушения коснулись кивательной и трапециевидной мышцы. Причинами могут быть: недостаточное кровоснабжение, надрыв волокон, недоразвитие. Нередко дефект усугубляется родовой травмой.
- Костная и суставная деформация появляется при сращении позвонков, наличии клиновидных и добавочных позвонков. Заболевание может развиться при вывихе и подвывихе срединного сустава, переломе позвонков, а также деформациях, вызванных туберкулезом, опухолевым образованием, остеомиелитом.
- Нейрогенная – провоцируется внутриутробной инфекцией, гипоксией, дистонией мышц. Приобретенное заболевание развивается при наличии ДЦП, перенесенного энцефалита, полиомиелита, опухолевых образований ЦНС.
- Дермо-десмогенная – наблюдается при боковых складках на шее. Заболевание может развиться при травмах, ожогах, воспалительных процессах в лимфоузлах, при наличии рубцов, которые формируют патологический наклон.
- Компенсаторная – приобретенная патология, обычно вызвана проблемами с глазами: астигматизмом, косоглазием. Причиной может быть тугоухость. У практически здоровых детей встречается кривошея из-за неправильного укладывания в кроватку, ношения на руках одной стороной к себе, выкладывания игрушек с одной стороны.
Симптомы и признаки
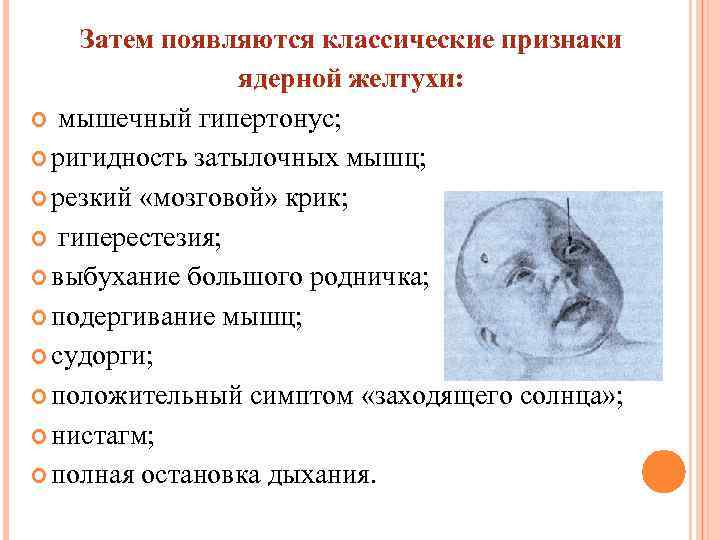
Часто данную патологию называют и синдромом, и симптомом. Оба наименования применимы, ведь симптом может быть не один. В лечебных учреждениях при постановке диагноза малышам его обозначают как симптом. Симптом заходящего солнца у новорожденных нередко также называют синдромом Грефе.

Это официальный термин. Его используют медики, наблюдая у ребенка или у взрослого пациента характерные симптомы. В настоящее время синдром Грефе называется гидроцефальным, он относится к неврологической патологии. При синдроме Грефе дегенерируют нервные клетки.
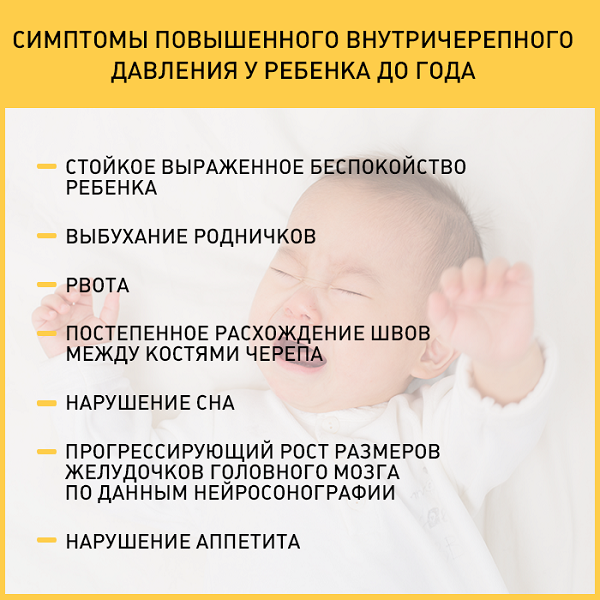
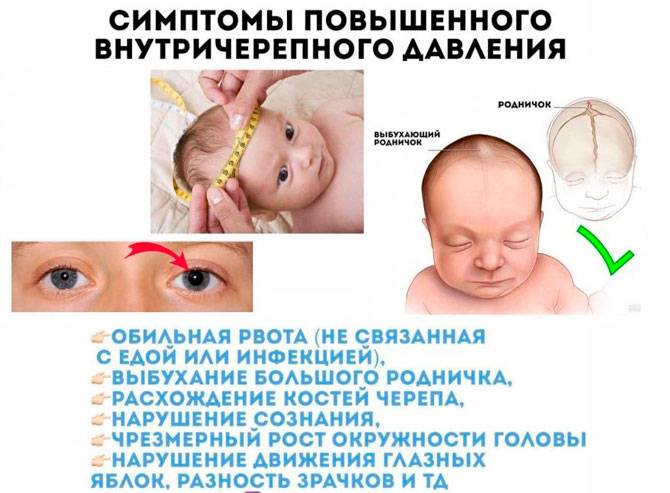
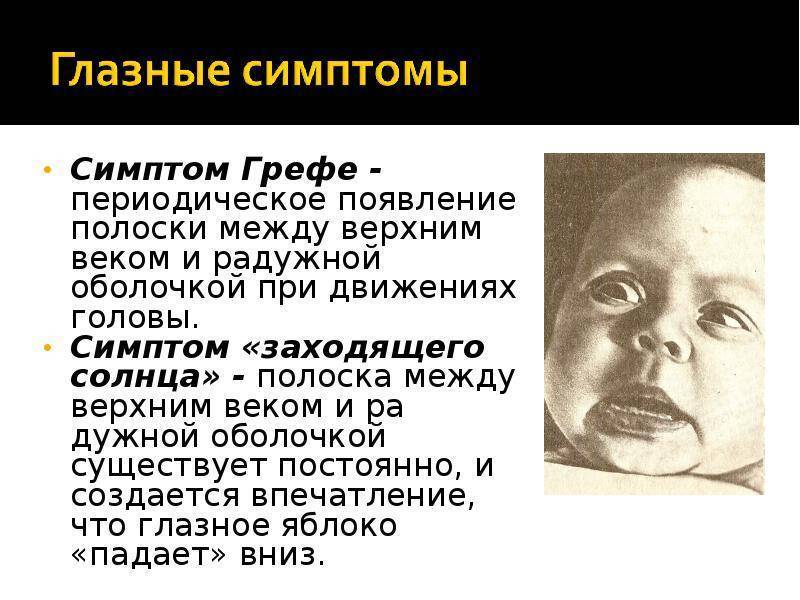
Обычно у таких малышей неподвижны глаза, они часто опрокидывают голову назад. Основным признаком патологии является белая полоска склеры, находящаяся между радужкой и верхним веком. Ее легко заметить, когда ребенок опускает взгляд вниз. Нередко этот признак является единственным.
Если больше не наблюдается никаких симптомов, можно рассчитывать, что недуг в скором времени исчезнет сам. Если же, кроме белой полоски над зрачком, наблюдаются другие признаки, необходимо как можно скорее показать младенца педиатру. Признаков, которые сопровождают основной симптом, может быть много.
А именно:
- блуждающий взгляд;
- сниженный тонус рук и ног;
- сниженная острота зрения;
- слегка дрожащее тело;
- частое срыгивание;
- тихий плач без видимых причин;
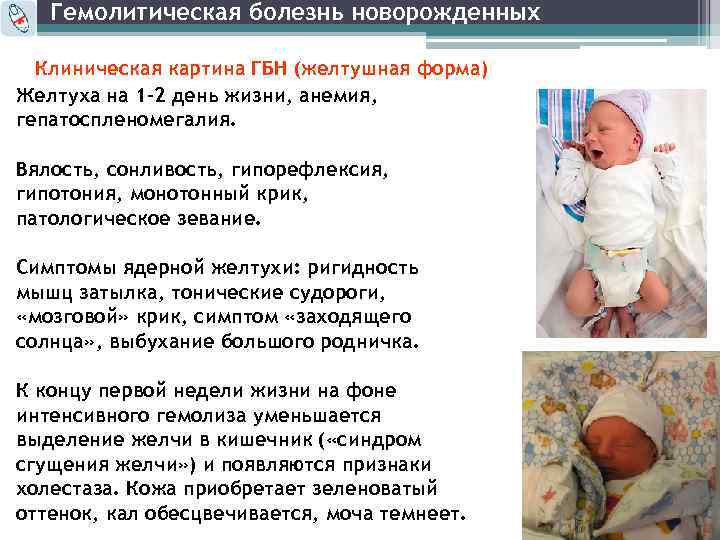
- цианоз кожи между верхней губой и носом, а также на руках и ногах;
- ярко выраженное сходящее косоглазие;
- раскрытые швы черепа;
- судороги, появляющиеся приступами;
- запрокидывание головы назад;
- частое, поверхностное дыхание;
- увеличенный диаметр головы;
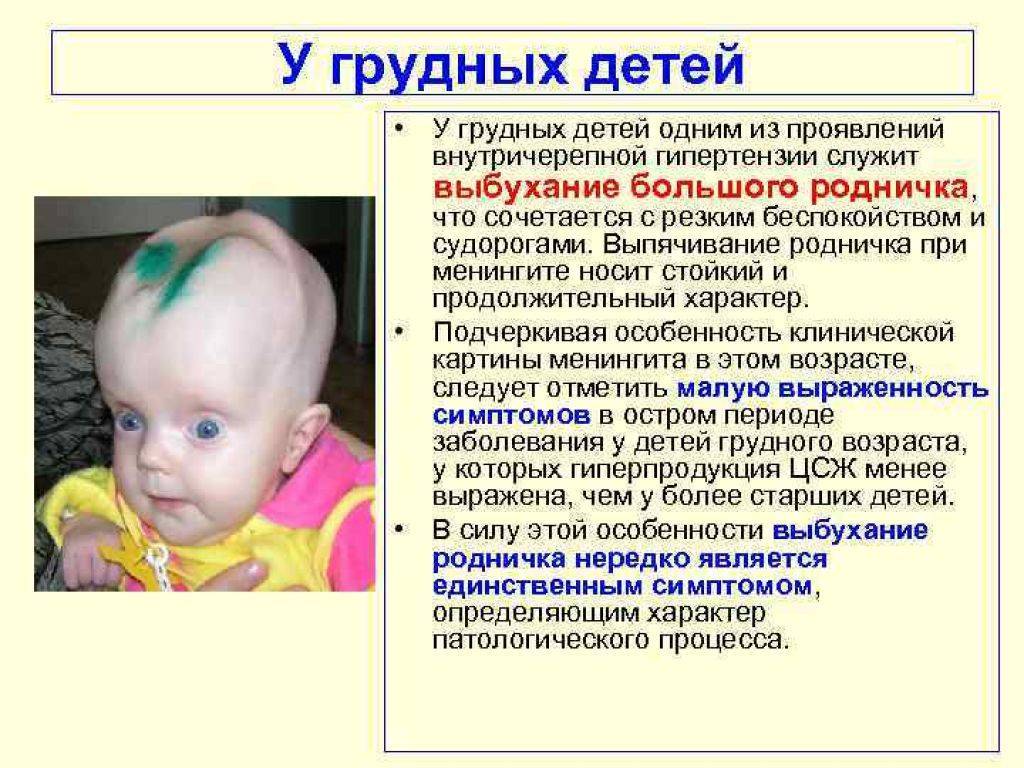
- слишком выдающийся родничок;
- мраморный цвет кожи.
Симптом заходящего солнца у новорожденных характеризуется 2-мя основными проявлениями:
- Если он выражен слишком ярко и наблюдается всегда, можно предположить, что причиной патологии является поражение мозга и НС.
- Если выражение менее яркое, и признаки проявляются редко, это не будет относиться к нарушениям.

Симптом заходящего солнца у новорожденных — симптомы заболевания. Влияние мозга на двигательные нарушения глаз может быть обусловлено органическими изменениями или поражением 3-й и 4-й пар черепных нервов. Они отвечают за движение зрачков вниз: за опускание взгляда.
Развитие синдрома заходящего солнца происходит под воздействием многих факторов, которые оказывают негативное влияние на не успевшую окрепнуть НС, тем самым провоцируя появление патологии.
Необходимо помнить: синдром заходящего солнца может развиться не только у детей. Его симптомы нередко проявляются у некоторых взрослых.
В этом случае список основных признаков будет следующим:
- частые головные боли, которые возникают ночью;
- головокружение, которое появляется приступами на протяжении всего дня;
- замедленный мыслительный процесс;
- затрудненное опускание взгляда вниз;
- ослабленная память и нарушение концентрации внимания;
- гипертонус мышц рук и ног;
- общая вялость организма и частое желание поспать;
- непроизвольные попытки передвигаться на носках;
- проявление признаков диспепсии, к которым относятся тошнота и рвота;
- развитие диплопии: состояние, при котором двоится в глазах.

Развитие патологии основано на неполноценном функционировании НС. Спинномозговая жидкость может собираться в головном мозге в больших количествах. Ее суммарный объем – примерно 150 мл.
За сутки в организме вырабатывается до 180 мл. Скорость выработки зависит от перфузионного давления в мозге. На скорость же, с которой жидкость всасывается, влияют венозное и внутричерепное давление. Увеличившийся объем ликвора – это результат нарушения нормального оттока.
Существует 2 разновидности синдрома заходящего солнца:
- 1-я проявляется, когда изменяется положение тела. Она исчезает сама спустя несколько недель с момента появления малыша на свет;
- 2-я разновидность – когда симптомы появляются, независимо от того, в каком положении находится тело пациента. В этом случае требуется медицинская помощь.
Основные симптомы синдрома Грефе
Самым верным и распространенным признаком данной патологии является белая полоса, которая образуется над радужной оболочкой глаза малыша. Врач при осмотре может обнаружить взбухший и напряженный родничок, раскрытые швы черепа, увеличенную окружность головки.
Синдром Грефе у младенцев может проявляться непроизвольными движениями глаз, приступами судорог, мелкой дрожью всего тела, учащенным поверхностным дыханием, повышенным пульсом, неправильным положением тела, косоглазием, которое ярко выражено, частыми срыгиваниями, слабо выраженными врожденными рефлексами (ребенку трудно глотать, он не может ухватиться за протянутый палец), синюшным оттенком кожи, сниженным тонусом мышц (ручки и ножки малыша будут безвольно свисать, когда его взять на руки).
Малыш может страдать от сильных головных болей, у него снижается острота зрения, может развиваться глухота.
Симптом или синдром: две большие разницы
Прежде всего нужно понять термины, которые использует врач, ставя диагноз. Например, когда говорят о симптоме, имеется в виду не болезнь, а характерный отдельный признак какого-либо заболевания или признак патологического (ненормального, необычного) состояния.
Если речь идет о синдроме, ситуация усложняется. По определению синдром — это комплекс симптомов болезни, объединенных между собой общими признаками возникновения и механизмами развития. И симптом, и синдром Грефе названы в честь немецкого офтальмолога, жившего в 19 веке. Если диагностируют синдром Грефе у новорожденных, уточните у врача, что он имеет в виду. Почему?
Подобное явление еще называют синдром заходящего солнца. При всем этом малыша больше ничего не беспокоит, а нейросонографическое обследование вполне удовлетворительное.

Симптом заходящего солнца
Ничего серьезного в таком случае не происходит. Замедленное движение век может быть связано с незрелостью нервной системы или индивидуальными особенностями строения глазного яблока. В данном случае лечит время, а малыша периодически наблюдают у офтальмолога и невропатолога.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
- назначим наиболее подходящую терапию, распишем курс лечения и частоту его повторения;
- проведем все необходимые манипуляции (постановка капельницы, внутривенные и внутримышечные инъекции) в комфортабельных условиях дневного стационара и манипуляционного кабинета;
- дополним терапию современными физиотерапевтическими процедурами;
- проведем курс массажа и назначим ЛФК для максимальной эффективности.
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Осложнения гриппа у детей
Каждый десятый случай заболевания имеет осложненное течение. Вирус гриппа разрушает эпителий дыхательных путей и ослабляет иммунитет. Уже имеющаяся в организме условно-патогенная флора (стрептококк, золотистый стафилококк, гемофильная палочка) выходит из-под контроля и «атакует» легочную ткань. Около 90% осложнений связано именно с развитием пневмонии.
Сначала бактерии вызывают воспаление трахеи и бронхов (трахеобронхит). Затем инфекция «спускается» в легкие. Клинически это проявляется в виде кашля (сначала сухой, затем влажный), одышки. При рентгеновском исследовании видны воспалительные инфильтраты в легких. Очаги поражения могут формировать ограниченные гнойники – (абсцессы) или расплавлять ткань (гангрена легкого), поражать плевру с развитием эмпиемы.
На втором месте по частоте находятся другие инфекционно-воспалительные заболевания:
- гнойный ринит;
- гнойный синусит;
- ангина;
- гнойный менингит;
- пиелонефрит.
Эти осложнения развиваются с течением времени, но существуют и состояния, которые могут угрожать ребенку в первые дни болезни. Они связаны с действием вирусных токсинов на нервную и сердечно-сосудистую систему. В учебниках по педиатрии перечислены следующие варианты осложнений:
- отек мозга;
- отек легких;
- синдром диссеминированного внутрисосудистого свертывания (или ДВС);
- интерстициальная пневмония (воспаление соединительной ткани легких);
- отит;
- энцефалит;
- синдром Рея (острая печеночная недостаточность с поражением головного мозга);
- синдром Уотерхауза–Фридериксена (недостаточность надпочечников).
Антигены вируса в организме ребенка могут привести к аллергизации и аутоиммунному воспалению. Среди наиболее распространенных состояний – миокардит, менингоэнцефалит, синдром острой коронарной недостаточности, гемолитико-уремический синдром.