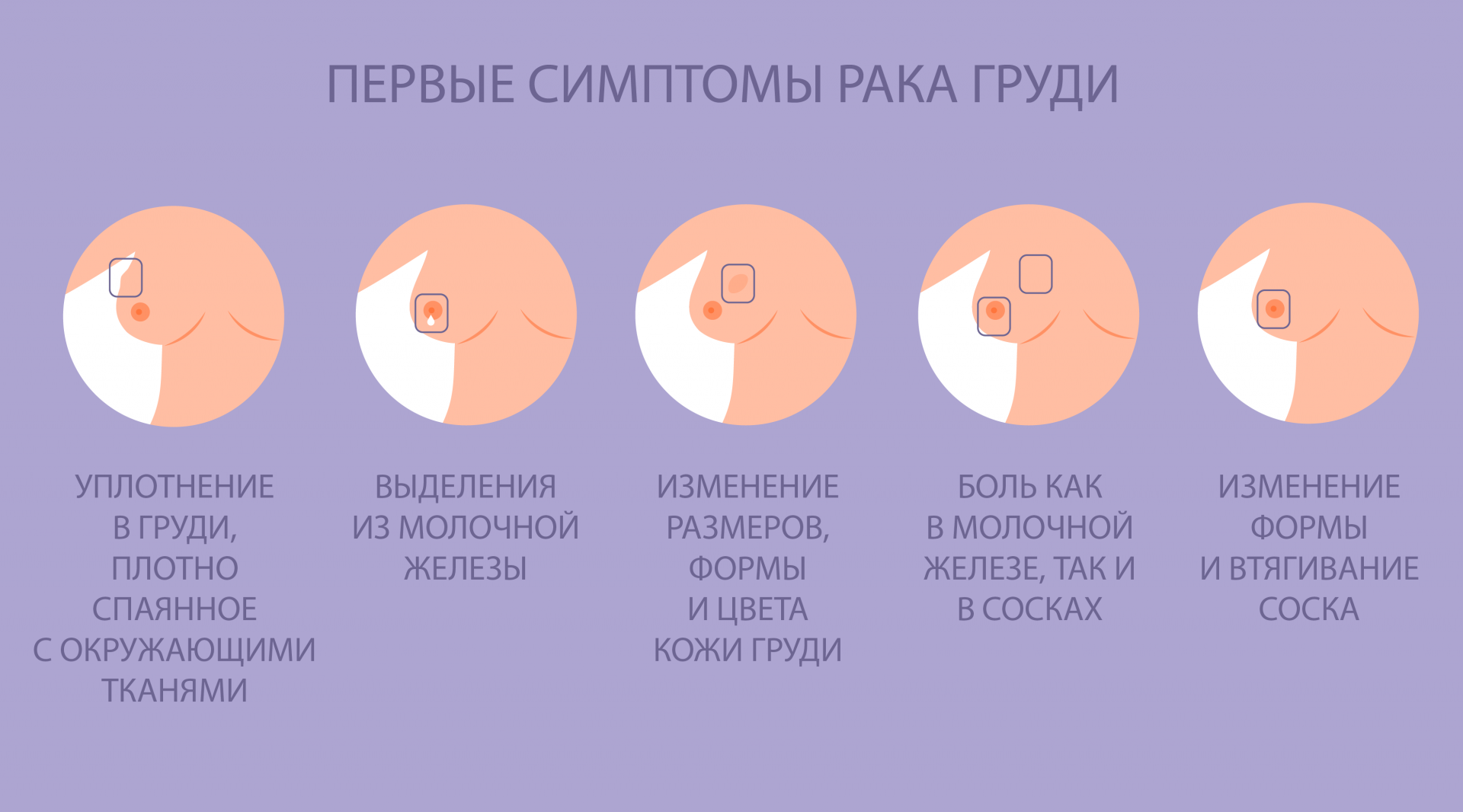
Почему болят соски при беременности — патологические причины
Ответ на вопрос, почему болят соски при беременности, будет не корректным, если помимо естественных причин, мы не упомянем патологические факторы, из-за которых будущую маму беспокоит болезненность в области молочных желез.
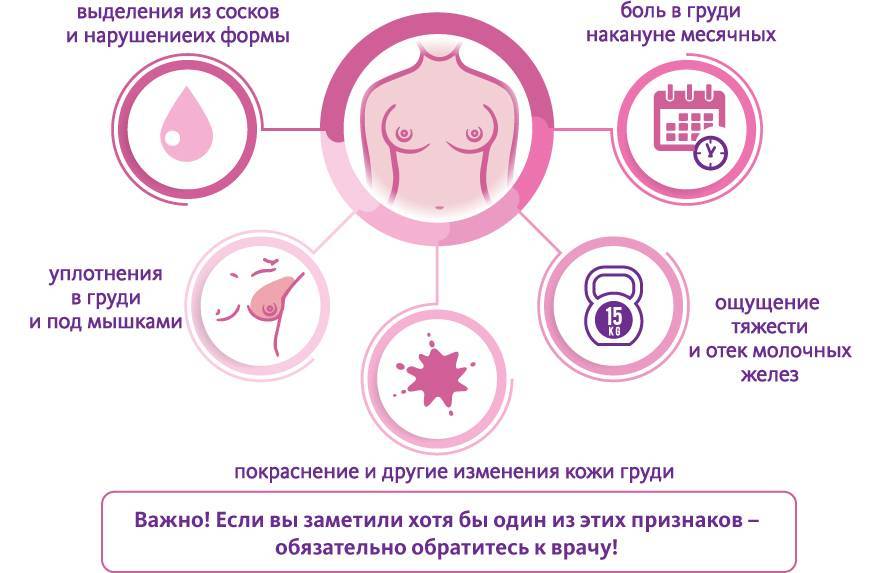
Итак, беременной женщине нужно в обязательном порядке получить консультацию у врача, если боль в сосках у нее сопровождается повышением температуры тела, появлением уплотнений в грудной железе и патологическими выделениями из сосков.
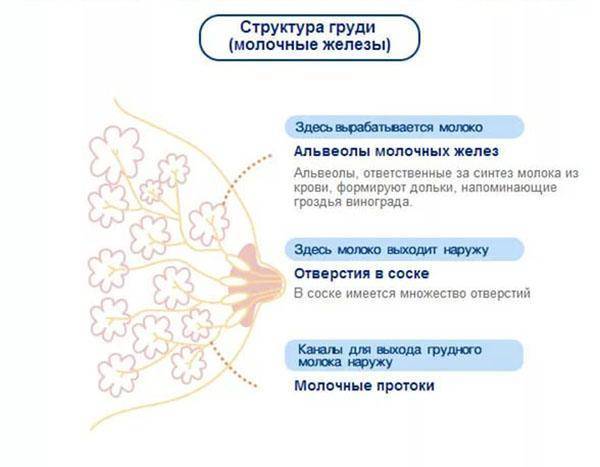
Регулярные выделения из сосков присутствуют, даже когда женщина абсолютно здорова. Наличие этой жидкости предупреждает слипание протоков молочных желез. Секрет вырабатывается организмом с момента полового созревания и до возрастного угасания репродуктивной функции. Количество естественных выделений непременно увеличивается с наступлением беременности. Во втором триместре жидкость внутри груди преобразуется в молозиво — вещество, предшествующее молоку. Молозиво — не вязкая жидкость белого с желтоватым оттенком цвета.
Патологическими называют выделения ярко-желтого цвета или с примесью крови из обоих или только одного соска. Не редко они появляются вместе с повышением температуры. Такой симптом — веский повод пройти комплексное обследование под контролем гинеколога или маммолога.
К другим патологическим факторам, которые вызывают боль в груди, относят:
- заражение молочницей (возбудитель — дрожжеподобный грибок Candida);
- симптомы герпеса на сосках и ареолах (выглядит как россыпь мелких пузырьков, наполненных жидкостью);
- псориаз (на коже проявляется розоватыми пятнами с неровными краями);
- мастопатия вследствие гормонального сбоя;
- развитие онкологического заболевания.
Педжета груди
Рак Педжета соска левой груди – пациентка обратилась к нам год назад, но вместо предложенной операции решила заниматься самолечением. Пришла, когда опухоль полностью разрушила сосок и перешла на ареолу. В хирургии есть неписанное правило “Не делай дуракам умных операций”. Поэтому мы просто удалили ей ареолу с соком без реконструкции. Реконструкция – это дополнительная работа и дополнительные риски. У заведомо проблемных пациентов их лучше профилактировать.
| ОБСЛЕДОВАНИЕ перед операцией при раке | |
Сохранение грудиС ОНКОПЛАСТИКОЙ | |
МастэктомияС РЕКОНСТРУКЦИЕЙ | |
| БиопсияСТОРОЖЕВЫХ УЗЛОВ | |
| ПРОГНОЗЫ при раке молочной железы |
Рак кожи молочной железы
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Изменения в груди после 50 лет. Норма и патология.
После 55 лет происходит дальнейшая инволюция молочных желез, что связано с затуханием репродуктивной функции. Железистая ткань замещается жировой, в отсутствии менструации не наблюдается болевой синдром и уплотнение в грудной железе. В зоне повышенного риска находятся курящие и нерожавшие, а также женщины с ожирением, эндокринными заболеваниями.
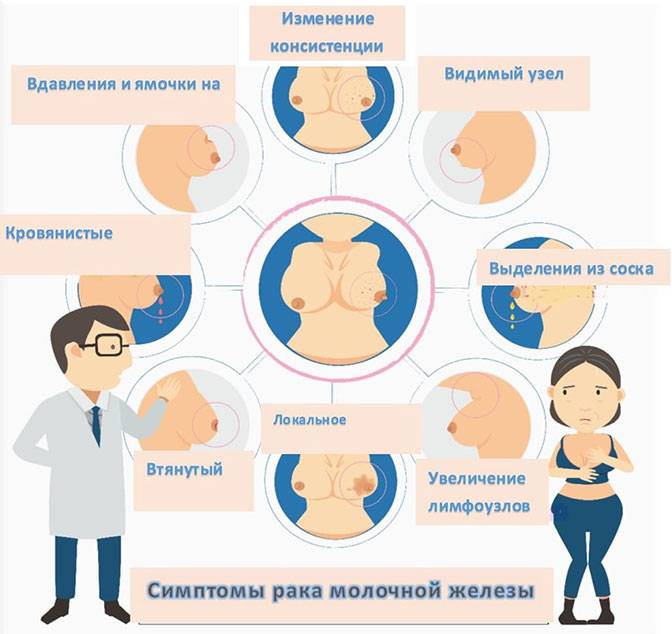
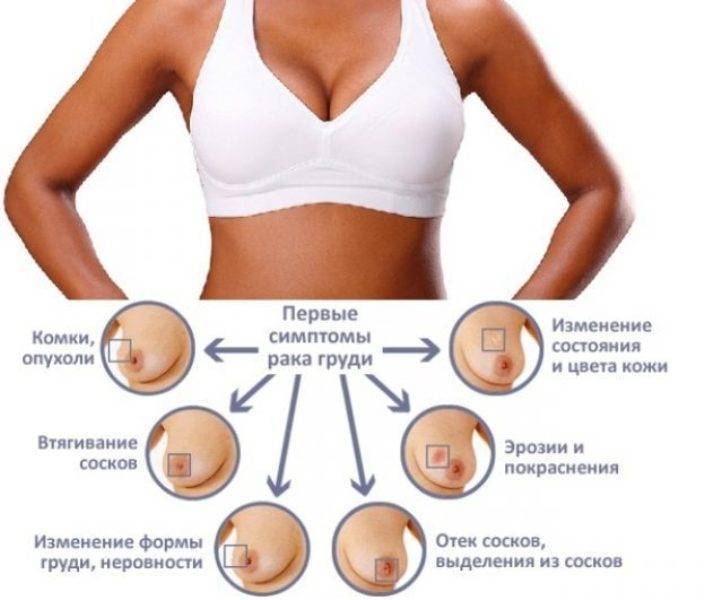
Неблагоприятными признаками являются:
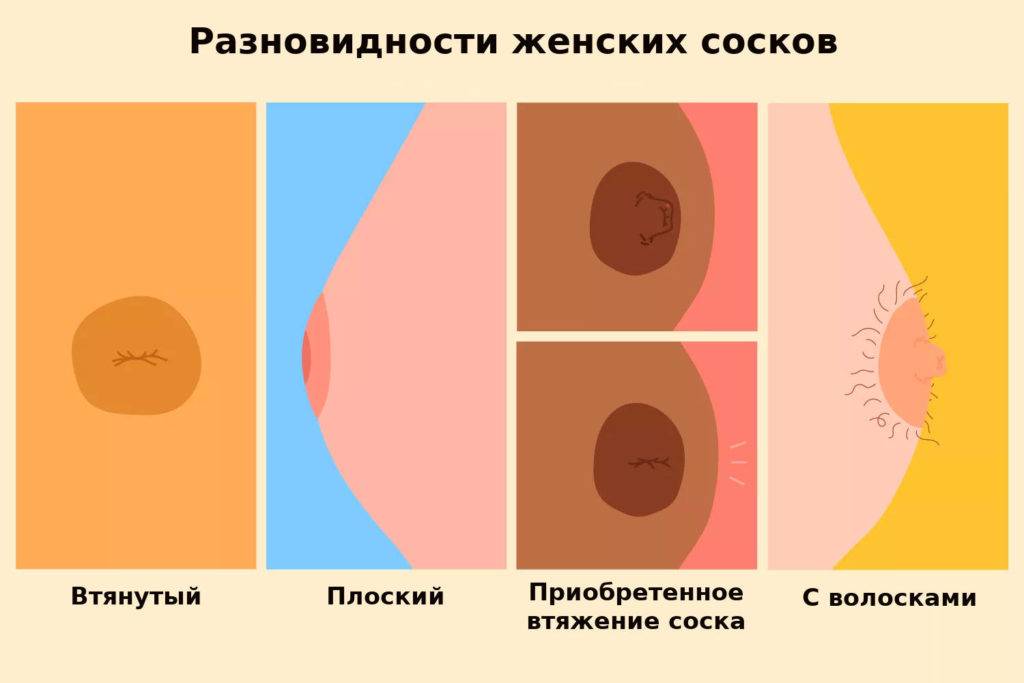
- изменения формы молочной железы
- втяжение соска
- сморщивание кожи
- увеличение лимфатических узлов со стороны воспаления
- пальпируемые уплотнения
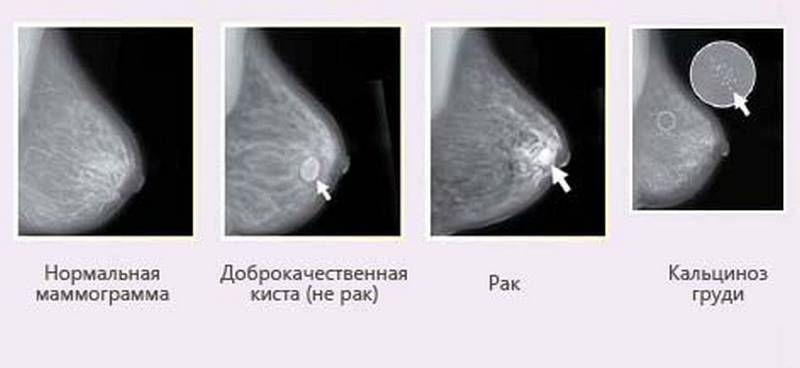
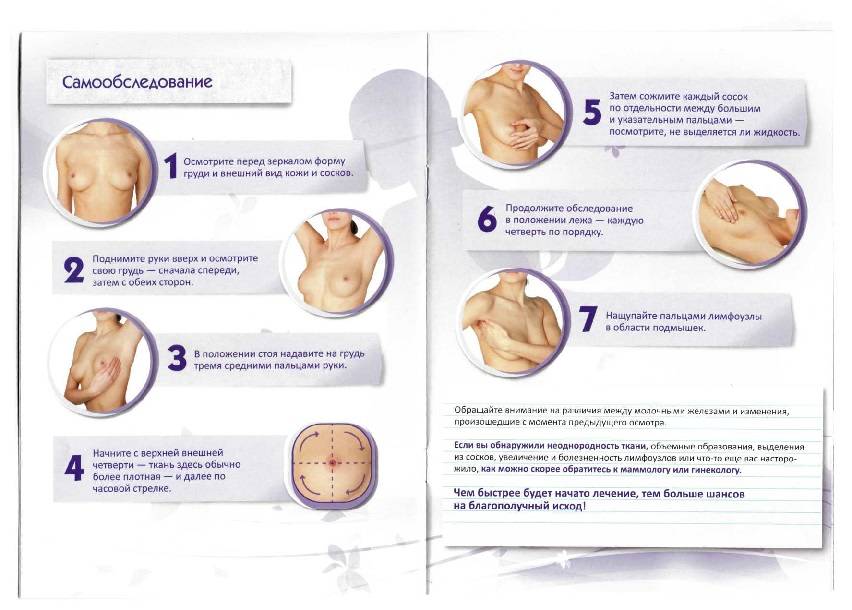
70% новообразований выявляются при самообследовании, которое рекомендуется проводить не реже одного раза в месяц. Также показано ежегодное посещение врача-маммолога, рентгеновское исследование (маммография) и при необходимости — комплексная диагностика.
Ранняя диагностика — залог здоровья и красоты на долгие годы
Рак молочной железы является одной из причин ранней смертности среди женщин. Врачи подчеркивают, что превентивные мероприятия имеют решающие значение в предотвращении опасных состояний. Маммолог в Одессе доступен каждой женщине, при этом стоит доверять проверенным клиникам и врачам.
Предлагаем посетить Центр реконструктивной и восстановительной медицины Одесского медицинского университета, кандидата медициских наук, онкохирурга-маммолога Бондаря А.В. Диагностика и лечение осуществляется в соответствии с национальной программой и международными протоколами, а высокий профессионализм врачей не оставляет шансов заболеванию даже в самых сложных случаях!
Прием маммолога включает:
- физикальный осмотр;
- сбор анамнестических данных;
- пунктирование новообразования.
- формирование этапов индивидуального лечения
При необходимости назначаются консультации врачей смежных специальностей. Объем исследований индивидуален и зависит от выявленных проблем. После завершения диагностических мероприятий врач назначает лечение, при этом учитывается возраст пациентки, характер патологии, факторы риска.
Не медлите при появлении настораживающих симптомов! Запишитесь на прием к маммологу в онлайн-форме обратной связи или позвоните по телефонам +380487373770; +380487006060.
Рак груди фото
На втором фото тоже видна площадка кожи прямо над раковой опухолью груди при вот таком защипе ткани молочной железы. Площадка возникает по тем же причинам, что и умбиликация или ямка кожи при маленькой опухоли. Просто при большой опухоли втяжение становится площадкой. Это очень достоверный признак рака. Ошибки бывают крайне редко – например, при хронических маститах.На фото – рак 2 стадии у нашей пациентки (опухоль больше 2, но меньше 5 см).
Если кожа над опухолью подвижна (не спаяна с опухолью), а по УЗИ, КТ, МРТ или ПЭТ между кожей и опухолью имеется неизменная подкожная жировая клетчатка – кожу над опухолью можно не удалять даже при симптоме площадки или умбиликации: площадка это не врастание опухоли в кожу, а нарушение эластичности ткани молочной железы в зоне опухоли и её ригидность, передаваемая через связки Купера к коже! Операция с сохранением молочной железы тоже возможна! Если же присутствуют сомнения – кожу над опухолью лучше удалить (при онкопластической операции или мастэктомиии).
Фото рака груди после удаления – оперировал – Чиж И.А. – раковая опухоль разрезана (в центре, серого цвета), вокруг неё – жёлтая жировая ткань – что свидетельствует о правильно выполненной органосохранной операции. Ниткой маркирован край удалённого сектора, обращённый в сторону соска – для его правильной ориентации и анализу “чистого края”.
Кожные болезни
- Экзема – кожное заболевание, имеющее аллергическую природу, проявляющееся сыпью и корками. Пораженные участки чешутся, болят и шелушатся. Болезнь провоцируется травмами, аллергией, стрессом, авитаминозом, иммунными нарушениями, гормональными сбоями.
- Гранулы Фордайса – светлые прыщики, образующиеся при закупорке сальных желез. Они не вызывают осложнений, не заразны и не причиняют вреда, являясь чисто косметической проблемой. В редких случаях может возникать зуд, который легко снимается противозудными препаратами.
- Кератома – доброкачественная опухоль кожи, часто встречающаяся у женщин старшего возраста. Выглядит как возвышение или пятно коричневого, сероватого или желтоватого цвета с неровными краями. Новообразование не вызывает боли и не опасно.
- Папилломавирусная инфекция. В околососковой зоне могут обнаруживаться папилломы – кожные образования, которые часто называют «висячими родинками». Эти наросты травмируются нижним бельем и болят. Во время беременности папилломы часто увеличиваются в размерах и занимают здоровые участки кожи. В период лактации они повреждаются, кровоточат, болят, травмируются и инфицируются. Поэтому от папиллом в области соска нужно избавляться — их удаляют.
Стимуляция сосков
Многие гинекологи рекомендуют проводить на протяжении всей беременности стимуляцию сосков для того, чтобы лактация далее проходила без осложнений. Однако стимуляция сосков должна проводиться аккуратно, поскольку при данной процедуре возможно сокращение матки. В норме, если угрозы выкидыша нет, то даже постоянная стимуляция е способна спровоцировать преждевременные роды, но если у женщины риск преждевременных родов, то проводить стимуляцию можно после консультации врача.
В чем заключается стимуляция сосков, и зачем это нужно? Прежде всего, проводиться стимуляция для того, чтобы сосок был готов к лактации. Женщина должна помнить, что захват соска производится полностью, большая часть – под нижней челюстью ребенка, верхняя губа наполовину захватывает сосок сверху. Если ребенок неправильно берет грудь, то появляются трещинок, которые на протяжении длительного промежутка времени кровоточат и болят.
Стимуляция сосков при беременности:
- контрастный душ каждое утро, при этом самая холодная вода не должна быть ниже градуса комнатной температуры;
- протирание сосков жестковатой тряпочкой, лучше из неочищенного льна;
- вытягивание и легкое прокручивание соска вперед, по часовой стрелке и против нее.
Профилактика болезненности
Чтобы облегчить боли в груди, рекомендуется:
- Носить бюстгальтер из хлопчатобумажной ткани с широкими бретельками, точно соответствующий размеру груди.
- Ежедневно делать обтирания или принимать контрастный душ, принимать воздушные ванны, совершать прогулки.
- Дважды в день обмывать кожу теплой водой без мыла.
- Обрабатывать грудь кремами против растяжек. Они насыщают кожу питательными веществами и придают ей эластичность.
- При появлении трещин на сосках пользоваться мазями, в состав которых входит витамин В.
- Регулярно выполнять упражнения, укрепляющие мышечную систему и улучшающие циркуляцию крови.
Самостоятельно выяснить причину боли невозможно. Поэтому при появлении любого дискомфорта в области живота следует проконсультироваться с гинекологом, что позволит избежать опасных осложнений.
Берегите свое здоровье и при любых симптомах обращайтесь к квалифицированному врачу.
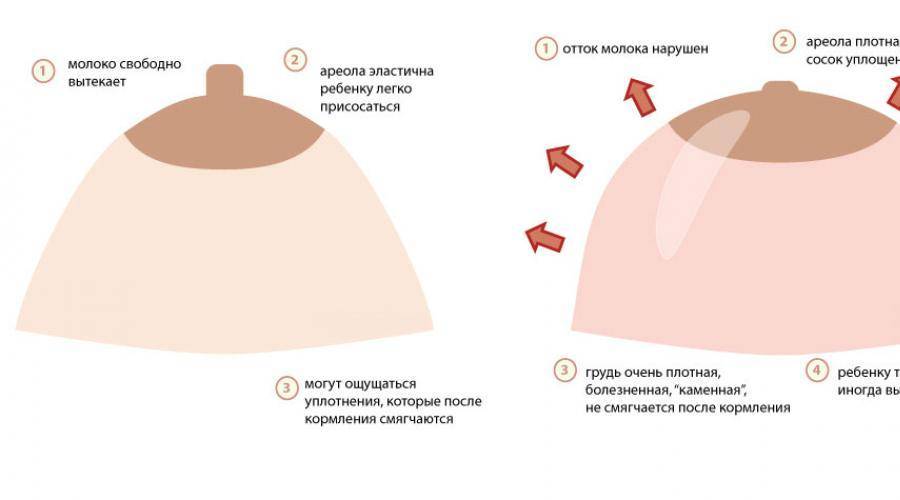
Симптомы лактостаза у кормящих
Задержка оттока молока приводит к накоплению его в одном из участков молочной железы. Пострадавший участок увеличивается в объеме и уплотняется. На ранних этапах такое уплотнение выявляется только пальпаторно, т.е. при ощупывании, что позволяет распознать застой молока. В дальнейшем размер уплотнения увеличивается, окружающие ткани сдавливаются, формируется отек.
Кормящая женщина предъявляет жалобы на общее ухудшение самочувствия, недомогание и слабость, озноб, головные боли, появление болезненного уплотнения в области молочной железы, усиление болевых ощущений при кормлении и, связанную с этим, малоэффективность самого кормления.
При осмотре обнаруживается определяемая пальпаторно (при ощупывании) и видимая на глаз припухлость, нагрубание, покраснение пострадавшей зоны. Также при пальпации выявляется болезненность участка. Кожа над пораженным сегментом плотная, натянутая, неэластичная, горячая на ощупь. Отмечается субфебрильная лихорадка с повышением температуры тела до 37,4-37,5оС.
Как отличить лактостаз от мастита?
Осложнением и последствием продолжительного лактостаза является лактационный мастит – воспаление ткани молочной железы.
Различают лактационный мастит неинфекционный и инфекционный. Последний развивается в условиях включения в процесс патогенной микрофлоры, чаще всего стафилококковой. Возбудитель инфицирует протоки и ткань молочной железы, поступая в них через трещины сосков, при кормлении грудью, сцеживании молока.
Проявления лактационного мастита соответствуют местным и общим проявлениям воспаления. Местные реакции описаны еще Гиппократом: покраснение (rubor), припухлость (tumor), местное повышение температуры (calor), боль (dolor), нарушение функций (function laesae).
К общим относятся снижение трудоспособности, недомогание, головные боли, озноб, температура до 38,0-39,5оС, изменения со стороны клеточного состава крови.
Все эти проявления в целом, аналогичны таковым для лактостаза, но выражены в значительно большей степени. Например, температура при лактостазе (неосложненном) не поднимается более 37,4-37,6оС, а при мастите она значительно выше; отклонения в общем анализе крови отсутствуют при банальном застое молока и весьма выражены в условиях лактационного мастита. Если при лечении лактостаза у кормящих центральным мероприятием является сцеживание молока в домашних условиях, то лактационный мастит требует комплексной консервативной терапии, а в ряде случаев – хирургического вмешательства.
Для того чтобы различить лактостаз и лактационный мастит, может назначаться общий анализ крови, бактериологическое исследование отделяемого из сосков молочных желез, ультразвуковое исследование (УЗИ).
В общем анализе крови пациенток с лактационным маститом имеют место неспецифические признаки воспалительной реакции, нехарактерные для лактостаза (см. таблицу).
Бактериологическое исследование выявляет обсемененность патогенной микрофлорой в отделяемом гное или молоке, отсутствующая при банальном лактостазе.
Ультразвуковое исследование позволяет оценить происхождение уплотнения, дает ответ на вопрос «Мастит или лактостаз?», а также разграничивает отдельные формы лактационного мастита, что является определяющим фактором при выборе тактики лечения.
Основные отличия лактостаза и лактационного мастита показаны в таблице:
Проявления заболевания | Лактостаз | Лактационный мастит |
|---|---|---|
Общее состояние | Страдает в меньшей степени | Слабость, озноб, мигрень. Возможна тошнота и рвота. |
Улучшение после сцеживания | Значительное | Отсутствует |
Температурная реакция | до 37,4-37,6оС | до 38,0-39,5оС Возможны скачки температуры |
Разница температур в подмышечных впадинах | Выше в той, которая находится рядом с пострадавшей железой | Нет различий или небольшие |
Нормализация температуры после сцеживания | Есть | Отсутствует |
Выделение гноя из сосков, слизь и гной в молоке | Нет | Есть |
Общий анализ крови | Без нарушений | Лейкоцитоз > 9,00х109/л Нейтрофилез > 75% СОЭ > 20 мм/час |
Бактериологическое исследование молока из обеих желез | Без нарушений | Обсемененность патогенной микрофлорой |
Цитологическое исследование молока | Без нарушений | Присутствие эритроцитов |
К какому врачу обращаться при лактостазе?
В таких случаях лучше всего сразу обратится к хирургу, который проконсультирует Вас по поводу как лактостаза, так и мастита. Можно также пройти осмотр у акушера-гинеколога.
У специалистов, практикующих в области маммологии или педиатрии совсем другие сферы деятельности. Например, маммолог занимается онкологическими заболеваниями молочных желез, педиатр – детскими болезнями.
Трещины
На поздних сроках беременности, если грудь до этого не болела, причина болей кроется в микротравмах кожи сосков. Трещины в сосках могут появиться из-за слишком быстрого роста тканей грудных желез или же при лактации при интенсивном сосании материнского соска грудничком. Болезненность возникает не просто в результате микротравм, но и от недостаточного ухода за ними.
В некоторых случаях трещины могут появляться при отсутствии регулярного сцеживания молока, что приводит к застою и разбуханию молочных протоков. Несколько реже трещины сосков могут появляться при пересыхании кожных покровов вокруг соска. Подробнее о трещинах на сосках →
Опухоль рак молочных желез
10% всех раков молочной железы возникает как результат наследственной мутации (как у Анджелины Джоли). Обычно при этом прослеживается наследственная заболеваемость раком молочной железы (и/или раком яичников, поджелудочной железы, раком желудка).
Наследственный рак молочных желёз чаще бывает в молодом возрасте (до 40 лет) и может поражать обе молочные железы, или иметь несколько узлов в одной молочной железе. По результату биопсии чаще обнаруживается трижды негативный иммуногистохимический статус опухоли.
При обнаружении у Вас описанных факторов необходимо обязательно сделать анализ крови на мутацию. При обнаружении мутации пациенткам до 40 лет не рекомендуется сохранять молочную железу даже при раннем раке, а также рекомендуется рассмотреть вариант профилактической мастэктомии со второй стороны.
Подробнее о наследственном раке молочной железы СМОТРИТЕ ЗДЕСЬ.
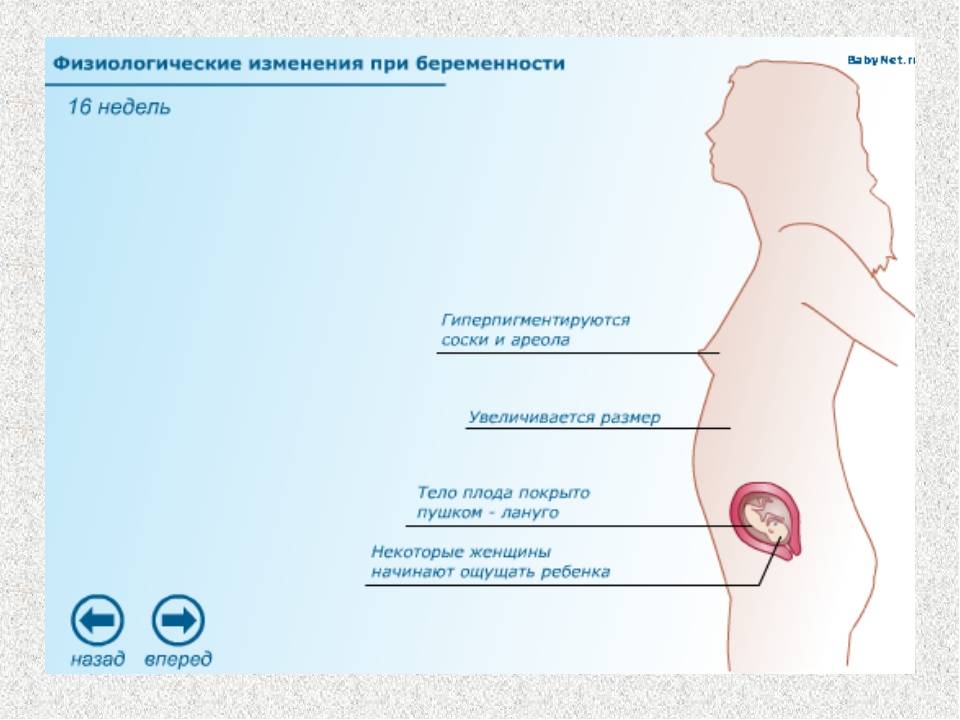
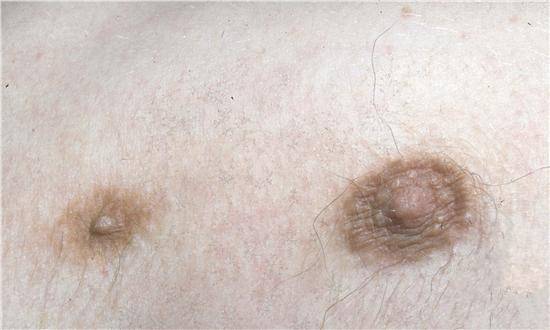
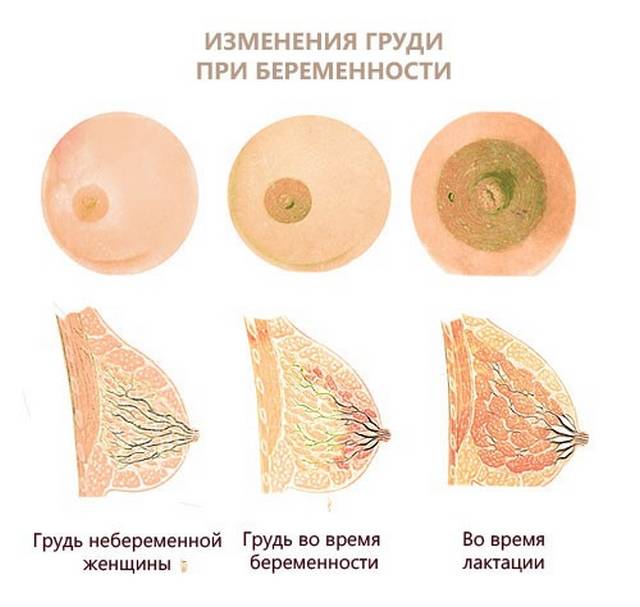
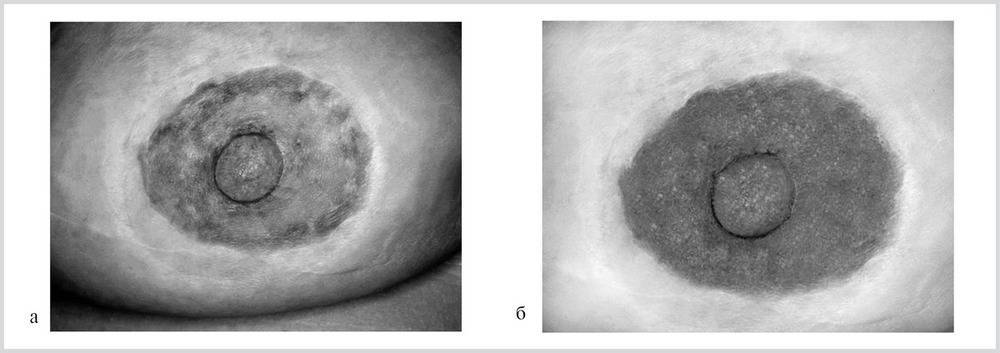
Когда начинают темнеть соски при беременности
Время изменения цвета ареол сугубо индивидуально. Некоторые дамы замечают перемены вскоре после задержки, воспринимая их за первые симптомы развития беременности. У большинства женщин соски начинают темнеть на 4–6-й неделе. Замечена разница протекания этого процесса в зависимости от фототипа внешности:
- у светлокожих женщин ареолы розовеют;
- у светловолосых темнеют позже и медленнее, по сравнению с темноволосыми;
- у белокожих будущих мам к концу беременности соски становятся коричневыми;
- у смуглых – почти черными.
В целом с усиленной пигментацией сосков сталкивается 95 % беременных женщин. Только 5 % не замечает никаких метаморфоз. Потемнение становится более интенсивным на поздних сроках, достигает максимума к 37–38-й неделе. Это очень заметно, если сделать фото в начале и в конце гестации. Изменение связано с нарастанием концентрации гормонов в организме. Темный оттенок сохраняется еще 1–2 месяца после рождения ребенка, затем соски постепенно светлеют.
Что следует женщине сделать?
- Пересмотреть гардероб нижнего белья и сменить его. Неудобное и слишком тесное белье будет продолжать оказывать давление на грудь, что может вызвать негативные последствия. Может нарушиться выработка пролактина и, как следствие, молока.
- Некоторые женщины предпочитают не носить бюстгальтеры во время беременности, чтобы избегать лишних прикосновений сосков с тканью белья. На самом деле его можно заменить на шелковое белье, которое при касании не раздражает и нагревается, а при неприкасании – остывает.
Грудь (в том числе и соски) начинают болеть даже на ранних стадиях беременности. Данный фактор считается нормальным и даже самым идеальным. Подозрения могут возникнуть, если беременность наступила, а болей в сосках нет. Если соски выражаются своей болезненностью при беременности, это говорит о нормальном течении и развитии состояния.
перейти наверх
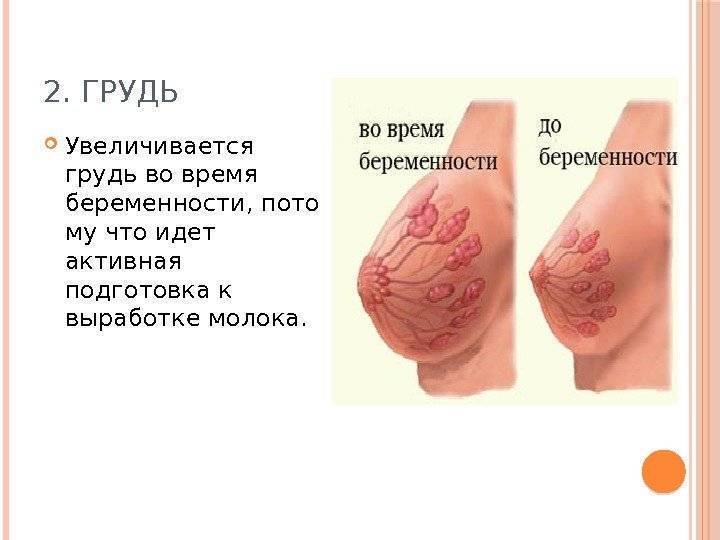
Как меняется грудь
У разных женщин изменения могут быть различной интенсивности. У кого-то грудь набухает мгновенно. Другие отмечают, что увеличение бюста во время беременности происходит постепенно. Кто-то видит перемены с первых недель, а кто-то до последнего триместра отмечает, что их железы остаются такими же, как до беременности.
Нет жестких правил и для такого “первого признака” беременности, как появление повышенной чувствительности в сосках – порой она возникает уже на 3–7-е сутки после зачатия, а у некоторых дам подобный симптом проявляется только к концу первого триместра
Важно учитывать этот факт и понимать, что указываемые дальше в статье сроки являются усредненными
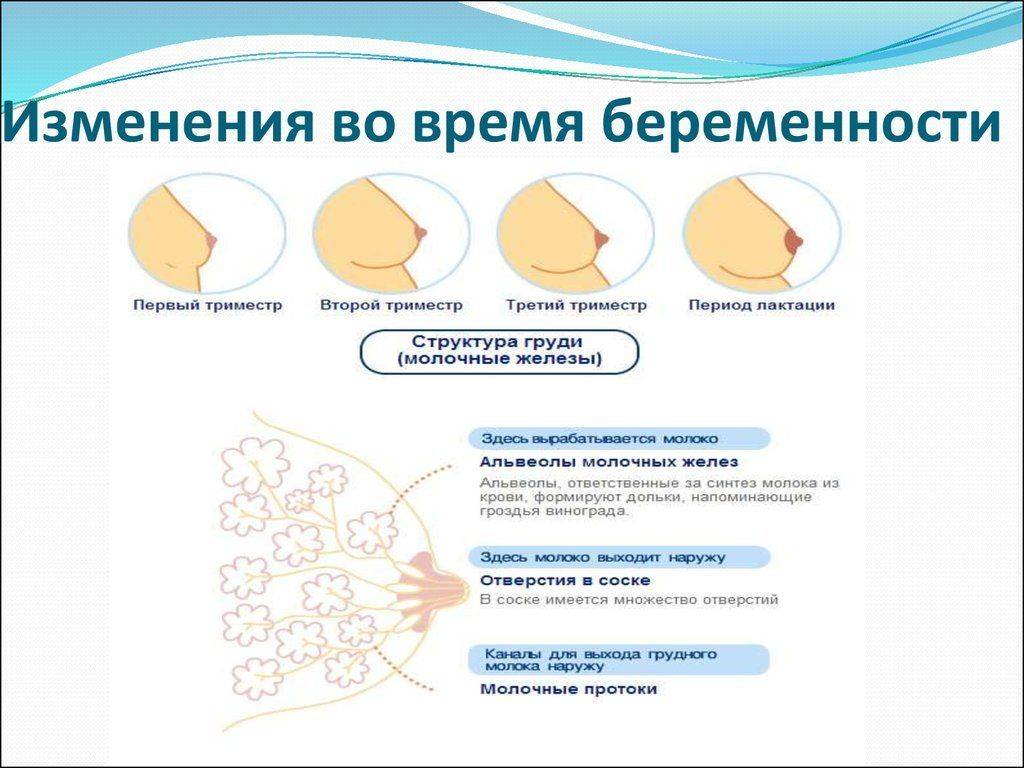
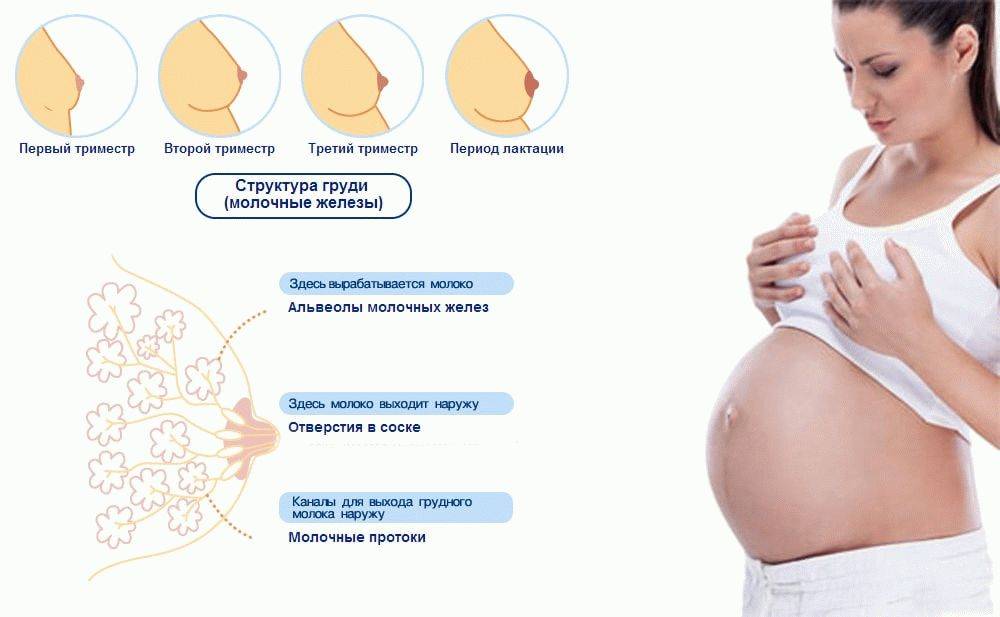
В первом триместре
Первый триместр – это 13 акушерских недель. Отсчет идет не с момента зачатия, а с первого дня последнего менструального цикла, во время которого произошло оплодотворение. К примеру, первая неделя от начала беременности в акушерстве может считаться и первой, и третьей неделей – женщине придется вспоминать, когда у нее в последний раз шли “дела”.
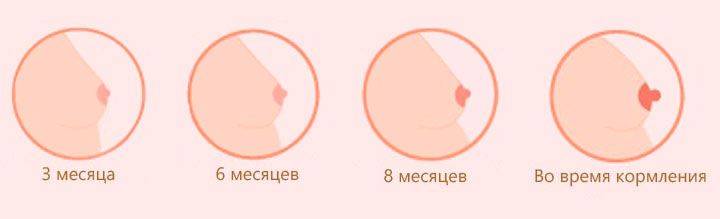
На ранних сроках беременности (в первые дни после зачатия) ярко выраженных признаков не наблюдается. Грудь совсем немного опухает, в сосках возникает небольшая резь – все это частенько встречается у женщин и во время ПМС.
Более-менее ощутимые перемены беременная начинает ощущать на 5 неделе, когда яйцеклетка становится полноценным эмбрионом и активно развивается (уже даже формируется маленькое сердечко). Все это сопровождается гормональным всплеском в организме женщины. Именно в это время запускаются основные механизмы по изменению молочных желез.
На 6 неделе отмечается прилив крови к ареолам (из-за этого они темнеют), груди становятся чувствительнее обычного (кто-то не может прикоснуться к железам от рези, у других соски не болят, а лишь постоянно зудят). Возможно локальное повышение температуры (зона декольте кажется горячей).
На 8 неделе сильно возрастает уровень гормона эстрогена, отвечающего за формирование железистой ткани груди. Увеличивается общая масса тела, набухают молочные железы (становятся более округлыми, твердыми и тяжелыми).
На 9 неделе интенсивный рост груди продолжается. На 10 неделе часто проявляется венозная сеточка – это нормально. Разрастание железистой ткани растягивает кожу, она становится более прозрачной, а сосуды интенсивнее наполняются кровью, что и делает их заметнее. Беспокоиться не надо – можете посмотреть на фото беременных и родивших женщин (“синяя паутинка” после родов становится бледнее и постепенно исчезает).
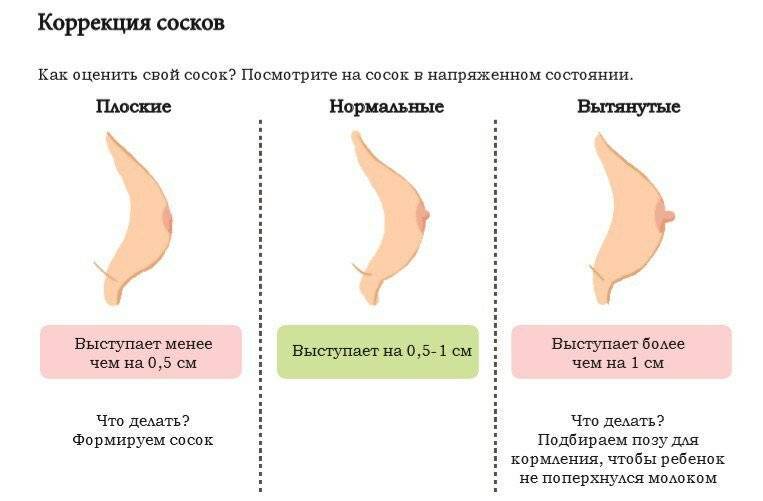
На 11 неделе стоит обращать внимание на размеры сосков. К этому сроку они должны быть уже изрядно набухшими
Если роста не произошло, то в дальнейшем кормление младенца будет затруднительным. На первых месяцах ситуация поправима с помощью использования корректоров (например, “Аввент Ниплетт”).
На 12 неделе рекомендуется ввести ежедневную привычку – использовать разные кремы для поддержания эластичности кожи груди. Дело в том, что начиная с этого момента возрастает риск развития растяжек. Если не ухаживать за бюстом на первых неделях беременности, то потом от некрасивых полос на железах будет трудно избавиться.
Во втором триместре
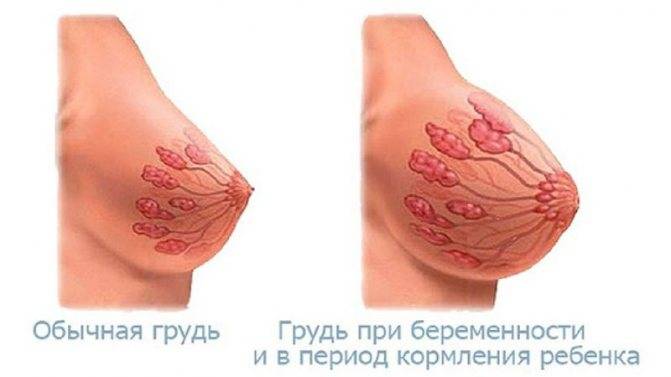
На 13 неделе происходит активное изменение гландулярной ткани груди. Внешне особых перемен не наблюдается, но внутри альвеолярные мешочки увеличиваются и покрываются ацинарными клетками, которые и будут после родов продуцировать молоко.
На 14 неделе у большинства беременных женщин из сосков появляется маслянистая прозрачная жидкость, которое защищает соски и ареолы от трещин или высыхания. На 15 неделе начинают идти желтоватые выделения. Это молозиво – предшественник молока, которое будет выделять всю оставшуюся беременность и первые дни после родов.
Обычно в первые триместры женщины обходятся классическим бельем, но уже на 17 неделе без специального бюстгальтера для беременных точно не обойтись. Дышащий материал помогает избежать опрелостей, натираний сосков, а особая поддерживающая конструкция позволит не допустить излишней нагрузки на спину.
В третьем триместре
В последние недели беременности грудь все еще меняется. К этому моменту она становится на 1–2 размера больше, чем до зачатия. Но даже если бюст не сильно округлился, то тяжелее он становится всегда (из-за изменившейся тканевой структуры молочных желез). Молозива выделяется все больше и больше, оно становится более густым (выглядит похожим на грудное молоко).

Если в третьем триместре жидкость из сосков выделяется слишком интенсивно, нужно использовать специальные прокладки для бюстгальтера. Например, для беременных подходят вкладыши Hartmann, Helen Harper, Lansinoh, Balla Mama.
Набухание сосков
Набухание сосочной зоны происходит параллельно того, как увеличивается в размере вся грудь. Отек, который изначально причиняет боль, спустя три месяца стабилизируется, женщина отмечает снижение дискомфорта, но молочная железа все так же увеличена в размере.
Врачи рекомендуют следить за тем, как отекает грудь: если она на протяжении первого триместра стала сдуваться, а чувствительность исчезла, это повод обратиться за помощью к гинекологу. Возможно, такая перемена – первый тревожный признак сниженного гормона беременности, который грозит выкидышем или замиранием плода.
Набухание сосков чаще всего наблюдается в период первого триместра, когда в организме идет самая интенсивная выработка прогестерона. Из-за того, что гормоны увеличиваются ежеминутно, молочная железа становится большой, отечной. Женщина отмечает отек и самого соска, который буквально становится растянутым и на ощупь очень тонким. Кожа растягиваясь, не успевает адаптироваться к новым размерам, а потому на фоне такого изменения отмечается и проявление зуда кожного покрова.
Выделения из сосков
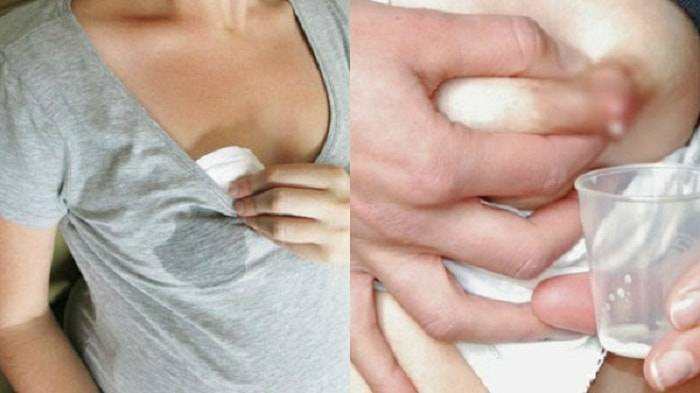
Со второго триместра беременности многие женщины замечают выделение молозива из сосков. Это беловатая или желтоватая жидкость, которую выделяют молочные железы в процессе подготовки и «тестирования».
Молозиво отличается по биохимическим свойствам от молока и по своему составу ближе к крови. Это промежуточная форма питания при переходе от парентерального периода в утробе матери к грудному вскармливанию.
При выделении молозива не нужно выдавливать его и пытаться сцеживать грудь, просто промокните полотенцем или салфеткой. Для того, чтобы не испачкать одежду или не появиться в публичном месте с пятнами на груди, достаточно подложить в чашечки бюстгальтера впитывающую салфетку, ватный диск или специальные прокладки для груди.
Полезный совет! Молозиво обладает ценными питательными, антибактериальными свойствами, поэтому его можно использовать, чтобы смазать соски при сухости и трещинах. Можно использовать для гигиены перед кормлением – сцедите немного молозива и протрите соски. Такое бывает, если нет возможности пойти в ванную, когда ребёнок рядом, не хочется его беспокоить.
Профилактика болезненных ощущений — как их избежать
Вот советы, которые помогут пережить всю беременность без особых проблем:
- Соблюдайте водный режим — чистая вода 10 мл на кг тела в сутки. Если нет отеков.
- Поменяйте гели с отдушками на жидкое детское мыло или на гели с минимум добавок к ПАВ.
- Не пренебрегайте гигиеной груди и бюстгальтерами для кормящих.
- Избавят от сухости и корочек на сосках мази с декспантенолом, ланолином и цинком.
- Если уже образовались трещины, то восстановит эпидермис крем с витамином А. Но его нельзя сочетать с приемом ретинола внутрь.
- Сильно покраснела и резко заболела грудь, из соска течет гной? Неприятный запах исходит от груди? Незамедлительно обратитесь к своему гинекологу, он назначит антибактериальную мазь.
- Воздушные ванны необходимы груди. Но не больше 15 минут в день и не под потоком воздуха.
- И избегайте переохлаждения. Иногда проще потратиться на такси, если нет долго транспорта, чем покупать препараты от температуры, которые навредят малышу.
Какие тесты можно пройти до беременности, чтобы узнать о генетических отклонениях, способных в будущем повлиять на здоровье потомства?
При планировании беременности можно пройти скрининг-тесты, чтобы определить, является ли человек носителем определенных генетических заболеваний или нет. Обследование до беременности может помочь оценить все риски и принять решение.
Женщинам рекомендуются следующие виды обследования:
- На муковисцидоз (кистозный фиброз). Это состояние, которое влияет на работу дыхательной системы и органов пищеварения.
- На спинальную мышечную атрофию. Заболевание, которое поражает нервные клетки спинного мозга. Это ослабляет мышцы и влияет на способность человека передвигаться, дышать, глотать, держать голову, контролировать шею.
- На талассемию. Заболевание, которое влияет на работу органов кроветворения, замедляя выработку здоровых эритроцитов и гемоглобина.
- На гемоглобинопатию.
Консультант-генетик может порекомендовать пройти обследование на основе семейной истории здоровья:
- Синдром ломкой Х-хромосомы. Такое состояние возникает, когда организм не может вырабатывать достаточное количество белка, необходимого для роста и развития мозга.
- Болезнь Тея-Сакса. Это состояние, которое приводит к гибели нервных клеток мозга и позвоночника. Часто встречается у этнической группы евреев-ашкенази.
При экстракорпоральным оплодотворении супружеской паре может быть предложено предимплантационное тестирование, в ходе которого проверяются клетки эмбриона на предмет изменения генов, прежде чем он будет помещен в матку.
В этом случае повышается шанс родить здорового ребенка, у которого не будет нарушений на генном уровне.
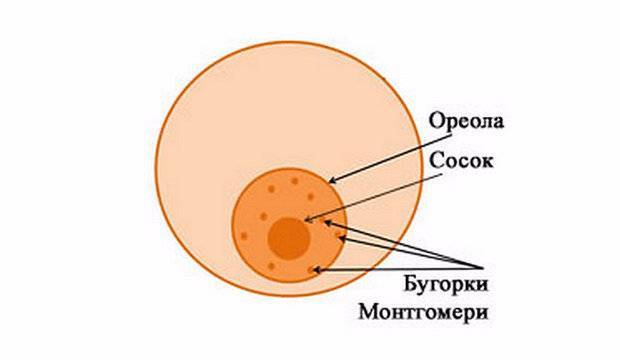
Повышенная чувствительность
Даже в период отсутствия беременности область сосков и ареол остается одной из самых чувствительных в организме женщины. Чувствительность сосков при беременности значительно повышается за счет изменения гормональной активности организма.
Рост молочных желез во время беременности сопровождается микротравмами кожи ареолярной и сосковой области, а в сочетании с ее богатой иннервацией этой области у женщины может возникать жжение, кожа груди может чесаться. Однако данных симптомов опасаться не стоит. Если чешутся соски при беременности не стоит волноваться — это нормальное явление, а лучшим методом борьбы с зудом будет ношение специализированного мягкого бюстгальтера и смазывание сосков защитными кремами.
Почки
Почки во время беременности функционируют с большим напряжением, так как они выводят из организма продукты обмена самой беременной и ее растущего плода. Количество выделяемой мочи колеблется в зависимости от объема выпитой жидкости. Здоровая беременная женщина выделяет в сутки в среднем 1200-1600 мл мочи, при этом 950-1200 мл мочи выделяется в дневное время, остальная порция — ночью.
Под влиянием гормона прогестерона тонус мочевого пузыря снижается, что может приводить к застою мочи. В этих условиях облегчается занос инфекции в мочевые пути, поэтому у беременных нередко возникает обострение пиелонефрита. Об инфекции мочевыводящих путей свидетельствует появлении в анализах мочи лейкоцитов — более 10— 12 в поле зрения.
Кроме того, беременная матка, слегка поворачиваясь вправо, может вызывать затруднение оттока мочи из правой почки. В этом случае повышается риск гидронефроза, то есть расширения лоханки и чашечек вследствие чрезмерного накопления в них мочи.
Образование трещин

А вот трещины на сосках должны стать поводом для беспокойства. При нормальном течении беременности трещины не должны появляться. Причиной потрескавшейся кожи является сухость. Соски при беременности могут потрескаться от механического воздействия. Это касается ситуаций, когда женщина проводит различные манипуляции с грудью, чтобы подготовить ее к лактации. Не нужно ничего делать: если соски не западают внутрь, то проблем с кормлением не будет.
Если интенсивно выделяется молозиво, то необходимо регулярно проводить гигиенические процедуры. Молозиво разражает соски при беременности, а в результате могут появиться трещины.
ЧТО ПРОИСХОДИТ С МАМОЙ НА 38 НЕДЕЛЕ?
Перед родами живот должен опуститься вниз: головка плода размещается в полости таза, и ребенок принимает свое окончательное положение. Теперь матка не мешает движению диафрагмы и не так сильно давит на внутренние органы, поэтому вам легче дышать, а изжога беспокоит лишь при погрешностях в питании. Однако из-за смещения головки малыша вниз усиливается нагрузка на кости таза. Поэтому у вас могут появиться боли в этой области, в крестце и в районе задней поверхности ноги. А давление на мочевой пузырь становится причиной частых позывов к мочеиспусканию.
К 37 – 38-й неделе беременности молочные железы еще больше увеличиваются. Сквозь кожу просвечивает сеточка мелких вен, ареолы темнеют еще заметнее, и на них отчетливо видны «узелки» сальных желез. В этот период соски становятся очень чувствительными, и, если к ним прикасаться, мышцы матки сокращаются. Пора готовить грудь к кормлению малыша
Осторожно массируйте соски грубым полотенцем, тогда в дальнейшем на них не будут образовываться трещины.
Шелушится кожа при беременности: что делать
- Тщательно очищать кожу. Особенно это касается груди и сосков, где постоянно выделяется секрет.
- Выпивать достаточно жидкости.
- Использовать специальные средства от сухости и растяжек, в состав которых входит минимум химии.
- Правильно питаться, принимать витамины.
- Носить одежду из натуральных тканей.
Следует понимать, что если шелушение вызвано какими-либо отклонениями в организме, устранение только внешних проявлений не будет действенным. Если подобные нарушения диагностирует врач-гинеколог после регулярного осмотра, он направит беременную к профильным специалистам.
- Хэбиф Томас П., Клиническая дерматология. Акнеподобные и папулосквамозные дерматозы, изд-во: МЕДпресс-информ, 2014
- Чуролинов Петр, Фитотерапия в дерматологии и косметике, изд-во Медицина и физкультура, 1979
- Шнайдерман Пол, Гроссман Марк, Дифференциальная диагностика в дерматологии. Атлас, Изд-во: Бином, 2017