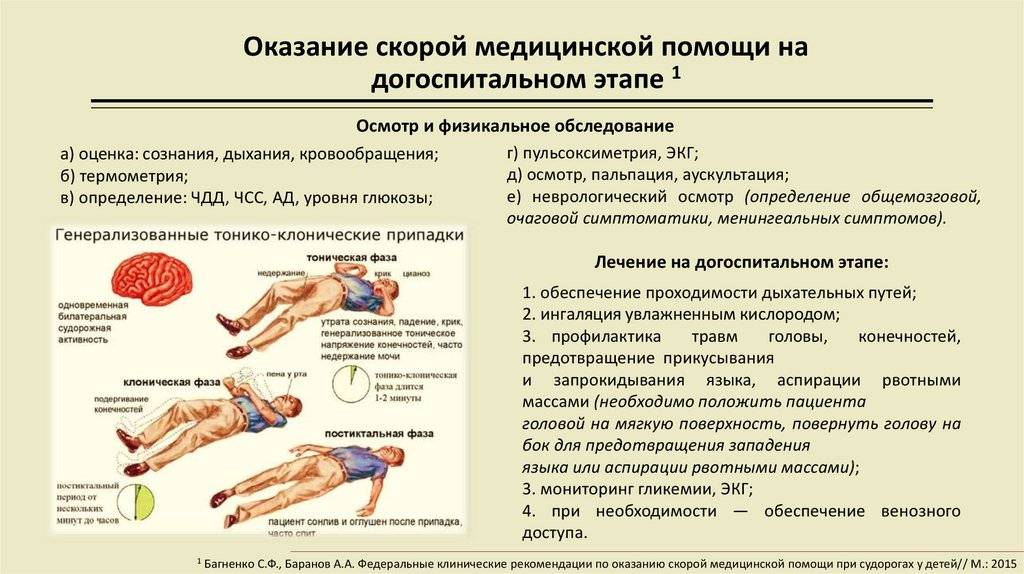
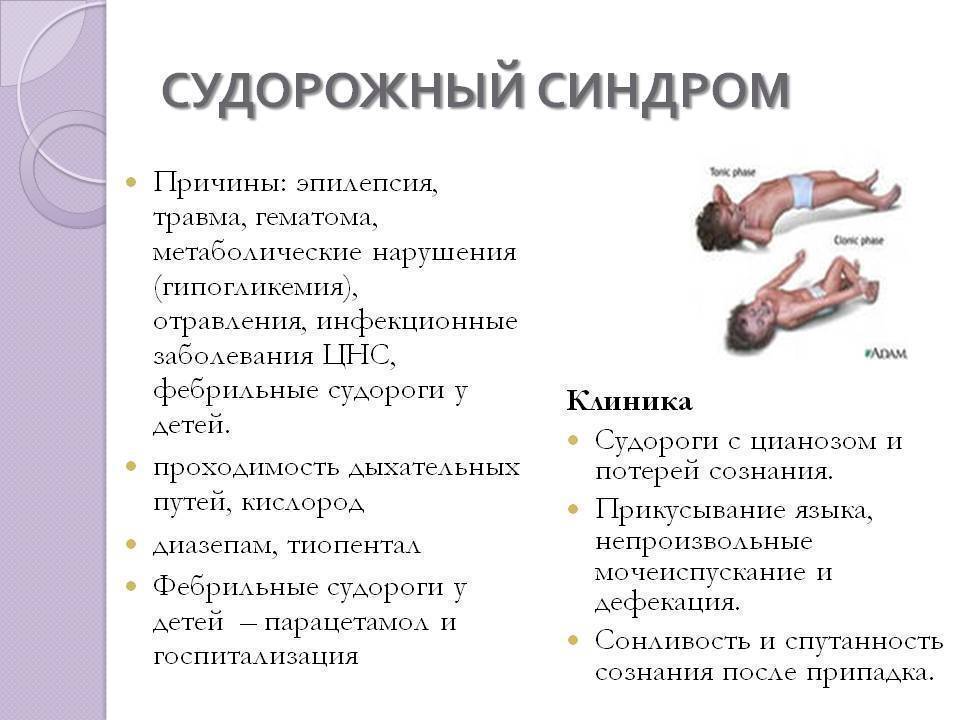
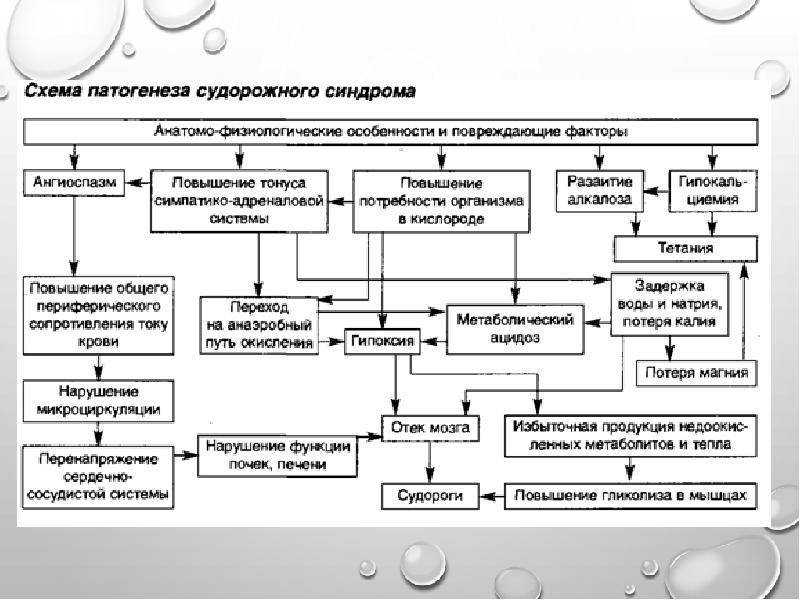
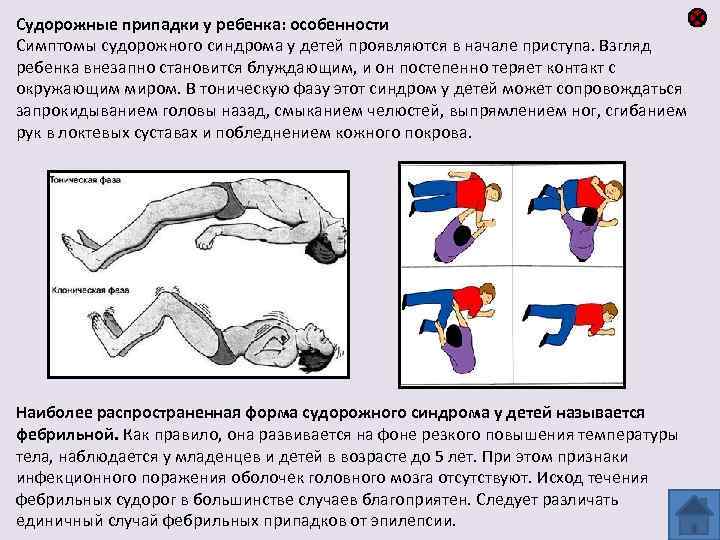
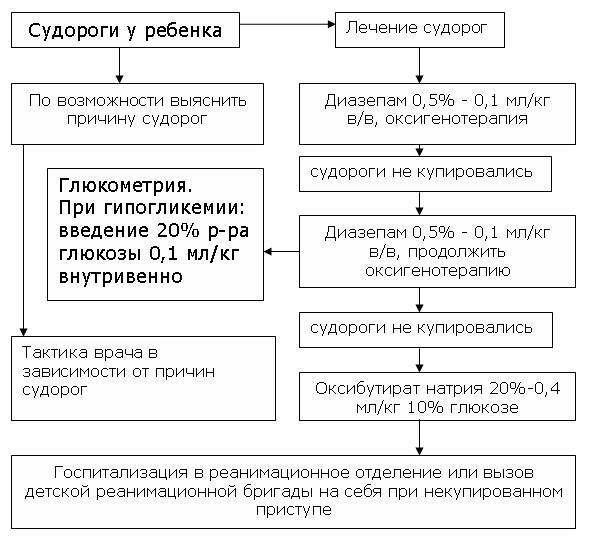
Профилактика судорожных состояний
Уделять внимание профилактике судорожных состояний у ребенка следует уже на внутриутробном этапе его развития. От образа жизни, питания и здоровья будущей мамы во многом зависит, насколько правильно и гармонично сформируются все органы и системы малыша
После рождения ребенка необходимо заботиться о том, чтобы ребенок развивался как в физическом, так и в эмоционально-психологическом плане.
Требуются регулярные умеренные физические нагрузки с раннего возраста (будет полезна даже обычная утренняя зарядка). Прогулки на свежем воздухе (чем больше – тем лучше), контакт с мамой и папой, разнообразный и сбалансированный рацион питания, содержащий все необходимые витамины и микроэлементы – все эти меры профилактического воздействия помогут снизить риск возникновения судорог.
Что такое судороги?
Чтобы понять этимологию ночных спазмов в ногах, для начала необходимо выяснить, что же такое судороги.
Судороги – непроизвольные мышечные сокращения, которые могут возникать в любой части тела внезапно. Чаще всего судороги образуются в ногах, так как расположенные в них мышцы испытывают наибольшую нагрузку. Спазмы могут образовываться в любом отделе ноги, например, икрах, ступнях или пальцах. Зачастую судороги могут затрагивать сразу несколько групп мышц.
Ночные спазмы в ногах могут сопровождаться рядом симптомов, например, недержанием мочи, сложностью дыхания, паникой, слабостью. В некоторых случаях пациенты даже теряют сознание. В связи с тем, что спазмы возникают чаще всего именно в ночное время суток, когда человек расслаблен, у больного могут возникать проблемы со сном, так как судороги заставляют его постоянно просыпаться. Нарушения сна могут приводить к хронической усталости, которая станет ещё одним симптомом заболевания.
Боль возникает из-за резкого сокращения мышцы. Человек может также ощущать неконтролируемые подергивания и спазмы.
Основными факторами, вызывающими судороги ног, становятся изменения в работе центральной нервной системы, а также повреждения нейронов.
Данное состояние контролируется, но его необходимо правильно диагностировать. Современная медицина использует ряд лабораторных исследований, которые с точностью помогают найти причину заболевания и составить комплексную терапию для улучшения жизни пациента.
Диагностику головного мозга проводят с использованием КТ и МРТ, дополнительно больному необходимо пройти процедуру ЭКГ и ряд иных манипуляций.
Медикаментозная терапия помогает не только купировать судорожные приступы, но и наладить работу центральной нервной системы. Дополнительно больному может быть показана хирургическая операция.
Судороги ночью у мужчин и женщин встречаться у 70% населения после 60 лет. Многие уверены, что редкие судороги конечностей являются стандартным явлением, появляющимся с возрастом. При этом спазмы мышц могут встречаться и в молодом возрасте, а также у детей.
Судороги ног ночью у женщин – частая проблема в период беременности. При этом сокращения сопровождаются спазмами, вызывающими болевые ощущения, которые не дают уснуть.
Клинические проявления разных видов судорог
Различные патологии характеризуются разнообразными мышечными сокращениями. Судороги классифицируют на следующие виды:
- Малые. Проявляются в виде слабых подергиваний конечностей, моргания, дрожания век, мимических движений лица. Малые судороги довольно часто не замечаются родителями.
- Тонические. Свойственны недоношенным деткам. Проявляются выраженным напряжением мышц тела, запрокидыванием головы. Из-за спазма дыхательных путей может возникнуть остановка дыхания.
- Клонические. Могут затрагивать одну или несколько групп мышц, в зависимости от этого их разделяют на:
- очаговые, или фокальные (возникают в одном участке тела);
- многоочаговые, или мультифокальные (распространяются на несколько частей тела);
- генерализованные (задействованы мышцы всего тела).
При клонических судорогах ребенок теряет сознание, наблюдается синюшность (цианоз) кожи.
- Миоклонические. Проявляются судорожными подергиваниями мышц одного или нескольких конечностей.
- Фебрильные. Спровоцированы гипертермией (повышенной температурой).
У детей раннего возраста могут возникать судорожные подергивания при засыпании или во время сна. Если они не сопровождаются специфической симптоматикой и повышенной температурой тела, то они считаются безопасными и расцениваются как реакция организма на формирование нервной системы и становление ее деятельности.
При развитии судорожного приступа, когда наблюдаются остановка дыхания и нарушение сознания, ребенок нуждается в неотложной медицинской помощи.
Что представляют собой судороги, каковы причины их появления
Судорога – это непроизвольное сокращение мышечной ткани, которое причиняет человеку дискомфорт и боль.
Больше всего судорожным припадкам подвержены икроножные мышцы, чуть менее – мышцы бедер, шеи, живота, спины. Нередко случаются приступы, охватывающие группу мышц.
Боль имеет ноющий, тянущий или режущий характер. Мышца при этом словно каменеет, а вовлеченная конечность перестает слушаться.
Механизм формирования спазма происходит по цикличной схеме: так как кровь не поступает в мышцу, в ней возникает ишемия. Человек ощущает боль, еще сильнее напрягает мышцу, чтобы ее ослабить, а в результате только провоцирует неприятные ощущения.
Почему возникают судороги? Сам механизм развития приступа может зависеть от разнообразных факторов, однако причина их формирования – недостаток кровообращения в мышечной ткани, связанный с интенсивным напряжением. Усилению судорожной активности мышц могут способствовать уколы острыми предметами, внезапные громкие звуки, прием алкогольных напитков.
У спортсменов, из-за постоянно повышенного потоотделения, в организме может формироваться недостаток солей, что также является причиной появления судорог.
Однообразные, повторяющиеся в течение длительного времени движения негативно сказываются на состоянии мышц, создают в них напряжение, которое вызывает судорожные сокращения. Примером таких движений является печатание на клавиатуре, или управление компьютерной мышью.
Медики отмечают, что ночные судороги появляются в результате соединения стресса, как психического явления, с пониженным кровообращением – физиологическим фактором.
Если одни и те же группы мышц долгое время ощущают постоянную нагрузку, они более подвержены появлению судорожных приступов, чем другие мышцы – так, например, люди, работающие стоя, отмечают у себя появление судорог в ногах.
Кроме нарушений кровообращения, стрессов и физических нагрузок, судороги могут проявляться на фоне некоторых болезней нервно-психического характера – столбняка, неврозов, эпилепсии. Отравления, интоксикации, нарушения работы эндокринной системы, а также расстройства обмена веществ также могут быть причиной судорог.
Почему судороги появляются у детей? Медики связывают это явление с недостаточностью развития головного мозга и волокон нервных клеток, а также слабо развитыми тормозными механизмами. Развитию судорожных приступов могут способствовать вредные привычки матери во время беременности, родов и кормления грудью, токсикоз, внутриутробные инфекции, прием токсичных лекарственных препаратов, повреждение головного мозга малыша во время родов, после родов – инфекционные болезни и нарушения обмена веществ, последствия вакцинации ребенка.
Судорожные приступы в икроножных мышцах не всегда можно рассматривать как отдельное явление, самостоятельную болезнь – спазмы этой части тела могут сопутствовать некоторым другим заболеваниями, например, варикозному расширению вен.
После купания в холодной воде, переохлаждения организма, резких движений после отдыха, из-за переутомления и резкого повышения температуры тела в разных областях туловища могут появляться спазмирующие ощущения, которые неприятно сказываются на общем самочувствии человека.
Частые приступы судорог могут свидетельствовать о наличии тромбоза – закупорки вен в результате неравномерного кровотока в них. Также судорожные припадки могут сигнализировать о том, что организму не хватает ионов магния, кальция и калия, которые принимают участие в процессах расслабления мышечной ткани.
Формированию нарушений кровоснабжения мышечной ткани способствует и общее переутомление организма. Это состояние может быть временным, или иметь накапливающийся характер. Временное переутомление может быть связано, например, с летним сезоном, когда организм тратит большое количество сил на потоотделение и охлаждение. Из-за этого мышцы подвергаются более сильному износу при обычных нагрузках, мышечный белок быстрее распадается. Продукты распада миоглобина становятся токсичными для организма, и даже могут вызывать болевые ощущения. Так как кровоснабжение уменьшается, токсины не выводятся из мышц в полном объеме, и провоцируют судороги в них.
Часто на появление спастических сокращений в ногах жалуются люди, больные сахарным диабетом. Особенно чувствительны такие больные к жаре, так как из-за нее уровень сахара у них в крови резко возрастает, и развивается сосудистая недостаточность и судороги.
Найти ближайшую к вам клинику
Детская поликлиника
400074 г. Волгоград, ул. Козловская, 33
понедельник-пятница с 8.00 до 20.00
суббота с 09.00 до 18.00
воскресенье c 9.00 до 14.00
Клиника на Невской
400087, г. Волгоград, ул. Невская, 13а
понедельник-суббота
Медицинские осмотры с 8.00 до 14.00
Выдача заключений с 14.00 до 16.00
Суббота с 9:00 до 15:00
Воскресенье – выходной.
Клиника на Ангарской
400049 г. Волгоград, ул. Ангарская, 13л
понедельник-пятница с 08.00 до 20.00 )
суббота-воскресенье с 08.00 до 20.00
Клиника на Кубанской
400131 г. Волгоград, ул. Кубанская, 15а
понедельник-пятница с 7.00 до 20.00
суббота с 07.30 до 19.00
воскресенье с 08.00 до 18.00
Диагностика
Лечение судорог производится разными врачами в зависимости от диагностируемого заболевания. Проводит диагностику невролог. Она может включать в себя следующие этапы:
- Словесный опрос пациента. На данном этапе происходит сбор анамнеза. Врач спрашивает клиента о симптомах, периодичности судорог, времени их возникновения. Дополнительно он задаёт вопросы о наличии хронических заболеваний.
- Обследование ног. Врач осматривает нижние конечности пациента и делает заключение о произошедших изменениях в мышцах, внимательно просматривает вены, оценивает состояние ступней и отёки. Отдельным этапом осмотра становится проверка на сохранение рефлексов.
- Сдача анализов. Общий анализ крови и мочи, а также показатели биохимического анализа помогут сделать вывод о причинах возникновения судорог. Дополнительно сдаётся анализ на наличие в организме витаминов, а также оценивается уровень гормонов. Если есть подозрение на отравление или передозировку препаратом, то проводится специальный тест, помогающий подтвердить или опровергнуть диагноз.
- УЗИ. Ультразвуковое исследование внутренних органов и сосудов нижних конечностей поможет оценить состояние организма и выявить причину нарушений. Если у пациента диагностировано плоскостопие, то ему будет выдано направление на рентген. В первую очередь, проводится ультразвуковое исследование брюшной полости и щитовидной железы.
Диагностика и лечение
Для диагностики судорог назначают следующие обследования:
- опрос родителей на наличие наследственного фактора, перенесенных заболеваниях ребенком и проблемах при его вынашивании;
- анализируют причину возникновения, время между припадками;
- проводятся обследования на наличие неврологических и соматических заболеваний;
- берутся анализы мочи, крови и цереброспинальной жидкости;
- назначают электроэнцефалографию, компьютерную томографию;
- исследуется глазное дно;
- прочие методы исследований.
Основное лечение должно быть направлено на устранение заболевания, вызвавшего судороги. Для этого нужно обратиться к специалисту.
- препараты противосудорожного действия (в зависимости от основной причины судорог, назначают иминостильбены, вальпроаты, барбитураты, сукциминиды или бензодиазепины);
- нейролептики («Аминозин», «Магафен», «Торазин»);
- карбамазепин, ламотриджин, вальпроевая кислота;
- ноотропы («Фенибут», «Пирацетам», «Глицин») (рекомендуем прочитать: инструкция по применению препарата «Фенибут» для детей );
- успокоительные средства (валериана, «Ново-Пассит», «Персен») (рекомендуем прочитать: какие успокоительные средства для сна подойдут для детей от 1 года?);
- витамины группы В.
ИНТЕРЕСНО: Е. Комаровский о применении «Глицина» для новорожденных
Противосудорожный препарат выбирается врачом с учетом, что он должен быть гипоаллергенным, не вызывать привыкания и не подавлять психику. Сопутствующие лекарственные средства применяют исключительно по назначению специалиста.
Лечение судорог
Судороги – это не болезнь, а симптом, который необходимо снимать. Лечат основную патологию, обнаруженную при диагностике. Однократные приступы купируются массажем и растяжением. При рецидивирующих припадках, одновременно с выявлением и терапией основного недуга, специалист может добавить в схему лечения судорог следующие препараты:
- антиконвульсанты;
- седативные средства;
- электролиты;
- гипотензивные препараты.
В некоторых ситуациях, например, при сдавливании нерва сосудом, назначается операция.
Чтобы избежать осложнений и предотвратить дальнейшее развитие припадков, необходимо соблюдать простые меры профилактики судорог:
- минимизировать стрессовые ситуации и негативные эмоции;
- исключить токсичное влияние на организм (отказаться от спиртного, сигарет, запрещенных веществ);
- избегать травм;
- ввести в рацион свежие овощи и фрукты;
- при появлении первых симптомов судорожного синдрома обратиться в клинику;
- чаще бывать на свежем воздухе.
Также специалисты настоятельно рекомендуют раз в полгода проходить комплексное обследование и ежедневно заниматься спортом, но нагрузки должны быть умеренными.
Звоните на горячую линию
круглосуточно и без выходных
+7 (495)
121-48-31
Литература:
Признаки
Главной болезнью, приводящей к судорожному синдрому, специалисты в области медицины называют эпилепсию. Приближение тонического приступа можно заранее предсказать по нескольким приметам: обостряется слух, обоняние, появляется неприятный привкус во рту. Эпилептики впадают в беспамятство и громко кричат, или воют. Мускулы испытывают сверхсильное натяжение: челюсти сжимаются, затрудняется дыхание, лицо синеет. Длительность приступа не превышает 3-5 минут. После того, как мышцы расслабились, наступает сонное состояние, и человек не способен вспомнить, что случилось.
Кишечные инфекции
Кишечные инфекции довольно часты у детей грудного возраста. Даже самым аккуратным и чистоплотным родителям не всегда удается избежать развития у малыша кишечной инфекции. Дело в том, что защитные функции кишечника (кислотность желудочного сока, местные иммунные факторы) у грудных детей еще не сформированы окончательно, и часть возбудителей, не опасных для взрослых, может вызвать серьезные нарушения у грудного ребенка.
Как правило, инфекция начинается внезапно — с болей в животе (ребенок плачет, сучит ножками) и поноса (иногда с включениями слизи, зелени, крови и других примесей). Кишечные инфекции могут сопровождаться подъемом температуры, однако это происходит не всегда. При появлении каких-либо из описанных симптомов обязательно вызовите врача, а до его прихода постарайтесь облегчить состояние ребенка следующими мероприятиями:
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке
Очень важно полностью возместить ребенку тот объем жидкости который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие
Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/3-2/3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата Мезим-Форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин)
Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как Имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом
Как защитить ребенка от кишечных инфекций?
В первую очередь следует обратить внимание на посуду из которой вы кормите ребенка. Она должна быть сухой
Некоторые мамы подолгу кипятят бутылочки, но затем оставляют в них часть влаги. Влага способствует размножению бактерий.
Во-вторых, не следует часто переливать питание из одной посуды в другую — чем реже вы это делаете, тем лучше. Именно поэтому к современным молокоотсосам сразу пристыковывается бутылочка для кормления.
Наконец, не стоит облизывать пустышки, ложки и другую детскую посуду. Микробы, содержащиеся в полости вашего рта, не всегда безопасны для ребенка (например, бактерия хеликобактер, вызывающая язвенную болезнь или микробы, вызывающие кариес). Болезнетворные бактерии передаются главным образом от человека к человеку, поэтому упавшую на пол пустышку лучше просто ополоснуть водой (на самый худой конец даже не мыть вообще), чем облизать.
Профилактика
Для профилактики важно:
- исключить перегрев и повышение температуры тела выше 39°С;
- своевременно в полном объеме обследовать детей любого возраста, даже при кратковременной потере сознания и минимальных судорожных проявлениях для установления причины и ее устранения;
- при возникновении недуга необходимо длительное диспансерное наблюдение, консультации врача-невролога и прием по назначению антиконвульсантов (финлепсин, суксилен, ламиктал, клоназепам).
При аффекторно-респираторных судорогах нельзя не допускать длительного крика малыша, не провоцировать стрессовые ситуации (испуг, боль от удара, просмотр устрашающих фильмов и мультфильмов, семейные конфликты). Особенно это касается детей, перенесших в родах асфиксию или тяжелую гипоксию, родовую травму, перинотальное поражение центральной нервной системы.
Причины эклампсии у детей
Эклампсией называют сложное заболевание, основным проявлением которого является появление судорог, как реакции на различные раздражители. Сила раздражающего воздействия может быть разной, причем ребенок может остро реагировать на отдельные всегда одинаковые факторы или на любое раздражение.
Одной из часто встречающихся причин эклампсии являетсянаследственная предрасположенность. У детей первых лет жизни значительно чаще встречается эклампсия, классификация видов которой осуществляется с учетом причин возникновения заболевания.
Судорожные реакции могут быть следствием:
- воспалительного процесса,
- инфекционных заболеваний (корь, скарлатина и пр.),
- ожогов,
- уколов,
- травм,
- пищеварительных расстройств.
В некоторых случаях острая реакция может быть вызвана даже сыпью на коже или дерматическими раздражениями.
Диагностика эпилепсии
В первую очередь диагноз предполагается на основании клинической картины при осмотре врачом-неврологом. Главный диагностический инструмент – это электроэнцефалография (ЭЭГ). ЭЭГ фиксирует электрическую активность мозга. Это обследование позволяет не только установить наличие эпилепсии, но и диагностировать конкретную форму.
Помимо ЭЭГ часто назначают , которая позволяет найти органические повреждения головного мозга. Также в случае эпилепсии диагностическую ценность имеет ().
Наши врачи
Панков Александр Ростиславович
Врач-невролог
Стаж 42 года
Записаться на прием
Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 23 года
Записаться на прием
Ким Лариса Романовна
Врач-невролог, врач-терапевт, врач высшей категории
Стаж 13 лет
Записаться на прием
Блохина Вера Николаевна
Врач-невролог, кандидат медицинских наук
Стаж 21 год
Записаться на прием
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 41 год
Записаться на прием
Лечение эпилепсии
Лечение начинается только после постановки диагноза. При однократном приступе терапию не назначают, так как высока вероятность, что это единичный эпизод.
Терапия состоит в приеме противосудорожных препаратов. Это специфические сильнодействующие средства, которые назначают только при полной уверенности в диагнозе. Если диагноз неточный, а в бессудорожном периоде пациент чувствует себя нормально, то врач индивидуально принимает решение. Есть ситуации, в которых допустимо не проводить терапию. В таком случае назначают динамическое наблюдение. Обычно в затруднительных ситуациях назначают дополнительные обследования. Проводить диагностику можно даже при частых обострениях. Есть данные о том, что на эффективность терапии не влияет срочное назначение лекарств – гораздо важнее точно подобрать препарат.
Лечение эпилепсии начинают с одного препарата. Если лекарства широко спектра действия не помогают, то назначают более специфичные препараты. Затем оценивают полученный эффект. Если эффекта нет или он недостаточный – то назначают другой противоэпилептический препарат. Подбор терапии может занимать много времени. Если в течение нескольких лет на фоне лечения нет обострений, то лекарства можно отменить.
В сложных случаях, когда стандартного лечения недостаточно, в схему лечения включают стероидные гормоны, специальную кетогенную диету. В особых случаях пациенту предлагают операцию.
В некоторых случаях эпилепсия исчезает самостоятельно. Такое иногда наблюдается при подростковых приступах. Но тот факт, что эпилепсия иногда (далеко не всегда) проходит самостоятельно, не отменяет необходимости лечения. Подходящая терапия позволяет избавиться от приступов, снизить вероятность осложнений. Профилактики заболевания не существует.
- Невропатия лицевого нерва
- Нарушения сна (диссомния)
Виды
Судороги у детей классифицируют по нескольким критериям:
- область распространения;
- характер напряжения;
- особенности протекания;
- причины возникновения.
Классификация по области распространения
В зависимости от области распространения говорят о парциальных и генерализованных судорогах. Парциальные (локальные) возникают при повышении электрической активности определенной области коры головного мозга. Проявляются как подергивание отдельных мышц стопы, рук, языка, в том числе во сне.
Генерализованные конвульсии захватывают все тело. Характерным признаком является натяжение туловища в струнку. При этом голова откинута назад, ноги разогнуты, руки согнуты к груди, зубы сжаты, зрачки не реагируют на свет, кожа бледнеет, синеет. В большинстве случаев происходит потеря сознания. Это свойственно эпилептическим припадкам, истерии, столбняку, острой интоксикации или инфекции, нарушениям кровообращения мозга.
Перед приступом возможно появление галлюцинаций, непосредственно судорогам предшествует нечленораздельный крик. При эпилепсии возникают несколько приступов подряд. Одна атака длится до 20 секунд.
Классификация по характеру напряжения
В зависимости от характера проявления говорят о клонических, тонических и атонических судорогах. Клонический спазм носит пульсирующий характер, мышцы сокращаются, а потом расслабляются. Свойственно хаотическое движение конечностей. Малыш может проснуться и заплакать. Для тонических судорог характерно сильное, продолжительное мускульное напряжение. Конечности как бы застывают на неопределенное время. Появляются медленно. Малыш не произносит ни звука. Выделяют также тонико-клонические конвульсии.
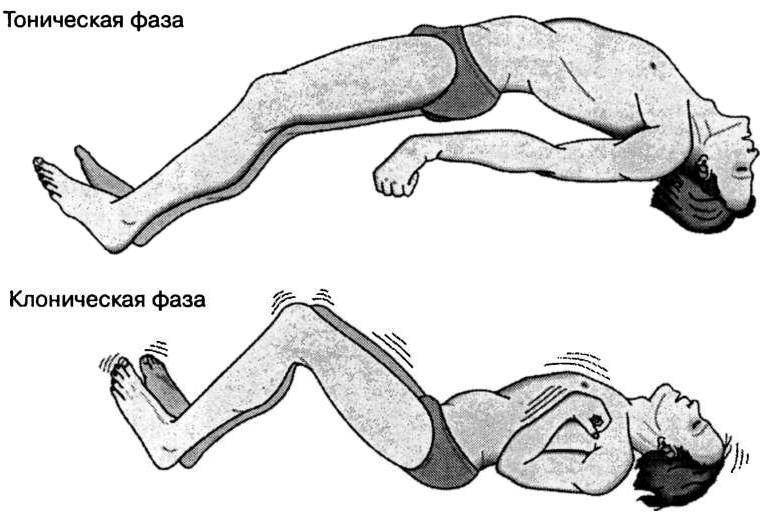
К этой же группе судорог можно отнести атонические. Они характеризуются отсутствием напряжения. Происходит быстрое расслабление всех мышц. Возможна непроизвольная дефекация или мочеиспускание. Часто причиной атонических спазмов является синдром Леннокса-Гасто, проявляющийся у детей в возрасте от 1 года до 8 лет.
Классификация по особенностям протекания
В зависимости от особенностей развития судорог говорят о миоклонических, флексорных, инфантильных спазмах и абсансе.
Миоклонические судороги возникают у грудных детей и мгновенно захватывают одну или несколько мышц. Не вызывают боли. Со стороны напоминают тики или подергивания. Основные причины – нарушение обмена веществ, патологии головного мозга. Приступ длится в течение 10-15 секунд.
Инфантильные судороги во время сна у ребенка в возрасте 6-12 месяцев. Возникают во сне или после пробуждения из-за резких движений и при кормлении. Проявляются криком, как гримаса, закатывание глаз, увеличение размера зрачков. Считается, что судороги у детей этого типа являются свидетельством задержки психического развития. Они также могут быть начальным симптомом паралича, микроцефалии или косоглазия.
Флексорные судороги характерны для детей до 4 лет. Происходит ни с чем не связанное сгибание или разгибание тела, шеи, конечностей, повторяющееся несколько раз. Длительность – от нескольких секунд до половины часа. На короткое время возможна потеря сознания. Причины возникновения неизвестны.
У детей в возрасте от 4 до 14 лет развивается абсанс, характеризующийся остановкой взгляда, отсутствием реакции на внешние стимулы, обездвиживанием. В некоторых случаях возникают непроизвольные жевательные движения, причмокивания. В основе этого – стресс, усталость, черепно-мозговые травмы, инфекции головного мозга. По данным ЭЭГ, электрическая активность увеличивается в затылочной области.
Классификация по причинам возникновения
Наиболее часто у детей выделяют фебрильные, эпилептические и респираторно-аффективные судороги.
Фебрильные судороги у ребенка возникают до 6 лет с наибольшей частотой проявления в возрасте от 6 до 18 месяцев. Случившись однажды, судороги при температуре появляются у 30% детей. Патология охватывает как единичные мышцы, так и отдельные группы. Возможно напряжение лица, запрокидывание подбородка. Кожа синеет, малыш сильно потеет. В какой-то миг может быть отмечена потеря сознание и остановка дыхания. Затем следует расслабление.
Без температуры судороги возникают у ребенка по причине эпилепсии. В этом случае приступ носит генерализованный характер.
Респираторно-аффективные возникают из-за переизбытка эмоций у детей от полугода до 3 лет. Характерны для недоношенных детей.