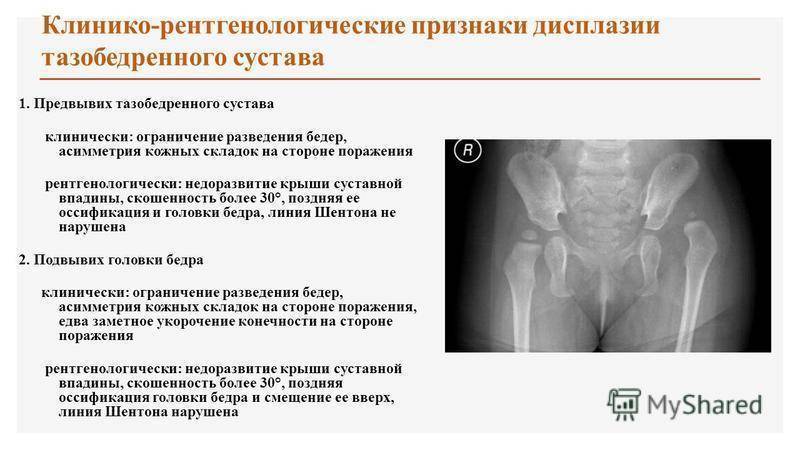
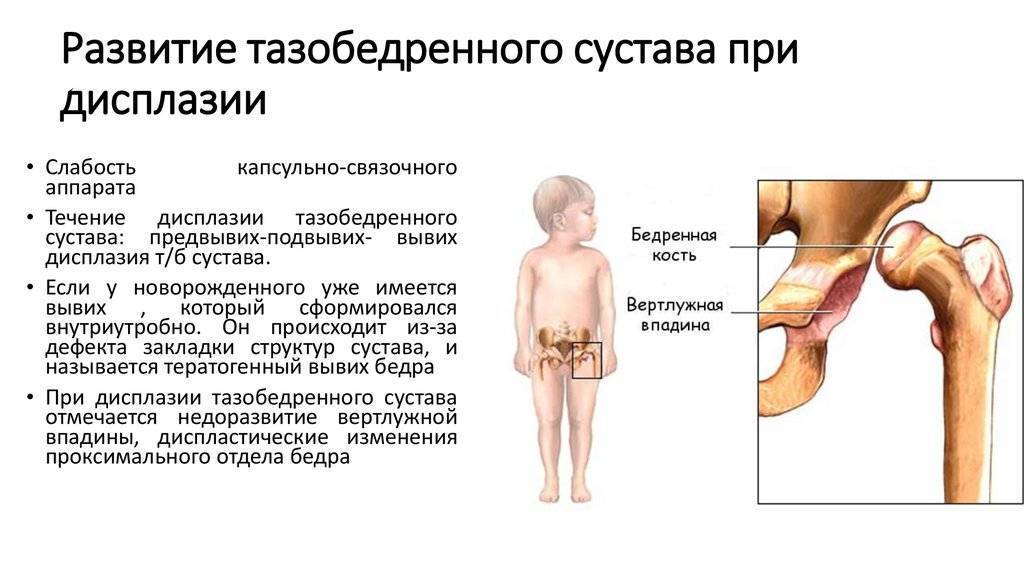
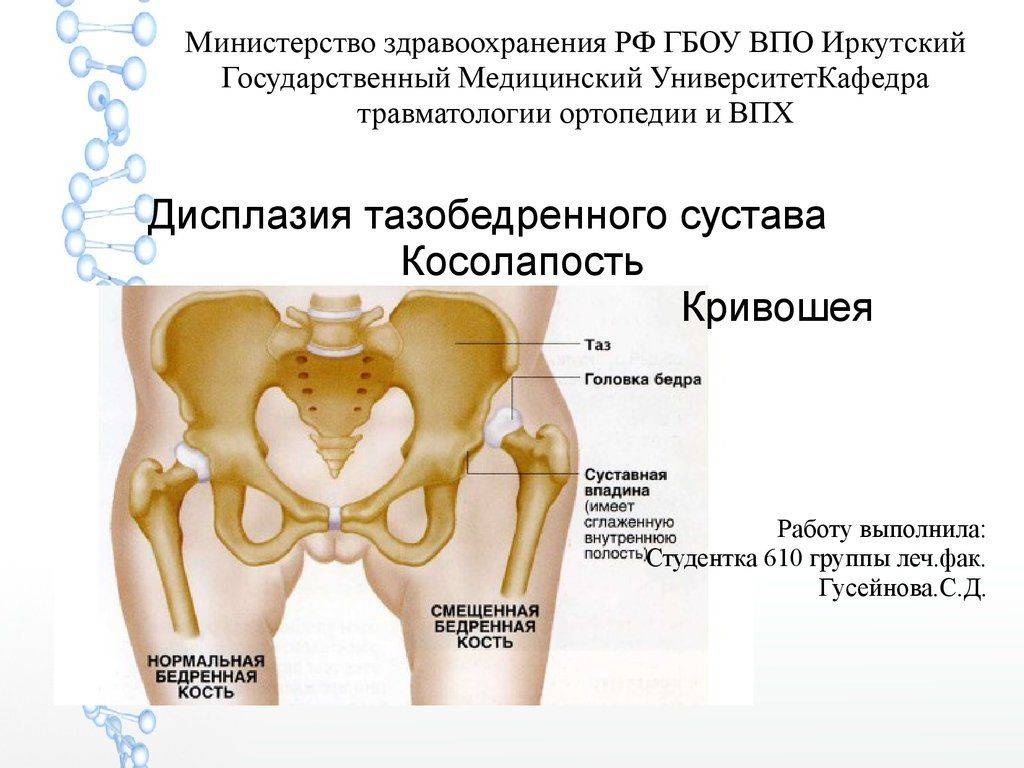
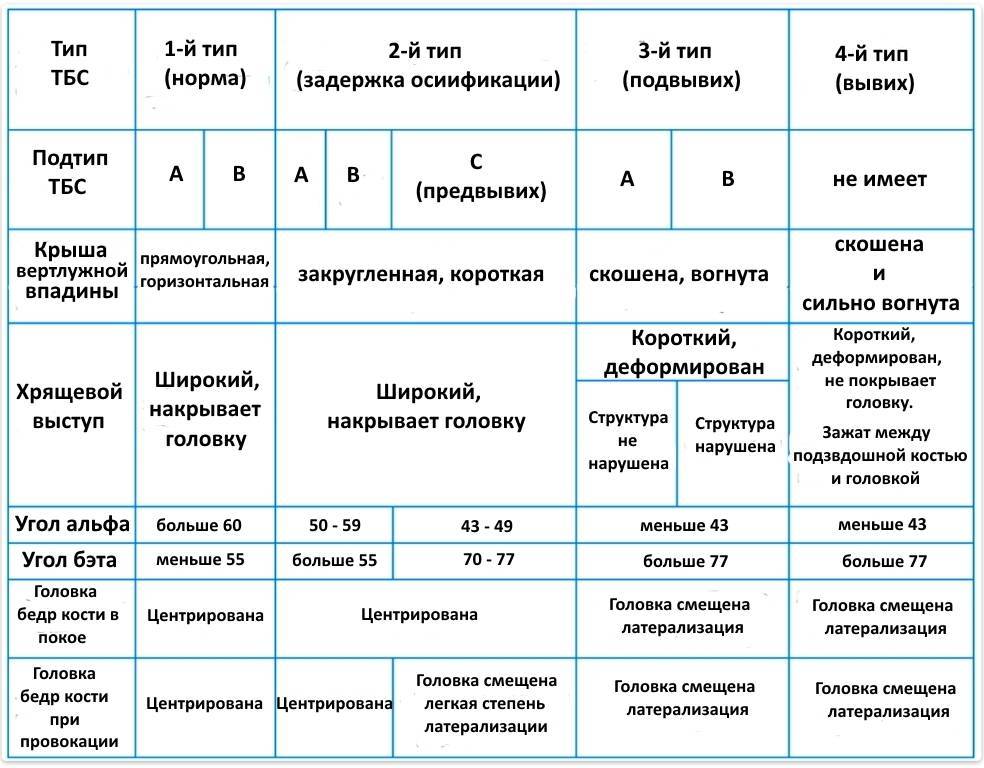
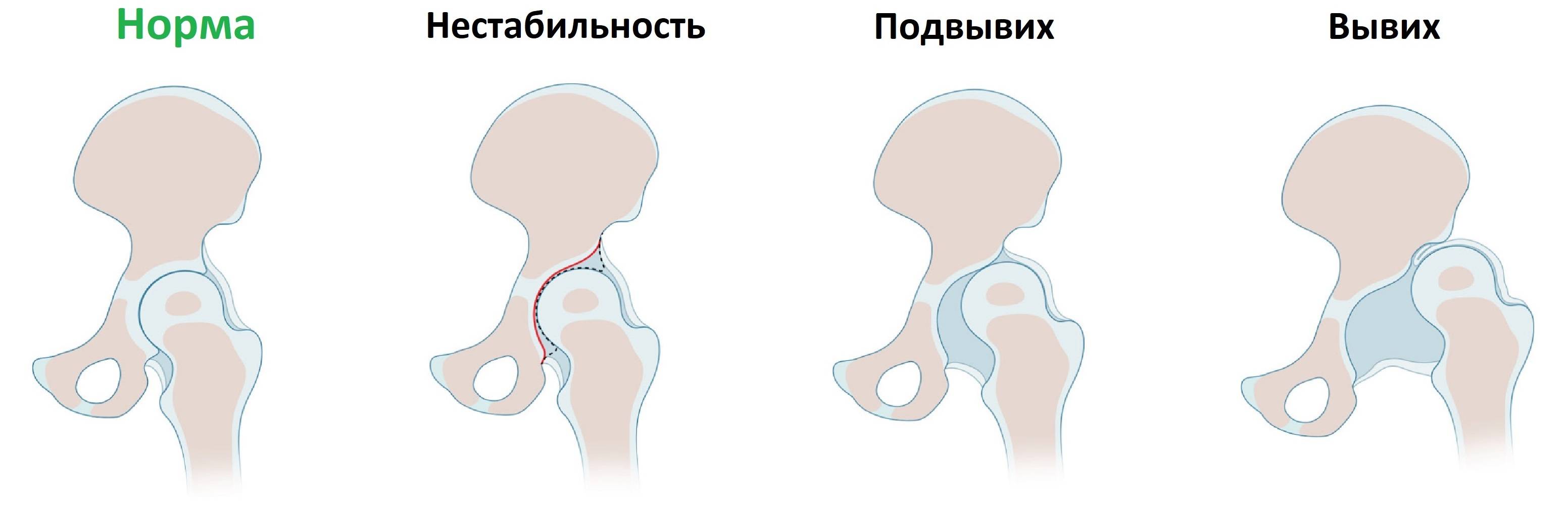
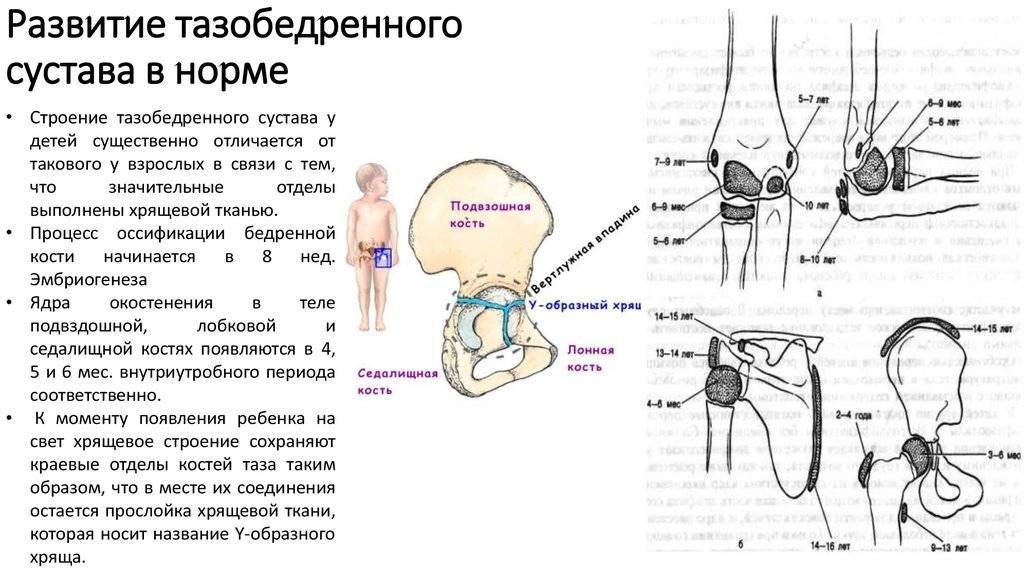
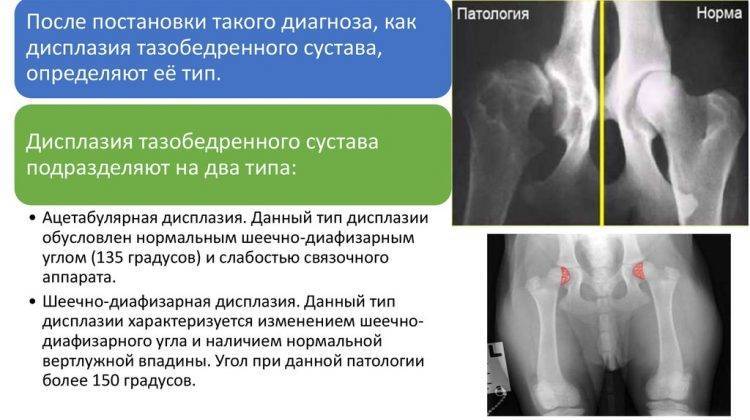
Причины
Выражаясь понятным языком, дисплазия – это патология развития органа либо тканей. Причин незрелости т/б сустава у младенцев множество. Причем девочки в большей степени подвержены этому виду нарушения. На их долю приходится до 80% всех зарегистрированных случаев. Чаще страдает левый сустав. Формируется патология во время внутриутробного развития. Следует выделить основные провоцирующие факторы:
- Генетическая предрасположенность. Если один из родителей в раннем детстве имел подобную проблему, то вероятность развития аномалии у ребенка возрастает в разы.
- Гормональный дисбаланс у будущей мамы. Повышенная концентрация прогестерона на поздних сроках беременности ослабляет мышечный тонус ребенка.
- Неполноценное питание женщины. Недостаток питательных веществ отражается негативно на формировании костной системы плода.
- Угроза прерывания беременности. Если матка находится в постоянном тонусе, этот фактор также может не лучшим образом отразиться на формировании скелета будущего ребенка.
- Курение и прочие вредные привычки, а также прием некоторых лекарственных препаратов способствуют появлению аномалий.
- Недоношенность. Это наиболее частая причина рождения детей с отклонениями развития.
- Крупный плод чувствует дискомфорт в утробе матери. По этой причине кости подвергаются смещению, что только способствует развитию аномалий опорно-двигательного аппарата.
Некоторые системные заболевания у матери тоже могут стать причиной незрелости сустава.
Важно! Если патология у младенца выявлена до 6 месяцев, есть все шансы на полное выздоровление малыша. При поздней диагностике и глубоком поражении в будущем могут возникнуть проблемы с походкой и различные заболевания сустава
Диагностика врожденного вывиха бедра
Заподозрить наличие проблем с тазобедренным суставом врачи могут еще в роддоме при осмотре младенца после рождения. В данном случае необходимо посетить детского ортопеда в течение трех недель, чтобы пройти обследование и подобрать план лечебных действий. Для исключения заболевания все дети должны проходить осмотр у ортопеда в возрасте 1, 3, 6, 12 месяцев. Особенно это касается детей, которые находятся в зоне риска.
Такие факторы риска, как токсикоз беременности, изменение формы стопы, большая масса тела плода, тазовое предлежание, должны насторожить родителей в плане возможного риска развития дисплазии, особенно у девочек. Даже если нет ортопедической симптоматики, такие дети относятся к группе риска и родители должны регулярно их приводить на осмотр к ортопеду с профилактической целью. Чтобы поставить точный диагноз, необходимо учитывать клинические признаки, результаты УЗИ и рентгенодиагностики.
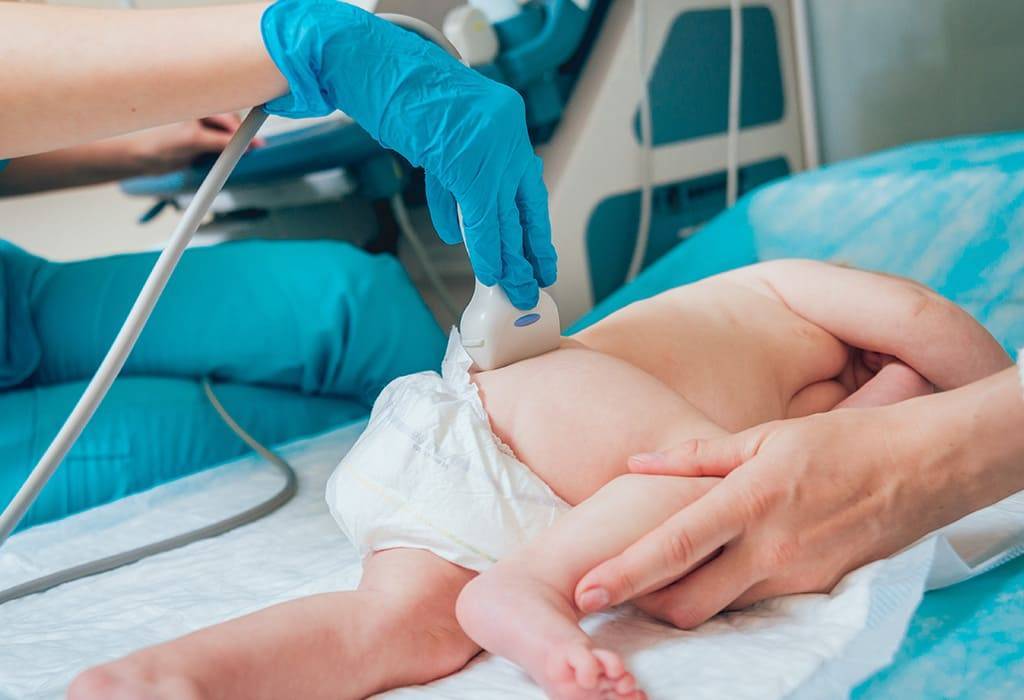
Осмотр
Обследование малыша должно проходить в спокойной обстановке и обязательно после кормления, чтобы он не плакал, не испытывал чувство голода и был максимально расслаблен
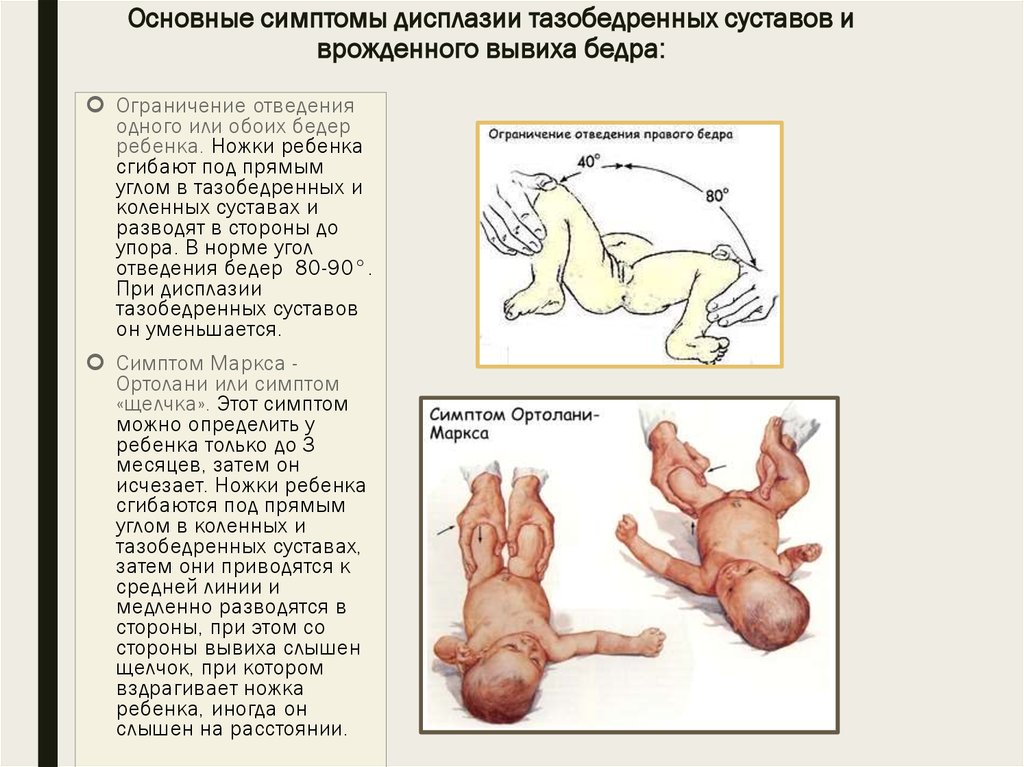
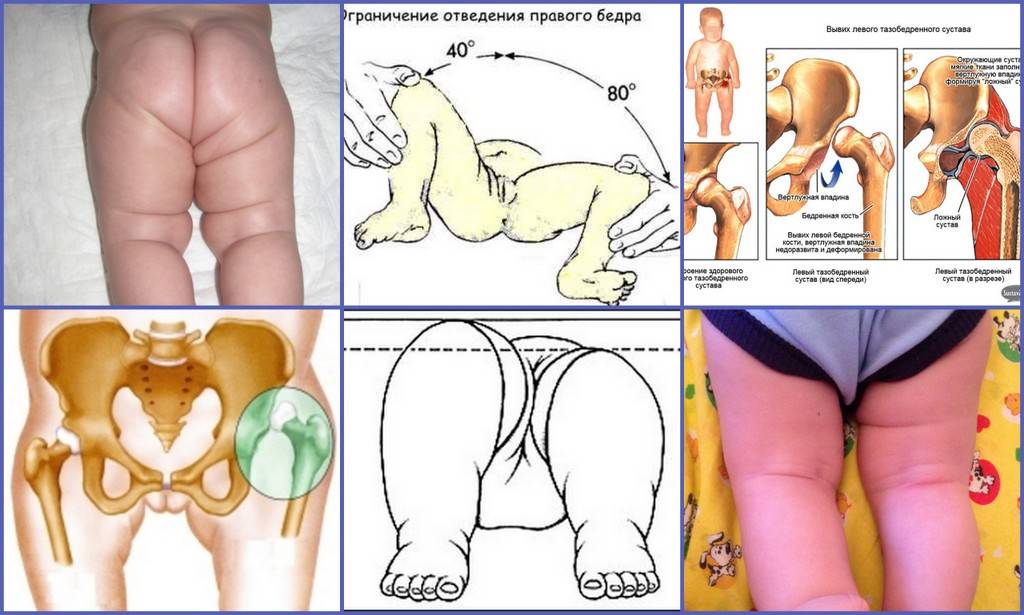
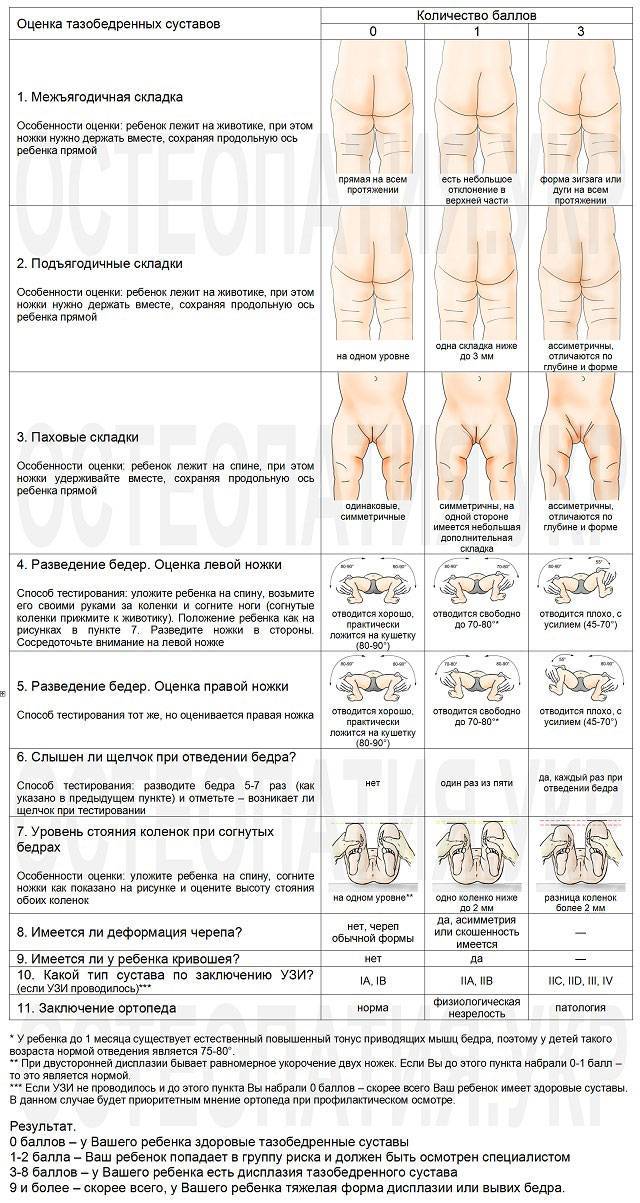
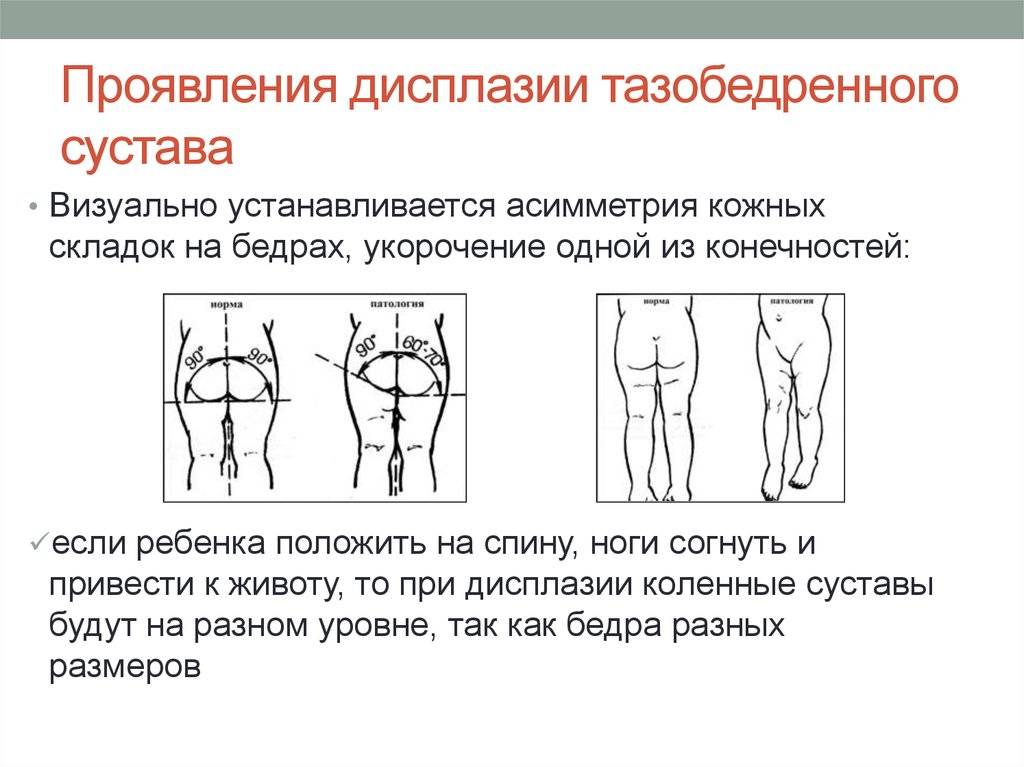
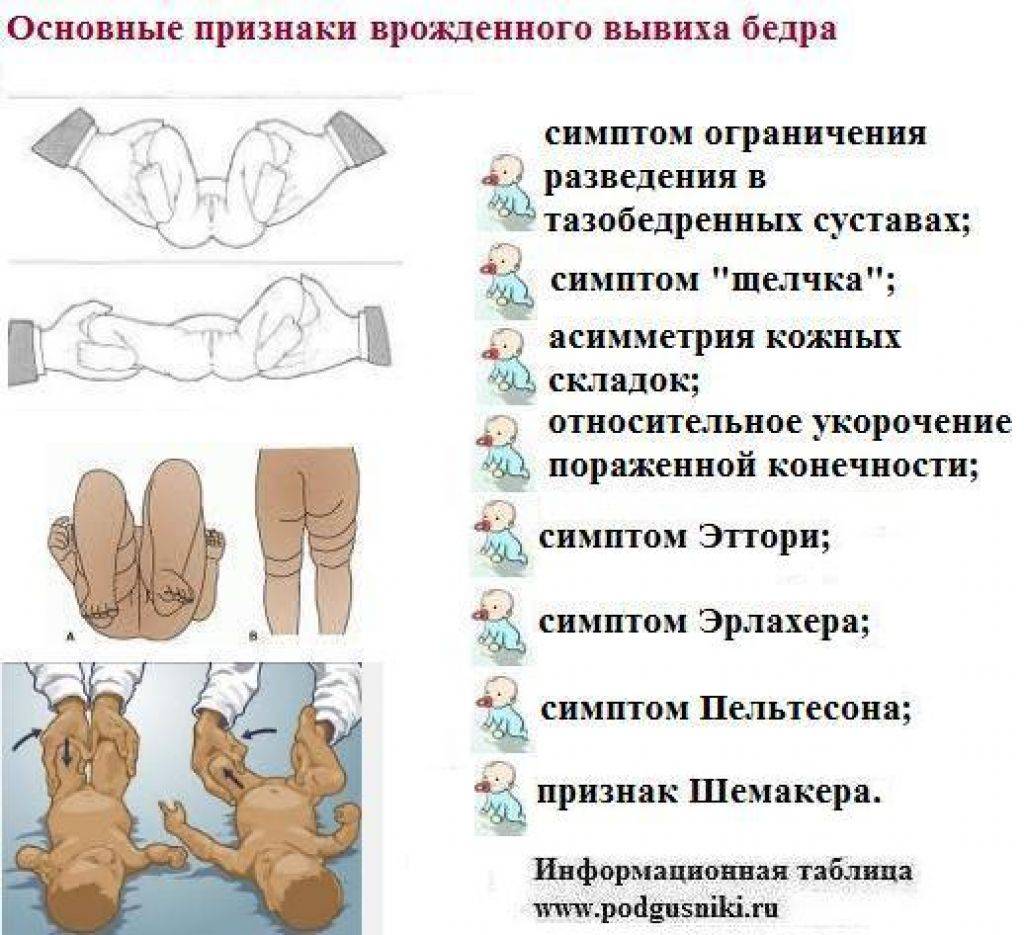
В первую очередь обращают внимание на асимметричность складок. Для врача имеют значения ягодичные, подколенные, паховые складки, и если есть патологические процессы, на стороне поражения складки будут глубже и больше
Если заболевание охватывает оба сочленения, этот признак может быть неинформативен, к тому же иногда он встречается и у здоровых детей.
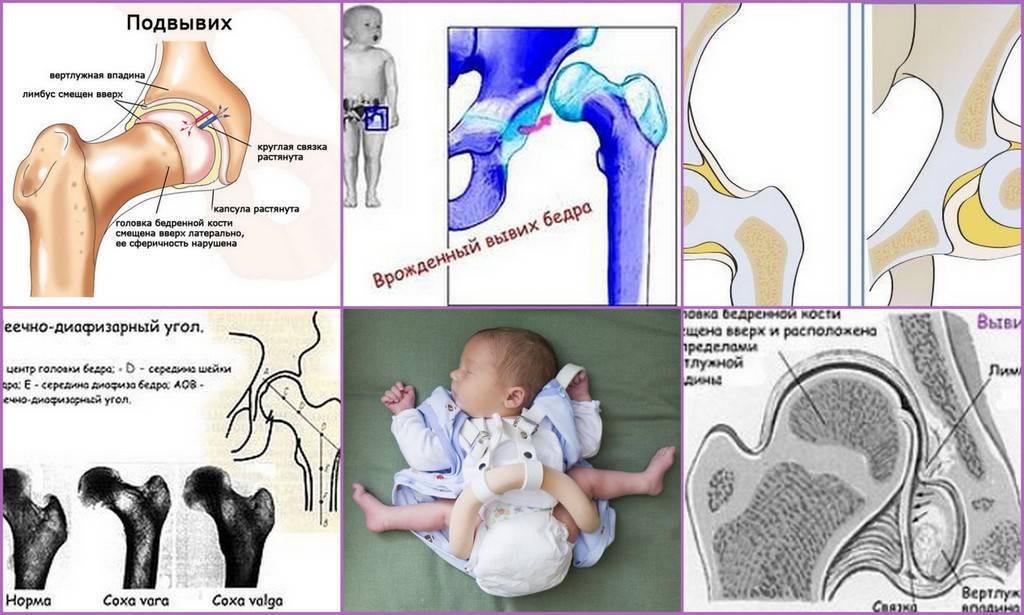
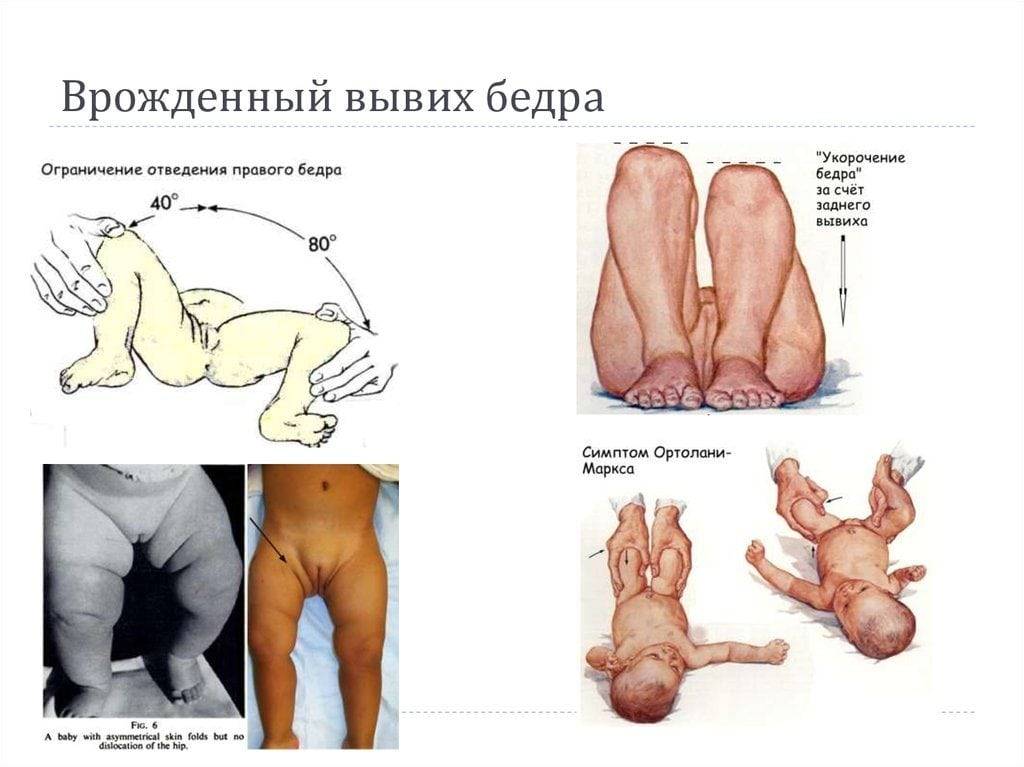
Надежным признаком в выявлении заболевания является укорочение бедра, но он уже указывает не на дисплазию, а на врожденный вывих бедра. Симптом считается положительным, если у ребенка, который лежит с согнутыми в коленных, тазобедренных суставах ногами, колено на пораженной стороне находится ниже.
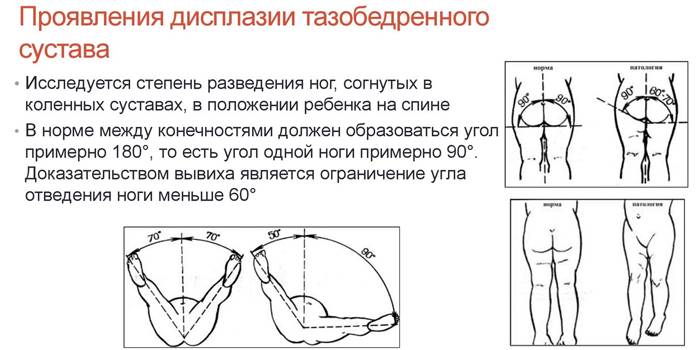
Золотым стандартом в диагностике можно назвать симптом Маркса Ортолани (соскальзывания, щелчка). При осмотре малыш находится в положении на спине, ортопед сгибает обе конечности в тазобедренных, коленных суставах, удерживает руками бедра. Далее их медленно отводит в обе стороны без усилия. В норме они должны почти соприкасаться с поверхностью стола. При наличии проблем в суставе в момент отведения головка бедра соскальзывает в вертлужную впадину – издается характерный щелчок.
Рентгенологическая диагностика
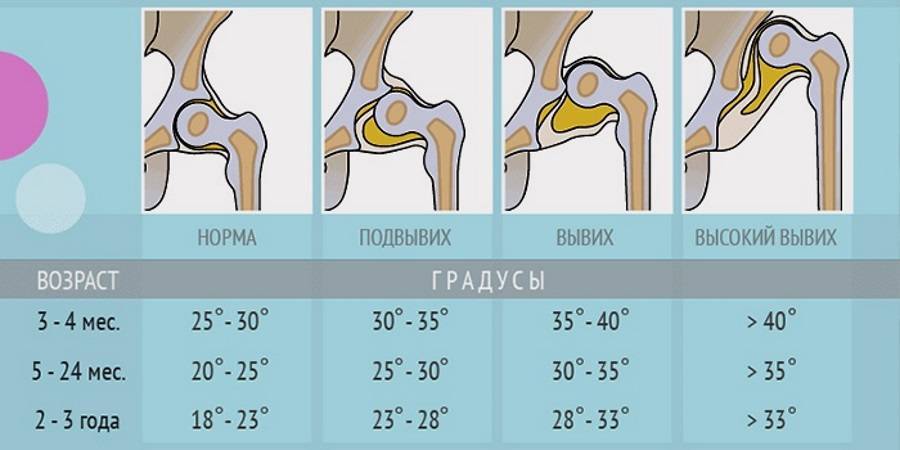
У новорожденных вертлужная впадина и большая часть бедренной головки представлены хрящевой тканью, поэтому на рентгенологических снимках не видны. Для трактовки результатов используют различные схемы с проведением специальных линий, чтобы рассчитать угол наклона крыши вертлужной впадины. В норме он должен быть не меньше 30° у новорожденных и примерно 20° – у малышей от трех месяцев и старше.
Ультразвуковая диагностика
УЗИ является диагностическим стандартом при выявлении дисплазии у детей первого года жизни. Исследование не несет лучевой нагрузки и не оказывает вреда детского организму – проходить его можно необходимое количество раз.
Показанием к УЗИ суставов являются наличие факторов риска по развитию дисплазии и клинические признаки заболевания.
Последствия заболевания
Если не проводить лечение в детстве, то при незначительных изменениях каких-либо болезненных симптомов в молодом возрасте нет. Но в дальнейшем, примерно в 25-30 лет, исходом дисплазии может стать диспластический коксартроз. Это дегенеративно-дистрофическое заболевание сустава, которое развивается в течение нескольких лет, сопровождается болью и со временем приводит к инвалидизации.
Ребенок с дисплазией тазобедренных суставов по мере роста испытывает все больше трудностей. Тело не выдерживает продолжительные нагрузки, детям сложно передвигаться, у них неустойчивая походка, они как будто переваливаются с одной ноги на другую. При врожденном вывихе все проблемы становятся очевидны, как только приходит пора делать первые шаги.
Симптомы дисплазии тазобедренного сустава
Симптомы дисплазии тазобедренного сустава у взрослых:
- боли в околопаховой области, зависящие от степени нагрузок
- боковая боль в бедре
- боли в ноге во время ходьбы и прямого положения тела
- нарушения походки (хромота, “шарканье”)
- боль в колене, в спине или в голеностопном суставе
Как дисплазия тазобедренного сустава может вызвать артроз?
Невовремя начатое лечение уже является причиной болей в паху и области бедра у подростков. Причиной этого является статическая перегрузка нестабильного, травмированного бедра всей массой тела. По этой же причине повреждается край вертлужной впадины и хрящевой слой.
В тяжёлых случаях пациенту требуется эндопротезирование уже в 40 лет.
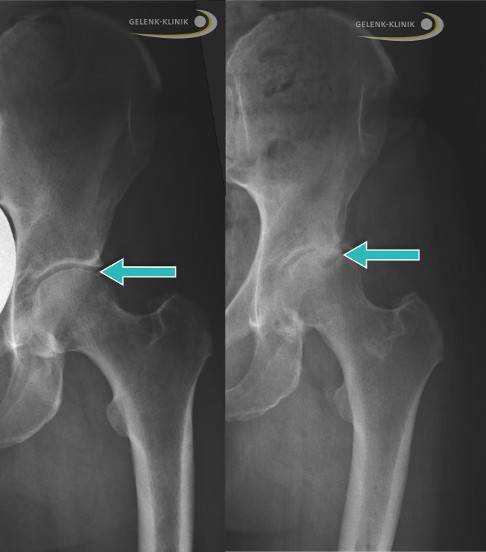
Слева: Рентген здорового бедра у взрослого. Стрелой отмечена суставная щель между крышей вертлужной впадины (Acetabulum) и головкой бедренной кости (Caput femoris). Справа: Рентген тазобедренного сустава, изменённого вследствие артроза, неравномерные высветления указывают на дегенеративные изменения. Gelenk-Klinik
Долгие годы тазобедренный сустав компенсирует искривление так, что боль почти не чувствуется. Подвижность пострадавших может быть несколько ограничена, а завязывать шнурки с каждым годом становится все труднее. Несмотря на это может появиться и неспецифическая боль в лодыже или в колене, которая не имеет конкретной причины и часто не может быть вызвана чрезмерным давлением.
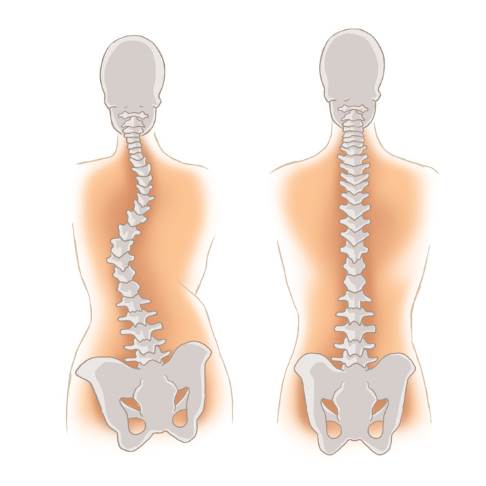
Слева: неправильное положение тазовых костей и следующее из этого сколиотическое положение позвоночника. Причиной может быть дисплазия. Koterka Studio, Adobe Stock
Для специалистов Геленк Клиники дифференциальная диагностика различных сопутствующих заболеваний детской дисплазии является не простой задачей. Возможно, разная длина ног стала причиной неправильного положения тазовых костей, что негативно сказалось на статике всего тела.
Для того чтобы выровнять данную асимметрию, позвоночник принимает сколиотическое положение, что в свою очередь может привести к боли в спине, головным болям, а также неприятным ощущениям в области шеи и нижних конечностях. Кроме того, могут появиться болезненные ощущения в пятках и голеностопе.
Эндопротезирование при прогрессирующем артрозе
При поверхностном эндопротезировании McMinn эндопротез покрывает головку бедра, поражённую артрозом. Протез для замены поверхности сустава является более костесохраняющим и щадящим, чем тотальный эндопротез. digitale-fotografien, Adobe Stock
На прогрессирующей стадии износа, спровоцированной артрозом и вслучае безуспешности консервативного лечения ортопеды Геленк Клиники в Германии обсуждают с пациентом необходимость эндопротезирования.
В зависимости от степени артроза пациенту предлагают частичное эндопротезирование, либо рассматривают вариант тотального эндопротезирования. Если вертлужная впадина не повреждена, но травмирована головка бедренной кости врачи прибегают к поверхностной замене. Вслучае деформации двух элементов имеет смысл операция по тотальному эндопротезированию.
Процесс расшифровки результатов обследования
После того, как доктор-рентгенолог получает снимки рентгенографии, ему необходимо осуществить их интерпретацию, и составить заключение.
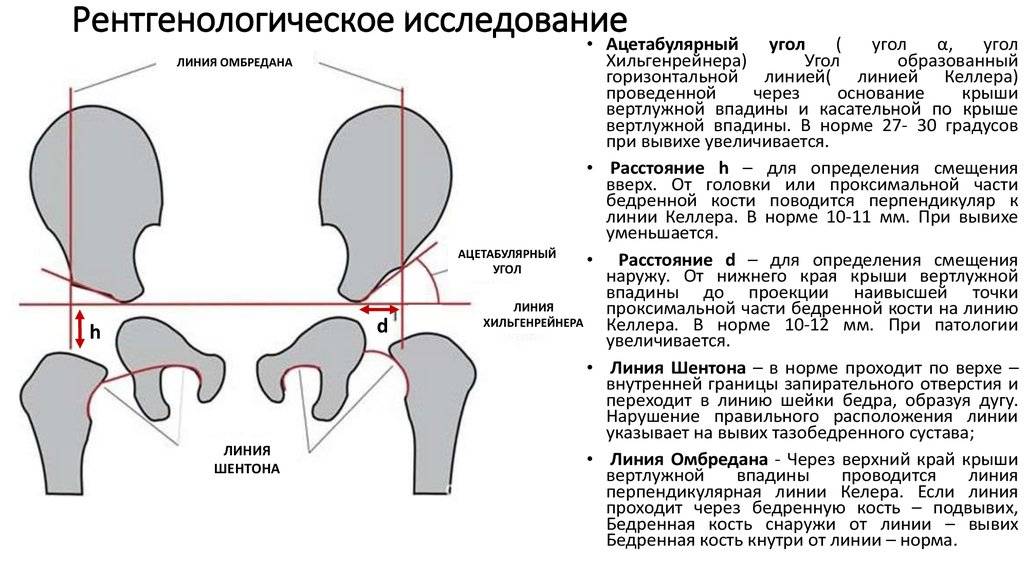
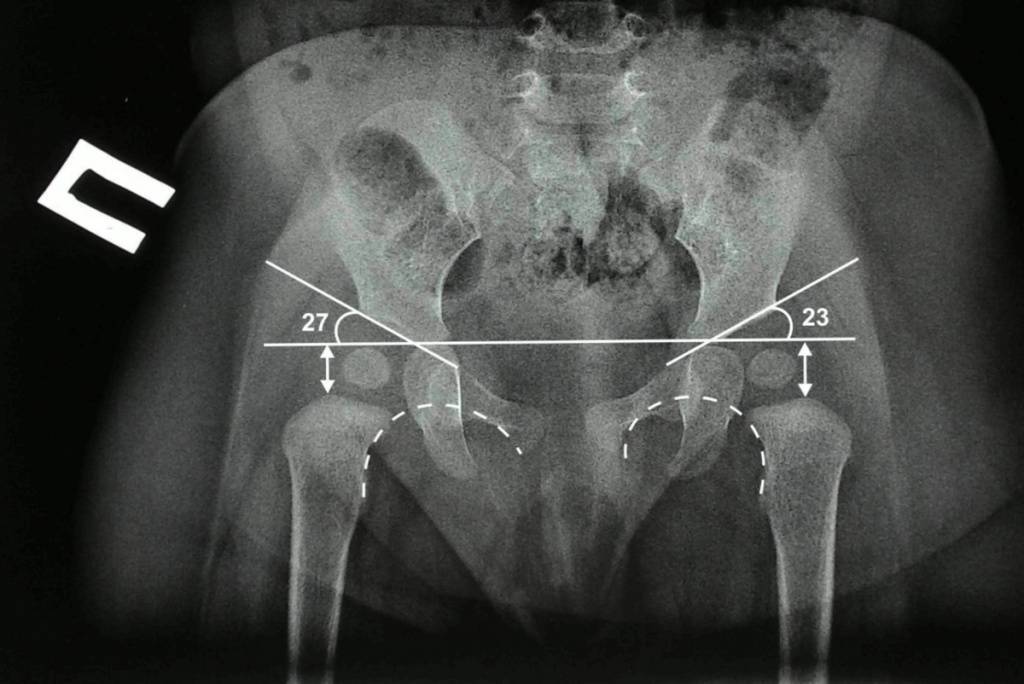
Для расшифровки результатов существует специальная техника, названная схемой Хильгенрейнера. В ней фигурируют такие категории:
- ацетабулярный угол;
- линия Хильгенрейнера;
- расстояние между метафизарными пластинками и линией Хильгенрейнера, обозначаемое буквой h;
- расстояние от h до нижних контуров вестибулярной пластины, обозначаемое как d.
Ацетабулярный угол определяется как область между двумя плоскостями – линией эпсилонобразных хрящей и касательной, проходящей вдоль края суставных впадин.
Линия Хильгенрейнера проводится горизонтально, через У-образные хрящи по нижним точкам подвздошной кости.
Расстояние h отсчитывается от линии Хильгенрейнера до середины метафизарной пластинки проксимального отдела кости бедра. По нему можно отследить, на сколько смещена головка кости бедра по отношению ко впадине сустава.
Промежуток d показывает латеральное смещение головки по сравнению с вертлужной впадиной.
Схема даёт возможность представления сустава в трёхмерной проекции. Даже на самых ранних стадиях она даёт возможность обнаружить большинство патологий и нарушений развития сустава.
Для большей достоверности в схеме предусмотрено проведение дополнительных показателей – линии Кальве и Шентона. Первая из них соединяет верхний край шейки бедра с наружным краем подвздошной кости, и в норме она должна быть непрерывной. Если линия прерывается, это может говорить об отсутствии целостности суставного аппарата.
Линия Шентона представляет собой продолжение окружности вертлужной впадины, в виде проекции на медиальную поверхность шейки бедра. Её разрыв означает латерально-проксимальное смещение бедренной кости.
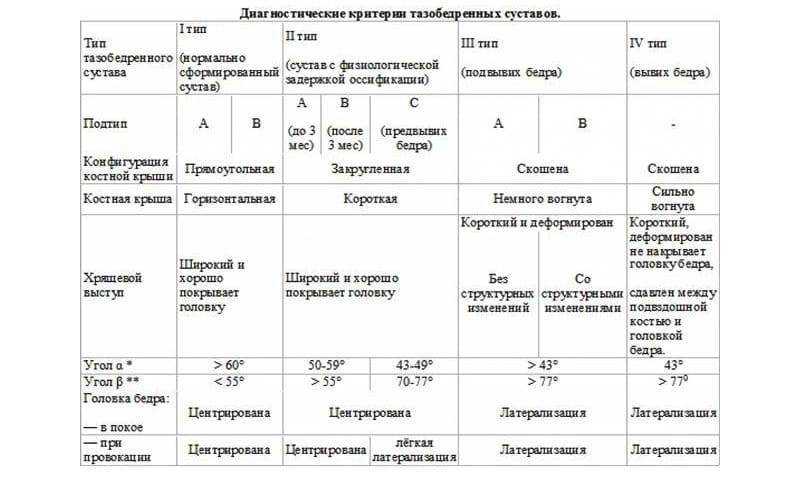
Как расшифровывается рентгенограмма тазобедренного сустава ребёнка по схеме Рейнберга
В этой технике интерпретации снимков используются срединная крестцовая линия, горизонтальная линия, проходящая через верхушки У-образных хрящей и центры ядер окостенения в головках бедренной кости (линия А), а также вертикальная линия, проведённая через верхне-латеральный выступ вертлужной впадины (линия Б). Кроме того, определение нормы состояния сустава связано с расположением нижнего края шейки бедра – при нормальном развитии сустава он пересекает нижний контур паховой кости.
Между линией Б и срединной крестцовой проводится вспомогательная линия Б1, длина которой помогает оценить состояние сустава.
Дисплазия определяется, если проксимальный конец бедренной кости находится выше линии А и как бы снаружи от плоскости Б.
Что представляет собой схема Омбредана
В процессе исследования результатов рентгенографии, врач на снимке проводит по синостозам горизонтальную линию, соединяющую лонную и подвздошную кости. Вертикально опущенный перпендикуляр проводится к наружному краю вертлужной впадины сустава. Этим перпендикуляром суставная полость делится на равные сегменты, по отношению к которым и оценивается соответствие анатомии сустава нормальным показателям.
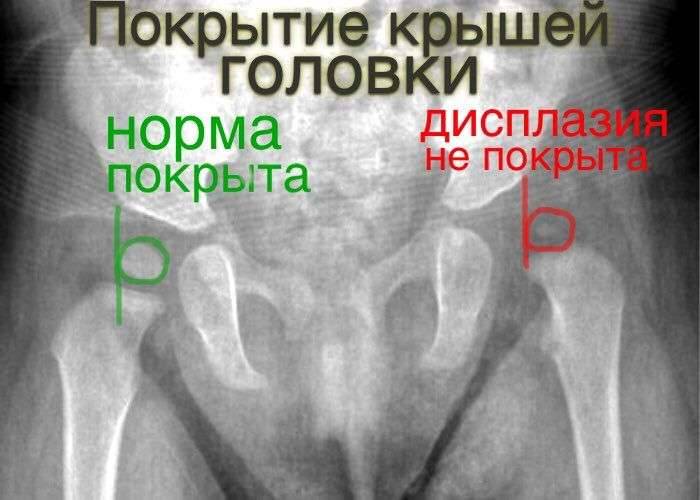
Норма и отклонения на снимке тазобедренных суставов
Полученное изображение сустава, если он находится в нормальном состоянии, визуализирует головку бедренной кости, расположенную в суставной впадине, имеющей вид выемки. В центре головка крепится к поверхности впадины круглой связкой и капсулой сустава. Сверху головка удерживается в нормальном положении с помощью лимбуса – хрящевой пластины. Весь суставный аппарат поддерживается снаружи мышечным корсетом бедра.
Дисплазия на снимке характеризуется задержкой развития окостенения. Ядра окостенения имеют маленький размер по сравнению с нормой. Вывих или подвывих можно обнаружить по латеральному и вертикальному смещению этих ядер, благодаря применению схем Омбредана, Рейнберга, Хильгенрейнера.
Причины и провоцирующие факторы
Почему возникает врожденный вывих тазобедренного сустава, ученые спорят до сих пор. Существуют различные версии развития патологии, но у каждой из них пока нет достаточно убедительной доказательной базы. Установлено, что примерно 2-3% аномалий являются тератогенными, то есть формируются на определенном этапе эмбриогенеза. Выдвинуто несколько теорий о том, что может служить анатомической предпосылкой к возникновению ортопедической патологии:
- преждевременные роды, спровоцированные нарушением кровообращения между плацентой и плодом;
- дефицит микроэлементов, жиро- и водорастворимых витаминов в организме женщины во время вынашивания ребенка;
- наследственная предрасположенность, гипермобильность суставов, вызванная особенностями биосинтеза коллагена;
- травмирование женщины во время беременности, воздействие на нее радиационного излучения, тяжелых металлов, кислот, щелочей и других химикатов;
- травмирование новорожденного во время его прохождения по родовым путям;
- нарушения правильного развития и функционирования отдельных органов и систем плода из-за неполноценной трофики тканей;
- резкие колебания гормонального фона, недостаточная или избыточная выработка гормонов, которые влияют на продуцирование клеток костных и хрящевых тканей;
- прием женщиной фармакологических препаратов различных групп, особенно в первом триместре, когда у плода формируются основные органы всех систем жизнедеятельности.
Все эти факторы становятся причиной свободного выпадения бедренной кости из ацетабулярной впадины при определенном движении. Врожденный вывих тазобедренного сустава следует дифференцировать от приобретенной патологии, обычно возникающей в результате травмирования или развития костных и суставных заболеваний.
Диагностика
Специалисты клиники ЦЭЛТ проводят всесторонние диагностические исследования, которые позволяют правильно поставить диагноз. Для этого используется следующее:
- осмотр и сбор анамнеза;
- проведение УЗИ;
- рентгенография.
Предварительный диагноз устанавливается на основе диагностики ортопеда в роддоме в течение месяца. Обязательным условием является осмотр детей в возрасте 1, 3, 6, 12 месяцев. Частоту диагностики увеличивают, если ребенок находится в группе риска. В нее попадают дети, матери которых имели токсикоз в ходе беременности или дисплазию. Осмотр ребенка выполняется в спокойной обстановке после кормления. О наличии патологии свидетельствует укорочение бедра или ограничение отведения.
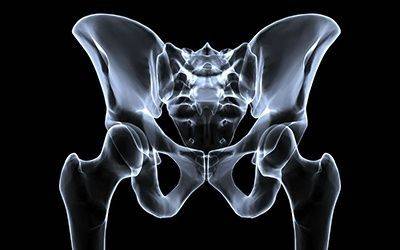
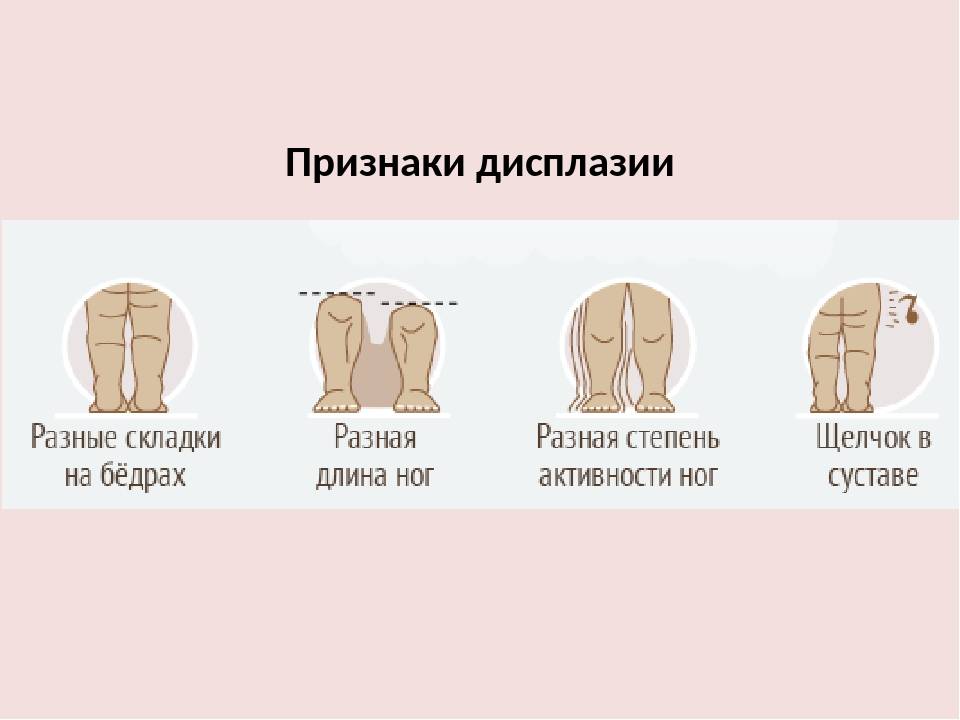
Наблюдается ассиметрия ягодичных, подколенных и паховых складок у детей в возрасте от 3 месяцев. Но данный признак не является решающим при постановке диагноза. Часто складки симметричные при развитии двухсторонней дисплазии
Ассиметрия не играет важной роли, так как встречается у здоровых детей. Лучшим способом является визуальный осмотр
Ребенок ложится на спину и сгибает ноги в коленях, что позволяет заметить то, что одно колено находится ниже другого (основной признак врожденного вывиха бедра).
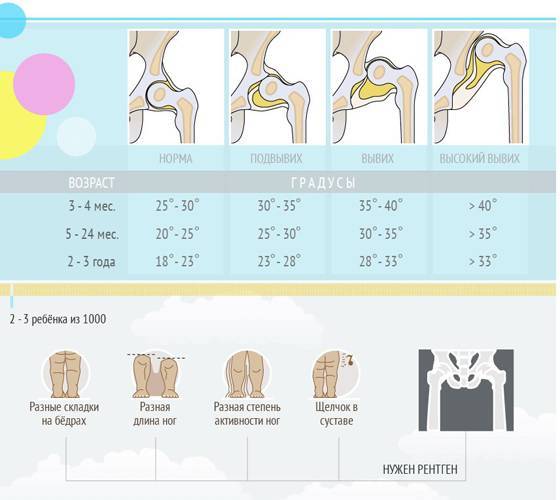
Важным симптомом является снижение подвижности сустава. При отсутствии патологии у новорожденных ноги отводятся максимум до 90 градусов и легко ложатся на стол. О патологии свидетельствует снижение угла до 50 градусов. Лучшими методами диагностики являются ультрасонография и рентгенография. Данные методы применяются в возрасте от 3 месяцев, потому что в раннем возрасте сустав покрыт хрящевой тканью (она не обнаруживается на рентгене). Поэтому специалисты отдают предпочтение ультрасонографии.
Наши врачи

Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 30 лет
Записаться на прием

Акимов Никита Павлович
Врач травматолог-ортопед, кандидат медицинских наук
Стаж 10 лет
Записаться на прием

Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 46 лет
Записаться на прием

Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 10 лет
Записаться на прием
Лечение
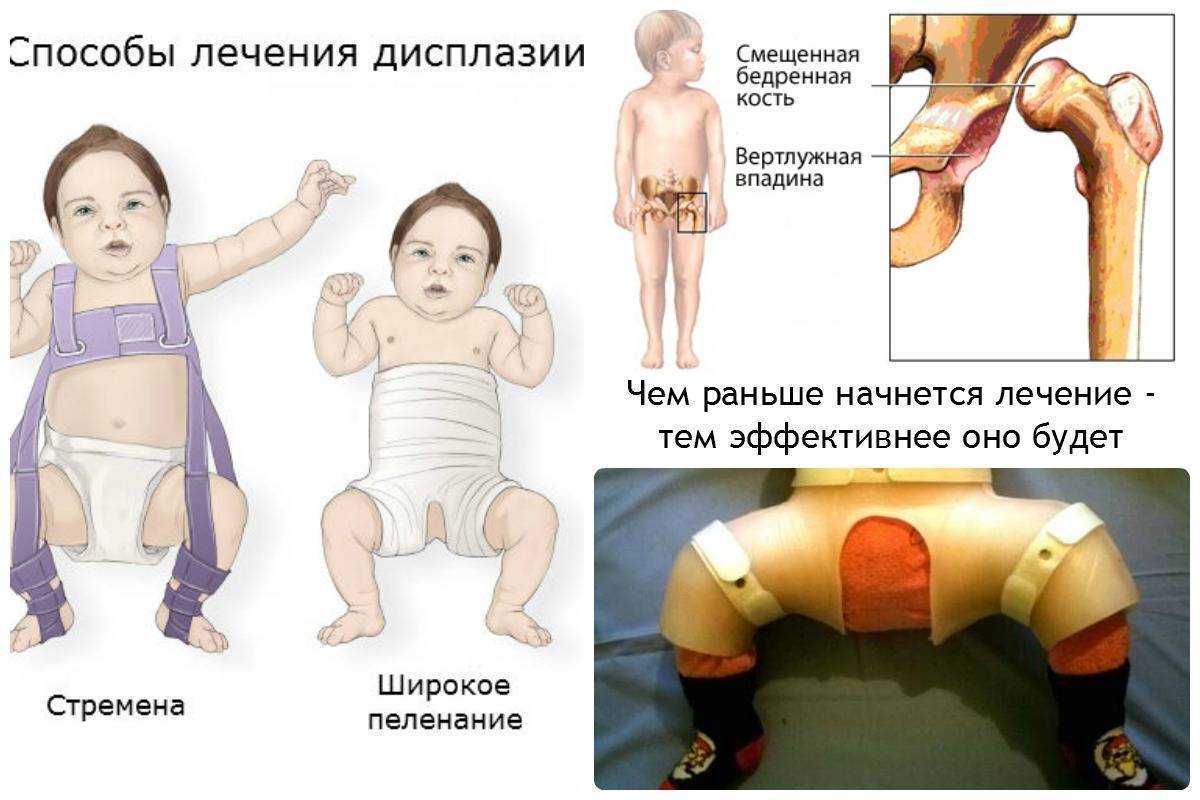
Для того, чтобы лечение данной патологии дало максимально хорошие результаты, начинать его нужно как можно раньше. Тактика предусматривает использование как консервативных, так и оперативных методик.
Современное консервативное лечение у младенцев предусматривает следующее:
- придание ножке положения, которое будет идеальным для вправления;
- сохранение активных движений;
- проведение длительной терапии без перерывов;
- использование ЛФК, массажа и физиотерапии.
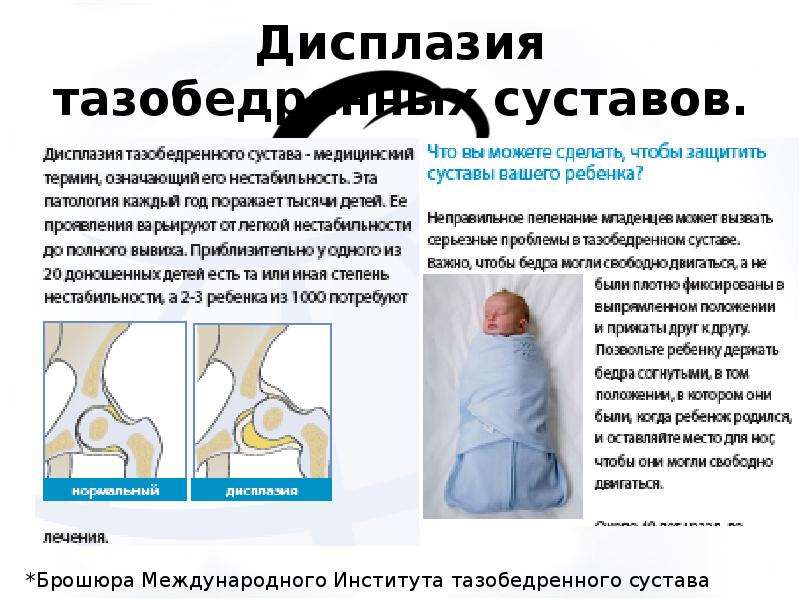
В процессе применяются: широкое пеленание, которое практикуется до трёх месяцев; стремена Павлика — до шести месяцев; отводящие шины — позволяющие долечить оставшиеся дефекты.
Что касается оперативного вмешательства, то наши специалисты прибегают к нему только в крайних случаях — когда имеются показания:
- существенные нарушения строения сустава;
- заведомая неэффективность консервативного лечения;
- невозможность вправления вывиха без операции.
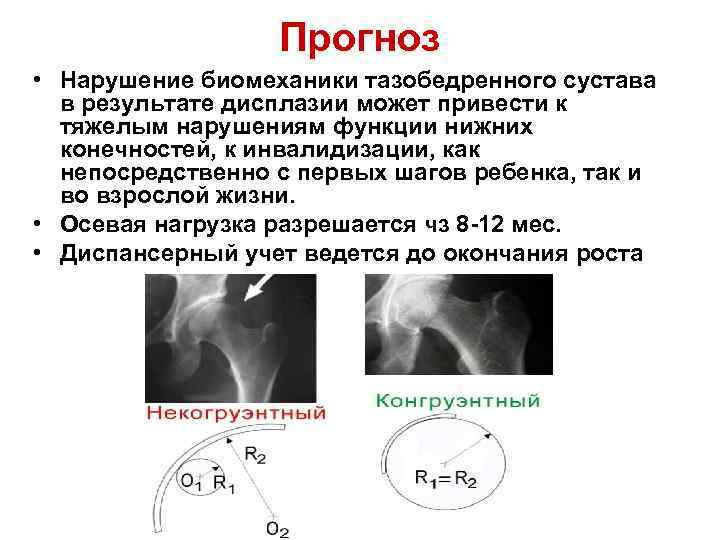
Прогнозы
Если начать лечение своевременно, то можно полностью устранить патологию. При отсутствии терапии осложнения полностью зависят от формы и степени дисплазии. На начальных стадиях болевые ощущения в молодости не появляются, но в период с 25 до 50 лет начинает прогрессировать диспластический коксартроз. Основные симптомы наблюдаются при гормональных изменениях или при снижении физической активности.
На начальной стадии диспластического коксартроза появляется сильная боль, а подвижность тазобедренного сустава снижается. В тяжелых случаях меняется установка бедра, что приводит к неестественному развороту и сгибанию ноги. Если лечебная гимнастика не приводит к облегчению, то проводится эндопротезирование.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Рентгенография тазобедренного сустава | 2 400 |
| МРТ тазобедренных суставов (2 сустава) | 8 000 |
| МСКТ тазобедренного сустава | 7 500 |
- Болезнь Бехтерева
- Подагра
Основные методы терапии
Лечение врожденного вывиха бедра проводится консервативными и оперативными методами. При обнаружении патологии в терапии используются шины для полной иммобилизации конечности. Ортопедическое приспособление накладывается при отведении и сгибании тазобедренного, коленного сочленений. Головка бедренной кости сопоставляется с впадиной, а это позволяет суставу правильно формироваться, развиваться. Лечение, проведенное новорожденному сразу после выявления патологии, практически всегда бывает успешным.
Своевременной считается терапия детей до 3 месяцев. По мере окостенения тканей вероятность благоприятного исхода консервативного лечения снижается. Но при сочетании определенных факторов с помощью наложения шины возможно полное выздоровление ребенка старше 12 месяцев.
Хирургическая операция также проводится сразу после диагностирования. Ортопеды настаивают на вмешательстве до пятилетнего возраста ребенка. Детям до 13-14 лет показано внутрисуставное хирургическое вмешательство с углублением ацетабулярной впадины. При оперировании подростков и взрослых внесуставным методом создается хрящевой ободок. Если врожденный вывих диагностирован поздно, осложнен нарушениями функционирования сустава, то проводится эндопротезирование.
Последствиями нелеченного врожденного вывиха бедра у взрослых становятся ранние диспластические коксартрозы. Патология проявляется обычно после 25 лет болевым синдромом, тугоподвижностью тазобедренного сустава, нередко приводит к потере работоспособности. Избежать такого развития событий позволяет только обследование новорожденного детским ортопедом, незамедлительно проведенная терапия.
Симптомы дисплазии тазобедренных суставов
Основные симптомы дисплазии тазобедренных суставов выглядят следующим образом:
- одна нога ребенка короче другой;
- на бедре появляется дополнительная кожная складка;
- ягодичные складки расположены асимметрично;
- асимметрия при разведении ног в стороны;
- при сгибании ног в суставах слышится щелчок.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению дисплазии тазобедренных суставов
9.4
Рефлексотерапевт
Гирудотерапевт
Врач высшей категории
Матвеева Сахая Петровна
Стаж 22
года
Клиника здорового позвоночника Здравствуй на Октябрьской
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
8 (495) 185-01-01
9
Ортопед
Вертебролог
Травматолог
Артролог
Врач второй категории
Дрокин Александр Григорьевич
Стаж 7
лет
Клиника здорового позвоночника Здравствуй на Щелковской
г. Москва, Щёлковское ш., д. 61
Щелковская
380 м
8 (495) 185-01-01
9.6
Ортопед
Физиотерапевт
Спортивный врач
Вертебролог
Реабилитолог
Травматолог
Артролог
Врач высшей категории
Морозенко Сергей Филиппович
Стаж 10
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй на Пролетарской
г. Москва, ул. 1-я Дубровская, д. 1, корп. 2
Пролетарская
630 м
8 (495) 185-01-01
10
Ортопед
Вертебролог
Реабилитолог
Травматолог
Артролог
Доцент
Себякин Юрий Васильевич
Стаж 38
лет
Кандидат медицинских наук
Центр ортопедии и неврологии Premium ZdravClinic
г. Москва, пр-т Вернадского, д. 105, корп. 4
Юго-западная
400 м
8 (495) 185-01-01
9.8
Ортопед
Вертебролог
Травматолог
Артролог
Врач высшей категории
Якубсон Виктор Михайлович
Стаж 36
лет
Клиника здорового позвоночника Здравствуй на Беговой
г. Москва, Хорошевское ш., д. 12, корп. 1
Беговая
60 м
8 (495) 185-01-01
9.2
Мануальный терапевт
Кинезиолог
Вертебролог
Врач высшей категории
Исаев Владимир Викторович
Стаж 29
лет
Медицинский центр Столица на Ленинском, 90
г. Москва, Ленинский пр-т, д. 90
Проспект Вернадского
1.5 км
8 (495) 185-01-01
10
Ортопед
Травматолог
Врач высшей категории
Савченко Сергей Владимирович
Стаж 39
лет
Кандидат медицинских наук
Чудо Доктор на Школьной 49
г. Москва, ул. Школьная, д. 49
Римская
320 м
8 (499) 519-36-12
9.7
Ортопед
Вертебролог
Травматолог
Артролог
Врач высшей категории
Ужахов Ибрагим Мурадович
Стаж 11
лет
Клиника здорового позвоночника Здравствуй на Октябрьской
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
8 (495) 185-01-01
8.9
Ортопед
Вертебролог
Травматолог
Артролог
Врач высшей категории
Кердзевадзе Даниел Борисович
Стаж 8
лет
Клиника здорового позвоночника Здравствуй на Октябрьской
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
8 (495) 185-01-01
10
Ортопед
Травматолог
Артролог
Врач первой категории
Симонов Антон Борисович
Стаж 17
лет
Чудо Доктор на Школьной 49
г. Москва, ул. Школьная, д. 49
Римская
320 м
8 (499) 519-36-12
Что такое дисплазия и зачем диагностировать её наличие
Из ста новорождённых детей, трое появляются на свет с дисплазией ТЗБ суставов. Особенностью опорно-двигательной системы младенца является наличие большего количества хрящевой ткани, чем костной. Кости малыша ещё не содержат в себе достаточное количество кальция, они более гибкие, чем у взрослых. Поэтому детские переломы – явление не самое распространённое, в то время как вывихи и подвывихи у них встречаются куда чаще.
Дисплазия представляет собой врождённое нарушение анатомического строения и развития тазобедренного сустава. Патология может стать причиной нарушения его подвижности и хронического вывиха бедра. Точной информации о том, что именно становится причиной её появления, у врачей пока нет. Считается, что нарушение формируется у плода на 2-3 месяце беременности. Возможно, этому способствуют перенесённые инфекционные заболевания, неблагоприятное состояние экологии, воздействие токсинов и вредных привычек, например, употребления алкоголя или курения.
Другая теория говорит о том, что формированию хронического подвывиха ТЗБ сустава способствует чрезмерное накопление окситоцина – гормона беременных, который провоцирует начало родовой деятельности. Он вырабатывается в организме будущей матери к третьему триместру беременности, и вызывает повышение мышечного тонуса у плода, из-за чего и развивается дисплазия.
Появлению такого диагноза особенно способствует пребывание плода в утробе матери со скрещенными ногами.
Риск развития патологии повышает неправильное расположение плода в утробе, а также фактор наследственной предрасположенности.
У некоторых детей, рождённых с дисплазией ТЗБ сустава, вправление его происходит произвольно сразу же после родов.
По сути, дисплазия – это несоответствие суставных поверхностей. Если ребёнок лежит с перекрещенными ногами, вертлужная впадина и поверхность головки бедренной кости не находятся в непосредственном контакте в процессе развития. Даже в норме суставы и кости плода не отличаются особенной стабильностью – это связано с необходимостью облегчить его прохождение в процессе родов. Однако при дисплазии развитие точек окостенения сустава происходит с запозданием, а ядра окостенения имеют меньший размер, чем в норме. Визуально отчётливо заметно их вертикально-латеральное смещение относительно нормального положения. Также дисплазия характеризуется замедлением процесса окостенения.
Развитие вывихов и подвывихов ТЗБ суставов возможно и во время родов, так как сустав у новорождённого состоит из хрящевой ткани, а степень соответствия формы и размера суставных поверхностей (конгруэнтность сустава) невысока. Размер головки бедренной кости не соответствует размеру вертлужной впадины, связки малоэластичны. Всё это способствует появлению дисплазии тазобедренного сустава у детей.
В случае, если патологию не обнаружить сразу после появления ребёнка на свет, в дальнейшем работать над её исправлением будет сложнее. Когда ребёнок начинает ходить, дисплазия проявляется хромотой; также заметна разница в длине ног у малыша.
По достижении ребёнком трёх-четырёх лет, вылечить дисплазию становится значительно сложнее. Во взрослом возрасте исправить патологию уже невозможно. Более того, из-за неправильного формирования суставного аппарата, у человека может появиться хромота, нарушения походки, болевые ощущения. Дисплазия повышает риск перелома шейки бедра, и способствует более быстрому изнашиванию сустава, что может повлечь наступление инвалидности.
Также в разделе
| Повреждение сустава (открытое) Открытые повреждения могут быть непроникающими и проникающими в полость сустава. Непроникающей ранения сустава уточняют при первичной хирургической обработке… | |
| Остеохондроз позвоночника Остеохондроз позвоночника считают одним из тяжелых дегенеративно-дистрофических процессов, который заключается в возникновении дегенеративных изменений в… | |
| Перелом таза: виды, симптомы, лечение Переломы костей таза составляют 4-7% всех переломов костей скелета. Возникают они преимущественно вследствие прямой травмы (при падении с высоты, в автомобильных… | |
| Перелом ребра Перелом ребра — один из видов травм грудной клетки. Среди всех переломов частота этого составляет от 10 до 15%. Вероятно повреждение не только костей, но и… | |
| Родовая травма: виды и лечение При осложненных и патологических родах, требующих иногда быстрых и резких действий, когда оказывают неотложную акушерскую помощь, могут возникать… | |
| Помощь при черепно-мозговой травме Вовремя и грамотно оказанная первая помощь при черепно-мозговой травме позволяет избежать летальности в части случаев. Всё же многое зависит от дальнейшего… | |
| Спондилоз, спондилоартроз, сколиоз Под влиянием хронической перегрузки, травм и различных биомеханических факторов и инволютивных изменений в организме возникает своеобразная деформация… | |
| Перелом стопы Переломы костей стопы встречаются относительно часто и составляют около 25-30% всех переломов. Возникают они в большинстве случаев в результате прямой травмы и… | |
| Врожденные деформации развития скелета Кривошея и синдактилия относятся к врожденным порокам развития скелета. Они, как правило, выявляются у детей сразу после их рождения. Данные деформации… | |
| Переломы надколенника, голени, лодыжек Переломы надколенника встречаются довольно часто (в 1-2% случаев всех переломов конечностей). Диафизарные переломы костей голени встречаются довольно часто и… |