Нормальные выделения
В здоровом женском организме постоянно производится определенное количество жидкостей для нормального функционирования половой системы и поддержания влагалищной микрофлоры. Естественное течение данного процесса не вызывает дискомфортных ощущений.
Зачастую особенно интенсивно бели отделяются с 6 по 12 неделю. Являются нормальными желтые выделения у женщин в следующих случаях:
- Желто-белая или желтоватая жидкость, не имеющая запаха. По консистенции она жидкая, не вызывает сильного дискомфорта.
- Отсутствие розовых прожилок.
Появление темно-желтых выделений при беременности в отдельных случаях также считается нормальным явлением. Подобный цвет зависит от образа жизни женщины. Основной причиной его появления считается курение и некоторые индивидуальные особенности организма.
Выделения при неспецифических воспалительных процессах и ЗППП
Нехарактерные выделения при беременности могут быть спровоцированы патогенной микрофлорой, вероятно присутствующей в организме и до зачатия, однако обострившейся именно при беременности. К наиболее часто встречающимся возбудителям относят стафилококков, протея и кишечную палочку
Лечение таковых, безусловно, необходимо, иначе существует угроза беременности и вероятность инфицирования плода, однако лечение в период беременности ограничено списком допустимых препаратов, а потому важно регулярно посещать профильных специалистов и устранять инфекции до момента зачатия, а также предпринимать все возможные меры профилактики
О несостоятельности проводимых мероприятий и начале воспалительного процесса свидетельствуют все те же выделения при беременности. В данном случае они будут желтыми или зеленовато-желтыми, зловонными. Современная медицина позволяет устранить инфекцию, сохранив при этом беременность, однако терапия должна быть назначена профессиональным специалистом после соответствующей диагностики.
Еще одной причиной очевидно ненормальных выделений при беременности – зловонных, гнойных, нехарактерного окраса, сопровождающихся жжением, зудом и ощутимым дискомфортом – могут быть венерические заболевания. Они также склонны к латентному протеканию до беременности, а в период гормональных изменений, ослабления иммунных свойств организма и перестройки метаболических процессов, легко обостряются. В данном случае выделения явно отличаются от нормальных, специфичны для конкретной половой инфекции и у беременной женщины не отличаются от аналогичных у небеременных пациенток. Требуется осмотр гинеколога, проведение лабораторной диагностики и лечение современными препаратами, воздействующими на возбудителей инфекции и не вызывающими при этом осложнений со стороны плода.
Нормальные выделения на поздних сроках беременности
Нормальные выделения на поздних сроках не вызывают жжения или раздражения, не имеют неприятного запаха, не приводят к покраснению или отеку слизистых. Для беременных нормой считаются выделения двух типов:
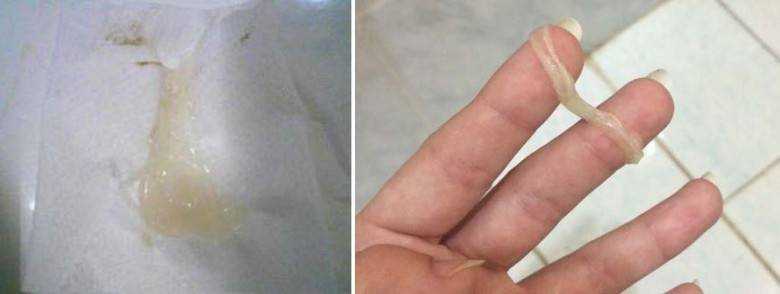
- прозрачные слизистые выделения – бесцветная однородная слизь;
- бели – однородные белые выделения, напоминающие крем.
Консистенция выделений может быть различная. Густые, тянущиеся, желейные или киселеобразные выделения – это норма. Не должно быть гнойных, творожистых или пенистых белей, которые возникают при воспалительных и инфекционных заболеваниях. Появление кровянистых или абсолютно жидких, как вода, выделений – также повод для срочного обращения к врачу.
Выделения с запахом аммиака
Такое состояние наблюдается при утечке мочи у женщин в предклимактерическом и климактерическом периоде. С возрастом из-за опущения мочевого пузыря или слабости сфинктера – мышцы, удерживающей урину – моча может подтекать во время смеха, кашля, чихания, а иногда и без видимой причины. Это и приводит к появлению аммиачного запаха.
Вторая причина такого запаха – мочеполовые свищи – неестественные проходы между мочевым пузырем и половой системой женщины. Вызывают их образование послеродовые разрывы, гнойные процессы и травмы половых органов.
В этом случае женщине требуется операция, устраняющая такое состояние.
Могут ли быть во втором триместре?
Если выделения при беременности во втором триместре желтоватые, текучие, это не является отклонением. Подобный симптом указывает на продуцирование гормона эстрогена, который разжижает слизистый секрет.
Иногда желтые выделения при беременности во втором триместре имеют включения:
- кровяные;
- зеленые;
- розовые;
- коричневатые;
- творожистые.
Это характерный признак прогрессирования патологических процессов, требующих немедленной диагностики и лечения. В подобных ситуациях, помимо того, что беспокоят желтые обильные выделения при беременности, проявляется такая патологическая симптоматика:
- болезненность и напряжение в животе;
- дискомфортность в пояснице;
- наличие патологических включений в отделяемом;
- чувство жжения;
- увеличение температуры.
Выделения: норма у каждого своя
Вагинальные выделения являются своеобразным индикатором женского репродуктивного здоровья. Они сопровождают представительницу прекрасного пола от момента полового созревания до менопаузы, причем их количество, цвет и консистенция могут изменяться в зависимости от различных факторов. Среди них:
- общее физическое состояние;
- психогенные факторы (например, половое возбуждение, стресс);
- общий гормональный фон;
- фаза менструального цикла.
Таблица: Характеристики влагалищного секрета в норме.
| Параметр | Норма |
| Объем (количество). | 1-4 мл в сутки. |
| Консистенция. | От водянистой до густой. |
| Цвет. | Прозрачный/ беловатый. |
| Структура. | Гомогенная. Возможно наличие небольшого числа включений диаметром 1-2 мм. |
| Запах. | Отсутствует/ нерезкий кисловатый. |
| Зуд вульвы и влагалища. | Отсутствует. |
Особого внимания заслуживает работа половой системы дамы в период вынашивания ребенка. При беременности выделения значительно меняют свой характер, что обусловлено мощнейшей гормональной перестройкой.
Работу половой системы на ранних сроках вынашивания малыша (до 12-13 недели) контролирует гормон прогестерон. Именно он обуславливает появление большого количества прозрачных слизистых выделений. Если женщина замечает, что менструация задерживается, а объем выделений увеличился, это можно считать первым признаком наступившего зачатия.
Начиная со второго триместра, активируется гормон эстроген. Именно благодаря ему выделения становятся ещё обильнее. Также они приобретают жидкую консистенцию (как вода), гомогенную структуру, прозрачный или беловатый цвет. Несмотря на большое количество, они не причиняют женщине большого дискомфорта: влагалищный секрет при беременности не должен иметь резкого запаха, вызывать зуд или раздражение кожи и слизистых.
Выделения: норма у каждого своя
Вагинальные выделения являются своеобразным индикатором женского репродуктивного здоровья. Они сопровождают представительницу прекрасного пола от момента полового созревания до менопаузы, причем их количество, цвет и консистенция могут изменяться в зависимости от различных факторов. Среди них:
- общее физическое состояние;
- психогенные факторы (например, половое возбуждение, стресс);
- общий гормональный фон;
- фаза менструального цикла.
Таблица: Характеристики влагалищного секрета в норме.
| Параметр | Норма |
|---|---|
| Объем (количество). | 1-4 мл в сутки. |
| Консистенция. | От водянистой до густой. |
| Цвет. | Прозрачный/ беловатый. |
| Структура. | Гомогенная. Возможно наличие небольшого числа включений диаметром 1-2 мм. |
| Запах. | Отсутствует/ нерезкий кисловатый. |
| Зуд вульвы и влагалища. | Отсутствует. |
Особого внимания заслуживает работа половой системы дамы в период вынашивания ребенка. При беременности выделения значительно меняют свой характер, что обусловлено мощнейшей гормональной перестройкой.
Работу половой системы на ранних сроках вынашивания малыша (до 12-13 недели) контролирует гормон прогестерон. Именно он обуславливает появление большого количества прозрачных слизистых выделений. Если женщина замечает, что менструация задерживается, а объем выделений увеличился, это можно считать первым признаком наступившего зачатия.
Начиная со второго триместра, активируется гормон эстроген. Именно благодаря ему выделения становятся ещё обильнее. Также они приобретают жидкую консистенцию (как вода), гомогенную структуру, прозрачный или беловатый цвет. Несмотря на большое количество, они не причиняют женщине большого дискомфорта: влагалищный секрет при беременности не должен иметь резкого запаха, вызывать зуд или раздражение кожи и слизистых.
Лечение патологических выделений из влагалища
Жалобы на влагалищные выделения являются самыми частыми на приёме у гинеколога.
Конкретные препараты для лечения патологических выделений назначаются после постановки окончательного диагноза.
Нередко наблюдается сочетание возбудителей различных заболеваний, вызывающих патологические выделения из влагалища.
Препараты для лечения патологических выделений существуют в различных формах: для приема внутрь (капсулы или таблетки) или местные (влагалищные свечи или таблетки, гели, кремы, растворы).
Наиболее часто для лечения патологических вагинальных выделений назначают местные средства, которые вводятся во влагалище. При использовании местных препаратов лекарство поступает непосредственно в очаг воспаления.
С учетом того, что выделения из влагалища нередко бывают признаком сочетания нескольких заболеваний (например, сочетание бактериального вагиноза и молочницы, вызванной грибами), предпочтительнее рассматривать препараты с широким спектром действия, то есть тем, которые способны вызвать гибель сразу нескольких видов микроорганизмов.
Бетадин Свечи при лечении заболеваний с патологическими выделениями

Бетадин является средством, которое воздействует на широкий круг микроорганизмов: грибы (причина развития молочницы), грамм-положительные и грамм-отрицательные бактерии (причина воспаления во влагалище (вагинит) и бактериального вагиноза) и ряд других микроорганизмов.
При патологических выделениях из влагалища применяют Бетадин в виде вагинальных свечей. При введении одной свечи из основного действующего вещества (повидон-йод) высвобождается от 18 до 24 мг активного йода, который обладает сильным действием в отношении патогенных микробов, способствует их уничтожению. Большинство патогенов гибнут в течение 1 минуты после воздействия на них йода.
Показаниями для применения свечей Бетадин являются острый или хронический вагинит, бактериальный вагиноз (вызванный Gardnerella vaginalis), кандидоз, инфекция, вызванная Trichomonas vaginalis (трихомониаз). Инфекции влагалища после терапии антибиотиками или стероидными препаратами. Еще одним показанием является профилактика различных инфекций при хирургических вмешательствах в гинекологии.
Где купить Бетадин свечи?
Следует помнить, что для применения Бетадина, содержащего соединение йода, есть ряд ограничений: период вынашивания ребенка и период грудного вскармливания, наличие каких-либо нарушений функции щитовидной железы, а также повышенная чувствительность к компонентам препарата.
При остром вагините, как правило, назначают по 1 свече Бетадин на ночь во влагалище в течение 7 дней. При более тяжелых ситуациях лечение можно продолжить еще на 7 дней.
Нормальные и патологические выделения
Изменение цвета, появление неприятного запаха, пены, хлопьев, гнойных или кровянистых включений наблюдаются при различных патологиях. Также патологическими являются слишком обильные выделения.
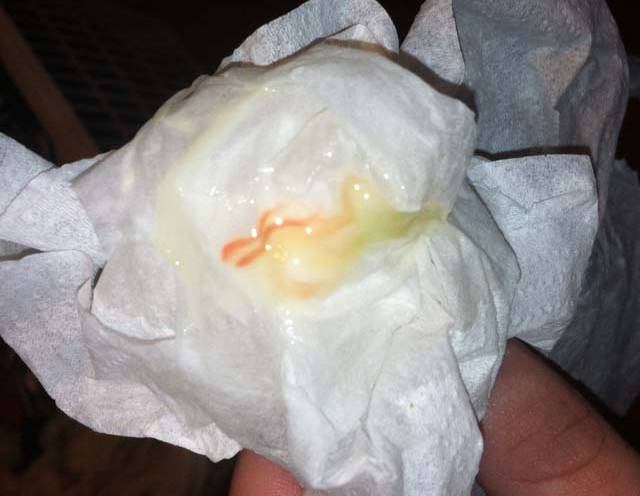
Кровянистые выделения
Мажущие коричневые выделения могут быть нормой. В некоторых случаях в первые две недели беременности они появляются при имплантации плодного яйца в маточную стенку. В последние недели беременности коричневые или розовые выделения выводят слизистую пробку.
В середине срока выделения коричневого цвета свидетельствуют о замершей или внематочной беременности, угрозе выкидыша, отслойке или разрастании плаценты, инфекционных болезнях. При появлении ярко-красных выделений, сгустков крови, болезненности, спазмов необходимо вызвать скорую помощь независимо от срока.
Зеленые выделения
Выделения зеленого цвета всегда служат признаком патологии. Они обычно образуются при венерических болезнях (чаще всего при хламидиозе, трихомониазе, гонорее). Эти инфекции представляют опасность для здоровья женщины и будущего ребенка, так как провоцируют преждевременные роды, выкидыши, мертворождении, аномалии развития плода, бесплодие. Поэтому они требуют неотложного лечения.
Также выделения могут окрашиваться в разные оттенки зеленого при внутриутробной инфекции, замершей беременности, угрозе выкидыша, воспалении плодных оболочек. Подтекание зеленых плодных вод чаще всего наблюдается, если плод испытывает недостаток кислорода.
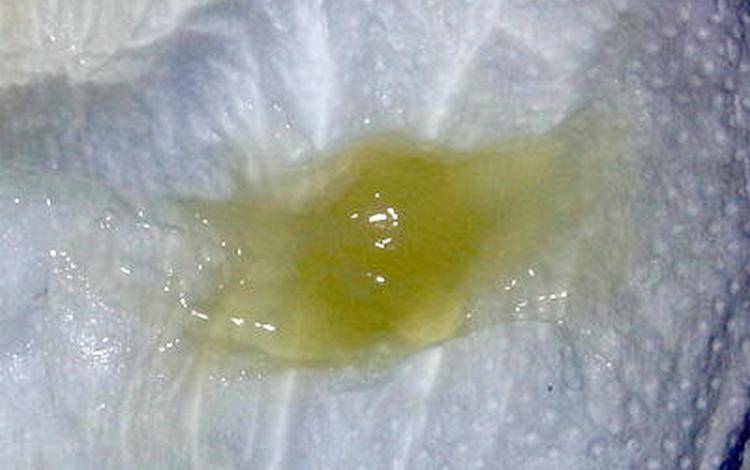
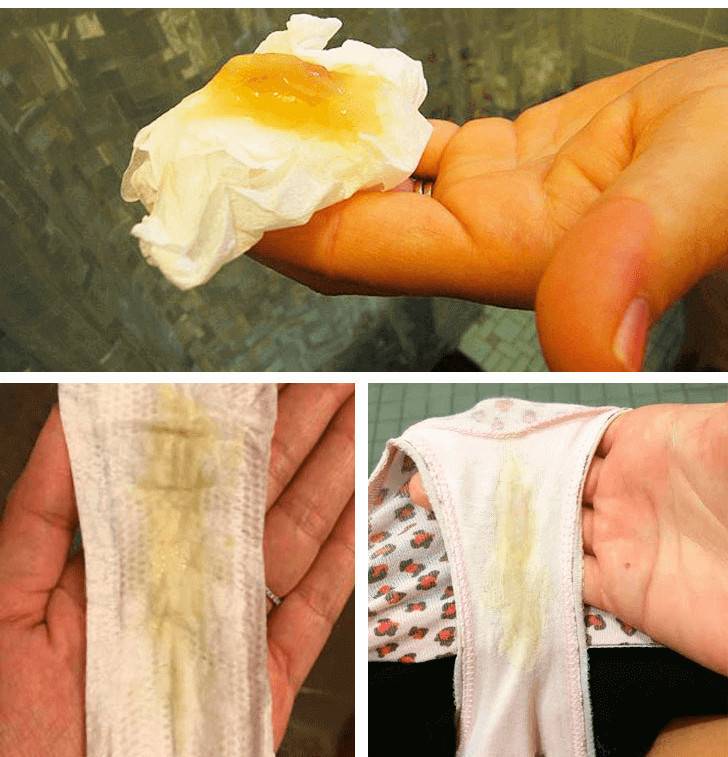
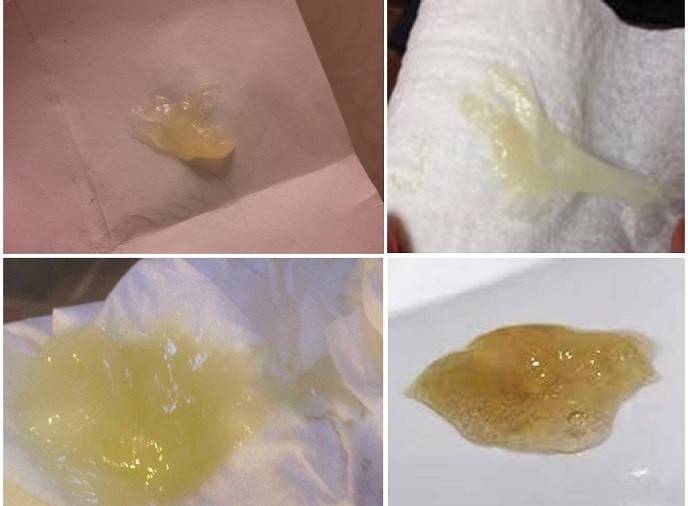
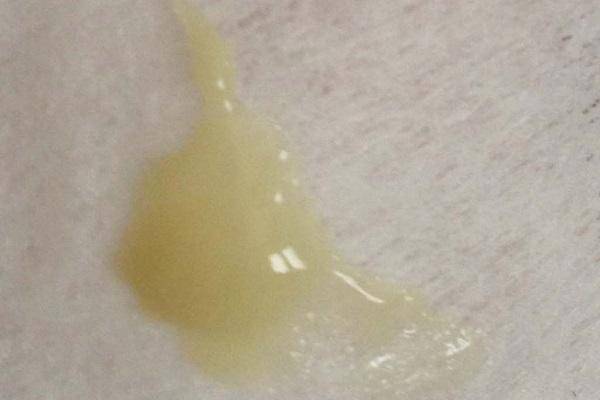
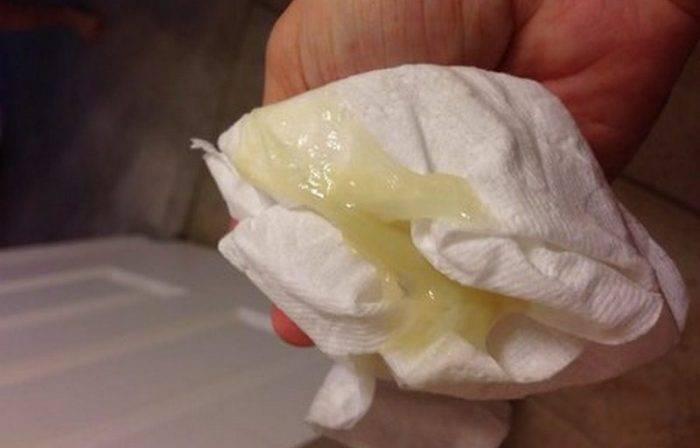
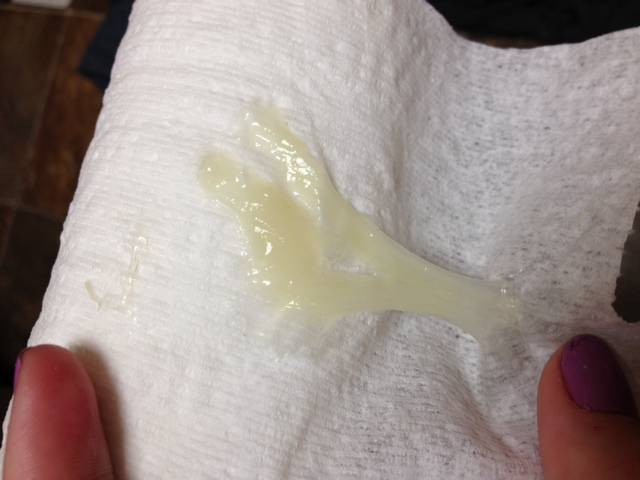
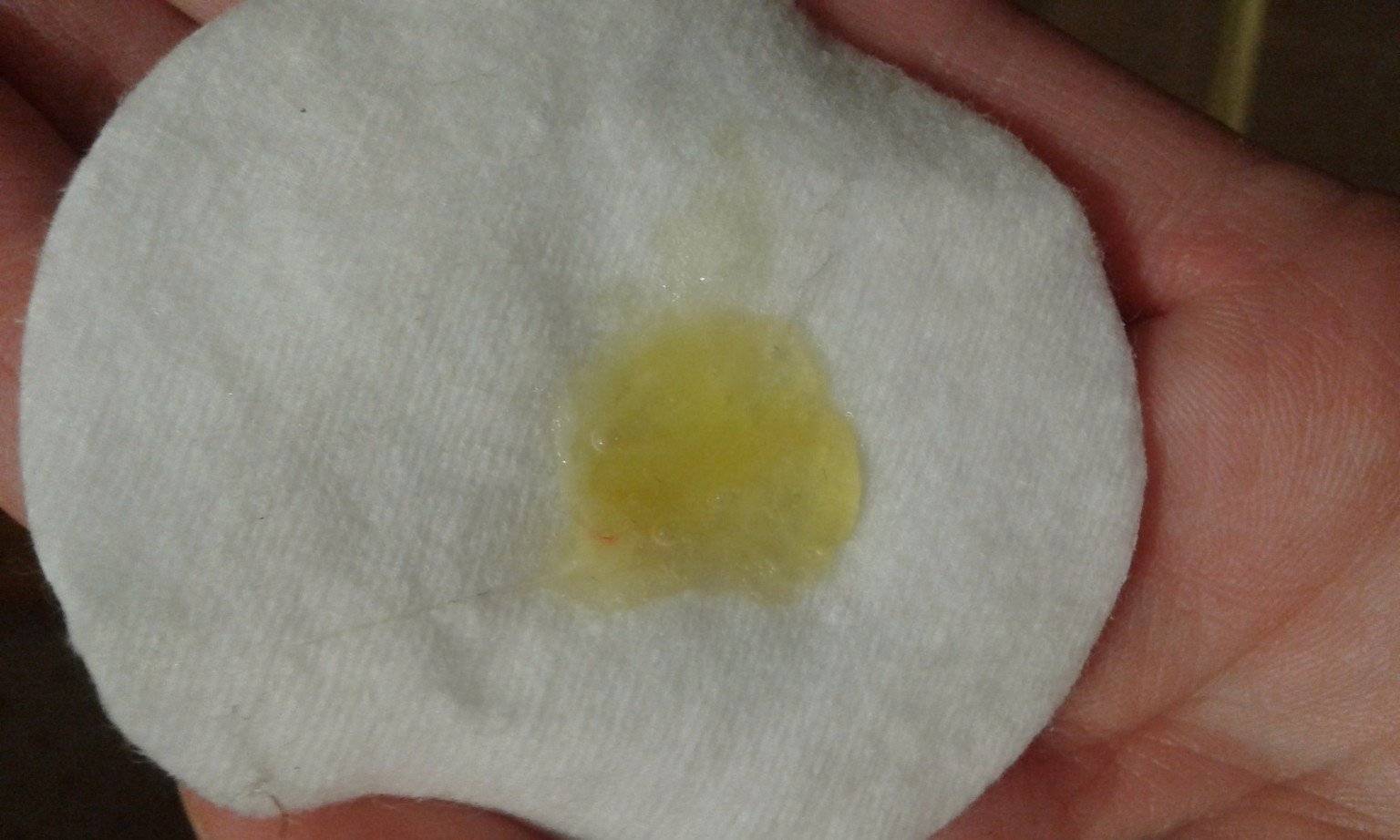
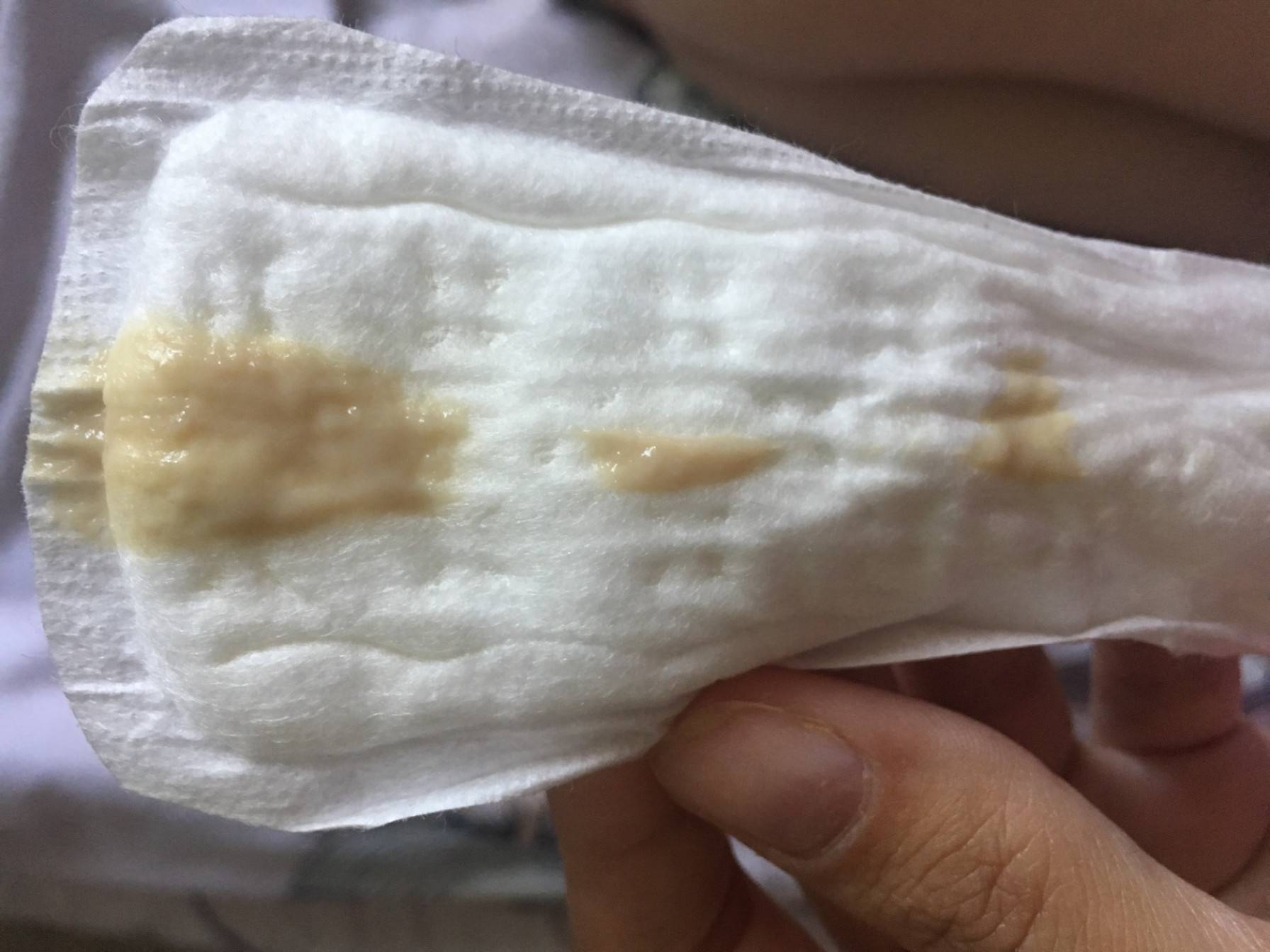
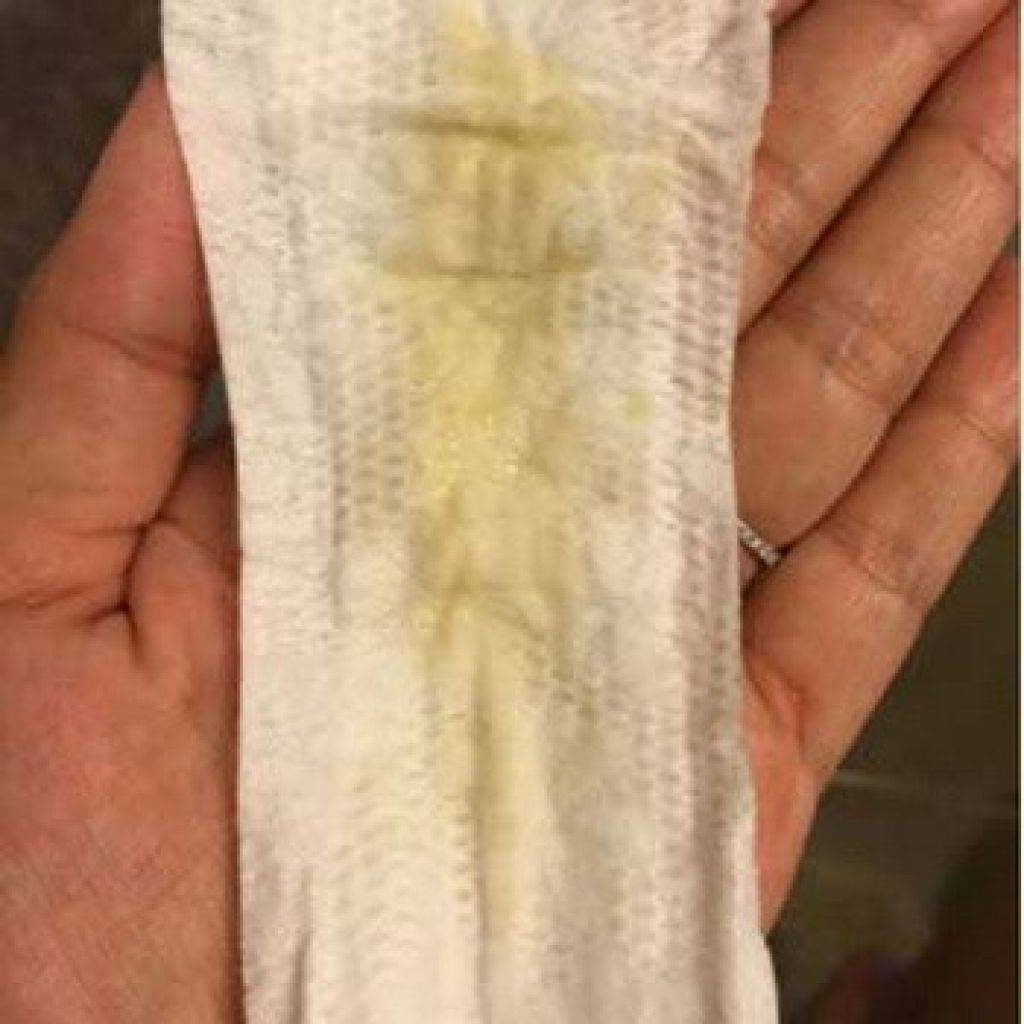
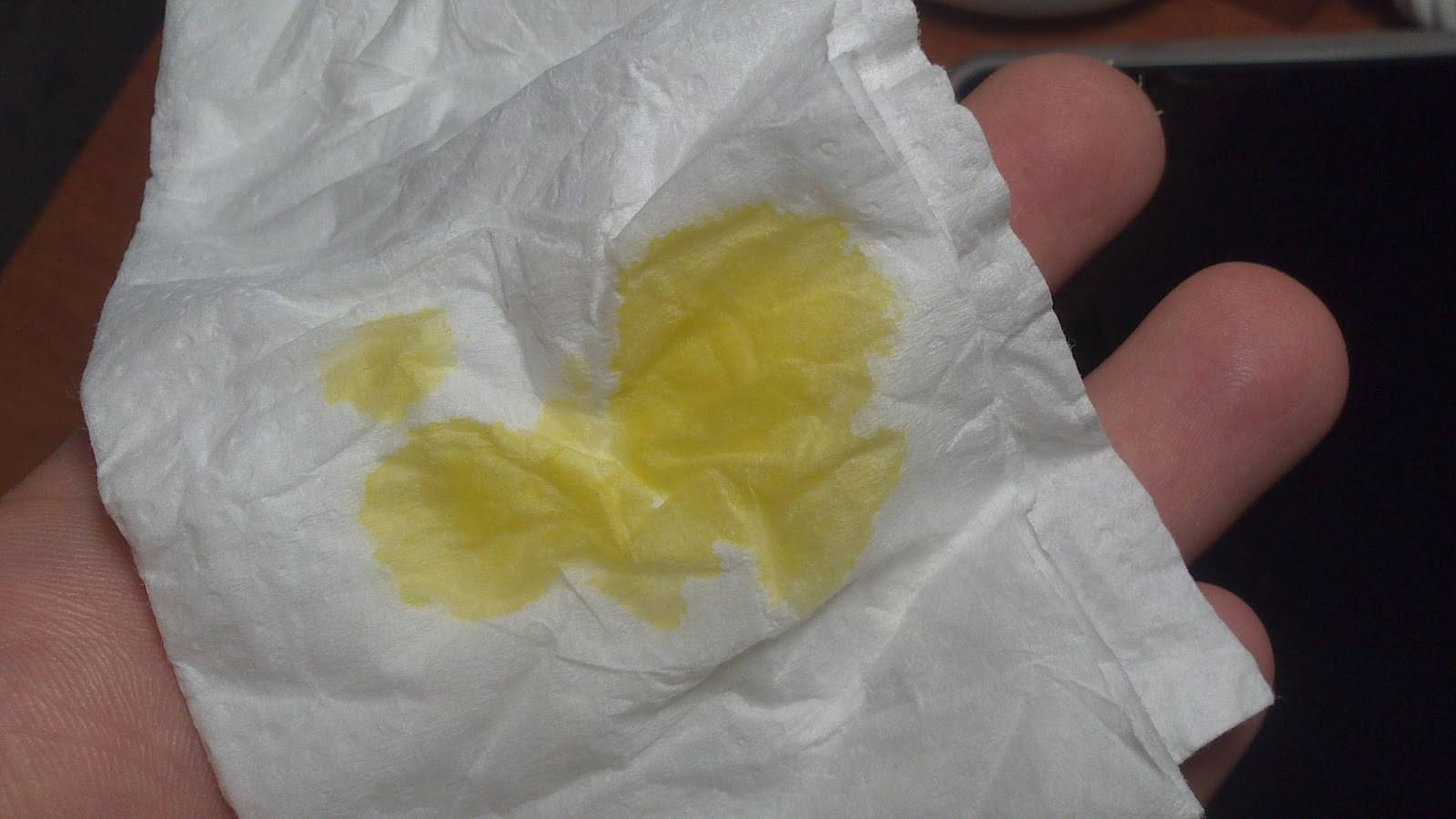
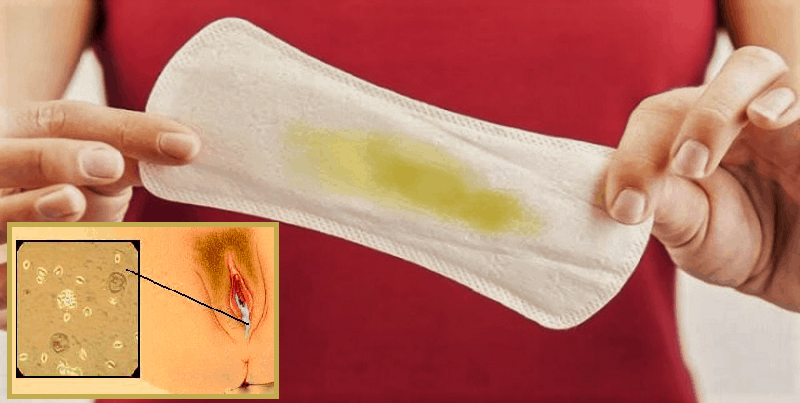
Желтые выделения
Желтыми выделения становятся при изменении гормонального уровня, аллергических реакциях, стрессах, подтекании мочи. Если выделения светло-желтые и не имеют запаха, отсутствуют другие неприятные симптомы, то не стоит переживать. Но в любом случае следует проконсультироваться с гинекологом.
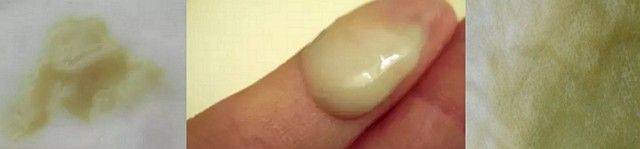
Белые выделения
Бели (белые выделения) появляются при интенсивном синтезе женских гормонов. Если они по консистенции похожи на сметану, не очень обильные и не вызывают дискомфорта, то нет причин волноваться. Если же бели приобретают творожистый вид и кислый запах, вызывают болевые ощущения в животе и зуд во влагалище, то они сигнализируют о развитии молочницы.
Серые выделения
Серый цвет выделений – характерный симптом бактериального вагиноза. К нему часто присоединяется запах свежей рыбы. Бактериальный вагиноз – частая причина преждевременных родов.
Выделения с неприятным запахом
В норме выделения не имеют запаха. Резкий запах возникает при патологиях, изменении гормонального фона, ослаблении иммунной системы, неправильном выборе гигиенических средств. Кислый и рыбный запах – в большинстве случаев результат инфекционных заболеваний.
Берегите свое здоровье и при любых симптомах обращайтесь к квалифицированному врачу.
Розовые выделения на поздних сроках беременности
Розовые выделения на последнем триместре могут указывать на небольшую примесь крови во влагалищном отделяемом. В норме такого быть не должно, однако такая ситуация не должна стать поводом для паники.
- Повреждение слизистой влагалища или шейки матки. Такое может случиться во время медицинского осмотра или полового контакта. Причиной появления участков, которые легко кровоточат, может стать эрозия или эктопия шейки матки, перенесенная молочница. У некоторых беременных слизистая рыхлая и полнокровная, поэтому микроповреждения могут возникать во время полового акта, гинекологического осмотра или трансвагинального УЗИ.
- Молочница. На поздних стадиях вагинального кандидоза на слизистой влагалища и преддверья могут образоваться микроэрозии, из которых выделяется сукровица. На этом этапе появляются неоднородные бледно-розовые выделения, сопровождающиеся сильным зудом.
- Патологии плаценты. Отслойка или предлежание плаценты может проявляться незначительной примесью крови в выделениях. Поскольку это состояние несет угрозу для плода и здоровья матери, то требует экстренной помощи.
- Эндометриоз. Разрастание эндометрия за пределами матки может стать причиной розовых выделений.
Стоит ли обращаться к врачу
Как отмечают медики, в норме у женщин происходит выработка белей, тон которых максимально близок к белому цвету. О внеплановом визите к гинекологу стоит задуматься, если возникают такие жалобы:
- Нарушение менструального цикла.
- Интенсивный ярко-желтый оттенок выделений.
- Патологии молочных желёз как следствие гормонального сбоя.
- Болевые ощущения в области промежности во время близости и после неё.
- Выраженный дискомфорт в нижней части живота, пояснице.
- Жжение и зуд в интимной зоне.
В период беременности жёлтые выделения считают нормой, если они не имеют запаха, не вызывают зуд, повышение температуры, боль. Особенно часто жалобы на изменение характера слизи появляются у женщин, перешагнувших рубеж второго триместра. Причина – активная выработка эстрогена, разжижающего секрет. В такой ситуации оттенок жёлтого должен быть максимально приглушённым.
Что делать, если на половой губе вскочил прыщик?
Иногда прыщи на половых губах исчезают без лечения. Но если они этого не сделают, медицинский работник может назначить лечение. Не трите и прикасайтесь к прыщам на половых губах, так как выдавливание их может привести к распространению бактерий в глубину ткани и усугубить проблему. Когда выдавливаете прыщ, вы позволяете инфекционной жидкости соприкасаться с другими частями вашего влагалища, что еще более опасно, чем само наличие прыща.
В зависимости от типа заболевания, вызвавшего появление прыщика на половых губах, лечение может быть разным.
Например, можете на некоторое время перестать брить волосы на лобке и делать депиляцию зоны бикини. Использование химических продуктов и кремов на вульве, как правило, не рекомендуется, поскольку эта область чувствительна. Антигистаминные препараты могут эффективно лечить контактный дерматит в интимном месте.
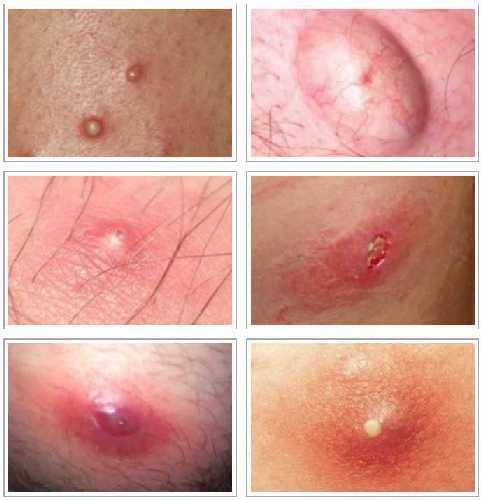
Лекарства для устранения интимных бородавок наносят непосредственно на очаг поражения, и обычно требуется множество процедур, прежде чем они подействуют. Если лекарства не помогают и пупырышки на половых органах остаются или прогрессируют, в ряде случаев врач может предложить удалить их с помощью радиохирургии или холода.
Если происходит инфицирование образований и интимные прыщи увеличиваются числом или размерами, гинеколог может также назначить антибиотики.
Профилактика
Как правило, прыщи на малых и больших губах появляются в результате выбора определенного образа жизни и продуктов, поэтому предотвратить появление этих крошечных неудобств можно также просто, как изменить несколько своих привычек.
Держите область вульвы чистой и сухой и избегайте тесного нижнего белья, чтобы создать здоровую среду для ваших гениталий. В этом может помочь выбор нижнего белья из дышащей ткани и душа после тренировки . Избегайте раздражителей кожи и слизистой оболочки, таких как ароматизированное мыло, лосьоны, кремы и продукты, изготовленные из агрессивных химикатов, чтобы предотвратить контактный дерматит. Мягкое мыло без запаха – это все, что вам нужно для поддержания должной интимной гигиены.
Если вы не уверены, что вызывает появление мелких прыщей на половых губах у женщин, гинеколог может помочь вам выяснить это. Независимо от причины, лечение доступно и может помочь вам достичь наилучших результатов в краткие сроки.
Советы врачей, которые могут помочь предотвратить рецидив интимных прыщей:
- Ходите в чистом хлопчатобумажном белье.
- Избегайте одежды, которая слишком тесна или натирает область гениталий.
- Соблюдайте правила гигиены, в том числе принятие душа после тренировки и смена потной спортивной одежды (вместо того, чтобы сидеть в ней часами).
- Часто меняйте средства гигиены во время менструации.
- Подстригайте лобковые волосы вместо бритья или депиляции (если прыщи связаны с использованием бритвы или воска).
- Если ваши высыпания появились после того, как вы сменили тип мыла или стирального порошка, попробуйте вернуться к старому продукту. Возможно, ваша кожа находит новый продукт раздражающим и реагирует на него.
В заключение мы хотели бы еще раз подчеркнуть тот факт, что чистота имеет первостепенное значение
Это как дополнительная мера предосторожности. Так что оставайтесь чистыми и, по возможности, свежими в области между ног, внимательно следите за состоянием своего здоровья, чтобы избежать появления прыщей на вульве

Что делать, если появился прыщик на половой губе, чешется и болит внутри или снаружи? Не занимайтесь самолечением и обратитесь к квалифицированным специалистам нашей женской клиники в Москве!
Причины зуда и жжения в интимном месте
Условно причины возникновения зуда и жжения в области половых органов можно разделить на 2 группы:
- Негинекологические
- Гинекологические
Негинекологические причины
Негинекологические причины, как правило, связаны с:
- Аллергической реакцией на средства гигиены, синтетические ткани, лубриканты
- Несоблюдением правил интимной гигиены. При подмывании движение руки должно идти строго от лобка к заднему проходу
- Эмоциональным потрясением – неврозом, стрессом
- Приемом некоторых лекарств – антибиотиков, цитостатиков (противоопухолевые препараты), гормональных препаратов
- Хроническими заболеваниями – сахарный диабет, заболевания щитовидной железы
- Травмами наружных половых органов – разрывы во время родов, травмирование неудобным, узким нижним бельем
- Наличием гельминтозов – паразитарные заболевания человека, вызываемые различными представителями низших червей
Гинекологические причины
Нередко причиной зуда и жжения в интимной области являются различные заболевания половой сферы. Наиболее часто встречаются инфекционно-воспалительные заболевания влагалища (вагинит) и наружных половых органов (вульвит). Также данные симптомы могут возникать при нарушении баланса влагалищной микрофлоры и наружных половых органов (вульвы), гормональном дисбалансе.
Инфекционные заболевания
Зуд и жжение могут вызывать инфекции, передаваемые половым путем, такие как: трихомониаз, хламидиоз, гонорея и др. Однако такие инфекции, как правило, сопровождаются непривычными выделениями, имеющими желтый или зеленоватый оттенок, а также неприятным гнойным запахом.
Также к инфекционным поражениям наружных половых органов и влагалища относят вульвовагинальный кандидодз (молочница). Возбудителями молочницы являются дрожжеподобные грибы рода Candida – естественные обитатели микрофлоры влагалища. При возникновении иммунных нарушений, стрессов и других неблагоприятных факторов грибы начинают активно размножаться и тем самым вызывают заболевание.
Вульвовагинальный кандидоз помимо зуда и жжения имеет такие характерные признаки:
Обильные или умеренные выделения из влагалища похожие на творог
Дискомфорт в области наружных половых органов
Возможно появление болезненных ощущений при мочеиспускании
Возможно появление боли во время половых контактов
В последние годы довольно часто наблюдаются сочетания вагинального кандидоза с другими заболеваниями влагалища, например с бактериальным вагинозом. Тогда в результатах анализов будут выявлены сразу несколько возбудителей, вызвавших зуд и жжение.
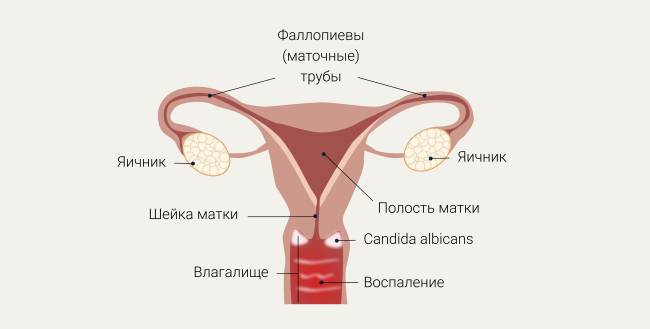
Нарушение влагалищной микрофлоры
При нарушении вагинальной микрофлоры происходит значительное уменьшение количества «полезных» бактерий – лактобацилл. Их место могут занять бактерии-гарднереллы, увеличение численности которых способствует развитию заболевания –бактериального вагиноза. Данное заболевание может сопровождаться не только зудом и жжением в интимном месте, но и рыбным запахом, и обильными или умеренными серовато-белыми выделениями из влагалища.
Дисбаланс гормонов
Гормональный дисбаланс, а именно дефицит женских половых гормонов (эстрогенов), может возникнуть:
- При менопаузе или в результате преждевременной недостаточности яичников
- После хирургических вмешательств на яичниках и матке
- При отсутствии менструации на фоне активных занятий спортом или при изнуряющей диете
Такие гормональные сбои нередко приводят к появлению зуда и жжения. Однако данные симптомы могут сочетаться и с другими признаками недостатка эстрогенов: потливостью, приливами жара, частой сменой настроения.
Желтые выделения при воспалительных процессах
Патологический процесс может возникнуть в любом отделе половых органов. Его появление обусловлено попаданием инфекционных и неинфекционных бактерий вглубь детородной системы. Воспалению и появлению темно-желтых выделений способствуют недавнее прерывание беременности, операции на органах малого таза, травмы во время предыдущих родов. К специфическим воспалительным болезням относят:
- Вульвит – воспаление наружных половых органов.
- Бартолинит – воспаление влагалищных желез.
- Кольпит – выраженное поражение слизистой оболочки вагины.
- Цервицит — распространение патологического процесса на шейку матки.
- Эндометрит — воспаление выстилающего слоя матки.
- Оофорит, сальпингит – поражение фаллопиевых труб и яичников.
- Перитонит – распространение болезнетворных микроорганизмов в брюшную полость из матки, труб.
Симптомы этих заболеваний частично похожи между собой. К общим признакам можно отнести:
- много желтоватых выделения при беременности, обретающих бледно-желтый, светло-зеленый цвет, без запаха и зуда;
- секрецию соплеобразной консистенции (от жидкой до плотной);
- боль разной интенсивности в области поражения: тупая отдающая в бедро, сильная в середине брюшной полости;
- интоксикацию организма: слабость, температуру, рвоту.
Диагностика
Творожистые выделения сами по себе не являются поводом для лечения, особенно самолечения.
Для постановки правильного диагноза цвет и консистенция выделений не играют роли, необходимо проведение ряда особых исследований для установления причин и возбудителей.
Прежде всего, необходимо выявить связь выделений:
- с гигиеническими процедурами (подмывания, спринцевания, тампоны, свечи),
- с половыми связями (смена партнера, опасный секс),
- с общими заболеваниями организма (острые и обострения хронических патологий, переохлаждение, инсоляция),
- связь с беременностью, изменениями гормонального фона.