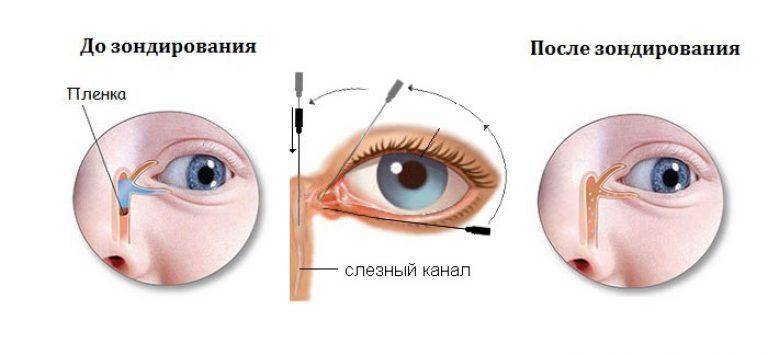
Диагностика дакриоцистита
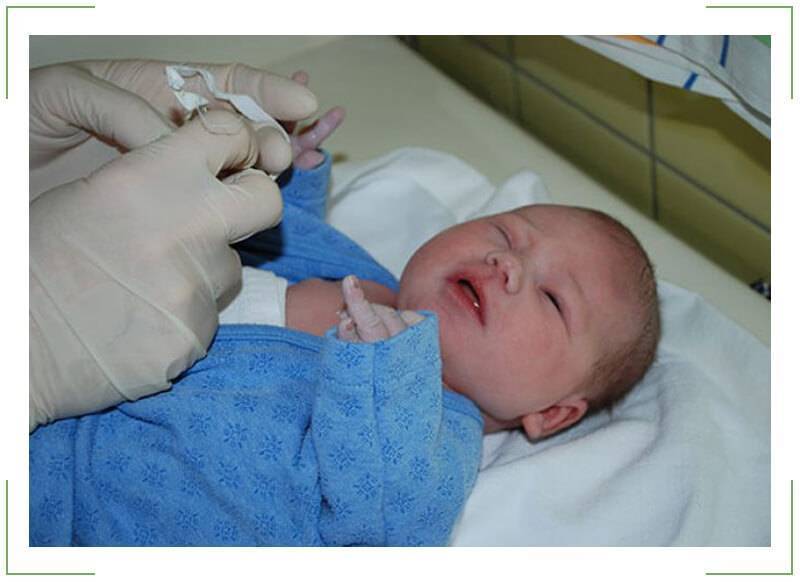
В период осмотра доктор может выразить свое предположение относительно непроходимости слезного канала. Для того чтобы опровергнуть или подтвердить предположение, проводится проба Веста. Для диагностической процедуры в глаза закапывается специальное красящее вещество (трехпроцентный раствор колларгола), а в нос вставляется ватный тампон.
Если в течение трех-пяти минут на тампоне появилась краска, то воспалительного процесса в слезном канале нет. Если же ватный фитилек так и остался чистым, доктор диагностирует наличие такого заболевания, как дакриоцистит. При диагностике заболевания доктор в обязательном порядке назначает:
- медикаментозное лечение;
- массаж;
- зондирование.
Дакриоцистит — промывание слезного канала у новорожденных
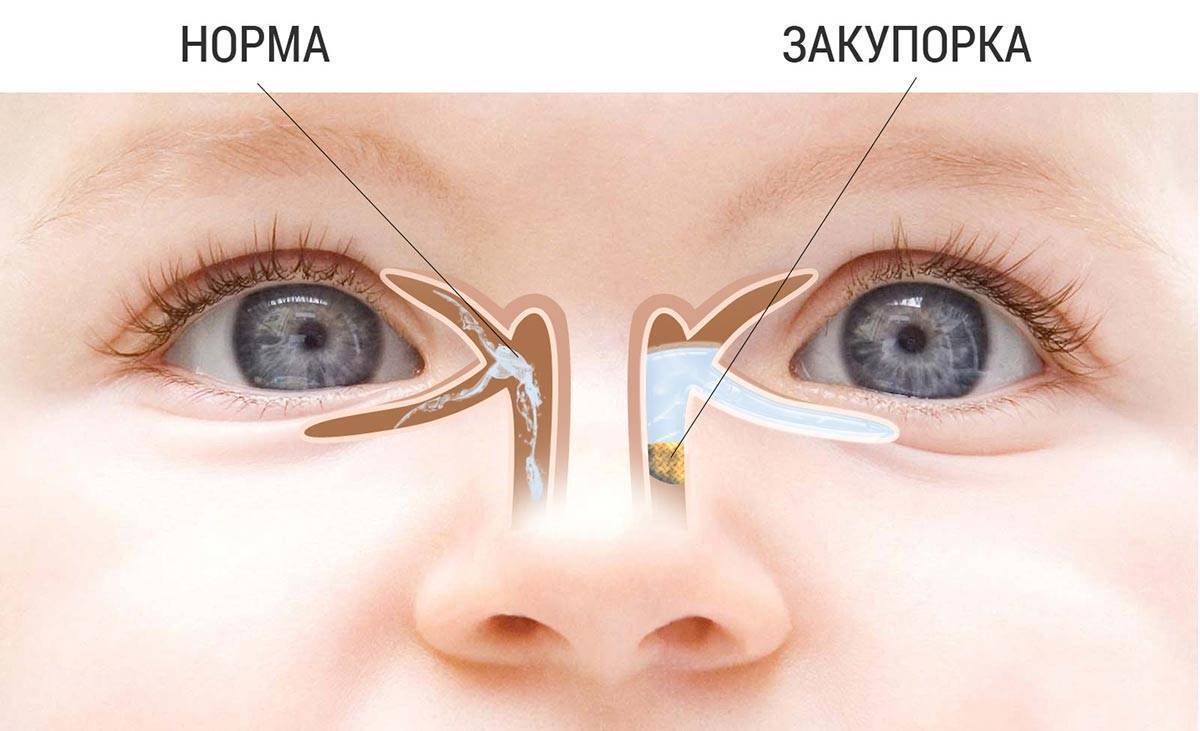
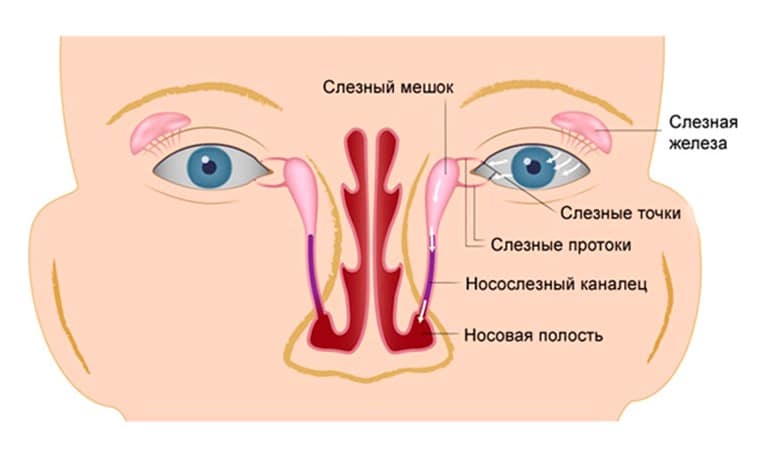
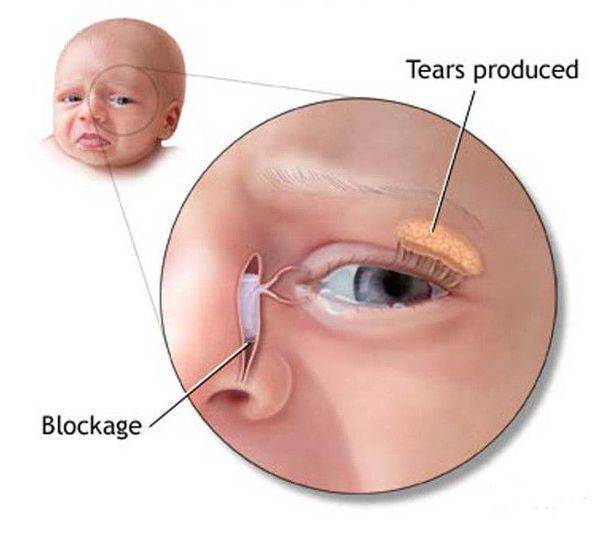
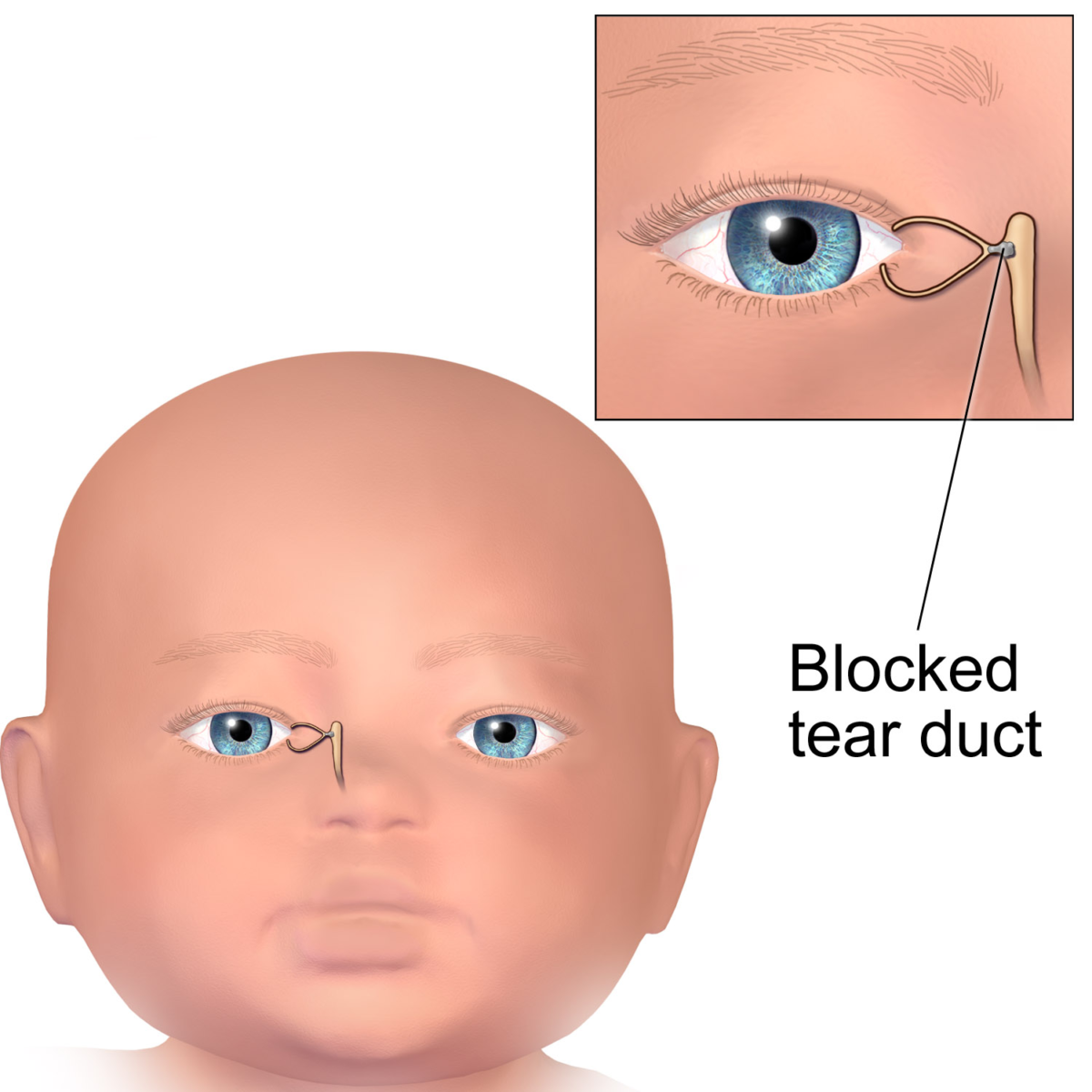
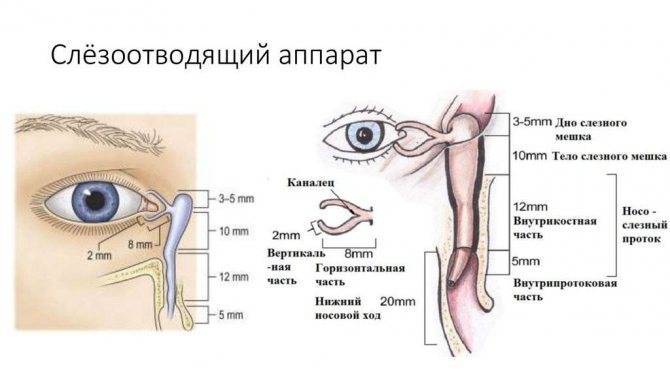
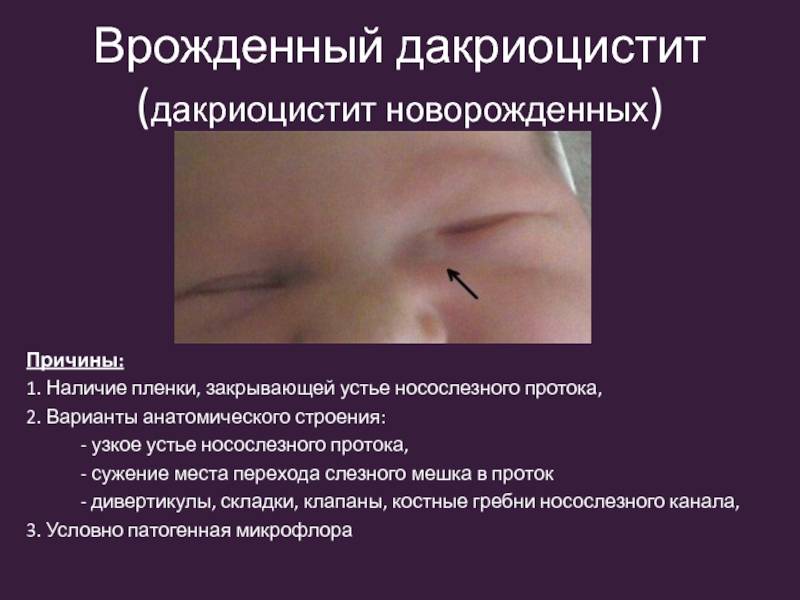
Дакриоцистит − непроходимость слезного канала у новорожденного, который расположен между носом и внутренним уголком века. Редкая патология, когда отток слез не поступает в полость носа, и они накапливаются в глазах, что вызывает воспаление.
Этиология болезни
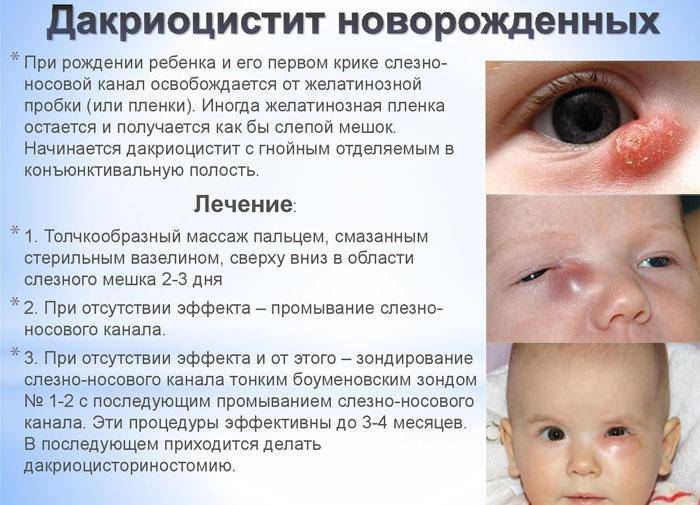
В период внутриутробного развития просвет слезных путей забит желатинозной массой, а сам выход прикрыт мембраной. К моменту рождения она исчезает сама или разрывается после первого вдоха малыша.
К другим причинам офтальмологической проблемы ученые выделяют:
- крупные складки слезного мешка, но это врожденный фактор, что приводит к закупорке и невозможности выведения секрета;
- реже — лицевые травмы, ранее операции на носу и опухоли.
По статистике только у 7% грудничков пленка сохраняется, и у 10% из них имеется непроходимость обоих слезных каналов.
Симптомы непроходимости слезного канала у новорожденного
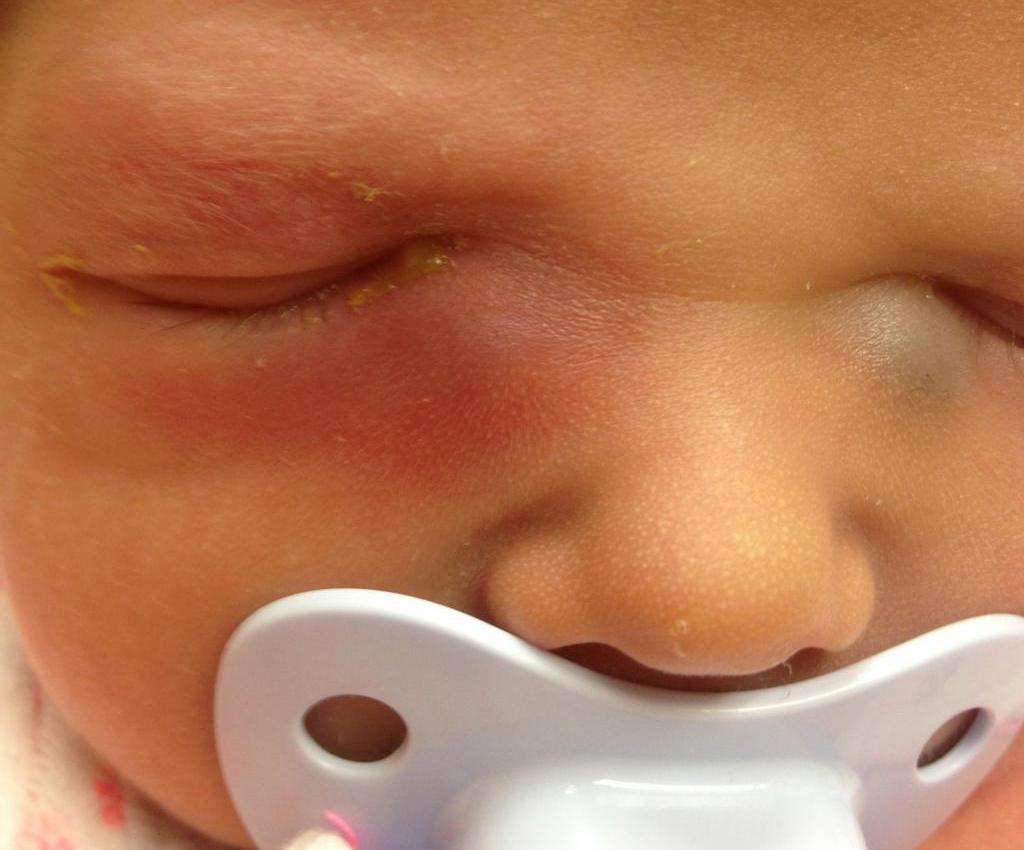
Главный признак, что пора обращаться к врачу-офтальмологу – слезостояние, гнойный экссудат из глаза, который возникает на 8-10 день от рождения малыша. При надавливании на зону носослезного канальца выделяется гной. К другим симптомам болезни относят: слезотечение, отделяемое может быть слизистым.
Процесс может быть, как двух- так и односторонним, но чаще всего у грудничков диагностируется дакриоцистит одного глаза.
При закапывании медпрепаратов в область глаз болезнь может отступить на время, но при отмене препаратов появляется вновь.
Грозным осложнением дакриоцистита считается флегмона слезного мешка, её признаки:
- Боль, покраснение в проекции слезного мешка. Ребенок беспокойный, выраженная болезненность, когда притрагиваешься пальцами к отеку.
- Выраженный отек, который распространяется в периорбитальную область.
- Повышение температуры тела до высоких цифр говорит о том, что слезный канал у новорожденного забит, необходимо лечение.
В данной ситуации необходима срочная консультация офтальмолога для решения вопроса о хирургическом лечении. Метод вмешательства определяет врач.
Кроме того, дакриоцистит у новорожденных, без должного лечения представляет угрозу для роговицы глаза малыша. В результате могут появиться гнойные язвы с неблагоприятными исходами. Так что, необходимо строго выполнять рекомендации врача, закапывать рекомендованные препараты, делать массаж.
Диагностика дакриоцистита
У большинства детей к 14 дню жизни желатинозная масса рассасывается сама, воспаление уменьшается, заболевание проходит. Но так бывает не всегда, иногда без промывания слезного канала у грудничка без офтальмолога не обойтись. Диагностика начинается с осмотра маленького пациента, назначается при необходимости бакпосев отделяемого, чтобы выявить тип возбудителя.
Лечение назначается немедленно препаратами широкого спектра действия, т.к. отсутствие лечения может привести к серьезным осложнениям , опасным для глаза.
Своевременная диагностика – ключ к быстрому выявлению болезни и эффективному лечению заболевания глаз грудничков. Обращайтесь в Самарскую офтальмологическую клинику при появлении вышеуказанных симптомов. В нашей клинике грамотно и оперативно подтвердят диагноз, назначат правильное лечение.
Как избавиться от недуга
Часто гнойный экссудат из глаза путают с конъюнктивитом, поэтому при дакриоцистите у новорожденных лечение не нужно выполнять самим дома, опираясь на опыт бабушек. Не играйтесь со зрением вашего малыша, лучше немедленно обратитесь за помощью
Очень важно поставить точный диагноз как можно раньше, чтобы не усугублять дело хирургическим вмешательством
Обычно назначается медикаментозная и антибактериальная терапия, специальный массаж области отека, помогающий прорвать блокаду носослезного протока. Как делать правильно массаж вас обучит врач во время консультации.
При отсутствии эффекта проводится зондирование (промывание слезного канала у грудничка), в основном после 3-месячного возраста. После года жизни зондирование проводится под наркозом.
Безусловно, когда слезный канал забит у новорожденного и лечение начато немедленно, то возможно излечение при использовании только капель и массажа. Это происходит примерно в 65% случаев. В остальных случаях требуется хирургическое вмешательство – зондирование слезно-носового канала.
Способы лечения
Лечение дакриоцистита лучше проводить комплексно с применением следующих методов:
- физиотерапевтические процедуры;
зондирование;
медикаментозная терапия;
массаж.
В зависимости от возраста ребенка и степени тяжести протекания заболевания используется определенный метод или несколько из них.
Физиотерапия
При лечении новорожденных используется только ультравысокочастотная терапия (УВЧ). Это симптоматическая процедура, которая способствует снятию отечностей и устранению воспалительных процессов.
Курс такого лечения в среднем включает пять-шесть процедур, в ходе которых на воспаленные ткани оказывается слабое электромагнитное воздействие (не выше тридцати ватт).
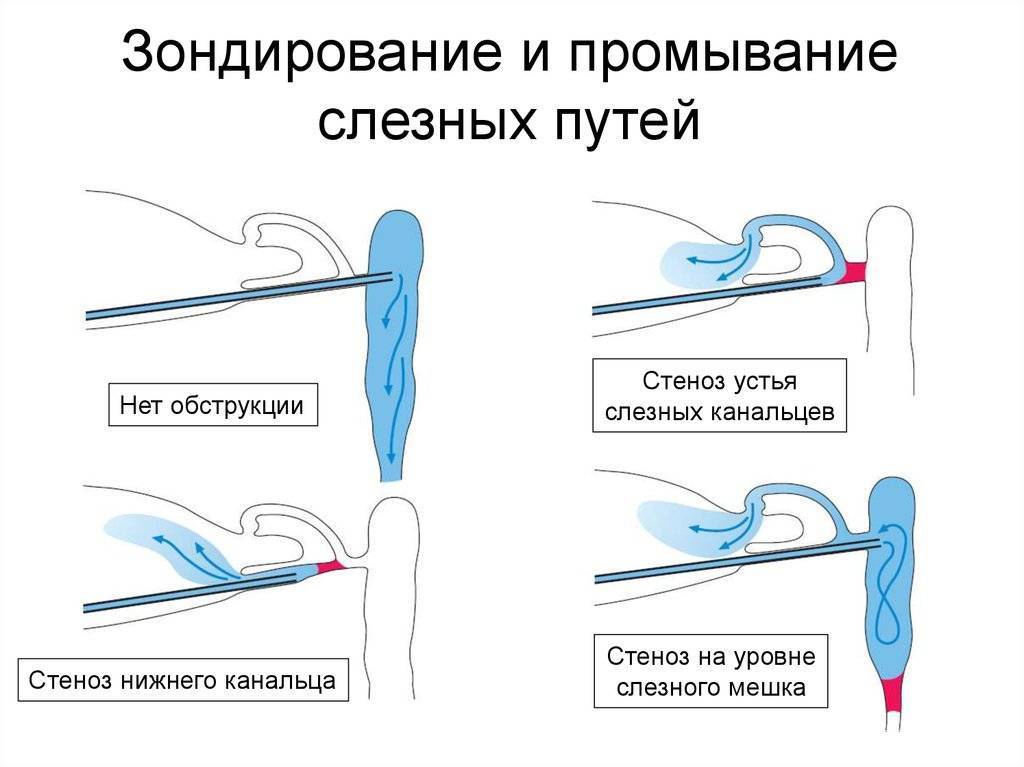
Зондирование
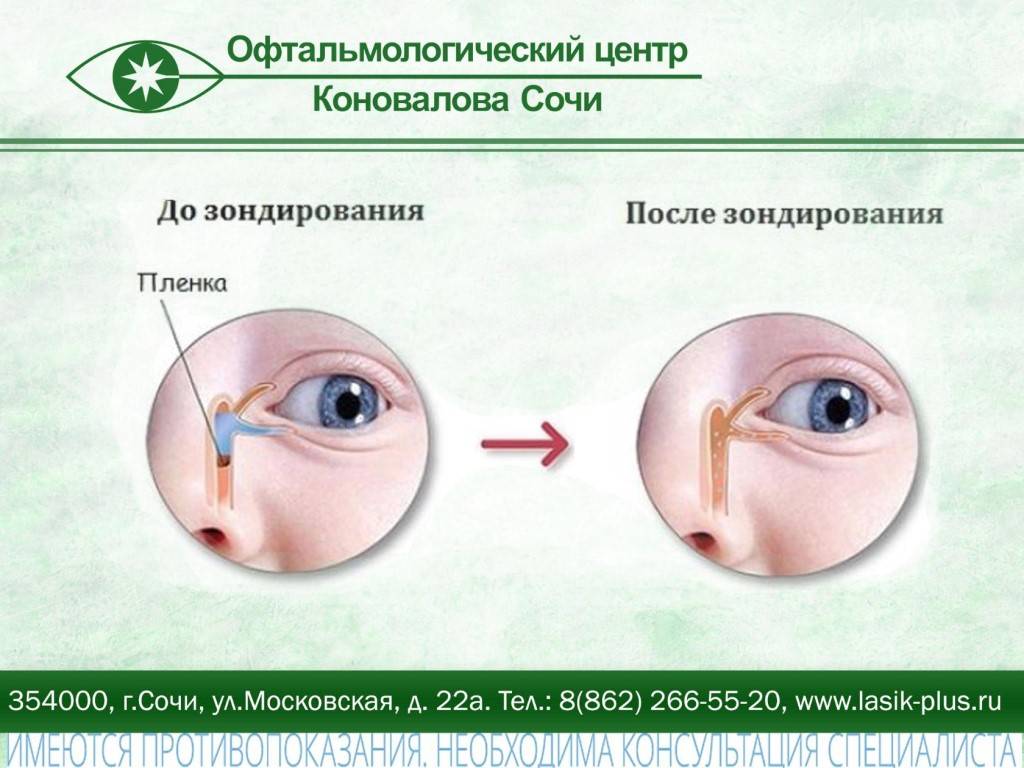
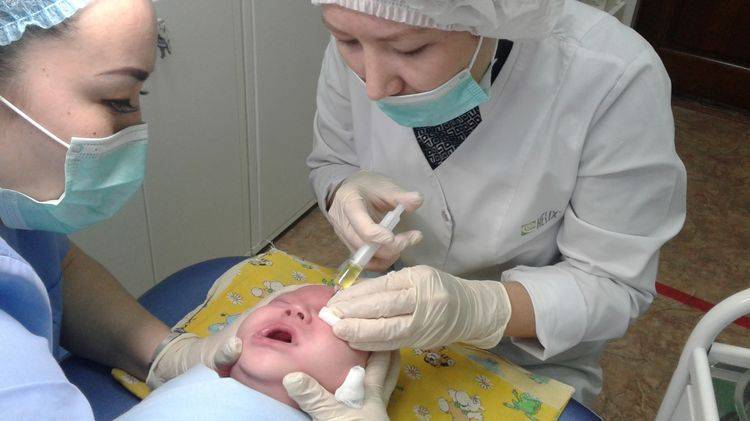
Технически зондирование – это прокалывание образовавшейся в канале пробки с помощью зонда Боумена.
Инструмент под общим наркозом вводится в канал и пробивает препятствие, затем выполняется промывание слезных канальцев антисептическими растворами для исключения занесения инфекции при введении зонда.
Процедура занимает примерно пять минут. В большинстве случаев повторного зондирования не требуется. По прошествии нескольких дней воспалительные процессы прекращаются полностью — дакриоцистит у новорожденного прошел.
Родителям во время такого реабилитационного периода необходимо закапывать ребенку в глаза антибактериальные капли, вид и дозировка которых подбирается лечащим врачом индивидуально.
Если такая операция оказалась неэффективной, новорожденному назначается более сложная хирургическая процедура – дакриоцисториностомия.
Хирургическое вмешательство
Этот метод применяется в крайних случаях (при переходе дакриоцистита в хроническую форму).
В ходе выполнения такой операции полость слезного мешка, в котором, как и в слезных канальцах, может скапливаться жидкость, напрямую соединяется с полостью носа.
Существует два вида такого хирургического вмешательства: экстраназальное и эндоназальное. В первом случае выполняется надрез кожи и мягких тканей во внутриорбитальной области, а с помощью долота пробивается надкостница.
После этого удаляется латеральная стенка слезного мешка, и он присоединяется вплотную к стенке носовой полости, в которой также делается отверстие.
Это высокотравматичный способ, который используется в редких и серьезных случаях.
В отличие от него эндоназальное вмешательство характеризуется менее длительным реабилитационным периодом и не приводит к сильным повреждениям тканей.
Смысл такой операции остается тем же, но все манипуляции совершаются через носовую полость.
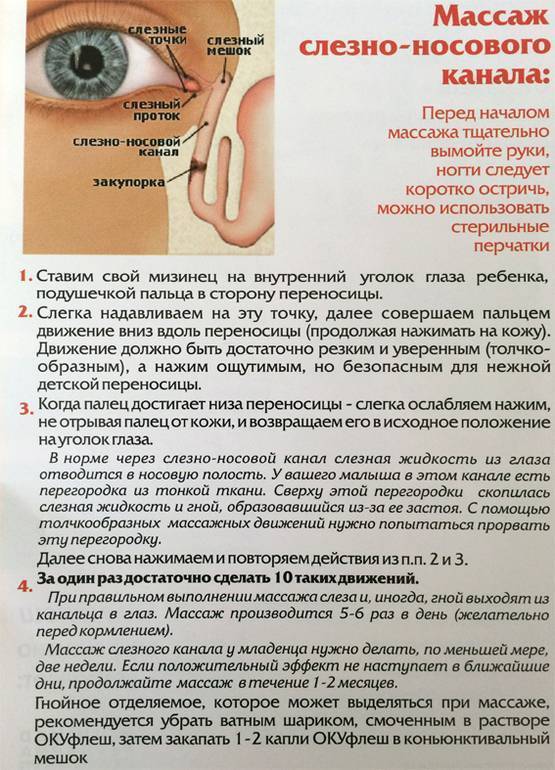
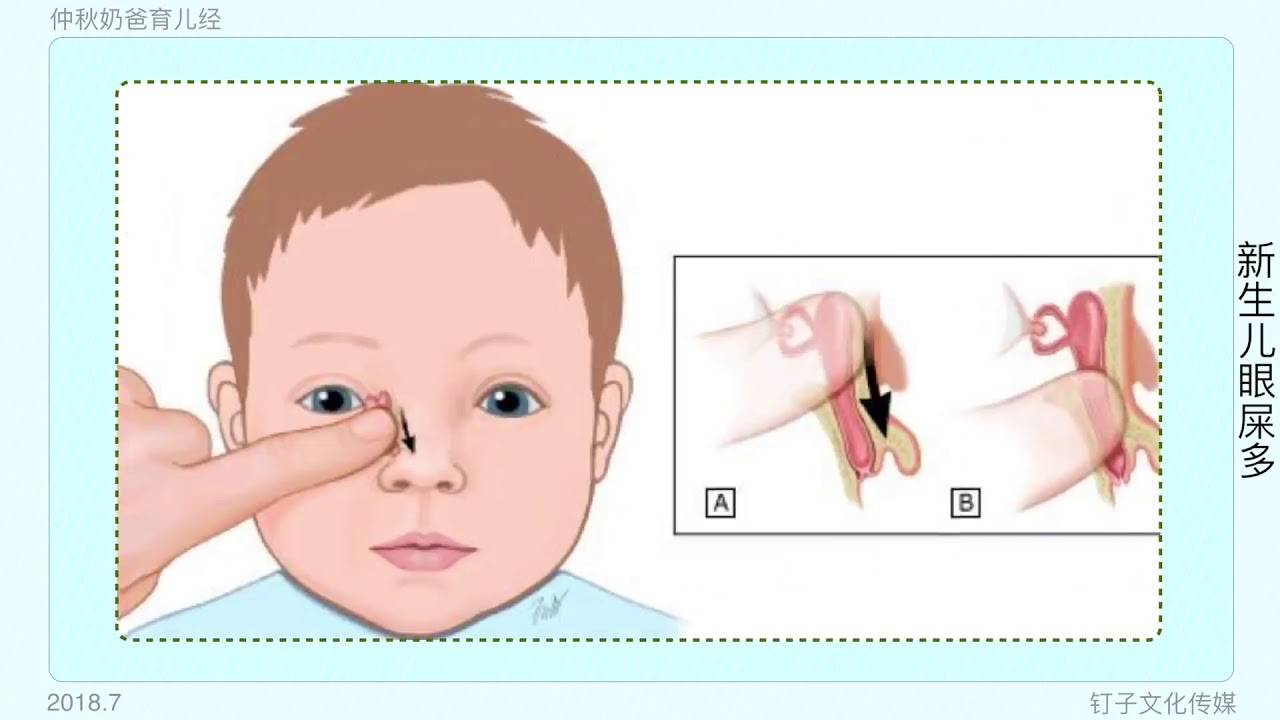
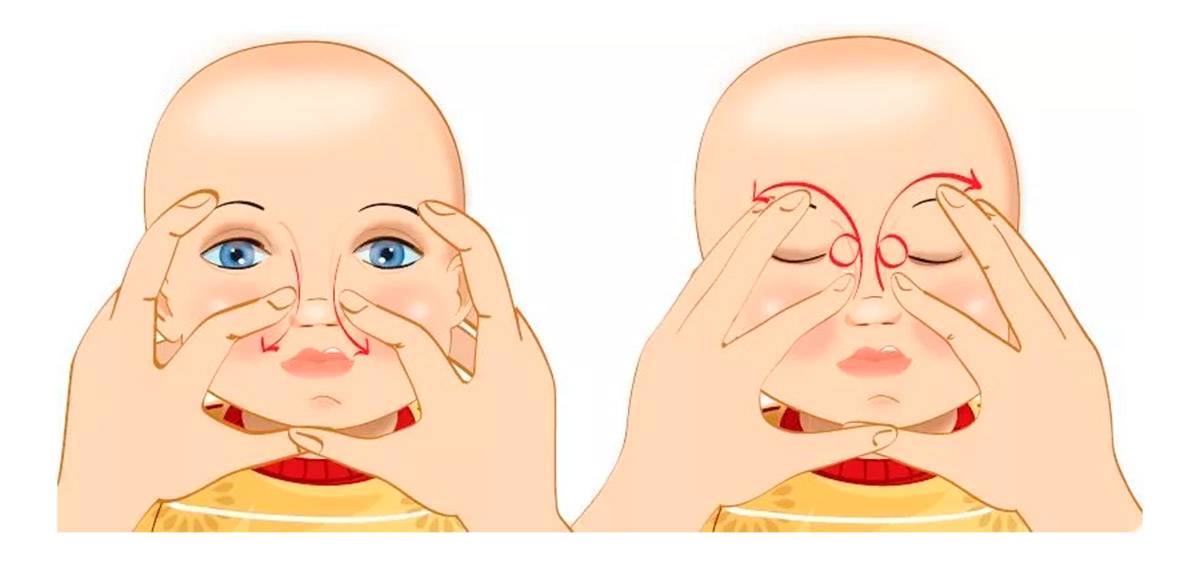
Массаж
На первых неделях жизни при обнаружении признаков дакриоцистита новорожденному нужно делать массаж. Перед этим необходимо тщательно вымыть руки, чтобы не занести в глаза ребенка инфекцию.
Для массажа необязательно посещать специалиста – это можно сделать самостоятельно:
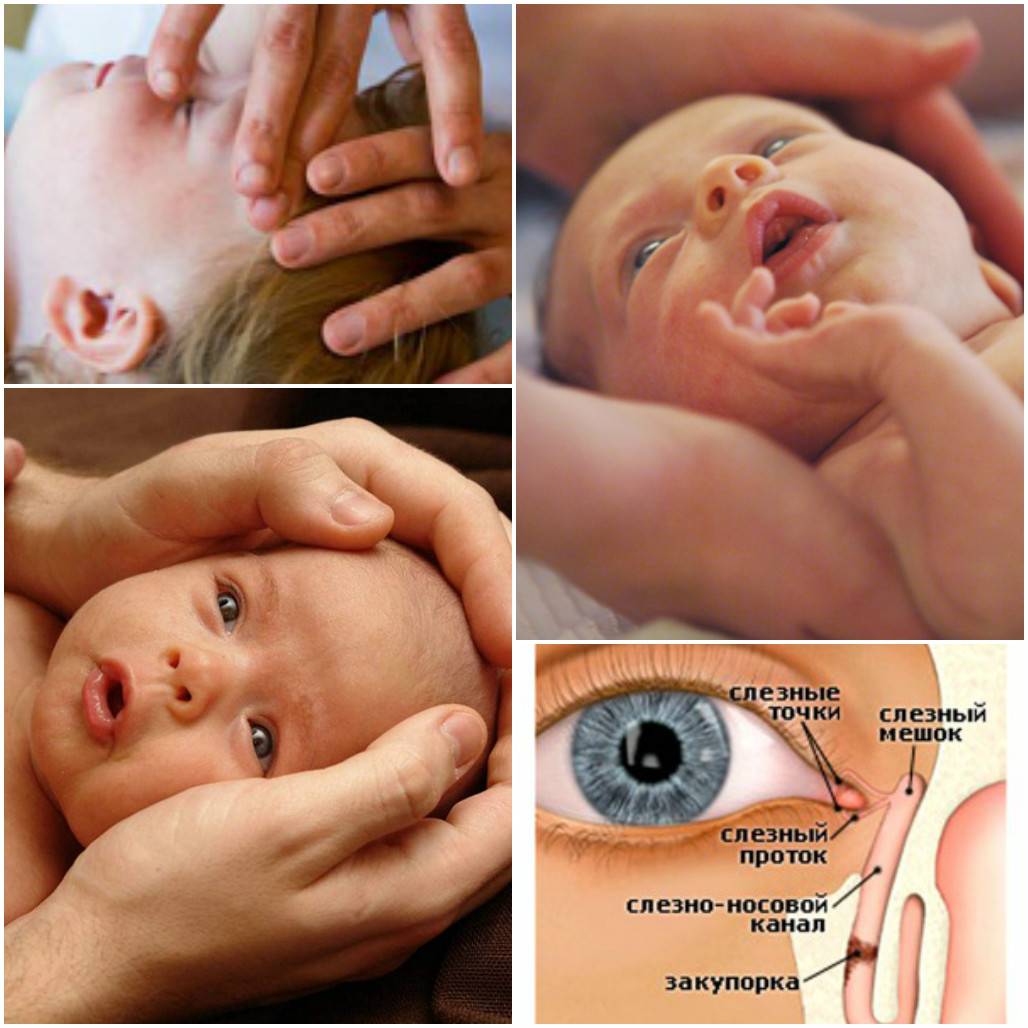
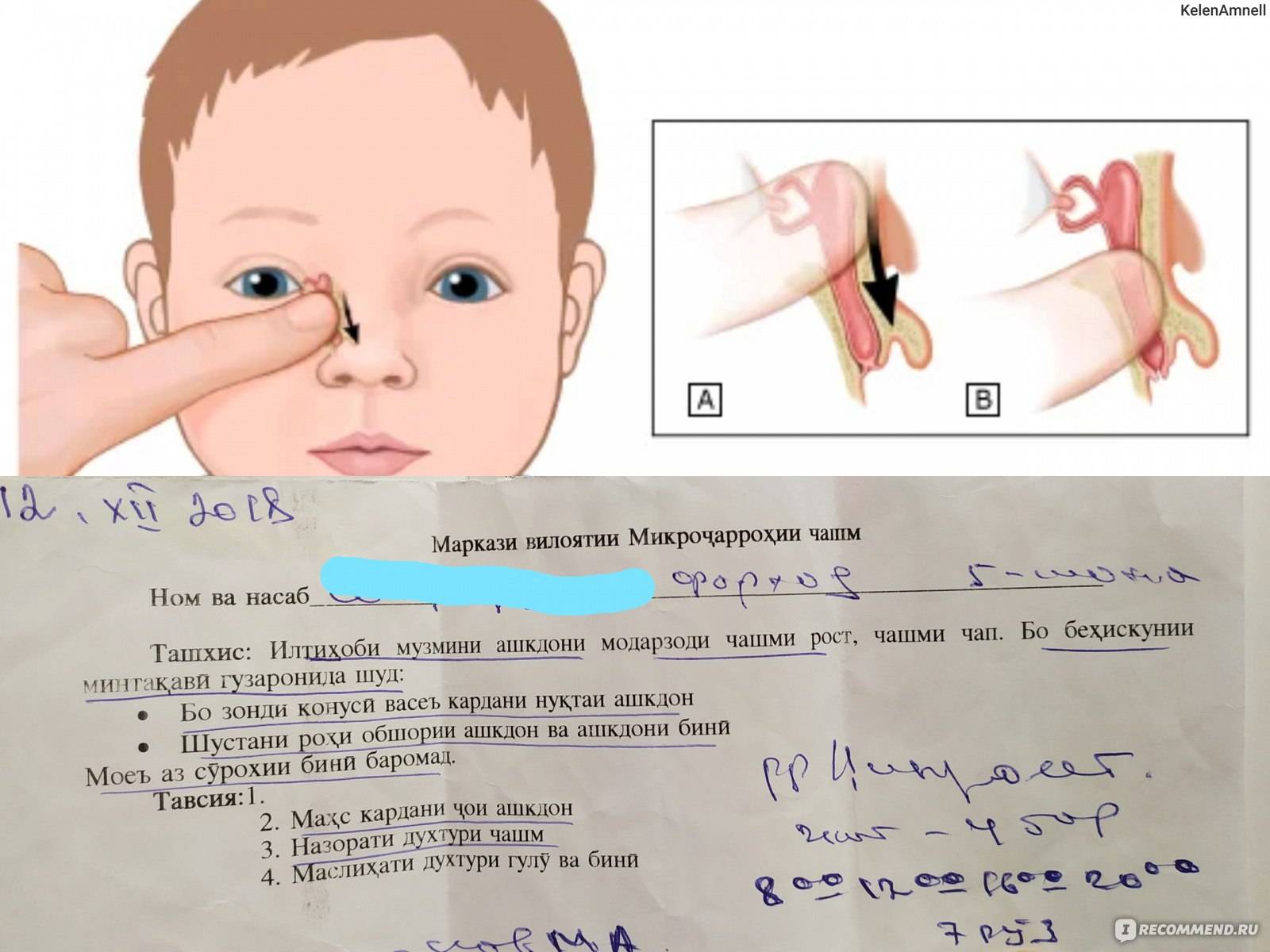
- Расположив указательный или большой палец рядом с внутренним уголком глаза, где находится слезный мешок, совершают легкие нажатия. Постепенно перемещают палец непосредственно к уголку.
Если отделяемое выходит слабо – можно поменять направление движения в сторону носа, чтобы создать давление в носослезных канальцах.
Перед началом и после завершения массажа можно помассировать область слезного мешка без перемещения внутрь или наружу – это способствует размягчению застоявшегося гноя.
После выполнения массажа для профилактики следует закапать в глаза ребенка дезинфицирующие препараты Левомицетин или Витабакт. Перед этим необходимо внимательно ознакомиться с инструкцией по применению, чтобы правильно рассчитать дозировку лекарства.
Медикаментозный метод
Медикаментозная терапия при дакриоцистите оправдана в случаях, когда патология сопровождается развитием гнойно-воспалительных процессов по причине распространения инфекции.
При таком заболевании в слезных канальцах развиваются стрептококки, стафилококки и синегнойная палочка. Такие бактерии проявляют чувствительность к препаратам Вигамокс, Тобрекс, Левомицетин.
Часто детям при инфекционных заболеваниях глаз назначают Альбуцид, но этот антибиотик, как и другие лекарства на основе ципрофлоксацина, новорожденным противопоказан.
Он может кристаллизоваться на поверхности слизистой, а так как отхождение экссудата из слезных канальцев и без того затруднено, применение таких капель может дополнительно закупорить протоки.
В зависимости от степени тяжести болезни назначаются разные препараты и иногда они используются в комплексе. Интервал между закапываниями разных средств — минимум 15 минут.
Диагностика
Чтобы точно диагностировать дакриоцистит, врачи прибегают к нескольким способам:
- Дакриосцинтиграфия;
- Проба Веста;
- Зондирование;
- Тест с применением флюоресцентного красителя;
- Тест для выявления микроорганизмов и их чувствительности к антибиотикам.
- Самым современным способом диагностирования считается дакриосцинтиграфия. Во время этой процедуры врач закапывает в глаз новорожденного контрастное вещество, после чего проводят магнитно-резонансную томографию, рентгенологическое исследование или компьютерную томографию, которые покажут, имеется ли у новорожденного закупорка слезных каналов;
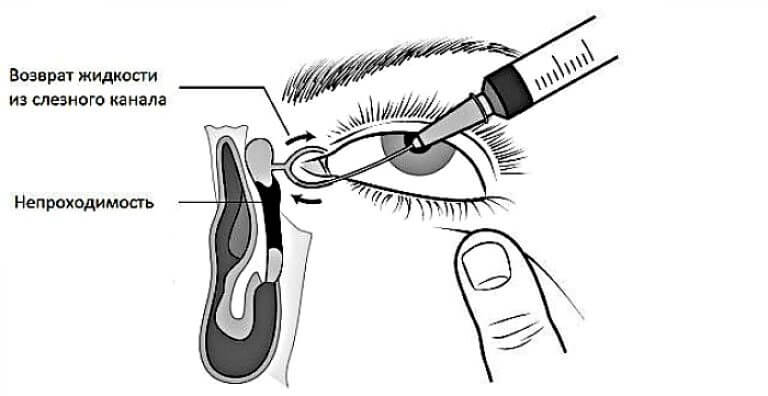
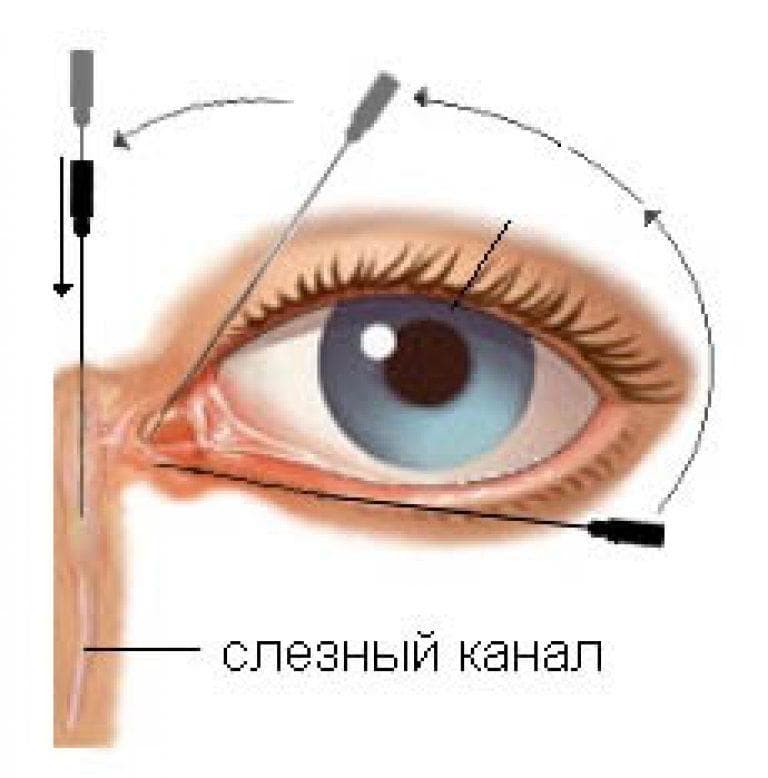
- Проба Веста достаточно проста и потребуется всего 10 минут на установление наличия непроходимости. Врач закапывает в глаза новорожденному раствор колларгола или флюоресцеина, а в нос ребенку вставляет тампон из ваты. После этой процедуры в течение 10 минут необходимо подождать и пронаблюдать, когда произойдет окрашивание тампона. Если после 10 минут тампон не окрасился – родителям можно быть спокойными, воспаления и закупорки нет;
- Зондирование – наиболее неприятная для новорожденного процедура, поскольку она выполняется с помощью металлического провода, который проводят через весь слезный канал ребенка с целью определить, где именно произошла его закупорка. Однако у этого метода есть и преимущество – возможность провести лечение во время диагностирования. Зондирование проводят только под местной анестезией;
- Нередко прибегают и к тесту с применением флюоресцентного красителя. Во время него в глаза новорожденному закапывают по капле специального раствора, а через 15 минут врач, используя специальный синий свет, осматривает конъюнктиву новорожденного. Если краска по-прежнему видна, значит, есть проблемы с дренажной системой глаза;
- Тест с целью выявить микроорганизмы, вызывающие дакриоцистит, и их чувствительность к антибиотикам, проводят с помощью посева из слезного канала. Для этого используют выделения и гной. Благодаря этому тесту врач может назначить максимально эффективное лечение, которое быстро уберет воспалительный процесс.
Бужирование протока: что ждет пациента
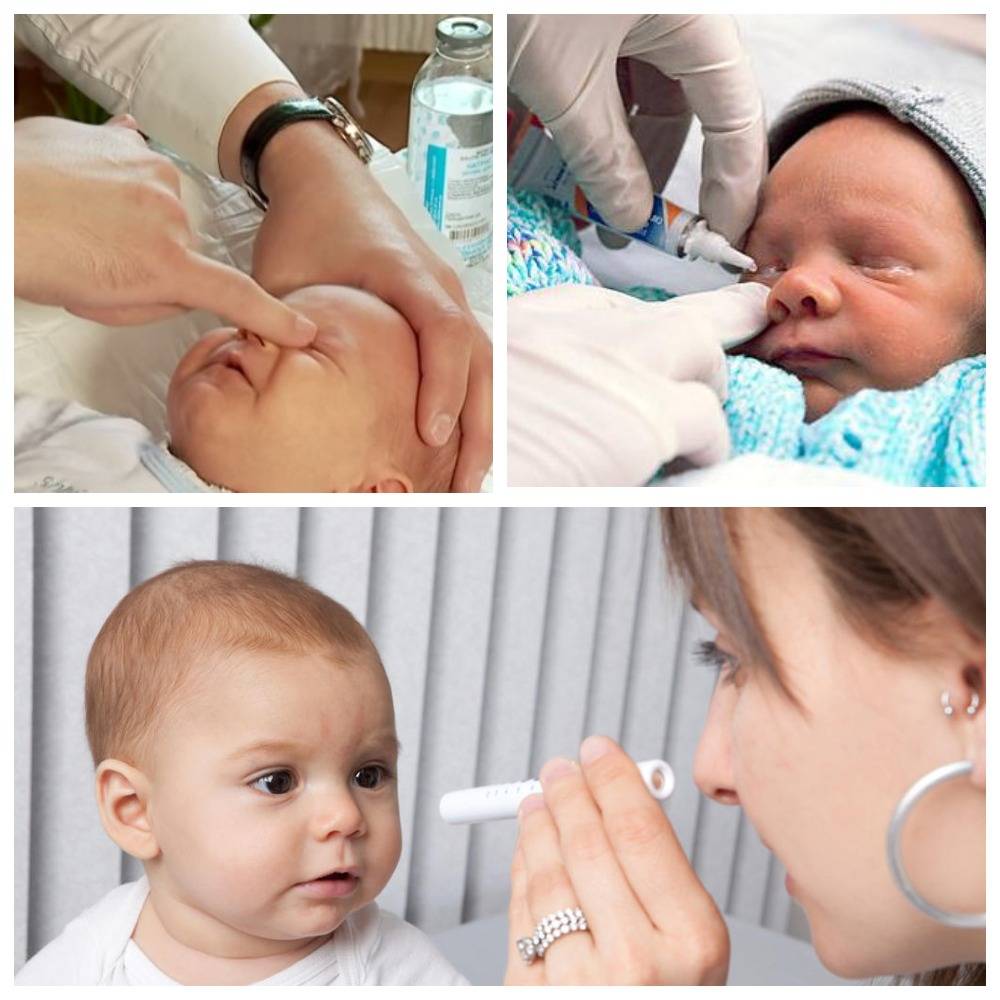
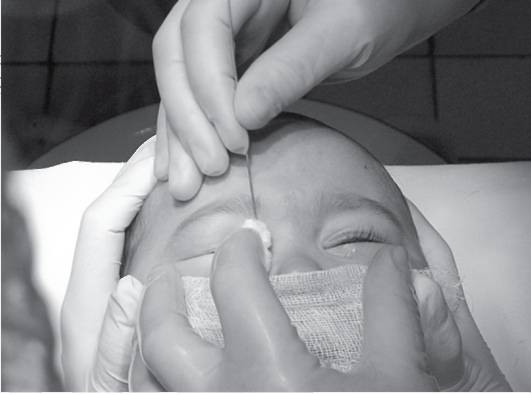
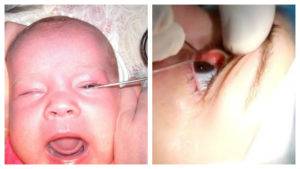
Родители часто заранее интересуются, как делают зондирование слезного канала, чтобы убедиться в необходимости и безопасности процедуры для ребенка. Операция производится с помощью местного обезболивающего и длится 3-5, но не дольше 10 минут. За это время врач успевает:
- Обезболить глазки местным обезболивающим препаратом, чтобы ребенку было не больно;
- Ввести специальный зонд в отверстие слезного протока и почистить его от эмбриональных остатков;
- Промыть канал дезинфицирующим раствором для предотвращения попадания инфекции;
- Проверить, прочищен ли проток. Для этого он закапывает глаза красящего раствора и регистрирует попадание этого раствора в нос через открытый механическим способом проток.
Результат и возможные осложнения
Далее врач проверяет, насколько успешно прошла операция. Используется специальный цветной раствор (колларгол), который закапывается в глаза малышу, при этом проход носовой полости закрывается ваткой на несколько минут. По истечении 3–5 минут вата убирается, если на ней остались цветные следы от раствора, то зондирование слезного канала у новорожденных проведено правильно. Проявившийся результат через 6–20 минут считается замедленным, а позже 20 минут – отрицательным. В таком случае необходимо провести повторную процедуру через некоторое время.
Результат после проведения заметен сразу, возможно небольшое воспаление канальцев в течение 1–2 дней. Плюс зондирования – возможность забыть о проблеме навсегда. Если же слезотечение и воспаление не прошли даже после хирургического вмешательства, возможно, причина в особенностях строения.
Не стоит забывать про возможные осложнения, появляющиеся в некоторых случаях.
Зачастую последствием операции при неправильной технике выполнения становится маленький рубец на слезном канале, который никакой опасности не несет.
Где можно сделать зондирование
Где делают зондирование слезного канала? Такую процедуру проводят в условиях стационара. В Москве зондирование делают в Офтальмологическом отделении Морозовской больницы (улица Мытная, дом 24). Здесь лечат самых маленьких пациентов грудного возраста. Для жителей Москвы процедура проводится бесплатно. Однако очередь на зондирование довольно большая. Предварительная запись проводится примерно за месяц.

Платно эту процедуру можно сделать в различных медицинских центрах. Цена зондирования зависит от медучреждения. В среднем стоимость процедуры составляет от 1000 до 3000 рублей (за один глаз).
Профилактическая терапия после зондирования
После того, как сделали зондирование, за новорожденным начинает ухаживать мама. Ей необходимо в течение 1-2 недель следовать рекомендациям врача, чтобы исключить возможные последствия. Обычно после бужирования рекомендуют:
- Антибактериальные капли для глаз в целях профилактики бактериальной инфекции на раздраженных после механических манипуляций глазах. Препарат и дозировку указывает врач.
- Очищение глаз противовоспалительными растворами. Обычно для промывания слезного канала у новорожденных рекомендуют использовать фурацилин.
- Массаж, помогающий продвижению жидкости по слезным каналам (делают сразу после промывания). Массажные движения точно такие же, как показывает Комаровский.

Диагностика Дакриоцистита у детей:
Для диагностики необходима типичная клиническая картина, характерные для дакриоцистита жалобы, наружный осмотр, пальпация области слезного мешка. Врачи при осмотре обнаруживают симптомы, отписанные выше.
Необходимо провести исследование проходимости слезных путей. Для этого ставят цветовую пробу Веста, известную больше как канальцевая проба. Процедура состоит в том, что тампон вводится в носовой ход, в глаз закапывается раствор колларгола. Если слезные пути проходимы, на протяжении двух минут на тампоне видно красящее вещество. Если тампон окрашивается за 5-10 минут, проходимость слезных путей нарушена. Если за 10 минут на тампоне не видны следы красящего вещества, проба Веста отрицательная, что говорит о том, что проходимости в слезных путях нет.
Чтобы уточнить протяженность и уровень поражения, проводят диагностическое зондирование слезных каналов. Подтвердить непроходимость слезных путей при дакриоцистите у детей можно при помощи пассивной слезно-носовой пробы. Процедура состоит в том, что жидкость не проходит в нос при промывании слезно-носового канала – она вытекает струей через слезные точки.
При диагностике дакриоцистита применяют в том числе биомикроскопию глаза и флюоресцеиновую инстилляционную пробу. Чтобы иметь представление о структуре слезоотводящих путей, делают контрастную рентгенографию слезоотводящих путей с растворомром йодолипола. Тем же путем выясняют локализацию зоны стриктуры или облитерации.
Чтобы уточнить микробных возбудителей болезни, следует провести исследование из слезных точек – применяют бактериологический посев. Если диагностика усложнена, ребенка может осмотреть отоларинголог и провести риноскопию. Также к диагностике могут привлечь травматолога, челюстно-лицевого хирурга, нейрохирурга, невролога. Дакриоцистит отличают при диагностике от конъюнктивита, рожи и каналикулита.
Уход за малышом после вмешательства
Правильный реабилитационный период и соблюдение рекомендаций врача способны предотвратить развитие осложнений после зондирования. Первую неделю детям следует капать в глаза антибактериальные капли, назначенные специалистом.
Избежать спаек, которые появляются из-за неправильного ухода, поможет массаж. Его можно проводить самостоятельно дома. Перед массажем глазки новорожденного лучше протирать отваром ромашки или фурацилином. Перед сеансом обязательно нужно коротко остричь ногти и вымыть руки с мылом. Техника выполнения массажа проста: указательный палец ставят на угол глаза рядом с переносицей и слегка надавливают. Необходимо слабо надавливать подушечкой и аккуратно двигаться в сторону носа. При возвращении пальца на середину глаза силу нажатия следует уменьшить. Повторять 5–10 раз.
В течение 5–7 дней лучше поменьше контактировать с окружающими людьми, чтобы избежать инфекции. Купать и умывать ребенка разрешается обычным способом, протирая чистой водой глаза.
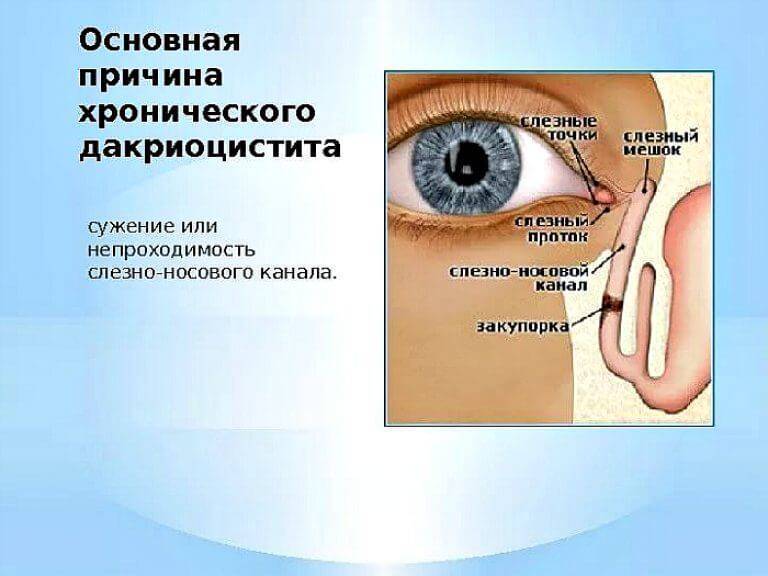
Причины непроходимости слезных каналов и показания к операции
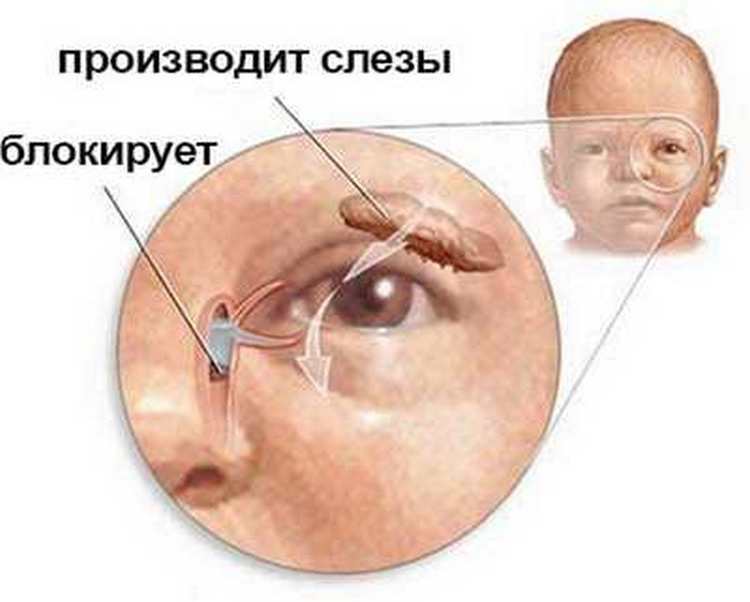
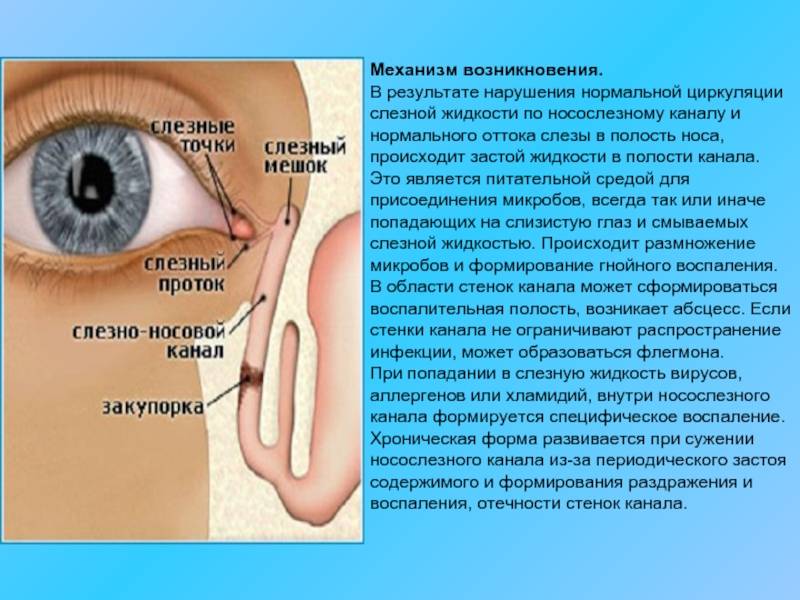
Непроходимость слезных каналов встречается примерно у 5% новорожденных детей. Чем она вызвана? У каждого ребенка во время пребывания в утробе матери глазки, дыхательные пути и нос предохраняются при помощи желатиновой пленки. При рождении она обычно лопается. Если этого не происходит, то в слезно-носовом канале образуется пробка.
Такая желатиновая пробка препятствует нормальному слезоотделению. Жидкость не попадает в носовой канал и скапливается в слезном мешочке. В результате он может деформироваться и воспалиться. Размножение бактерий ведет к образованию гнойных выделений, возле глаз образуется припухлость. Эти явления приводят к развитию дакриоцистита.
Дакриоцистит также может быть вызван врожденным или приобретенным искривлением носовой перегородки. Это становится причиной закупорки канала слизью и отмершими клетками эпителия. Отсутствие правильного лечения может нанести серьезный вред здоровью ребенка. Дакриоцистит сопровождается следующими симптомами:
- у малыша постоянно течет слеза из глазика;
- припухлость под глазом;
- гнойные выделения, которые приводят к склеиванию ресниц после сна;
- отечные веки.
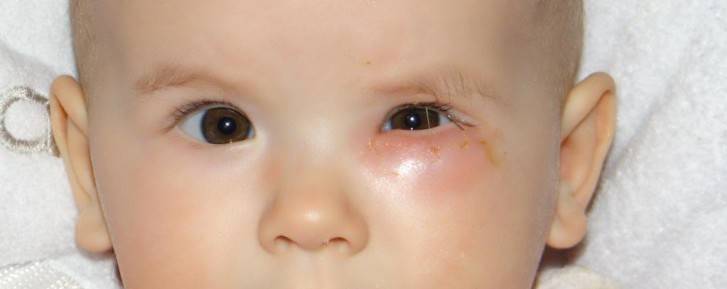
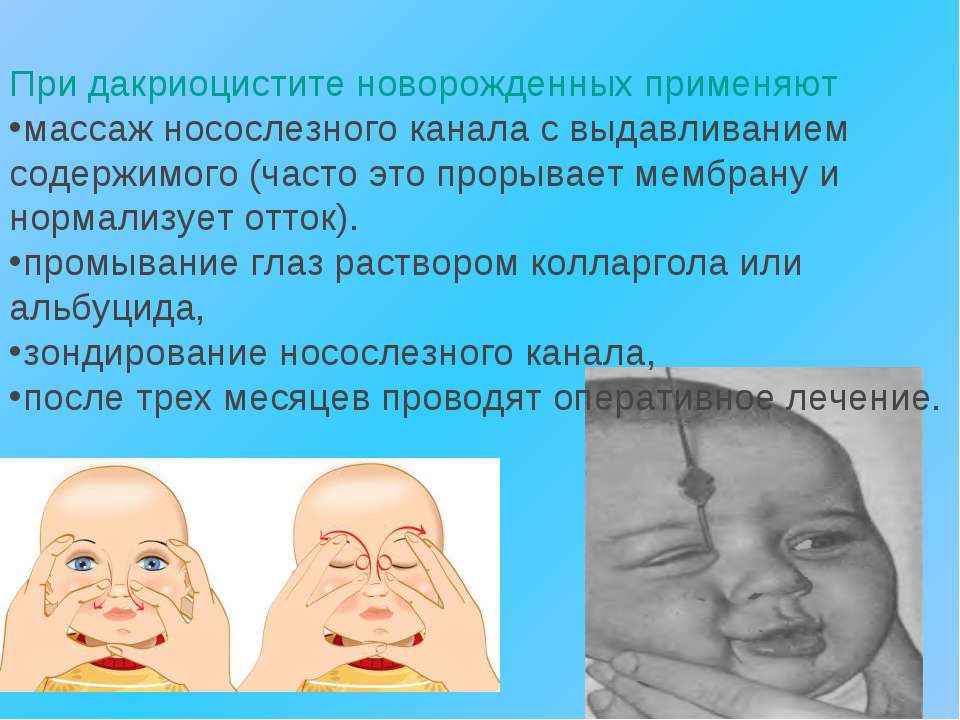
После диагностирования дакриоцистита специалист может назначить малышу массаж слезного канала и применение противовоспалительных глазных капель. Родители могут делать его дома самостоятельно. При отсутствии положительной динамики после проведения курса массажа необходимой и эффективной процедурой является зондирование слезного канала.
Что провоцирует заболевание
Причиной непроходимости канала выступают:
- наследственная патология, передаваемая на генном уровне;
- получение травмы;
- гайморит, блефарит, туберкулез;
- непроходимость, вызываемая сифилисом;
- искривление носовой перегородки;
- атеросклероз.
Причины закупорки слезного канала могут иметь врожденные или приобретенные истоки.
Если не предпринимать лечебных мер, то гнойное выделение может заразить другой глаз, инфицировать ухо, перетечь в головной мозг. Откладывание операции по надуманным причинам способно вызвать осложнение: потерю или ослабление зрения. Если непроходимость канала для слез вызвана врожденными причинами, помочь малышу можно только после достижения шестилетнего возраста.
Действия после проведения зондирования
Для того чтобы закрепить эффективность процедуры, пациенту в обязательном порядке назначают:
- недельный массаж слезных канальцев, который проводится аккуратно пучками пальцев (руки должны быть в стерильных перчатках или тщательно обеззаражены, чтобы не занести инфекцию);
- медикаментозное лечение антибактериального действия.
Медикаментозное лечение назначается в соответствии с возрастом пациента. Если у пациента наблюдается искривление носовой перегородки либо аномальное изменение слезного канала, процедура полностью бессмысленная.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Эффективность процедуры, возможные осложнения и последствия
Лучший возраст ребенка для проведения бужирования – 2-3 месяца, но не более 6-12. Груднички имеют низкий риск повторной закупорки канала (1-10%). Если ребенку более 2-3 лет, то вероятность того, что остатки перепонки снова зарастут, очень высока. В половине случаев придется повторять зондирование. При проколе и промывании слезного канала у взрослых эффективность процедуры еще ниже.
Возможны следующие последствия:
- Слезотечение. Раздраженные глазки отвечают повышенной выработкой слезы. Она раздражает глаза, но со временем это проходит само собой.
- Повреждение канала. Очень редко, но случается, что врач неаккуратно ввел зонд и повредил проток. В результате слеза так и не станет проходить естественным путем.
- Инфекция слизистой оболочки. Если родители пропускают время закапывания антибиотиков в глаз, бактерии быстро начинают размножаться на раздраженных поверхностях. Развивается конъюнктивит.
- Спаечный процесс развивается, если родители пренебрегают промыванием глазок и их массажем.

При дакриоцистите новорожденных бужирование слезного протока – необходимая для здоровья глаз процедура. Она очень эффективна в грудном возрасте, пока закупоривающая пленка тонкая и нежная. При правильном уходе за глазками малыша после процедуры риск осложнений сводится к нулю. Зато в будущем ребенок не будет испытывать дискомфорт от постоянного вытекания слезы и нагноения. Отсутствие застойных явлений также послужит хорошей профилактикой глазных инфекций.
Причины непроходимости слезного канала
Вызывать дакриоцистит могут следующие причины:
- Сохранение слизистой пленки слезного канала, которая перекрывает всю дренажную систему. В этом случае речь идет о врожденной непроходимости. Как правило, эта пленка разрывается сразу после родов или рассасывается в первые недели жизни новорожденного, но в некоторых случаях она приводит к дакриоциститу;
- Бактерии, которые попадают в жидкость, которая скапливается в слезном канале. В результате к непроходимости присоединяется инфекция и происходит воспаление с развитием дакриоцистита;
- Неправильное развитие носовой косточки новорожденного, когда она давит на слезный канал или даже перекрывает проток для слез;
- Возникшие в слезном канале кисты или камни, а также появление опухоли в области носа.
При этом в некоторых случаях причина лишь одна, а в некоторых – сразу несколько. Например, сначала возникает непроходимость слезного канала или опухоль, а затем – присоединение инфекции.
Важно помнить, что лечение во многом зависит от причины, которая спровоцировала дакриоцистит. Схему лечения врач назначает, исходя из совокупности вызвавших недуг факторов
Проведение процедуры
Перед тем как проводить бужирование у взрослых и детей, необходимо точно удостовериться в том, что причина застоя слёзной жидкости кроется в непроходимости канала. Кроме этого, перед операцией пациента должен тщательно обследовать отоларинголог. Дело в том, что при дакриоцистите могут наблюдаться симптомы, аналогичные тем, что и при врожденных аномалиях строения лицевого скелета, а еще при неверном расположении носовой перегородки.
Чтобы назначить бужирование, пациента должен осмотреть не один специалист. Это позволит удостовериться в том, что причиной отсутствия слез является дакриоцистит. За 2-3 дня до манипуляции можно постараться разбить желатиновую пленку собственными усилиями. Для этого можно воспользоваться массажем. Делать его в области внутреннего уголка органа зрения. Это то место, где сосредоточены слезный канал. За счет мягких и плавных линий удается стимулировать отток гной. Когда кроха начинает плакать, то это повышает шансы на успешный прорыв перепонки.
Перед бужированием малыш и взрослый должны сдать все анализы, особенно те, которые определяют свёртываемость крови. Манипуляцию выполняют под местным наркозом. Для ее проведения необходим специальный набор инструментов и стерильные перчатки. Для начала малыша необходимо запеленать, закрепить головку так, чтобы во время манипуляции он не дернулся. Далее раскрывают глаз и капают обезболивающий препарат.
Используя тонкий стержень, пробивается желатиновая пленка
Далее инструмент осторожно вводят внутрь канала на глубину закупорки. Далее врач должен обработать глаз антисептиком
Всего бужирование длится не дольше 5 минут.
Показания к зондированию
Сразу после рождения начинает функционировать железа, выделяющая слезу для смачивания и обеззараживания глазных яблок. Отработавшая жидкость в норме должна попадать через слезный канал в слёзный мешок. В утробе матери этот канал закрыт эмбриональной перепонкой, защищающей полости от попадания в них околоплодных вод. Но после рождения она лопается от внутреннего давления, появляющегося при первом вдохе. Однако у 5% малышей одна из перепонок остается целой. В результате слеза начинает стоять, не доходя до носового канала. Это опасно тем, что образуются хорошие условия для развития бактериальной инфекции. Начинается дакриоцистит:
- Внутренний уголок глаза отекает;
- Кожа у слезного мешка краснеет;
- В уголках глаз стоит слеза, иногда стекая по щекам;
- Выделяется гной, особенно при надавливании на внутренний уголок глаза.
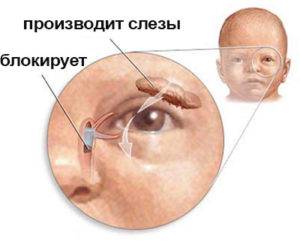
Непроходимость слезного канала у детей диагностируют путем закапывания красящей жидкости в глаза. Если спустя некоторое время ватные тампоны, вставленный в нос, не окрашиваются, ставится диагноз – дакриоцистит. Без такой диагностики болезнь легко спутать с конъюнктивитом.
Если ребёнку нет 6 месяцев, врач порекомендует делать промывания глаз противовоспалительными отварами и массировать глаз, повышая давление в слезном канале для самостоятельного разрыва эмбриональной пленки. Евгений Олегович хорошо объясняет, как правильно делать такой массаж.
Чаще всего промывания и массаж в течение нескольких дней или недель помогают пробить канал у ребенка, и дакриоцистит проходит. Но если прорыва эмбриональной пленки в течение двух недель не произошло, врач может настаивать на зондировании слезного канала.