Диагностика Легочной гипертензии новорожденных:
Легочную гипертензию новорожденных подозревают у малышей, которые родились вовремя или позже назначенного срока, и у которых есть артериальная гипоксемия и/или цианоз. Также в диагностике помогает соответствующий анамнез. У ребенка отсутствует увеличение сатурации кислорода при дыхании 100 % кислородом, что является важным диагностическим признаком.
Методами подтверждения диагноза являются эхокардиография с допплерографией. Они подтверждают повышенное давление в легочной артерии. Также они необходимы для исключения врожденного порока сердца, который можно перепутать с рассматриваемым заболеванием. Рентген показывает, что легочные поля в норме или есть изменения, которые адекватны причине болезни:
- врожденная диафрагмальная грыжа
- неонатальная пневмония
- синдром аспирации мекония
Диагностика Асфиксии новорожденных:
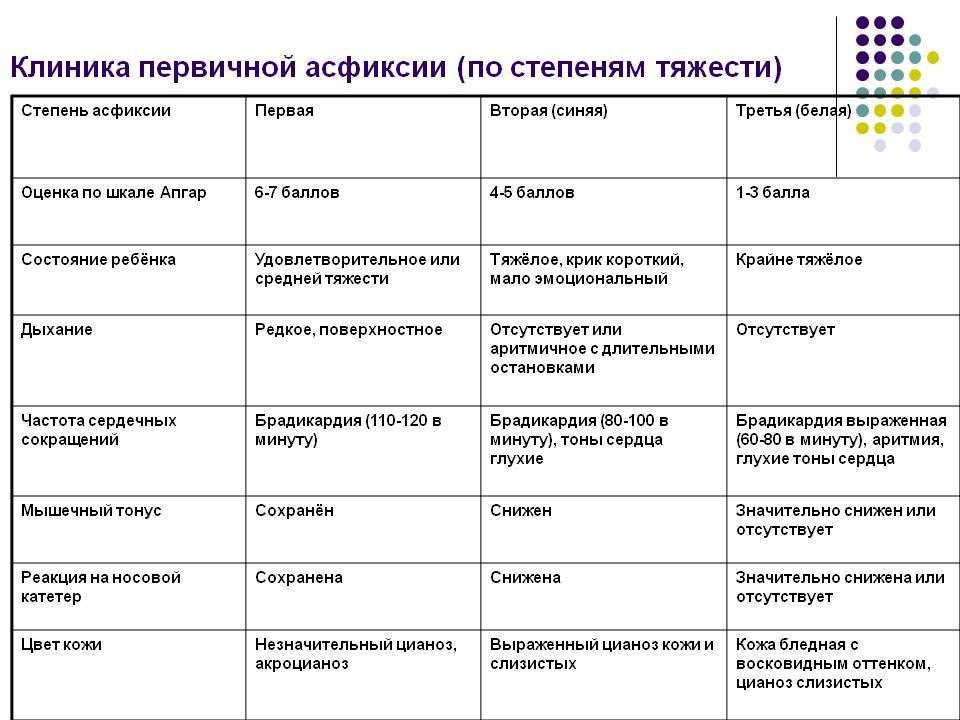
Асфиксию определить не тяжело. Ее распознают по нарушениям дыхания в первые же минуты после рождения, по частоте сердечных сокращений, рефлексам, мышечному тонусу, оттенку кожных покровов младенца. О тяжести болезни говорят и показатели кислотно-основного состояния. В норме рН крови из вены пуповины находится в пределах 7,22—7,36 BE, дефицит оснований от — 9 до — 12 ммоль/л. Данные показатели при асфиксии легкой и средней достигают 7,19—7,11 и от — 13 до — 18 ммоль/л. При тяжелой асфиксии новорожденного рН менее 7,1 BE от — 19 ммоль/л и более.
Гипоксическое от травматического поражения нервной системы можно отличить при помощи неврологического обследования недавно рожденного ребенка и УЗИ головного мозга. Если поражение в основном гипоксическое, то очаговая неврологическая симптоматика не проявляется, есть развитие синдрома повышенной нервно-рефлекторной возбудимости. При тяжелой форме наблюдается синдром угнетения центральной нервной системы.
При травматической природе поражения с обширными нутрижелудочковыми и пр. кровоизлияниями после рождения выявляется гипоксемический сосудистый шок со спазмом периферических сосудов. Диагноз ставят, исходя из таких проявлений как гипервозбудимость, бледность кожных покровов, судорожный синдром через 2-4 часа после родов, очаговая неврологическая симптоматика и пр.
Дифференциальный диагноз следует проводить с острыми кровопотерями, состояниями, вызывающими кардиореспи-раторную депрессию, синдромом дыхательных расстройств и внутричерепными кровоизлияниями.
ЗАДЕРЖКА РОСТА ПЛОДА, ГИПОТРОФИЯ НОВОРОЖДЕННОГО
Под задержкой роста плода (ЗРП) понимают несоответствие размеров плода предполагаемому сроку беременности.
ЗРП наряду с хронической гипоксией, является одним из основных клинических признаков хронической плацентарной недостаточности любого генеза (см. раздел “Плацентарная недостаточность”, в главе 23). Помимо этого, патология плода (врожденные аномалии развития), влияя на формирование плаценты и на компенсаторно-приспособительные механизмы в системе мать-плацента-плод, может служить причиной хронической плацентарной недостаточности, и в следствие этого, – ЗРП.
Выделяют две основные формы ЗРП, которые по данным УЗИ характеризуются различными соотношениями показателей фетометрии: симметричная и асимметричная.
Симметричная форма ЗРП, как правило, развивается в ранние сроки беременности (первая половина) и может быть обусловлена врожденной патологией, в том числе наследственными заболеваниями и хромосомными аберрациями (трисомии по 18-й, 21-й, 13-й паре хромосом, моносомии), инфекционными заболеваниями (краснуха, токсоплазмоз, герпес, сифилис, цитомегаловирусная инфекция). Причинами симметричной формы ЗРП могут быть курение, алкоголизм, наркомания, а также недостаточное и неполноценное питание матери.
Асимметричная форма ЗРП развивается в более поздние сроки (III триместр) и, как правило, обусловлена либо экстрагенитальной патологией у матери (гипертоническая болезнь, бронхиальная астма, аутоиммунные заболевания), либо хронической плацентарной недостаточностью на фоне осложнений беременности (гестоз, многоплодная беременность, длительная угроза прерывания и т.д.).
Причины
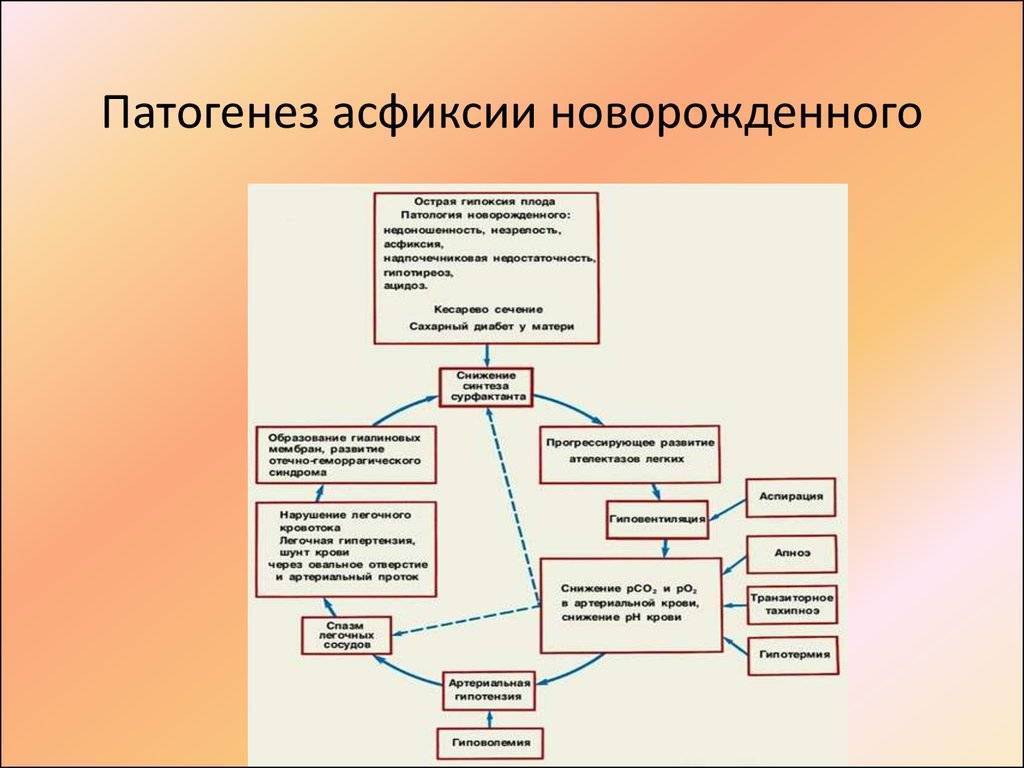
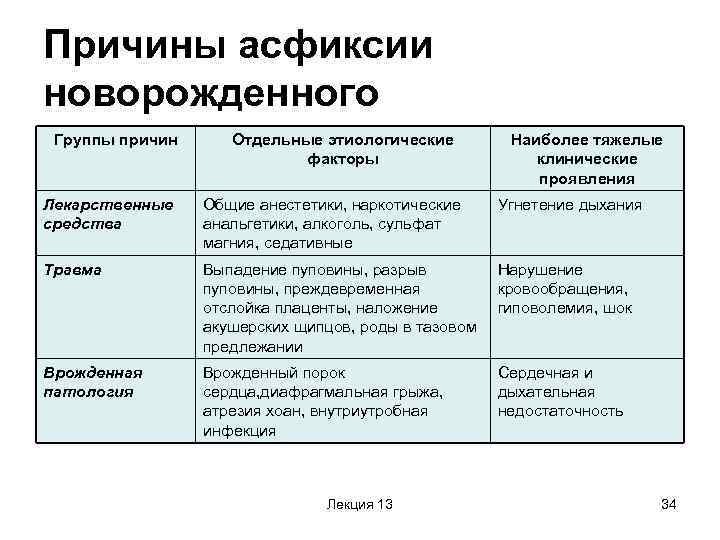
Асфиксия новорожденных является следствием острой или хронической внутриутробной кислородной недостаточности плода. Различают 5 ведущих моментов в развитии асфиксии:
- внезапное прекращение кровотока в пуповине (истинный узел пуповины, перетяжка ее, тугое и, как правило, неоднократное обвитие пуповиной шеи плода);
- расстройства газообмена в плаценте (преждевременная отслойка плаценты, предлежание плаценты и прочее);
- расстройства кровообращения в плаценте (повышение артериального давления у матери, дисфункция родовой деятельности);
- недостаточное поступление кислорода в кровь женщины (анемия, сердечно-сосудистая патология, заболевания бронхолегочной системы, сахарный диабет, болезни щитовидной железы и прочее);
- несостоятельность дыхательных движений новорожденного (влияние лекарственного лечения матери, внутриутробное поражения мозга различными инфекциями, аномалии развития легких и другое).
Также причиной асфиксии ребенка могут быть:
- внутричерепная травма новорожденного,
- резус-конфликтная беременность,
- обтурация полная или частичная дыхательных путей слизью, меконием, околоплодными водами.
Вторичная асфиксия новорожденных обусловлена:
- расстройством кровообращения в головном мозге,
- аспирацией дыхательных путей (например, рвотными массами),
- врожденными пороками развития легких, сердца, головного мозга,
- пневмопатиями,
- незрелостью легких (у недоношенных).
2.Причины
Вернемся к определению, данному в начале статьи. Кислород ко всем структурам, тканям и клеткам организма доставляется в химически связанном виде, как соединение с железосодержащим гемоглобином, – высокомолекулярным белком красных кровяных телец (эритроцитов).
Непосредственной причиной острой гипоксии как системного кислородного голодания является либо дефицит крови как таковой, либо провал кровяного давления и замедление гемодинамики, либо нехватка связанного кислорода в крови – гипоксемия. В любом случае, сокращение или прекращение оксигенации тканей, т.е. тканевого дыхания (что может случиться даже при сохранности дыхания внешнего, если понимать под ним моторику дыхательной мускулатуры и газообменную функцию легких) так или иначе связана с кислородом крови.
Различают первичную и вторичную ОДН.
Первичная развивается вследствие сбоев, блокировки или затруднений внешнего дыхания. Наиболее частой непосредственной причиной выступает механическая обструкция или обтурация воздухоносных путей различного калибра (гортань, трахея, бронхи, мелкие конечные бронхиолы) вследствие спазма, скопления слизи или гноя, попадания инородного тела, заполнения водой, сдавления извне, стремительного отека (воспалительного, аллергического, токсического, аутоиммунного). К острой дыхательной недостаточности может привести повреждение легких при тяжелой торакальной травме, а также функциональная несостоятельность легочных газообменных тканей и структур.
Внешнее дыхание может угнетаться, кроме того, при болевых и электрошоках, тяжелых ЧМТ, нейромышечных расстройствах, при передозировках наркотиков, миорелаксантов, аналептиков (стимуляторов мозгового дыхательного центра и сосудистого тонуса).
Вторичная острая дыхательная недостаточность развивается по причинам, которые не затрагивают органы внешнего дыхания. К таким причинам относятся кроведефицитные состояния, гемодинамические нарушения и гипоксемия внелегочной этиологии (гиповолемический шок, инфаркт, тромбоэмболия в бассейне легочной артерии, различные виды анемии, сосудистый коллапс, высокогорная болезнь, гиперкапния и пр.).
Из-за чего развивается асфиксия новорождённых
Чаще всего асфиксия встречается при рождении детей с внутриутробными нарушениями.
К развитию асфиксии приводят:
антенатальные факторы (внутриутробные):
- сахарный диабет у мамы;
- хронические заболевания матери;
- инфекционные болезни;
- гипертония при беременности;
- гестозы;
- анемия;
- возраст мамы до 16 или после 35 лет;
- вредные привычки;
- неправильное питание;
- многоводие или маловодие;
- многоплодная беременность;
- резус-конфликтная беременность;
- недонашивание или перенашивание;
- кровотечения при беременности;
- пороки и нарушения развития плода;
- приём некоторых лекарственных препаратов в период вынашивания;
- несоответствие плода сроку беременности.
интранатальные факторы (во время родов):
- аномальные предлежания плода;
- экстренное кесарево сечение;
- хорионамнионит;
- преждевременные роды;
- затяжные роды (более 24 часов);
- безводный промежуток более 18 часов;
- длительность второго периода родов более 2 часов;
- шок;
- отслойка плаценты;
- предлежание плаценты;
- тетания (судорожные схватки) матки;
- выпадение петель пуповины;
- брадикардия плода;
- общая анестезия при родах.
Асфиксия бывает двух видов: острая и асфиксия, которая возникает в результате хронической длительной гипоксии плода (более 4 недель).
Острая асфиксия (белая)
Причины развития острой асфиксии:
- малое количество кислорода в крови матери в результате следующих патологий: дыхательная недостаточность, сердечно-сосудистые заболевания;
- недостаточность кровоснабжения материнской части плаценты при изменении артериального давления, сильных схватках;
- прекращение поступления крови через плаценту в результате сдавления или обвития пуповины; нарушение поступления кислорода и удаления углекислого газа через плаценту при отслойке или предлежании плаценты.
Механизм развития острой асфиксии
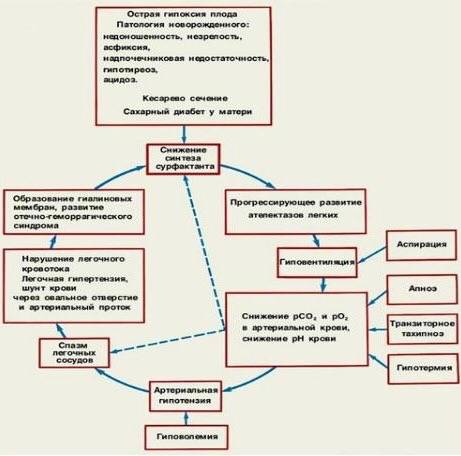
При остром развитии гипоксии может произойти срыв механизмов адаптации. Частота сердечных сокращений уменьшается, истощается система компенсации. Недостаток кислорода возрастает, при этом его поступление во внутренние органы (почки, кишечник, печень) снижается.
Происходит централизации кровоснабжения: защитные механизмы направлены на то, чтобы кислород поступал в жизненно важные органы (головной мозг, сердце). В крови повышается уровень молочной кислоты, снижается двигательная активность плода, частота сердечных сокращений, количество дыхательных движений.
В результате таких изменений (ацидоз) повышается проницаемость стенок сосудов, увеличивается вязкость крови, эритроциты начинают склеиваться, образуются тромбы в сосудах.
Жидкая часть крови выходит в межклеточное пространство, объём циркулирующей крови снижается. Развивается дисбаланс электролитов. Повышается уровень калия, магний и кальций снижается.
Все эти изменения приводят к патологии внутренних органов:
- нарушения ритма;
- нарушение функций миокарда;
- развитие лёгочной гипертензии;
- гипоксическая энцефалопатия.
Асфиксия, возникшая вследствие хронической внутриутробной гипоксии плода (синяя)
При кислородной недостаточности, которая возникает во внутриутробном периоде, активируются механизмы компенсации, направленные на восстановление нормального уровня кислорода.
Повышается количество эритроцитов в крови, увеличивается общий объём крови, частота сердечных сокращений. Плод начинает активно двигаться, происходит увеличение дыхательных движений.
Энцефалопатия возникает в результате полиорганной недостаточности.
Мозг новорожденного менее восприимчив к недостатку кислорода, чем мозг взрослого.
Повреждения мозга могут появиться и при избытке кислорода (также обладает токсичностью) во время реанимации.
При длительной гипоксии в результате внутриутробной патологии (внутриутробная гипоксия замедляет рост мелких сосудов головного мозга) один функционирующий капилляр кровоснабжает большой участок ткани головного мозга (увеличение объёма цилиндра Крога). Разрушается паренхима мозга и нервная ткань.
При нормальных родах с наступлением схваток резко снижается плацентарный кровоток.
Здоровый ребёнок не рождается в состоянии асфиксии.
Родовой стресс возникает при гипоксии на фоне снижения механизмов компенсации (ребёнок рождается в состоянии апноэ).
При лёгкой и средней степени асфиксии у детей во время родов сохраняется способность к саморегуляции (мозговой кровоток регулируется). А при тяжёлой степени асфиксии объём кровотока зависит от системного давления и кислотно-основного состояния.
Лечение асфиксии новорожденных
Лечение новорожденного, родившегося в состоянии асфиксии, начинается сразу же после рождения, то есть в родильном зале. Реанимацию и дальнейшую терапию проводят врач-неонатолог врач-реаниматолог.
Первая помощь в родильном зале:
Сразу после рождения новорожденного помещают на пеленальный столик под источник тепла, вытирают насухо пеленкой и отсасывают слизь изо рта и верхних дыхательных путей.
Если после удаления слизи ребенок не дышит, то 1-2 раза слегка хлопают его по пяткам. В случае отсутствия дыхания или его нерегулярности приступают к ИВЛ – искусственной вентиляции легких (на лицо малыша надевается маска, через которую поступает кислород).
Если ИВЛ продолжается 2 и более минуты, в желудок вводится зонд и удаляется желудочное содержимое.
Производят оценку сердечной деятельности. Если частота сердечных сокращений (ЧСС) 80 и менее в минуту, приступают к непрямому массажу сердца.
Введение лекарств начинают через 30 секунд при ЧСС 80 и менее на фоне проведения ИВЛ, либо сразу, при отсутствии сокращения сердца.
Медикаменты вводят в пупочную вену (раствор гидрокарбоната натрия, раствор адреналина, альбумин с рингер-лактататом и физиологическим раствором).
В случае рождения ребенка в состоянии клинической смерти его сразу же интубируют и проводят медикаментозную терапию, указанную выше. Реанимацию прекращают, если в течение 20 минут после начала всех мероприятий сердечная деятельность не восстанавливается.
После окончания реанимационных мероприятий новорожденного переводят в палату интенсивной терапии.
Детей с легкой степенью асфиксии помещают в кислородную палату, детей с умеренной и тяжелой асфиксией в кувез. Новорожденному обеспечивают покой, обогрев, назначаются антибиотики.
В палате интенсивной терапии продолжают лечение. Показаны витамины (витамины группы В, витамин Е, глутаминовая кислота, пантотенат калия, рутин, никотиновая кислота), викасол, дицинон и глюконат кальция (предупреждение кровоизлияний в мозг), АТФ, кокарбоксилаза, проводится инфузионная терапия.
Кормить новорожденного с легкой формой асфиксии начинают через 16 часов, детей с тяжелой асфиксией через 24 часа через зонд.
Продолжительность лечения зависит от состояния новорожденного и может составлять 10-15 дней и более.
Причины асфиксии новорожденных
Факторы, способствующие развитию асфиксии
Различают антенатальные и интранатальные факторы.

Антенатальные оказывают воздействие на развивающийся плод внутриутробно и являются следствием образа жизни беременной женщины. К антенатальным факторам можно отнести:
- заболевания матери (сахарный диабет, гипертония, болезни и пороки сердца и сосудов, почек, легких, анемия);
- проблемы предыдущих беременностей (выкидыши, мертворождения);
- осложнения в течении настоящей беременности (угроза выкидыша и кровотечение, многоводие, маловодие, недонашивание или перенашивание, многоплодная беременность);
- прием матерью некоторых лекарственных препаратов;
- социальные факторы (прием наркотических веществ, отсутствие медицинского наблюдения в период беременности, беременные в возрасте младше 16 и старше 35 лет).
Интранатальные факторы действуют на ребенка в процессе родов.
К интранатальным факторам относят различные осложнения, возникающие непосредственно в момент рождения (стремительные или затяжные роды, предлежание или преждевременная отслойка плаценты, аномалии родовой деятельности).
Все они приводят к гипоксии плода — снижению поступления кислорода к тканям и к кислородному голоданию, значительно повышающему риск рождения ребенка с асфиксией.
Причины асфиксии
Среди многочисленных причин выделяют пять основных механизмов, которые приводят к асфиксии.
- Недостаточное очищение от токсинов материнской части плаценты в результате низкого или высокого давления у матери, чрезмерно активных схваток или по другим причинам.
- Снижение концентрации кислорода в крови и органах матери, причиной которой могут быть тяжелые анемии, недостаточность дыхательной или сердечно-сосудистой системы.
- Различные патологии со стороны плаценты, в результате чего газообмен через нее нарушается. В их числе кальцинаты, предлежание или преждевременная отслойка плаценты, воспаление плаценты и кровоизлияния в нее.
- Прерывание или нарушение поступления крови к плоду через пуповину. Это встречается, когда пуповина туго обматывает шею малыша, при сдавлении пуповины во время прохождения ребенка через родовые пути, при выпадении пуповины.
- Недостаточные дыхательные усилия новорождённого при угнетающем воздействии лекарств на нервную систему (следствие лечения мамы различными лекарствами), в результате тяжелых пороков развития, при недоношенности, из-за незрелости органов дыхания, по причине нарушения поступления воздуха в дыхательные пути (закупорка или сдавление извне), как следствие родовых травм и тяжелых внутриутробных инфекций.
Особую группу риска по развитию асфиксии составляют недоношенные детки, у которых масса тела при рождении экстремально низкая, переношенные и дети, у которых есть задержка внутриутробного развития. У таких детей риск развития асфиксии самый высокий.
У большинства детей, которые рождаются с асфиксией, наблюдается сочетанное воздействие анте- и интранатальных факторов.
Сегодня среди причин, вызывающих хроническую внутриутробную гипоксию, не последнее место занимает наркомания, токсикомания и алкоголизм матери. Число курящих беременных женщин прогрессивно увеличивается.
Курение беременных вызывает:
- сужение маточных сосудов, которое продолжается еще полчаса после выкуренной сигареты;
- подавление дыхательной деятельности плода;
- повышение в крови плода концентрации углекислого газа и появление токсинов, которое повышает риск недоношенности и преждевременных родов;
- синдром гипервозбудимости после рождения;
- поражение легких и задержку физического и психического развития плода.
Первая помощь и особенности лечения
Независимо от того, чем вызвана асфиксия у ребенка, лечение проводят абсолютно всем детям с момента рождения. Если признаки нехватки кислорода отмечаются в период схваток или потуг, то незамедлительно проводят экстренное родоразрешение путем кесарева сечения. Дальнейшие реанимационные действия включают:
- очищение дыхательных путей от крови, слизи, воды и остальных компонентов, затрудняющих поступление кислорода;
- восстановление нормального дыхания путем введения медикаментов;
- поддержание нормального функционирования системы кровообращения;
- обогрев новорожденного;
- контроль внутричерепного давления.
Во время осуществления реанимационных мероприятий ведется постоянный контроль над частотой сердечных сокращений, частотой дыхания и другими жизненными показателями новорожденного.
ИНТЕРЕСНО: трясутся губа и подбородок у новорожденного
Если сердце сокращается реже 80 раз в минуту, и самостоятельные дыхание не налаживается, то малышу немедленно вводят медикаменты. Повышение жизненных показателей происходит постепенно. Сначала применяют адреналин. При обильной кровопотере необходим раствор натрия. Если после этого дыхание не нормализовалась, то делают повторную инъекцию адреналина.
Асфиксия новорождённых
Асфиксия новорождённых имеет определённые различия по сравнению с механической асфиксией и асфиксией вследствие заболеваний. В этом случае асфиксия является процессом завершающим гипоксическое состояние плода, а не наоборот, как в других ситуациях. Удушье у новорождённых детей характеризуется отсутствием газообмена в лёгких (дыхания).
Причин, по которым возникает асфиксия, множество. Со стороны женского организма: тяжёлые анемии у матери, нарушение плацентарного кровообращения, кровотечения во время беременности, гестозы, инфекции, тяжёлые хронические заболевания, например, сердца, эндокринные заболевания, курение, наркотики, алкоголь, недостаточное питание мамы.
Тяжёлые пороки развития у плода так же приводят к гипоксии (асфиксии) плода. Диагностика во время беременности проводится посредством КТГ и УЗИ-исследований. После рождения исследуют околоплодные воды (у детей с асфиксией они могут иметь зеленоватый оттенок), проводят мониторинг частоты сердечных сокращений, берут кровь из пуповины для оценки насыщенности кислородом.
Младенцы с тяжёлой внутриутробной гипоксией чаще всего мертворождённые. В родовом зале их появление на свет начинается с реанимационных мероприятий. Включают они в себя освобождение дыхательных путей от слизи, искусственную вентиляцию лёгких, восстановление сердечной деятельности.
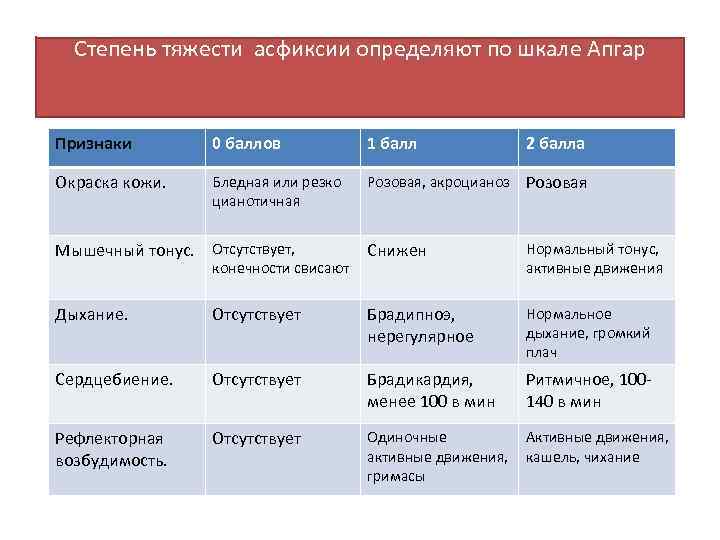
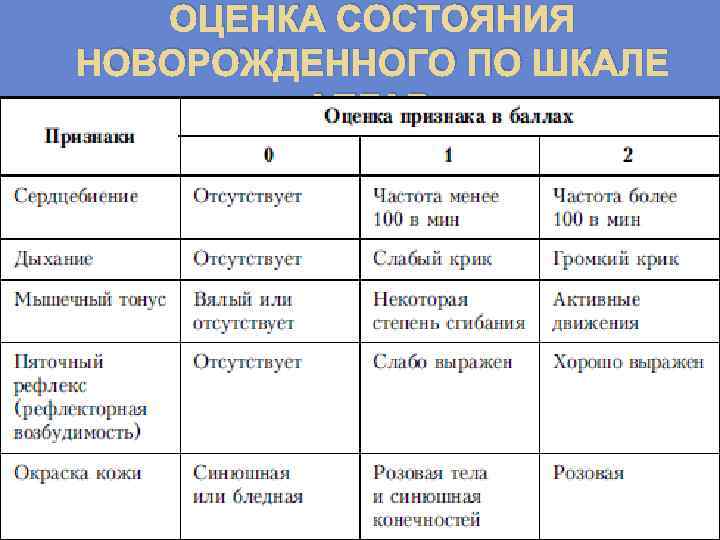
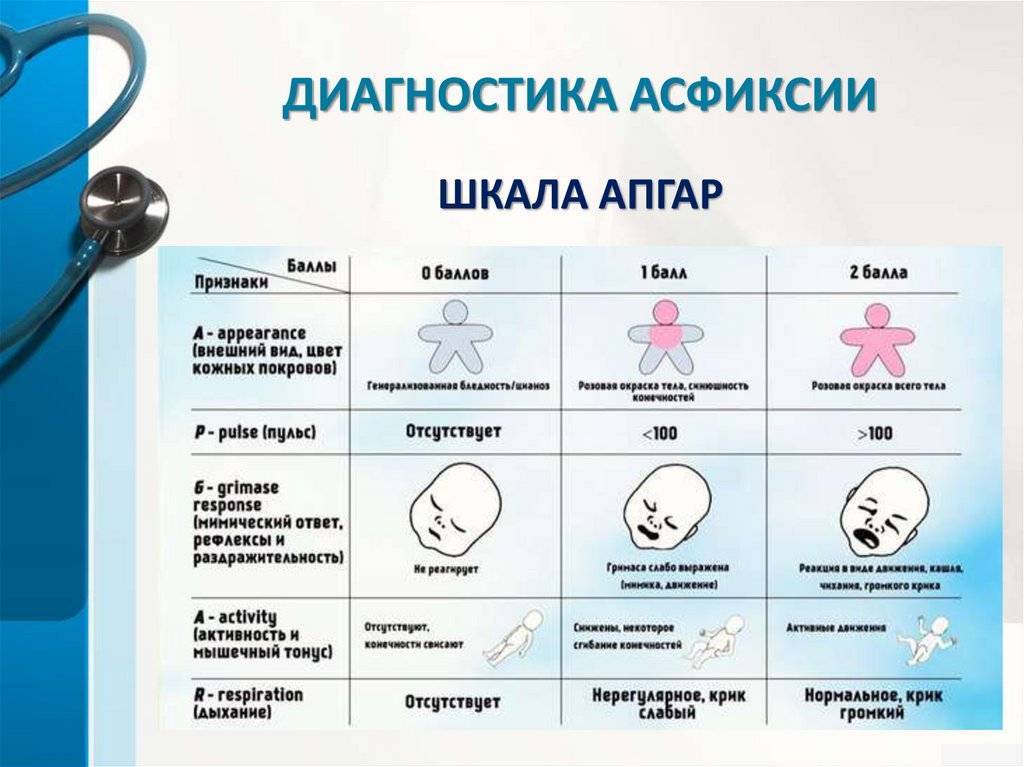
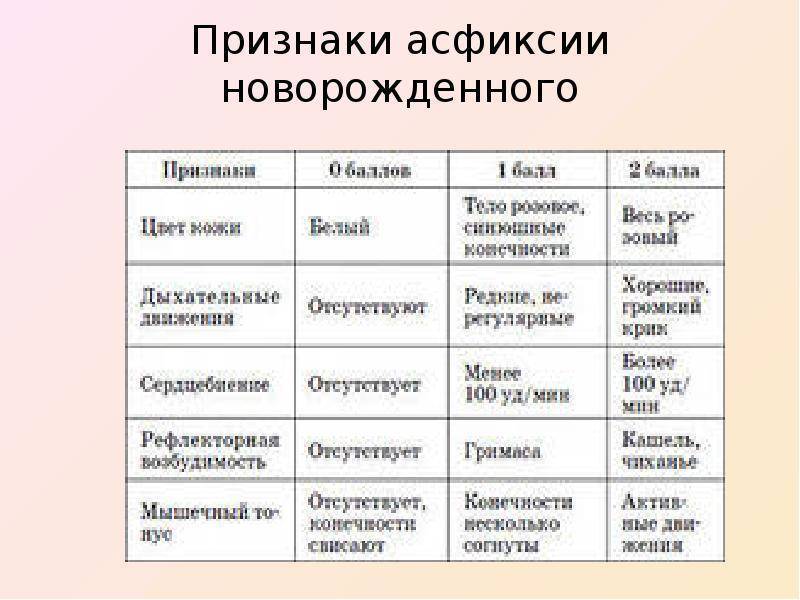
Асфиксия может быть лёгкой, средней и тяжёлой степеней. Оценка проводится в первые минуты жизни, для этого используется шкала Апгар. Шкала Апгар представляет собой перечень показателей (дыхание, цвет кожных покровов, тонус мышц и т.д.), каждый из которых оценивается в баллах от нуля до двух. Дети, рождённые в гипоксии, набирают до 5 баллов, не более и требуют пристального внимания со стороны врачей.
В современном мире очень большое влияние имеет мода. Я хочу сказать о сыроедение, вегетарианстве. Будущей маме категорически запрещено отказываться от нормальной, здоровой пищи. Рацион в такой период должен быть разнообразен и включать большое количество микроэлементов. Здоровье будущего ребёнка важнее любых предрассудков!
Требуется ли уход после процедуры
Конечно, да! А как может быть по-другому? После того, как все меры по устранению асфиксии были произведены – ребенок нуждается в уходе. Новорожденного переводят в так называемую «кислородную палату» и пока малыш находится в роддоме – все процедуры будет проводить врач. Время пребывания в таком «номере» неизвестно и определяется оно исходя из состояния новорожденного.
За малышом производится тщательный присмотр, ведь важно отслеживать температуру его тела, состояние кишечника и так далее. Более того, покормить малыша удастся не ранее, чем через 16 часов после рождения
Однако даже после выписки из роддома ни в коем случае нельзя переставать следить за здоровьем ребенка. Новорожденный должен находиться под тщательным диспансерным наблюдением.
Online-консультации врачей
| Консультация массажиста |
| Консультация оториноларинголога |
| Консультация гастроэнтеролога детского |
| Консультация доктора-УЗИ |
| Консультация косметолога |
| Консультация диетолога-нутрициониста |
| Консультация нарколога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация сексолога |
| Консультация неонатолога |
| Консультация инфекциониста |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
| Консультация маммолога |
| Консультация общих вопросов |
Новости медицины
Футбольные фанаты находятся в смертельной опасности, 31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов, 28.01.2020
Назван легкий способ укрепить здоровье, 20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон, 15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19, 12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек, 11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек, 04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет, 27.02.2020
Осложнения асфиксии новорожденных
Среди осложнений выделяют ранние, развитие которых происходит в первые часы и сутки жизни малыша, и поздние, которые возникают после первой недели жизни.
К ранним осложнениям относятся следующие состояния:
- Поражение мозга, которое проявляется отеком, внутричерепным кровоизлиянием, отмиранием участков мозга из-за нехватки кислорода.
- Нарушение тока крови по сосудам организма, которое проявляется шоком, легочной и сердечной недостаточностью.
- Поражение почек, проявляющееся почечной недостаточностью.
- Поражение легких, проявляющееся отеком легких, легочным кровотечением, аспирацией и пневмонией.
- Поражение органов пищеварения. Больше всего страдает кишечник, нарушается его моторика, в результате недостаточного кровоснабжения некоторые участки кишечника отмирают, развивается воспаление.
- Поражение системы крови, что проявляется анемией, снижением количества тромбоцитов и кровотечениями из различных органов.
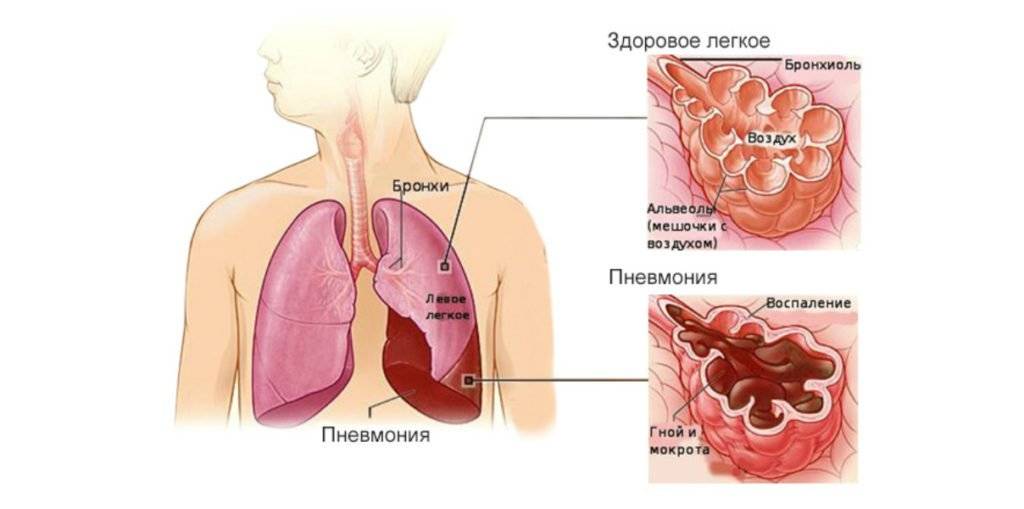
К поздним осложнениям относятся следующие состояния:
- Присоединение инфекций, развивается менингит (воспаление мозга), пневмония (воспаление легких), энтероколит (воспаление кишечника).
- Неврологические нарушения (гидроцефалия, энцефалопатия). Самым серьезным неврологическим осложнением считается лейкомаляция – повреждение (расплавление) и отмирание участков головного мозга.
- Последствия чрезмерной кислородотерапии: бронхолегочная дисплазия, поражение сосудов сетчатки глаз.
Возможные осложнения
Внутриутробная асфиксия плода может привести к прерыванию беременности — ребенок погибает, не родившись. Если наблюдаться у специалистов, можно предотвратить смертельный исход.
Основные осложнения кислородного голодания:
- некротические процессы в органах;
- отек и кровоизлияние в головном мозге;
- проблемы с развитием ребенка.
Последствия асфиксии при родах предугадать сложно. Существует большой риск заболеть:
- менингитом;
- заражением крови;
- воспалением легких.
У детей могут возникнуть проблемы с желудком, появиться судорожный синдром, различные патологии нервной системы.