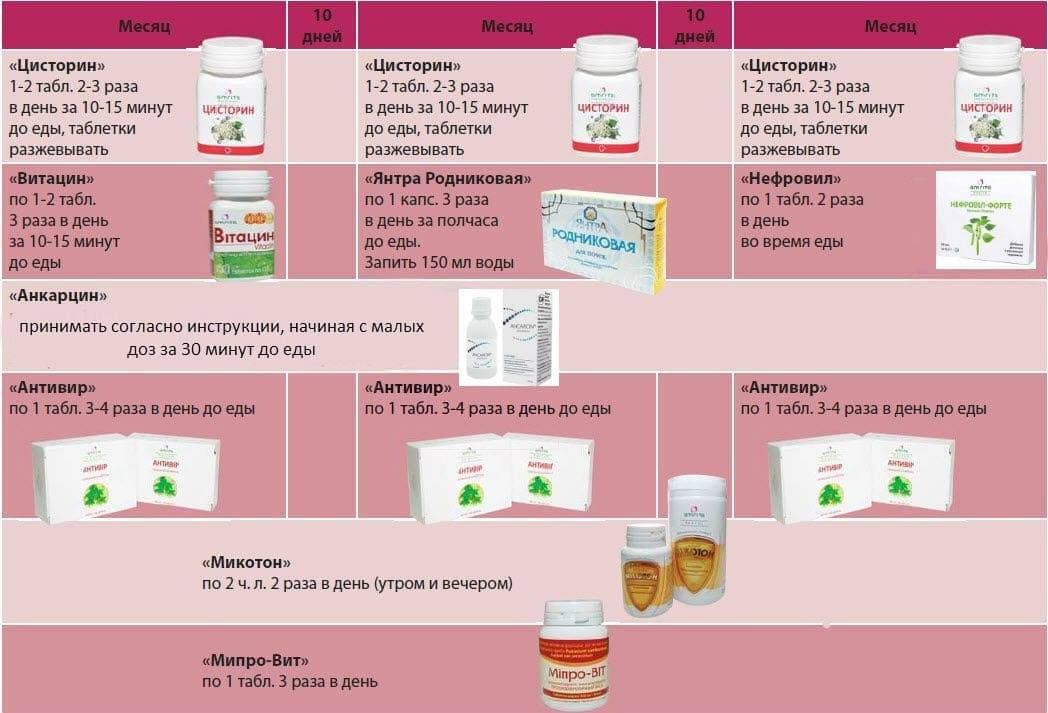
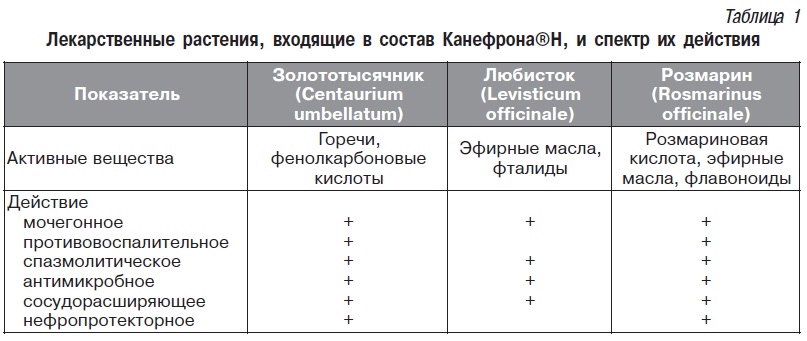
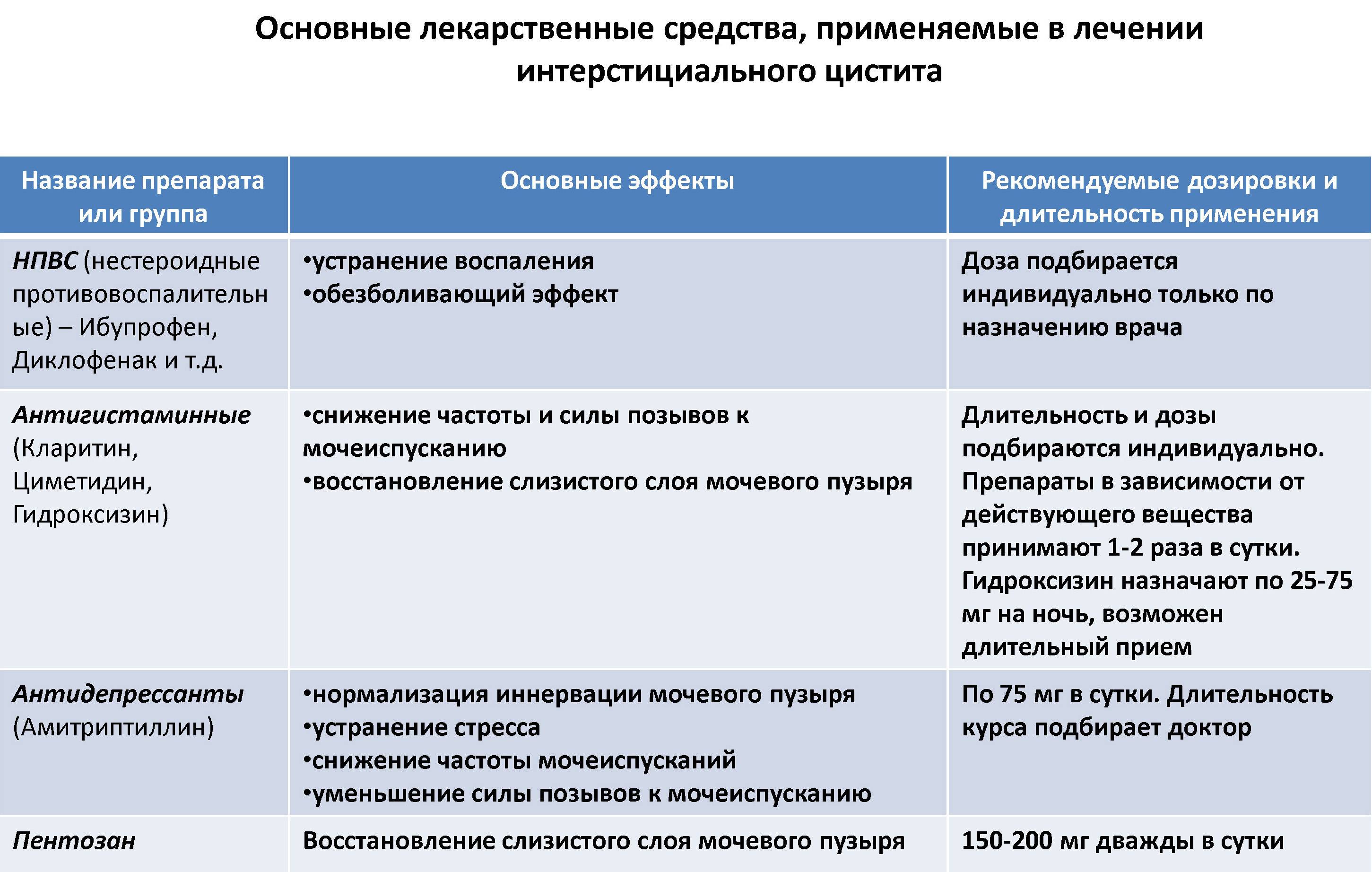
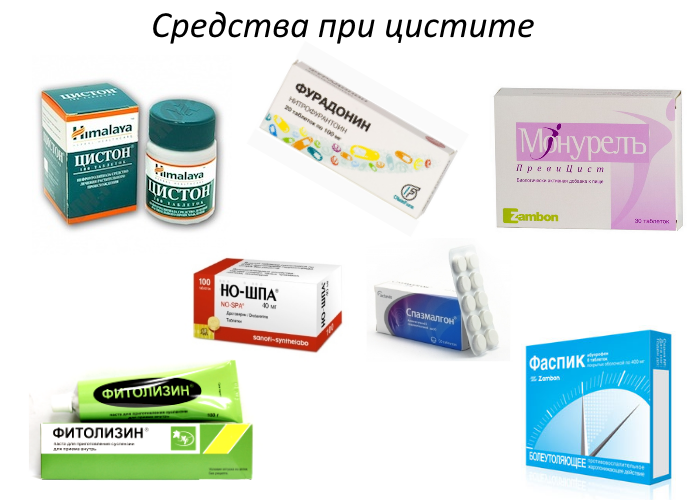
Методы диагностики воспаление мочевого пузыря
Основой диагностики цистита является клиническое исследование. Пациенты сдают общий анализ мочи и крови. Общий анализ крови покажет признаки неспецифического воспаления. В крови будут обнаружены незрелые формы нейтрофилов, повышены лейкоциты. Клинические исследования мочи покажут высокий уровень лейкоцитов, эритроцитов и содержание в материале бактерий.
Кроме анализов проводится общий осмотр пациента. При ощупывании больной чувствует боль внизу живота. Дополнительно может быть проведено УЗИ мочевого пузыря.
Особенности диагностики болезни
Лечение цистита при лактации — процесс, которому предшествует основательное обследование женщины. Проводить должен лечащий гинеколог и уролог. Даже при подтверждении диагноза эта патология не требует стационарной терапии.
Если молодая мамочка, которая продолжает грудное вскармливание, обратилась к доктору, то устраняют воспалительный процесс за 3 дня, не дав распространиться дальше.
После снятия острых симптомов терапия продолжается не менее 3-х недель.
Трудностей при диагностике цистита во время грудного вскармливания не возникает. Обследование предусматривает:
- Лабораторные анализы мочи и крови. Необходимы для определения возбудителя, а также подтверждения наличия воспалительного процесса внутри пузыря.
- УЗИ. Врач видит утолщение стенок органа, особенности структуры.
- Цистоскопия — осмотр мочевого пузыря и мочеиспускательного канала при помощи специального оборудования.
Этих исследований достаточно, чтобы поставить точный диагноз и приступить к лечению цистита.
Причины развития цистита у кормящих мам
Источником заболевания становится условно-патогенные бактерии. Они постоянно присутствуют в организме женщины, но при ослаблении иммунитета, которое наблюдаются в послеродовый период, они активируются. Спровоцировать развитие цистита могут:
- кишечная палочка;
- энтеробактерии;
- сапрофитный стафилококк.
Намного реже возбудителями болезни становятся хламидии, микоплазма, различные грибки.
Дорогой к оболочке мочевого пузыря для бактерий становятся мочеиспускательный канал.
В медицине существует такое понятие, как «послеродовый цистит». Причинами его возникновения могут стать различные факторы.
- Нарушение кровообращения мочевого пузыря в связи с родовой деятельностью. Ребенок во время прохождения по родовым путям прижимает очень сильно мочевой пузырь к костям таза, что и провоцирует такое нарушение.
- Воспалительный процесс может вызвать прикладывание холодного льда после родов, а также установка катетера.
- После родов иммунитет очень ослаблен, что и становится благоприятной средой для развития бактерий.
Также спровоцировать цистит при грудном вскармливании могут и традиционные причины, свойственные для этого заболевания, в первую очередь, это несоблюдение личной гигиены, переохлаждения, не до конца вылеченные гинекологические заболевания, ношение тесной одежды и многое другое.
Добавьте сюда необоснованное применение диеты после родов, когда вы переживая за малыша, кушаете только рис и гречку, исключаете все фрукты и боитесь расширять рацион. Организм слабеет.
О правильном питании после родов, смотрите в интернет-курсе Питание кормящей мамы без вреда для ребенка>>>
Причины заболевания
Самая частая причина начала и развития воспалительного процесса в женском мочевом пузыре — изменение вагинальной микрофлоры из-за попадания на слизистые внутренних половых органов инфекционных агентов. Возбудителем заболевания чаще всего становится кишечная палочка Escherichia coli. Но у некоторых пациенток воспалительный процесс вызывают бактерии Staphylococcus saprophyticus, Klebsiella pneumoniae или Enterobacteriaceae2.

Провоцирующими факторами развития цистита могут быть:
- частое переохлаждение;
- нарушение правил личной гигиены;
- застойные явления в мочевом пузыре из-за длительного воздержания от визита в туалет;
- неправильное питание или недостаток в организме витаминов;
- период беременности, когда растущий плод давит на мочевой пузырь;
- хирургическое вмешательство при заболеваниях мочевыделительной системы;
- некоторые хронические системные патологии.
Среди других факторов, которые резко увеличивают риск развития воспаления мочевого пузыря, — заболевания почек и кишечника, частая смена половых партнеров, гормональный сбой. Вероятность развития болезни также повышает ношение узкого белья из синтетических тканей3.
Широкое распространение заболевания у женщин связано, в первую очередь, с анатомическими особенностями. Из-за расположения уретры инфекции легко проникают в мочеиспускательный канал и мочевой пузырь. Бактериальная флора провоцирует воспаление, которое при отсутствии адекватной терапии может принять острую форму.
Цистит может развиваться даже после полового акта. Обычно это происходит в течение 36 часов, причем даже использование презерватива риск инфицирования не снижает. Посткоитальная форма воспаления часто диагностируется у девушки после смены партнера, грубых половых актов. Но цистит может иметь и другие причины возникновения. Например, гинекологические заболевания, гормональный дисбаланс, повышенная подвижность мочеиспускательного канала. Воспаление слизистой оболочки мочевого пузыря после полового контакта нередко развивается на фоне использования спермицидных контрацептивов4.

Воспаление в мочевом пузыре требует адекватной терапии. Несвоевременно начатое лечение цистита у женщин нередко приводит к хроническому течению заболевания, частым рецидивам и обострениям5.
Началу воспалительного процесса также могут способствовать6:
- инфекции. Развитию цистита нередко способствует болезнетворная микрофлора, которая проникает в мочеточник из почек;
- прием лекарств. Применение некоторых препаратов может спровоцировать воспаление в мочевом пузыре, мочеточнике;
- аллергия. В некоторых случаях под воздействием аллергенов происходит отек слизистой оболочки мочеполовых путей.
Причины цистита при лактации
Возбудителями цистита могут бактерии и грибы, в норме обитающие в организме человека, так и патогенные микроорганизмы, занесенные в уретру во время процесса родов и в период пребывания в послеродовом отделении, а так же — при плановых осмотрах и половых контактах после родов.
Началу цистита у кормящей женщины способствуют следующие факторы:
- наличие разрывов и разрезов в промежности;
- при кесаревом сечении — последствия полостной операции;
- длительное послеродовое кровотечение;
- колебания гормонального фона, естественные для лактации;
- нарушение гигиенических привычек — невозможность в полном объеме выполнять гигиенические процедуры;
- постоянный стресс;
- недосыпание;
- плохое или недостаточное питание;
- повреждения, вызванные введением катетера во время родов и в послеродовый период.
Женщины, миновавшие период самого высокого риска развития цистита — первые три месяца после родов, могут получить воспаление мочевого пузыря, связанное:
Цистит – что это?
Под циститом понимают заболевание, которое вызвано попаданием различных инфекций в мочевой пузырь и мочевыводящие пути. Из-за анатомических особенностей строения женского организма, представительницы слабого пола чаще мужчин встречаются с подобной проблемой. А после рождения ребенка вероятность развития воспалительных процессов мочевыводящей системы возрастает.
По сложности протекания выделяют 2 типа цистита.
- Неосложненный. В этом случае происходит поражение только стенок мочевого пузыря, иногда протекание болезни сопровождается уретритом.
- Осложненный тип. В этом случае заболевание распространяется вверх, и кроме мочевого пузыря поражается одна или две почки.
Вопрос-ответ
Могу ли я повторно заболеть циститом?
Да, рецидив и повторные заражения не исключаются при наличии предрасполагающих факторов. Избегайте переохлаждений, соблюдайте гигиену половых органов и чаще обращайтесь за осмотром к гинекологу.
Как определить, что у меня цистит?
Наличие заболевания определяет врач. Пациенты с циститом жалуются на частое и болезненное мочеиспускание, ощущение боли в паху и общее ухудшение состояния. После проведения инструментальной и лабораторной диагностики врач подтверждает или опровергает диагноз.
Предусмотрена ли госпитализация при цистите?
Курс лечения заболевания проводится дома. Условиями для помещения в стационар являются беременность, сильная тошнота и непрекращающаяся рвота, острая боль и осложнения, возникшие в ходе амбулаторного лечения.
FAQ
Возможен ли бактериальный вагиноз у мужчин?
Мужчина не может заразиться бактериальным вагинозом, но может стать носителем инфекции и спровоцировать развитие или рецидив заболевания у партнерши.
Передается ли бактериальный вагиноз половым путем?
БВ не относится к ЗППП. Это нарушение микрофлоры влагалища из-за усиленного роста болезнетворных бактерий. Имеются случаи заболевания у девушек еще до вступления в половую жизнь. Но беспорядочные половые связи и нетрадиционный секс являются факторами развития БВ.
Чем вагиноз отличается от вагинита?
При вагинозе выделения имеют неприятный «рыбный» запах. Вагинит сопровождается гнойными выделениями или сухостью влагалища, также покраснением и отеком тканей. Эти симптомы при вагинозе отсутствуют. Вагинит характеризуется наличием воспалительного процесса, при вагинозе его нет.
Клинический госпиталь на Яузе гарантирует своим пациенткам деликатный и индивидуальный подход в каждом конкретном случае. Если есть причины для беспокойства, не откладывайте на потом решение проблем со здоровьем, запишитесь на консультацию к гинекологу прямо сейчас!
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Лечение цистита
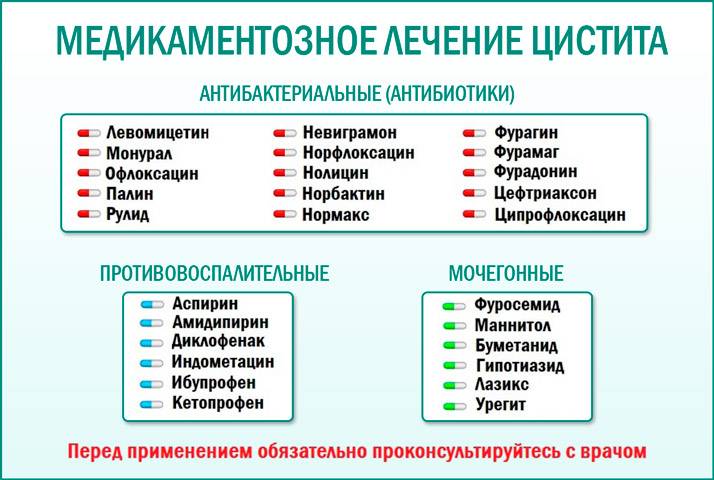
Перед тем, как избавиться от цистита и его симптомов, пациенту предстоит пройти обследование, которое включает осмотр уролога, анализы мочи и крови, а при хроническом течении заболевания цистоскопию. На основании результатов исследований врач подбирает медикаменты:
- антибиотики;
- спазмолитики;
- диуретики.
Во время лечения пациентам рекомендуется воздержаться от интимных отношений и соблюдать меры личной гигиены: мыть промежность и наружные половые органы теплой водой с антибактериальным мылом, обрабатывать их антисептиками. При осложненном течении заболевания врач может назначить инстилляцию лекарственных растворов в мочевой пузырь и физиотерапию.
Ускорить выздоровление поможет и диета. При обострении цистита придется исключить из меню сладости и сдобу, алкоголь, кофе и черный чай, все виды приправ и специй, фрукты и ягоды с кислым вкусом (за исключением клюквы и брусники), бобовые. Основу рациона составляют овощи, диетическое мясо, крупы и свежая зелень, лук и чеснок, зерновой хлеб, кисломолочные продукты, сыры, творог и яйца.
После завершения курса лечения желательно пройти повторное обследование, чтобы убедиться в том, что воспаление ликвидировано, а причины цистита устранены. Если анализы будут свидетельствовать об обратном, терапию следует продолжить.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники “Поликлиника+1”, дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
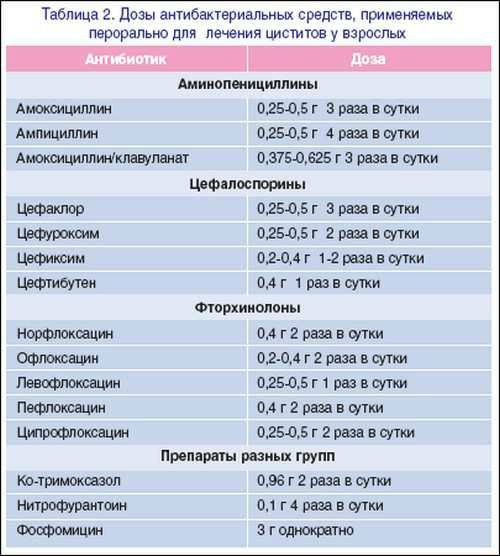
Антибактериальные препараты
Основные препараты, используемые при цистите у взрослых и детей – это антибиотики. Таблетки помогают быстро устранить неприятные клинические проявления, предупредить осложнения и рецидив воспалительного процесса. Так как цистит протекает с выраженной болью, средства позволяют устранить ее, тем самым улучшив общее состояние.
Многочисленными исследованиями доказано, что приема одного антибактериального лекарства на протяжении минимально допустимого курса достаточно, чтобы быстро избавиться от воспалительного процесса. Однако это касается лишь тех случаев, когда отсутствуют осложнения.
Выбирая таблетки из антибактериальной группы, во внимание принимают:
- антимикробную активность лекарства по отношению к возбудителю воспалительного процесса;
- фармакокинетические свойства препарата, благодаря которым достигается необходимая максимальная концентрация препарата в организме;
- объем возможных побочных реакций и уровень чувствительности организма к действующим веществам;
- противопоказания, при наличии которых принимать средство запрещено.
Если препарат подходит по всем критериям, сразу начинают лечение цистита.
Препарат Монурал
Одно из эффективных средств, используемых в терапии цистита у женщин и мужчин. Для быстрого купирования симптомов цистита лекарство принимают перед сном после опорожнения мочевого пузыря, растворив содержимое пакета в 100 мл теплой воды.
При остром воспалительном процессе разовая дозировка – 1 пакет в день. Для снижения риска развития цистита после хирургического вмешательства на органе, препарат нужно выпить за 3 часа до операции и через сутки после нее.
Основное противопоказание к лечению медикаментом – индивидуальная непереносимость компонентов. К другим ограничениям относят тяжелую почечную недостаточность.
В большинстве случаев препарат Монурал хорошо переносится организмом человека. Редко возникают побочные реакции со стороны желудочно-кишечного тракта и кожи. К таковым относят диарею, тошноту, изжогу, аллергические проявления на кожных покровах (сыпь, зуд, гиперемию).
При передозировке средством, например, при случайном употреблении повышенной дозы, проводятся мероприятия, характерные для случаев с другими препаратами: прием большого количества жидкости, вызов рвоты, прием сорбента.
Антибактериальным эффектом обладают и другие препараты, если по каким-либо причинам принимать Монурал запрещено. Его можно заменить такими средствами, как Метронидазол, Амоксициллин, Нолицин, Бисептол.
Препарат Левофлоксацин
Недорогое лекарство от цистита у женщин – Левофлоксацин, которое выпускается в форме таблеток для приема внутрь. В день достаточно приема 1-2 штук. Дозировку подбирает врач, исходя из степени тяжести симптомов.
Продолжительность терапии препаратом – 7-14 дней. Принимают лекарство независимо от еды, то есть можно как перед ней, так и после нее или натощак. Разовая дозировка при неосложненном цистите – 250 мг, при наличии осложнений – 500 мг.
Противопоказания к приему:
гиперчувствительность к компонентам;
- риск развития эпилептических припадков;
- негативное воздействие на сухожилия, которое присутствует в анамнезе после приема фторхинолона;
- периоды беременности и лактации.
Лекарственное средство может вызвать побочные реакции, например, снижение артериального давления, головную боль, головокружение, нарушение работы зрительной, слуховой, пищеварительной системы, повышение активности печеночных ферментов и др.
Заменить лекарство можно на другое с антибактериальным действием, например, на Ципролет, Фурагин, Фурадонин. Препараты имеют свои противопоказания и должны назначаться, исходя из особенностей первичного заболевания.
Препарат Фурамаг
Достаточно дорогостоящее, но быстродействующее лекарство – Фурамаг, которое принимают после еды. Суточная дозировка – 50-100 мг трижды в день. При лечении цистита у ребенка ее снижают до 25-50 мг трижды в сутки, но не больше 5 мг на один килограмм массы тела.
Продолжительность приема – до 10 дней. Если это необходимо, курс терапии повторяют, но не ранее, чем через 10-15 дней.
Список противопоказаний к приему:
- индивидуальная непереносимость компонентов;
- развитие тяжелой почечной или печеночной недостаточности;
диабетическая и другой этиологии полиневропатия;
- повышенный риск развития гемолиза;
- нарушение обменного процесса, связанного с гемоглобином;
- гемодиализ, на котором находится человек во время развития цистита.
Стоит учесть, что препарат может изменять цвет мочи на темно-желтый или коричневый оттенок.
Диагностика гарднереллеза
В Клиническом госпитале на Яузе диагностика данного заболевания осуществляется по характерному симптомокомплексу с лабораторным подтверждением, что исключает саму возможность постановки неверного диагноза.
Заподозрить бактериальный вагиноз можно уже на этапе гинекологического осмотра по типичным признакам – специфическому запаху и консистенции выделений. Однако решающая роль принадлежит микроскопическому и бактериологическому исследованиям влагалищного мазка.
Для вагиноза характерными будут следующие изменения в анализах:
- Резкое снижение количества палочки Додерляйна (молочнокислых бактерий).
- Наличие активно размножающихся гарднерелл, гемофилюсов (условно-патогенная микрофлора).
- Наличие «ключевых» клеток – слущенного эпителия влагалища, окруженного бактериями из семейства кокковых.
Какие показатели важны для диагностики БВ
Клинический диагноз ставится при наличии минимум трех из следующих четырех признаков:
- водное и однородное возникновение выделений;
- рН выше 4.5;
- рыбный запах после подщелачивания выделений 10% гидроксидом калия (KOH);
- наличие более 20% направляющих клеток во влажном расширенном состоянии, которые являются клетками вагинального эпителия, покрытыми бактериями.
Ключевые клетки (бактерии, прикрепленные к эпителиальным клеткам) идентифицируются путем микроскопического исследования свежих препаратов в физиологическом растворе. Наличие лейкоцитов предполагает сопутствующую инфекцию. В этом случае необходима дальнейшая диагностика.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Бактериальный вагиноз требует проведения дифференциальной диагностики,Поэтому, при появлении выделений у женщин, живущих половой жизнью, необходимо обязательно пройти обследование на выявление возбудителей инфекции. Ошибочный диагноз ведет к нерациональному лечению и возможному рецидиву заболевания.
Как лечить острый тонзиллит
Лечение острого тонзиллита или ангины зависит от возбудителя и степени тяжести заболевания.
1.
Если речь идет о бактериальной природе заболевания, необходимо назначение антибактериальных препаратов разных групп.Эффективный антибиотик может назначить только врач!Против вирусного тонзиллита антибиотики не эффективны!
2.
Симптоматическое лечение: Включает в себя прием жаропонижающих, обезболивающих, а также применение местных противовоспалительных и антимикробных препаратов в форме растворов, пастилок, таблеток.
3.
Щадящая диета: исключение острого, жареного, кислого поможет снизить раздражение в горле.
4.
При неэффективности лечения или появлении осложнений показана госпитализация
В больнице пациент сможет находиться под пристальным вниманием врачей. Это позволит держать под контролем показатели крови и при необходимости начать гормональную и противовоспалительную терапию
Возможно использование системных антибиотиков.
При необходимости выполняется оперативное вмешательство.
Независимо от тяжести заболевания, вызвавшего его возбудителя и формы проявления, лечение должно быть комплексным, то есть обладать антимикробным, противовоспалительным и обезболивающим эффектом. Бесконтрольное лечение народными средствами может только навредить.
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин – очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
В нашей клинике проводится комплексное обследование и лечение подагры, ревматизма, ревматоидного артрита, полимиозита, остеопороза, артроза, остеоартроза, системной красной волчанки и других ревматологических заболеваний.
Мы знаем, как быстро убрать суставную боль, облегчить ваше состояние и добиться стойкой ремиссии заболевания!
Материал подготовлен при участии специалиста:
Дополнительные рекомендации к лечению
Проводя лечение цистита, важно соблюдать прописанную схему приема и дозировку. Самостоятельная отмена терапии после того, как прошли неприятные симптомы, чревата хронизацией процесса
В результате организм не получит полный курс антибиотика и станет резервуаром для размножения устойчивых видов бактерий. Для закрепления противомикробного действия назначают препараты для санации мочи. Принимать их следует длительным курсом — от 1 до 3 месяцев. Нельзя беспричинно его прерывать.
Улучшить функциональную способность мочевого пузыря можно с помощью специальной гимнастики дома, упражнений Кегеля. Большую роль играют режимные мероприятия: физический покой в первые дни, щадящая диета, психоэмоциональный комфорт.
О болезни
Бактериальный вагиноз не относится к инфекциям, передающимся половым путем. Gardnerella vaginalis (гарднерелла) относится к условно-патогенным микроорганизмам, то есть в небольшом количестве может присутствовать и в нормальной микрофлоре влагалища. Однако при возникновении дисбактериоза и резком снижении количества лактобактерий во влагалище изменяется кислотность. Среда становится более щелочной и гарднерелла начинает активно размножаться, провоцируя развитие характерной симптоматики. Иными словами бактериальныйвагиноз – это дисбиоз влагалища.
Чем опасен бактериальный вагиноз
Бактериальный вагиноз (БВ) – это вагинальная инфекция, которая характеризуется наличием обильных выделений и неприятного рыбного запаха, вызванного увеличением концентрации некоторых анаэробных бактерий. Это ведет к снижению самооценки женщины, развитию комплексов, ухудшению качества жизни.
Увеличивается риск заражения инфекциями при половом контакте. У пациенток со слабой иммунной системой появляется опасность воспаления органов малого таза. Воспалительный процесс сопровождается болями внизу живота или в области таза, дискомфортом или болью при половом акте, кровотечениями после интимной близости или между менструальными циклами. Гарднереллез опасен в период беременности.
Клинические проявления патологии

Специалисты выделяют различные виды цистита: острый и хронический, первичный и вторичный, аллергический и инфекционный. Для каждой из форм характерны свои признаки, но можно выделить общие черты, которые сопровождают любую форму воспаления мочевого пузыря:
- Частые позывы к мочеиспусканию. Интервал между позывами бывает разным: от 5-7 минут до получаса-часа. Этот симптом не позволяет женщине при болезни отлучиться из дома.
- Болевые ощущения во время мочеиспускания. При опорожнении пузыря боль может становиться невыносимой и распространяться в область живота и прямой кишки.
- Чувство неполного опустошения после акта мочеиспускания.
- Изменение цвета и прозрачности мочи. При цистите моча становится мутной, в ней появляются посторонние примеси, иногда на бельё или туалетной бумаге можно увидеть следы крови.
- Изменение общего состояния. У женщины поднимается температура от субфебрильных до фебрильных значений, в зависимости от формы цистита. Пациентки отмечают тянущие боли в животе, снижение аппетита, нарушение сна и другие симптомы общей интоксикации организма.
Специалист-уролог устанавливает диагноз на основании характерной клинической картины заболевания. Кроме этого, в перечень обследований входит анализ мочи, её посев на флору и чувствительность, а также (по показаниям) анализы на инфекции, передающиеся половым путём, УЗИ органов малого таза, цистоскопия и др.
Причины и факторы, способствующие развитию болезни
Самой распространённой причиной цистита является инфицирование бактериями, среди которых лидирующее место занимают кишечная и гемофильная палочки, а также стафилококки, пневмококки, хламидии, микоплазмы и др. Воспаление может быть вызвано также действием вирусов или аллергенов.
Факторы, которые способствуют развитию цистита у женщин при грудном вскармливании:
- изменения гормонального фона, которые происходят у женщин во время беременности и лактации;
- переохлаждение. Для улучшения тонуса матки на живот роженице нередко кладут пузырь со льдом, это может стать предпосылкой для развития воспаления;
- застой крови в органах малого таза;
- нарушение оттока мочи;
- несоблюдение правил интимной гигиены;
- плохое питание;
- гинекологическая патология и др.
Мнение эксперта
Соколова Л. С.
Врач-педиатр высшей категории
У женщин в связи с особенностями строения мочеточника (он короткий и широкий) цистит развивается чаще, чем у мужчин, поскольку инфекция с наружных половых органов быстро попадает в мочевой пузырь.
Принципы терапии цистита у кормящей мамы
Существует несколько направлений лечения цистита у кормящих женщин:
- Приём лекарственных средств, разрешённых при лактации. Выбирает их врач, который наблюдает и лечит женщину (уролог, нефролог или терапевт);
- Питьевой режим и диета.
- Применение гомеопатических препаратов.
- Методы народной медицины.
- Физиолечение.
Для получения оптимального результата используют комплексный подход к лечению, который сочетает в себе приём таблеток, отваров, диету и другие методы.
Возможные осложнения
К осложнениям цистита можно отнести:
- переход болезни в хроническую форму;
- пиелонефрит – воспаление почек;
- интерстициальный цистит. При этом воспаление захватывает все слои мочевого пузыря.
Ответы на популярные вопросы про тонзиллит
1. Какие антибиотики назначают при тонзиллите?
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
- полусинтетические пенициллины
- цефалоспорины
- макролиды
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как возможно развитие устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
2. Можно ли делать прививки при тонзиллите?
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
3. Какой врач лечит тонзиллит?
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
4. Можно ли делать ингаляции при тонзиллите?
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
5. Можно ли есть мороженое при тонзиллите?
Для облегчения боли в горле рекомендовано употребление холодных продуктов, в том числе мороженого. Холод обладает местноанестезирующим эффектом, достигаемым за счет воздействия на нервные окончания.
6. Какие анализы назначают при тонзиллите?
- мазок из глотки – с миндалин, дужек, задней стенки глотки на определение возбудителя и устойчивости к антибиотику, в том числе на предмет дифтерии
- экспресс-тест на выявление бета-гемолитического стрептококка группы А
- общий анализ крови
- общий анализ мочи
- СОЭ
7. Может ли тонзиллит возникать только с одной стороны?
В основном тонзиллит протекает с двусторонним поражением миндалин, но бывают исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
8. Как долго лечится тонзиллит?
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
9. Можно ли самостоятельно удалять пробки при тонзиллите?
Нет, самостоятельное удаление пробок строго запрещено! Ни ватными палочками, ни зубной щеткой, ни руками. Это связано с опасностью повреждения миндалины и окружающих тканей. Повреждение может спровоцировать распространение инфекции и развитие осложнений.