Виды и формы цистита
Как и другие заболевания, цистит может быть в острой и хронической форме.
Острый цистит
Острый цистит у всех людей проявляется по-разному, он может длиться от 2-х до 10 дней и протекать с чередованием периодов обострения и ремиссии.
Острая форма цистита характеризуется повышением температуры, ознобом, общей слабостью, затрудненным и болезненным мочеиспусканием. Моча отходит маленькими порциями, для ее отхождения иногда требуется предпринимать усилие. Во время мочеиспускания больной чувствует жжение в уретре, а после него – рези в низу живота. При остром цистите может наблюдаться картина общего отравления организма (температура тела 38-40 градусов, слабость, потливость, сухость во рту, жажда). Это может говорить о том, что инфекция распространилась на ткани почек и почечных лоханок, что привело к развитию пиелонефрита. В этом случае необходима экстренная медицинская помощь.
Хронический цистит
Цистит в хронической форме характеризуется волнами обострения и спада заболевания. Имеются частые позывы к мочеиспусканию и боли во время отхождения мочи. При хроническом цистите симптомы носят постоянный характер, меняется лишь их интенсивность в ходе лечения. Микроорганизмы в моче при этой форме заболевания при лабораторном обследовании не выявляются. Особую опасность предоставляет туберкулезный цистит.
Формы цистита в хронической форме:
- латентный цистит (имеет скрытые, неявные симптомы, характеризуется отсутствием явных обострений);
- персистирующий цистит (обострения появляются чаще 3-х раз в год);
- интерстициальный цистит (постоянная, иногда необъяснимая боль в мочевом пузыре, частые обострения, деформация стенок мочевого пузыря).
Встречаются и другие формы заболевания – например, посткоитальный цистит (цистит после секса), а также «цистит медового месяца» (возникает у женщин после дефлорации). Механизм посткоитального цистита заключается в анатомической особенности женского мочеиспускательного канала. Во время сексуального контакта происходит заброс влагалищной слизи в мочеиспускательный канал, что вызывает его раздражение и воспаление. Заболевание может быть спровоцировано частой сменой половых партнеров.
«Цистит медового месяца» возникает на фоне уже имеющихся к моменту начала половой жизни нарушений микрофлоры влагалища. Та же «молочница» может вызвать у женщины острый цистит. Половой акт сопровождается обильным забросом микрофлоры влагалища в мочеиспускательный канал и мочевой пузырь, которые до сих пор не были подвержены такому «тесному» контакту с инфекцией.
1
Гинекологический осмотр при цистите
2
Лабораторная диагностика при цистите
3
УЗИ мочеполовых путей
Симптомы болезни
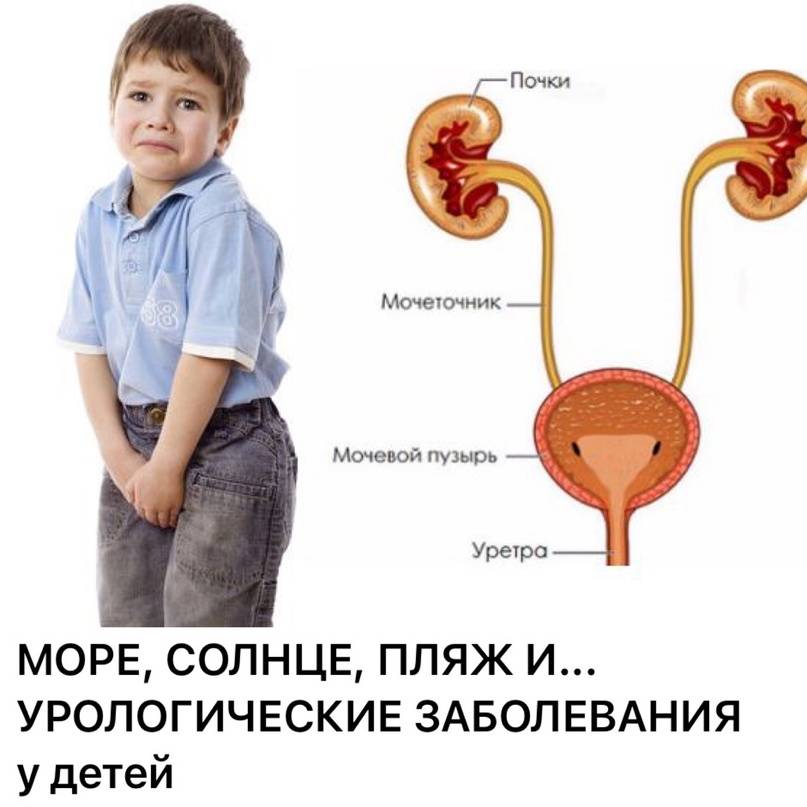
Симптоматика заболевания зависит от формы цистита. Для острого воспаления МП характерна более выраженная клиническая картина. При этом симптомы патологии у детей младшего возраста отличаются от проявлений болезни у старших ребят. Хронический цистит у малышей может протекать бессимптомно, что зачастую затрудняет его выявление.
Симптоматика острого цистита
Эту форму заболевания у детей старше 5-6 лет можно распознать по следующим проявлениям:
- Расстройство мочеиспускания. У малышей наблюдаются частые позывы к опорожнению МП, сопровождающиеся болевым синдромом, резями и жжением в нижней части живота и в лобковой области. При этом боли могут возникать до, во время и после микции. Болезненные ощущения могут быть постоянными, усиливаясь при мочеиспускании. Нередко ребенку приходится напрягаться, чтобы до конца опорожнить МП. У мальчиков с последними каплями мочи может появляться кровь (конечная гематурия). Частота микций связана с тяжестью заболевания. На начальных стадиях патологии позывы к опорожнению МП увеличиваются на 3-5 раз по сравнению с нормой, в тяжелых случаях ребенок может ходить в туалет через каждые 8-10 минут. При этом позывы могут быть ложными. Также возможно недержание мочи даже у взрослых детей. Наряду с этим у некоторых малышей может наоборот отмечаться слишком редкое мочеиспускание.
- Изменение цвета мочи. Для острой формы воспаления МП характерно окрашивание урины в красно-бурый оттенок. Она становится мутной, в ней могут присутствовать слизь и десквамированные эпителиальные клетки и соли.
- Повышение температуры тела на протяжении длительного времени в пределах 37,1-38 градусов.
Для острой формы цистита не характерен жар и симптомы отравления организма. В целом состояние детей удовлетворительное. У малышей до 2-3 лет, которые в силу возраста не могут описать свои ощущения, этот тип патологии можно определить по следующим явлениям:
- учащенное мочеиспускание;
- продолжительный плач во время опорожнения МП;
- капризность;
- гипертермия;
- отсутствие аппетита;
- сонливость;
- вялость;
- бледность кожных покровов;
- приступы рвоты;
- частое срыгивание.
Симптомы хронического цистита
Хроническое воспаление МП может быть латентным и рецидивирующим. В последнем случае отмечаются периодические обострения хронического процесса с симптомами острого заболевания. Для латентного цистита свойственно практически бессимптомное развитие. У малышей выявляются редкие императивные позывы к мочеиспусканию, недержание мочи, энурез. Родители эти явления зачастую связывают с возрастными особенностями детского организма или с неврологическими нарушениями.
https://youtube.com/watch?v=XKcgcq3b_uA
Что такое внематочная беременность
Внематочная беременность представляет собой патологию, которая характеризуется расположением оплодотворенной яйцеклетки и ее последующим ростом за пределами матки. Чтобы беременность развивалась нормально и была безопасной для организма матери, оплодотворенная яйцеклетка должна пройти по маточным трубам в полость матки и там внедриться в ее слизистую оболочку. Но при внематочной беременности зародыш по тем или иным причинам не попадает в матку, и прикрепляется в каком-то другом месте, где и начинает свое развитие.
В зависимости от места его прикрепления выделяют яичниковую, трубную, брюшную и другие виды внематочной беременности. Последующее развитие зародыша приводит к разрушению того органа, к которому он прикрепился, что чревато угрожающим жизни кровотечением.
Беременность, развивающаяся в яичнике, может быть наружной, т.е. прогрессирующей на капсуле яичника и внутренней, происходящей непосредственно в фолликуле (пузырьке, в котором созревает яйцеклетка). Возникнуть она может, если сперматозоид попал в фолликул, из которого яйцеклетка еще не успела выйти. Поэтому оплодотворение и прикрепление происходит тут же. Иногда яйцеклетка успевает оплодотвориться сразу после высвобождения из фолликула и остается там же, прикрепляясь к яичнику. Ткань яичника очень эластичная, и известны случаи, когда женщины донашивали там ребенка до самых поздних сроков беременности.
Шеечная внематочная беременность происходит тогда, когда по каким-то причинам плодной яйцо выскальзывает из матки, скатывается вниз и закрепляется на ее шейке. Этот вид патологии наиболее опасен для женщины – примерно в половине всех случаев происходит летальный исход, а при операции полностью удаляется матка.
Брюшная внематочная беременность подразделяется на первичную, когда прикрепление яйцеклетки сразу произошло в брюшной полости, и вторичную, при которой оплодотворенная яйцеклетка была выброшена в брюшную полость из маточной трубы. Если плодное яйцо прикрепится там, где кровоснабжение недостаточно, то оно быстро погибнет. В других случаях может быть продолжено его развитие, что чревато повреждениями внутренних органов и аномалиями в развитии плода вплоть до его внутриутробной гибели из-за развившегося кислородного голодания.
В 99% случаев возникает именно трубная внематочная беременность, при которой зародыш развивается в маточной трубе.
Лечение цистита у маленьких детей
Стоит помнить, что заниматься самолечением детей такого возраста нельзя. Неправильное лечение этого заболевания может привести к последствиям, исправить которые будет намного сложнее. Только специалист может назначить правильное и эффективное лечение, которое не принесет вреда малышу. Доктор Комаровский советует при первых же симптомах цистита у грудничка обращаться к врачу для получения эффективного лечения.
Обычно при лечении малышей такого возраста используют методы фитотерапии:
- выпаивание теплой водой или отваром ромашки,
- ванночки с травами,
- если ребенок на грудном вскармливании, то необходима диета для мамы (запрещено употреблять в пищу жареные и жирные продукты, специи, кофе и алкоголь).
Если анализы показывают, что заболевание запущено, а в моче наблюдаются сгустки гноя, то к фитотерапии будут добавлены медикаменты. Стоит помнить, что при лечении цистита у грудничка нельзя давать никакие медицинские препараты без назначения врача, вместо пользы они могут принести только вред. Врач, исходя из результатов анализов, назначит лекарственные средства, которые подходят ребенку по возрасту, определит правильную дозировку и период приема. По заверениям Комаровского, цистит у грудничка в запущенной форме необходимо лечить антибиотиками. К антибактериальной терапии необходимо добавить препараты для восстановления флоры кишечника, антимикробные средства (здесь лучше использовать отвары трав) и, конечно же – больше жидкости (укропная вода, отвар ромашки, кипяченая вода).
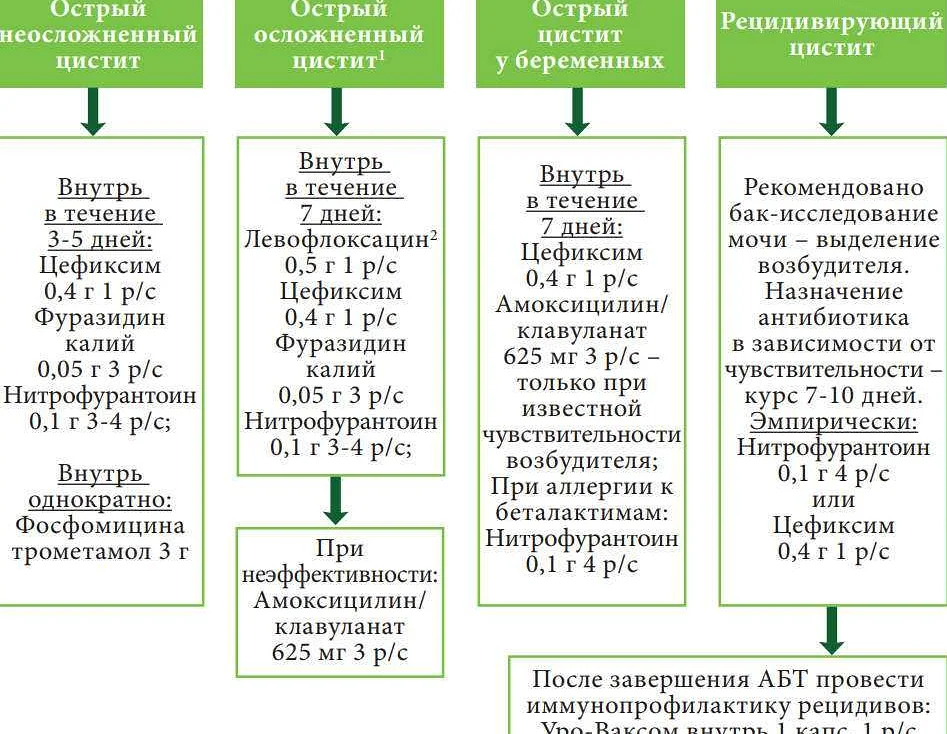
Диагностика и лечение
Цистит у детей обычно диагностируют в острой форме, когда все симптомы ярко выражены и вызывают наибольшую тревогу. При правильной диагностике и корректном своевременном лечении острый цистит бесследно проходит в течение 7–10 дней . Однако если при появлении симптомов лечение начато не вовремя или схема лечения подобрана неверно, цистит переходит в хроническую вялотекущую форму с эпизодическим проявлением и неявно выраженными симптомами. Эта форма хуже поддаётся лечению и особенно опасна тем, что вызвавшие её бактерии начинают развивать в организме сложные воспалительные процессы. Поэтому лечение необходимо начать уже при первых признаках заболевания.
Чтобы понять, чем лечить цистит у ребёнка, необходимо точно установить, чем он вызван. Для этого используют следующие методы диагностики:
- Анализ мочи общий и по Нечипоренко.
- Исследование мочи бактериологическое и методом ПЦР.
- У девочек – анализ мазка на микрофлору влагалища.
- УЗИ органов малого таза и мочевого пузыря.
- Внутреннее исследование стенок влагалища (цистоскопия).
На основании результатов всех исследований можно определить возбудителя заболевания и оценить состояние стенок мочевого пузыря, почек, мочеиспускательного канала. Это позволяет назначить правильное лечение
Лечение цистита у ребёнка 5 лет и лечение цистита у грудничка, разумеется, будет несколько отличаться. Но основные методы будут общие: постельный режим, тепло и покой, приём щадящих антибиотиков, восстанавливающих препаратов растительного происхождения (Канефрон), обильное питье. Детям постарше могут быть назначены спазмолитические средства для снятия болевых симптомов (Папаверин).

Эффективной может оказаться и помощь народных средств. Так, для снятия спазма мочевого пузыря и болей в животе рекомендуется положить между ног бутылку с горячей водой (только под контролем взрослого) или грелку. Для снижения кислотности мочи и уменьшения жжения можно попробовать каждые 2 часа выпивать по стакану тёплой воды с половиной чайной ложки соды. Однако самыми проверенными и эффективными средствами для лечения цистита до сих пор считаются черничный сок и клюквенный морс: если у ребёнка нет аллергии, рекомендуется пить их как можно чаще.
Рекомендации родителям
При лечении цистита одного приёма лекарств недостаточно. Для быстрого выздоровления необходимо соблюдать следующие рекомендации:
- Сократить ношение одноразовых подгузников до минимума – создающаяся в них тёплая влажная среда способствует активному размножению бактерий.
- Как можно больше внимания уделить гигиене – подмывать ребёнка дважды в день чистой водой без мыла и менять нижнее белье.
- Позволить ребёнку мочиться так часто, как ему этого хочется: это способствует вымыванию бактерий.
- Для уменьшения воспаления следует принимать сидячие ванночки с отваром ромашки, календулы или шалфея, главное, следить, чтобы вода была не слишком горячей.
- Исключить из рациона ребёнка всю острую, копчёную, маринованную и солёную пищу. С фруктами также надо быть осторожнее: их избыток приводит к образованию в почках оксалатов – солей, которые могут вызвать дополнительное раздражение. Основу питания на период болезни должны составлять каши, молочные продукты и мясо.
Особенности течения в разном возрасте
Больше всего подвержены этому заболеванию девочки и девушки с такими осложнениями здоровья:
- хронические заболевания;
- врожденная аномалия мочеполовых путей;
- болезни поджелудочной железы;
- диабет.
Протекать болезнь у детей может по-разному, иметь свои обострения и возможные ухудшения.
0 – 1 года
Груднички болеют циститом в большинстве случаев из-за врожденного аномального развития организма. Данное проявление можно заметить на начальном этапе жизни малышки. Ежедневное пользование памперсами располагает к появлению заболевания. Благоприятная среда на нем способствует размножению бактерий, вследствие чего раздражается и инфицируется слизистая мочеполовой системы.
От 1 года – 3 лет
Цистит у девочек такого возраста проявляется по нескольким причинам. Вредоносные бактерии, попавшие из кишечника и влагалища вследствие неправильного исполнения гигиенических норм с легкостью проникают на уязвимые органы, физиологически располагающиеся вблизи, и быстро там размножаются, чем наносят дискомфортное и болезненное состояние маленькой девочке. Родители должны следить за ежедневной гигиеной, чтобы дети не перемерзали и не сидели на холодных поверхностях .
От 3 – 8 лет
С этого возрастного периода начинается приучение девочки к самостоятельному исполнению гигиенических процедур половых органов, к правильным манипуляциям, чтобы избежать размножения патогенной флоры.
От 8 – 16 лет
В этом возрастном отрезке у девочки происходят гормональные изменения, превращающие ее в девушку. После начала первых месячных надо объяснить правила правильного ухода за интимными зонами во время их проявления.
Взрослеющая девушка может следовать за веяньем моды и одевать верхнюю одежду несоответственно погодным условиям, что ведет к переохлаждению, начать диетическое питание, которое не подходит ее возрасту, увлекаться вредными привычками, что вредит организму и ведет к ослаблению иммунитета и проявлениям вульвита, вульвовагинита, цистита.

Важно внимательно следить за своим ребенком любого возраста, в особенности за девочками. Если у детей организм абсолютно здоров, то проявление заболевания могут спровоцировать медикаментозные препараты, ослабляющие иммунитет, настои трав, раздражающе действующие на слизистую мочевого пузыря, неподходящие моющие средства для интимных зон
Лечение патологии
Как помочь ребенку при цистите? Для достижения скорейшего результата лечить цистит у детей необходимо при соблюдении определенных условий. Первая помощь при цистите включает:
- обеспечить ребенку покой и постельный режим;
- увеличить количество потребляемой воды, для быстрого вывода бактерий из организма;
- обязательно вызвать врача.
Антибактериальные препараты для лечения

Антибиотики — основные лекарства от цистита у детей. Препараты отлично подавляют развитие инфекции, поэтому лечение хронического цистита без них не обходится. При лечении цистита прием таблеток расписывается на длительный промежуток времени (не меньше 14 дней), обязательно под контролем врача. Предпочтение отдается лекарствам группы защищенного пенициллина «Аугментин», «Амоксиклав». В случае индивидуальной непереносимости назначаются «Сумамед», «Азитромецин».
Лечение острого цистита проводится уросептиками «Фурагин», «Монурал», «Фурамаг». Таблетки и порошки сульфаниламидов («Бисептол») используются гораздо реже. Целесообразность приема антибиотиков, длительность курса лечения определяет врач. Боль при данной форме снимается обезболивающими и снимающими спазм таблетками («Баралгин», «Но-шпа», «Спазмалгон»).
Нужны в лечении витамины?
Как известно, изменение кислотности в моче, что благоприятно для развития патогенной микрофлоры, может спровоцировать авитаминоз. При нехватке в организме витаминов, микроэлементов дисбаланс мочи прогрессирует быстро. Кроме того, что необходимо следить за рационом питания, необходимо дополнительно принимать витамин Е и комплекс поливитаминов. Что именно подходит в каждом индивидуальном случае, подскажет врач.
Процедуры гигиены
Комплексный подход в лечении цистита может дать положительный эффект. Хорошо зарекомендовали себя ванночки при цистите. Теплые ванночки с использованием травы (шалфей, ромашка, календула) в положении сидя отлично помогают лечить цистит у девочек. Вода не должна быть нагрета больше 37 градусов. Живот в районе мочевого необходимо укутать сухим теплом (не больше 38 градусов). Постоянно следить за аккуратностью в интимной зоне.
Народная медицина в домашних условиях

Вылечить цистит можно, улучшив процесс мочеиспускания, который способствует выводу токсинов, для этого назначают мочегонные народные средства. Готовые мочегонные сборы или отдельные травы можно купить в аптеке. То же свойство имеет обильное питье и в виде напитка лучше усваивается детьми. Необходимо давать пить клюквенный морс, компот из брусники, березовый сок или чай из шиповника. Растения — эффективное лекарство от цистита, обладают антибактериальным и мочегонным свойством. Лечение цистита у детей народными средствами проводится только при разрешении врача и под четким его контролем, никакого самолечения.
Определение болезни
Мочевая система имеет ряд особенностей. На их фоне воспалительный процесс развивается очень быстро. Если лечение не было предоставлено вовремя, то заметно увеличивается риск развития серьезных последствий.
На фоне цистита активно развивается также пиелонефрит. Он опасен и может поразить большое количество внутренних органов. От него чаще всего страдают почки
Важно своевременно провести диагностику болезни
Правильно определить заболевание поможет только комплексное исследование:
Анализ состояния мочи, наличие в нем белка, эритроцитов и лейкоцитов
Немаловажное значение имеет количество бактерий. На их фоне развивается воспаление.
Для детального изучения урины используются также специальные методики
В ходе их проведения внимание обращается на ключевые показатели.
Анализ параметров СОЭ
При чрезмерном количестве лейкоцитов повышается риск активного развития воспаления в организме ребенка.
Для проведения правильной диагностики следует взять бактериальный анализ мочи
Благодаря ему удастся определить вид возбудителя. В дальнейшем лечение будет производить проще из-за четкого понимания восприимчивости микроорганизма к антибиотикам.
Потребуется также провести серологическое исследование крови – это один из вариантов скрининга. Благодаря этому удается обнаружить антитела к определенным видам опасных бактерий.
УЗИ необходимо для изучения состояния тканей внутренних органов. Процедура помогает исследовать аномалии на тканях.
Цистоманометрия – один из самых популярных инвазивных методов, который помогает отследить уродинамику.
Немаловажное значение играет скорость оттока мочи. Урофлоуметрия используется для выявления аномалий в данном процессе.

Методы диагностики фолликулярного цистита у детей
Диагностика фолликулярного цистита у детей является сложным и ответственным процессом. Для установления правильного диагноза врач может использовать несколько методов.
Клинические методы
Один из первых шагов в диагностике фолликулярного цистита у детей — это оценка типичных симптомов заболевания, таких как частое мочеиспускание, болезненность при мочеиспускании, а также наличие крови в моче. Врач также должен учитывать анамнез ребенка и семейную историю заболеваний мочевых путей.
Лабораторные и инструментальные методы
Врач может назначить анализ мочи, который поможет выявить наличие воспалительного процесса и наличие белков и крови в моче. Также может быть необходимо провести ультразвуковое исследование, чтобы оценить состояние пузыря, почек и мочеточников. Если подозревается наличие опухоли или другого патологического образования, то может потребоваться проведение цистоскопии.
Дополнительные методы
При необходимости может быть назначена компьютерная томография или магнитно-резонансная томография, чтобы получить более точную картину состояния мочевых путей. Также могут быть применены бактериологические исследования, чтобы установить причину воспаления и назначить соответствующее лечение.
- К возможным методам диагностики фолликулярного цистита у детей относятся:
- — Клинические методы;
- — Лабораторные и инструментальные методы;
- — Дополнительные методы.
Какие существуют способы диагностики и лечения мочекаменной болезни?
Мочекаменная болезнь это заболевание, при котором образуются камни в почках и в мочевых путях. Причины возникновения мочекаменной болезни очень разнообразны: это и наследственная предрасположенность, и особенности обмена веществ, и характер питания. Мочекаменная болезнь занимает лидирующую позицию среди всех урологических заболеваний у сибиряков.
Нередко мочекаменная болезнь имеет бессимптомное течение, и камни обнаруживаются случайно при УЗИ почек или рентгенологическом исследовании. Бессимптомное течение мочекаменной болезни зависит не от размера камня, а от его локализации если камень не нарушает оттока мочи, то никаких признаков болезни не будет. Основным симптомом мочекаменной болезни является боль. Боль может быть довольно терпимой, ноющей, а может проявляться почечной коликой в этом случае боль практически невыносима. Сильный болевой приступ сопровождается тошнотой, рвотой, беспокойством. Локализация боли зависит от расположения камня. Только применение специальных методов позволяет точно определить мочекаменную болезнь. Если камень располагается достаточно низко, боль отдает в ногу, головку полового члена, мошонку у мужчин, у женщин чаще всего болезненное мочеиспускание. После окончания болевого приступа иногда появляется кровь в моче.
Я называю это жизнью на пороховой бочке, ведь часто наличие камня в почке или мочеточнике сочетается с опасностью инфекционных осложнений, появлением почечной колики или развитием почечной недостаточности. На ранних стадиях развития болезни можно попробовать избавиться от камней в почках при помощи консервативной терапии, без операции. Существуют препараты для уменьшения камнеобразования.
В более сложных случаях не обойтись без операции. Мы помогаем избавиться от любых камней в мочевых путях, выполняя эндоскопические операции через мочеиспускательный канал или через сантиметровый разрез под нижним ребром. Разрушение камней производится немецким лазерным оборудованием, которому подвластны конкременты любой плотности. Избавление пациента от камней различной локализации в мочевой системе происходит достаточно быстро, малоинвазивно, что сокращает период пребывания больного в стационаре и период реабилитации. Я часто говорю, что, удаляя камень, мы не удаляем мочекаменную болезнь. К сожалению, примерно у трети пациентов мочекаменная болезнь имеет рецидивирующее течение, то есть после лечения камни образуются вновь. Поэтому огромное значение приобретает профилактика дальнейшего камнеобразования: выяснение вида и причин развития камней, индивидуальная диета, профилактические курсы лечения. Такой комплексный подход залог длительного здоровья.
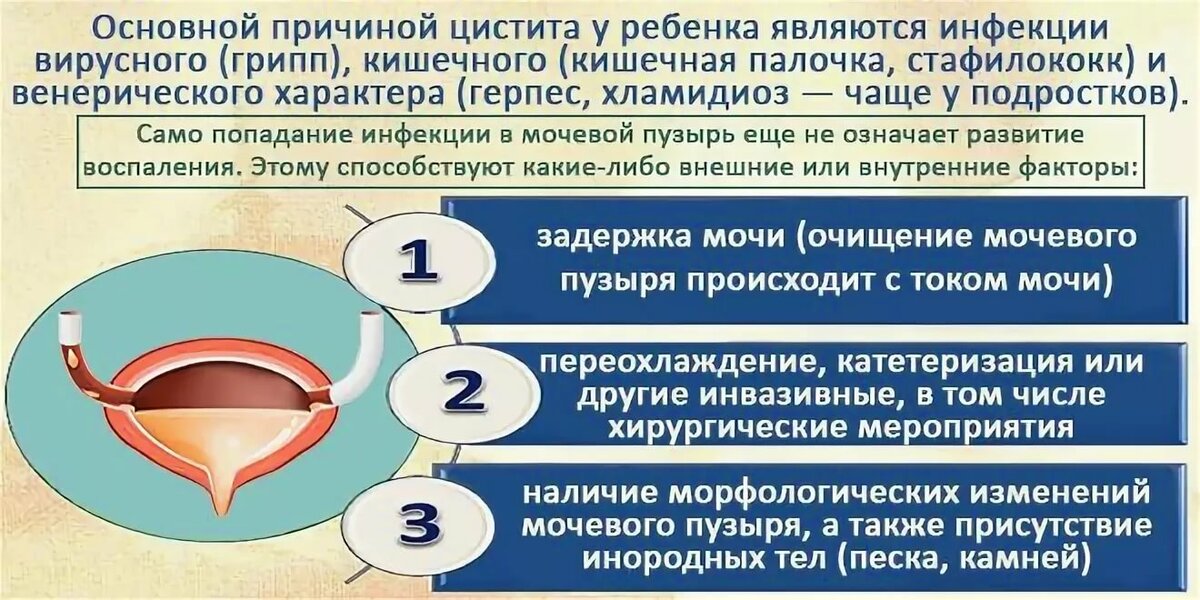
Что провоцирует / Причины Цистита у детей:
Цистит – это урологическая патология, которая может быть вызвана многими причинами. К факторам, провоцирующим цистит у детей, относят:
- особенность анатомического строения мочеполовых органов девочек и девушек
- занесение в мочевой пузырь инфекции: кишечной палочки, стрептококка, стафилококка и т.д.
- снижение иммунитета ребенка или подростка
- отсутствие ухода или плохой уход на половыми органами
- прием некоторых лекарств: сульфаниламидов, уротропина, средств, которые подавляют иммунитет
- хронические болезни внутреннего органа у ребенка
- наследственные факторы
- авитаминоз и гиповитаминоз
- переохлаждение
Благоприятные условия для развития цистита у детей создают длительные прогулки в зимнее время, когда малыш долгое время валяется в снегу, съезжает с горок и не хочет домой. Если тело после возвращения домой у ребенка прохладное, это говорит о том, что может развиться цистит.
Также причиной появления данного заболевания у маленьких детей является использование подгузников. Если вы редко меняете подгузники малышу, у него возникают опрелости, раздражение, через мочеиспускательный канал попадают различные инфекции. Потому подгузники ребенку нужно менять не только после дефекации, но и после опорожнения мочевого пузыря.
Цистит у детей может возникнуть после хирургического вмешательства и при наличии в органе инородного тела.
Чем цистит отличается от другой патологии мочевыводящих путей?
В первую очередь отличие состоит в локализации воспалительного процесса. Цистит – это воспаление мочевого пузыря. Начинаться процесс может с уретрита (воспаления уретры – мочеиспускательного канала). Нередко воспаление уретры и мочевого пузыря протекает одновременно, и отличить их по симптомам не предоставляется возможным.
Важно отличать цистит от таких серьезных заболеваний почек, как пиелонефрит и гломерулонефрит, чтобы не пропустить их развития. Пиелонефрит – это воспалительное заболевание почек, характеризующееся преимущественным поражением чашечно-лоханочной системы и паренхимы (основной ткани) почки
Общими признаками обоих заболеваний могут быть: учащенное мочеиспускание, слабость, недомогание, помутнение мочи. Но есть и существенные отличия:
Пиелонефрит – это воспалительное заболевание почек, характеризующееся преимущественным поражением чашечно-лоханочной системы и паренхимы (основной ткани) почки. Общими признаками обоих заболеваний могут быть: учащенное мочеиспускание, слабость, недомогание, помутнение мочи. Но есть и существенные отличия:
● при цистите температура тела обычно остается нормальной или повышается незначительно. Пиелонефрит обычно начинается остро, и температура как правило превышает 38 0 С, достигая 39-40 0 С, часто сопровождается ознобами;
● при цистите ребенка беспокоят сильное жжение во время выделения мочи и боль внизу живота. Для пиелонефрита же характерны болезненные ощущения в пояснице на стороне поражения;
● при цистите общее состояние как правило ухудшается незначительно, в отличие от пиелонефрита. Исключение составляют маленькие дети (0-3 года), когда отличить эти заболевания бывает довольно сложно.
Гломерулонефрит – это тяжелое заболевание, имеющее аутоиммунную природу. При гломерулонефрите в воспалительный процесс вовлекаются почечные клубочки. Для этого заболевания тоже характерна болезненность в поясничной и надлобковой области. Но при гломерулонефрите происходит окрашивание мочи в розовый или красный цвет за счет появления в ней эритроцитов, повышение артериального давления, выражены симптомы общей интоксикации, отеки в области лица, голеней и стоп, уменьшение объема мочи, общая слабость, повышение температуры тела.
При появлении вышеуказанных симптомов нельзя затягивать с консультацией врача и нужно срочно обращаться за помощью!