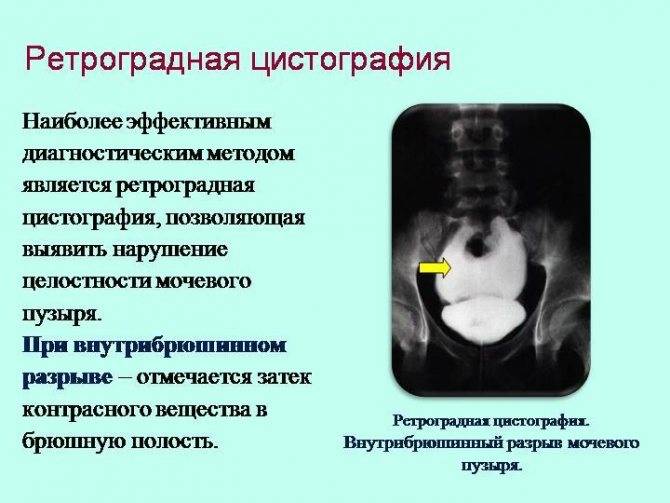
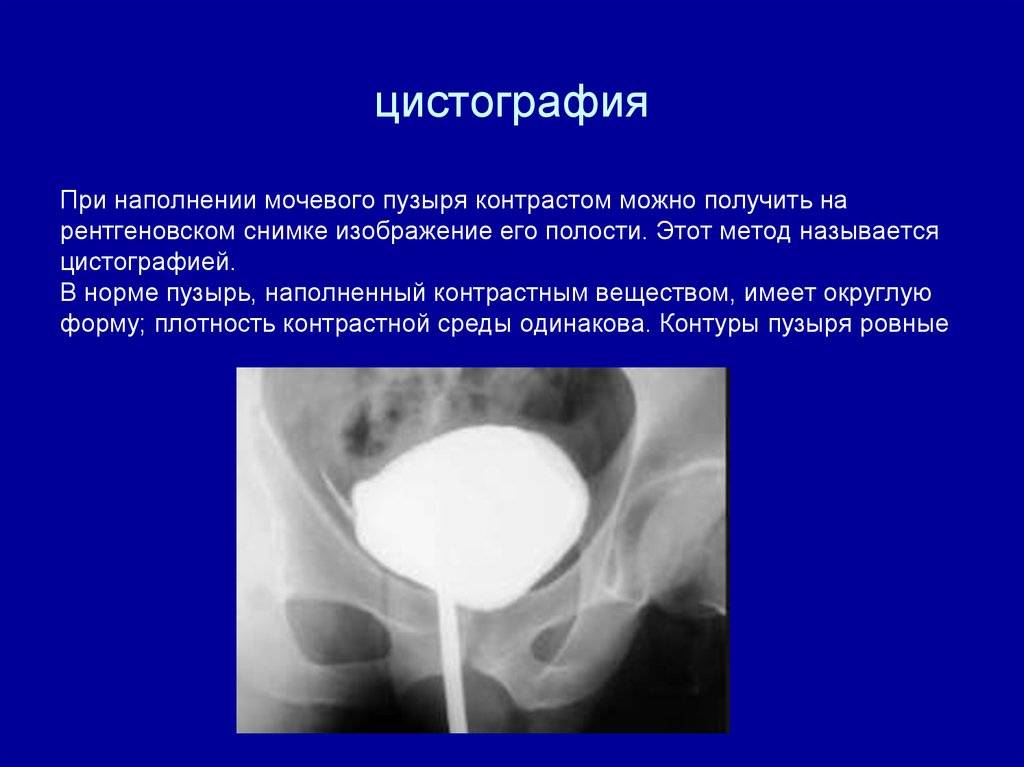
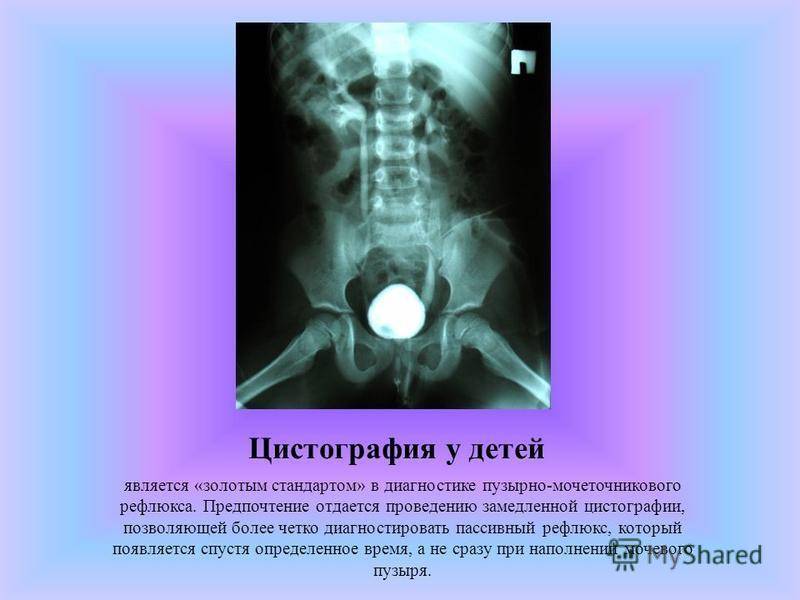
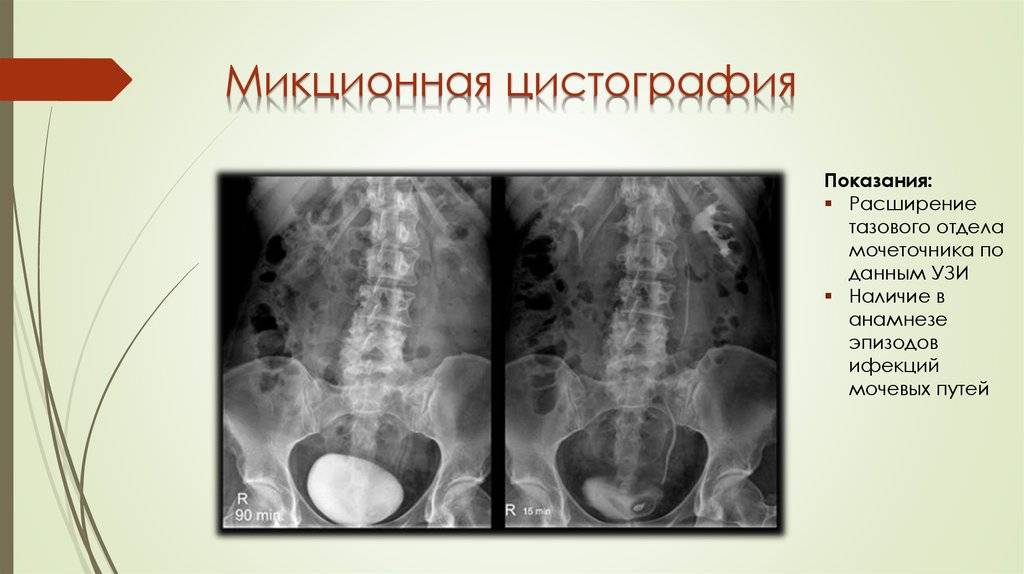
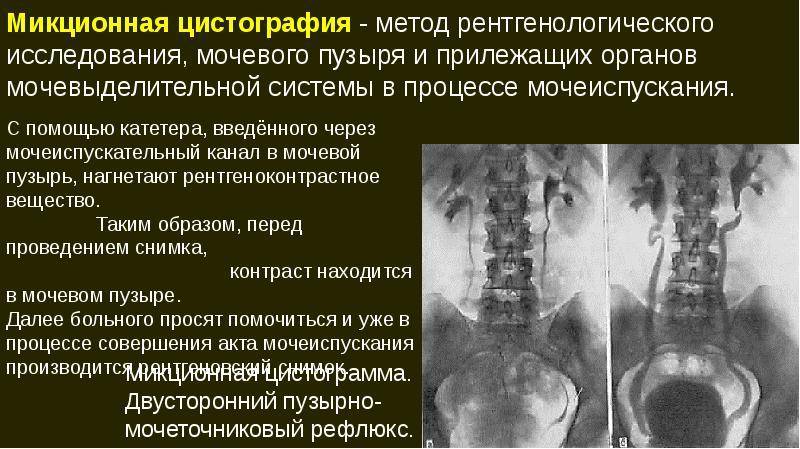
Особенности видов цистографии
Пузырно-мочеточниковый рефлюкс у ребенка
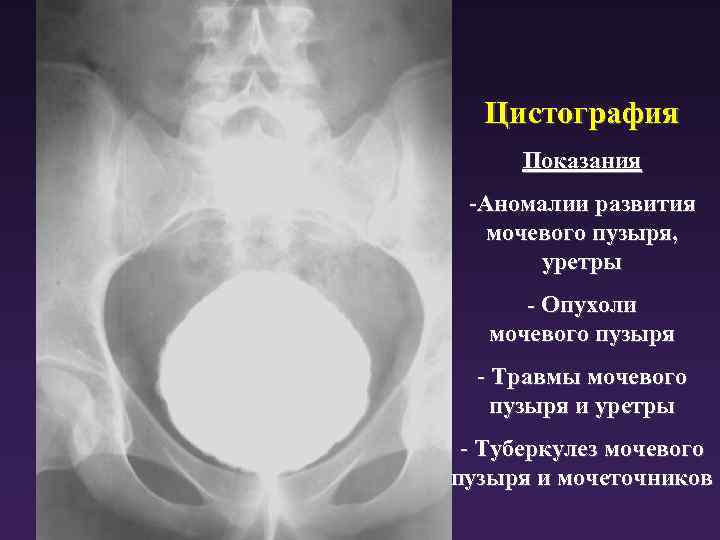
Принцип осуществления восходящей цистографии состоит в том, что при помощи катетера в мочевой пузырь вводят раствор со свойством контраста. Он окрашивает орган, и врач может рассмотреть очертания органа, его объем, наличие рефлюкса, травмы. В норме у мужчин округлый мочевой пузырь, у женщин он овальный, а у детей грушевидный.
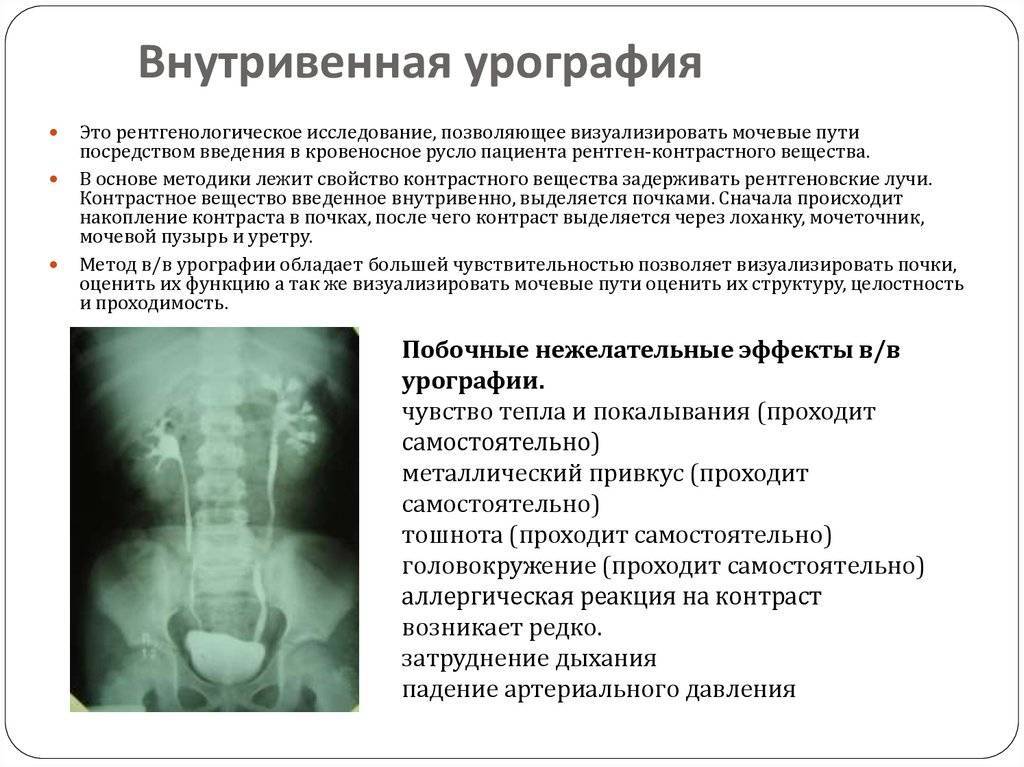
При нисходящем (экскреторном) варианте процедуры контрастное вещество вводят внутривенно и оно с током крови попадает в почки, а с мочой в мочевой пузырь.
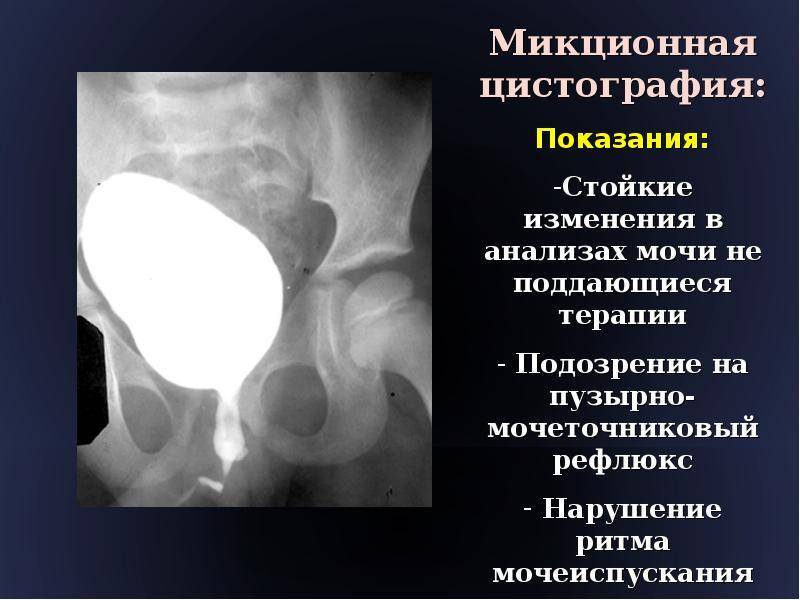
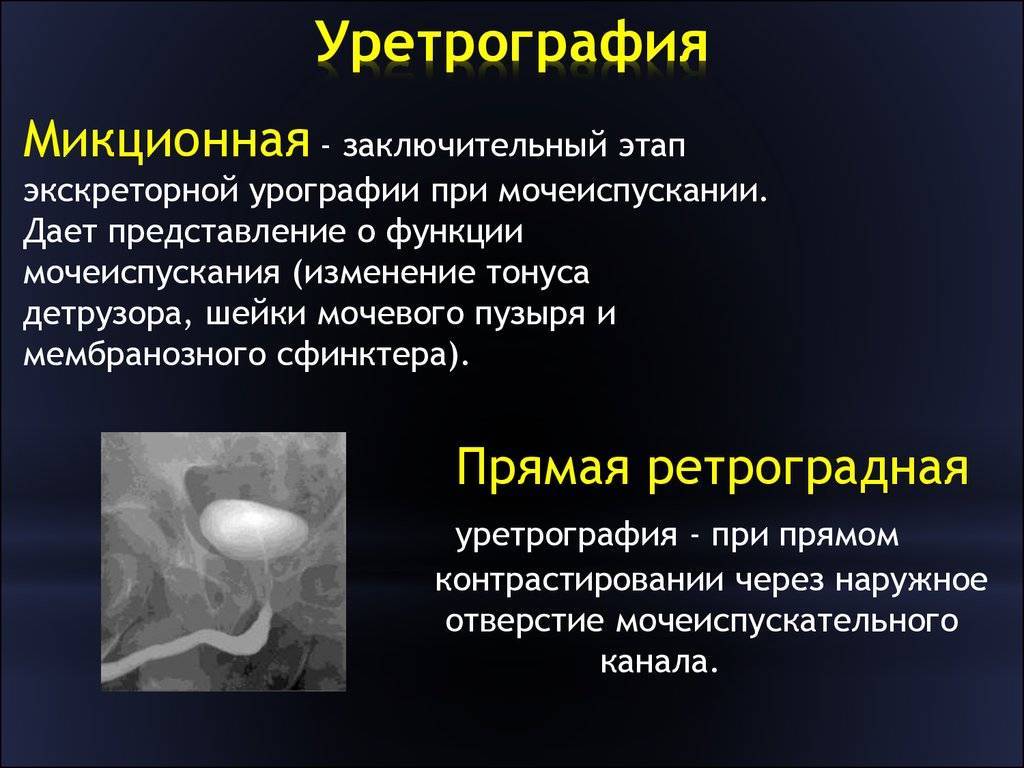
Микционный вид основан на проведении рентгенографии во время мочеиспускательного акта. Контраст в этот момент заполняет канал мочеиспускания, так врач может видеть все его дефекты. Контраст вводится посредством катетера в мочевые протоки, затем человеку необходимо помочиться. Во время этого осуществляется ряд снимков, последний по завершении опорожнения пузыря.
При восходящей урографии определяются все те же патологии, что и при нисходящем варианте, но картинка будет более четкой, а также определяется пузырно-мочеточниковый рефлюкс.
Возможные осложнения
Данный метод исследования является достаточно серьёзным и может способствовать возникновению ряда осложнений. К ним относят:
аллергическую реакцию на контрастное вещество. Она может проявиться в виде затруднённого дыхания и сыпи по типу крапивницы;
В случае аллергии обязательна неотложная медицинская помощь.
- нефротический эффект. Он проявляется сильной головной болью, головокружением, запахом ацетона изо рта. В этом случае необходимо срочно перевести ребёнка в реанимационное отделение для проведения дезинтоксикационных мероприятий;
- механическое повреждение уретры при введении катетера. Это может проявляться болезненным мочеиспусканием, розовым оттенком мочи;
Эти симптомы должны пройти за два–три дня, а если нет – необходимо срочно сообщить об этом лечащему врачу.
- острую задержку мочи или рефлекторный спазм сфинктера (невозможность самостоятельного опорожнения после проведённой манипуляции);
- обострение пиелонефрита. Чтобы этого не произошло, многие врачи перед проведением данной манипуляции рекомендуют уросептики.
Подготовительные мероприятия
Прежде всего, ребенка необходимо подготовить в психоэмоциональном плане. Объяснить ему необходимость исследования, подробно рассказать, что возможны неприятные давящие ощущения внизу живота и болезненность при введении катетера. Ребенок не должен бояться, истерика в кабинете диагностики поставит исследование под угрозу срыва. Грудничков и детей ясельного возраста приходится удерживать принудительно.
Для результативного проведения цистографии необходимо выполнить следующие условия. За 3–4 дня до процедуры из рациона ребенка устраняются продукты, вызывающие интенсивное газообразование и брожение: блюда из фасоли, чечевицы, гороха, капуста в любом виде, черный хлеб и выпечка из сдобного теста, свежее молоко и кефир, квас и газировка.
Употребление сладостей следует максимально ограничить. Грудным малышам ввести в рацион укропную воду. При систематической обстипации (запорах) у ребенка, рекомендуется прием слабительных лекарств или фитоотваров. В день исследования кишечник нужно очистить посредством клизмирования.
Большинство детей крайне негативно реагируют на применение клизмы, однако, исследование требует, чтобы кишечник был пустой. Перед процедурой следует провести гигиену половых органов. В случае гиперактивности или повышенной возбудимости малыша рекомендуются успокоительные травяные сборы.
Общая информация
Несмотря на то, что рентгенологические лучи закрепили за собой репутацию не самого благоприятного вида воздействия на человеческий организм, а сам метод имеет ряд противопоказаний, цистография у детей должна в обязательном порядке проводиться в тех случаях, когда риски для здоровья в результате заболевания носят более явственный характер, нежели опасность облучения. Помимо рентгена, существует еще один способ обследования, это МР-диагностика. Однако для некоторых пациентов томография достаточно дорога. Кроме того, она предполагает необходимость неподвижного нахождения ребенка внутри томографа в течение как минимум получаса, а такое требование можно выполнить далеко не всегда.
Цистография мочевого пузыря делается как у детей до года, так и у ребенка более старшего возраста. Родители не должны испытывать сомнений, если врач рекомендует им проведение данной процедуры. Разумеется, предварительно должен быть произведен тщательный осмотр, направленный на выявление абсолютных противопоказаний.
Результаты пробы
Реакцию пробы Манту оценивают через 48–72 часа после инъекции. Критерием теста является диаметр появившегося кожного уплотнения. При этом эритема (зона покраснения кожи) не учитывается. Диаметр уплотненной области следует измерять поперек предплечья, перпендикулярно к оси руки (рис. 1).
Реакция на пробу Манту, в зависимости от диаметра индурации, бывает:
- Отрицательной — 0-1 мм или полное отсутствие реакции.
- Сомнительной — 2-4 мм или наличие гиперемии любого размера без индурации.
- Положительной — более 5 мм.
Фото:
Положительные реакции разделяют на подвиды:
- слабо положительные — 5-9 мм;
- средней интенсивности — 10-14 мм;
- выраженные — 15-16 мм;
- гиперергические (чрезмерно выраженные) — более 17 мм у детей и 21 мм у взрослых.
Фото: a4ashishmishra.gmail.com / Depositphotos
Также на гиперергическую реакцию, независимо от размеров кожной индурации, указывает образование нагноений и участков некроза, поражение рядом расположенных лимфатических сосудов, узлов и т.д.
Индурация до 5 мм также может свидетельствовать об инфицировании микобактериями туберкулеза в следующих случаях:
- Недавний контакт с больным туберкулезом.
- Ранее полученные результаты рентгенографии грудной клетки, указывающие на перенесенный туберкулез.
- Перенесенная операция по поводу трансплантации органов.
- ВИЧ-инфекция и СПИД, другие иммунодефицитные состояния, например, длительная терапия кортикостероидами.
Рентген мочевого пузыря с контрастным веществом
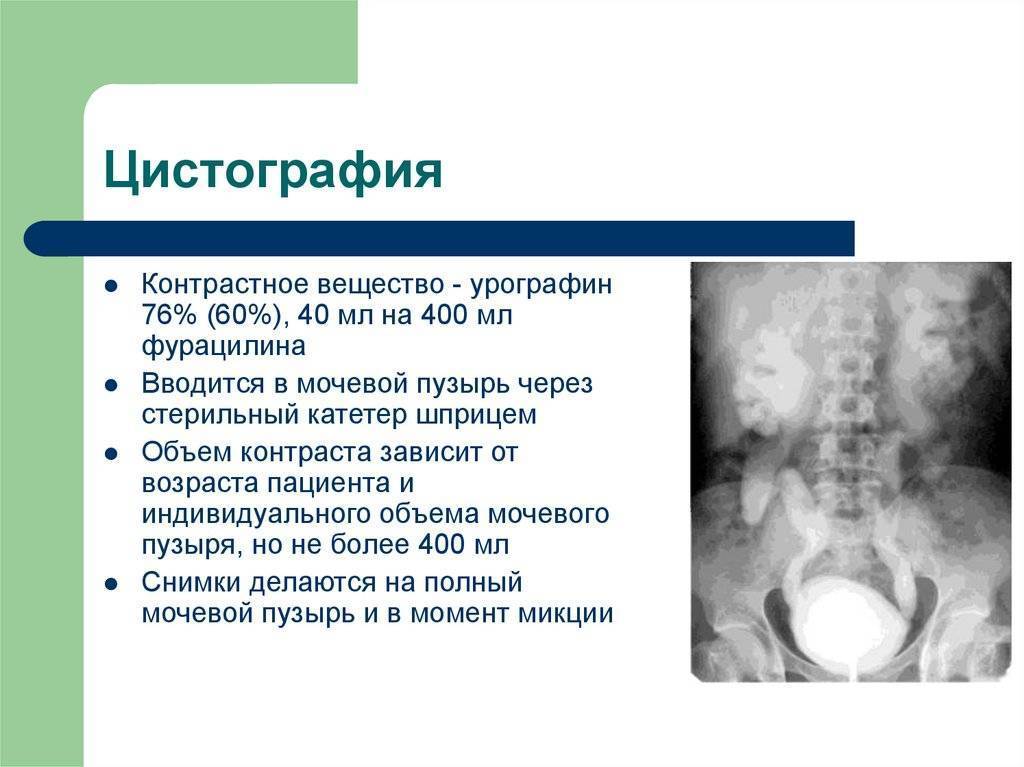
При диагностике заболеваний мочевого пузыря часто назначают рентген мочевого пузыря. Процедура проводится при помощи эндоскопа. Проводится при наличии показаний. Может проводиться в любом возрасте. Позволяет оценить основные параметры мочевого пузыря. Для этого в него заливают контрастное вещество (в виде специального раствора). В первую очередь, при помощи данного метода можно оценить структурные особенности органа, а также его целостность. Позволяет своевременно выявить патологию и приступить к своевременному лечению. Назначает эту процедуру в основном уролог, реже – хирург.
Существует два метода проведения процедуры: восходящий и нисходящий метод. При восходящем методе контраст вводится внутрь мочевого пузыря при помощи катетера. Общее количество контрастирующего вещества составляет 150-200 мл. во втором случае, при нисходящем способе проведения процедуры, применяется внутривенное введение контраста. Требуется примерно 45 минут для достижения вещества мочеточником. Широкое применение находит несколько вариантов контрастных веществ, в частности, триомбраст, урографин, йодамин. Рентген позволяет довольно быстро выявить патологии мочевого пузыря
Особенно важно применять этот метод при рефлюксе, циститах, фистулах, при наличии новообразований, при дивертикулах, конкрементах, аномалиях мочеполового тракта и почек. []
Данный метод позволяет диагностировать различные формы недержания мочи, а также оценить выводящую функцию почек. Это делается примерно через 30 минут после проведения процедуры.
Механизм лечебного действия
УВЧ-терапия обладает следующими эффектами:
- осцилляторный эффект, который характеризуется изменением биологической структуры клеток на физико-химическом и молекулярном уровне;
- тепловой эффект, который приводит к нагреву тканей организма путем превращения ультравысоких частот электромагнитного поля в тепловую энергию.
Устройство аппарата
Классический аппарат УВЧ-терапии оснащен следующими составляющими:
- высокочастотный генератор (устройство, вырабатывающее энергию ультравысокой частоты);
- электроды в виде конденсаторных пластин (электрический проводник);
- индукторы (отвечают за создание магнитного потока);
- излучатели.
УВЧ-аппараты бывают двух типов:
- стационарные;
- переносные.
Для проведения УВЧ-терапии используют следующие стационарные аппараты:
- «УВЧ-300»;
- «Экран-2»;
- «Импульс-2»;
- «Импульс-3».
Для проведения УВЧ-терапии используют следующие переносные аппараты:
- «УВЧ-30»;
- «УВЧ-66»;
- «УВЧ-80-04».
| Классификация аппаратов УВЧ-терапии по мощности | Наименование аппарата |
| малой мощности (до 30 Вт) |
|
| средней мощности (до 80 Вт) |
|
| большой мощности (до 350 Вт) |
|
Среди российских импульсных аппаратов УВЧ-терапии выделяют следующие:
- «Импульс-2»;
- «Импульс-3».
Среди зарубежных аппаратов УВЧ-терапии выделяют следующие:
- «Ultraterm»;
- «K-50»;
- «Megapulse»;
- «Megatherm».
В УВЧ-терапии применяют следующие диапазоны электромагнитных колебаний:
- 40,68 МГц (на данном диапазоне работает большая часть УВЧ-аппаратов в России и странах СНГ);
- 27,12 МГц (данный диапазон в большинстве случаев применяется в западных странах).
Частота электромагнитных колебаний бывает двух типов:
- непрерывное колебание, при котором происходит непрерывное электромагнитное воздействие на пораженную область;
- импульсное колебание, при котором производится серия импульсов, продолжительность воздействия которых составляет от двух до восьми миллисекунд.
Проведение процедуры УВЧ
вид электродаСуществуют следующие методики установки электродов:
- поперечный способ;
- продольный способ.
Поперечный способПродольный способв случее некорректного размещения может привести к развитию ожогов
| Доза тепла УВЧ | Мощность | Механизм действия | Ощущения пациента |
| Термическая доза | от 100 до 150 Вт | применяется с провокационной целью | пациент испытывает выраженные тепловые ощущения |
| Олиготермическая доза | от 40 до 100 Вт | улучшает клеточное питание, обмен веществ и кровообращение | характеризуется незначительными тепловыми ощущениями |
| Атермическая доза | от 15 до 40 Вт | производит противовоспалительное действие | пациент не ощущает тепло |
В зависимости от дозы воздействия полей УВЧ в организме человека могут наблюдаться следующие изменения:
- увеличение фагоцитарной активности лейкоцитов;
- снижение экссудации (выделение жидкости в ткани при воспалительных процессах);
- активизация деятельности фибробластов (клетки образующие соединительную ткань в человеческом организме);
- увеличение проницаемости стенок сосудов;
- стимуляция в тканях обменных процессов.
Особенности проведения УВЧ новорожденным и детям:
- УВЧ-терапия может применяться лишь спустя несколько дней после рождения ребенка;
- используется слаботермическая дозировка;
- применяются аппараты со слабой мощностью; так детям до семи лет показана мощность не более тридцати ватт, а детям школьного возраста – не более сорока ватт;
- детям до пяти лет электроды прибинтовываются к необходимой области, а вместо воздушного зазора между пластинкой и кожей вставляется специальная бинтовая прокладка (во избежание появления ожогов);
- УВЧ-терапия применяется не более двух раз в год;
- рекомендуется производить в среднем от пяти до восьми лечебных процедур (не более двенадцати).
| Возраст ребенка | Длительность процедуры |
| новорожденные и дети до шести месяцев | до пяти минут |
| от шести месяцев до одного года | до семи минут |
| от года до семи лет | до восьми минут |
| дети старше семи лет | десять минут |
Преимущества и недостатки диагностики
В качестве преимущества можно отметить доступность исследования. Для его проведения не требуется сложное высокотехнологичное оборудование. Достаточно обычного рентгена, который есть практически в каждой поликлинике.
Из недостатков можно отметить ограничение метода в рамках диагностики некоторых патологий. Например, с помощью цистоуретрографии можно обнаружить довольно большие опухоли, которые выступают над поверхностью слизистой. Но если это рак на ранней стадии, его можно пропустить. Кроме того, с помощью данной технологии невозможно поставить окончательный диагноз при подозрении на новообразования, требуется взятие биопсии и морфологическое подтверждение.
Тем не менее, метод незаменим при диагностике свищей, дивертикулов, рефлюкса и других пороков развития мочевыделительной системы.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Что выбрать – МРТ или цистоскопию
МРТ – магнитно-резонансная томография основана на измерении резонанса, исходящего от атомов водорода нашего тела, на которые воздействуют магнитным полем. Импульсы, идущие от атомов, воспринимаются аппаратом МРТ и передаются на компьютер. После обработки принятых сигналов программа выдаёт изображение в виде трехмерной картинки. Так можно исследовать любую область организма, в том числе мочевыделительную систему.
Что лучше, МРТ или цистоскопия, сказать сложно, поскольку каждая процедура имеет свои плюсы и минусы.
Сравнение двух методов обследования
| МРТ | Цистоскопия |
| Из-за схожести патологических очагов на результатах МРТ поставить диагноз бывает очень сложно | Врач непосредственно видит патологический очаг, что облегчает диагностику. Можно провести биопсию – взятие образцов ткани или смывов со стенки пузыря для проведения анализов на рак и предрак |
| Отсутствует возможность воздействовать на очаг поражения. Во время МРТ нельзя раздробить камень, удалить полип, прижечь сосуд, провести какую-либо другую процедуру | Врач может непосредственно во время процедуры раздробить камень, прижечь кровоточащий сосуд, убрать опухоль, полип, вывести мочу |
| МРТ нельзя делать пациентам, имеющим протезы клапанов сердца, кровоостанавливающие клипсы, имплантированные кардио- и нейростимуляторы, инсулиновые помпы. Процедура не подходит для больных, имеющих татуировки, сделанные краской с содержанием металла | Такие противопоказания отсутствуют |
| Безболезненна, поэтому не требует применения обезболивающих препаратов | Современные методы анестезии позволяют сделать осмотр безболезненным. Однако больные после обследования могут испытывать неприятные ощущения, особенно если диагностика сочеталась с процедурами или операциями |
| Помимо мочевого пузыря, МРТ позволяет осмотреть всю область малого таза, чтобы выявить заболевания, которые могли привести к затруднению мочевыделения | Такая возможность отсутствует |
| Процедуру можно проводить при беременности, кроме первого триместра | Процедура противопоказана при любом сроке беременности |
| МРТ можно проводить больным, страдающим нарушением свертываемости крови, острыми инфекциями мочевыводящих путей и обострениями хронических патологий | При этих состояниях исследование противопоказано |
Хотя МРТ современный и высокотехнологичный метод обследования, он не всегда подойдёт в качестве замены осмотра с помощью цистоскопа. Врач может увидеть патологический очаг, но уточнить его характер и провести какое-то лечение он будет не в состоянии. МРТ будет неплохим выбором для больных, которые просто хотят обследовать мочевыводящую систему и тазовые органы.
Как подготовить ребёнка к исследованию? Памятка родителям
Цистография является достаточно серьёзным методом диагностики и для её проведения обязательно письменное согласие родителей малыша.
Перед проведением данного исследования необходимо выяснить, есть или нет у малыша противопоказания к её проведению, аллергия на вводимые препараты. А также за два–три дня до её проведения нужно исключить все продукты, способствующие газообразованию в кишечнике. В тот день когда будет выполняться цистография, запрещено кушать и необходимо промыть кишечник малышу при помощи очистительной клизмы.
Если у ребёнка склонность к метеоризму – рекомендовано давать укропную воду несколько дней, а если дисбактериоз – лактобактерии.
Детям до года разрешено на завтрак дать кашу (желательно на воде) и попоить соком или водой, чтоб не возникли «голодные газы».
Очень важно ребёнку объяснить необходимость выполнения данной манипуляции и объяснить её суть (если он уже понимает). Необходимо постараться успокоить малыша
Перед проведением данной манипуляции медицинский работник обязательно должен приготовить медикаменты для оказания неотложной помощи.

В чем суть цистографии?
Суть данного метода заключается в контрастировании мочевого пузыря и в выполнении его рентгенологического исследования для дальнейшего выявления патологических изменений пузыря (возможно обнаружить травматическое поражение стенок, их утолщение, изменение его формы, наличие рефлюксов).
Цель данного обследования — выявить локализацию и распространённость патологических процессов органов мочевыделения.
Как выполняется цистография? Особенности у детей
«Цистография у детей как делается?» – это наиболее частый вопрос у родителей, малыши которых должны быть ей подвержены.
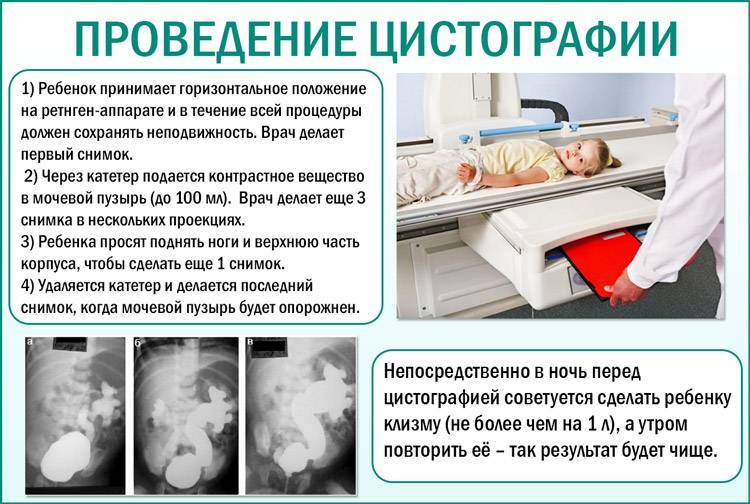
Выполнение процедуры детям производится следующим образом:
- ребёнка укладывают на стол рентген-аппарата на спину, его фиксируют в таком положении;
- выполняется снимок брюшной полости;
- осуществляют местную премедекацию (при отсутствии противопоказаний);
- с использованием мягкого стерильного уретрального катетера в мочевой пузырь вводят специальный контраст. Объём вводимого контраста рассчитывается согласно возрасту ребёнка: до двенадцати лет – 45 – 100 мл, а у старших детей (так же, как и у взрослы) – 150 – 300 мл;
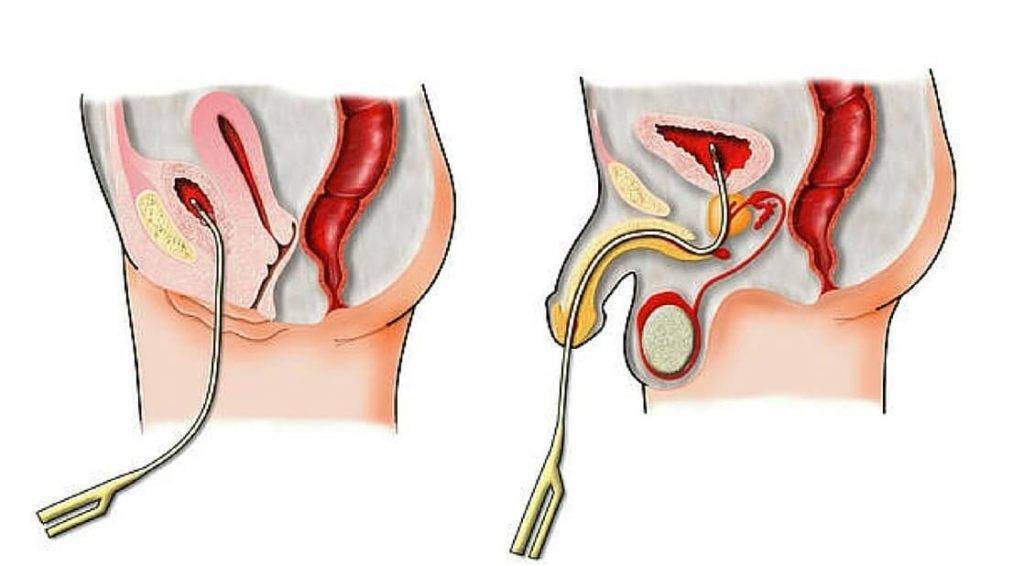 Мальчикам катетеризацию выполняют в положении на боку (производят сгибание одной ноги и разгибание второй), а девочкам – на спине.
Мальчикам катетеризацию выполняют в положении на боку (производят сгибание одной ноги и разгибание второй), а девочкам – на спине.
- пережимают катетер с целью предупреждения вытекания жидкости;
- выполняется ряд снимков в разных положениях тела (на боку, животе, спине, согнувши ноги в коленях);
- далее мочевой пузырь опорожняется, катетер извлекается, после чего выполняется завершающий контрольный снимок органа.
После проведённого исследования малыш в обязательном порядке должен быть под наблюдением врача, так как при наличии разрыва органа, контрастное вещество может проникнуть в кровяное русло и вызвать сепсис.
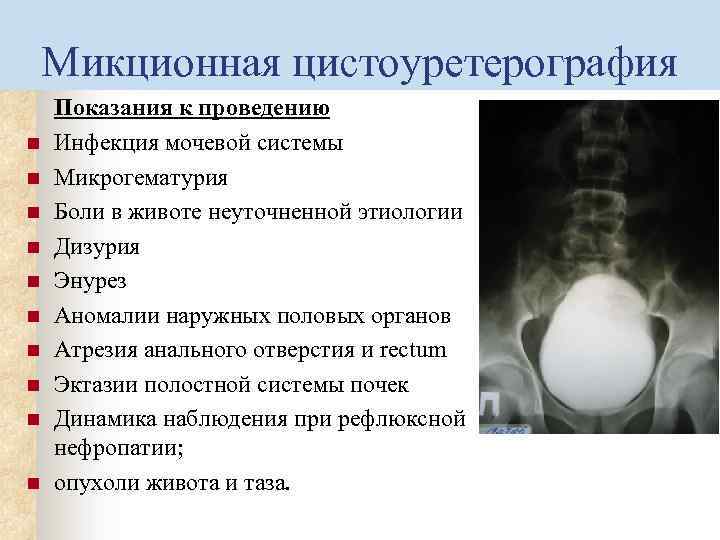
Особенностью проведения данной процедуры является тот факт, что в детском возрасте чаще применяют микционную цистографию. Проведение рентгеновских снимков производят во время опорожнения мочевого пузыря. Это позволяет обнаружить изменения по ходу мочеиспускательного канала, что дополняет общую картину снимков мочевого пузыря и почек с мочеточниками.
Момент введения контрастного вещества в уретру – один из неприятных этапов исследования. Конечно, многое зависит от индивидуальной чувствительности ребёнка, но, всё же, у большинства процесс осложняется не просто дискомфортом, а выраженной болью. Не все малыши способны это адекватно выдержать, поэтому приходится специалистам прибегать к выполнению общей анестезии (наркоз).
Необходимое оборудование
Для проведения данного исследования необходимо наличие: рентгеновской установки, инфузионной системы, шприцев, ренгеноконтрастного вещества, мочепузырных катетеров.
При необходимости проведения цистографии нужно правильно подготовить ребёнка и, если он понимает, рассказать о возможных дискомфортных и болезненных ощущениях.
Варианты проведения (виды)
Контраст для осуществления диагностической процедуры может быть введён двумя способами. В первом случае раствор вводят внутривенно и ожидают, когда он начнёт фильтроваться и выводиться через почки, мочеточники и далее. Во втором случае готовым контрастом с помощью катетера заполняют мочевыделительную систему и отслеживаю по снимкам сам момент заполнения и дальнейшего его обратного выведения. В зависимости от этого и выделяют её разновидности – восходящая и нисходящая цистография. Чаще всего используется второй метод.
Применение внутривенного контрастирования в большинстве случаев происходит при сужении или воспалении уретры.
При наличии у малыша проблем с мочеиспусканием, используется микционная цистография.
Время проведения самой процедуры занимает около 30 – 60 минут, а период подготовки к ней – до двух часов.
Повторное проведение пробы Манту
Как правило, повторное введение туберкулина не связано с какими-либо рисками для здоровья. Например, если человек не является на повторный осмотр в сроки от 48 до 72 часов для оценки результатов туберкулиновой кожной пробы, рекомендуется как можно раньше провести второй тест. Противопоказаний к повторению пробы Манту нет, за исключением случаев, когда предыдущая проба была связана с тяжелой аллергической реакцией.
Фото:
Туберкулинодиагностика, как правило, проводиться ежегодно, а ее результаты сравниваются с предыдущими. Иногда это заражение M. tuberculosis с момента последней постановки пробы.
Критерии, по которым ребенка могут направить на консультацию в противотуберкулезный диспансер после проведения пробы Манту, включают «виража»:
- впервые выявленную положительную реакцию (папула 5 мм и более) на пробу, не связанную с предыдущей иммунизацией против туберкулеза;
- длительно сохраняющуюся (4 года) реакцию с инфильтратом 12 мм и более;
- нарастание чувствительности к туберкулину у туберкулиноположительных детей – увеличение инфильтрата на 6 мм и более;
- увеличение менее чем на 6 мм, но с образованием инфильтрата размером 12 мм и более;
- гиперреакцию на туберкулин (инфильтрат 17 мм и более);
- везикулонекротическую реакцию и лимфангит.
Также стоит упомянуть о «Бустер-эффекте» — значительном увеличении получаемой реакции при частой (более чем раз в 2 недели) постановке пробы. Считается, что такой эффект обусловлен увеличением чувствительности Т-лимфоцитов к туберкулину. В то же время иммунитет у лиц, инфицированных M. tuberculosis продолжительное время, перестает реагировать на туберкулин, из-за чего может отмечаться ложноотрицательный результат.
Источники
- Lewinsohn et al., Official American Thoracic Society/Infectious Diseases Society of America/CDC Clinical Practice Guidelines: Diagnosis of Tuberculosis in Adults and Childrenexternal icon, Clinical Infectious Diseases, 2017, Pages e1–e33.
- Kim Y, Dawes-Higgs E, Zagarella S. Foreign body reaction involving a Mantoux test site. Australas J Dermatol. 2005; 46:169–71
- Туберкулинодиагностика // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1985. — Т. 25 : Тениус — Углекислота. — 544 с.
- Бородулина Е. А. Вопросы туберкулинодиагностики у детей в современных условиях // Вопросы современной педиатрии. — 2010. — Т. 9, № 1 — С. 70−74.
Цистография или цистоскопия – что выбрать?
Цистография – процедура, во время которой в мочевой пузырь, мочеточники и почки вводится рентгеноконтрастное вещество. Затем с помощью рентгена получают снимок отделов мочевыводящей системы.
Существует два вида цистографии – восходящая и нисходящая.
При восходящем исследовании рентгенконтрастное вещество вводится внутривенно. С током крови оно попадает в почки, а затем – в нижние отделы мочевыводящих путей. Восходящая цистография проводится при следующих заболеваниях:
- Дивертикулах мочевого пузыря – патологии, при которой на стенке органа образуются мешковидные выпячивания.
- Непроходимости мочевыводящих путей – во время обследования обнаруживаются препятствия на пути отхождения мочи, что позволяет разработать тактику восстановления оттока.
- Свищах мочевого пузыря.
- Опухолях мочевыделительной системы.
- Мочекаменной и почечнокаменной болезни.
- Врождённых патологиях мочевыделительных органов.
При нисходящей цистографии, в отличие от восходящей, рентгеноконтрастное вещество вводится в мочевой пузырь, мочеточники и почки через мочеиспускательный канал. После этого также делается рентгеновский снимок. Исследование считается одним из вариантов цистоскопии и применяется в основном для диагностики пузырно-мочеточникового рефлюкса – заброса мочи снизу в мочеточники.
Цистография позволяет оценить состояние отделов мочевыделительной системы. Процедура противопоказана при беременности, тяжелом состоянии пациента, аллергической реакции на рентгеноконтраст, острых воспалительных процессах.
Этапы и принцип проведения
Все мамы и папы задаются вопросом, как делается цистография у детей, имеет ли проведение такого исследование опасность? Перед проведением этого метода выявлений болезней родители должны дать письменное разрешение на его осуществление.
Есть несколько этапов процедуры:
- делают пробу, которая исключает аллергическую реакцию у ребенка на контраст (у детей обычно применяют контраст, имеющий жидкую консистенцию из-за их большей устойчивости к разрушению);
- в первую очередь, нужно снять все украшения;
- при необходимости нужно снять белье;
- опорожняется мочевой пузырь;
- ребенка кладут спиной на рентгенологический аппарат;
- вводиться контраст через катетер при ретроградной цистографии, который затем клипируют, чтобы контрастное вещество не вытекло (для детей раннего возраста количество контраста не более 50-100 мл, детям старше 12 лет вводят около трехсот миллилитров);
- осуществляют введение контраста через вену при экскреторной цистографии;
- если цистографию проводят у мужского пола, то на место расположения яичек кладут защитную пластинку
- делают снимок почек, мочевого пузыря, мочеточников с целью определить четкость изображения и расположение органов;
- ряд снимков должен делаться в положении на боку, на спине в момент ввода вещества и позже;
- после снимается катетер, происходит мочеиспускания и также выполняется снимок;
- после завершения процедуры ребенок должен находиться под присмотром медицинского персонала, также ему следует соблюдать постельный режим в течение суток.

Во время цистографии применяется рентгеновское излучение
Мальчиком чаще всего назначают экскреторную (нисходящую) цистографию, это связано с особенностью строения уретры, что затрудняет постановку катетера.
Новорожденным такую процедуру назначают лишь в самых крайних случаях. Это объясняется тем, что воздействие рентгена весьма пагубно влияет на организм малыша.
Как правило, врач для точной постановки диагноза в дополнении к цистографии назначает общие анализы крови и мочи, а также биохимию крови.
Важно, чтобы было рассчитано точное количество контрастного вещества. Оно определяется по специальной формуле Тишеля
Как проводится цистоскопия
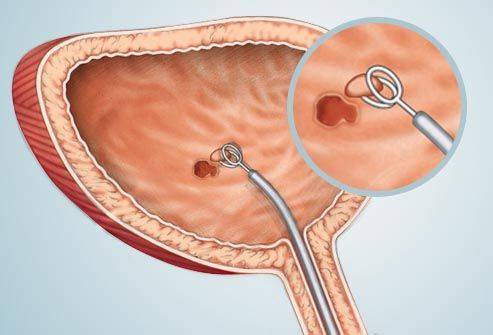
Цистоскоп вводится через уретру, что вызывает определенный дискомфорт. Поэтому цистоскопия, как правило, проводится под местной анестезией или в состоянии медикаментозного сна
Перед проведением цистоскопии потребуется опорожнить мочевой пузырь. При проведении цистоскопии у мужчин на время процедуры головка полового члена фиксируется специальным зажимом.
Врач аккуратно вводит цистоскоп в мочевой пузырь, после чего через цистоскоп мочевой пузырь наполняется водой. Вода растягивает его стенки, увеличивая пространство для обзора пузыря и проведения манипуляций.
С помощью цистоскопа врач осматривает сам мочевой пузырь и устья мочеточников. Ранее, при введении цистоскопа осматриваются мочевой канали (у мужчин) область предстательной железы.
Длительность собственно исследования (без учета анестезии) составляет не более 15 минут.
Сделать цистоскопию в Москве Вы можете в АО «Семейный доктор».
Рекомендации и возможные осложнения
Цистография у детей требует соблюдение не только правил подготовки, но и постпроцедурного периода. После исследования родителям необходимо следить за соблюдением постельного режима ребенка на протяжении 24–36 часов, исключить из детского рациона соленую, острую и маринованную пищу, обеспечить ребенку правильный питьевой режим (жидкости нужно пить много, для скорейшего выведения контраста из организма).
Родителям следует строго следить за малышом, при изменениях его состояния обратиться за врачебной помощью. Основным осложнением является аллергическая реакция на контрастное вещество. Симптомы могут проявляться следующим образом: одышка, эпидермический дерматит (сыпь),покраснение кожи на лице. При симптомах тяжелой интоксикации, ребенку показана госпитализация.
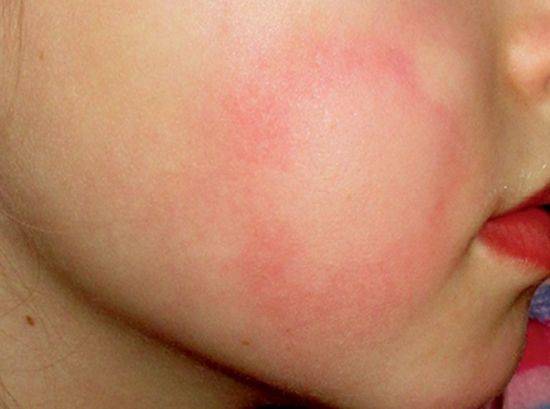 Аллергия на контраст, чаще всего, проявляется кожной реакцией
Аллергия на контраст, чаще всего, проявляется кожной реакцией
Несоблюдение медиками условий стерильности может привести к проникновению в организм инфекции. Лечение, в этом случае симптоматическое. При наличии хронических заболеваний мочеполовой сферы, исследование способно спровоцировать рецидив. Неграмотное проведение процедуры угрожает повреждением уретры. Травма такого рода может иметь серьезные последствия.
Показания к проведению
При подозрении на туберкулез органов мочеполовой системы
Такое заболевание, как туберкулез, затрагивает не только дыхательную, но и мочеполовую систему человека, о чем знает не каждый пациент. Чтобы не позволить болезни поразить как можно больше тканей, а затем перейти на другие органы, что приведет к летальному исходу, следует провести цистографию мочевого пузыря при обнаружении уже первых тревожных симптомов. В качестве таковых выступают: повышение артериального давления, боли при мочеиспускании, кровь в моче (не всегда).
При подозрении на камни или песок в мочевом пузыре
Рентген мочевого пузыря информативен и при мочекаменной болезни. Это распространенный недуг, поражающий лиц среднего возраста и пожилых людей. Характеризуется острой либо тупой болью, частыми позывами опорожнить мочевой пузырь, общим недомоганием. Без своевременного оказания медицинской помощи приводит к гибели почки. Цистография мочевого пузыря у женщин и мужчин способна выявить также песок в мочевом пузыре – состояние, сопровождающееся болью, ощущением неполного опорожнения при мочеиспускании и иными малоприятными симптомами.
Выявление врожденных патологий мочевыделительной системы
Врожденные патологии сегодня диагностируются уже в детском возрасте, в первые дни и недели жизни. Они могут как не причинять дискомфорта, так и вызывать серьезные физические и даже психические расстройства. В большинстве требуют оперативного вмешательства.
При подозрении на пузырно-мочеточниковый рефлюкс или серьезные травмы мочевого пузыря
Пузырно-мочеточниковый рефлюкс – это патология, характеризующаяся обратным движением мочи (из пузыря в мочеточники), что приводит к развитию воспалительных процессов и инфекции. Может быть врожденным или приобретенным в результате травм. Неблагоприятные физические воздействия на мочевой пузырь также могут явиться причиной неполадок в его функционировании.