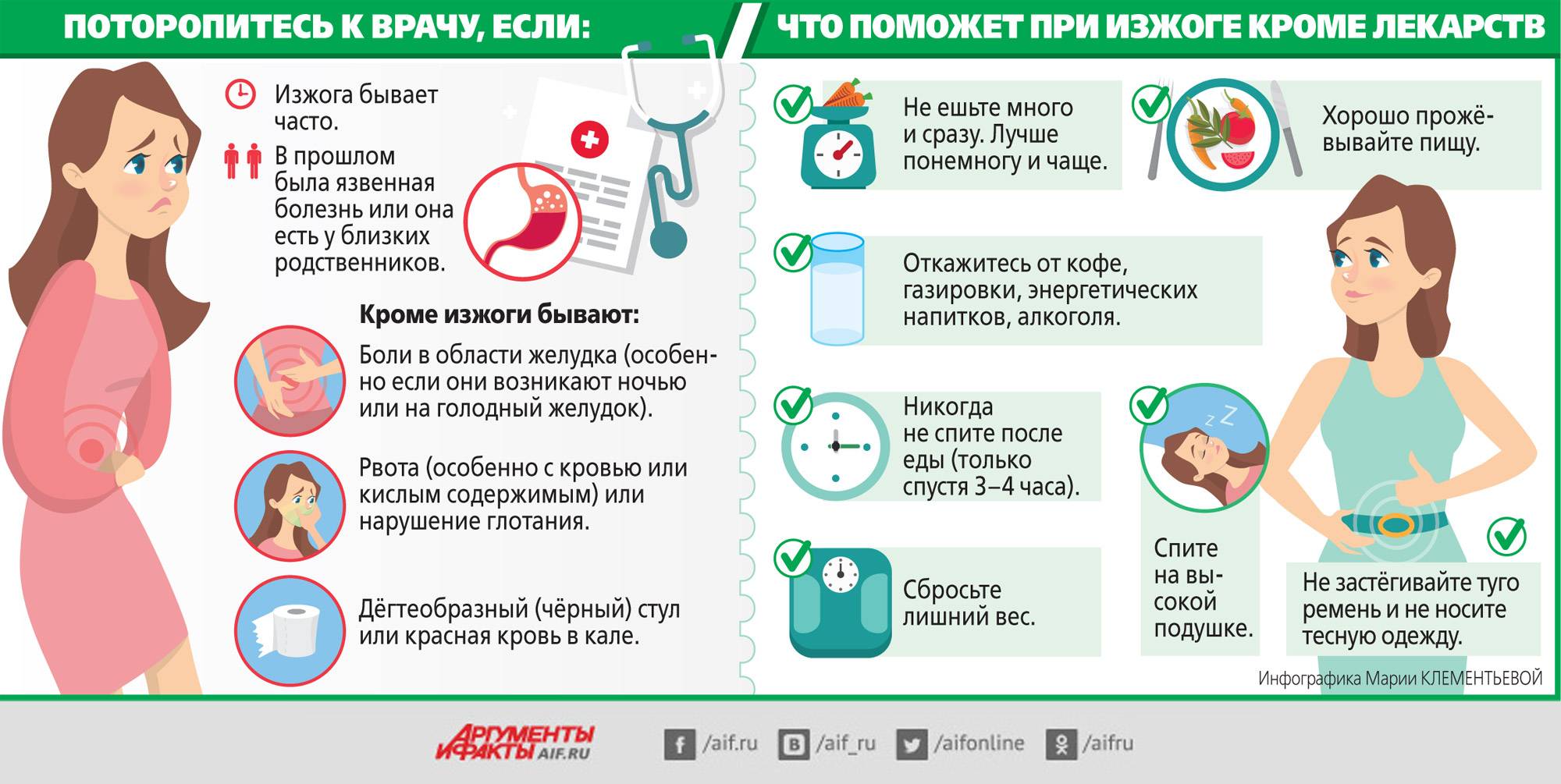
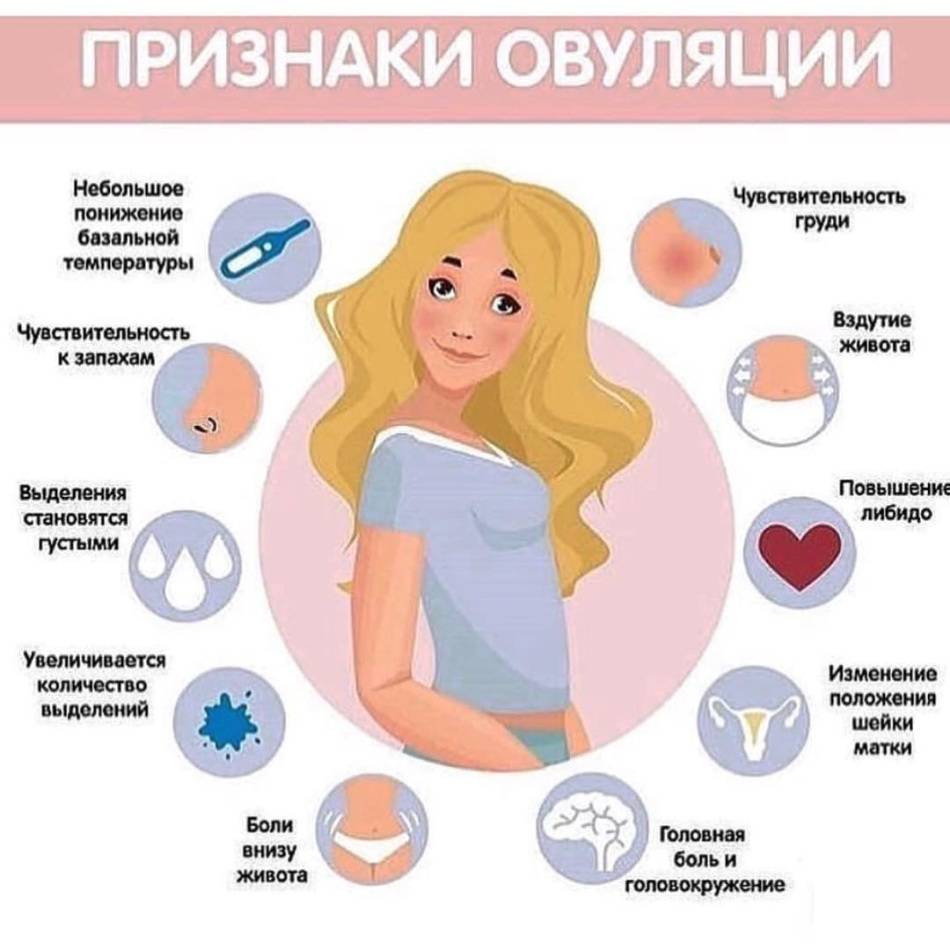
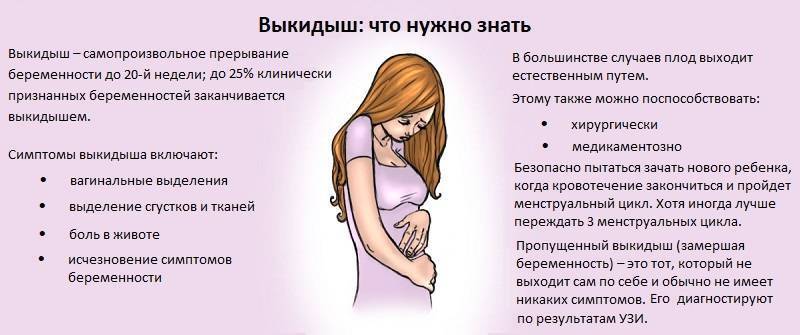
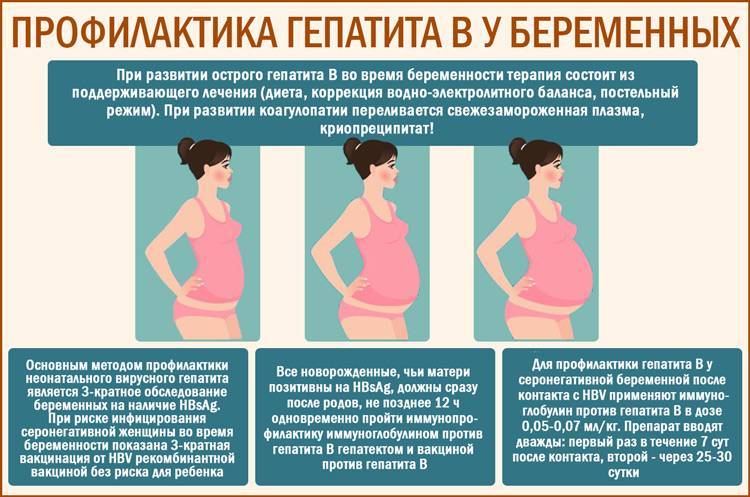
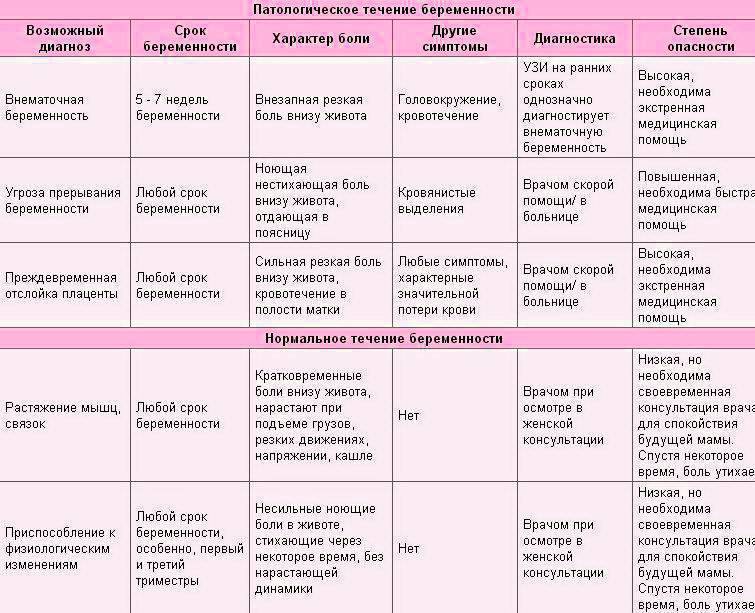
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.
Симптом 8. Головные боли
Причина. Многие женщины страдают от головных болей из-за гормональных изменений во время менструального цикла, беременности или менопаузы.
Что делать. Определить причины головной боли поможет ведение дневника симптомов.
- Если у вас головные боли приступообразные, возникающие только во время менструации это может указывать на истинную менструальную мигрень.
- Если приступы развиваются не только в период месячных, но и в другое время, это может указывать мигрень, ассоциированную с менструацией.
Уровень эстрогенов перед менструацией падает, а внутриматочных простагландинов растет, такие колебания вызывают мигренозные боли.
При регулярных приступах гинеколог назначит лекарства от мигрени (триптаны) или противозачаточные таблетки для лечения менструальной мигрени, или ЗГТ. Выбор препаратов зависит от возраста женщины.
Причины и симптомы
Дисбактериоз при беременности может развиться при наличии следующих негативных факторов:
сниженный иммунитет;
гельминтоз;
несбалансированное питание;
частые стрессовые ситуации;
прием антибактериальных препаратов;
хроническая усталость.
Поскольку во время беременности эмоциональный фон беременной женщины не устойчив, зачастую это приводит к нарушению состава микрофлоры кишечника.
У беременных дисбактериоз может проявляться в следующей симптоматике:
болезненность в животе;
снижение аппетита;
тошнота;
повышенное газообразование;
отрыжка;
метеоризм;
изменение консистенции и цвета испражнений;
запор или диарея.
Поскольку многие беременные жалуются на проявление таких симптомов, женщины редко обращают на них внимание, списывая на естественные процессы в такой период. Поэтому обнаружение заболевания в большинстве случаев происходит при случайном диагностировании, а лечение начинается только при остром течении болезни
Унаследуют ли дети биполярное расстройство?
По данным Centre for Clinical Interventions, дети пациентов с биполярным расстройством имеют риск наследования болезни 8%. По данным Bebbington (2004) вероятность получить биполярное аффективное расстройство по наследству — 5-15%. При этом в два раза выше вероятность, что у родственников биполярных пациентов разовьется униполярная депрессия (то есть обычная депрессия без второго полюса — без мании/гипомании).
Это ни в коем случае не говорит о том, что не нужно заводить детей. Это повод заботиться о биологической, психологической и социальной составляющей их развития. Не забывайте, что вероятность остаться здоровыми у детей пациентов с БАР — 65-75%.
Что делать, если схватки не начались?
Бывает и так, что срок родов подошел, а схватки не начались. Это явление – не обязательно повод для беспокойства, однако нуждается во врачебном контроле. Причинами снижения родовых функций могут быть предшествующие воспалительные заболевания, нарушения менструального цикла или гормональные нарушения.
Обычно роды происходят на 37-40 неделе. Если этого не произошло, но врач не обнаружит патологий плаценты, ребенку достаточно кислорода и питательных веществ, а околоплодные воды чистые, то подойдет естественная стимуляция родов. Женщинам показаны легкие прогулки, нахождение в вертикальном положении. Секс также может оказать положительное влияние на стимуляцию родов: вещества, содержащиеся в сперме, оказывают размягчающее влияние на шейку матки, а сексуальное возбуждение и оргазм – естественные мышечные стимулы
Главное, соблюдать меры предосторожности.
Чего не стоит делать однозначно – так это баловаться народными методами стимуляции. Особенно если речь идет о травах. Они обладают сильным и не всегда контролируемым эффектом, поэтому женщинам в положении вообще лучше оградить себя от употребления каких-либо настоев и отваров.
Если было принято решение о врачебной стимуляции родов, выбирается один из следующих методов:
1. Прием простагландинов (если шейка матки не готова к раскрытию).
2. Амниотомия (вскрытие околоплодного пузыря) – используется при снижении сократительных функций матки.
3. Введение окситоцина (внутривенно или в таблетках) – для стимуляции процесса схваток4.
Роды – волнительное и ответственное событие. И лучшее, что может сделать в этой ситуации будущая мама – это не пугаться сопутствующих им проявлений. Нужно постараться воспринимать схватки не как источник боли, а как естественный процесс, который способствует появлению на свет крохотного любимого малыша.
- ПРОБЛЕМЫ ЛОЖНЫХ СХВАТОК В СОВРЕМЕННОМ АКУШЕРСТВЕ – Бузумова Ж.О., Базарбаева Ж.У., Нурманалиева Э.Б., Канигаева А.М., Сексенова А.Б. – 2018 – Вестник Казахского Национального медицинского университета / No. 3 2018
- БЫСТРЫЕ РОДЫ В СОВРЕМЕННОМ АКУШЕРСТВЕ – Железова М.Е. – 2016 – Практическая медицина / ‘1 (93) 2016
- ОБОСНОВАНИЕ ЦЕЛЕСООБРАЗНОСТИ ПАРАВЕРТЕБРАЛЬНОЙ БЛОКАДЫ ДЛЯ АНАЛЬГЕЗИИ САМОПРОИЗВОЛЬНЫХ РОДОВ – Неймарк М.И., Иванова О.С. – 2018 – Вестник анестезиологии и реаниматологии / Том 15 / No. 3 / 2018
- Акушерство : национальное руководство / под ред. Э. К. Айламазяна, В. И. Кулакова, В. Е. Радзинского, Г. М. Савельевой. — М. : ГЭОТАР-Медиа, 2014. — 1200 с.
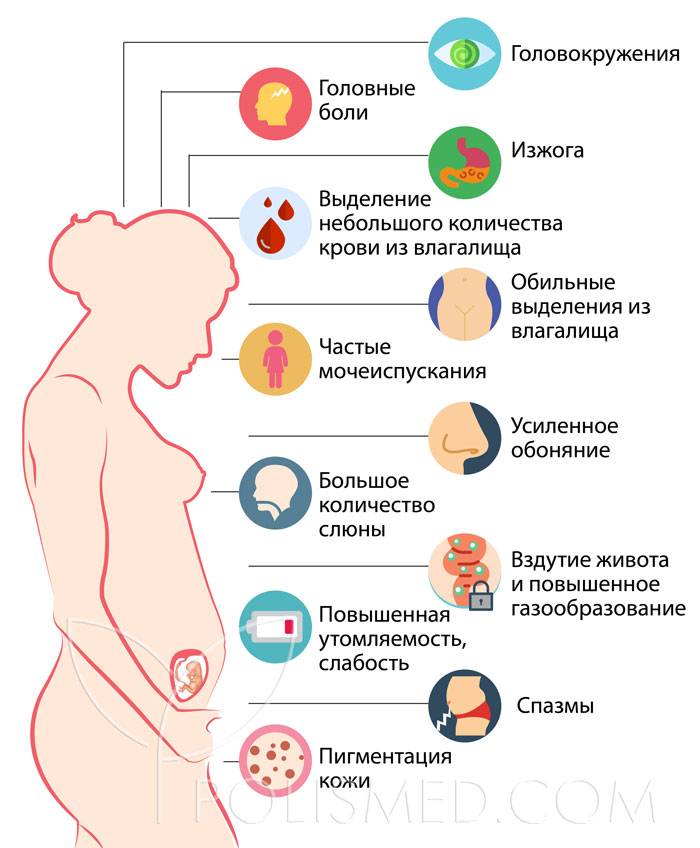
Симптомы беременности во втором триместре
Во втором триместре самочувствие и состояние значительно улучшаются. Выравнивается настроение, гормональный фон не так активно меняется. Больше перемен происходит с телом — растет живот, а к концу второго триместра женщина начинает ощущать движение плода. Какие проблемы могут сопровождать беременность в период с 13 по 27 неделю.
Боли в пояснице
Увеличивается вес, растет матка — все это дает нагрузку на суставы и кости. Чтобы избавиться от болей в пояснице можно носить специальный бандаж, больше отдыхать в комфортном положении. При сильных и мучительных болевых ощущениях стоит посоветоваться с врачом, который может назначить курс физиотерапии, или другие средства для облегчения.
Растяжки на коже
Причиной их появления опять же является резкий набор веса, увеличение живота. Обязательно использование кремов, смягчающих кожу. Начинать втирать такие средства стоит вначале беременности, и продолжать на протяжении всего срока.
Питание и физические нагрузки во втором триместре
Сбалансированное питание поможет сохранить собственный вес в норме, набирая только положенные килограммы. Это предупредит множество проблем — появление растяжек, боли в суставах, варикозное расширение вен. Занятия спортом будут не такими, как до беременности. Тренировки, бег, силовые и аэробные нагрузки нужно отложить на период после родов и кормления. Пока оптимально много гулять в спокойном темпе на свежем воздухе. Если до этого женщина практиковала йогу, то после консультации с врачом и его разрешения, некоторые виды асан можно продолжать выполнять. Все зависит от самочувствия и состояния здоровья беременной.
Тревожные симптомы
Плохое самочувствие во втором триместре должно насторожить и заставить обратиться к врачу. Если возникли такие симптомы, то медлить не стоит:
- боль в области живота;
- спазмы;
- повышение температуры;
- кровотечение, особенно обильное;
- появление отеков;
- любые виды болей — при мочеиспускании, головная, мышечная, суставная;
- сильная рвота;
- затрудненное дыхание.
Такие случаи могут свидетельствовать о каких-либо инфекциях, которые поддаются лечению на начальном этапе, и не успеют нанести вред плоду. Иногда беременные паникуют, но лучше, чтобы врач развеял все сомнения.
Профилактика
Зуд при беременности можно предотвратить, если соблюдать рекомендации врача и профилактические меры. Советы будущим мамам:
- тщательно соблюдать гигиену тела, регулярно принимать душ или ванну без использования ароматизированных веществ;
- отказаться от белья и одежды из синтетических тканей;
- после приема душа или ванны увлажнять кожу тела специальными средствами, с нейтральным уровнем рН, для этого подойдут кремы, лосьоны, эмульсии;
- пользоваться бесфосфатными порошками для стирки;
- носить просторную одежду, не стесняющую движения;
- избегать душных помещений или открытых мест под палящим летним солнцем;
- исключить интенсивные физические нагрузки, провоцирующие повышенное потоотделение;
- обеспечить будущей матери обильный питьевой режим, предотвращающий обезвоживание организма;
- избегать стрессовых ситуаций, получать позитивные впечатления.
Большую роль в профилактике зуда кожи играет правильное питание
Это особенно важно, если зуд провоцируют различные продукты. Женщине рекомендована гипоалергенная диета, с исключением фаст-фуда, копченых, соленых и маринованных блюд, а также продуктов с консервантами, эмульгаторами и искусственными ароматизаторами. Рацион будущей матери должен быть богат витаминами, минералами, жирными кислотами, антиоксидантами
Для этого в меню включают кисломолочные продукты, мясо и рыбу нежирных сортов, овощные блюда, фрукты
Рацион будущей матери должен быть богат витаминами, минералами, жирными кислотами, антиоксидантами. Для этого в меню включают кисломолочные продукты, мясо и рыбу нежирных сортов, овощные блюда, фрукты.
Зуд во время беременности при выполнении врачебных рекомендаций имеет благоприятный прогноз и не является препятствием для естественных родов.
Если при первой беременности у женщины были признаки атопического дерматита, высока вероятность повторения заболевания во время последующих беременностей. На этапе планирования ребенка нужно обязательно посетить дерматолога.
Изменения характера и поведения беременных
Период вынашивания малыша — один из наиболее эмоциональных в жизни каждой женщины. Практически все девушки в это время сталкиваются с необоснованной нервозностью, которая является следствием множественных изменений в организме, начинающихся с момента зачатия ребенка и прикрепления плодного яйца к стенке матки.
Будущие мамочки испытывают перепады настроения, появляются страхи и тревожные состояния, связанные с ожиданием малыша. Если ответственно отнестись к периоду вынашивания младенца, вовремя стать на учет, соблюдать режим дня, чередуя периоды труда и отдыха, можно свести к минимуму переживания и раздражительность, которые только вредят еще не родившемуся ребенку.
Какие последствия возможны для ребенка в будущем?
У детей, мамы которых испытывали стресс во время беременности, отмечается предрасположенность к нарушениям функционирования различных органов и систем. Они чаще подвержены следующим заболеваниям:
бронхиальная астма;
аллергии;
аутоиммунные заболевания;
сердечно-сосудистые заболевания;
артериальная гипертензия;
хроническая боль в спине;
мигрень;
нарушения липидного обмена;
сахарный диабет;
ожирение.
Сильные стрессы во время беременности нарушают физиологию ГГНО, в результате чего страдают биологически важные процессы — обмен веществ, иммунные реакции, сосудистые явления.

Причины высокого давления при беременности
Если у женщины ранее была диагностирована гипертония, то не стоит удивляться высокому давлению в период беременности. Наоборот, необходимо ещё более тщательно контролировать изменения состояния и соблюдать рекомендации врача. Если женщина до беременности регулярно принимала лекарства, то их, вероятно, придётся изменить. По крайней мере, необходимо будет убедиться, что препараты не будут вредить будущему малышу. Обычно препараты для беременных подбираются отдельно и индивидуально.
Причинами высокого давления могут быть стрессы, избыточный вес, сахарный диабет, курение и различные заболевания. Не последнюю роль играет и наследственность. Предрасположенность к высокому давлению может проявиться не сразу, если же она есть, то ещё на этапе планирования беременности стоит позаботиться о том, чтобы провоцирующих артериальную гипертонию факторов было как можно меньше.
Лечение и профилактика
Предупредить заболевание проще, чем лечить, поэтому профилактика угрозы прерывания, простудных инфекций и токсикоза должна начинаться еще на этапе планирования беременности.
Не позднее 3-х месяцев до зачатия женщине необходимо сделать профилактические прививки от гриппа, поменять режим дня и питания, начать принимать поливитамины и фолиевую кислоту. Кроме того, будущая мать должна обследоваться и пролечить хроническую экстрагенитальную патологию и инфекции, передающиеся половым путем.
Лечение токсикоза
Лечение токсикоза начинается с соблюдения диеты (дробное питание небольшими порциями, исключить острые, жареные и жирные блюда, увеличить количество свежих овощей и фруктов), первый перекус для предотвращения тошноты должен происходить в постели (крекеры, сухофрукты). Беременной следует носить с собой бутылку воды с лимонным соком и фрукты, сухарики или орешки для внеочередного перекуса.
Обязателен полноценный ночной отдых не менее 8 часов и послеобеденный сон, прогулки в лесопарковой зоне, исключение стрессов и любых вредных факторов окружающей среды, в том числе и производственных вредностей.
Из лекарственных препаратов рекомендуется прием хофитола (изготовлен из экстракта полевого артишока), который содержит витамины и инсулин и нормализует обменные процессы. Также показан прием эссенциале (улучшает работу печени), энтеросгеля (энтеросорбента) и церукала (противорвотное средство, назначаемое врачом).
При тяжелой степени токсикоза женщина госпитализируется, и ей назначается инфузионная терапия (питательные вещества, поливитамины и солевые растворы) для предотвращения обезвоживания. По показаниям используют снотворные и успокоительные препараты.
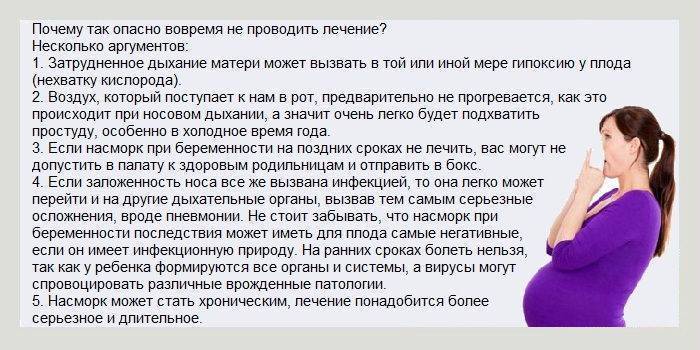
Простудные заболевания в первом триместре беременности следует лечить народными методами (обильное питье травяных и витаминных чаев, ингаляции с лекарственными травами и ароматическими маслами, промывание носа физиологическим раствором и раствором морской соли, обтирание уксусом или водкой для снижения температуры).
Беременная должна помнить, что самостоятельное лечение ОРВИ и гриппа, особенно лекарственными препаратами, опасно для состояния плода. Из жаропонижающих средств допускается только прием парацетамола.
Угроза прерывания лечится только в стационаре, где беременной назначается постельный или полупостельный режим, спазмолитики, препараты прогестерона (утрожестан и дюфастон), успокоительные и лечебно-охранительный режим.
Суммируя все приведенные выше факторы риска, нетрудно вывести несколько основных правил профилактики:
1. Избегать ношения тесного, неудобного и синтетического белья.
2. Проводить интимнуб гигиену не реже 2 раз в день, но не чаще 5-6, поскольку избыточная гигиена тоже вредна – она нарушает баланс микрофлоры влагалища.
3. Не злоупотреблять спринцеваниями.
4. Проводя гигиенические процедуры, не использовать обычное мыло или сильно ароматизированные гели.
5. Придерживаться принципов здорового питания: избегать частого употребления острой, жареной, копченой, соленой, маринованной и сладкой пищи.
6. Ограничить количество употребляемого алкоголя до минимума.
7. Избегать стрессовых ситуаций.
8. Своевременно проходить плановые осмотры у гинеколога для выявления возможных заболеваний органов репродуктивной системы.
9. Обеспечить себе умеренный или высокий уровень двигательной активности: избегать малоподвижного образа жизни, но при этом не допускать переутомлений, которые ослабляют организм.
10. Укреплять естественный иммунитет: здоровое питание, регулярный прием витаминов А, В, С, В и Е, а также магния, цинка, железа и других полезных микроэлементов — если их предписал врач.
11. Избегать бесконтрольного приема антибактериальных и сульфаниламидных препаратов – их применение всегда должно быть согласовано с врачом.
12. Не допускать перегрева и переохлаждения.
13. Своевременно лечить хронические заболевания.
14
Соблюдать осторожность в выборе сексуальных партнеров и пользоваться презервативами
15. Не пользоваться чужими предметами личной гигиены и нижним бельем, а также своевременно менять собственные полотенца.
Тревога за здоровье малыша.
Порой беременная женщина со страхом начинает перебирать все факторы риска, которым она подвергалась с начала беременности и думать, как же они скажутся на ребенке. В ход идут воспоминания о выпитом бокале вина или принятом аспирине, когда еще не было известно о беременности, размышления о загрязненном воздухе родного города или облучении от монитора компьютера на Вашем рабочем столе. Да мало ли что еще может повлиять на здоровье малыша. Опасности там и тут.
Ответ психолога
Не стоит преувеличивать степень риска. Врожденные пороки встречаются очень редко. Подумайте, что напрасная тревога гораздо вреднее Вашему ребенку, чем те погрешности, которые Вы совершили. Не предавайтесь чувству вины, лучше найдите способ, который может компенсировать Ваши «промахи» – будь то активные прогулки в парке или сбалансированное питание или прослушивание классической музыки. А еще старайтесь чаще представлять какой здоровый, сильный и красивый родиться у Вас малыш. Такие фантазии очень благотворно сказываются на развитии малыша.
Дерматозы
К причинам зуда кожи относятся также дерматозы беременных (атопический дерматит, холестаз беременных). Они провоцируются наследственной предрасположенностью, понижением иммунитета, физиологическими изменениями (растяжение кожи с повреждением соединительной ткани).
Атопический дерматит – это наиболее частая причина зуда во время беременности. Специфическое состояние вызвано гормональной иммунной перестройкой всего организма. У 80 % случаев заболевание проявляет себя исключительно в ходе беременности, а все признаки проходят после родов без специфического лечения.
Как предотвратить нервный срыв?

Если вы подвержены стрессу во время беременности, это не значит, что нужно сразу начинать прием успокоительных препаратов. Наоборот, есть множество простых и крайне приятных методов, которые помогут вам позаботиться о себе:
- Полноценный сон. Сейчас — самое время наладить режим и создать для него максимально комфортные условия, будь то подушка для беременных, несколько ночей в постели вдали от храпящего партнера, новый удобный матрас и утро без будильника.
- Личные границы. Сейчас их установка и проработка важна не только для вас, но и для вашего малыша. Порой мы волнуемся обо всем: проблемах на работе мужа, семейных ссорах подруг, даже грустных постах в инстаграм-аккаунтах дальних знакомых. Напоминайте себе, что все эти переживания — вне вашей ответственности и за пределами личных границ. А значит, не должны влиять на ваше состояние
- Ведение дневника. Чтобы успокоить нервы при беременности, попробуйте структурировать на бумаге свои заботы и волнения. Это поможет вам найти возможные решения и поразмышлять над ними.
- Отпускание. Да, порой так бывает, что переживания вполне оправданы, а мы — бессильны в том, чтобы их нивелировать. В этом случае вместо того, чтобы еще больше переживать о происходящем, постарайтесь принять и отпустить события, на которые вы никак не можете повлиять. Предоставьте все воле случая.
- Запланируйте время для беспокойства. Мы часто переживаем, потому что не хотим что-то забыть. Выделите 30 минут ближе к концу дня, которые вы полностью посвятите продуктивному беспокойству, освободив при этом все остальное время. А в течение дня напоминайте себе: «Я вернусь к этим мыслям позже»
- Расслабляющие техники. Это может быть йога, массаж, медитация и даже иглоукалывание. Найдите те самые процедуры, которые работают для вас. И не забывайте о них даже после родов
- На поводу у «хочу». Ведь вы имеете полное право наслаждаться жизнью, заботиться о Себе и радовать Себя. Напишите список того, что вы хотели бы сделать для себя за время беременности, и старайтесь выполнять хотя бы один пункт в неделю.
Как биполярное расстройство повлияет на мою жизнь?
Если пациент с биполярным аффективным расстройством принимает фармакотерапию и соблюдает правила профилактики эпизодов, количество и интенсивность эпизодов сводится к минимуму, а в интермиссиях симптоматика полностью отсутствует. При таких условиях биполярное расстройство не оказывает значительного влияния на жизнь.
Биполярное расстройство, как любое хроническое заболевание, вносит изменения в режим: систематические походы к врачу, прием лекарств, профилактические мероприятия.
Если биполярное аффективное расстройство не лечить, эпизоды будут значительно влиять на работу и личную жизнь.
При гипоманиакальной и маниакальной фазе умственная и физическая активность возрастает, но становится импульсивной и хаотичной. Работа будет даваться легко, но результатов она не принесет. Вы сможете заниматься многими делами одновременно, но ни одно не будет доведено до конца. По отношению к близким людям возникает враждебность и агрессия, что порождает конфликты. Без злого умысла вы можете обидеть близких людей и даже не заметить этого, быстро переключившись на что-то другое. Маниакальный эпизод может сопровождаться бредом и галлюцинациями, поэтому повышается вероятность госпитализации.
В депрессивном эпизоде нет ни желания, ни сил что-либо делать, поэтому работа и учеба будут даваться тяжело. Сильная депрессия вынуждает брать академический отпуск на учебе, отпуск на работе. По отношению к близким людям появляется безучастность, обидчивость и отгороженность.
Кроме уже сказанного, такие «качели» утомляют не только вас, но и окружающих людей. Для работодателя это нестабильный работник, на которого нельзя положиться. У близких людей (особенно, если они не знают о диагнозе БАР) — непредсказуемость настроения вызывает эмоциональное напряжение, это приводит к недопониманию и конфликтам.
Заключение
Зуд во влагалище без выделений возникает в основном у женщин 16-55 лет, а его причины могут быть самыми разнообразными: от несоблюдения правил гигиены до предраковых состояний половых органов.
Причиной возникновения этого неприятного симптома часто становятся изменения гормонального фона, которыми сопровождаются изменения менструального цикла, беременность и климакс. Любые нарушения работы эндокринной системы способны плохо отразиться на состоянии слизистой влагалища, а это, в свою очередь, приводит к возникновению зуда.
Если меры по нормализации образа жизни, питания и личной гигиены не дают результатов в течение 2-3 суток, следует обратиться к гинекологу. При своевременном выявлении причины возникновения неприятных ощущений в интимной зоне и корректной схеме лечения симптом можно устранить в течение нескольких дней.
Вопрос врачу: Может ли возникать зуд в промежности, если часто носить джинсы?