Приложение А3.5. Расшифровка примечаний
…** – препарат входит в перечень жизненно необходимых и важнейших лекарственных препаратов (Распоряжение Правительства РФ от 12.10.2019 № 2406-р «Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов на 2020 год, а также перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи», Распоряжение Правительства РФ от 23 ноября 2020 г. № 3073-р
# – применение off-label – вне зарегистрированных в инструкции лекарственного средства показаний осуществляется по решению врачебной комиссии, с разрешения Локального этического комитета медицинской организации (при наличии), с условием подписанного информированного согласия родителей (законного представителя) и пациента в возрасте старше 15 лет;
Лечение
К сожалению, галактоземия – заболевание, не поддающееся лечению, можно лишь предотвратить развитие опасных симптомов, поддержать здоровье ребенка на необходимом уровне. Основное условие, необходимое для этого – соблюдение строгой диеты.
Грудное вскармливание для детей, страдающих галактоземией категорически запрещено.
Для кормления нельзя использовать и адаптированные молочные смеси, так как галактоза входит в состав большинства из них. В этом случае актуальным становится вопрос: чем же можно кормить малыша?
Это важно, ведь полноценное питание – залог нормального развития детского организма. Для вскармливания детей, больных галактоземией, подходят такие продукты как миндальное молоко, соевое молоко, вода с добавлением кукурузного крахмала. Для вскармливания детей, больных галактоземией, подходят такие продукты как миндальное молоко, соевое молоко, вода с добавлением кукурузного крахмала
Для вскармливания детей, больных галактоземией, подходят такие продукты как миндальное молоко, соевое молоко, вода с добавлением кукурузного крахмала.
Конечно, данные продукты не являются полноценной заменой грудному молоку, однако, в данном случае грудное вскармливание принесет ребенку гораздо больше вреда, нежели пользы.
Соблюдать определенный рацион питания ребенку придется на протяжении всей жизни. Категорически запрещено употребление молока и молочных продуктов, сливочного масла, маргарина, блюд, в состав которых входят данные ингредиенты.
Это значит, что ребенку придется отказаться от сладостей, выпечки, колбасных изделий. Разрешено употребление мяса, рыбы, яиц, круп, растительного масла, овощей, фруктов.
Диагноз
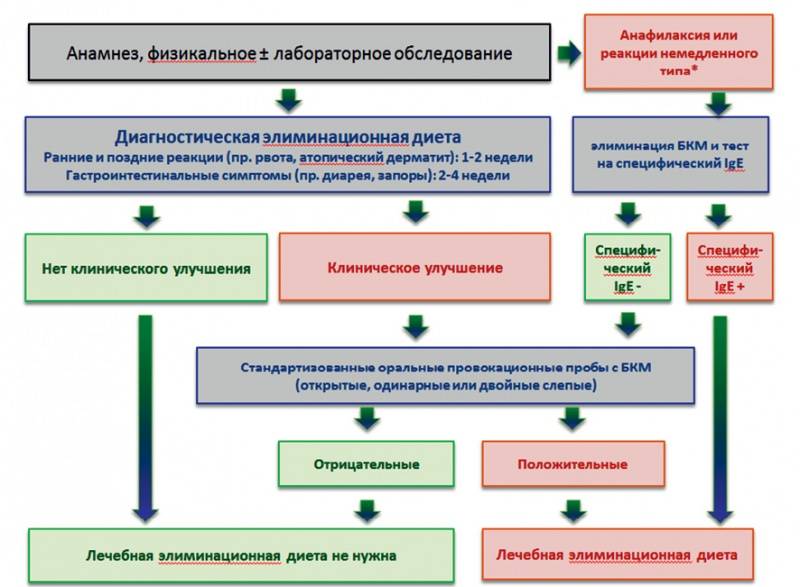
Диагноз при тяжелой форме Г. устанавливают на основании клинической картины; при легкой и асимптоматической формах используется проба с нагрузкой галактозой.
При лабораторных исследованиях выявляются: галактозурия, протеинурия, гипераминацидурия, высокое содержание галактозы при низком уровне глюкозы в крови, патологическая гликемическая кривая при нагрузке галактозой и резкое нарастание галактозурии, гипокалиемия, ацидоз, гипербилирубинемия, положительные флоккуляционные печеночные тесты. Наиболее достоверными методами диагностики являются установление низкой активности галактозо-1-фосфатуриди-лилтрансферазы в эритроцитах и биопсированной ткани, идентифицирование галактозы и микробиологический тест (см. Гатри метод).
Детей с непереносимостью к молоку необходимо обследовать на наличие Г., как и детей, в семьях к-рых отмечены случаи Г.
Дифференциальный диагноз проводится с заболеваниями, сопровождающимися повышенным выведением сахара с мочой,— мелитурией (см.), сахарным диабетом (см. Диабет сахарный), цистинозом (см.), увеличением печени и желтухами — гепатитом (см.), токсоплазмозом (см.), гликогенозами (см.) и др.
Формы врожденных детских катаракт
Для всех детских катаракт характерны общие особенности: ядро хрусталика неплотное, задняя капсула тонкая, цинновы связки, поддерживающие хрусталик, прочные. В остальном они очень отличаются по виду, проявлениям и сохранности зрительных функций.
Для определения тактики лечения и прогноза для зрения офтальмологами используется классификация Хватовой А.В., разделяющая врожденные катаракты у детей на следующие формы:
Наиболее значимые клинические формы детской катаракты
Полная – характеризуется равномерным помутнением хрусталика, который имеет нормальные размеры и форму. Разновидностью ее является «молочная» катаракта, при которой содержимое хрусталиковой сумки разжижено. Острота зрения резко снижена и при отсутствии своевременного лечения неизбежно развивается «амблиопия от депривации» высокой степени. Этим термином обозначают состояние глаза, при котором анатомически он сохранен, но зрительные функции угнетены без шансов на восстановление. Депривация –медицинский латинский термин, обозначающий лишение чего-либо.
Младенец, лишенный возможности из-за непрозрачного хрусталика видеть окружающие предметы, постепенно утрачивает возможность научиться смотреть. |
Все действия офтальмологов направлены на то, чтобы воспрепятствовать развитию амблиопии.
Зонулярная – помутнения располагаются между корой хрусталика и эмбриональным ядром. При этом виде катаракты есть светлые, оптически прозрачные промежутки в веществе биологической линзы и острота зрения может составлять от сотых долей до 3-5 строчек по таблице проверки зрения.
Ядерная – помутнение располагается в центре хрусталика и имеет вид диска. Острота зрения вариабельна и зависит от плотности и величины диска. Критическим считают диаметр диска 2.5 мм и более.
Полярные – распространяются на центральную часть передней и задней капсулы, захватывая часть вещества органа. Зрение, как правило, снижено незначительно. Исключение – катаракта под передней капсулой размером 2.5 мм и более.
Врожденные катаракты у детей могут самопроизвольно рассасываться, но не до конца – формируются пленчатые и полурассосавшиеся формы, острота зрения при этом очень низкая – 0.01-0.04.
Формы врожденных детских катаракт
Для всех детских катаракт характерны общие особенности: ядро хрусталика неплотное, задняя капсула тонкая, цинновы связки, поддерживающие хрусталик, прочные. В остальном они очень отличаются по виду, проявлениям и сохранности зрительных функций.
Для определения тактики лечения и прогноза для зрения офтальмологами используется классификация Хватовой А.В., разделяющая врожденные катаракты у детей на следующие формы:
Наиболее значимые клинические формы детской катаракты
Полная – характеризуется равномерным помутнением хрусталика, который имеет нормальные размеры и форму. Разновидностью ее является «молочная» катаракта, при которой содержимое хрусталиковой сумки разжижено. Острота зрения резко снижена и при отсутствии своевременного лечения неизбежно развивается «амблиопия от депривации» высокой степени. Этим термином обозначают состояние глаза, при котором анатомически он сохранен, но зрительные функции угнетены без шансов на восстановление. Депривация –медицинский латинский термин, обозначающий лишение чего-либо.
Младенец, лишенный возможности из-за непрозрачного хрусталика видеть окружающие предметы, постепенно утрачивает возможность научиться смотреть. |
Все действия офтальмологов направлены на то, чтобы воспрепятствовать развитию амблиопии.
Зонулярная – помутнения располагаются между корой хрусталика и эмбриональным ядром. При этом виде катаракты есть светлые, оптически прозрачные промежутки в веществе биологической линзы и острота зрения может составлять от сотых долей до 3-5 строчек по таблице проверки зрения.
Ядерная – помутнение располагается в центре хрусталика и имеет вид диска. Острота зрения вариабельна и зависит от плотности и величины диска. Критическим считают диаметр диска 2.5 мм и более.
Полярные – распространяются на центральную часть передней и задней капсулы, захватывая часть вещества органа. Зрение, как правило, снижено незначительно. Исключение – катаракта под передней капсулой размером 2.5 мм и более.
Врожденные катаракты у детей могут самопроизвольно рассасываться, но не до конца – формируются пленчатые и полурассосавшиеся формы, острота зрения при этом очень низкая – 0.01-0.04.
Диагностика заболевания
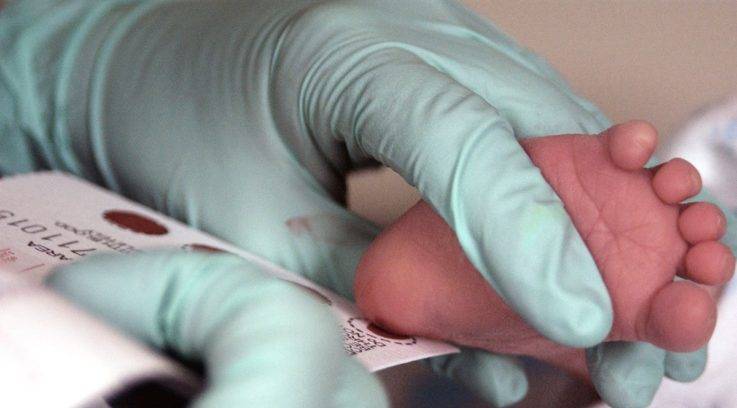
Согласно приказу Министерства здравоохранения Российской Федерации №185 от 2006 года, всем новорожденным должен проводиться анализ на 5 генетических заболеваний: муковисцидоз, адреногенитальный синдром, гипотиреоз, фенилкетонурия, галактоземия. Неонатальный скрининг проводится доношенным новорожденным на 4-е сутки, а недоношенным на 7-е сутки. Забор материала производится из пятки малыша и каплю крови наносят на специальную бумагу с реагентом. После проводят анализ засохшей крови при помощи флуоресцентного метода.
Уровень тотальной галактоземии в сыворотке крови меньше 7,2 мг/дл считается отрицательным. Пограничными цифрами являются – 7,2 – 10 мг/дл, такой анализ требует пересдачи. Положительным тест на галактоземию считается при количестве галактозы более 10 мг/дл. При повышении галактозы свыше 7,2 мг/дл проводят дополнительную ДНК-диагностику, чтобы в первую очередь исключить классическую галактоземию.
Типы и причины детской катаракты
Помутнение хрусталика может диагностироваться сразу после рождения малыша – врожденная катаракта, или появляться в дальнейшем – приобретенная.
Врожденная детская катаракта может быть:
внутриутробной (ненаследственной). Это – самый распространенный вид патологии, занимающий 67% всех врожденных случаев. К его развитию приводят разнообразные неблагоприятные внешние и внутренние факторы, действующие на беременную женщину. К ним относят физические, химические и биологические факторы (облучение, интоксикации – в том числе алкогольную, инфекционные и общие хронические болезни у матери, резус-конфликт и т.п.);
наследственной. К ней приводят мутации генов, хромосом или генома. Наследуется заболевание чаще по аутосомно-доминантному типу. При кровном родстве наследственная врожденная катаракта может появиться у малыша и при аутосомно-рецессивном типе. У младенцев мужского пола помутнение в хрусталике встречается при сцепленном с полом рецессивном наследовании, а у девочек – при сцепленном с полом доминантном;
при наследственных нарушениях обмена веществ. Список этих синдромов и заболеваний обширен, наиболее часто встречаются: галактоземия, врожденная хондродистрофия, псевдогипопаратиреоз и синдром Лоу. Катаракта этого типа может быть не только врожденной, ни и приобретенной, развиваясь в сроки от нескольких недель до нескольких лет.
В 30-80% случаев (по данным разных источников) врожденная детская катаракта сопровождается другими патологиями и аномалиями развития глазного яблока. |
Это существенно влияет на тактику и сроки лечения, а также на результат вмешательства.
Профилактика
Медико-генетическое консультирование: в семье с больным галактоземией ребёнком имеется 25% риск рождения больного ребёнка при каждой последующей беременности. У родственников из группы риска также возможно выявление мутаций, если они были выявлены у больного ребёнка в данной семье.
Пренатальная диагностика с применением кордоцентеза для быстрой диагностики способствует своевременной дифференцировки классической формы галактоземии от форм, связанных с недостаточностью галактокиназы, и другими вариантами, развивающимися относительно благоприятно и без формирования тяжёлых осложнений.
Клиническая картина
Клинические проявления галактоземии также меняются в зависимости от типа заболевания.
Симптомы классической галактоземии
Классическая галактоземия — наиболее тяжёлая форма заболевания, которая вызывается дефицитом ГАЛТ. Проявляется в первые дни жизни ребёнка и при отсутствии медицинской помощи может привести к смертельному исходу. Несмотря на то, что ребёнок получает материнское молоко, он плохо прибавляет в весе, наблюдаются срыгивания, рвота, диарея, слабость, вялость, нарушение сна и аппетита. В результате нарушения расщепления галактозы до глюкозы, у ребёнка наблюдается гипогликемическое состояние (снижение концентрации глюкозы в крови). Нарастают признаки поражения печени, которые проявляются желтухой и увеличением поражённого органа. Наиболее тяжёлым проявлением галактоземии является неонатальный сепсис, в результате которого нередко наблюдается летальный исход. Вызывается подобное состояние грамположительными бактериями, до 90% случаев — кишечная палочка.
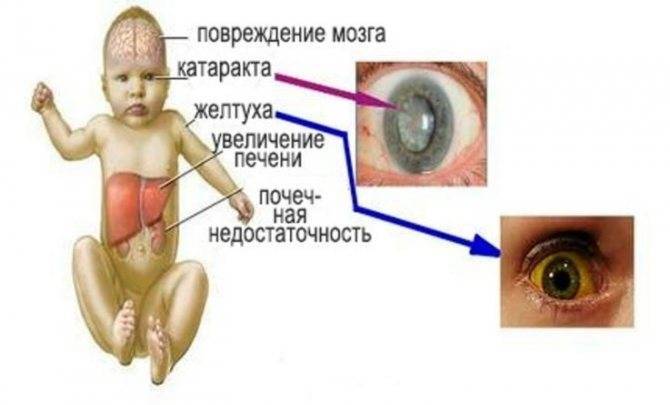
Смертность от классической формы галактоземии составляет 75% при отсутствии оказания медицинской помощи.
Летальный исход может наступить от сепсиса или от хронической печёночной недостаточности. Нередко у детей сразу после рождения можно диагностировать катаракту, которая развивается в результате накопления галактитола в хрусталике глаза. Выраженность клинических проявлений зависит от степени снижения фермента, оказывающего негативное действие на метаболизм галактозы. В связи с этим, без лечения дети могут выжить, но у них развивается хроническая почечная недостаточность и грубые неврологические нарушения, ведущие к инвалидизации ребёнка и снижению качества жизни.
В крови таких больных можно наблюдать: повышение печёночных ферментов, билирубина, снижение концентрации глюкозы, альбуминов, повышается аммиак и некоторые аминокислоты (фенилаланин, тирозин), наблюдается нарушение кислотно-основного состояния. На ультразвуковом исследовании печени выявляется её увеличение. О сепсисе можно судить по увеличенному С-реактивному белку и прокальцитонину.
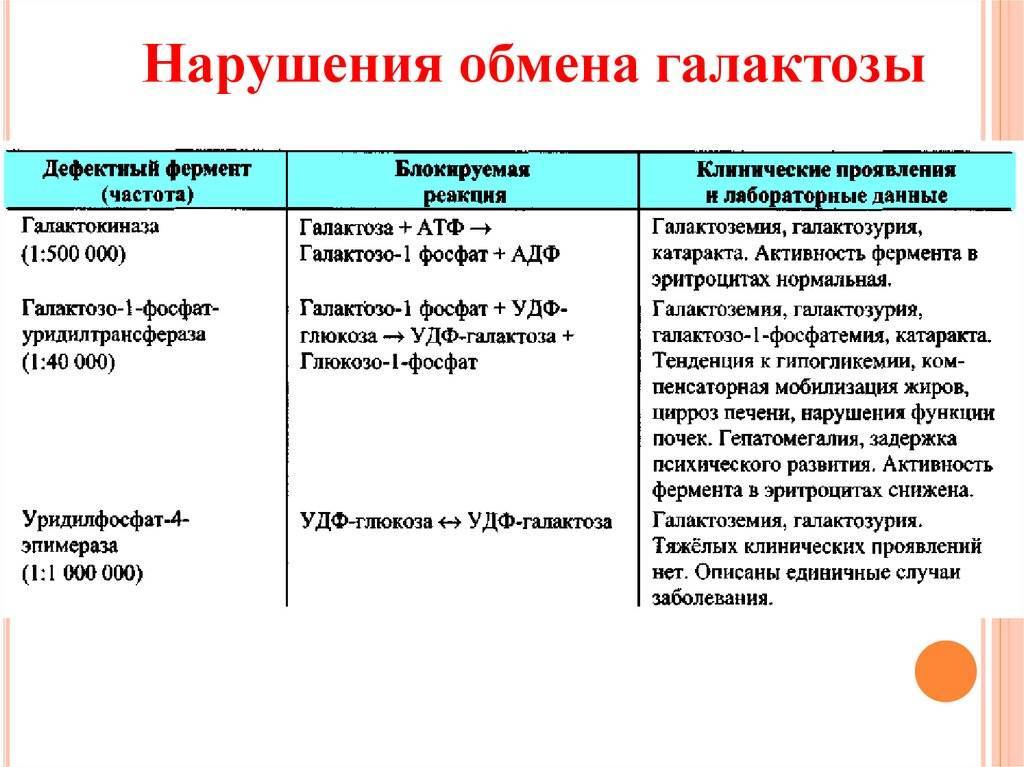
Галактоземия II типа
Наблюдается при недостаточности фермента галактокиназы (ГАЛК). Встречается гораздо реже первого типа. Клиническая картина данной формы не столь ярко выражена, как у классической галактоземии. Симптомы, характерные для первого типа заболевания, могут быть слабозаметными. Наиболее информативным является увеличение концентрации галактозы в моче и в крови. В последующем у таких детей часто отмечают развитие катаракты.
Галактоземия III типа
Характеризуется дефицитом фермента УДФ-галактозо-4-эпимеразы. Встречается данное состояние крайне редко и может проявляться в 2 формах: доброкачественной и злокачественной. Доброкачественная (изолированная, периферическая) форма проявляется дефицитом фермента лишь в клетках циркулирующей крови. Клинические симптомы зачастую отсутствуют, и выявляют заболевание случайно при сборе крови. Тем не менее, у детей в дальнейшем отмечают задержку в физическом и нервно-психическом развитии. Злокачественная или генерализованная — тяжёлое течение заболевания, так как недостаточность энзима наблюдается во всех тканях.
Помимо симптомов, которые были описаны выше, при галактоземии возможно выявление сочетания симптомов:
- желтуха;
- геморрагический синдром;
- катаракта в первые месяцы жизни;
- сепсис;
- увеличение размеров печени и селезёнки;
- отставание в физическом и нервно-психическом развитии.
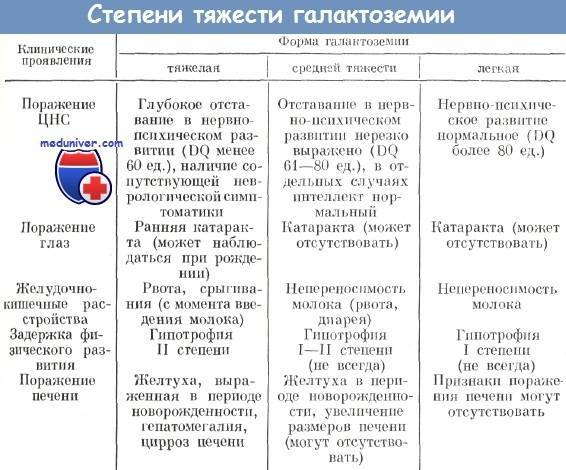
Степени тяжести
1. Легкая, при которой симптомы галактоземии видны лишь спустя 7–10 дней. Признаки болезни незначительны, токсическое воздействие моносахарида проявляется в нарушении функционирования печени (хронические патологии). Одним из признаков легкой формы галактоземии является непереносимость ребенком молока, отказ от груди.
При малосимптомном течении галактоземия поражает ЦНС, глаза, может беспокоить диспепсический синдром. Также известны случаи бессимптомного течения. Диагностика этой формы галактоземии состоит в проведении ферментного анализа.
2. Средняя степень наследственной патологии галактоземии проявляется у детей следующим образом:
- Нарушение пищеварения, потеря веса, рвоты;
- Печень в течение всего нескольких дней увеличивается в размерах;
- Желтый цвет кожи разной степени выраженности;
- Развитие анемии;
- Слизистая глаз меняется, появляется желтушность и помутнение хрусталика (свидетельствует о появлении катаракты);
- Ребенок довольно апатичен либо же, наоборот, перевозбужден (проявления со стороны ЦНС);
- Малыш «не успевает» догнать здоровых сверстников, со временем отставая в развитии двигательного аппарата, органов чувств.
3. Если степень болезни тяжелая, то симптомы галактоземии развиваются почти молниеносно в самые первые дни после рождения. Кормление молоком с лактозой вызывает:
- Рвоту, обычно такую обильную, что развивается стремительное истощение;
- Жидкие испражнения;
- Колики и отхождение газов;
- Интоксикация, отказ от груди (либо бутылочки);
- Свойственные новорожденным рефлексы угасают;
- Желтушность и увеличение размеров печение, поражение почек;
- В возрасте 1–2 месяца диагностируется двусторонняя катаракта;
- Симптомы галактоземии в возрасте 2–3 месяцев – это цирроз, жидкость внутри брюшной ямы, увеличение селезенки (спленомегалия);
- Кровоизлияние (на слизистых, коже – из-за нарушения свертываемости);
- Со временем развивается нарушение интеллекта;
Дополнительно
- Галактоза накапливается в клетках организма и тем самым поражает печень, нервную систему и другие органы.
- Первые признаки заболевания могут проявляться у новорожденных.
- После начала кормления грудным молоком или молочными смесями появляется рвота, понос, ребенок быстро теряет вес.
- Через несколько дней развивается желтуха, увеличивается печень.
- Позже могут возникнуть симптомы поражения нервной системы, что проявляется:
- судорогами мышц, возбуждением;
- поражением глаз в виде катаракты — помутнения хрусталика (структура, которая расположена внутри глаза и участвует в преломлении лучей света);
- развитием цирроза печени (тяжелое заболевание печени, которое сопровождается необратимым замещением нормальной ткани печени плотной соединительной тканью);
- умственной отсталостью.
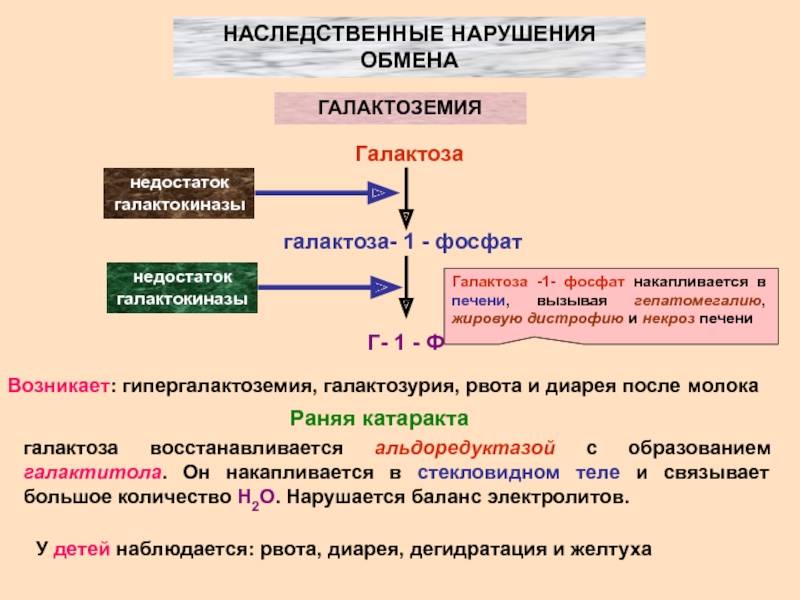
Галактоземия – редко встречающаяся наследственная патология, связанная с нарушением обмена углеводов (галактозы) вследствие недостаточности ферментов, участвующих в этом процессе.
Результатом нарушенного метаболизма является накопление в организме галактозы и токсических продуктов ее обмена, вызывающих серьезные поражения органа зрения, нервной и пищеварительной систем уже с самого раннего этапа развития ребенка.
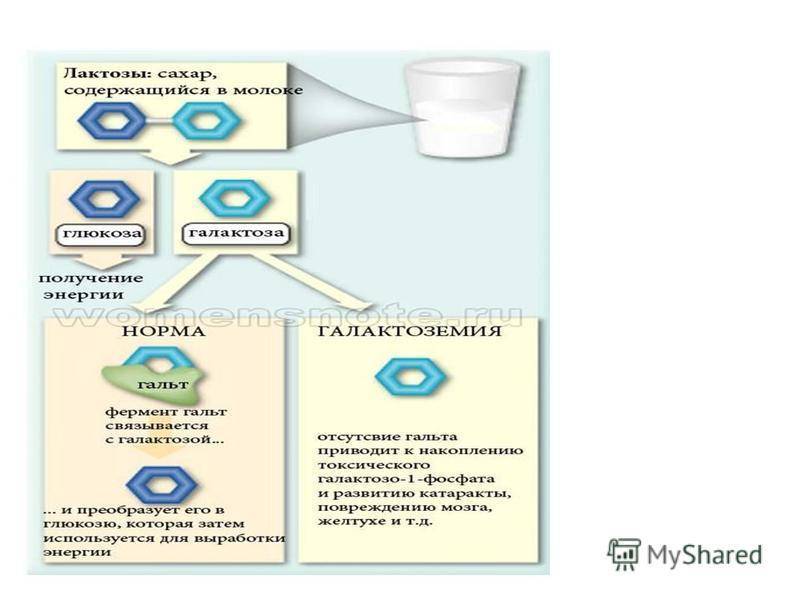
Галактоза входит в состав грудного молока. Она необходима для формирования клеточных мембран, образования нервных волокон. Кроме того, галактоза участвует в энергетическом обеспечении клеток.
Продукты, образующиеся при нарушении обмена галактозы, вследствие токсического воздействия блокируют действие других ферментов углеводного обмена, вызывая тем самым состояние гипогликемии (низкое содержание сахара в крови).
Кроме того, блокируется противомикробная функция лейкоцитов (белых кровяных клеток), что может стать причиной сепсиса у новорожденных. Вот поэтому при отсутствии своевременного лечения 75 % младенцев с такой патологией погибают.
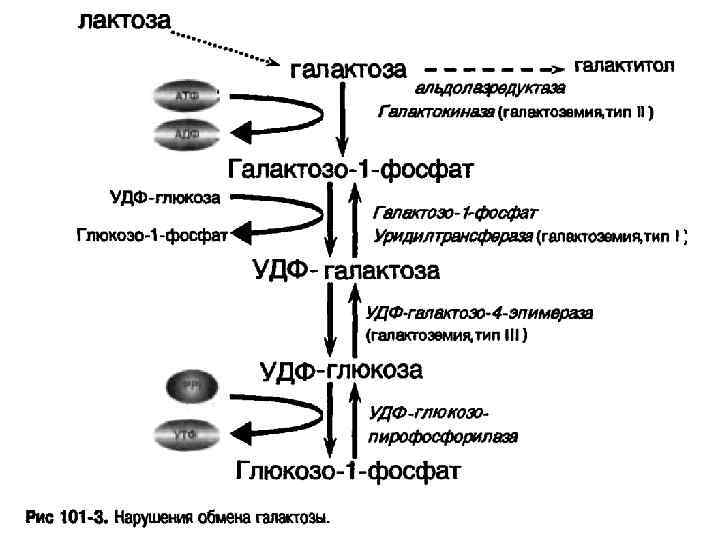
Галактоземия выявляется в среднем у 1 новорожденного на 16 тысяч родившихся младенцев. Виновником патологии является мутация гена, ответственного за ферменты трех разновидностей, которые участвуют в расщеплении галактозы (молочного сахара) и превращении ее в глюкозу. В зависимости от дефицита фермента развивается один из трех типов галактоземии.
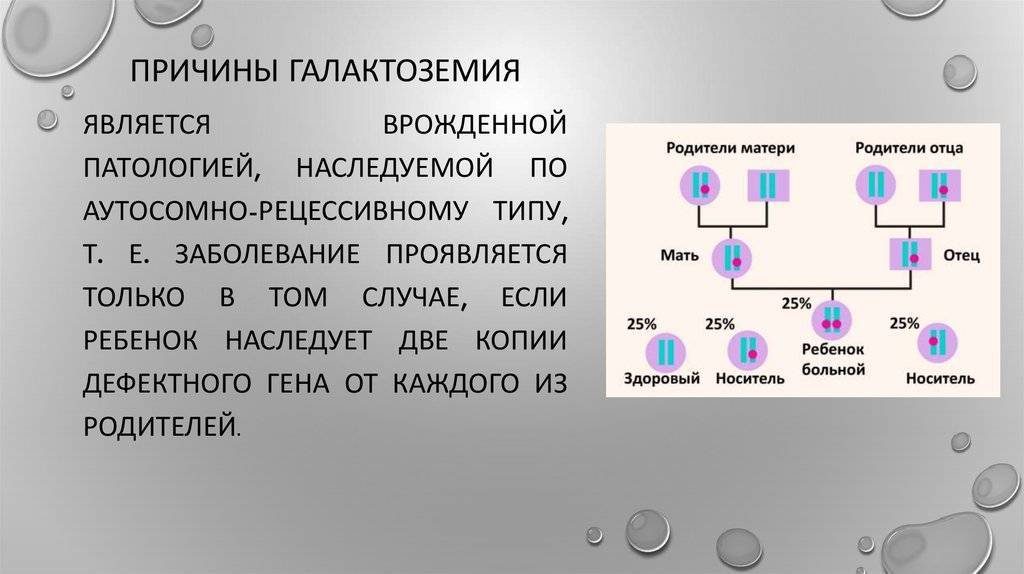
Наследуется болезнь по аутосомно-рецессивному типу, то есть ребенок родится с данной генетической патологией только в том случае, когда и мать, и отец младенца являются носителями поврежденного гена. Если у них родился малыш с галактоземией, то риск появления больного младенца при следующей беременности равен 25 %.
Если носителем мутантного гена является только кто-то один из родителей, то новорожденный будет носителем мутированного гена. Хотя у такого ребенка могут отмечаться легкие проявления патологии.
Особенности анатомии гортани у детей
У детей раннего возраста дыхательная система развита не полностью. Гортань имеет небольшие размеры, узкий просвет с возрастом меняется в размерах неравномерно. С ростом гортани меняется голос. Например, у новорожденных голос звучит однообразно.В детском возрасте гортань расположена выше, чем у взрослого, на два шейных позвонка, поэтому голосовая щель и надгортанник у детей находятся ближе к полости рта. Из-за этого защитный механизм гортани несовершенен, что облегчает попадание инородных тел, пищи и жидкости в просвет гортани. Наверняка многие мамы замечали, когда маленькие дети пытаются самостоятельно пить или есть, они часто начинают кашлять.Если у взрослого хрящи гортани плотные, то у детей они наоборот более мягкие и эластичные. Надгортанник удлинен, и его часто можно увидеть при осмотре глотки, а осмотр гортани наоборот может быть затруднен.
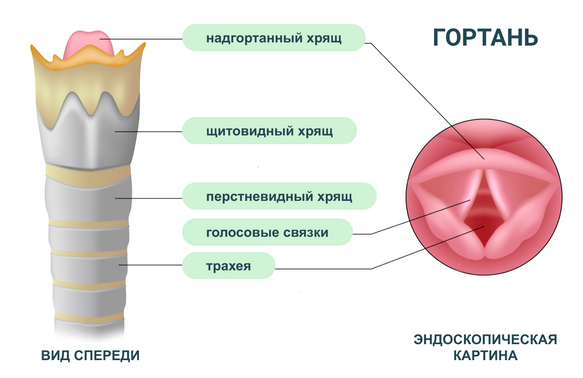
К 7 годам строение гортани ребенка все больше становится похожим на строение гортани взрослого. Окостенение хрящей гортани происходит к 16-18 годам. В период полового созревания в гортани происходят значительные изменения, за счет чего меняется голос и тембр. Такие изменения могут сопровождаться охриплостью, голос часто срывается, появляется кашель.
Общие положения
К внутренним болезням относят патологию внутренних органов: кровообращения, дыхания, пищеварения, почек, крови, системы соединительной ткани, желез внутренней секреции и обмена веществ.
Диагностика заболеваний внутренних органов начинается с общего клинического исследования. Врач проводит расспрос больного, осмотр, производит антропометрию, пальпацию, перкуссию, аускультацию, назначает инструментальные и лабораторные методы исследования.
Следующий этап посвящен рассмотрению семиотики заболеваний внутренних органов, объединению различных симптомов в «единое целое» на основании общей причины, выделению ведущего синдрома заболевания.
Грамотная постановка диагноза невозможна без знания основ симптоматики и соблюдения принципа «от симптома к синдрому, и от него к диагнозу». Обнаруженные симптомы должны быть подвергнуты тщательному анализу для вынесения правильного диагностического заключения.
Причины возникновения и тип наследования
Известно, что причиной заболевания является наследственная предрасположенность, причем наследование происходит по аутосомно–рецессивному типу.
Это значит, что для развития недуга малыш должен унаследовать 2 копии мутировавшего гена: по одному от отца и матери.
Если этого не происходит (то есть ребенку передается только 1 неправильный ген), он, как правило, рождается здоровым, но является носителем мутировавшего гена.
При этом вероятность развития патологии у его наследников (через несколько поколений) по–прежнему остается.
Как исправить асимметрию лица у новорожденного? Читайте об этом здесь.
“Особенности течения и лечения внутренних болезней”: обучение в Академии
Изучение внутренних болезней является одной из важнейших задач теоретической и практической подготовки врача общей практики. Раздел «Внутренние болезни» составляет основу клинической медицины, с ним тесно связаны такие дисциплины, как инфекционная, неврологическая патология, общая патология, микробиология, фармакология, биохимия, физиология.
В настоящее время в медицинскую практику внедрены новые неинвазивные и инвазивные методы исследования, повысив показатели точности и своевременности диагностики, произошло увеличение методов диагностических и лечебных вмешательств. В связи с этим для оказания грамотной помощи при заболеваниях внутренних органов врачу общей практики необходимо ежегодно повышать уровень своих профессиональных компетенций, получать новые знания в области диагностики, профилактики и лечения основных заболеваний внутренних органов.
Диагноз
Диагноз при тяжелой форме Г. устанавливают на основании клинической картины; при легкой и асимптоматической формах используется проба с нагрузкой галактозой.
При лабораторных исследованиях выявляются: галактозурия, протеинурия, гипераминацидурия, высокое содержание галактозы при низком уровне глюкозы в крови, патологическая гликемическая кривая при нагрузке галактозой и резкое нарастание галактозурии, гипокалиемия, ацидоз, гипербилирубинемия, положительные флоккуляционные печеночные тесты. Наиболее достоверными методами диагностики являются установление низкой активности галактозо-1-фосфатуриди-лилтрансферазы в эритроцитах и биопсированной ткани, идентифицирование галактозы и микробиологический тест (см. Гатри метод).
Детей с непереносимостью к молоку необходимо обследовать на наличие Г., как и детей, в семьях к-рых отмечены случаи Г.
Дифференциальный диагноз проводится с заболеваниями, сопровождающимися повышенным выведением сахара с мочой,— мелитурией (см.), сахарным диабетом (см. Диабет сахарный), цистинозом (см.), увеличением печени и желтухами — гепатитом (см.), токсоплазмозом (см.), гликогенозами (см.) и др.
Симптомы
Наиболее важные проявления патологии – это непереносимость любого молока, в составе которого имеется лактоза, а также развитие желтухи, катаракты (сложная болезнь глаз), гепатомегалии, цирроза, истощения ввиду нарушения пищеварения.
Симптомы галоктоземии у новорожденных развиваются из-за значительного повышения концентрации токсичных веществ в крови и появления реакции торможения ферментов на активность токсинов. Ферменты, участвующие в метаболизме углеводов, не могут снизить плотность галактозы (а также ее обменных продуктов), поэтому развивается гипогликемический синдром, оказывающий негативное влияние на ряд внутренних органов.
Распространенные признаки галактоземии. Виды патологии
Классический: обусловлен недостатком галактозо-1-фосфат уридилтрансферазы (это фермент, который участвует в преобразовании галактозы в глюкозу). При недостаточном количестве этого фермента происходит повышение галактозы в крови и уменьшение глюкозы. Печень неполноценно участвует в обмене D-галактозы (составной части молока). Симптомы галактоземии при классическом типе – это большая масса тела новорожденного ребенка. Дополнительно в ближайшее время после родов, после того, как малыш выпьет молоко, у него возникает жидкий стул и/или сильная рвота. Стремительно развивается гипотрофия (дефицит массы тела, истощение), появляется пожелтение склер глаз, кожи. Печень увеличивается, развиваются признаки катаракты (она вызвана образованием галактита в глазном хрусталике по причине расстройства электролитного баланса и повышения галактозы). Часто развивается гемолитическая форма анемии (распад эритроцитов).
Недостаточность галактокиназы проявляется только одним признаком – развитием катаракты. Чтобы понять, что у новорожденного ребенка развивается именно галактоземия, исследуются биологические жидкости. Анализ крови покажет увеличение галактозы и галактитола. Моча насыщается восстанавливающими веществами. Симптомы катаракты развиваются очень быстро, и галактоземия прогрессирует при отсутствии лечения. При своевременной терапии патологические процессы в глазах обратимы.
Недостаточность эпимеразы мало изучена. Патология этого типа почти не имеет физических проявлений, отмечается биохимическими сдвигами, выявляемыми случайно (обнаруживается повышение моносахарида). Данный тип болезни не требует экстренной терапии.
Галактоземия у новорожденных выдает симптоматику в первые 3–10 дней после рождения. В организм ребенка поступает молоко, а вместе с ним вещества, которые не могут перевариться и усвоиться. Постепенно токсины накапливаются. Метаболизм фермента протекает в печени, после чего он поступает в кровяное русло.
Дефицит галактозо-1-фосфатуридилтрансферазы
Этот дефицит вызывает классическую галактоземию. Заболеваемость составляет 1/62 000 родов, частота носительства – 1/125. Дети становятся анорексичными и желтушными в течение нескольких дней или недель потребления грудного молока или продуктов, содержащих лактозу. Возникают рвота, гепатомегалия, слабый рост, вялость, понос и сепсис (обычно Escherichia coli), так же как и нарушение функции почек (например, протеинурия, аминоацидурия, синдром Фанкони), что приводит к метаболическому ацидозу Метаболический ацидоз Метаболический ацидоз представляет собой первичное снижение уровня бикарбоната (HCO3 − ), обычно сопровождающееся компенсаторным понижением парциального давления углекислого газа (Pco2). Прочитайте дополнительные сведения и отеку. Может также возникнуть гемолитическая анемия Обзор гемолитической анемии (Overview of Hemolytic Anemia) По окончании срока нормальной продолжительности жизни (около 120 дней) эритроциты удаляются из кровотока. Гемолиз определяется как преждевременная деструкция и, следовательно, укорочение продолжительности. Прочитайте дополнительные сведения .
Без лечения дети остаются низкорослыми, также у них развиваются нарушения когнитивной функции, речи, походки и равновесия в подростковом возрасте; у многих дополнительно возникает катаракта, остеомаляция (вызванная гиперкальциурией) и преждевременное угасание функции яичников. Пациенты с вариантом Дуарте имеют гораздо более легкие проявления.
Галактоземия и лактазная недостаточность
Многие люди могут спутать эти два термина. Некоторые могут даже подумать, что эти 2 расстройства совпадают, так как оба связаны с проблемами с разрушением молочного сахара.
Однако галактоземия и лактазная недостаточность очень различны.
| Критерий | Галактоземия | Лактазная недостаточность |
| Вещество, которое организм неспособен обработать | Галактоза | Лактоза |
| Тип расстройства | Генетическое заболевание | Организм медленно теряет способность вырабатывать фермент лактазу |
| Причина расстройства | Дефицит производства нескольких ферментов | Дефицит производства 1 фермента, в частности лактазы |
| Углеводы для исключения | Галактозу следует исключить. Организм может переваривать лактозу, но не может метаболизировать галактозу, когда она попадает в кровоток | Следует избегать большого количества лактозы, так как организм не может её расщеплять |
| Лечение | Нет никакого известного лечения, кроме исключения пищи, содержащей галактозу | Можное использовать ферментные препараты для переваривания лактозы |
Механизм развития заболевания
Галактоза играет особенно важную роль в развитии растущего организма. Она имеет значение не только для роста ребёнка, но и в формировании клеток, нервных окончаний, клеточных мембран. Нарушение метаболизма галактозы приводит к расстройству правильного функционирования многих органов и систем. В результате недостаточности одного из ферментов, участвующих в расщеплении галактозы, наблюдается не только повышение концентрации последней в крови, но и накопление патологических продуктов распада поражённого фермента. Именно конечные продукты распада (галактозо-1-фосфат, галактитол) ведут к нарушению функционирования систем организма, а также формированию осложнений заболевания.
5.1 Профилактика
Рекомендуется консультация врача-генетика всем семьям после установления диагноза ГАЛ с целью разъяснений генетического риска в семье .
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: В семье, где есть пациент с ГАЛ, имеется 25% риск повторного рождения ребенка с ГАЛ при каждой последующей беременности. У родственников из группы риска также возможно носительство мутаций, если они были идентифицированы в данной семье. Дородовая диагностика ГАЛ возможна методами ДНК-анализа на материале ворсин хориона. Вопрос о проведении пренатальной диагностики ГАЛ должен быть обсужден с родителями прежде, чем принять окончательное решение, так как заболевание поддается лечению.
Лечение галактоземии
Основным способом терапии ГЕ выступает пожизненная диета с полным исключением галактозы и лактозы: все виды молочных продуктов и продуктов, где оно может содержаться. Широко применяются специальные сухие смеси на основе изолята соевого белка: Нутрилак Соя, Нутрилон Соя, Фрисосой, Хумана СЛ. Если имеется аллергия на белок сои, то назначают смеси на основе гидролизатов казеина: Прегестимил, Нутрамиген, Фрисопеп АС. Их вводят в рацион больного неспешно, на протяжении 5-7 дней и вначале дозы составляют 1/5-1/10 часть от необходимой суточной потребности, параллельно сокращают долю женского молока, либо молочной смеси вплоть до окончательного прекращения. Контроль адекватности лечения осуществляют определяя тотальную галактозу в сыворотке крови 1 раз в 3 месяца, ее считается приемлемым в пределах 5 мг/дл. Если у новорожденного развивается клиническая картина классической ГЕ, то проводят терапию желтухи, сепсиса, патологии почек и ЦНС: борьбу с гипергидратацией, стабилизация уровня глюкозы в крови, антибактериальную терапию, лечение гипокоагуляции. Дети развиваются нормально при наиболее возможных ранних сроках введения диетических ограничений. При поздно диагностированной ГЕ прогноз пессимистический.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Нутрилон Соя (сухая смесь на основе изолята соевого белка). Режим дозирования: назначается внутрь для питания детей с момента рождения до 1 года. 1 мерная ложка вмещает 4,3 г порошка. 100 мл смеси Нутрилон Соя готовятся из расчета 3 мерных ложки на 90 мл воды, что соответствует 66 ккал. Индивидуальная дозировка проводится в соответствии с таблицей кормления.
- Прегестимил (сухая смесь на основе гидролизатов казеина). Режим дозирования: кормление начинают разбавленной в два (34 ккал/100 мл) или более раз смесью в дозе 5–10 мл в сутки. Далее в течение 3–5 дней повышают концентрацию смеси до стандартного разведения, а объем ее увеличивают до значений, соответствующих возрастным особенностям ребенка.