Как избавиться
Лечение жжения и зуда начинается с установления их причины. Если она объективна, то есть это конкретное заболевание, то, прежде всего, требуется его адекватная терапия.
Возможно применение симптоматической терапии, которая поможет снизить интенсивность навязчивых и несносных проявлений:
- десенсибилизирующие препараты;
- мази, кремы, снимающие зуд и жар кожи — ментоловые, Фенистил, Синафлан, Пантенол, Псило-бальзам и др.
- специфические наружные средства — противогрибковые, антипаразитарные, гормональные и негормональные противовоспалительные, подсушивающие и т.д.
- Успокоительные препараты – Валериана, Валидол, Корвалол, Пустырник.
- Седативные – Седуксен.
- Транквилизаторы по назначению врача.
- Ароматерапия.
- Настои успокаивающих трав.
- Физиотерапия.
- Психотерапия – арт-терапия, психокоррекция, когнитивная терапия, гипноз.
- Санаторно-курортное лечение – создается благоприятная обстановка, вдали от психотравмирующих факторов. Позволяет расслабиться, сбросить эмоциональное напряжение и восстановить психическое здоровье.
В борьбе с обсуждаемыми кожными проявлениями вам могут помочь такие специалисты:
- терапевт;
- гинеколог;
- дерматолог, аллерголог;
- флеболог;
- невропатолог, психолог;
- психотерапевт.
Жар и зуд тела могут стать признаками как физического, так и психического заболевания. Дифференцировать психические причины помогут следующие аспекты:
- отсутствие кожных элементов;
- чаще чешется тело в целом, особенно голова;
- симптомы усиливаются при нарастании нервного напряжения, волнения, а исчезают после применение седативных препаратов.
Врачи не рекомендуют заниматься самолечением кожного зуда и жжения. В этом случае велика вероятность усугубить ситуацию. При возникновении симптомов обращайтесь за помощью к специалисту для определения причины и назначения адекватной терапии вашего состояния.
Автор статьи
Царенко Мария Арменовна
Психиатр, Психотерапевт, Психоэндокринолог.
Врачебный стаж: 11 лет
Лечение кашля — почему необходимо лечить кашель?
Кашель не следует игнорировать, поскольку он может быть симптомом очень серьезных заболеваний — рака легких, туберкулеза, КОВИДа. Конечно, в большинстве случаев кашель вызван наиболее распространенными вирусными инфекциями, но и они требуют внимания, так как дают тяжелые осложнения. В некоторых случаях, кашель сам становится симптомом осложнения. Пример — кашель после коронавируса.
Кашель истощает пациента, мешает сну и работоспособности, а также влияет на качество жизни. Кроме того, человек, страдающий от заразных инфекций и кашляющий, распространяет инфекцию в окружающую среду.
Последствия длительного и сильного кашля могут быть довольно печальными. Осложнения нелеченного и длительного кашля: боль в груди, нарушения сна, рвота, изменения голоса. Длительный кашель может привести к недержанию мочи, может стать причиной сильной усталости, хронических головных болей, глухоты и даже геморроя.
Кашель бывает не только нашим врагом, но и нашим союзником, если содействует удалению из легкого мокроты. В этих случаях нужны средства не от кашля, а для кашля: определенные упражнения, облегчающие отхождение мокроты; лекарства, снимающие спазм бронха во время удушья, и другие.
Важное условие: бороться надо не с кашлем, а с его причиной. А лечение причин кашля должно оставаться в руках врача
Симптомы ушибов
Ушибы сопровождаются появлением следующих клинических признаков:
- покраснение, отек или припухлость;
- кровоизлияние (гематома) или синяк (появляется на месте покраснения, область появления – подкожная жировая клетчатка, межмышечное и подфасциальное пространство);
- сильная или ноющая боль (интенсивность боли зависит от расположения, силы удара и формы травмирующего предмета).
Следует обратить внимание на длительную боль, она может свидетельствовать о переломе, кровотечении во внутренних органах, разрывах связок. 1
1
Лечение ушибов и гематом
2
Лечение ушибов и гематом
3
Лечение ушибов и гематом
Можно ли сдерживать кашель?
Мы говорим обычно: «Я кашляю». Это, по существу неверно, нашего активного участия в кашле нет. Больной при большом желании может подавить кашель лишь на несколько секунд, но полностью удержать кашель невозможно. Но можно его предотвратить. Для этого дома предварительно, перед уходом надо как следует откашляться. Несколько глубоких вдохов и быстрых выдохов, особенно после горячего чая с медом, облегчают откашливание и выделение скопившейся за день мокроты.
Совет помогает только страдающим некоторыми хроническими легочными болезнями, при которых перемена положения тела усиливает кашель. Врачу приходится слышать от таких больных: «Не могу лежать на спине, на левом (или правом) боку, начинает бить кашель». В таких случаях в легких обычно имеются полости, а чаще всего расширения бронхов (бронхоэктазы), в которых скапливается мокрота, как в бутылке. Пока мокрота находится в расширенной полости, она не вызывает кашля. При перемене положения тела мокрота медленно вытекает в отводящий бронх, и тогда начинается кашель.
Понимая этот механизм, больной должен был бы вместо слов: «Не могу лежать на правом (левом) боку», — сказать: «Приходится лечь на правый (левый) бок, чтобы откашлять мокроту»
Очень важно удалить из легкого все, что там накопилось. Обучиться процедуре бронхиального дренажа нелегко, но необходимо
Банки при беременности
Действие банок происходит за счет создаваемого ими вакуума. Они собой представляют колбы. В былые времена использовали банки только из стекла, до достижения необходимого эффекта их нужно было нагреть. При их использовании легко получить ожог, поэтому нужно помнить о безопасности. Теперь есть банки из силикона, которые удобны в использовании: их не нужно подогревать перед процедурой, легче мыть, к тому же нет угрозы, что они могут разбиться. Но иногда у пациентов может возникнуть аллергия на силикон, поэтому это нужно учитывать при использовании банок из данного материала. Банки используют при миозитах, межреберной невралгии, восспалительных болезнях органов грудной клетки, фурункулезе, радикулитах.
Как же действуют банки? Происходит усиление кровообращения в области их установки вследствие притока крови. Это оказывает влияние на сердечно-сосудистую систему – увеличивается нагрузка на сердце, возможны прыжки артериального давления. Кровоизлияния позволяют стимулировать внутренние силы организма. Усиленный кровоток способствует тому, что в больном месте быстрее стихает воспаление.
Можно ли ставить банки при беременности? Из-за упомянутых эффектов могут быть опасными для будущих мам. Вследствие изменения кровотока банки могут спровоцировать выкидыш, повысив тонус матки. Также они, как и горчичники, оказывают сильную нагрузку на сердце женщины и обделяют малыша кислородом. Поэтому не рискуйте и не пользуйтесь банками при беременности.
Что делать при постоянных выкидышах
Если в одном партнерстве было как минимум три случая непроизвольного прерывания беременности, мы имеем дело с повторными выкидышами. Это случается у 1-2% пар детородного возраста.
Чтобы найти причины, нужно сделать ряд тестов, в том числе оба партнера должны пройти генетический тест на кариотип. Если обнаружены какие-либо нарушения, необходима консультация генетика, который предложит соответствующие меры.
Генетический тест
Важно оценить строение репродуктивного органа у женщины. В этом случае базовым обследованием будет УЗИ матки. В случае подозрения на дефект матки диагностика расширяется и включает гистеросальпингоскопию (УЗГСС) и гистероскопию, которая позволяет просматривать внутреннюю часть матки и удалять аномалии (например, перегородку в матке).
В случае подозрения на дефект матки диагностика расширяется и включает гистеросальпингоскопию (УЗГСС) и гистероскопию, которая позволяет просматривать внутреннюю часть матки и удалять аномалии (например, перегородку в матке).
Миф 2: беременной надо есть за двоих.
Факт: Не совсем. Это не значит, что теперь вам положена двойная порция мороженого или салата. По мнению специалистов, при беременности женщине нужно примерно 300-350 дополнительных килокалорий в день. Это примерно 2порции молока и творога, или 1 порция манной каши или второго блюда.
Общие нормы прибавки веса во время беременности находятся в промежутке от 7 до 16 килограммов за весь срок беременности. Считается, что если женщина прибавила более 20 кг, это может повысить риск более сложных родов.
При этом недоедать тоже ни в коем случае нельзя. Но, как правило, беременные женщины чувствуют голод, начиная с 13-ой недели беременности, когда в крови увеличивается уровень эстрогена, пробуждающего аппетита.
Если вы считаете, что нужно снизить калорийность пищи, не снижайте ее резко. Резкие скачки в весе ведут к скачкам давления, что вредно, тем более во время беременности.
Почему для беременных опасны лекарства от кашля
Кашель не является самостоятельным заболеванием. Это рефлекс, при котором освобождаются дыхательные пути беременной от бронхиального секрета, в котором содержится и возбудитель заболевания. Кашель может быть признаком не только ОРЗ, но и аллергии. Причем раздражители могут быть самыми разными.
Лечить кашель при беременности тяжело, потому что любые лекарства вредны для тех, кто ждет ребенка. Даже растительные препараты могут поставить гестацию под угрозу. Народные методы также нельзя считать абсолютно безопасными. Некоторые растения имеют более сильный эффект, чем аптечные химические препараты. И это может негативно сказаться на развитии эмбриона.
Также нельзя пить детский сироп от кашля и прочие лекарства, которые разрешены именно для малышей. Они также могут попасть в кровеносную систему плода. Потому при появлении кашля (тем более, если вы точно не знаете причину) нужно идти на консультацию к врачу.
Что такое гайморит, виды
Более точное название патологии – верхнечелюстной синусит. Основные виды гайморита:
- катаральный;
- гнойный;
- одонтогенный;
- аллергический;
- вирусный;
- пристеночный;
- полипозный;
- левосторонний;
- правосторонний;
- двухсторонний.
Расположение гайморовых пазух
Другое название – верхнечелюстная полость. Это парный орган, занимающий практически все тело кости. Расположение гайморовых пазух – над коренными зубами. Имеет следующие стенки:
- задненаружную;
- верхнюю;
- медиальную;
- нижнюю;
- переднюю.
Причины острого воспаления
Основные причины гайморита:
- анатомические предрасположенности (искривление носовой перегородки, увеличение нижних носовых раковин, плохая работа соустий);
- вирусные инфекции (ротовая полость, носоглотка);
- аллергия;
- бактериальные инфекции;
- не до конца вылеченные стоматологические патологии (пародонтоз, кариес);
- хронический фарингит;
- тонзиллит;
- ринит (острый или хронический).
Острый гайморит развивается за несколько дней. Имеет торпидное, молниеносное течение.
Психосоматика утверждает, что основной причиной гайморита у взрослых является наличие подавленных эмоций и стрессов. Это не так.
Несмотря на то, что вегетативная нервная система (ВНС) регулирует тонус сосудов и активность железистого эпителия в гайморовых пазухах, ее роль в развитии заболевания несущественна.
С острым гайморитом в армию не берут
Если болезнь носит хронический характер, то принимается во внимание частота рецидивов и общее состояние призывника
Экссудативный
Экссудативный гайморит является начальной стадией воспаления слизистой придаточной пазухи носа. Количество выделений увеличивается. В околоносовой области присутствует дискомфорт. Дополнительные симптомы:
- полнокровие слизистой;
- отечность;
- покраснение.
Гнойный
Зачастую развивается на фоне вирусной патологии верхних дыхательных путей. Возбудитель – микроорганизмы и патогенные бактерии, а также продукты их жизнедеятельности. Гнойные выделения умеренные. Они сопровождаются:
- заложенностью носа;
- развитием лихорадки;
- заложенностью ушей;
- снижением обоняния.
Температура при гайморите повышается до 38-40 градусов.
Мицетома гайморовой пазухи
Аспергиллома, или мицетома гайморовой пазухи, – особая форма воспалительного процесса. Имеет грибковую природу. Представляет собой скопление мицелия Aspergillus и элементов его распада.
Выделения при грибковом гайморите появляются только с одной стороны. Имеют неприятный запах. В 15% случаев в области гайморовой пазухи наблюдается неяркий болевой синдром.
Одонтогенный
Прогрессирует на фоне проникновения возбудителя из больных верхних зубов в носовую пазуху. Он провоцируется:
- микс-инфекцией;
- стрептококками;
- стафилококками.
Характерный признак острой формы – ощущение распирания в верхней челюсти.
В 70% случаях боль локализуется в области зубов и имитирует дискомфорт, возникающий при пульпите. Она усиливается при опускании головы. Односторонний насморк сопровождается отхождением слизистых или гнойных выделений.
Аллергический
Причина развития аллергического гайморита – проникновение в организм через верхние дыхательные пути провокатора: пыльцы, домашней пыли и проч.
Характерный симптом – сильные головные боли. Слизь – гнойная, имеет зеленоватый оттенок и неприятный запах.
Полипозный
В 80% случаев полипозный гайморит развивается на фоне острой аллергической реакции. Консистенция – слизистая. Носовое дыхание затруднено, человек старается дышать ртом. Наблюдаются нарушения вкуса, аппетит снижается.
Левосторонний и правосторонний
Причиной одностороннего гайморита является искривление носовой перегородки. Она приводит к патологии соустий. На этом фоне наблюдается изменение аэрации. В результате слизистая постоянно раздражается, воспаляется и отекает.
Соустья закрываются, нарушается естественный отток вырабатываемой слизи, в которой поселяются микроорганизмы. Это приводит к развитию гнойного процесса.
При воспалении левой верхнечелюстной пазухи диагностируется левосторонний гайморит. Когда поражается правая верхнечелюстная пазуха, выявляется правосторонний гайморит.
Двухсторонний
Представляет собой осложненное инфекционное воспаление гайморовых пазух. Общие симптомы:
- обильное слезотечение;
- общая интоксикация;
- апатия.
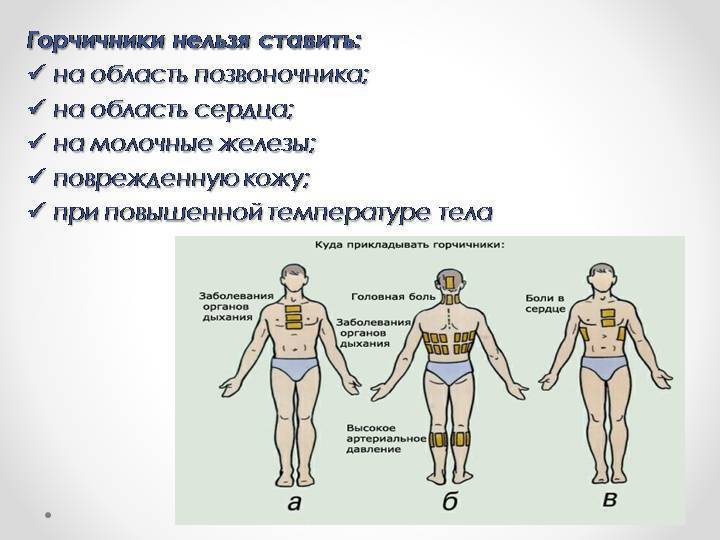
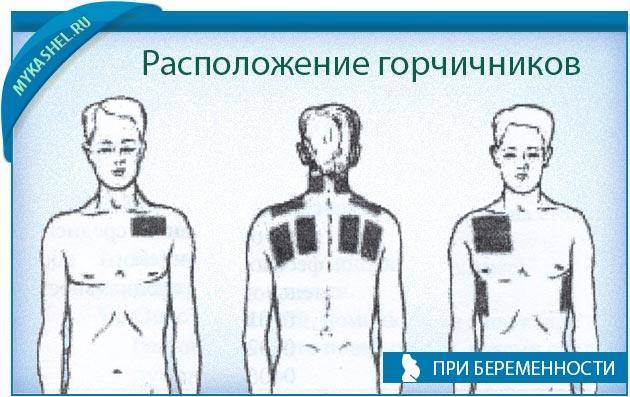
Почему нельзя ставить горчичники при беременности: противопоказания
Горчичники производят раздражающее согревающее действие. В результате расширяются кровяные сосуды, и кровь из других частей тела (в том числе от матки) начинает активно прибывать в область постановки горчичника, вследствие чего и достигается согревание. Но, во-первых, при этом страдает плод, ведь кровь переносит кислород и питательные вещества, а если она уходит в другое место, то ребенок испытывает в них дефицит. Во-вторых, любые согревающие процедуры во время беременности строго запрещены, тем более — в области малого таза.
Кроме того, постановка горчичников приводит к повышению артериального давления у женщины, что несет в себе отдельные риски. Поэтому большинство врачей единодушно сходятся во мнении, что такую терапию нельзя считать безопасной для будущей матери.
Учтите, что эфирные масла — это сильнодействующие вещества, которые часто вызывают аллергические и прочие реакции непереносимости у беременных. Нужно внимательно читать информацию на упаковке: горчичники выпускают классические и с эвкалиптом, и в последнем случае риск побочных действий еще более возрастает.
Следует отметить, что длительное время применять такое лечение нельзя во избежание образования ожогов, раздражений, кожной сыпи. Если на кожных покровах, где предполагается постановка горчичников, имеются любые повреждения или кожа очень чувствительная, то ставить горчичники при беременности тоже нельзя.
Противопоказано такое лечение при повышенной температуре тела и высоком артериальном давлении.
В общем, теперь Вы знаете, чем опасны горчичники при беременности, и можете сделать правильные выводы. Между прочим, горчица — известное в народе абортивное средство, к которому издавна прибегали для прерывания нежелательной беременности на ранних сроках. Применение горчичников в первом триместре может закончиться выкидышем, а на поздних сроках — преждевременными родами.
Специально дляnashidetki.net — Елена Семенова
Как сохранить беременность на ранних сроках
Как сохранить беременность на ранних сроках волнует каждую женщину. Когда малыш подрастает, мама ощущает шевеление, икотопододные движения – страх за ребёнка отступает. А пока малыш ещё слишком мал.
Для снижения риска осложнений, в том числе и прерывания беременности необходимо совместно с супругом позаботится о ребёнке ещё до зачатия. Современная медицина разработала тактику обследований и исследований будущих родителей – прегравидарную подготовку.
С латинского языка «pre» переводится как перед, «gravid» – беременность. То есть подготовка перед беременностью.
Планирование беременности – это не мысленное желание иметь ребёнка. Это намного больше. И прежде всего – ответственность за его здоровье и будущее.
Так что же проходят в период прегравидарной подготовке? Минимум за 3 месяца до предполагаемого зачатия женщине посещает врача акушер-гинеколога. Врач соберёт анамнез, проведёт осмотр, обязательно будут взяты мазки на флору, онкоцитограмму (если прошло более 6 месяцев от последнего исследования). Будут определены росто-весовые показатели с оценкой ИМТ. Как повышенный, так и пониженный индекс массы тела может стать причиной осложнений беременности. При значительных отклонениях целесообразно получить консультацию врача диетолога, пройти дообследование у специалиста (при необходимости) и придерживаться рекомендаций врачей.
На приёме измерят артериальное давление. При выявлении повышенного давления женщине будет рекомендовано пройти консультация терапевта или кардиолога для стабилизации давления и подбора терапии (при необходимости). Повышение артериального давления – это очень серьёзная ситуация, осложняющая течение беременности.
Рекомендуется исключить заболевания передающиеся половым путём, TORCH-инфекции (цитомегаловирус, токсоплазмоз, краснуха, герпес ). При выявлении инфекции следует не только пройти лечение, но и подтвердить эффективность терапии, сдав контрольные анализы.
Это важно!
Инфекционные процессы в период беременности могут быть причиной ряда негативных последствий – угрожающий самопроизвольный выкидыш, фето-плацентарная недостаточность, образование тяжей в полости матки, пороки развития плода, выкидыши.
Вовремя выявленные и пролеченные инфекционное заболевани снижают риск осложнений во время беременности.
В лаборатории сдаёте общий анализ крови и общий анализ мочи. Некоторые заболевания протекают скрытно, бессимптомно и выявить их можно с помощью этих несложных анализов.
Щитовидная железа играет важную роль в вынашивании малыша
Поэтому в период планирования беременности важно оценить и уровень её гормонов.
Корь, краснуха во время беременности приводит к ряду печальных событий – прерывание беременности, преждевременные роды, пороки развития плода. Вот почему так важно проверить у себя прививочный сертификат
Если вакцинация по данным заболеваниям не проводилась, то оцените титр антител. При их отсутствии – вакцинироваться. Планировать беременность после вакцинации от кори и краснухи можно спустя 3 месяца.
Посетите узких специалистов – стоматолога, лор-врача, окулиста. Санация ротовой полости – это залог здоровья не только мамы, но и малыша. Больной зуб во время беременности может создать много неудобств. Ведь не все методы лечение и не все препараты разрешены во время беременности. Запрещён и рентген. Лор-заболевания могут протекать бессимптомно, но оказывать негативное влияние на здоровье матери и будущего малыша. В первую очередь – это инфекционные заболевания (гайморит, тонзиллит.).
При наличии заболеваний необходимо пройти комплекс терапии и достичь стойкой ремиссии, во избежание обострений в ближайшее время.
Если вы сами знаете о наличии у себя того или иного заболевания, обратитесь к узкому специалисту по профилю. Перед планированием беременности целесообразно удостовериться, что заболевание находится в стойкой ремиссии и от врача узкой специализации получено разрешение на вынашивание беременности. В такой ситуации вы снизите риск обострения, а соответственно снизите риск осложнений беременности.
Это важно!
Если до планирования беременности ещё не перешли на здоровое питание, не смогли отказаться от вредных привычек, то наступило то самое время икс, когда тянуть дальше нельзя. Здоровый образ жизни – это основа здоровья матери и ребёнка.
Подход к лечению в нашей клинике
Иглоукалывание в нашей клинике
При обострении грыжи межпозвоночного диска обратитесь в клинику «Парамита». У нас работают врачи высшей категории, которые уделяют пациенту максимум внимания. Мы разрабатываем схему лечения после тщательного обследования, для чего используем новейшее диагностическое оборудование.
Наши врачи применяют в работе как западные, так и восточные техники лечения, которые усиливают действие друг друга. Они быстро устраняют обострение, предотвращают рецидивы, улучшают здоровье и самочувствие.
Список литературы:
- Болезни суставов: руководство для врачей / под ред. В. И. Мазурова. — СПб. : СпецЛит, 2008. — 397 с.
- Грыжа позвоночника – не приговор / С. Бубновский. – М: Эксмо, 2020. – 192 с.
- Система «Здоровый позвоночник» / В. Пикуленко. – М.: АСТ, 2012. – 192 с.
- Дракин И.А., Басков В.А., Древаль О.Н., Басков А.В. Факторы риска рецидивов грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника и методы их профилактики. Тихоокеанский медицинский журнал. 2015;(4):11-16.
- Симонович А.Е., Байкалов А.А. Хирургическое лечение рецидивов болевых синдромов после удаления грыж поясничных межпозвонковых дисков. «Хирургия позвоночника». 2005;(3):087-092.
- Фещенко, Я. В. Нехирургическое лечение и профилактика рецидива грыж межпозвоночных дисков / Я. В. Фещенко, Л. Д. Кравчук // Боль. Суставы. Позвоночник. ─ 2014. ─ № 3(15). ─ С. 59-61.
Популярные вопросы
Замучила молочница. Лечилась последний раз в июле. Врач выписала таблетки флуконазол мне и мужу на 1,3,7 и 10 день по одной, бактистатин, и свечи вагинорм. Свечи вставляла, но мне кажется после них процесс усугубился. И вот снова зуд и молочные выделения. Подскажите, пожалуйста, чем все таки нужно лечиться? Ранее во время беременности назначали свечи Пимафуцин. Здравствуйте! Учитывая рецидивирующее течение заболевания порекомендую сдать анализ – посев на неспецифическую микрофлору с определением чувствительности к антибиотикам. Это позволит верно назначить противогрибковый препарат. А далее необходимо провести этап восстановления микрофлору и баланса рН среды в половых путях. С этой целью подойдет гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день до 10 дней.
У меня постоянные рецидивы молочницы, что мне только не выписывали за эти два месяца и клотримазол свечи и таблетку флуконазола выпила, даже 2, затем клиндацин 6, но мазок сдавала она не уходила, из симптомов только ужасное сильное жжение. Выписали нистатин свечи и таблетки, всё было бесполезно. Сейчас выписали пимафуцин таблетки и свечи. Ничего не помогает, купила даже лактацид фарма, но у меня так и жжет, помогите, я так уже не могу. Здравствуйте! Для правильно спланированной терапии необходимо знать чувствительность к противогрибковым препаратам и возможное сочетание с другими патогенными микроорганизмами. Вам необходимо сдать посев на неспецифическую микрофлору с определением чувствительности к антибиотикам и анализ методом ПЦР на ИППП. Далее провести этап восстановления микрофлоры половых путей.
Здравствуйте, проблема насущная, появилась молочница в остром виде, к врачу не могу попасть на данный момент т.к. нахожусь в другом городе, и уезжать через 10 дней, сил терпеть уже нет, ужасный зуд, творожные выделения (жёлтого цвета), больно ходить в туалет. Вчера купила таблетку Флюкостат, выпила на ночь, на утро в туалет ходить не больно, выделения немного уменьшились, но зуд мучает с такой же силой, и опухшие половые губы. Подсказали, что можно ставить свечи пимафуцин. Подскажите, как поступить? Здравствуйте! Можно воспользоваться Вашим средством , а по возвращению обязательно провести обследования и консультацию врача.
Была молочница, пропила флуконазол и прошла курс кандид б6, для восстановления флоры применяю гинокомфорт чайное дерево, можно ли сочетать с ацилактом, или это одно и то же? Через сколько дней после курса восстановления можно сдавать бак посев? Здравствуйте! Сочетать данные средства можно, так как гель Гинокомфорт с маслом чайного дерева обеспечивает оптимальную рН среду в половых путях и содержит молочную кислоту, а свечи содержат лактобактерии. Посев сдается через 3-4 дня после завершения лечения или после очередных менструаций.
Как проходит диагностика?
Для того, чтобы диагностировать симптом, врачу достаточно провести опрос и услышать жалобы больного. Диагностировать заболевание, вследствие которого он возникает, можно проведя комплексные исследования. Прежде всего проводятся осмотр пациента и сбор анамнеза, после чего назначают лабораторные исследования крови и урины, развёрнутый анализ крови, определение гормонального фона. Помимо этого, назначают аппаратные исследования, подбор которых осуществляют исходя из предварительных исследований. Это может быть:
- Рентгенография грудины;
- УЗ-сканирование внутренних органов грудной полости;
- Электрокардиография;
- Гастроэнтерологические исследования.
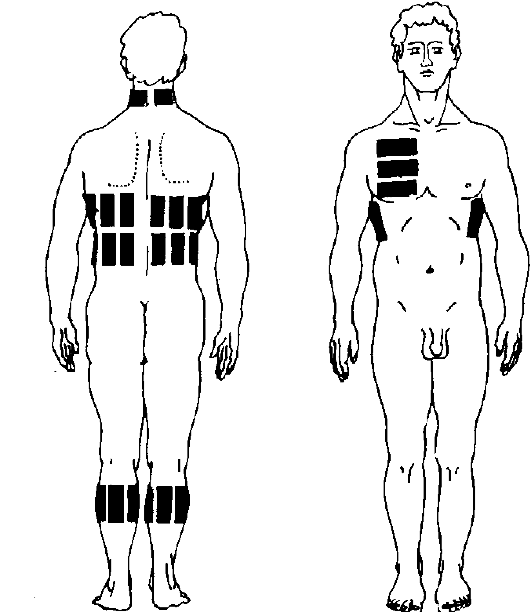
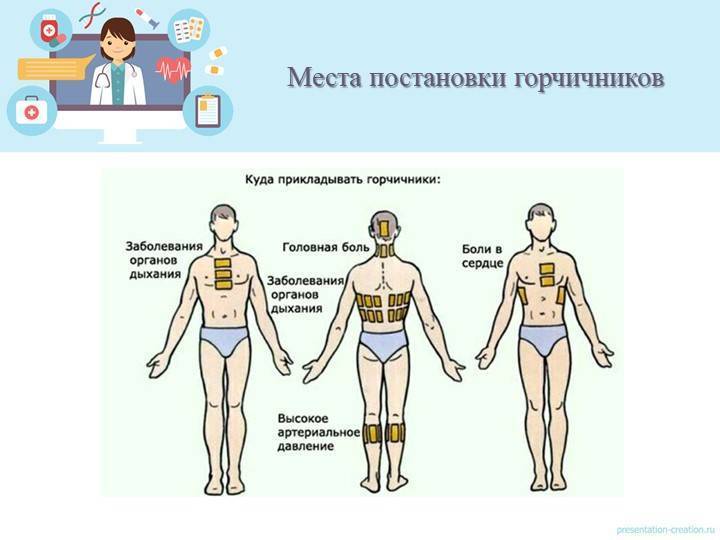
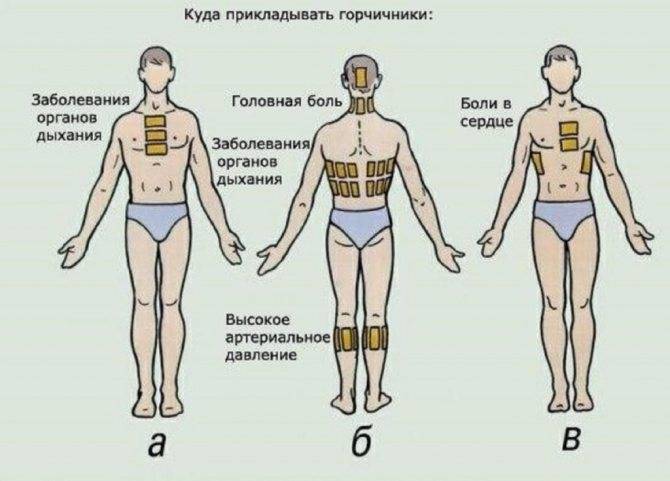
Горчичники на ранних и на поздних сроках беременности: 1, 2, 3 триместр
Оплодотворенная яйцеклетка содержит мужской генетический материал, который женским организмом воспринимается как чужеродный. И поэтому организм женщины пытается избавиться от «чужого». Но природа позаботилась о том, чтобы дать шанс плодному яйцу вживиться в стенку матки и начать свой путь развития. Это становится возможным благодаря естественному снижению иммунной защиты женского организма, которое происходит сразу после зачатия.
Но у такого «положительного» механизма есть и отрицательные стороны: уже с первых дней и недель беременности женщине оказывается очень сложно противостоять простудным заболеваниям. И здесь ее поджидает много опасностей: вирусы и бактерии могут оказывать вредное воздействие на развитие плода и течение беременности, а вызывающиеся ними заболевания способны приводить к множественным осложнениям. Вот почему лечение во время беременности в обязательном порядке должно осуществляться, но ввиду негативного влияния на плод применяемых для этого средств будущим мамам противопоказаны почти все препараты, особенно в 1 триместре беременности.
Если сейчас Вы вспомнили про горчичники, то мы вынуждены Вас разочаровать. Несмотря на то, что в инструкции нет прямого противопоказания для их применения в период беременности, большинство врачей запрещает своим подопечным прибегать к этому методу лечения. Причем такой запрет распространяется на весь срок вынашивания малыша: и в первом, и во втором, и в третьем триместре существуют свои риски и опасности при использовании горчичников.
Мнение врачей об использовании горчичников на разных сроках беременности
В инструкции по применению горчичников беременность в качестве противопоказания не указана. Однако если вы обратитесь к врачу, то он, скорее всего, использование горчичников строго-настрого запретит.
Механизм действия горчичника основывается на раздражающем согревающем эффекте, что приводит к расширению кровеносных сосудов и активному оттоку крови от других органов к прогреваемому участку. В первом триместре нужно быть особенно осторожными с выбором лечения. Воздержитесь от горчичников на этом этапе, поскольку они вызывают интенсивное прогревание и могут создать угрозу прерывания беременности. Во втором и третьем триместре горчичники не становятся менее опасными, поэтому задумайтесь о целесообразности такого лечения.
Почему горчичники могут считаться небезопасными?
Основные причины:
- Отток крови от матки к участку с горчичником может привести к дефициту кислорода и питательных веществ у ребёнка.
- Горчичники повышают артериальное давление, значит, сужаются кровеносные сосуды матки.
- Интенсивные согревающие действия сами по себе противопоказаны при беременности. Именно поэтому прогревание ног посредством горячих ванночек также нежелательно в этот период.
- Эфирное масло горчицы — вещество сильнодействующее и может вызвать аллергическую реакцию.
- Горчица обладает абортивным эффектом. Прогревание таких частей тела, как живот, спина, ноги и таз, может спровоцировать активность матки и привести к самопроизвольному аборту в начале беременности и к преждевременным родам в третьем триместре.
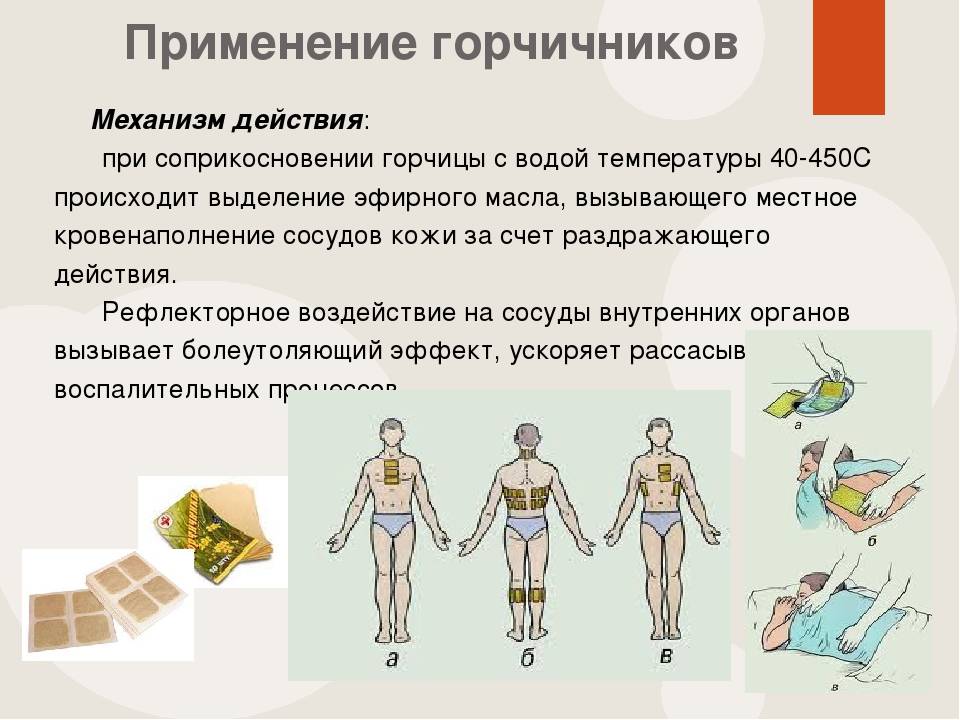
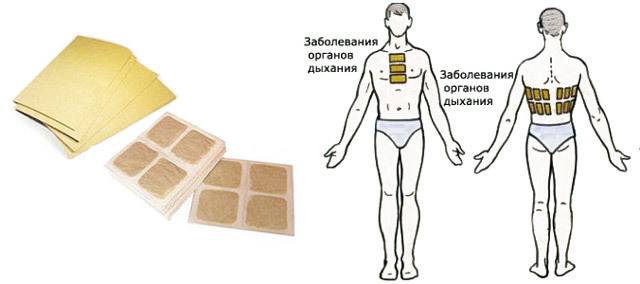
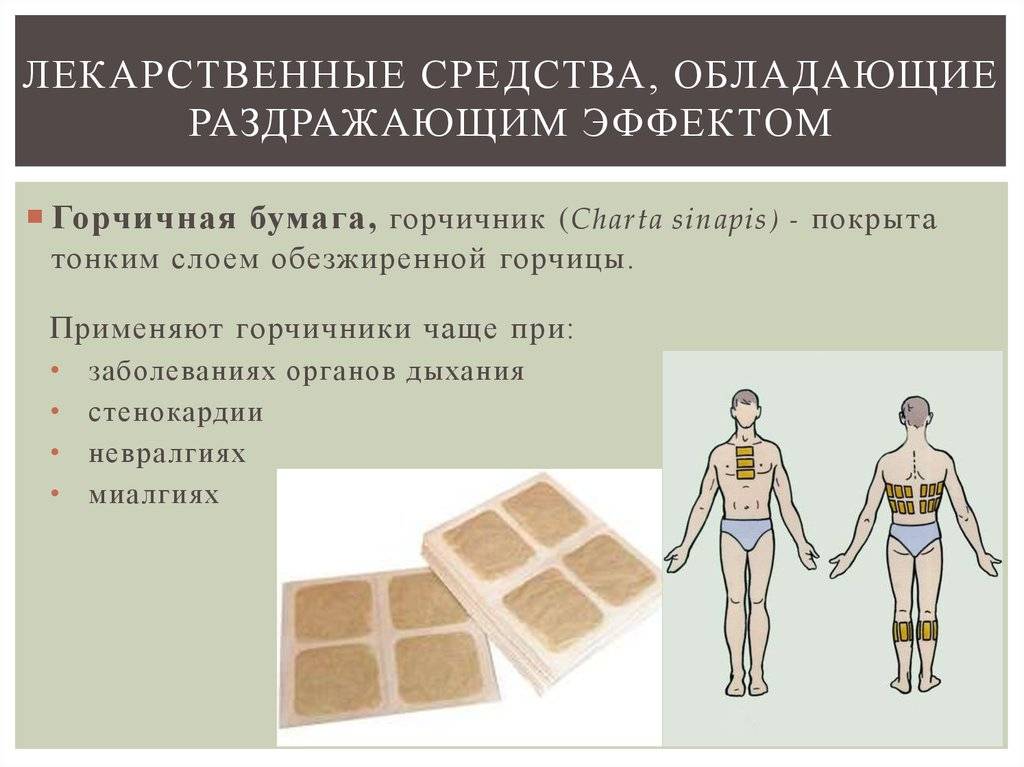
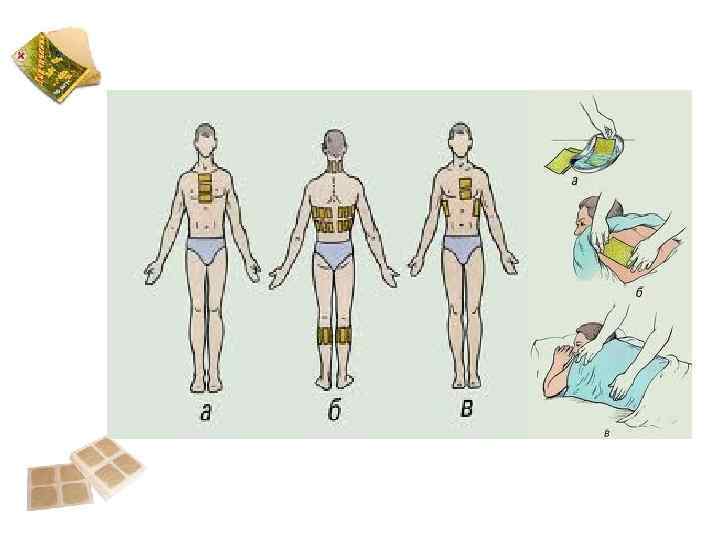
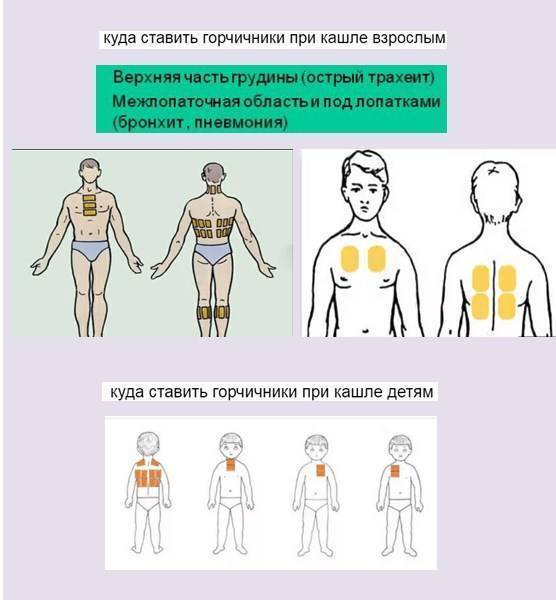
Механизм действия
Горчичники – это листы плотной бумаги, с одной стороны покрытые слоем обезжиренной горчицы. Также они выпускаются в виде пакета (двухслойная бумага, внутри порошок).
Основной механизм действия физиотерапевтического средства – местнораздражающее. При контакте с кожным покровом горчица раздражает клетки эпидермиса и нервные окончания, провоцируя воспалительный процесс. Кровеносные сосуды расширяются, обеспечивая приток крови, кожа в месте наложения становится красной.
Улучшается питание (трофика) мягких тканей. Постепенно снимается болевой симптом из-за подавления нервных импульсов. Создаётся «отвлекающий» эффект.
Горчичники оказывают согревающее действие, облегчают дыхание, делают его более глубоким.
В процессе лечения улучшается отток лимфы (дренаж). Это положительно влияет на организм:
- ускоряется выведение токсинов;
- улучшаются процессы метаболизма в тканях;
- быстрее наступает выздоровление.
Почему и как возникает обострение грыжи
При грыже острая боль в спине появляется, когда повреждается диск, соединяющий позвонки. Его фиброзная оболочка разрушается и наружу выходит содержимое – пульпозное ядро, которое может быть прикрепленным к диску или полностью оторваться от него. Это очень опасно. Выпячиваясь, ядро пережимает спинной мозг, состоящий из нервных волокон. В зависимости от того, какой нерв защемляется, та часть тела и болит.
Дополнительно развиваются воспалительные реакции, происходит спазм мышц, сосудов, что приводит к отечности тканей. В результате давление на нервы увеличивается, болевой синдром усиливается. Из-за замедления кровотока регенерация тканей снижается, ухудшается поставка питательных веществ к поврежденным дискам.
Со временем наступает ремиссия – пульпозное ядро втягивается назад, боль отступает. Тем не менее, фиброзная оболочка остается хрупкой, с дефектами, поэтому возможно обострение грыжи при:
слишком сильном давлении на поврежденный диск;
поступлении малого количества питательных веществ к диску из-за плохого кровотока.
Причины обострения
Спровоцировать обострение грыжи могут такие факторы:
- травма позвоночника (падение на спину);
- малоподвижный образ жизни;
- резкое движение после долгого неподвижного движения;
- возрастные дегенеративные изменения в тканях диска, кровеносных сосудах (атеросклероз);
- беременность;
- лишний вес;
- неправильное питание;
- генетическая предрасположенность;
- нарушение метаболизма;
- поднятие тяжестей (больше 5 кг).
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, – это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
Классификация детских бронхитов
По продолжительности болезнь бывает:
- хронической – длительные бронхиты (от трех месяцев), которые повторяются на протяжении более двух лет;
- рецидивирующей – три раза в год или более ребенок переносит заболевание длительностью 2-3 недели;
- острой – длится 2-3 недели.
По природе:
- инфекционный бронхит, вызванный бактериями, вирусом или их сочетанием;
- аллергическая форма – контакт с аллергенами, вредными веществами (пыль, сигаретный дым, токсины и др.).
Выделяют также обструктивный бронхит, характерный для дошкольников и проявляющийся закупоркой бронха. Его причинами могут быть:
- очень сильный отек бронхов (он наиболее опасен при изначально узком их просвете);
- повышенная вязкость, обильное выделение слизи, ее плохой отток;
- бронхоспазм.