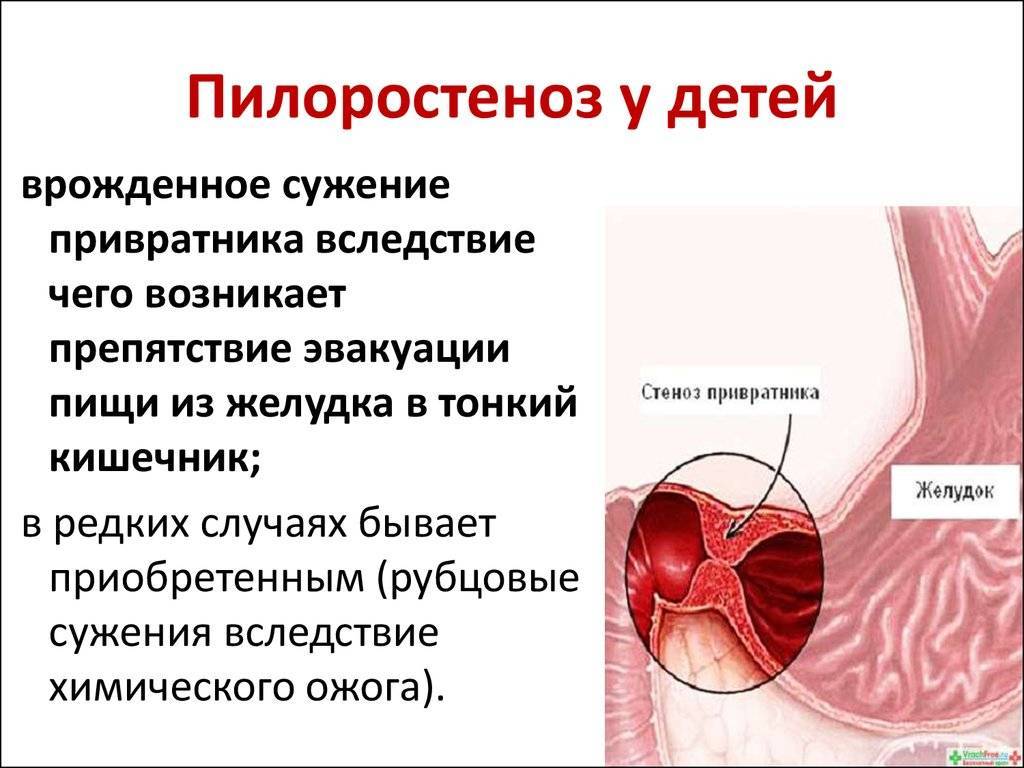
Этиология
Пилорический отдел желудка, или привратник, представляет собой дистальную часть этого органа, которая примыкает к ДПК и включает в себя антрум (конечная часть пилорического отдела) и канал привратника. Такая часть желудка выполняет роль резервуара, в котором скапливается частично непереваренная пища, откуда происходит транспортировка содержимого в 12-перстную кишку. При врождённом пилоростенозе значительно затрудняется процесс прохождения пищи через отдел привратника, что становится причиной её скопления в желудке и проявления клинической картины подобного заболевания.
Такое расстройство является довольно распространённым в педиатрии, поскольку встречается примерно один раз на триста новорождённых. Тем не менее основные причины его формирования не до конца изучены. Однако установлено несколько предрасполагающих факторов появления недуга у грудных детей. К ним можно отнести:
- отягощённую наследственность. Клиницистами отмечено, что наличие подобной патологии у одного из родителей увеличивает шансы его формирования у ребёнка в сто раз;
- применение антибиотиков в первые две недели жизни малыша;
- неблагоприятное протекание беременности, которое может осложняться тяжёлым токсикозом или такими опасными состояниями, как эклампсия или преэклампсия;
- перенесённые на раннем сроке вынашивания ребёнка болезни инфекционного или вирусного характера;
- наличие эндокринных расстройств у матери;
- беспорядочный приём лекарственных препаратов во время вынашивания малыша;
- внутриутробные инфекции, например, краснуха, герпес или цитомегаловирус;
- высокий уровень гастрина в женском организме;
- влияние на организм неблагоприятных условий проживания, химических веществ или облучений.
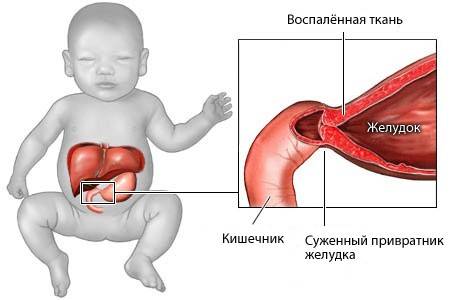
Пилоростеноз у взрослых является приобретённым расстройством, а точнее, вторичным. Зачастую развивается на фоне:
- пептических язв в желудке, которые довольно близко расположены к привратнику;
- онкологического процесса в ДПК;
- ракового поражения желудка;
- болезни Крона;
- воспаления аппендикса и другие заболевания органов пищеварительной системы;
- патологий желчных протоков;
- формирования спаечного процесса.
При этом происходит процесс сужения привратника из-за рубцовой ткани или злокачественного новообразования. На фоне такого заболевания происходит практически полное замещение пилорического отдела желудка плотной и плохо растяжимой соединительной тканью, а выходное отверстие этого органа значительно сужается, в некоторых случаях вплоть до микроскопически тонкого отверстия.
Именно это приводит к появлению симптомов у взрослых, похожих на клиническую картину пилоростеноза у неврожденных.
Лечение
Лечение — оперативное
Важное значение имеет предоперационная подготовка, к-рую в тяжелых случаях проводят в палате интенсивной терапии или реанимационном отделении. Она должна быть направлена на восстановление тонуса желудка (регулярные промывания желудка), а также нормализацию водно-электролитного баланса, кислотнощелочного равновесия, белкового обмена (внутривенное введение хлорида калия, хлорида натрия, хлорида кальция, 10% р-ра глюкозы, белковых гидролизатов, крови и др.).
При злокачественной опухоли выходного отдела желудка производят субтотальную резекцию желудка (см. Желудок, операции). При доброкачественной опухоли, осложненной стенозом привратника, показана экономная резекция желудка. При тяжелом общем состоянии больного, неоперабельной опухоли ограничиваются наложением гастроэнтероанастомоза (см. Гастроэнтеростомия). При язвенной болезни, осложненной П., производят резекцию желудка, а также ваготомию (см.) в сочетании с экономной резекцией желудка, пилоропластикой (см.), гастродуоденостомией (см.) или гастроэнтероанастомозом .
Общие сведения
Болезни органов пищеварения у детей занимают второе место (после заболеваний органов системы дыхания). С учетом анатомо-физиологических особенности ребенка дисфункции желудка и кишечника возникают почти у всех детей в раннем возрасте и являются функциональными. Это состояние связывают с адаптацией и созреванием желудочно-кишечного тракта у грудных детей.
Со стороны верхнего отдела пищеварительного тракта у детей часто встречается спазм пилорического отдела желудка. Пилорический отдел — это граница между желудком и двенадцатиперстной кишкой, а пилорическое отверстие сообщает желудок с двенадцатиперстной кишкой. Сфинктер пилорического отверстия (называется привратник) представляет собой развитый мышечный слой. Сфинктер открывается после поступления в желудок пищи, и перистальтическими волнами пищевой комок продвигается в двенадцатиперстную кишку. Закрытие его происходит после поступления пищи в двенадцатиперстную кишку.
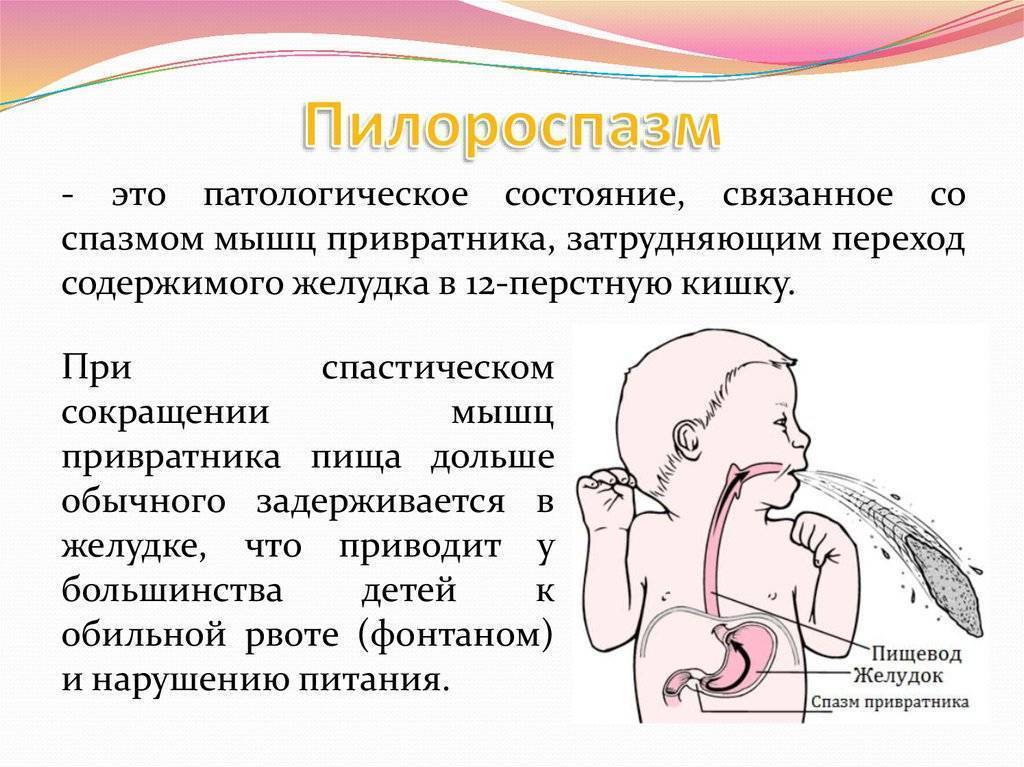
Нарушение тонуса сфинктера в виде повышенного тонуса и спазма вызывает затруднения эвакуация пищи из желудка. Пилороспазм у грудных детей относится к функциональным расстройствам и связан с нарушением вегетативной иннервации и особенностями вегетативной нервной системы у данного ребенка.
Мышцы реагируют спазмом на различные воздействия извне — стресс, избыток пищи, дефицит витаминов, никотин. Функциональные нарушения подразумевают наличие симптомов при отсутствии органических изменений. Группу риска по формированию функциональных нарушений ЖКТ в младенческом возрасте составляют недоношенные дети, функционально незрелые, перенесшие родовую травму и внутриутробную гипоксию. Это состояние проходит самостоятельно к 5-6 месяцам в связи с совершенствованием вегетативного отдела нервной системы и желудочно-кишечного тракта. Спазм привратника, зависящий только от влияния нервной системы, нужно отличать от стеноза привратника.
Стеноз привратника желудка или гипертрофический пилоростеноз — это уже заболевание желудочно-кишечного тракта, связанное с гипертрофией (утолщением) мышечной ткани в области пилоруса и ненормальным расположением мышечных волокон, а также избыточным развитием соединительной ткани. Перерождение мышечного слоя развивается на фоне нарушений нейрорегуляторных влияний. Данное состояние самостоятельно не проходит и требует хирургического вмешательства.
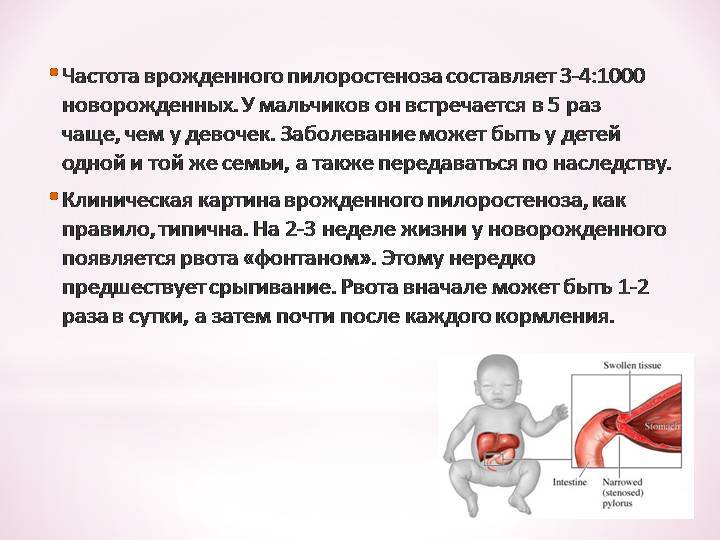
У детей имеет место врожденный пилоростеноз, который относится к порокам развития и в 15% случаев является наследственной патологией, поскольку установлен семейный характер заболевания. Кроме того, имеется связь между частотой заболевания и родством родителей.
Доказательством того, что пилоростеноз является дефектом развития, служит сочетание его с другими пороками — атрезия пищевода, диафрагмальная грыжа. Часто пилоростеноз встречается при синдроме Альпера (дегенеративное заболевание коры мозга). Критический период этого порока соответствует началу 2-го месяца эмбриональной жизни.
Пилоростеноз чаще всего проявляется в первые недели жизни младенца иногда позже. Это зависит от степени сужения и компенсаторных способностей желудочно-кишечного тракта. Актуальность ранней диагностики заболевания обусловлена опасностью развития осложнений — нарушение водно-солевого баланса, гипотрофия, сепсис, аспирационная пневмония, остеомиелит, которые являются причиной смерти детей.
Диагностика
Предварительный диагноз может выставить неонатолог в роддоме или участковый педиатр во время очередного патронажа
В случае пилоростеноза обращает на себя внимание заметная перистальтика желудка. При поглаживании в подложечной области появляется выпячивание в виде песочных часов
Этот симптом является одним из ведущих и позволяет на ранних стадиях отличить пилоростеноз от пилороспазма.
Для уточнения диагноза применяются следующие методы:
УЗИ
При ультразвуковом исследовании при пилороспазме отмечается заметное утолщение и растяжение привратника желудка (длина более 14 мм, толщина более 4 мм).
Эндоскопическое исследование
Фиброгастродуоденоскопия проводится в стационаре и только в том случае, если во время УЗИ не удалось установить диагноз. Процедура выполняется под местной или общей анестезией. При ФГДС доктор может увидеть сужение привратника, а также выяснить возможные причины этого состояния.
При подозрении на пилоростеноз обязательная консультация детского хирурга.
Операции при пилоростенозе
Лапароскопия — основной метод лечения в детском возрасте, который представляет собой рассечение пилорических мышц. Это — минимально инвазивная операция, при которой через небольшой разрез в брюшную полость ребенка вводится камера, а затем инструмент, разрезающий внешние слои пилорических мышц.
В результате суженая область расширяется, и пища может беспрепятственно попадать в кишечник. Эта процедура выполняется очень быстро после постановки диагноза, иногда даже в тот же день. Результаты лечения с помощью этой процедуры очень успешны. Процедура сопряжена с низким риском осложнений, наиболее распространенными из которых являются кровотечение и инфекция. Рвота обычно прекращается в течение нескольких дней, а затем ребенок начинает есть больше еды, чтобы «наверстать упущенное». Большинство младенцев возвращаются домой через 48 часов после операции, а период восстановления составляет одну неделю.
Пилороспазм у детей
Пилороспазм у детей обусловлен функциональными расстройствами нервно-мышечного аппарата привратниковой части желудка. Пилороспазм встречается преимущественно у возбудимых детей, перенесших внутриутробную гипоксию, родившихся в асфиксии, с признаками родовой травмы ц. н. с. При Пилороспазме отмечается слабое развитие мускулатуры кардиальной части желудка и более выраженное ее развитие в области привратника, что способствует легкому возникновению рвоты и срыгиваний.
Морфологические изменения стенок желудка при Пилороспазме скудны. Спастические сокращения привратника у детей грудного возраста приводят к гипертрофии мышечных волокон желудка с постепенным утолщением всей его мышечной оболочки. Гистологически обнаруживается обеднение нейронами нервных сплетений желудка.
Заболевание проявляется не сразу после рождения, а через 1—2 недели. Общее состояние детей при П. заметно не страдает, особенно в начале заболевания, вес (масса) тела чаще нарастает соответственно возрасту. При П. отмечается повышенная возбудимость, крикливость, чрезмерная двигательная активность ребенка. Ведущие симптомы Пилороспазма — рвота и срыгивания, к-рые не имеют строгой закономерности и не носят столь упорного характера, как при пилоростенозе. Рвота обычно возникает вскоре после приема пищи. Как правило, количество рвотных масс меньше объема принятой пищи. Рвотные массы не содержат патологических примесей, имеют кислый запах и чаще вид створоженного грудного молока. Особенно легко рвота и срыгивания при П. возникают при перекорме.
При П. стул остается нормальным, не бывает упорных запоров, перистальтика желудка не усилена, при пальпации живота привратник не прощупывается. В крови и моче изменений нет. Электролитный состав крови практически не изменен.
Диагноз ставится на основании данных анамнеза, клин, картины и рентгенол, исследования, а также данных гастроскопии (см.). При рентгенологическом исследовании желудка с контрастным веществом проходимость привратника не нарушена, расширения желудка нет, перистальтика имеет не сегментарный, как при пилоростенозе, а крупноволновый характер. Эвакуация контрастного вещества обычно нормальная и лишь у некоторых детей может быть замедленной до 9—12 час. При эндоскопии изменений слизистой оболочки желудка не отмечается, привратник легко проходим.
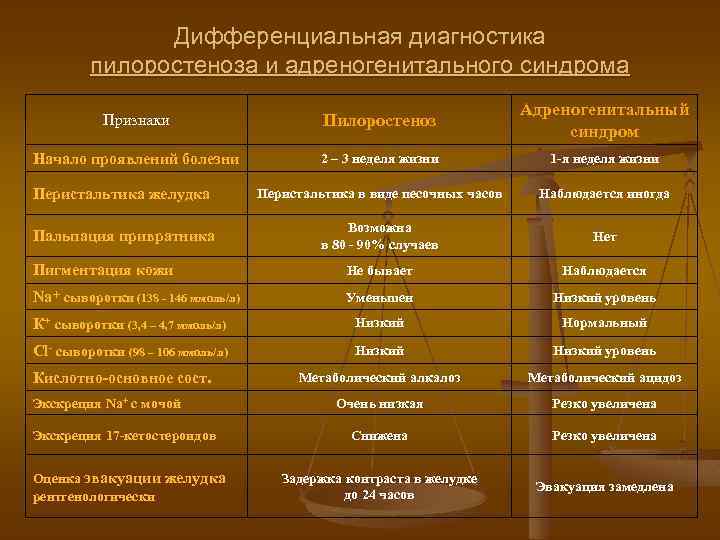
Дифференциальную диагностику проводят с пилоростенозом (см.), аэрофагией (см.), пороками развития, сопровождающимися желудочно-пищеводным рефлюксом (врожденный короткий пищевод, грыжа пищеводного отверстия диафрагмы, халазия кардии), сольтеряющей формой адрено-генитального синдрома (см.), различными формами врожденной высокой кишечной непроходимости (см. Непроходимость кишечника, у детей).
Лечение включает соблюдение кратности приема пищи с учетом возраста ребенка, назначение витаминов, особенно Вх; средств, снимающих спазм привратника; препаратов, уменьшающих беспокойство ребенка. Детей, к-рые легко срыгивают, следует после кормления класть на бок во избежание аспирации срыгиваемой жидкости. Показаны физиопроцедуры (УВЧ) на эпигастральную область.
Прогноз, как правило, хороший. Частота и интенсивность рвоты и срыгиваний в благоприятно протекающих случаях постепенно уменьшаются, ребенок прибавляет в весе, становится спокойнее и в течение 3—4 мес. выздоравливает.
Чем это опасно?
При пилоростенозе новорожденный срыгивает всю пищу, которая поступает в организм. Если немедленно не начать лечение, то ребенок сначала впадет в коматозное состояние, а затем умрет от метаболических нарушений, дистрофии, истощения или осложнений. Долго без питания он не проживет.
Какой врач занимается лечением пилоростенозом у новорожденных?
Обнаружить врожденный пилоростеноз может педиатр на плановом осмотре. Дальнейшим обследованием занимается гастроэнтеролог, лечением – хирург.
Диагностика
У новорожденных пилоростеноз диагностируется на первом месяце жизни. Без лабораторного и инструментального обследования точный диагноз поставить невозможно. При ярко выраженной симптоматике врач осматривает ребенка, пальпирует живот. Он выявляет расширение эпигастральной области, нижние отделы пищеварительного тракта западают. Желудок и перистальтика увеличена.
По анализу крови можно увидеть значительное повышение гемоглобина и снижение СОЭ, кровь сгущена. Дополнительно назначается общий и биохимический анализ мочи, анализ кала.
Инструментальная диагностика пилоростеноза:
- УЗИ органов брюшной полости;
- рентгенография с использованием контрастного вещества (бария).
Намного реже используется ФЭГДС, если другие методы диагностики оказались не информативными. По результатам эндоскопического обследования диагностируется рефлюкс-эзофагит.
По симптомам тяжело поставить диагноз пилоростеноз, поэтому его дифференцируют с другими заболеваниями, которые сопровождаются рвотой: пилороспазм, внутричерепная родовая травма, халазия и ахалазия пищевода, гнойный менингит, кишечная непроходимость, грыжа, раковый стеноз.
Лечение
Пилоростеноз врожденных нужно лечить незамедлительно. Если у грудных детей в первый месяц жизни не прекращается рвота, то необходимо немедленно обратиться к педиатру.
Заболевание лечится только оперативным путем. Основная цель операции – увеличить просвет привратника, не задев желудка.
Перед проведением оперативного вмешательства нужна подготовка, которая заключается в:
- восстановлении водно-электролитного баланса;
- восстановлении дефицита витаминов и микроэлементов.
Если есть воспалительные заболевания, то новорожденному назначают антибактериальное лечение.
Операцию при пилоростенозе проводят на 2-3 сутки после постановки диагноза. Оперативное вмешательство называется пилоротомия. Она бывает трех видов:
- открытая;
- лапароскопия;
- трансумбиликальная пилоротомия.
Суть операции в удалении серозно-мышечного слоя привратника, при этом слизистая не затрагивается. После пилоротомии восстанавливается нормальный просвет дистального отдела желудка.
В период реабилитации важно соблюдать рекомендации врача. Питание должно быть дозированным, нельзя допускать переедания
Суточная доза еды значительно уменьшается, до возрастной нормы она доводится только на 8-9 сутки.
После операции малыша должен наблюдать гастроэнтеролог, чтобы убедиться, что нет осложнений.
Осложнения
Осложнения пилоростеноза у новорожденного:
- метаболические и электролитные нарушения;
- дефицитная анемия;
- сгущение крови;
- изъязвление привратника, перфорация его стенки;
- желудочно-кишечное кровотечение;
- сепсис;
- асфиксия;
- евстахеит;
- отит;
- пневмония.
Осложнения развиваются за короткий промежуток времени, поэтому лечение нужно начать как можно раньше.
Профилактика
Специальных профилактических мер этого заболевания не существует. Но для уменьшения вероятности пилоростеноза беременная должна следить за своим здоровьем с первых дней вынашивания плода.
Необходимо регулярно наблюдаться у гинеколога, при возникновении отклонений проходить соответствующее лечение. Женщине нужно отказаться от любых медикаментов, принимать лекарства только по назначению врача при острой необходимости.
При правильном и своевременном лечении пилоростеноза прогноз благоприятный. Операция позволяет малышу развиваться и жить полноценной жизнью.
Пилоростеноз у детей и младенцев
Общая информация
Причины
Симптомы
Диагностика
Лечение
Прогноз
Когда необходимо обратиться к врачу
Синонимы
Общая информация

Пилоростеноз – это сужение привратника желудка, вследствие чего возникает препятствие для прохождения пищи из желудка в кишечник.
Причины
В норме пища легко проходит из желудка в начальный отдел тонкого кишечника через клапан, называющийся привратником. При стенозе привратника происходит утолщение его мышц. Возникает препятствие для прохождения пищи их желудка в тонкий кишечник.
Причины возникновения утолщения мышц привратника не известны. Считается, что определенную роль могут играть гены, так как при наличии у родителей пилоростеноза, он часто возникает и у детей.
Пилоростеноз чаще встречается у младенцев в возрасте до 6 месяцев. Мальчики болеют чаще, чем девочки.
Симптомы
Первым симптомом у большинства детей является рвота:
Рвота может возникать после каждого кормления или только после некоторых кормлений
Обычно рвота начинается примерно с 3-недельного возраста, но также может начаться в любое время между 1-недельным и 5-месячным возрастом
Рвота форсированная
После рвоты ребенок голоден
Другие симптомы появляются через несколько недель после рождения и могут включать:
Боль в животе
Отрыжку
Постоянное чувство голода
Обезвоживание (ухудшается по мере прогрессирования рвоты)
Отсутствие прибавки в весе или потерю веса
Волнообразные движения живота вскоре после кормления и перед возникновением рвоты
Диагностика
Заболевание обычно диагностируется до 6-месячного возраста.
При медицинском осмотре могут быть выявлены следующие признаки:
Признаки обезвоживания, такие как сухость кожи и губ, уменьшение количества слез, сухие пеленки
Вздутие живота
Округлое образование в верхней части живота, являющееся привратником
В первую очередь необходимо провести УЗИ органов брюшной полости. К другим методам обследования относятся:
Рентгенография с бариевой взвесью – выявляет увеличенный желудок и стенозированный привратник.
Анализы крови – часто определяется электролитный дисбаланс
Лечение
Лечение пилоростеноза предполагает хирургическое вмешательство для расширения привратника. Операция называется пилоротомией.
Если применение общего наркоза у младенца опасно, используется устройство, под названием эндоскоп с крошечным баллоном на конце. Баллон раздувается для расширения привратника.
Младенцам, которые не могут быть прооперированы, назначается зондовое питание или лекарственные препараты для расслабления привратника.
Прогноз
Хирургическое лечение обычно устраняет все симптомы. Через несколько часов после операции ребенка можно начать понемногу кормить.
Синонимы
Врожденный гипертрофический стеноз привратника; Детский гипертрофический стеноз привратника; Обструкция желудка
Анализы и диагностика пилоростеноза у новорожденных
Диагностика пилоростеноза у новорожденных и грудных детей включает:
- Характерные жалобы родителей и анамнез заболевания.
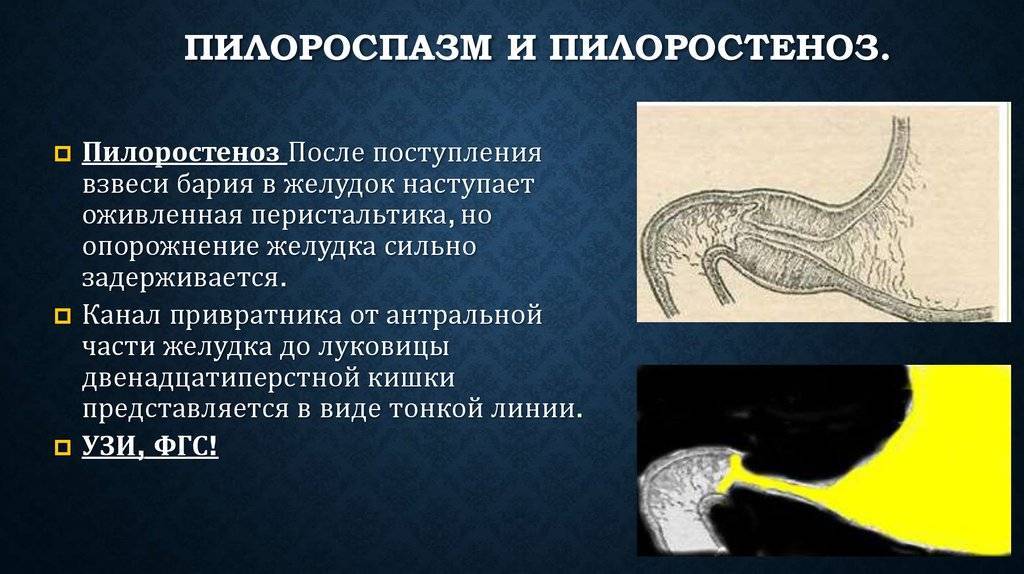
- Рентгенологическое исследование. Его проводят в два этапа. Первый этап — обзорная рентгенограмма органов брюшной полости, проводимая в вертикальном положении ребенка. Обнаруживается растянутый воздухом и содержимым желудок. Дно его находится ниже пупка и даже на уровне костей таза. В кишечнике газа меньше, чем обычно. Решающим в диагностике является рентгенконтрастное исследование, которое проводится на втором этапе после обзорной рентгенографии. Рентгенография с барием целесообразна только для исключения или подтверждения пилоростеноза, если имеются сомнения. В качестве контрастного вещества применяется 10-20% бариевая взвесь с раствором глюкозы или молоком (50-60 мл молока + 2 чайные ложки бариевой взвеси). Контрастное вещество вводится в желудок через тонкий катетер. После введения контраста проводится серия снимков через 20 минут и 3 часа, если необходимо — через 6 часов и 24 часа. Ребенок при исследовании должен находиться в вертикальном положении. Если через 3 часа в желудке имеется больше половины контрастного вещества — это основной рентгенологический критерий пилоростеноза. При пилоростенозе барий остается в желудке больше 24 часов при отсутствии за это время рвоты. Вторым рентгенологическим признаком пилоростеноза является «сегментирующая» перистальтика желудка. На рентгенограмме в боковой проекции суженный пилорический канал выглядит в виде клюва — симптом «антрального клюва». В рентгенологическое исследование используется для выбора той или иной тактики хирургического вмешательства. Пилороспазм также диагностируется рентгенологически — при этом проходимость привратника не нарушена, но желудок от контраста опорожняется через 3-6 часов.
- Ультразвуковое исследование. Выявляет характерные для пилоростеноза симптомы: удлинение привратника (он имеет длину больше 20 мм), утолщение мышечного слоя (больше 4 мм) и сужение просвета канала.
- Эзофагогастродуоденоскопия применяется в таком раннем возрасте ограничено — только для уточнения диагноза. Эндоскопический метод должен применяться как окончательное исследование после рентгенографии и УЗИ. При эзофагогастродуоденоскопии определяется перерастянутый желудок, имеющий выраженную складчатость слизистой в антральном отделе. Отмечается стеноз пилорического канала разной степени выраженности, пилорический канал не раскрывается при раздувании воздухом. Также отсутствует возможность проникновения в 12-перстную кишку даже после введения атропина.
Лечение пилороспазма новорожденных
Основой лечения является уменьшение числа срыгиваний, нормализация веса и профилактика возможных осложнений пилороспазма. Стартовой терапией заболевания выступают немедикаментозные методы: они дают желаемый эффект в 80% случаев. Комплексное воздействие на организм с помощью диеты, режимных мероприятий и медикаментозных средств обеспечивает позитивную динамику за 1-2 недели.
Немедикаментозное лечение
Лечение начинается с диеты и постуральной терапии. Рекомендуется увеличить число кормлений, снизить объем разовой порции, кормить ребенка в одно и то же время. Новорожденному на искусственном вскармливании назначаются адаптированные антирефлюксные смеси. При возникновении обильного срыгивания или рвоты ребенка следует докормить.
30-40 минут после кормления рекомендуется держать младенца вертикально, предотвращая появление срыгивания. Положение новорожденного на боку или животе при укладывании помогает профилактировать аспирацию рвотными массами. Дополнительно рекомендуется исключить влияние стрессовых ситуаций на ребенка: нормализовать сон, создать комфортную и тихую обстановку дома. Эффективностью обладает расслабляющий массаж живота, ванночки с успокаивающим эффектом.
Фармакотерапия
Если коррекция образа жизни не дает улучшений, и срыгивания не прекращаются, врачом назначаются лекарственные препараты. Лечение проводится курсом до нормализации состояния ребенка. Критериями эффективности фармакотерапии считают увеличение веса, купирование рвоты, устранение симптомов гипервозбудимости. Лекарства, используемые для лечения пилороспазма у новорожденных:
- Спазмолитики, миорелаксанты. Применяются с целью расслабления гладких мышц, нормализации перистальтических сокращений желудка. Спазм в месте выхода из желудка устраняется, пища беспрепятственно попадает в тонкий кишечник.
- Седативные средства, адаптогены. Помогают восстановить адекватную работу вегетативных узлов у детей с повышенной возбудимостью. При их неэффективности применяются мягкие транквилизаторы.
- Витаминные комплексы. Предпочтение отдается витаминам группы В: препараты улучшают проведение нервного импульса, стабилизируют деятельность ВНС.
Стационарное лечение
При развитии обезвоживания и электролитных нарушений лечение новорожденного осуществляется в условиях стационара. Солевые растворы назначаются перорально или парентерально: выбор пути введения зависит от тяжести состояния ребенка. Хирургическое лечение показано при развитии осложнений, когда имеется гипертрофия мышечных волокон.
Пилоростеноз у грудничка: полная симптоматика заболевания, диагностика и способы лечения

Признаки пилоростеноза у новорождённых проявляются в раннем возрасте на второй неделе жизни. Лечить его следует обязательно. С такой проблемой дети жить не могут, потому что не будут усваивать съеденную пищу. Медицина разработала способы избавления от этого недуга, которые успешно помогают малышам.
Меры предупреждения
Для этого заболевания нет мер профилактики. Но можно снизить риск возникновения таких проблем у новорождённого. Беременная женщина должна заботиться о своём здоровье, осознавая, что оно теперь не только её.
Советы будущим мамам:
- Встать на учёт на ранних сроках беременности (они самые важные в формировании внутренних органов ребёнка);
- Выполнять рекомендации гинеколога;
- Отказаться от вредных привычек;
- Не употреблять токсичных медикаментов;
- Бороться с токсикозом;
- Не допускать депрессий, стрессов;
- Планируя беременность, рекомендуется посетить эндокринолога. Обследовать эндокринную систему, при выявлении болезней пролечить их;
- В медицинской карте должны быть отмечены прививки от инфекционных заболеваний. Если их нет, то лучше такие вакцины сделать.
Прогноз
При таком диагнозе лечение должно быть своевременное. Можно обратиться за медицинской помощью с опозданием, когда уже начнутся осложнения. Например, рвотные массы могут попасть в лёгкие – у малыша начнётся пневмония. Из – за длительного нахождения пищи в желудке слизистая этого органа может пострадать, она начнёт покрываться язвочками.
Вместе с обезвоживанием начинается нарушение электролитного баланса, возможно заражение крови в тяжёлых случаях. Клиника таких осложнений видна сразу. Лицо малыша измучено, имеет заострённые черты, «голодный» взгляд.
Своевременная операция не оставляет никаких негативных осложнений. Последствия и прогнозы самые благоприятные. Отзывы о хирургическом вмешательстве при такой патологии от родителей самые положительные.
Заключение
Каждой маме хочется, чтобы её младенец не болел. Для быстрого определения отклонений в здоровье, надо знать симптомы распространённых детских болезней. Пилоростеноз часто встречается в детском возрасте.
Точные причины возникновения не установлены, но снижать риск обязательно нужно.
Здоровый образ жизни, активная физическая нагрузка, отказ от вредных привычек – это основные правила, которые помогут уберечься от заболеваний в любом возрасте.
Основные причины одышки при заболеваниях легких
- Нарушения вентиляции легких. Основные причины: астма, эмфизема, хронический бронхит, бронхоэктазы.
- Уменьшение объема движений стенок грудной клетки. Причины: кифосколиоз.
- Ослабление дыхательной мускулатуры. Причины: синдром Гийена-Барре, миастения. Вызывают увеличение дыхательных усилий.
- Скопление экссудативной жидкости в плевральной полости. Вызывает одышку за счет усиления дыхательной работы и стимуляции легочных рецепторов при ателектазе паренхимы легкого.
- Нарушения газообмена. Сопровождают пневмонию, отек легких, удушье (аспирационная пневмония и острый респираторный дистресс-синдром).
- Повышение дыхательной активности с последствием в виде гипервентиляции. Возникает при острой гипоксемии и гиперкапнии из-за стимуляции легочных рецепторов в случае легочной эмболии, интерстициального отека легких, острого бронхиального спазма и т.д.
Компенсация гипоксемии в случае заболеваний легочных сосудов, интерстициальных заболеваний легких или застоя в легочном кровообращении не снижает одышку, поскольку является следствием прямой стимуляции легочных рецепторов.
Все патологии дыхательной системы, сопровождающиеся одышкой:
- астма;
- пневмония;
- бронхит;
- бронхиолит;
- ларингит;
- трахеит;
- аллергический ринит;
- ХОБЛ — хроническая обструктивная болезнь легких;
- тромбоэмболия легочной артерии — сгусток крови в легочной артерии;
- интерстициальная болезнь легких;
- отравление угарным или углекислым газом;
- пневмоторакс — коллапс легких;
- муковисцидоз;
- инфаркт легких;
- обструкция верхних дыхательных путей;
- дыхательная недостаточность;
- плеврит — воспаление оболочки, окружающей легкие;
- отек легких — избыток жидкости в легких;
- легочная артериальная гипертензия — высокое кровяное давление в кровеносных сосудах легких;
- саркоидоз — гранулематозное заболевание, поражающее в основном легкие;
- туберкулез;
- рак легких;
- рак гортани;
- эмфизема легких;
- респираторная аллергия;
- асбестоз;
- СОАС — синдром абструктивного апноэ во сне;
- бронхоэктазы.
Лечение новорождённых и грудничков
Терапия должна быть комплексной, включать коррекцию режима дня и питания. Обязательно применение медикаментозных средств — противорвотных, витаминных препаратов, спазмолитиков. В запущенных случаях лечение проводится в стационаре с последующим амбулаторным наблюдением.
Коррекция режима дня и питания
Питание рекомендовано дробное, небольшими порциями, но частое
Важно сохранять общий суточный объём грудного молока или искусственных смесей. Кроме этого, необходим ряд следующих мер:
- заботливое отношение к малышу с исключением психотравмирующих ситуаций;
- длительные прогулки на свежем воздухе;
- полноценный сон;
- достаточный питьевой режим.
Лекарственная терапия: Атропин, Плантекс и другие препараты
Перед применением любого препарата нужна консультация врача, который рассчитает правильную дозировку, длительность курса. Используются следующие лекарственные средства:
- Хлорпромазин, Прометазин в каплях (до кормления). Дозировку, способ введения и длительность лечения определяет педиатр.
- Атропин в каплях. Помогает снять спазм гладкой мускулатуры желудка, уменьшает тошноту.
- Спазмолитики внутрь и внутримышечно.
- Седативные препараты, в том числе растительного происхождения (ромашка, валериана, пустырник) в виде отваров, настоев.
- Витамины группы B внутримышечно или перорально.
Плантекс улучшает пищеварение, нормализует перистальтику, снимает спазмы
- Плантекс — гранулированный чай, основным компонентом которого являются плоды фенхеля. Особенно эффективен при одновременном использовании кормящей мамой и малышом. Препарат мягко улучшает пищеварение, нормализует перистальтику, снимает спазмы, боли.
Электрофорез, массаж, ЛФК и другие методы
Врач подберёт специальный комплекс ЛФК и обучит маму, которая будет регулярно заниматься с малышом. Упражнения включают сгибание и разгибание ножек, выкладывание ребёнка на животик. Лечебная физкультура должна проводиться с нежностью, а также доставлять крохе положительные эмоции.
При пилороспазме улучшению общего состояния младенца способствует массаж живота. Его цель — расслабление мускулатуры желудка, облегчение перистальтики
Он проводится очень осторожно, тёплыми руками, между кормлениями. Родители под руководством специалиста также могут овладеть некоторыми простыми приёмами
Важно знать, как правильно делать массаж живота малышу, ведь его организм ещё очень хрупок и чувствителен даже к слабым физическим воздействиям
Применяется электрофорез с растворами спазмолитиков (Папаверин, Но-шпа) на область желудка (5—7 сеансов через день).
В домашних условиях хорошее действие оказывают согревающие компрессы на область желудка. Используется укропная вода для уменьшения метеоризма и улучшения перистальтики.
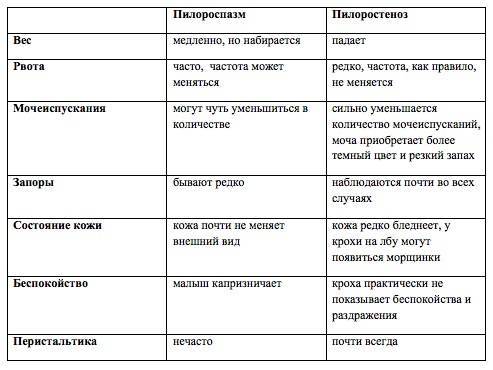
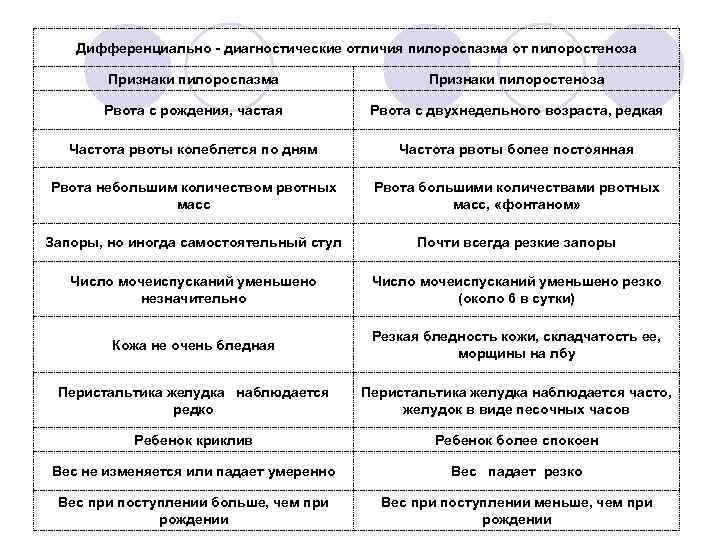
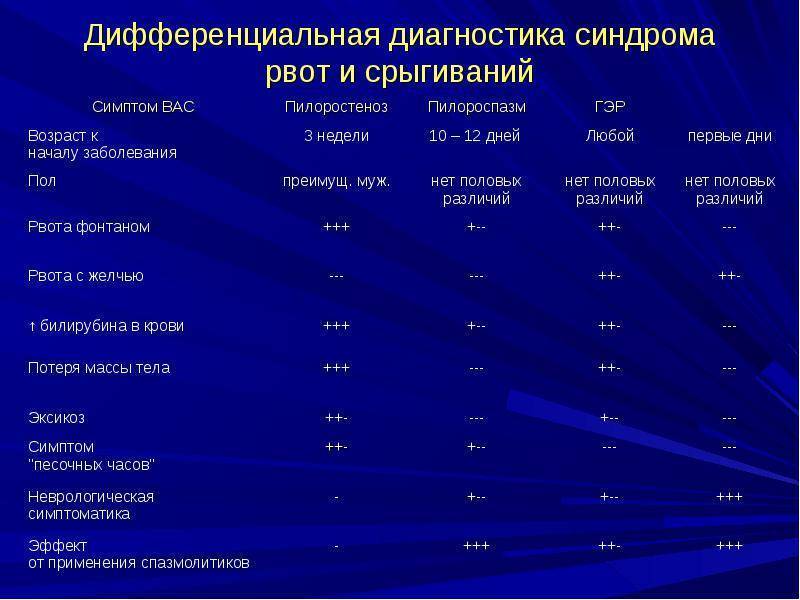
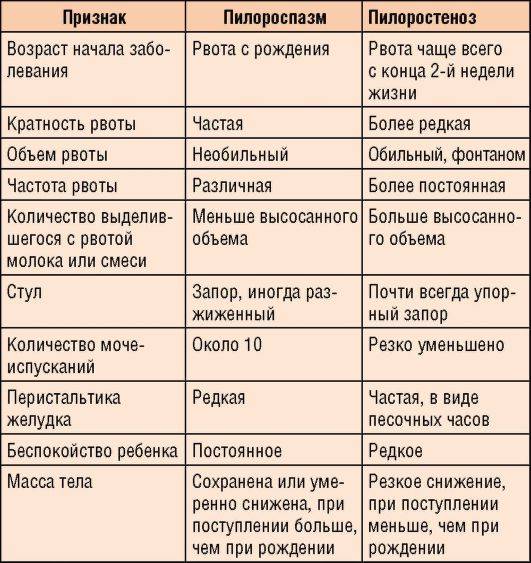
Дифференциальная диагностика пилоростеноза и пилороспазма у новорожденных
Дифференциальная диагностика является важным этапом в выявлении причины и выборе эффективного метода лечения пилоростеноза или пилороспазма у новорожденных.
При дифференциальной диагностике необходимо учитывать симптомы, возраст ребенка и дополнительные данные исследований.
- Признаки пилоростеноза могут включаться в кардинальный симптом комплекс: рвота, слабый прибавочный вес, нарушение поносов. Если дополнительно провести пальцевый исследование живота, то можно обнаружить уплотнение в пилорусе, обычно в верхней трети правого лобкового края.
- Пилороспазм может проще проявляться, однако следует учитывать, что в некоторых случаях признаки заболеваний похожи друг на друга. Симптомы пилороспазма могут включать: рвота, учащенное сердцебиение, непокойство. Для дополнительного обнаружения пилороспазма используйте переднюю брюшную стенку.
Для точной дифференциальной диагностики пилоростеноза и пилороспазма могут использоваться дополнительные методы исследований, такие как рентгенография желудка и кишечника, ультразвуковая диагностика, а также лабораторные исследования крови и печени.
Поскольку обе патологии проявляются рвотой, то может понадобиться оценка pH крови, чтобы убедиться в наличии или отсутствии ацидоза, что может помочь установить точный диагноз.