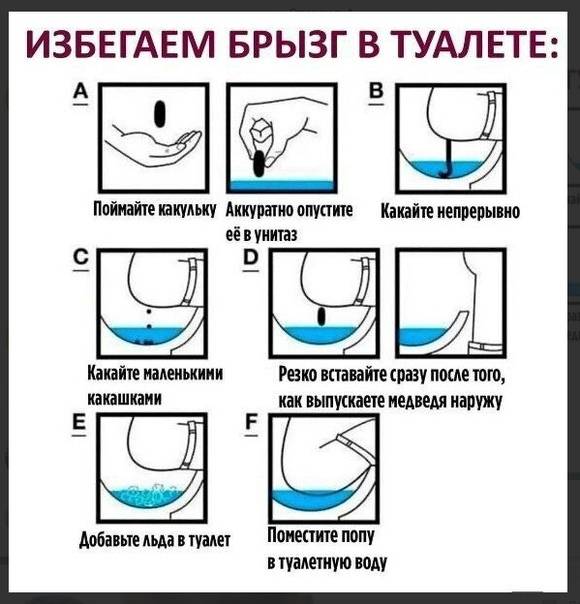
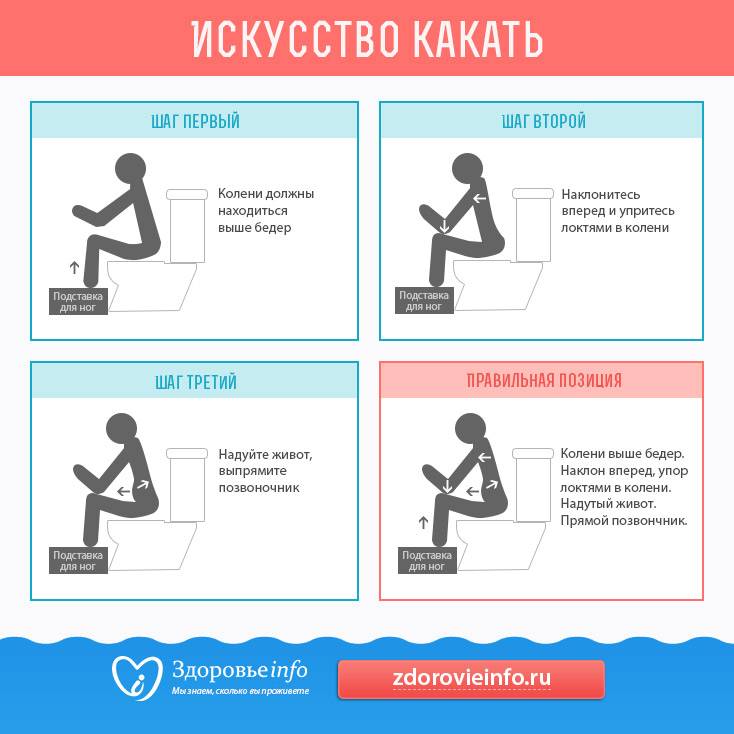
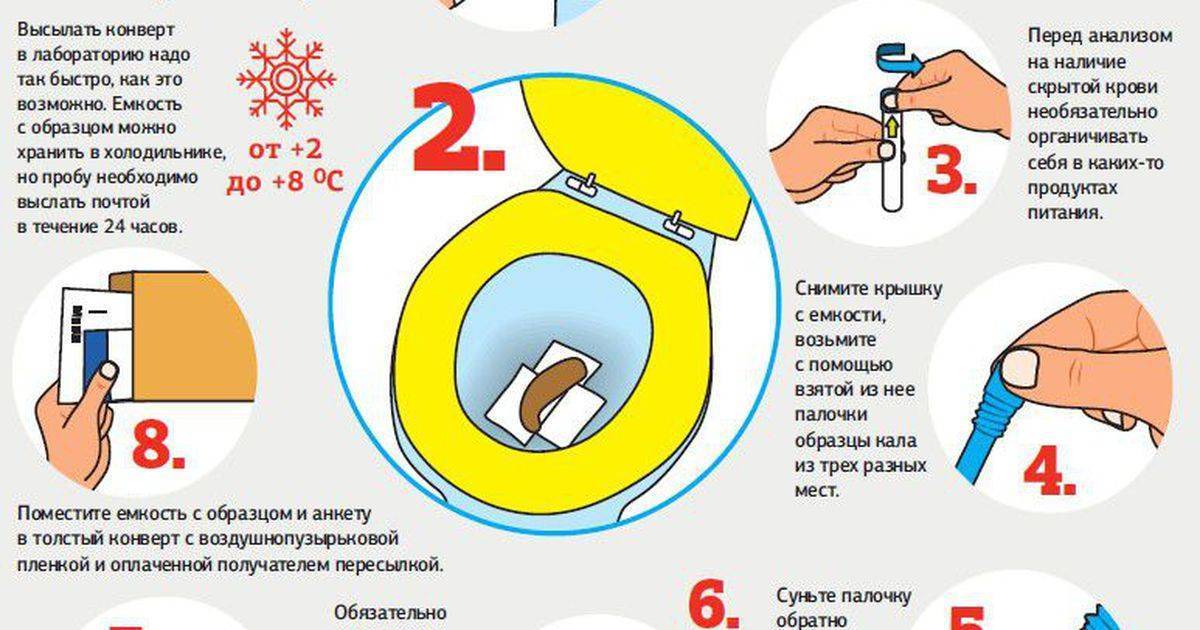
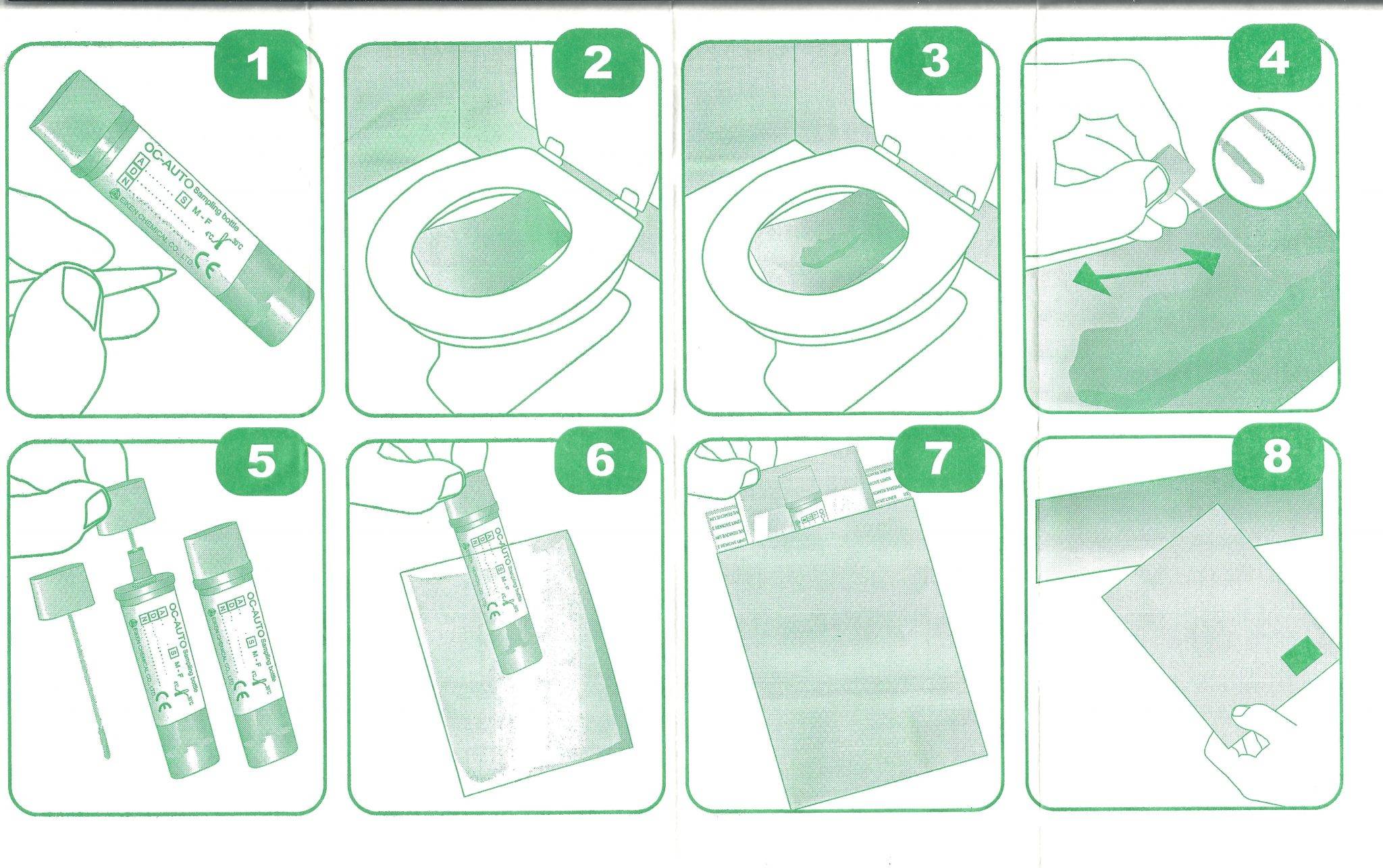
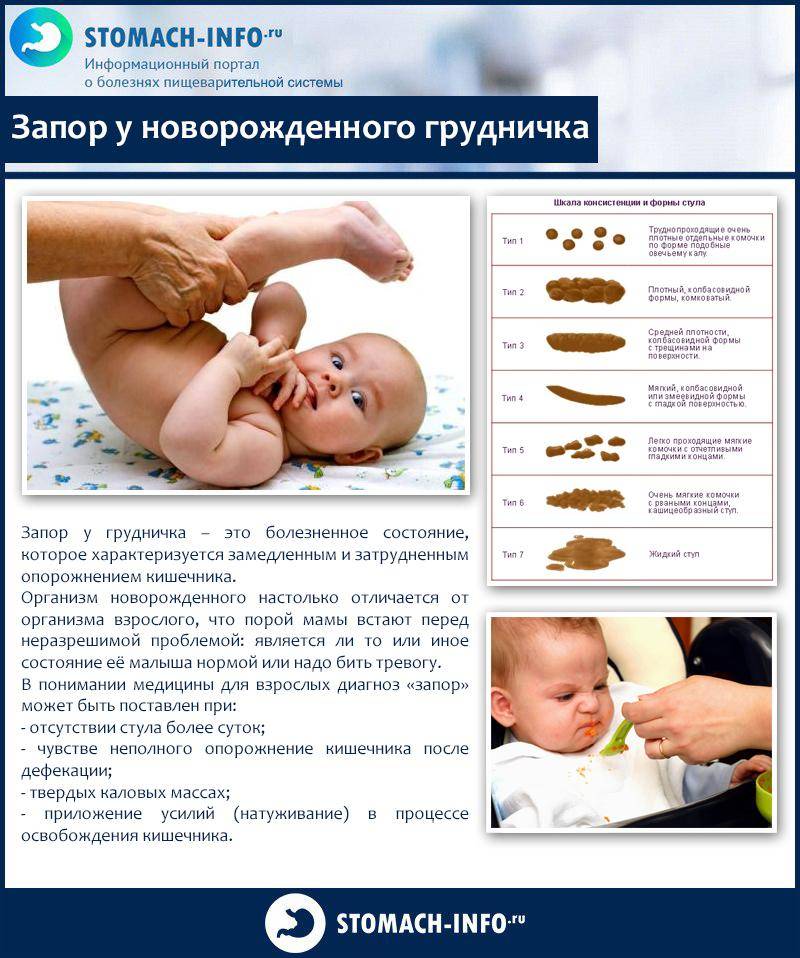
Истинный энкопрез
В основе недержания кала при истинном энкопрезе является торможение в коре головного мозга центра дефекации. Нарушается контроль центра над восприятием чувства позыва на дефекацию, на раскрытие анальных сфинктеров. Истинный энкопрез наблюдается намного реже, чем ложный (парадоксальный), всего лишь в 5% случаев.
Одной из причин истинного энкопреза являются стресовые ситуации, наличие постоянно угнетающих психику впечатлений в детском саду, семье, школе. Иногда родители этих детей находятся в разводе, мало внимания уделяют воспитанию ребенка. У детей с истинным энкопрезом часто выявляется астено-невротический синдром. В анамнезе у них была гипоксия во время внутриутробного развития (обвитие пуповины, гестозы, токсикозы, анемия матери, родовая травма, угроза прерывания беременности), часто дети рождались через кесарево сечение.
Как часто должен какать грудной ребенок?
Запор у младенца
- Если кроха какает реже, то в том случае, если его акты дефекации происходят регулярно, пусть и раз в день, это еще не означает запоров – речь идет больше об особенностях усвоения молока. Определить отсутствие запора можно по поведению ребенка – он спокоен, не плачет, с аппетитом кушает, по графику прибавляет вес.
- Вначале малыш какает практически сразу по окончании кормления или же в процессе кормления. Где-то по достижении двухмесячного возраста ребенок уже какает реже – 4-5 раз в сутки, а к полугоду – раза 2-3.
- Дважды в день малыш опорожняет желудок примерно к годовалому возрасту. Это средние показатели. Но если график дефекации малыша с самого начала представлял собой один раз в сутки, то таким же он останется и к годику, изменится только консистенция кала – он станет более твердым.
Важные особенности анурии
Анурия проявляется даже при нормальном потреблении жидкости. Это значит, что несмотря на поступление жидкости, возникают трудности с мочеиспусканием. Нормальный диурез для взрослого человека – суточное количество мочи (в течение 24 часов) около 1500 мл.
До анурии пациент может испытать состояние, называемое олигурией – уменьшение мочеиспускания до 500 мл мочи в течение 24 часов при регулярном приеме жидкости.
Нельзя путать эти состояния с полиурией. В отличие от анурии и олигурии, полиурия подразумевает мочеиспусканию большого количества мочи (более 3 л мочи в течение 24 часов).
Ежедневное количество жидкости, выводимой из организма, должно примерно соответствовать количеству, потребляемому человеком в течение дня. Изменение суточной нормы диуреза вызывает накопление в организме токсичных продуктов и продуктов жизнедеятельности.
Что нужно делать при гипертонических (спастических) запорах
Детям раннего возраста дают овсяную кашу, кефир, укропную воду.
Детям старшего возраста в меню вводят кисломолочные продукты, яйца, белый хлеб, мясо, соки (морковный, абрикосовый, яблочный, апельсиновый, вишневый).
Следует ограничить продукты с большим содержанием клетчатки.
Показаны успокаивающие процедуры и средства (теплые ванны, теплый душ, грелки, настойка валерианы).
При отсутствии эффекта от вышеуказанных средств попробуйте давать ребенку картофельный сок
по 1/4-1/2 стакана.
В тяжелых случаях иногда можно применять отвар ревеня, сенны или александрийского листа.
Очистительные клизмы можно применять только при наличии симптомов каловой интоксикации в случае отсутствия эффекта от применения перечисленных выше средств.
Устранение болезненности при дефекации, ведущей к страху и подавлению позывов, — важная задача лечения спастических и условно-рефлекторных запоров. С этой целью в начале лечения можно какое-то время использовать клизмы в определенное время (утром после завтрака), затем можно провести курс лечения с применением ректальных свечей с противовоспалительным, антиспастическим, обезболивающим и заживляющим (при трещинах заднего прохода) действием (анузол, бетиол, свечи с анестезином, метилурацилом, облепиховым маслом и др.).
Если мероприятия по изменению образа жизни и питания не дают желаемого результата, обратитесь к врачу. Если в течение месяца консервативное лечение запора не дает результата, то ребенка надо обследовать в условиях стационара для исключения органической природы запора (долихосигма, долихоколон, мегаколон, болезнь Гирширунга и др.). При выявлении органической природы запора необходимо всеми возможными консервативными методами стараться нормализовать функцию кишечника.
Показаниями к оперативному лечению являются:
– упорные запоры;
– боли в животе;
– нарушения функционального состояния толстой кишки;
– хроническая кишечная интоксикация;
– безуспешность консервативного лечения в течение 0,5-1 года.
Оптимальным для операции является возраст 5-6 лет.
Временные нарушения стула
Затруднения дефекации могут носить временный характер. Многие младенцы испытывают трудности с опорожнением кишечника – натуживаются, кряхтят, хнычут во время дефекации, хотя стул у них остается мягким кашицеобразным. Такое состояние вполне нормально для детей первых двух месяцев жизни, связано с незрелостью нервной системы и носит название «дисхезия»4.
Временное нарушение опорожнения кишечника у ребенка может быть связано со следующими факторами:
- нехваткой жидкости – в некоторых случаях ребенка нужно допаивать, хотя некоторые мамы считают, что при грудном вскармливании малыш получает достаточное количество жидкости в виде молока2,5;
- общим обезвоживанием малыша на фоне высокой температуры, рвоты и поноса, например, при кишечной инфекции или ОРВИ, когда большое количество воды теряется с потом, рвотными и жидкими каловыми массами 4;
- нарушением питания кормящей матери: малым количеством жидкости, соблюдением несбалансированной диеты, низким содержанием клетчатки и большим количеством «закрепляющих» продуктов в рационе питания2;
- недокормом ребенка из-за дефицита грудного молока (при этом женщина может даже не подозревать, что у нее мало молока) и «тугой» груди у матери, общей слабости и упорного срыгивания у малыша2,5;
- слишком ранним и нерациональным ведением прикорма2;
- злоупотреблением клизмами и средствами механической стимуляции дефекации у ребенка (газоотводной трубкой, раздражением ануса и т. д.)2;
- психологическими факторами2, куда относятся психоэмоциональные проблемы матери, отсутствие мамы и привыкание к няне, переезд, частые контакты с новыми людьми;
- любыми болезнями и прорезыванием зубов – они влияют не только на самочувствие, но и на эмоционально-психологическое состояние ребенка, а вместе с этим – на перистальтику кишечника.
Устранение всех вышеперечисленных факторов приводит к самопроизвольной нормализации стула у ребенка.
Как снизить температуру тела у ребенка с лихорадкой без лекарств?
Когда дело доходит до лихорадки у младенцев и детей, единственный надежный способ снизить температуру — это лекарства. Все другие жаропонижающие средства, например, охлаждение, можно использовать в качестве вспомогательного средства.
Вот несколько способов снизить температуру тела у ребенка и облегчить его состояние:
Охлаждение подразумевает растирание водой чуть более прохладной, чем температура тела больного
Ни в коем случае не рекомендуется использование спирта или водки.
Для снижения температуры физическими средствами рекомендуется прикладывать смоченные холодной водой компрессы в области крупных кровеносных сосудов — пах, подмышки, боковые стороны шеи.
Нет необходимости накрывать малыша теплым одеялом, достаточно укрыть его тонким пледом.
Пациенту с лихорадкой рекомендуется находиться в более прохладном помещении с температурой около 18 ° C.
Очень важно, чтобы больной малыш употреблял достаточно жидкости, потому что ее недостаток в организме может поддерживать лихорадку. Больному ребенку нужно время от времени предлагать его любимые прохладительные напитки.
Физическая активность ребенка также должна быть ограничена, так как движение и активная мышечная работа увеличивают выработку тепла в организме.
Употребление достаточного количества жидкости при лихорадке
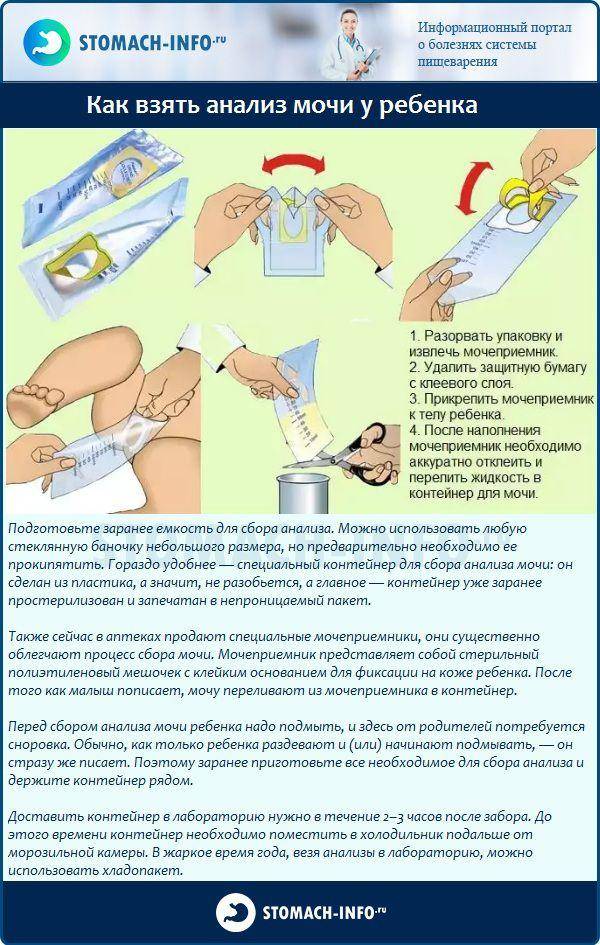
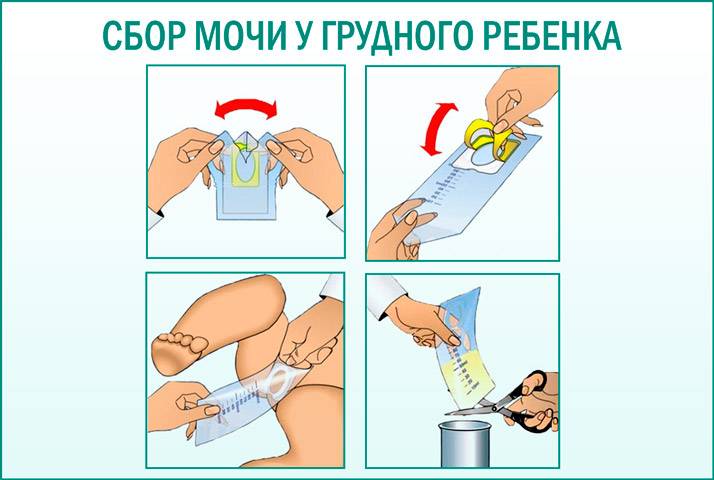
Как заставить ребенка пописать для анализов
Сбор мочи для анализа должен проводится сразу в стерильный контейнер у детей постарше или же в блюдце, горшок или мочеприемник у грудничков.
При использовании подручных материалов, например горшка или плоской тарелки, их следует вымыть с содой или обдать кипятком с целью избавления от микробов.
Маленькие дети, в особенности новорожденные, не понимают важность исследования и не могут писать “по заказу”, поэтому для того чтобы собрать у них мочу для анализа мама приходится идти на хитрости. Вот некоторые из них:. Вот некоторые из них:
Вот некоторые из них:
- Накануне сбора анализа обильно напоить ребенка чистой водой, компотом или молоком. Сразу после пробуждения ребенка, следует снять с него памперс или расстегнуть ползунки. Малышу станет прохладно и от этого он может сразу пописать. Чтобы собрать мочу в этот момент следует аккуратно просунуть под его попу тарелку, а затем перелить собранный материал контейнер.
- Для того чтобы ребенок быстрее пописал, можно открыть возле него кран, попереливать из одного стакана в другой воду или включить на планшете звуки журчащей воды.
- Простимулировать мочеиспускание у малышей обоих полос можно с помощью массажа нежными круговыми движениями по часовой стрелке от пупка к лобку. У девочек может сработать способ со смоченной водой ваткой, размещенной между ног.
- Молодые мамочки рекомендуют начать кормить грудничка, так как многие малыши писают во время сосания.
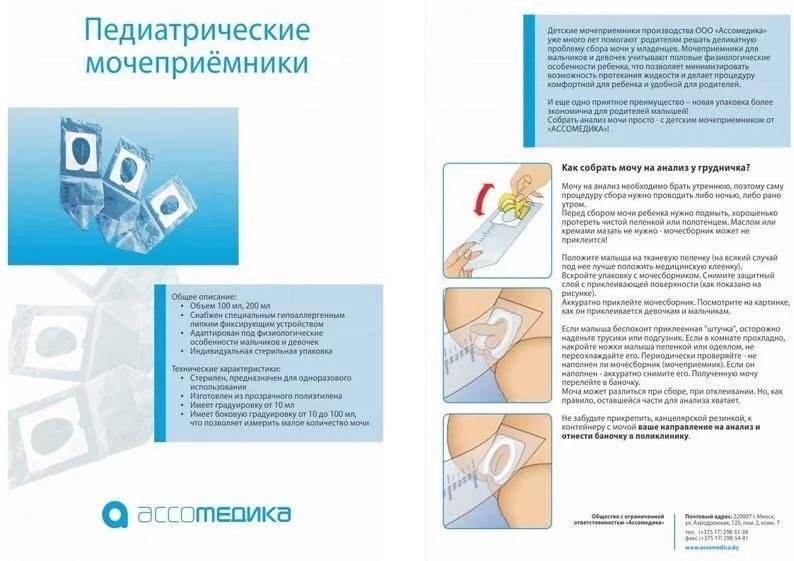
Если никак не получается поймать момент, когда ребенок ходит в туалет, можно воспользоваться специальным приспособлением — мочесборником. Визуально он напоминает полиэтиленовый пакет, который необходимо прикрепить в области полового члена и яичек у мальчиков или в области промежности у девочек и тщательно зафиксировать.
Для большей надежности и для того чтобы не пугать малыша необычным видом устройства, можно надеть сверху памперс. После этого остается только дождаться пока ребенок пописает, снять мочесборник и перелить полученный биологический материал в специальную баночку для анализа.
Некоторые находчивые мамы вместо приобретенного в аптеке мочесборника пользуются целлофановым пакетом с прорезями для ног. Однако специалисты не рекомендуют данный способ, поскольку пакет нестерильный, и при его использовании в мочу могут попасть бактерии и посторонние примеси, влияющие на результат исследования.
Собрать мочу у детей постарше легче. Они реже просыпаются ночью и на утро скапливается достаточное количество мочи. Собирать ее необходимо в обработанный от микробов горшок или, при возможности, сразу в стерильный контейнер.
В случае если ребенок не хочет писать сразу после пробуждения, можно высадить его на горшок и отвлечь игрушками или просмотром мультфильмов, параллельно открыв кран с журчащей водой или дать попить небольшое количество чистой воды.
Пользуясь этими простыми способами можно правильно собрать биологический материал для анализа не причинив дискомфорта малышу.
Реклама партнеров
Пять правил лечения запора
Если врач уверен, что запор не является симптомом чего-то серьезного, с ним можно попробовать справиться самостоятельно
На что нужно обратить внимание?. 1. У ребенка не должно быть дефицита жидкости
У ребенка не должно быть дефицита жидкости
1. У ребенка не должно быть дефицита жидкости.
Именно нехватка жидкости – одна из самых частых причин запоров у детей. Каловые массы при этом становятся густыми, медленно продвигаются по кишечнику, царапают его стенки, что вызывает боли и колики. Да и позыв сходить в туалет возникает только тогда, когда скопившиеся массы начинают давить на стенки прямой кишки, вода же помогает увеличить их объем, и малыш покакает быстрее. Так что даем больше пить и увлажняем детскую!
2. В организме должно быть достаточно калия.
При нехватке калия сокращения кишечника (так называемая перистальтика) резко ослабевают, и это вполне может быть причиной запора. Больше всего калия в изюме, кураге, черносливе, инжире, которые, кстати, можно добавлять в компоты или есть просто запаренными.
3. Полноценный рацион, богатый клетчаткой.
При запорах нежелательны продукты, богатые белком, такие как шоколад, творог, орехи. Желательны йогурты, однодневный кефир и простокваша. Черный хлеб лучше, чем белый. Яблочный сок лучше, чем целое яблоко. Мясо лучше ограничить. В целом же отличной профилактикой запоров служит клетчатка. Это значит, что ребенку нужно давать больше фруктов и овощей, а также круп, лучше – слегка недоваренных.
Если лактулоза и свечи с глицерином не помогают, идите к врачу
4. Безопасные лекарства.
Есть только два лекарственных препарата, которые можно использовать даже у грудничков и при этом без рецепта врача. Первый – сироп лактулозы, который под разными коммерческими названиями продается в любой аптеке. Он увеличивает объем каловых масс, задерживая воду в кишечнике, не вызывает «привыкания», принимать его можно как угодно долго. Правда, при первом приеме у малыша могут образоваться газики — как реакция на препарат, поэтому дозу лучше увеличивать постепенно. Второе – это свечи с глицерином. Их достоинство в том, что глицерин не усваивается организмом, а выходит вместе с содержимым кишечника, при этом действуют такие свечи гораздо мягче, чем клизма.
Если причина запора – трещины в области ануса (появившиеся, например, после прохождения комочков твердого кала), из-за которых ребенок просто не хочет ходить на горшок, опасаясь боли, – помогут свечи с облепиховым маслом.
5. Режим дня.
Бывает, что позыв сходить по-большому есть, ребенок его чувствует, но игнорирует – например, он очень занят или просто не хочет идти в туалет в саду или в школе, предпочитая потерпеть до дома. Если такое поведение становится систематическим, то прямая кишка начинает растягиваться от избытка каловых масс, и для того, чтобы почувствовать позыв сходить в туалет, ребенку нужно все больше и больше времени. Отсюда – запоры, которые приходится лечить очень долго.
Чтобы не допустить этого, важно с самого детства приучать малыша к систематическому опорожнению кишечника. Лучше – в одно и то же время и в одной и той же привычной обстановке. Пусть ходит на горшок перед сном или после завтрака, до выхода из дома
Пусть ходит на горшок перед сном или после завтрака, до выхода из дома.
Если все вышеперечисленное не помогает, нужно обратиться за помощью к врачу
Важно понимать, что специалисты владеют куда большим набором схем лечения запоров, чем родители
Диагностика запоров у детей
На сегодняшний день в соответствии с международными рекомендациями чтобы верифицировать запор у маленького ребенка, врачу достаточно грамотно собрать анамнез, т.е. опросить родителей о длительности жалоб, особенностях дефекации, сопоставить с клинической картиной и учесть диагностические критерии. Все! Не нужно сдавать копрограмму и кал на дисбактериоз! При необходимости лечащий врач может назначить дополнительно инструментальными методы диагностики (УЗИ органов брюшной полости, рентгенконтрастное исследование и др.).
Симптомы тревоги
Если вы подозреваете запор у маленького ребенка, обратите внимание на так называемые «красные флаги», т.е. симптомы, наличие которых говорит о необходимости обратиться к врачу!
раннее начало запора (младше 1 месяца жизни);
выделение мекония более, чем через 48 часов у доношенного новорожденного;
семейный анамнез в отношении болезни Гиршпрунга;
лентевидный стул;
кровь в стуле при отсутствии анальных трещин;
лихорадка в сочетании с задержкой стула;
рвота желчью;
выраженное вздутие живота.

Признаки, по которым можно определить, что у грудничка запор
- Стул похож на твердые шарики с гнилостным запахом, который с трудом подвигается по кишечнику
- Задержка стула составляет более трех дней
- При попытке опорожнения кишечника малыш плачет и стучит ножками
- Раздражительность
- Капризность
- Плохой сон
- Отсутствие аппетита
- Малыша животик стал твердым и вздутым, отходят газы, но стула нет.
- Появление сыпи на коже ребенка (может свидетельствовать о накоплении токсинов в кишечнике).
Часто возникает запор в недостаточности жидкости в организме малыша, что может быть в следствии жары, повышенной потливости или просто ограниченной выпиваемой жидкости
В этом случае стоит обратить внимание на частоту мочеиспускания: в норме ребенок до полугода мочится 20-25 раз в сутки, после 6 месяцев 15 раз
Лечение
Медикаментозные препараты:
- гутталак
- регулакс
- экспортал
- дюфалак
- слабилен
- Лактувит
- Диофлан
- глицериновые свечи
- клизмы (в исключительных случаях). В воду добавляют подсолнечное. Вазелиновое, оливковое масло.
Проблему, как быстро сходить в туалет по большому, можно решить медикаментозными и народными средствами. Эффективность мер зависит только от желания и систематических усилий. Выполняя несложные рекомендации, можно нормализовать работу кишечника очень быстро. Для этого нужно:
- Ходить в туалет в определенное время, чтобы сформировался условный рефлекс.
- Во время дефекации не следует прилагать чрезмерных усилий, способных нарушить работу прямой кишки.
- Ограничить время посещения туалета 15 минутами.
- Для борьбы с запорами следует употреблять крушину, алоэ, корень солодки, ревень, крапиву, тысячелистник, крыжовник, рябину, бруснику.
- В рационе обязательно должны присутствовать овощи и фрукты в сыром виде.
- Образованию запоров препятствует свекла, курага, капуста, яблочный уксус, чернослив, маслины, кисломолочные продукты.
- Для усиления моторики кишечника по утрам нужно пить чистую сырую воду. Для очистки кишечника от шлаков в нее можно добавлять мед и лимонный сок.
- Для экстренного опорожнения кишечника народная медицина рекомендует выпивать 30-60 г подсолнечного масла в сутки.
- Дефекации способствует массаж живота, который осуществляется в виде круговых движений в области пупка.
Упорные стойкие запоры требуют комплексного подхода, включающего диету, физические упражнения, слабительные средства, санаторно-курортное лечение. Предпочтение следует отдавать частому дробному питанию, в котором должны присутствовать вареные овощи, кисели, супы, натуральные соки. Употребление мучных изделий, сдобы, жирных и копченых блюд следует уменьшить до минимума. Регулярные занятия спортом значительно улучшают перистальтику кишечника.
Нормой считается опорожнение кишечника от 3 раз в день до 1 раза в три дня. При этом если вы ходите по большому редко, но чувство полного опорожнения присутствует, а кал мягкий – это нормально. Но если кал твердый, наблюдается тяжесть в животе, вздутие, боль при попытках сходить в туалет, речь идет о запоре. Специалисты утверждают, что развитию запора способствуют плохие продукты, недостаток жидкости в организме и малоподвижный образ жизни. Да все понятно, — скажете вы. Но что делать
, когда уже «приспичило», возникла необходимостьбыстро избавиться от запора , ибо нет больше сил терпеть…О быстрых, эффективных народных и медикаментозных средствах избавления от запора речь пойдет в этой статье.
Как спасаться
Многие недооценивают роль питания в профилактике застоя каловых масс в кишечнике. Буквально немного подкорректировав свое меню, можно наладить его работу и в дальнейшем не страдать от подобных проблем. Например, необходимо исключить макаронные изделия, мучное и сладкое. Эти продукты провоцируют газообразование и способствуют уплотнению фекалий. Специалисты рекомендуют употреблять в пищу как можно больше свежих овощей и фруктов, богатых клетчаткой. Из каш предпочтение лучше отдать гречневой и перловой каше. Существуют продукты, которые обладают натуральными слабительными свойствами.
К таким относятся:
- свекла;
- морковь;
- курага;
- чернослив;
- кисломолочка (ряженка, простокваша, йогурт).
Если употреблять эти продукты каждый день, запор исчезнет навсегда.
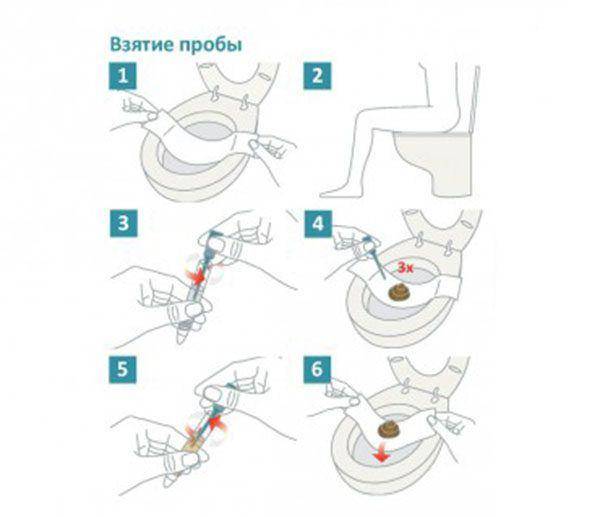
Как правильно сохранить собранный вечером кал до утра
Если занести образцы для проведения анализов планируется с утра, а материал удалось получить накануне вечером или ночью, то его прячут в холодильник. Емкость лучше всего поставить на среднюю полку – там самая подходящая температура. На боковых, самых нижних и верхних полках не стоит держать материал.
С момента отбора фекалий до их доставки в поликлинику или лабораторию должно пройти не более 8 часов. Если кал хранить больше указанного времени, то он станет непригоден для анализа. В это общее время входит также и дорога до лаборатории. Если до нее добираться примерно час, то дома хранить материал можно не более 7 часов.
При сдаче лаборанту обязательно указывают данные человека, его возраст, это важно для специалиста. А также коротко описывают стул (твердый, обычный, жидкий, со слабительным)
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
- сниженный аппетит либо полный отказ от питания;
- беспокойность, которая усиливается, когда ребенок мочится;
- плач, нервное возбуждение либо, наоборот, вялость и слабость;
- повышенная температура тела, вплоть до лихорадки;
- спазм уретрального сфинктера снаружи, задержка мочи ввиду выработанного рефлекса;
- изменение мочи: мутность, осадок, хлопья, отталкивающий запах.
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка
Другие симптомы цистита включают:
- жжение или боль при опорожнении мочевого пузыря;
- зловонную или мутную мочу;
- резкие позывы к мочеиспусканию, а потом выделение всего нескольких капель мочи;
- высокую температуру;
- тошноту или рвоту;
- диарею.
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
- позывы к опорожнению мочевого пузыря каждые 20 минут или чаще;
- боль над лобком, отдающаяся в промежность и усиливающаяся при прощупывании живота и даже малой наполненности мочевого пузыря;
- затрудненный выход мочи, сопровождающийся резями и болью;
- недержание мочи;
- несколько капель крови после мочеиспускания;
- позывы, не приводящие к мочеиспусканию.
Что делать если у грудного ребенка запор?
До 6 месяцев жизни истинный запор — редкость. Основная пища для ребенка этого возраста — грудное молоко или адаптированная молочная смесь, которые обладают жидкой консистенцией. У детей первого года жизни запор чаще всего случается при введение прикорма в рацион. Этого не стоит бояться, поскольку изменение консистенции стула в связи с появлением новых продуктов в жизни ребенка — вполне логично.
Однако есть ряд состояний, которые могут вызвать запор и заслуживают особого внимания.
Кишечная непроходимости или инвагинация кишечника: наблюдается приступообразное беспокойство ребенка, сильный плач, отказ от еды. Температура тела при этом в норме, живот мягкий. Через 5-6 часов появляется задержка стула и кровянистые выделения из прямой кишки. Это состояние требует оказания экстренной помощи в условиях детского хирургического стационара!
Болезнь Гиршпрунга: заболевание, при котором нарушена иннервация толстой кишки. Запоры наблюдаются с рождения.
Врожденный гипотиреоз: происходит замедление продвижения каловых масс по кишечнику.
Патология ЦНС: нередко при заболеваниях центральной системы, которые сопряжены с изменением мышечного тонуса, наблюдается ослабление перильстатики.
Spina Bifida: порок развития спинного мозга, при котором довольно часто встречаются запоры.
Итак, если запоры у ребенка все-таки связаны с изменениями в привычном рационе, что нужно делать:
выполняйте массаж животика грудничку — осторожными мягкими движениями пальцев надавливайте на переднюю брюшную стенку, обращая внимание на реакцию малыша;
можно принять теплую ванную — это поможет снять спазм с мускулатуры кишечника;
отложите введение нового продукта до нормализации стула;
в случае задержки стула более трех дней — очистительная клизма\микроклизма или слабительные свечи (с трех месяцев);
при регулярном возникновении запоров — обратитесь к педиатру!
Конечно, такая деликатная проблема вызывает много вопросов, а когда запор у маленького ребенка — еще и порождает массу страхов. Однако своевременное обращение к врачу и грамотное лечение поможет решить эту недетскую проблему.
Плюсы и минусы приема слабительных при беременности
Запор – это заболевание, характеризующееся скапливанием каловых масс в пищеводе. Патология становится причиной таких неприятных последствий как развитие геморроя, повышенного тонуса матки, интоксикация матери и ребенка. Во избежание осложнений требуется избавляться от фекалий, но это не означает, что дозволено принимать все лекарства от запора во время беременности.
Одни из таких слабительных нельзя пить при вынашивании ребенка, а другие провоцируют привыкание и их нельзя пить на постоянной основе, а третьи – обезвоживают организм, выводя необходимые соли при запорах.
Медикаментозные средства имеют один главный плюс – быстро борется с отсутствием дефекации, предупредив развитие интоксикации организма. Лишь в редких ситуациях при вынашивании ребенка прибегают к такому способу избавления от запора. Но есть определенные средства, которые разрешено применять на протяжении всей беременности без угрозы для жизни плода и матери.
Основным недостатком слабительных является быстрое решение затрудненного опорожнения кишечника, не устраняя саму проблему, которая спровоцировала запор. В этом случае, патология будет возникать регулярно. Медикаменты нельзя использовать часто, кишечник привыкает к искусственной стимуляции и через некоторое время перестает работать самостоятельно. Во время беременности лучше отказаться от таких препаратов, лучше предпочесть натуральные продукты.
Проблемы с дефекацией очень часто встречается у беременных, виной тому является гормональная перестройка, сдавливание внутренних органов, несбалансированное питание. Патология несет угрозу для женщины и ребенка. При первых признаках запора необходимо это сообщить лечащему врачу, который назначит оптимальный вид лечения. Во время вынашивания малыша необходимо прислушиваться к своему организму.