Какие признаки характерны для начала краснухи у взрослых?
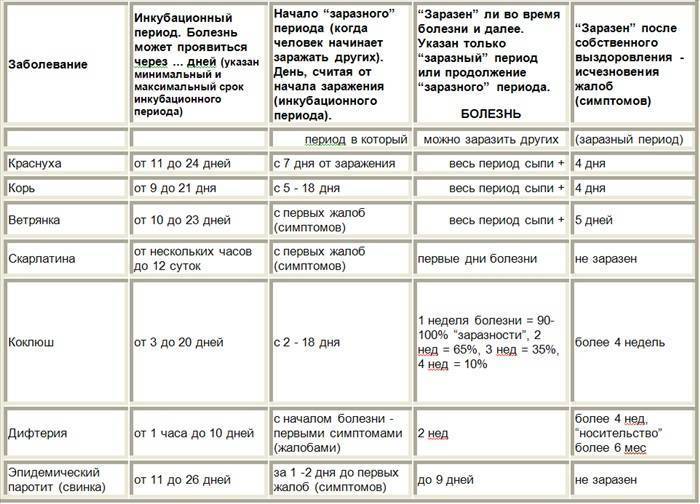
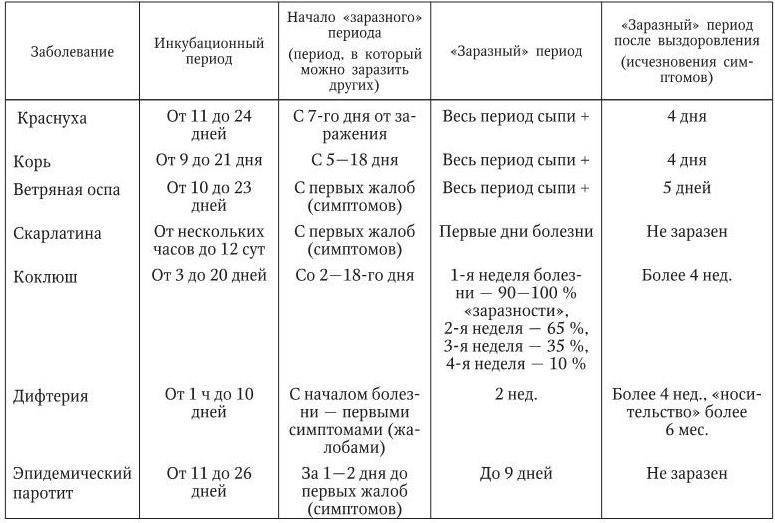
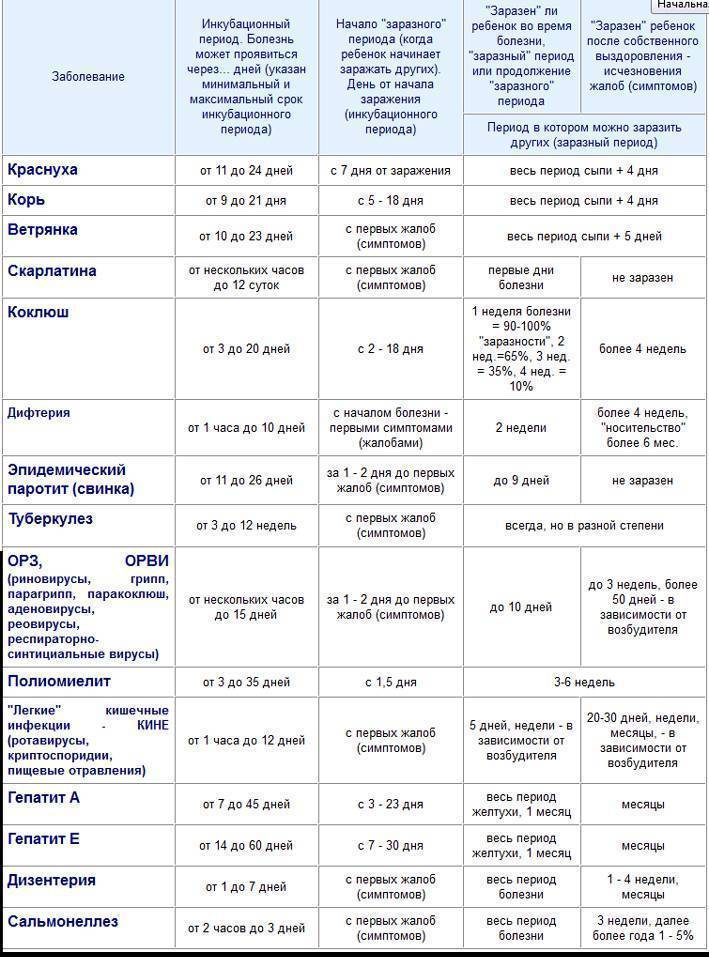
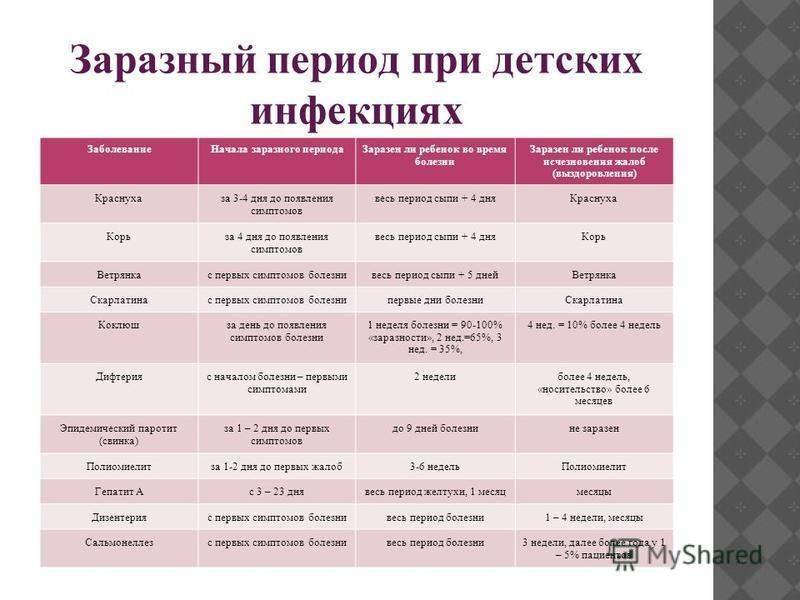
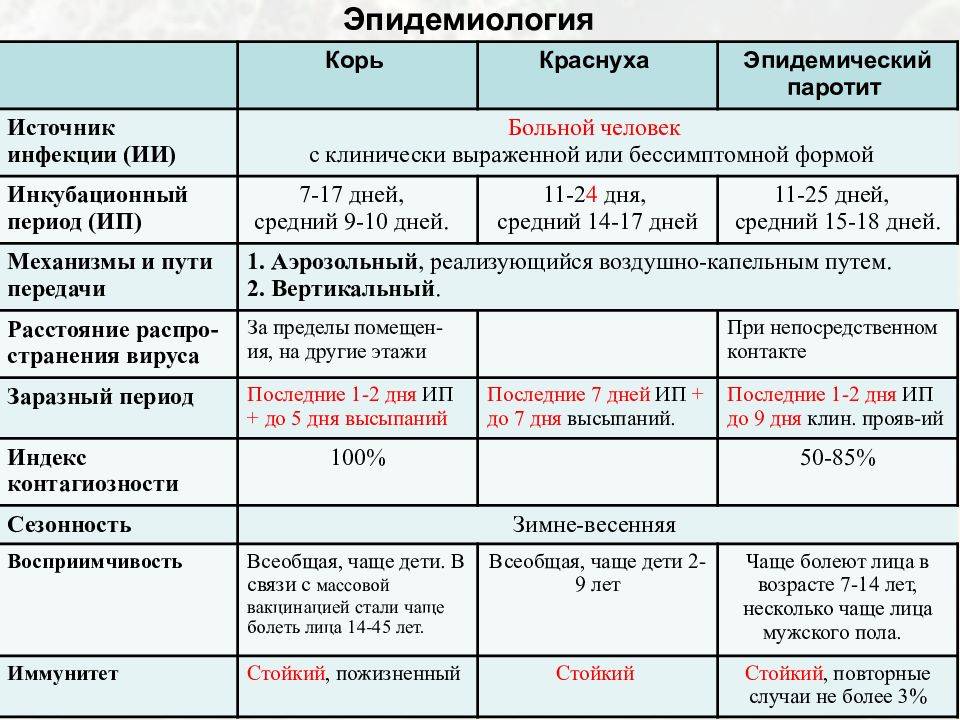
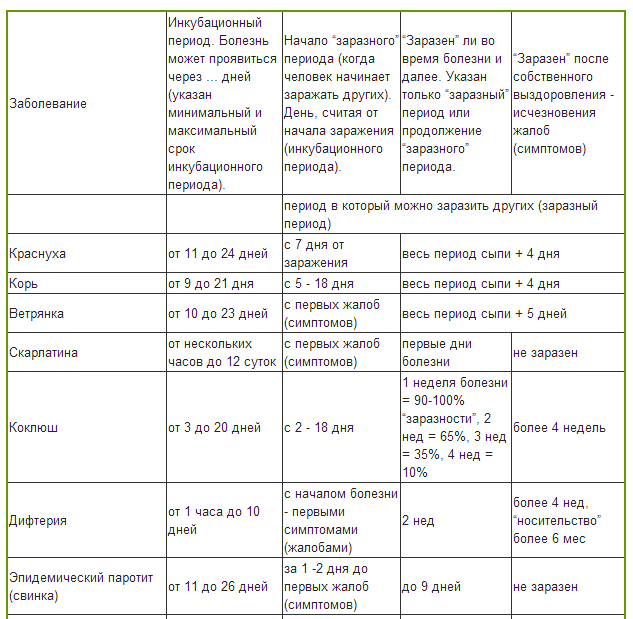
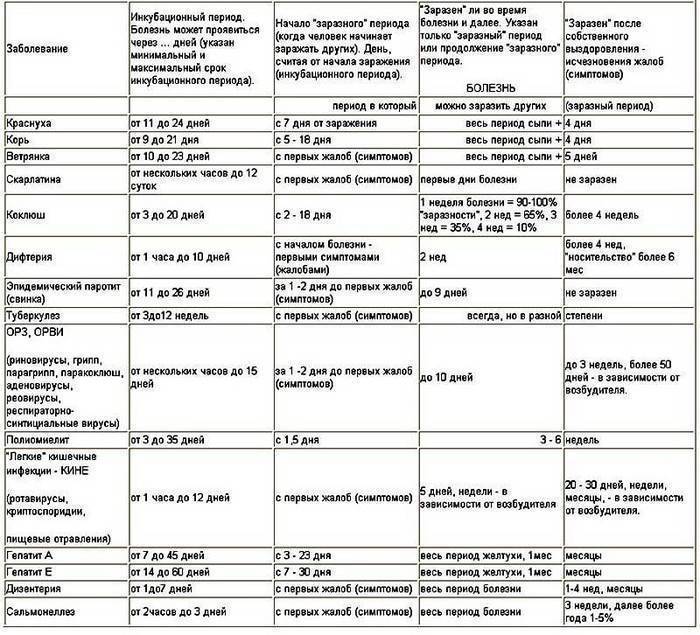
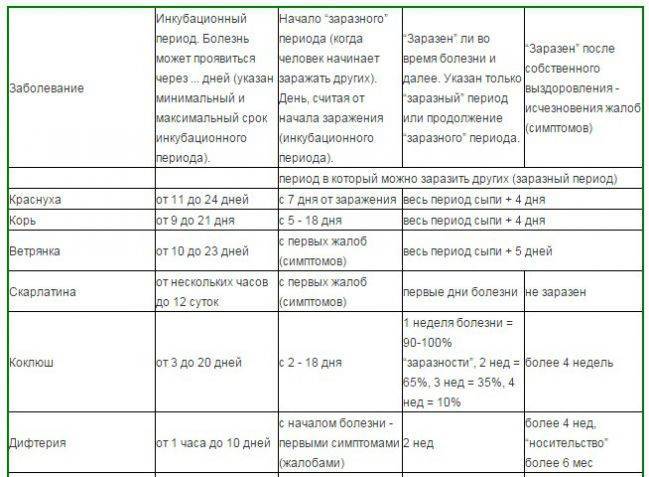
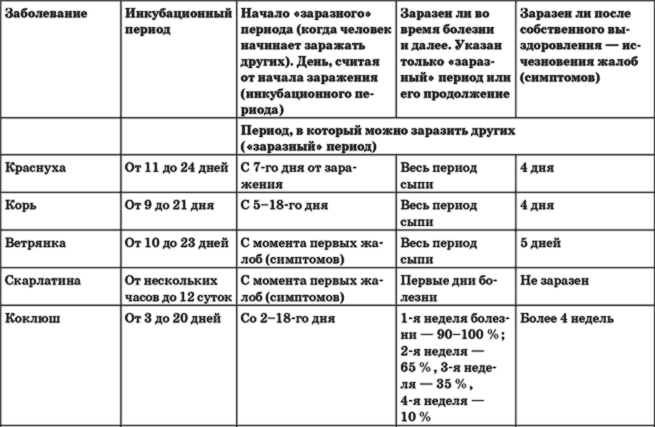
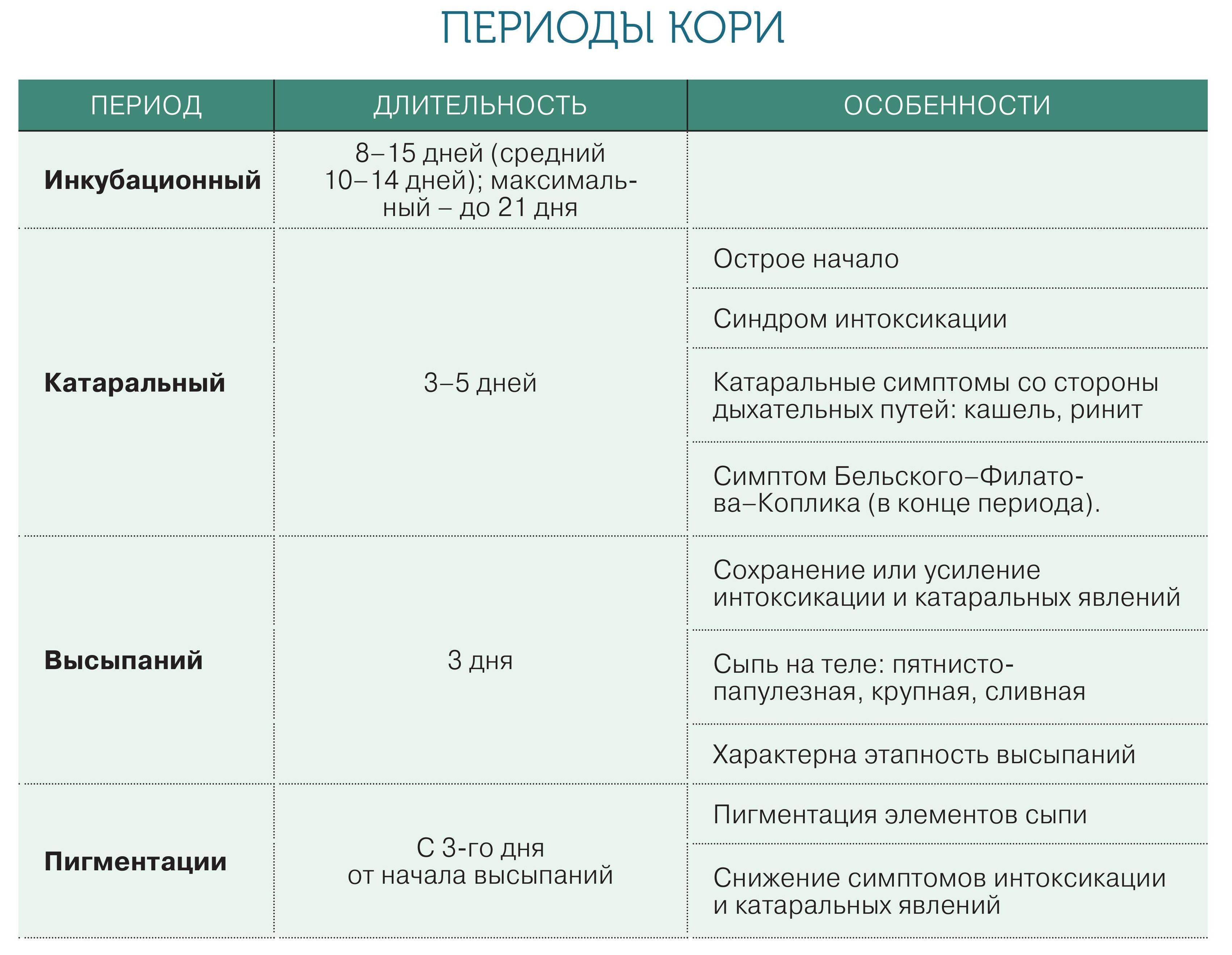
Инкубационный период от проникновения вируса до появления первых симптомов инфекции в среднем продолжается около трех недель, но может быть и 10 дней и четыре недели. Первые признаки краснухи у взрослых довольно выражены, это повышение температуры тела и катаральные симптомы, как при простуде.
У ослабленных хроническими болезнями взрослых или при сниженном иммунитете температура может быть высокой, ломит мышцы и болит голова. У большинства же взрослых болит и першит в горле, слезятся глаза, сильно раздражает яркий свет.
Отличие от простуды – увеличение лимфатических узлов, преимущественно на затылке и задней поверхности шеи, вне зависимости от лечения этот симптом краснухи задерживается почти на 3 недели, тогда как весь катаральный период продолжается не более трех суток.
Специалисту с большим опытом клинической работы необходимо современное оборудование и возможность выполнения сложных анализов, только в таких условиях безошибочно ставится диагноз. Всё это есть в международной клинике Медика24, в этом можно убедиться лично, мы работаем без выходных и праздников. Запишитесь на прием по телефону: +7 (495) 120-19-58.
Иммунитет после скарлатины
После выздоровления организм ребенка приобретает способность успешно бороться с возбудителями перенесенной им болезни в течение всей жизни или многих лет. Такая невосприимчивость, или иммунитет, развивается не только после болезни, но и после прививок. После выздоровления, как правило, остается пожизненный иммунитет. Повторно дети заболевают очень редко.
Меры, повышающие иммунитет — устойчивость организма к различным заболеваниям, могут быть направлены на повышение сопротивляемости организма к одному из определенных заболеваний. Это так называемая специфическая профилактика.
Прививка оспы, противодифтерийно-коклюшно-столбнячные прививки надежно защищают детей от этих тяжелых заболеваний. Вакцин, полностью предупреждающих скарлатину, еще нет, но ученые работают в этом направлении. Прививка АКДС которая делается еще в роддоме способна предотвратить этот недуг.
Кроме специфической профилактики, предупреждающей то или иное заболевание, существует еще неспецифическая, направленная на укрепление организма. Сюда относится правильный режим, полноценное питание, соответствующая возрасту гимнастика и постепенное закаливание организма. Эти меры помогают правильно физически и психически развивать детский организм.
Режим ребенка строится с учетом возраста и физиологических особенностей организма. Питание должно быть полноценным, разнообразным, богатым витаминами и проводиться в строго установленные часы. Очень большая роль придается закаливанию организма. Закаленные, физически хорошо развитые дети реже болеют инфекционными и так называемыми простудными заболеваниями.
Пути инфицирования
Ребенок может заразиться коревой краснухой только от инфицированного человека.
Заболевание распространяется воздушно-капельным образом. Вирус со слизистой дыхательных органов зараженного человека попадает в воздух. Во время вдыхания он внедряется в организм здорового ребенка.
Малыш может заболеть краснухой, если контактировал с:
- больными атипичной формой заболевания (при нехарактерном протекании краснухи может полностью отсутствовать сыпь, и многие другие признаки);
- инфицированными людьми, у которых наблюдаются все характерные симптомы;
- младенцами, у которых диагностируется врожденная форма болезни (у таких детей вирус в организме способен размножаться 1,5 года).
Вирус способен передаться от инфицированной матери через плаценту к плоду. У ребенка развивается врожденная краснуха. Возбудитель крайне негативно влияет на развитие плода и может спровоцировать множество пороков в развитии.
Наблюдения медиков показывают, что частота развития отклонений при врожденной краснухе полностью зависит от периода беременности:
- 3-4 недели – вероятность развития у новорожденного пороков – 60%;
- 9-12 недель – отклонения встречаются у 15 % младенцев;
- 13-16 недель – пороки развития диагностируются у 7 % новорожденных.
Вакцинация детей против краснухи
Вакцинация детей против краснухи с 12 месяцев была введена в календарь прививок в 1997
году, а с 2002 года предусмотрена еще и ревакцинация с 6 лет и иммунизация девочек в 13 лет. Прививки против этого
заболевания проводятся зарубежной вакциной совместно с прививками против кори и паротита.
После прививки с 5-го по 13-й день возможны повышение температуры, появление сыпи, кашля,
насморка, а у взрослых — боли в суставах.
Вакцины готовятся из ослабленного штамма вируса краснухи, культивированного на диплоидных клетках человека.
Вводятся подкожно или внутримышечно путем однократной инъекции.
Специфический иммунитет развивается через 15-20 дней и сохраняется более 20 лет. Реакции у детей
нетяжелые и встречаются редко: кратковременный подъем температуры, покраснение в месте введения. У 2% подростков,
у 6% лиц до 25 лет и у 25% женщин старше 25 лет с 5-го по 12-й день после прививки отмечаются специфические реакции:
увеличение затылочных, шейных и заушных лимфоузлов, кратковременные сыпи, боли в суставах (чаще коленных и лучезапястных),
которые проходят в течение 2-4 недель.
Диагностика краснухи
Сначала терапевт или педиатр проводит общий осмотр:
- измерение температуры тела;
- осмотр кожных покровов на наличие сыпи;
- пальпация лимфатических узлов на шее и за ушами;
- осмотр горла, зева (могут быть красными);
- осмотр глаз (признаки конъюнктивита).
Врачу нужно рассказать об имеющихся симптомах, например, о насморке или кашле, слабости, общем недомогании, головной боли или других изменениях в самочувствии. Обязательно сообщить о контактах с человеком, болеющим краснухой, за последние 11-21 день.
Большое значение при осмотре придается наличию сыпи и состоянию лимфоузлов . При краснухе лимфатические узлы на шее и за ушами немного увеличены (до размера фасолины), могут быть болезненными, чувствительными. Обычно лимфатические узлы увеличиваются до того, как появится сыпь, и остаются такими в течение некоторого времени после исчезновения высыпаний¹.
Сыпь при краснухе красная или розоватая, состоит из мелких пятен или пятен в сочетании с небольшими узелками. Кожа, непокрытая высыпаниями, не изменяется (не становится сухой, не шелушится, на ней нет признаков воспаления и т.п.). Высыпания сначала появляются на лице и затем распространяются на шею и грудь, живот, руки и ноги. Затем сыпь проходит без следов, не оставляя шелушений или пигментации.
Лабораторные исследования² при подозрении на краснуху:
- развернутый клинический анализ крови, чтобы выявить бактериальные осложнения;
- иммуноферментный анализ крови (ИФА) для выявления специфических антител к вирусу краснухи и изменения их титра (за исключением случаев образования антител после вакцинации);
- ПЦР-исследование для выявления РНК вируса Rubella virus;
- клинический анализ мочи.
Инструментальная диагностика при развитии осложнений краснухи: рентгенография или КТ органов грудной клетки при подозрении на пневмонию, а также КТ или МРТ головного мозга при развитии энцефалопатии или судорог.
Обследование беременных женщин с подозрением на краснуху
Для беременных женщин после контакта с заболевшими краснухой проводится профилактическая диагностика. Она особенно важна для тех, кто не был привит и никогда не болел краснухой. Обследование проводят, наблюдая за состоянием здоровья, назначают анализы крови для определения антител к краснухе класса IgM и IgG. Появление в плазме крови антител IgM указывает на присутствие инфекции. Наличие в плазме крови антител IgG свидетельствует о том, что есть иммунитет к возбудителю. С учетом этого беременным проводят иммуноферментное исследование плазмы крови.
Дальнейшее ведение беременности зависит от результатов исследования:
- IgM отсутствуют, IgG есть — инфекции нет, иммунитет есть, риск для плода отсутствует. Назначается повторное исследование через 10-14 дней, чтобы исключить ошибки в результате анализа.
- IgM и IgG отсутствуют — нет ни инфекции, ни иммунитета. Нужно исключить контакт с заболевшим и провести еще один тест. Повторный анализ проводят через 10-14 дней. Если результат не изменится, прекращают наблюдение. Если будут выявлены антитела IgM и позже — IgG, значит, женщина перенесла болезнь и для плода есть риск СВК.
- Есть IgM и IgG — есть иммунитет и присутствует инфекция. Анализ повторяют, чтобы подтвердить результат. Если он не изменяется, значит, для плода есть риск СВК.
Если результаты тестов показывают, что беременная женщина перенесла краснуху и для ребенка есть риск внутриутробного инфицирования, врач предупредит о возможных рисках и предложит прервать беременность.
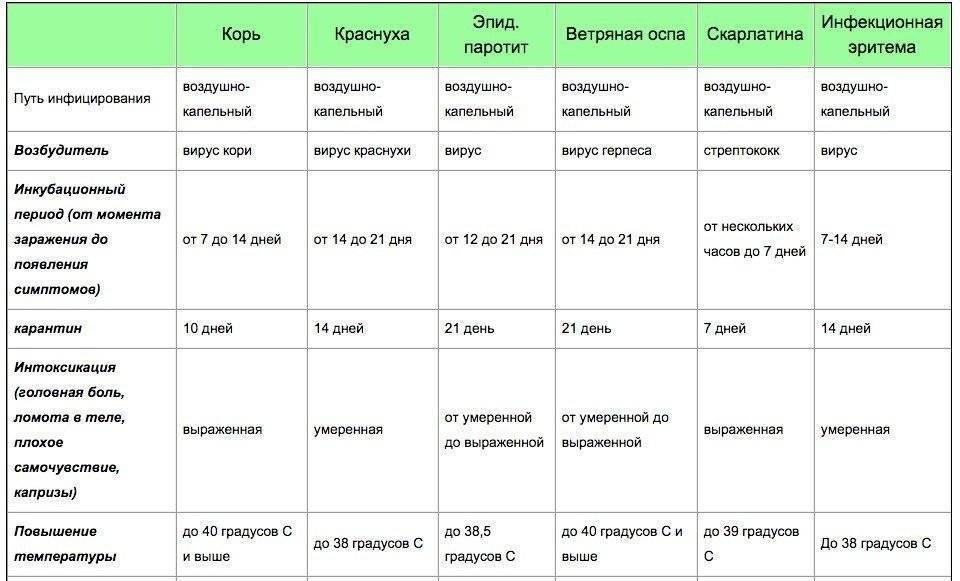
Симптомы краснухи
Основными симптомами краснухи являются:
Сыпь
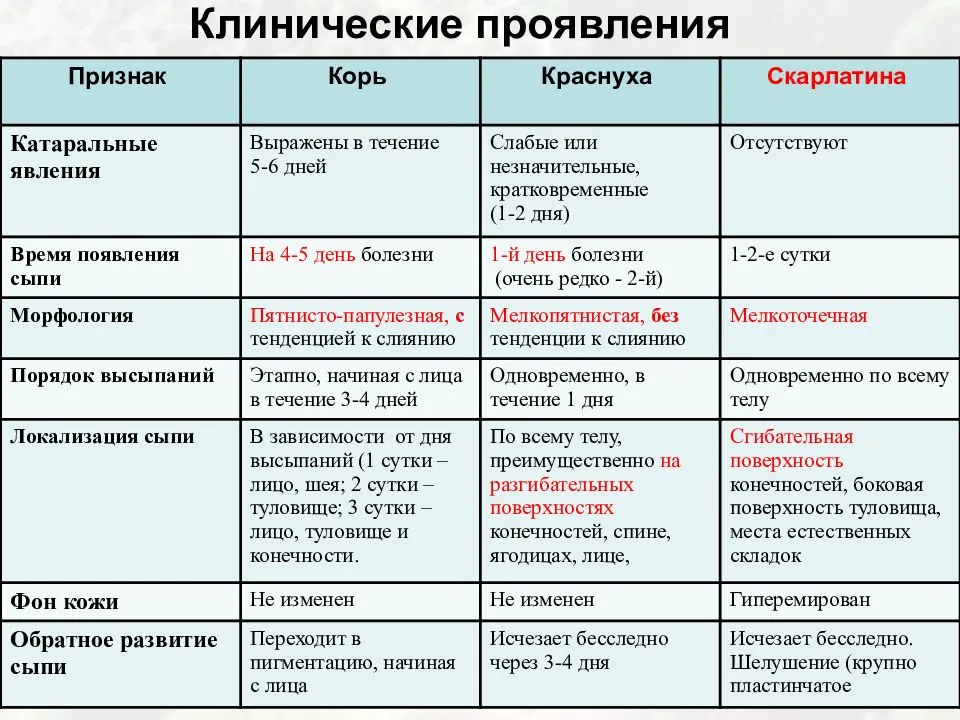
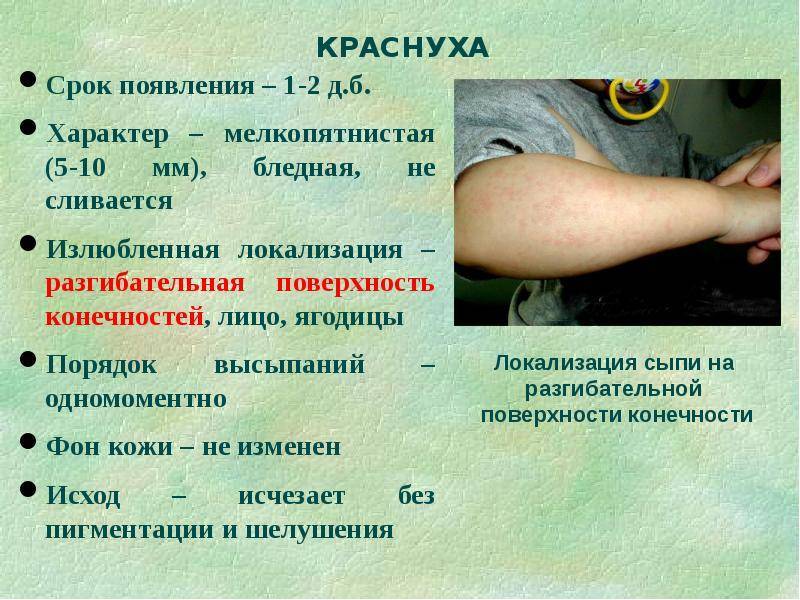
Краснуха проявляется, прежде всего, сыпью. Сыпь при краснухе имеет вид мелких розово-красных пятен круглой или овальной формы.
У детей сыпь держится 2-4, изредка 5-7 дней, затем исчезает – без пигментации и шелушения.
Увеличение лимфатических узлов
Наблюдается увеличение лимфатических узлов, особенно тех, что расположены на затылке и задней стороне шеи.
Катаральные явления
Иногда у детей, заболевших краснухой, наблюдаются катаральные явления: незначительный насморк, першение в горле, сухой кашель.
Симптомы краснухи у взрослых
У взрослых краснуха протекает значительно тяжелее: наблюдаются головная боль, общая слабость, повышается температура (до 38-39°C), болят мышцы. Болезнь может поражать суставы (прежде всего, мелкие суставы рук).
Энурез
Энурез (второе название – недержание мочи) – неспособность человека «дотерпеть» до туалета, постоянная борьба с мокрыми простынями.
Приучение малыша к горшку является одним из этапов общего психического и физического развития ребенка. Возраст, в котором уже можно говорить об энурезе у ребенка, должен составлять не менее 4-5 лет.
Причины энуреза самые различные – психическая травма, аномалии развития мочевыводящих путей, недоразвитие пояснично-крестцового отдела позвоночника, неправильный режим дня, нерациональное питание, эндокринные нарушения, задержка созревания нервной системы.
Энурез может быть как самостоятельным заболеванием, так и проявлением какой-либо другой болезни. Различают энурез дневной и ночной, первичный и вторичный. При первичном энурезе отмечается отсутствие предшествующего контроля за опорожнением мочевого пузыря. О вторичном энурезе говорят в том случае, если человек, как минимум, 6 месяцев контролировал процесс мочеиспускания, а потом опять начал мочиться в штаны или постель, вследствие влияния урологических, неврологических, психических или эндокринных заболеваний.
При энурезе отмечаются стойкие нарушения сна, проблемы с засыпанием и пробуждением, чрезмерно глубокий сон, ночные страхи, сноговорение и снохождение. Если такого ребенка разбудить насильно, то можно наблюдать нарушение ориентации с двигательным возбуждением, страхами.
Диагностика Краснухи у детей:
По критериям CDC диагноз считается подтвержденным при наличии у ребенка типичных клинических проявлений и обнаружении IgM-антител или стойкого положительного результата реакции непрямой гемагглютинации и метода флюоресцирующих антител.
Краснуху можно визуально диагностировать по характерной сыпи, которая появляется практически одновременно на всей поверхности кожи. Также в диагностике помогают слабо выраженные катаральные явления (кашель, насморк) и увеличение периферических лимфатических узлов.
Также диагностируют болезнь по анализу крови (см. Симптомы). Дифференцируют краснуху прежде всего с корью, медикаментозной сыпью и энтеровирусными экзантемами.
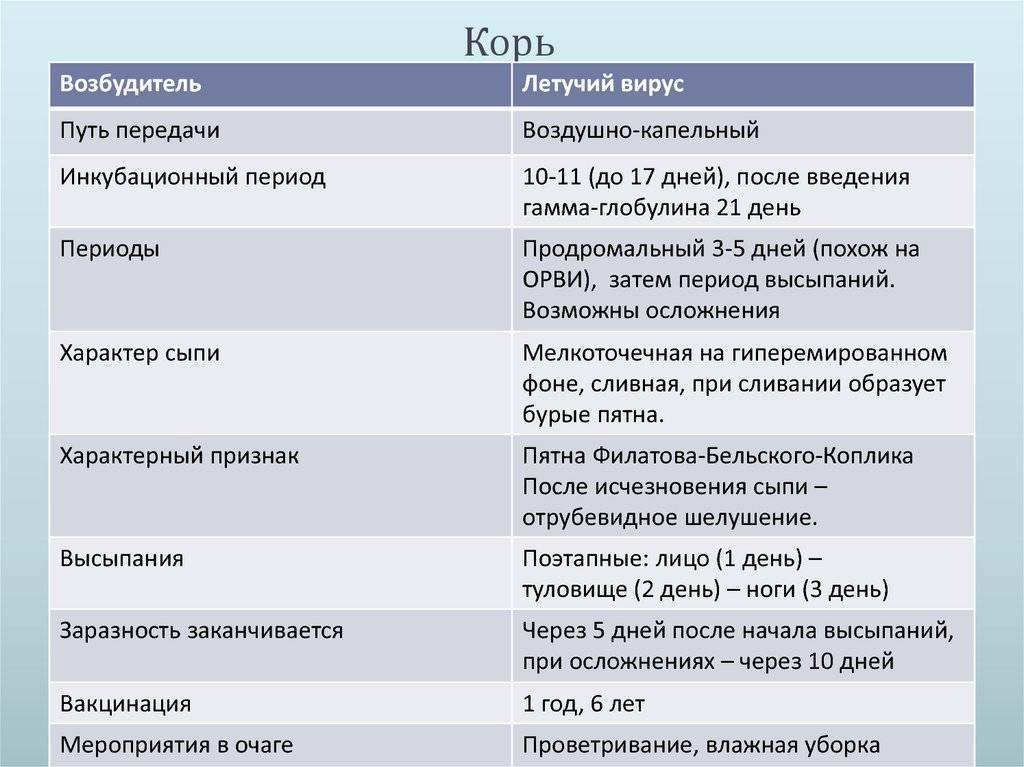
Этиология и патогенез
Возбудитель краснухи
Возбудитель краснухи – РНК-содержащий вирус, он носит название Rubella virus и относится к семейству Togaviridae, роду Rubivirus. Входными воротами для инфекции может являться слизистая верхних дыхательных путей, откуда он разносится через лимфатическую и кровеносную системы по всему организму.
Периоды патогенеза
- Первый период. Происходит попадание вируса через слизистую оболочку верхних дыхательных путей, его проникновение, размножение, распространение через лимфатическую систему.
- Второй период. Вирус попадает в кровеносное русло. В этот период размножению вируса активно препятствуют поствакцинальные антитела.
Что ждет ребенка в будущем?

</p>
Врачи дают неоднозначные прогнозы при диагностике ЮРА. Родителей должен утешать тот факт, что при развитии юношеского ревматоидного артрита смертность очень низкая (летальные исходы бывают только при тяжелых инфекционных поражениях, сопровождающих запущенную суставную болезнь).
При своевременно оказанной медицинской помощи 50% детей живут без проявления обострений. Болезнь переходит в острую стадию лишь 1 раз в несколько лет.
К сожалению, присутствие ревматоидного фактора в составе крови и раннее начало болезни (с 1 года до 4 лет) грозит тяжелыми осложнениями в будущем
Важно предпринять все возможные меры, чтобы артрит не перешел в тяжелые формы, и ребенок не стал инвалидом
Если воспалительный процесс начал развиваться в более позднем возрасте, то возможен переход артрита в спондилит, сопровождающийся анкилозами суставов. Успех лечения напрямую зависит от настойчивости и упорства родителей и самого подростка в борьбе с болезнью.
При положительном настрое и точном соблюдении рекомендаций врача можно совершить невозможное, и тому подтверждение – реальные факты из жизни людей, верящих в то, что силой духа можно преодолеть любой недуг.
В каких случаях при краснухе следует обратиться к врачу?
- Если у вашего ребенка больного краснухой замечается боль в животе, возможно у него воспаление поджелудочной железы и печени;
- Если у ребенка повышенная сонливость и раздражительность, возможно, у него серьёзное осложнение – энцефалит;
- Если вы беременная женщина и подозревайте что заразились краснухой. В таком случае, вирус краснухи может попасть через пуповину к плоду и вызвать серьёзные изменения у него (пороки развития).
Причины краснухи
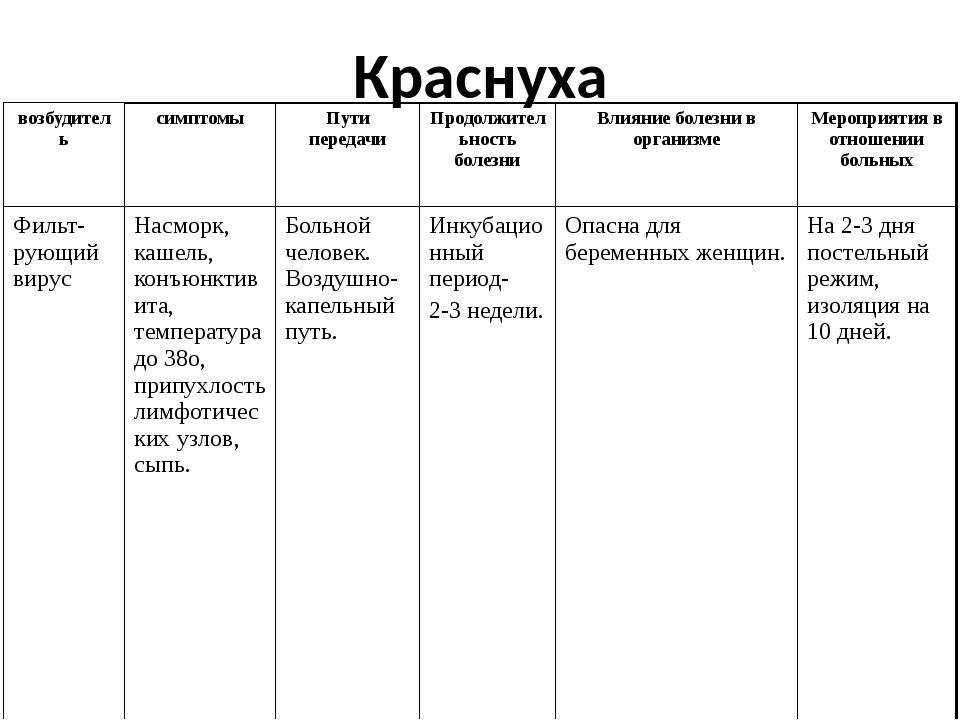
Причиной этого заболевания является вирус, который распространяется через маленькие капли, образующиеся во время чиханья или кашля.
Период инкубации вируса: 2 – 3 недели.
Во время этого периода, ребенок не является распространителем инфекции, а вирус “в тишине” размножается.
Представляете себе, 2 недели вы даже не будете знать, что у вас в доме больной краснухой!
К счастью, ребенок – заразен только в период появления сыпи (начинай с 2-ух дней до появления сыпи и заканчивая с 7-ого дня после её исчезновения).
Лечение краснухи
Для начала позаботитесь о том, чтобы ваш ребенок находился под домашний карантин во время болезни и ещё 7 дней после исчезновения всех признаков этого расстройства.
Лечение не требуется
При краснухе у детей не требуется определенный вид лечения.
Если ваш ребенок заболел этим заболеванием, проинформируйте всех окружающих вас людей, которые контактировали с ним, чтобы они приняли все необходимые меры.
Почему некоторые предпочитают заразиться преднамеренно?
Некоторые практиканты народной медицины (особенно те которые отказываются от прививок) считают, что лучше, чтобы ребенок сам заразился краснухой. Они считают что, таким образом, ребенок приобретает естественный иммунитет.
Внимание! Перед тем как не делать ребенку прививку от краснухи подумайте о том что, заболевая, он может заразить других детей, но и беременных женщин! А если у вас девочка, то даже не задумывайтесь! Подумайте о последствиях, если ваша взрослевшая и уже беременная дочь заболеет краснухой!
Что можно сделать в домашних условиях?
Ребенок, страдающий этим заболеванием должен сидеть дома, под карантин, на весь период наличия сыпи и 7 дней после её исчезновения.
Для выздоровления, не требуется постельный режим.
Если замечается повышение температуры и зуд, можно тампонировать проблемную зону мокрой губкой. Если мокрая губка не помогла, можно принимать парацетамол.
Детям аспирин – противопоказан!
Внимание! Никогда не давайте ребенку аспирин или другие продукты, содержащие салицилаты при повышении температуры или при боли. Было установлено, что аспирин может стать причиной синдрома Рея (серьёзное воспаление мозга и печени). Было установлено, что аспирин может стать причиной синдрома Рея (серьёзное воспаление мозга и печени)
Было установлено, что аспирин может стать причиной синдрома Рея (серьёзное воспаление мозга и печени).
Профилактика краснухи
Самым надежным методом защиты детей от этого заболевания является вакцинация. К сожалению, этот метод не всегда обеспечивает пожизненный иммунитет.
Комбинированная прививка КПК (против кори, паротита и краснухи) назначается детям на 12-15-ом месяце жизни, с повторной вакцинацией в возрасте 4-6 лет или 10-12 лет.
Если женщина только что забеременела, а в доме существуют дети, которым должны сделать прививку от краснухи, тогда врач, возможно, порекомендует отложить вакцинацию чтобы не заразить её.
Внимание! В прививке – ослабленный, но живой, вирус краснухи! Для беременных женщин он может предоставлять опасность даже в такой форме!
Внимание! Если вы хотите забеременеть, 3 месяца перед этим сдайте анализ крови на наличие антител к краснухе. Если они у вас отсутствуют, рекомендуется сделать прививку!
Как может повлиять краснуха на беременность?
Как может повлиять краснуха на беременность?
Если беременная женщина контактировала с больными краснухой, тогда ей немедленно следует обратиться к врачу, потому что существует риск заражения плода.
Риск серьёзных пороков развития у плода – повышен в первом периоде беременности. Если врач заметит серьёзные нарушения, может порекомендовать терапевтическое прерывание беременности. Такой риск почти полностью исчезает после 20-ой недели беременности.
← Назад
Лечение
Основными принципами лечения краснухи являются предупреждение развития осложнений со стороны других органов и систем и предупреждение сохранения остаточных явлений.
Когда нужна госпитализация?
Лечение, как правило, амбулаторное. Госпитализация требуется только в случаях тяжёлого клинического течения заболевания, а также если имеются следующие факторы риска:
- ранний возраст ребёнка;
- наличие пороков развития;
- поражение головного мозга;
- слабая иммунная система.
Соблюдение постельного режима.
Подходы к терапии
Терапия, как правило, симптоматическая:
- для улучшения носового дыхания целесообразно капать интраназально деконгестанты (сосудосуживающие капли);
- туалет носа специально предназначенными для этого растворами (к примеру, Аквалор, Аквамарис);
- если температура тела превышает 38,5 градусов, то возможно применение антипиретиков. Для детей это парацатемол и ибупрофен. Оба препарата существует как в форме таблеток, так и в форме свечей и суспензий для более удобного дозирования у детей младшего возраста;

Анальгин запрещён для приёма у детей!
- при присоединении кашля рекомендованы муколитические препараты: к примеру, ацетилцистеин, он же всем известный АЦЦ;
- никогда не будет лишним обильное тёплое питьё и, опять-таки, соблюдение постельного режима. Витамин С также может быть полезен благодаря своему антиоксидантному действию, активному участию в регуляции окислительно-восстановительных процессов в организме;
- приём так называемых «противовирусных», «иммуномодулирующих» средств не является оправданным, так как данные «лекарства», в подавляющем большинстве, не имеют внятной доказательной базы и польза от них сродни эффекту плацебо;
- применение глюкортикостероидов, противовоспалительных, гемостатических (кровоостанавливаюищих) и других препаратов строго по назначению лечащего врача при наличии показаний!
Помните о том, что последствия самолечения подчас бывают значительно более плачевными, чем само заболевание.
Какие осложнения краснухи могут возникать во время беременности?
Заболевание беременной ничем не отличается от других взрослых, но вынашиваемый плод имеет плохие перспективы.
- Выкидыши отмечаются в каждом третьем случае, каждый пятый рождается мертвым, погибает каждый четвертый новорожденный.
- В первом триместре инфекция проникает в плод в 8 случаях, во втором и третьем триместрах – в 3-5 из десяти.
- Инфицирование 9-12-недельного плода гарантирует у каждого третьего новорожденного пороки развития, до 20 недель – уродства отмечаются у каждого десятого.
- Каждый десятый новорожденный с аномалиями развития – это действие краснушного вируса.
- Синдром врождённой инфекции гарантирован 60% при инфицировании мамы на 3-4 неделе беременности, к 12 неделе частота снижается до 15%, к 14 неделе – до 7%.
Диета и питание
Чтобы быстро вылечиться от краснухи и восстановить силы, необходимо специальное лечебное питание. Диета при вирусной инфекции обязательно должна включать все необходимые вещества (в достаточном количестве).
Лечебное питание, которое назначается детям в острый период болезни, включает:
- Все блюда должны быть комфортной температуры. Слишком горячая или холодная пища раздражает ротоглотку и усиливает воспаление. Перед подачей супы и горячие блюда лучше остужать до температуры 35-40 градусов. Для запивания еды можно приготовить тепленький компот или морсик.
- Обязательное включение белковых продуктов. Для отличной работы иммунитета ребенку необходимо кушать качественный белок. В каждый прием пищи старайтесь включать продукты, содержащие разные аминокислоты. Для этого отлично подойдет телятина, нежирная птица или свежая рыба. Дополнить блюдо можно гарниром из хорошо разваренной крупы. Для малышей первого года жизни отлично подойдут овощные протертые пюре.
- Разделение приемов пищи на равные интервалы времени. Малыши должны кушать каждые три-четыре часа. Груднички прикладываются к груди через каждые 2-2,5 часа. Все порции должны быть примерно одного размера.
- Щадящий вид обработки продуктов. В острый период категорически запрещено жарить продукты или запекать их с образованием грубой корочки. Все твердые частички пищи могут повредить воспаленную слизистую рта и усилить болезненность.
- Полужидкая консистенция. Чем больше измельчаются продукты, тем лучше для малыша. Более жидкая пища быстро усваивается и насыщает детский организм энергией, без чувства тяжести.
- Включение в рацион продуктов, богатых витаминами и микроэлементами. Для укрепления иммунитета обязательно добавляйте в рацион ребенка фрукты и ягоды. В острый период лучше отдать предпочтение фруктовым пюре или смузи. Они легко усваиваются и заряжают организм всеми необходимыми микроэлементами и витаминами.
Методы лечения краснухи
При проявлении симптомов, позволяющих подозревать краснуху, ребёнка нужно показать педиатру, а взрослому человеку следует обратиться к терапевту.
Симптоматическое лечение
При краснухе назначается постельный режим, осуществляется симптоматическое лечение. Больной должен получать достаточно витаминов (в виде витаминных препаратов или в натуральном виде).
Вакцинация
Вакцинация – это простой и эффективный способ избежать опасности заболеть уже во взрослом возрасте
Особенно важно исключить угрозу заболевания краснухой будущей матери. Профилактика данного заболевания является настолько значимой, что вакцинация против краснухи включена в Национальный и Региональный календари профилактических прививок.
Вакцину вводят подкожно или внутримышечно. Вакцинация производится в возрасте 12 месяцев, повторная иммунизация (ревакцинация) – в 6 лет. Девушкам, не болевшим краснухой и ранее не привитым, вакцина вводится в возрасте от 18 лет до 25 лет. Специфический иммунитет обеспечивается практически в 100% случаев. Он развивается через 15-20 дней после прививки и сохраняется более 20 лет.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Синдром врождённой краснухи
Самым значимым осложнением инфекции является синдром врождённой краснухи. Он проявится у 90 % новорождённых, если их матери перенесли краснуху до 11 недель беременности и только у 10 — 20 % при заражении матери в конце 1-го триместра.
При данном синдроме у новорождённого малыша нет ни одного органа, который бы не поразил вирус. Наиболее частое осложнение — это замедленное развитие плода в утробе матери, на втором месте идёт катаракта. Она часто сочетается с уменьшением размера глаз — микрофтальмией, миокардитом, врождёнными пороками сердца (открытый артериальный проток, стеноз легочной артерии), изменениями кожи по типу «оладьи с черникой», нейросенсорной глухотой, менингоэнцефалитом.
Подтверждается диагноз врождённой краснухи при обнаружении в крови родившегося ребёнка иммуноглобулина М к вирусу, выделением вируса из слизи носа, зева и мочи. Из последней возбудитель краснухи может выделяться более года.
Если у малыша имеется весь спектр проявлений синдрома врождённой краснухи, прогноз, скорее всего, будет неблагоприятным. На первом году жизни неврологические расстройства всё будут нарастать. А вот у грудничков с неполным проявлением синдрома прогноз куда благоприятнее.
Этиология болезней
Все три инфекции имеют вирусную природу, поражают органы дыхания и иммунную систему. При тяжелом течении и осложнениях могут повреждаться внутренние органы, зрение, репродуктивная сфера (при паротите) и нервная система.
Корь характеризуется сочетанием поражений глаз и дыхательных путей, высыпаниями на коже. Первые проявления:
Без лечения корь опасна развитием гнойных отитов, бронхитов и пневмонии, а также формированием энцефалита.
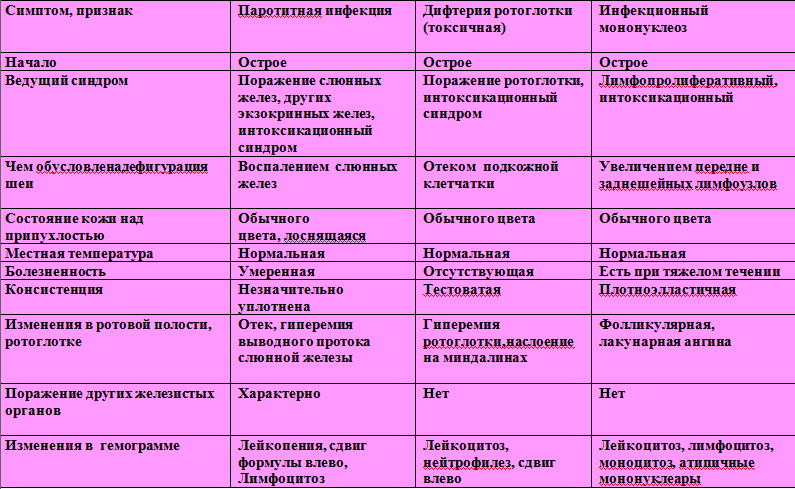
Эпидемический паротит – это поражение железистой ткани и респираторных органов. Для него типичны:
- насморк;
- повышение температуры;
- резкое недомогание с головной болью;
- мышечная ломота;
- боль в жевательных мышцах, при глотании;
- воспаление слюнных желез с отеком за ушами и вдоль края нижней челюсти;
- сухость во рту, снижение аппетита, сильная жажда.
При осложнениях паротита возможно развитие воспаления придатков (у девочек) и яичка (у мальчиков) с последующим бесплодием, а также глухота, развитие менингита.
Краснуха протекает легче, для нее характерны:
- умеренная температура;
- покраснение глаз;
- появление сыпи на коже;
- увеличение лимфоузлов на затылке и шее;
- поражение суставов.
Краснуха особенно опасна для малышей, может приводить к бронхитам и отитам. Для беременных женщин грозит пороками плода. В редких случаях у детей могут быть бронхиты, отиты или пневмония.
Лечение
Лечение краснухи, протекающей легко, направляется на устранение неприятных симптомов в домашних условиях. В тяжелых случаях и при осложнениях для эффективного лечения краснухи рекомендуется госпитализация.
Больным могут назначаться антигистаминные, жаропонижающие и витаминные средства. В остром периоде рекомендуется соблюдение постельного режима, зашторивание окон при светобоязни и обильное питье при лихорадке.
При развитии артритов рекомендуется прием нестероидных противовоспалительных. Для устранения клинически значимой тромбоцитопенической пурпуры применяется Преднизолон. Лечение энцефалита проводится противовирусными средствами. Младенцам и детям младшего возраста с аномалиями развития может рекомендоваться хирургическое лечение пороков сердца, наблюдение у узкопрофильных специалистов и пр.
Заключение
Краснуха – острое инфекционное заболевание вирусной этиологии, проявляющееся катаральными явлениями, невысокой температурой и характерной сыпью. В наше время случаи заболевания краснухой крайне редки, так как повсеместно распространена вакцинопрофилактика. Тем не менее необходимо иметь насторожённость, особенно беременным женщинам.
Если ребёнок заболевает, то следует помнить, что, как правило, заболевание протекает нетяжело и нежелетальные отдалённые последствия наблюдаются редко. Лечение направлено в первую очередь на облегчение симптомов, улучшение общего самочувствия больного. Антибактериальная терапия проводится только с назначения лечащего врача и при наличие бактериальных осложнений.
Современная медицина – это прежде всего профилактическая медицина. Легче и безопасней предупредить заболевание, чем лечить. Потому родителям не стоит подвергать сомнению важнейшую роль вакцинации в сохранении здоровья малыша
Важно четко следовать национальному календарю прививок, тогда ребёнок не заболеет краснухой
Наталия Гусева, Врач-педиатр 6 статей на сайте
В настоящее время являюсь ординатором на базе НМИЦ Здоровья Детей Минздрава РФ по направлению «Педиатрия».