Методы лечения хронического гастродуоденита
Терапия заболевания включает несколько этапов — подбор диеты, медикаментозное и немедикаментозное лечение.
Диетотерапия
При хроническом гастродуодените диета — одна из важных составляющих лечения. Из рациона необходимо исключить продукты, которые требуют длительного переваривания. Вся пища должна быть разваренной, протертой или кашицеобразной.
Разрешенные продукты:
- слизистые или протертые первые блюда на овощном или некрепком мясном, рыбном бульоне;
- нежирные сорта мяса и рыбы, готовить на пару, варить, тушить;
- гречневая, манная крупа, рис, вермишель;
- сезонные овощи в тушеном или отварном виде;
- сливочное и растительные масла — добавлять в готовые блюда;
- подсушенный хлеб из пшеничной муки, белые сухари;
- паровой омлет, яйца всмятку;
- кисель, желе, компот из сладких фруктов;
- запеканка, суфле из нежирного творога;
- кисломолочные продукты;
- зефир, галетное печенье, мед, сладкий джем;
- некрепкий черный или зеленый чай с молоком.
Во время обострения заболевания при повышенной и нормальной кислотности назначают стол № 1. При пониженной кислотности — диету № 2. После улучшения состояния — диету № 15. При запорах — № 3, при расстройстве стула — № 4. В первые 24 часа после начала рецидива показано голодание, можно пить воду или чай без сахара в небольшом количестве.
При гастродуодените нельзя употреблять горячую и холодную пищу, жирные, жареные блюда. В список запрещенных продуктов входят любые консервы, маринады, копчености и маринады, соусы и специи. Противопоказаны спиртные и газированные напитки, овощи в сыром виде, грибы.
Фармакотерапия
Задача медикаментозного лечения хронического гастродуоденита у детей и у взрослых одинаковая — купировать неприятные симптомы, устранить причины патологического состояния, снизить риск обострения болезни и развития осложнений.
Группы медикаментов:
- противомикробные препараты, средства на основе висмута для устранения хеликобактерной инфекции;
- спазмолитики;
- антацидные лекарственные препараты, ингибиторы протонного насоса;
- антагонисты дофаминовых рецепторов, ферменты;
- витаминные комплексы;
- антидепрессанты.
При диагностировании флегмонозной формы патологии, дуоденальной непроходимости назначают оперативное вмешательство.
Немедикаментозная терапия
Физиотерапевтические процедуры назначают во время ремиссии и обострения заболевания.
Эффективные физиопроцедуры:
- лекарственный электрофорез и гальванизация;
- ультразвуковая терапия — при нормальной и повышенной кислотности желудочного сока;
- лечение диадинамическими или синусоидально-модулированными токами;
- ДМВ-терапия;
- индуктотерапия;
- лазерная или магнитолазерная терапия;
- аппликации с озокеритом, парафином, грязелечение;
- лечение минеральными водами, хвойные, жемчужные ванны.
Физиотерапия благотворно влияет на основные патогенетические механизмы развития заболевания. Процедуры помогают нормализовать работу нервной, эндокринной, иммунной систем. Лечение способствует уменьшению проявлений воспаления и улучшению микроциркуляции, оказывает выраженное обезболивающее действие, восстанавливается трофика пораженных органов. Полученные положительные результаты сохраняются в течении нескольких месяцев.
Во время ремиссии назначают лечебную физкультуру. Специалист подбирает упражнения для улучшения кровообращения в брюшной полости и трофики слизистой оболочки желудка, ускорения репаративных процессов.
Дополнительно пациентам рекомендован курс психотерапии для изучения методов борьбы со стрессами и нервным перенапряжением.
Симптомы гастрита
Существуют общие симптомы гастрита у детей, подходящие для всех его видов:
- вздутие, диарея, запор, возникающие из-за нарушения обменных процессов и неполного переваривания пищи;
- боль в верхней части живота. Ее характер и интенсивность могут меняться в зависимости от силы воспаления;
- ощущение тяжести и дискомфорта;
- изжога, которая усиливается при движении и наклонах. Она сопровождается кислым привкусом во рту, жжением в области пищевода;
- снижение аппетита или полное его отсутствие;
- тошнота и даже рвота;
- внешние проявления в виде бледной кожи, появление серого или белого налета на языке.
Если наблюдается острый гастрит у детей, симптомы сужаются и обостряются. Преобладают частая рвота, непрекращающаяся желудочная боль и общая вялость организма, снижение давления и учащенное сердцебиение.
Записаться на прием к врачу вы можете по телефону
или с помощью системы онлайн-записи на сайте
Записаться к врачу
Диагностирование и лечение
Прислушиваясь к жалобам ребенка, родители задумываются о наличии у их дитя проблем с желудком. Но любое предположение должно быть опровергнуто или подтверждено. Диагностировать данное заболевание проблематично, так как для этого нужно провести фиброгастродуоденоскопию. Поэтому чаще всего назначают профилактическое лечение под наблюдением врача. Если улучшений не наблюдается, то педиатры вынуждены прибегнуть к фиброгастродуоденоскопии. Для определения степени тяжести заболевания задействуют и лабораторные исследования крови, мочи и каловых масс.
Лечение может несколько отличаться в зависимости от формы проявления. В период обострения следует ограничить активность вплоть до постельного режима, отказаться от пищи на 10–12 часов, оставив только питье, при необходимости промыть желудок и кишечник.
 Хронический гастрит у детей лечится комплексно и длительно, включая в себя:
Хронический гастрит у детей лечится комплексно и длительно, включая в себя:
Народная медицина для лечения гастритов
Кроме медикаментозного лечения и соблюдения диеты, некоторые пробуют лечиться, используя народные средства – настои, травяные чаи
Но прежде, чем выбрать какой-либо из предложенных рецептов, важно проконсультироваться с лечащим гастроэнтерологом – только доктор может адекватно оценить, какие рецепты подойдут при том или ином виде гастрита
Средство 1:
понадобится по 1 части ромашки (цветы), тысячелистника, полыни, мяты, шалфея. Две чайные ложки смеси залить стаканом кипятка, укутать, дать настояться в течение получаса. Пить дважды в день по 100 граммов за 30 минут до приема пищи.
Средство 2:
при повышенной секреции 3 раза в день (за 2 часа до трапезы) съедать 100-150 граммов монофлерного меда.
Средство 3:
при хронических гастритах поможет смесь из сока алоэ и меда (пропорция 1:1). Выпивать по 1-2 чайной ложке дважды в день за 30 мин. до приема пищи.
Средство 4:
кокосовая вода не только благотворно влияет на больной желудок, но и пополняет организм необходимыми минералами и витаминами. Уже на протяжении первых 24 часов кокосовая вода поможет желудку почувствовать себя лучше.
Средство 5:
бороться с неприятными симптомами гастрита поможет и свежевыжатый картофельный сок. Употребление картофельного фреша ежедневно 2 или 3 раза перед едой поможет вылечить хронический гастрит.
Но гастрит – болезнь хоть и неприятная, но легко поддающаяся лечению. Это один из тех немногих недугов, избавиться от которого легко с помощью диетического питания. Воспользуйтесь нашими советами и всегда оставайтесь не только красивыми, но и здоровыми!
- Источники
- Медицинский центр ОН Клиник – Нужна ли диета при гастрите?
- Комсомольская правда – Правила питания при гастрите Оригинал статьи: https://www.kp.ru/guide/pitanie-pri-gastrite.html.
- АТВмедиа: Новости Ставрополя – Диета при гастрите: идеи вкусного и полезного меню.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Возбудитель энтеровирусной инфекции
В научном мире известно, что энтеровирусную инфекцию вызывают кишечные вирусы – Коксаки, ECHO, а также энтеровирусы без названия, объединённые согласно схожести симптоматики и обозначаемые как 68-71. Наиболее часто удаётся выявить в биологически материале больного первых двух возбудителей.
Также данные вирусы в достаточной мере изучены на сегодняшний день. А именно, возбудитель Коксаки имеет около 30 серологических варианта, а вирус ECHO — 34. Помимо этого, вирус Коксаки делится на 2 группы — А и В.
Все энтеровирусы способны длительно сохраняться во внешней среде.
Вирусы Коксаки и ECHO способны длительно сохранять жизнеспособность и способность вызывать заболевания в обычных «комнатных» условиях. Например, излюбленным местом является бассейн общественного пользования, открытые водоёмы. Также нередко возбудитель можно выявить в продуктах питания, таких как: молоко, хлеб, овощи и фрукты. В фекалиях больного человека вирусы на протяжении 6 месяцев и более сохраняют свою активность.
Энтеровирусы устойчивы к действию антибиотиков, некоторых дезинфицирующих средств и к низкой температуре.
Причины детского гастрита
Самой основной причиной его возникновения являются продукты питания и некоторые лекарственные препараты. Это может быть либо не соответствующая возрасту острая, жирная, трудная к перевариванию пища, либо ненадлежащего качества, зараженная кишечной палочкой, клебсиеллой или сальмонеллой. Острый гастрит могут вызвать попавшие в желудок химикаты (щелочи и кислоты).
Нерегулярные приемы пищи, умственные, физические и эмоциональные перегрузки влияют на возникновение заболевания. Связано это с тем, что истощение детских жизненных ресурсов делает школьника восприимчивым к неблагоприятной окружающей среде. У него пропадает аппетит, нарушаются процессы кровообращения, снижается иммунитет.
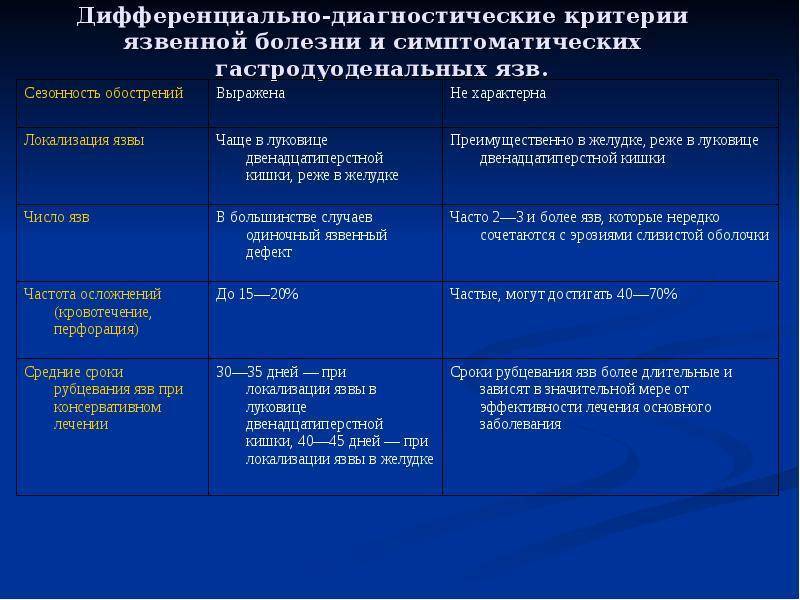
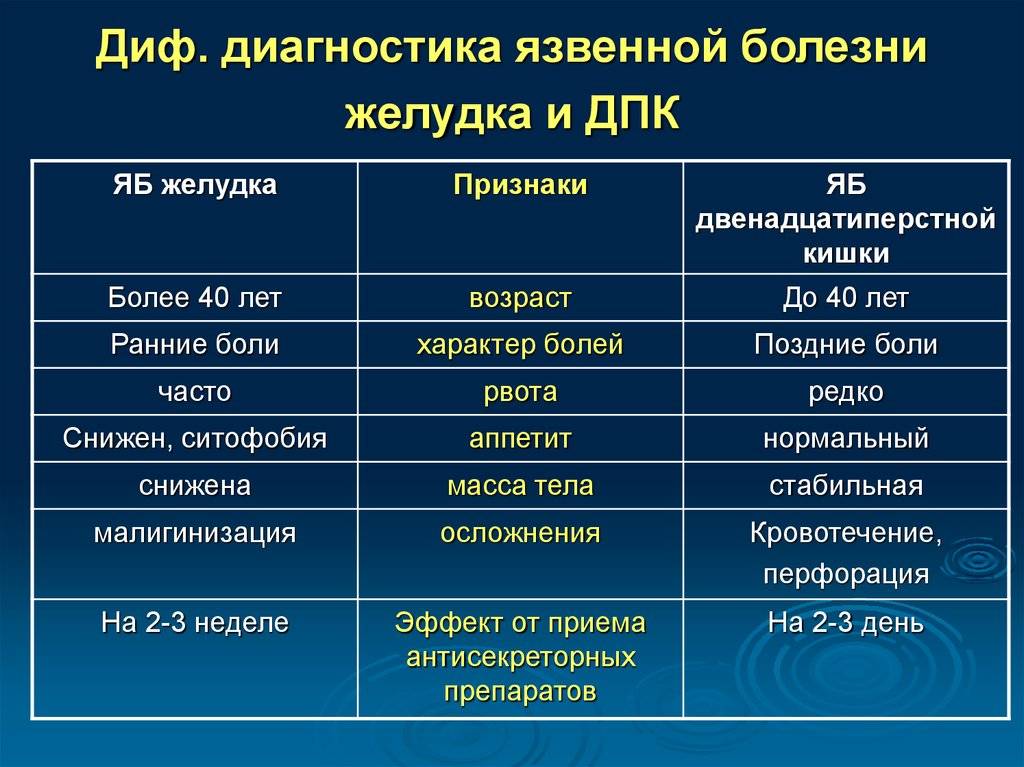
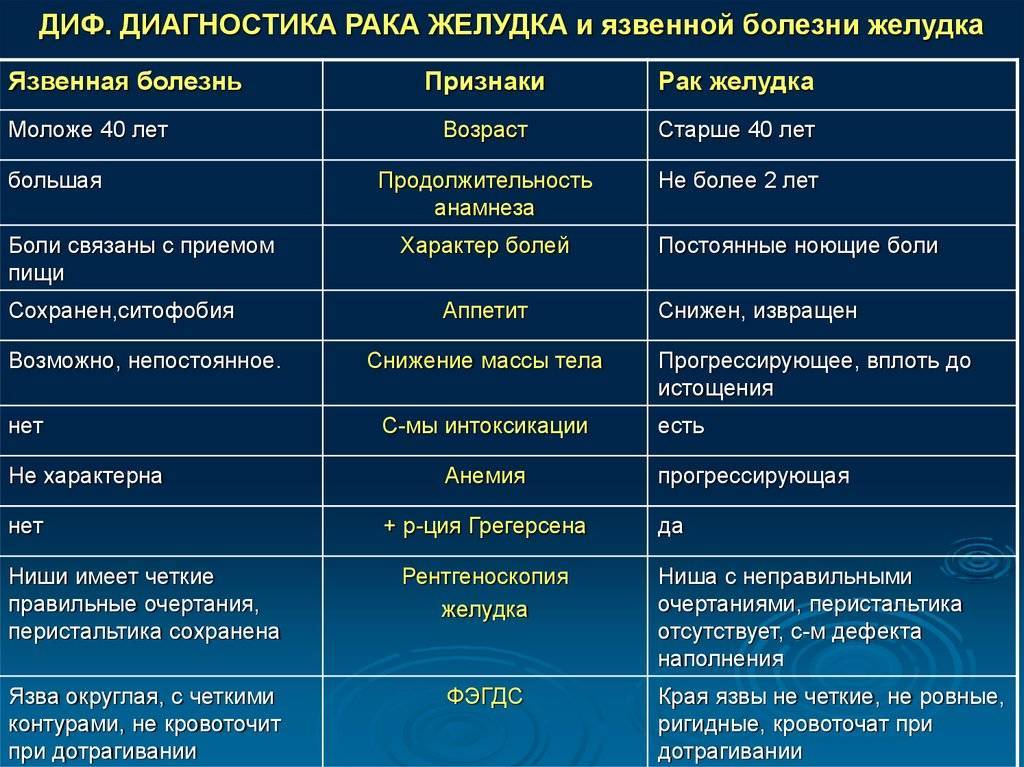
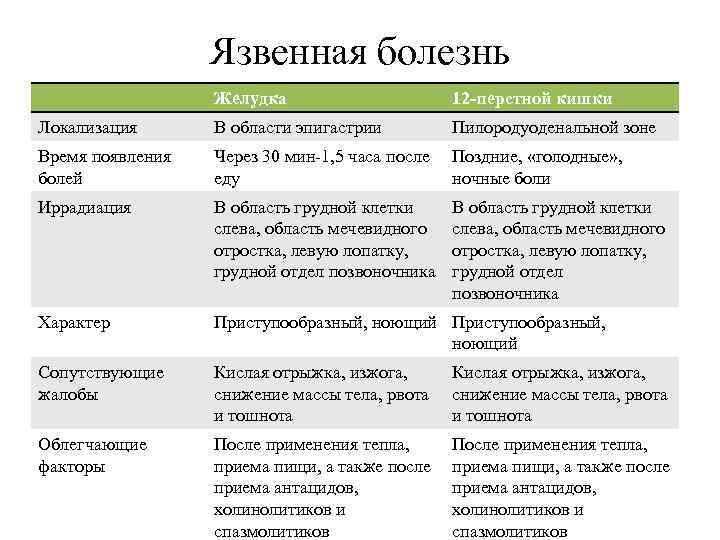
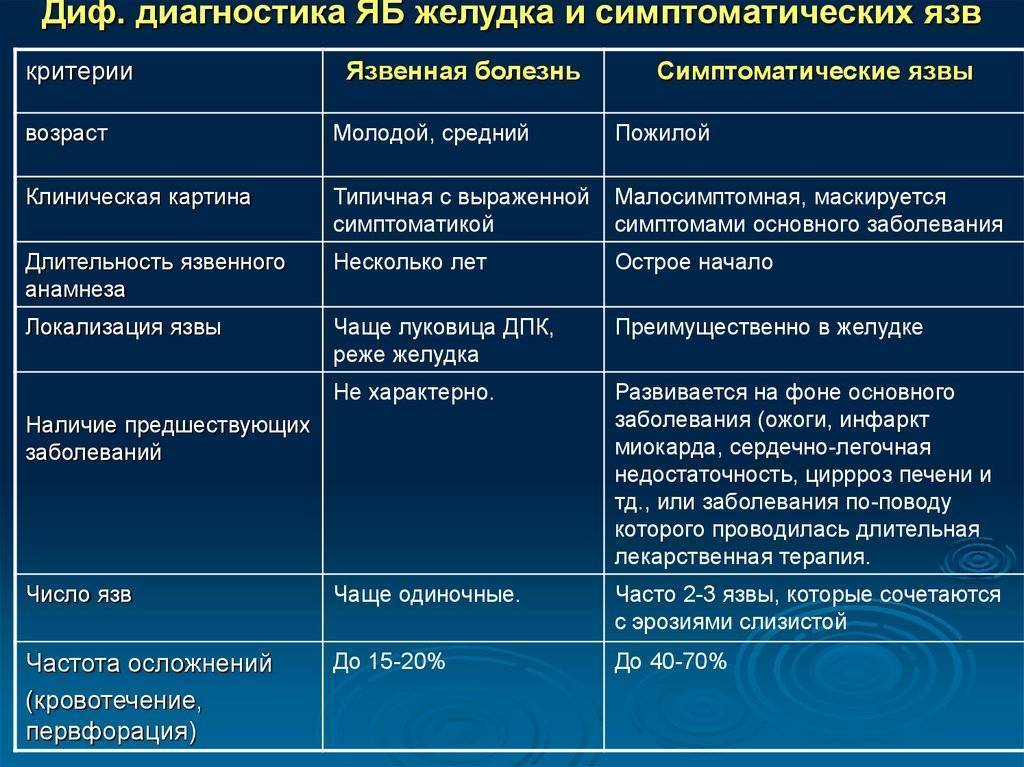
Диагностика язвенной болезни
Врач может заподозрить наличие язв в желудке или двенадцатиперстной кишке при наличии характерных жалоб пациента. После осмотра и расспроса больного врач назначит ряд исследований для подтверждения или исключения диагноза язвенной болезни.
Эндоскопическое исследование желудка и двенадцатиперстной кишки — ФЭГДС (фиброэзофагогастродуоденоскопия). При данном исследовании врач вводит тонкий, гибкий инструмент (оптоволоконную трубку — эндоскоп) с источником света и микрокамерой на конце в пищевод и далее в желудок и двенадцатиперстную кишку (12пк) пациента.
Исследование проводят с целью осмотра внутренней поверхности органов желудочно-кишечного тракта (для обнаружения язв и определения их локализации, а также для исключения осложнений: кровотечение, перфорация, пенетрация, стеноз), в ходе исследования врач может взять образцы ткани (биоптаты) из желудка.
Полученные биоптаты исследуют в лабораторных условиях для исключения злокачественного заболевания (при язвенной болезни желудка), обнаружения Helciobacter pylori, уточнения вида гастрита. С помощью эндоскопа часто можно также остановить кровотечение из язвы (прижигание язвенного дефекта).
Рентгенологическое исследование. Обзорный снимок органов брюшной полости производят при подозрении на наличие перфорации язвы (прободение стенки желудка или двенадцатиперстной кишки), при этом в брюшной полости определяется скопление свободного газа (воздуха), поступающего из желудочно-кишечного тракта.
При подозрении на опухоль, стеноз привратника или 12 пк проводят рентгенографическое исследование желудка и двенадцатиперстной кишки после приёма бариевой взвеси.
Исследования для выявления H.pylori инфекции. На настоящий момент существует множество методов диагностики H.pylori инфекции, в том числе уреазный дыхательный тест, определение антител в крови, ПЦР диагностика на наличие H.pylori в кале, биопсия слизистой желудка на наличие H.pylori.
Исследование крови. Общий анализ крови не позволяет обнаружить язву, но может выявить анемию, являющуюся следствием язвенного кровотечения, или повышенное количество лейкоцитов, как признак осложнений.
Симптомы желудочной патологии
О проблемах в этой области могут свидетельствовать следующие проявления:
- боли в желудке, ощущение распирания, тяжести после еды;
- болевые ощущения за грудиной, в эпигастральной области;
- трудности с проглатыванием пищи;
- чувство инородного тела в пищеводе;
- отрыжка с кислым привкусом;
- изжога;
- тошнота, рвота непереваренной пищей;
- рвота с примесью крови;
- повышенное газообразование;
- черный кал, кровотечение при дефекации;
- приступы «волчьего» голода/ отсутствие аппетита.
Конечно же, серьезным показанием к гастроэнтерологическому обследованию являются выявленные ранее патологии органов пищеварения:
- гастрит;
- рефлюксная болезнь;
- панкреатит;
- холецистит;
- язвенная болезнь;
- желчекаменная болезнь;
- полипы и иные образования;
- воспалительные процессы;
- онкологические заболевания и т. д.
Симптомы синдрома раздраженного кишечника
Существуют разные формы этого функционального нарушения. СРК, протекающий с диареей характеризуется хронической или рецидивирующей диареей. Другая форма – СРК с запорами, характеризуется связанными с запором болями и дискомфортом в животе. У некоторых пациентов эти симптомы (диарея и запор) чередуются.
Синдром РК в основном характеризуется болями и спазмами. Другие симптомы:
- Диарея: синдром РК с диареей часто сопровождается внезапными побуждениями к испражнениям и жидким стулом.
- Запор: синдром РК, характеризующийся запором, может сопровождаться постоянным напряжением во время дефекации и редким стулом.
- Увеличение газообразования. Вздутие.
- Боль или дискомфорт перед дефекацией. Спастическая боль после употребления определенных продуктов.
- Тошнота.
- Слизистый (или пенистый) стул.
- Необъяснимое снижение веса и потеря аппетита.
- У женщин возможно более тяжелое течение менструации.
Вздутие
Потеря аппетита
Почти 70% людей с этим синдромом также испытывают расстройство желудка, хотя это не считается симптомом. Признаки заболевания часто облегчаются с опорожнением кишечника
Клиническая картина
Симптоматика гастрита у детей очень разнообразна. Для точной диагностики потребуется УЗИ желудка детям и ряд других лабораторных и инструментальных исследований, которые проводит медицинский центр «Росточек». Однако для всех форм, видов, стадий заболевания можно выделить общие признаки. Они могут быть следующими:
- ощущения характерной боли в области желудка различной интенсивности;
- периодически возникающий дискомфорт либо чувство тяжести в желудке;
- отрыжка кислым, изжога;
- внезапный приступ тошноты или даже рвотный рефлекс;
- вздутие живота, частые запоры либо диарея;
- анемия (при небольшой кровоточивости);
- бледность кожных покровов.
Все вышеперечисленные симптомы могут говорить о том, что ребенок заболел гастритом и родителям требуется немедленно показать его врачу в детский медцентр в Челябинске.
Это интересно!
Как приучить ребенка к здоровому питанию?=””>
Как привить малышу культуру правильного питания? Расскажем несколько советов, которые помогут справиться с ситуацией.
Все вкусное детям
Для маленьких пациентов с гастритом при выборе меню следует учитывать не только, что можно или нельзя есть. Большое значение имеет красота подаваемых на стол блюд. Для повышения их привлекательности рекомендуется делать украшения в виде фруктово-овощных фигурок, рисовать на бутерброде сердечко или рожицу, украшая сверху зеленью.
Тилапия под картофельной шубой

Для приготовления этого диетического блюда надо взять:
- филе морской рыбы 6 шт.;
- картофель 6 шт.;
- морковь 1 шт.;
- яйцо куриное 1 шт. ;
- нежирная сметана 1 ст.л.;
- твердый сыр неострых сортов 60 г;
- немного соли;
- оливковое масло 1 ст.л.
Порядок приготовления:
- Отварить картошку и морковь, затем протереть на терке с крупными ячейками.
- В миску с измельченными овощами положить сметану, яйцо и немного соли, смешать ложкой.
- Протереть на терке сыр.
- Рыбное филе слегка посолить, побрызгать маслом и положить на противень.
- Сверху рыбы положить овощную смесь и немного прижать.
- Посыпать каждую порцию сыром.
- Запекать в духовке при температуре 180° в течение 30-40 минут.
Натуральные картофельные чипсы

Приготовить ингредиенты:
- 0,5 кг картофеля;
- оливковое масло 2-3 ст.л.;
- укроп и петрушка по 2 ветки;
- немного соли.
Этапы приготовления:
- Картофель очистить и нарезать ломтиками (рекомендуется брать овощи с не водянистой структурой).
- Зелень порубить.
- Картошку слегка присолить, посыпать зеленью, полить маслом и отставить на 30 минут.
- Ломтики картофеля разложить на листе и поставить в духовой шкаф, предварительно нагретый до 200°С.
Время готовки 15-30 минут (чем дольше, тем суше чипсы). К столу можно подавать со сметаной нежирного сорта.
window.yaContextCb.push(()=>{ Ya.Context.AdvManager.render({ renderTo: ‘yandex_rtb_R-A-985933-11’, blockId: ‘R-A-985933-11’ }) })
Особенности правильного питания
У детей лечение дуоденита состоит не только из терапии лекарственными препаратами, но и предусматривает обязательное соблюдение правил рационального питания. Выполнение диеты при гастрите у детей основной метод, помогающий снять неприятные ощущения и уменьшить воспаление в желудке.
Основные правила диетического питания детей при гастрите аналогичны тем, что предписываются взрослым пациентам:
- принимать пищу 4-6 раз, соблюдая режим на протяжении дня;
- порции небольшого объема, чтобы не вызывать ощущение переедания;
- использовать продукты исключительно после термообработки варки, тушения или приготовления на пару;
- исключить из рациона питания блюда, которые раздражают слизистую желудка (жареные, острые, пряности, чипсы, соусы, газированные напитки, соки с содержанием химических добавок, кондитерские изделия, шоколад);
- добавлять в пищу соль и сахар рекомендуется как можно меньше;
- еда должна быть теплой.
Некоторые отличия, необходимые при составлении рациона для ребенка:
- диетическим блюдам следует придавать внешнюю завлекательность и положительные вкусовые качества;
- покупные десерты лучше заменять блюдами домашнего приготовления (желе, запеканки, пудинги), вместо мороженого молочные коктейли с фруктовыми добавками;
- при составлении ежедневного меню следует учитывать возраст ребенка, чтобы полноценно обеспечивать комплекс необходимых питательных веществ и витаминов.
Острый гастрит
В период обострения рекомендуют врачи детям щадящую диету №1а, которая предусматривает прием пищи в кашеобразном состоянии или жидкой форме, причем порции должны быть небольшими.
Различают 4 формы диетического стола в зависимости от вида гастрита:
- 1 при хроническом гастродуодените с высокой кислотностью (в течение 6-12 недель);
- 1а при обострении хронической или при острой форме гастрита;
- 1б используется на стадии выздоровления;
- 2 при заболевании с низкой кислотностью.
Длительность диеты 1а не более 3-4 дней (из-за несбалансированности). Она помогает преодолеть период обострения и снять воспаление на слизистых тканях желудка.
Основные блюда, которые можно кушать при остром гастродуодените:
- протертые до состояния пюре слизистые супы (готовятся на основе овсянки, манки или риса с последующим добавлением сырого взбитого куриного яйца и немного сливочного масла);
- полужидкое пюре из сваренного и измельченного мяса птицы или рыбы, в которое добавляют немного кипяченой воды;
- молоко, паровое суфле из нежирного творога;
- каши из гречки, риса или овсянки готовятся на молоке, а затем протираются до жидкого состояния;
- куриные всмятку яйца, омлет, который готовится на пару;
- кисель или желе из сладких протертых ягод;
- травяные отвары, разведенный чай и сок из моркови, тыквы или сладких яблок.
При острой форме дуоденита запрещается употреблять:
- тяжело перевариваемые продукты бобы, грибы, жирное мясо, фрукты с толстой кожицей;
- продукты, которые раздражают слизистые ткани ЖКТ (жирные, острые, соленые и маринованные), газированные напитки;
- бульоны и навары из мяса, рыбы или овощей;
- свежий хлеб и сырые овощи.
Хронический гастрит
При хронической форме гастродуоденита врач рекомендует стол 1б, который предусматривает увеличение объема порций и повышение суточной энергетической ценности пищи. Рацион включает уже большее разнообразие блюд:
- перетертые супы и каши с молоком;
- фруктовые и овощные пюре;
- котлеты, кнели или суфле из нежирного мяса или рыбы (все готовится на пару).
Длительность соблюдения диеты 1б составляет 3-12 месяцев. Однако даже при расширении рациона в него нельзя включать жирное мясо (свинина, баранина), консервы, копченые и кондитерские изделия, шоколад, какао.
Магазинные кондитерские изделия, которые так любят дети, рекомендуется заменять десертами домашнего приготовления нежирное печенье, бисквиты, кексы. В отличие от готовых они не содержат вредных химических добавок (красителей, ароматизаторов), которые оказывают негативное действие на ЖКТ.
Симптомы
В настоящее время считается, что обычный поверхностный гастрит не приводит к возникновению каких-либо симптомов. Причиной появления жалоб в этой ситуации считается функциональная диспепсия.
Однако в период обострения хронического гастрита (выраженное воспаление, образование эрозий) могут появиться симптомы. Так же клинические проявления возникают при длительном, многолетнем течении заболевания, когда происходит глубокая атрофия слизистой всех отделов желудка. В этих случаях возможно развитие как местных, так и общих проявлений.
Местные расстройства:
- диспепсия (тяжесть и чувство давления, полноты в подложечной области, появляющиеся или усиливающиеся во время еды или вскоре после еды, отрыжка, срыгивание, тошнота, неприятный привкус во рту, жжение в эпигастрии)
- при повышенной секреторной функции желудка, могут появиться признаки “кишечной” диспепсии в виде расстройств дефекации (запоры, послабление, неустойчивый стул, урчание, вздутие живота)
- боль в животе, тошнота, рвота, похудание, диарея развиваются при употреблении определенных пищевых продуктов, лекарственных средств – у больных (аллергическим) хроническим гастритом
Общие расстройства:
- слабость, утомляемость
- внезапная слабость, икота, бледность, потливость, сонливость, неустойчивый стул после еды может быть при атрофических формах хронического гастрита, когда наступает стадия, когда клетки желудка перестают вырабатывать достаточное для пищеварения количество желудочного сока.
- слабость, повышенная утомляемость, сонливость; возникают боли и жжение во рту, языке: проявляется недостаток витамина В12, который развивается при выраженной атрофии слизистой желудка.
Чтобы оценить собственный риск заболеваемости хроническим гастритом, потратьте несколько минут, чтобы ответить на приведенные ниже вопросы.
- Бывает ли у Вас дискомфорт в желудке (подложечной области)?
- Есть ли у Вас или у ваших родственников заболевания желудочно-кишечного тракта?
- Есть ли в Вашей семье кто-то у кого обнаружили Хеликобактер пилори?
- Часто ли Вы посещаете места общего питания?
- Вас беспокоит отрыжка воздухом, пищей или кислым?
- Вас беспокоит вздутие и/или урчание в животе?
- Вы отмечали снижение веса?
- Часто ли вы принимаете лекарственные препараты для уменьшения боли в голове, желудке, животе или в иных органах тела?
- У Вас часто встречаются стрессовые ситуации?
- Вы курите?
- Вы употребляете алкоголь?
- У вас есть профессиональные вредности?
Если Вы ответили «ДА» хотя бы на 3-4 вопроса, Вы подвержены риску заболеваемости по хроническому гастриту. В таком случае Вам и Вашей семье необходима консультация врача гастроэнтеролога.
Препараты для лечения синдрома РК с диареей
При диарее, сопровождающей синдром РК, врач может назначить антидиарейные препараты, например:
- Лоперамид (Имодиум) или диоктаэдрический смектит (Смекта).
- Элуксадолин Eluxadoline (торговое наименование Viberzi). Рецептурный препарат для терапии СРК с диареей. В России пока недоступен и не разрешен. Но за рубежом рекомендован во многих странах.
- Рифаксимин (Альфа нормикс). Антибиотик для лечения СРК с диареей и вздутием живота.
- Секвестранты желчных кислот, включая холестирамин (Prevalite – Превалит), Колестипол (Колестид) или Колесевелам (Велхол). Но они могут вызвать вздутие живота.
Обзор
Гастрит — это воспалительное заболевание слизистой оболочки (внутреннего слоя) желудка.
Гастрит — очень распространенное заболевание. Классификация гастрита и рекомендации по его лечению с каждым годом меняются и, порой, отличаются диаметрально в разных государствах. В этом материале мы постараемся обойти стороной спорные подходы к этому заболеванию и остановимся на наиболее важных и необходимых аспектах с точки зрения пациента.
Диспепсия или гастрит?
В некоторых странах мира вместо термина «Хронический гастрит» используют термин «Функциональная диспепсия». А гастрит диагностируют только после проведения специального исследования — биопсии желудка. На такую систему диагностики предлагают перейти и в России.
Однако, наши врачи традиционно придают большее значение жалобам пациента и внешним проявлениям болезни, чем данным инструментальных исследований. Поэтому, большая часть практикующих врачей пока придерживается прежних подходов к диагностике хронического гастрита.
В тоже время, не удивляйтесь, если увидите в своей карточке диагноз «Функциональная диспепсия» вместо привычного гастрита, так как некоторые российские специалисты уже начали использовать новую классификацию.
Среди всех гастритов можно выделить две основные формы:
- острый гастрит;
- хронический гастрит.
Острый гастрит — это воспалительное заболевание желудка, длительностью около 5–7 дней. Причиной острого гастрита является воздействие на слизистую оболочку (внутренних слой) желудка сильных раздражителей:
- едких химических веществ;
- токсинов (например, из недоброкачественной еды);
- инфекций (например, ротавирусной);
- механических факторов (например, укол рыбьей костью).
Острый гастрит нередко сопровождается воспалением в кишечнике и проявляется следующими симптомами:
- резкая интенсивная боль в верхней части живота;
- тошнота и рвота;
- общая слабость, потеря аппетита;
- нередко, повышение температуры тела;
- частый жидкий стул (диарея, понос).
Подробнее о сочетании острого гастрита с воспалением в кишечнике читайте в статье «Гастроэнтерит». Несмотря на плохое самочувствие и выраженность симптомов, острый гастрит имеет обычно доброкачественное течение, то есть за нескольких дней наступает полное выздоровление. В редких случаях, острый гастрит может переходить в хроническую форму.
Хронический гастрит — это заболевание, которое развивается на фоне длительного воспаления в желудке и проявляется истощением (дистрофией) его слизистой оболочки.
Хронический гастрит — самое распространенное заболевание органов желудочно-кишечного тракта у взрослых людей. По разным данным в нашей стране он встречается у 50–80% взрослого населения, заболеваемость увеличивается с возрастом.
Хронический гастрит, в отличие от острого, может вовсе не иметь симптомов или сопровождаться периодическими незначительными признаками, диспепсией:
- умеренные боли и в верхней части живота;
- тяжесть в животе после еды;
- снижение аппетита;
- непереносимость некоторых продуктов;
- отрыжка, изжога;
- ранее насыщение (чувство переполнения желудка после употребления небольшого объема пищи);
- нарушение стула (чередование запоров и поносов).
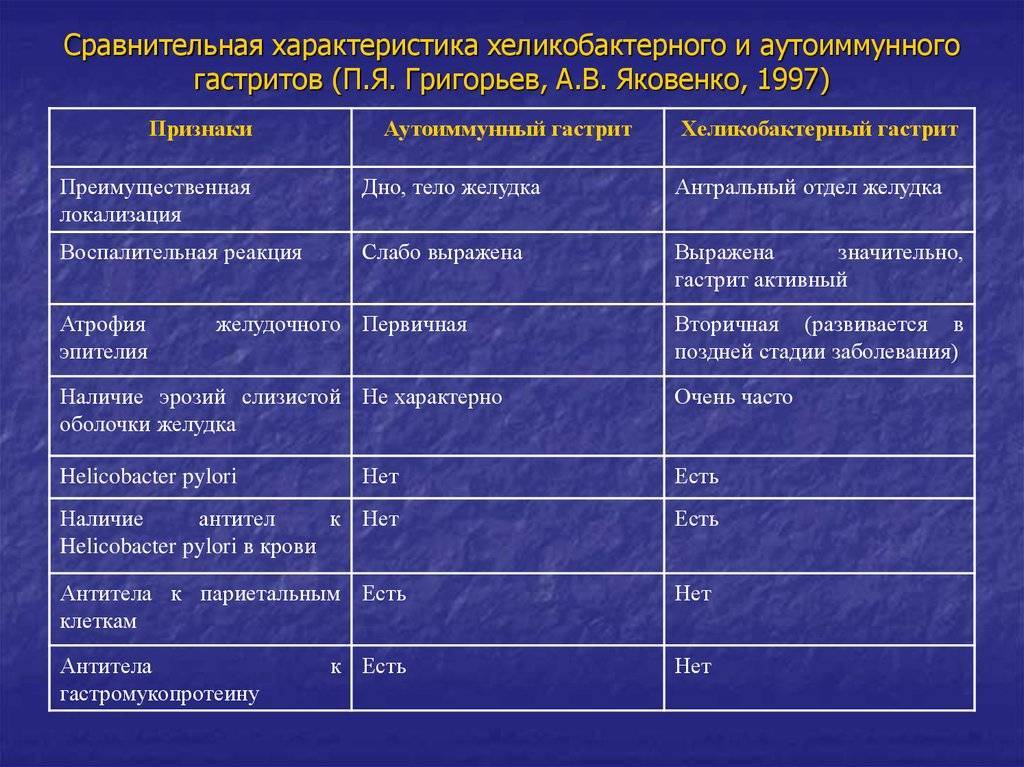
Причины и виды хронического гастрита:
- Хеликобактерный гастрит — самый распространенный вид хронического гастрита, причиной которого является бактерия — Хеликобактер пилори (H. Pylori).
- Аутоиммунный гастрит — значительно более редкое заболевание. Причиной является выработка антител (защитных белков) против клеток желудка, что вызывает постоянное повреждение, воспаление и разрушение (атрофию) слизистой оболочки.
- Реактивный или химический гастрит — еще одна форма гастрита, причиной которой является заброс желчи и содержимого кишки в желудок при нарушении сократительной способности желудочно-кишечного тракта — дискинезии. Желчь раздражает слизистую желудка, приводя к развитию воспаления.
Признаки повышенной кислотности желудка
Для повышенной секреции соляной кислоты характерны следующие признаки:
- Отрыжка с кисловатым или горьким привкусом – результат непроизвольного выхода газов из желудочно-кишечного тракта.
- Чувство переполненности в животе – может возникать даже после небольшого количества еды.
- Изжога – чувство жжения в загрудинной области, возникающее при попадании желудочного сока в пищевод.
- Ноющие боли в верхней части живота.
- Изменение стула – может проявляться как запором, так и диареей.
- Скопление газов в животе – метеоризм.
Симптомы повышенной кислотности желудка у взрослых пациентов требуют внимания со стороны врачей. Игнорирование признаков желудочно-кишечных заболеваний может привести к осложнениям – кровотечениям в брюшной полости, прободению язвы, пилоростенозу, возникновению злокачественных опухолей в ЖКТ. Большая часть патологий пищеварительного тракта поддается эффективной терапии на ранних стадиях. Переход болезней в хроническую форму требует более длительного лечения и постоянных ограничений в питании.
Как определить уровень кислотности ?
Пациент, страдающий от патологий пищеварительного тракта не в состоянии самостоятельно определить тип кислотности. Ее показатель измеряется в единицах pН. Обследования, которые помогают установить уровень рН, назначает врач. Для определения повышенной кислотности желудка сока используют следующие методы:
- Фиброгастродуоденоскопия – помогает детально оценить состояние поверхности пищеварительных органов.
- Внутрижелудочная pН-метрия – с помощью специального зонда позволяет измерить показатели pН желудочного содержимого.
- Анализ крови на гастропанель – кровь, забранная из вены, исследуется на показатели, которые свидетельствуют о нарушениях в работе желудочно-кишечного тракта.
- Ацидотест – анализ мочи с использованием пигмента. Пациент накануне принимает внутрь специальный реактив, который проходя через ЖКТ и почки, окрашивается и выводится с мочой. По степени окрашивания мочи лаборант делает вывод об уровне pН. Этот способ менее информативен, чем предыдущие. Его используют в случаях, когда пациенту противопоказаны ФГДС и внутрижелудочный зонд.
Если по результатам обследований кислотность желудка повышена, лечение следует начинать как можно быстрее. Большая часть перечисленных методов помогают не только определить уровень соляной кислоты, но и выявить такие заболевания, как гастрит, язвенную болезнь, синдром Баррета, Золлингера-Эллисона. Обследования проводятся натощак. Результаты исследований позволяют врачу выработать эффективную лечебную тактику.

Диета при синдроме раздраженного кишечника
Специальной диеты для СРК не существует, так как пациенты реагируют на разные продукты индивидуально. На симптомы этого состояния очень влияет частота и качество питания. В целом считается полезным увеличить количество клетчатки, пить много воды, избегать газировки и есть меньше пищи. Диету должен подбирать врач.
Для профилактики обострений полезны:
- клетчатка и содержащие ее добавки к пище;
- чистая питьевая вода;
- нежирная пища;
- продукты питания с высоким содержанием углеводов – макароны из цельной пшеницы, коричневый рис и цельнозерновой хлеб;
- пробиотики, содержащие Lactobacillus acidophilus и Bifidobacterium, и пребиотики.
Пробиотики и пребиотики
Диета с повышенным содержанием клетчатки помогает снять запор при СРК, но также может ухудшить некоторые симптомы, например, усилить вздутие и газообразование. Рекомендуемое ежедневное потребление клетчатки составляет 20-35 г в день. Норму можно превышать, но постепенно увеличивая количество в рационе.
Продукты, которых следует избегать или ограничивать при СРК:
- Молочные продукты, включая молоко и сыр. Симптомы непереносимости лактозы могут быть аналогичны симптомам СРК;
- Некоторые овощи, которые усиливают газообразование, например, цветная капуста, брокколи, белокочанная капуста, брюссельская капуста и бобовые, например, бобы, фасоль;
- Жирная или жареная пища;
- Алкоголь, кофеин и сода;
- Продукты с высоким содержанием сахаров, подсластители, жевательная резинка;
- Орехи.
У многих пациентов позволяет уменьшить проявления синдрома РК режим питания с низким уровнем вызывающих брожение веществ (FODMAP). FODMAP относится к группе углеводов с короткой цепью (сбраживаемых олиго-, ди-, моносахаридов и полиолов), трудно всасывающихся в тонком кишечнике и быстро ферментирующихся бактериями. Эти бактерии производят газ, способствующий развитию симптомов при СРК.
Если диетические изменения и изменения образа жизни не позволяют устранить или уменьшить симптомы и признаки, врач подберет медикаментозную терапию.