Послеродовой тромбофлебит
К послеродовым инфекционным заболеваниям относят патологии, непосредственно связанные с беременностью и родами и возникающие в результате заражения бактериальной инфекцией. Температура у кормящей мамы – один из основных симптомов, упоминающихся доктором Комаровским при описании осложнённого течения послеродового периода. Послеродовой тромбофлебит представляет собой воспаление венозной стенки, при котором в просвете сосуда образуются тромбы. Предрасполагающими факторами развития становятся:
- Массивная кровопотеря.
- Затяжные роды.
- Образование гематом в результате травмы тканей.
- Потребность в ручном отделении плаценты.
- Продолжительный безводный период.
- Выполнение оперативных вмешательств.
Тромбофлебит поверхностных вен нижних конечностей проявляется слабостью, болью тянущего характера, незначительным отёком и покраснением в области поражённого сосуда, а также субфебрильной лихорадкой – температура у кормящей матери повышается до 37–37,9 °C. Увеличиваются регионарные лимфатические узлы. Общее состояние почти не ухудшается. При осмотре можно выявить болезненный шнуровидный инфильтрат, располагающийся по ходу венозного ствола.
Тромбофлебит глубоких вен нижних конечностей обычно развивается на 2–3 неделе после родов. Пациентку беспокоит слабость, лихорадка, интенсивная боль в ноге, выраженный отёк и увеличение бедра в объёме, а также увеличение и болезненность паховых лимфатических узлов. При осмотре кожа конечности бледная, с участками цианоза, можно видеть расширение поверхностных вен.
Температура у кормящей мамы поднимается до 38–39 °C. Можно ли кормить грудью в это время? Многое зависит от состояния женщины; прекращение грудного вскармливания – крайняя мера, которая может быть рекомендована при развитии осложнений, приёме антибактериальных средств и других лекарств, проникающих в молоко и представляющих опасность для здоровья ребёнка.
Что делать при тромбофлебите поверхностных вен и температуре у кормящей матери? Пациентке необходим постельный режим, поражённой конечности придают возвышенное положение. Также рекомендуют:
- гелевые повязки с гепаринсодержащими препаратами;
- венопротекторы, венотоники (троксевазин, детралекс);
- нестероидные противовоспалительные препараты в виде мазей, гелей (кетопрофен, диклофенак);
- физиотерапию.
При быстром распространении процесса может потребоваться хирургическое лечение, антибактериальная терапия.
Что делать, если температура при кормлении спровоцирована тромбофлебитом глубоких вен? Показан строгий постельный режим, возвышенное положение поражённой конечности, назначение антикоагулянтов (гепарин, варфарин), антиагрегантов (ацетилсалициловая кислота), венопротекторов, нестероидных противовоспалительных препаратов. В острой стадии заболевания при наличии флотирующего тромба, риске осложнений проводится тромболизис (урокиназа, стрептокиназа). Также могут быть применены хирургические методы лечения.
Температура у кормящей мамы – симптом, который требует уточнения для определения наличия и вида патологического процесса. При лихорадке во время грудного вскармливания следует как можно скорее обратиться к врачу, не полагаясь на методы самолечения, способные навредить здоровью матери и ребёнка.
Народные рецепты устранения заболевания
Если победить недуг не удалось сцеживанием или массажем, то после обследования и консультации у врача можно в комплексе с назначенным доктором лечением применить народные рецепты.
Часто используют для лечения капустные листья. Их хорошо промывают и в мякоти делают надрезы для выхода сока. Капустный лист закрепляется любым способом на груди больной. Он должен быть там 3 часа. Это уменьшает болезненность, сбивает температуру. Такие компрессы надо прикладывать через каждые 120 минут.
Хорошо устраняет недуг отвар ромашки. Берут 2 ст. л. сбора и заливают кипятком. Настаивают 60 минут, а затем делают этим раствором примочки 3 раза в сутки. Для этого надо использовать лекарство, пока оно теплое. В горячем виде применять отвар запрещено, так как это может спровоцировать развитие мастита.
Часто применяется медовая лепешка. Для ее изготовления понадобится нашинковать лук (должна получиться 1 ст. л.), который затем смешивают с медом, взятым в том же объеме. Формируют лепешку вручную, а затем прикладывают к груди пациентки. Это надо делать 3 раза в день.
Применяется и отвар эвкалипта. Для этого лист дерева заливают прохладной водой, а затем кипятят раствор ¼ часа на маленьком огне. Делают примочку перед кормлением ребенка.
Способы устранения неприятных симптомов
Когда без лечения не обойтись, важно учитывать, возможность кормить ребенка грудью в случае приема медикаментов от температуры. Самыми безопасными таблетками и сиропами для мамы и малыша являются парацетамол и ибупрофен
Даже попадание отдельных компонентов лекарств не несет никаких рисков и опасностей организму ребенка.
Необходимо тщательно следить за дозировкой препаратов – передозировка негативно сказывается на печени. Не употребляйте суточную дозу лекарств без особой необходимости, чтобы избежать негативных последствий. Остальные медикаменты употреблять кормящей матери категорически запрещено.
Отдельные компоненты аспирина и прочих лекарств способны вызвать сильнейшее отравление малыша, дисбактериоз, серьезные расстройства в неокрепшем желудке, приводя к необратимым последствиям.
Повышенная температура при гв у мамы: нужно ли сбивать и можно ли кормить?
Пониженная температура при грудном вскармливании, причины
Температуру необходимо сбивать, если она выше 38,4. Делать это можно медикаментозными препаратами не противопоказанными при ГВ:
- парацетамол;
- Нурофен;
- Ибупром.
Перед применением медицинских препаратов обязательно следует проконсультироваться у врача. Только специалист назначит лечение и укажет необходимую дозировку препаратов.
При естественном вскармливании, женщине рекомендуется сбивать температуру с помощью народных средств, и только в том случае если они не помогают использовать медицинские препараты.
Одним из самых эффективных способов сбить температуру – холодный компресс. На лоб можно приложить специальную резиновую грелку, наполненную водой со льдом. Или намочить свернутое в несколько раз полотенце специальным раствором (вода и 9% уксус в соотношении 1:1).
Помогут справиться с жаром и различные отвары, настои:
- клюквенный морс;
- отвар шиповника;
- сок красной смородины.
При высокой температуре прекращать кормление не следует. У малышей свой собственный иммунитет не развит, поэтому не заболеть или быстрее выздороветь им помогает материнское молоко, содержащее антитела. И только при некоторых заболеваниях ГВ категорически противопоказано.
Температура тела измеряется в подмышечной впадине. Наиболее безопасно делать это с помощью современного электронного термометра, который для надёжности следует подержать ещё какое-то время после звукового сигнала. Лучше наблюдать за экраном и достать только тогда, когда отметка перестанет меняться. Такой показатель будет более достоверным.
Именно такой способ использовали в отделении послеродовых осложнений, в котором мне довелось побывать после первых родов. Если температура не из-за груди, то она «набегает» и в локтевом сгибе.
Если кормящая мама сразу после кормления или сцеживания измерит температуру подмышкой, то обнаружит, что она выше нормы. Обычно на термометре можно увидеть значения в пределах 37,0-37,4 °С. Это абсолютно нормально, так как после кормления, мышцы выделяют тепло, кроме того, температура молока в протоках выше 37 °С. Соответственно для получения достоверных результатов врачи не рекомендуют измерять температуру подмышкой.
Температура и лактация
Если вы измеряете температуру подмышкой, то получите недостоверный результат. При кормлении грудью на градуснике всегда больше чем 37 °С. Это нормально, поэтому для получения адекватных и истинных значений положите градусник в локтевой сгиб. Просто зажмите термометр, согнув руку. В роддоме меряют в паховой складке или даже во рту. Правда, температура во рту тоже в норме выше, чем 37 °С.
Если вы подозреваете, что у вас проблемы с грудью, измерьте температуру под обеими подмышками. Она может отличаться, но если выше чем 37,6 °С, можно говорить о какой-то болезни.
Температура при ГВ
Если температура появилась резко, можете выпить Ибуфен или Парацетамол. Эти лекарства разрешены даже детям, поэтому прекращать кормить ребенка нет необходимости. Многие мамы отказываются от приема любых лекарств на ГВ, это неправильно, так как вы сделаете хуже себе и ребенку.
Средства для снижения температуры
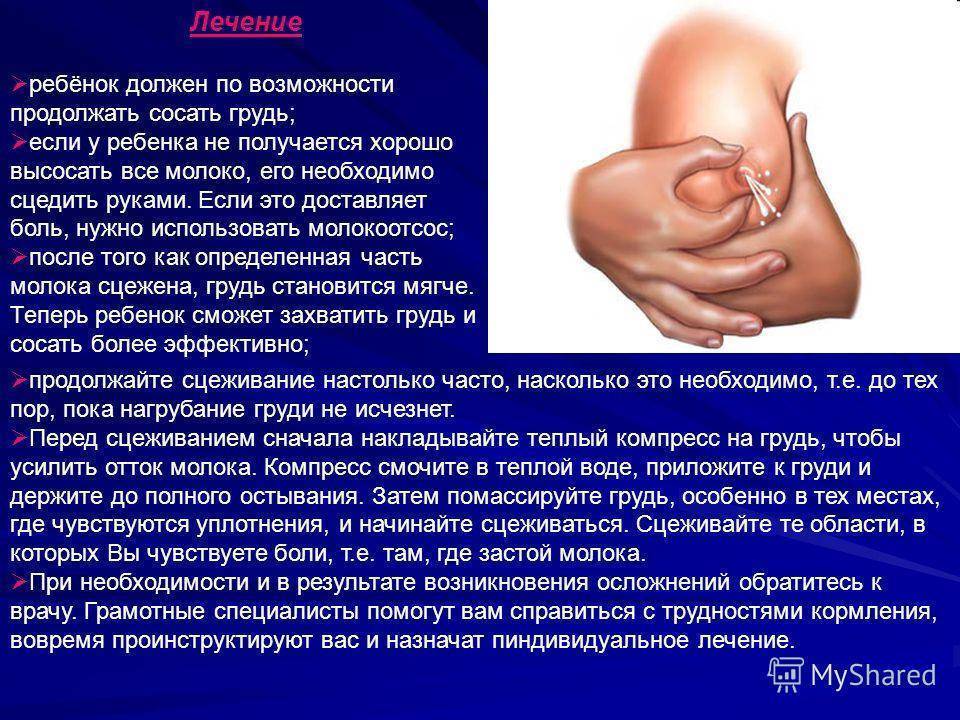
Для снижения температуры достаточно принять теплый душ и массажировать грудь, это может быть очень больно, но терпите, иначе вы рискуете пропустить уплотнение. После этого надавливайте на молочную железу по направлению от подмышки к соску
Надавливать на ареолу не нужно. Вы должны освободить дальние дольки, которые хуже всего опустошаются
После этого капустный лист отбивается тяпкой и охлаждается в холодильнике. Такой компресс укладываем на грудь
Постоянно прикладываем ребенка к больной груди. Если очень плохо, можно принять Ибуфен или Парацетамол
Если вы не чувствуете боль в груди, железы не горячие и некаменные, то скорее всего, причина не в лактации
Обратите внимание на общее самочувствие. Если у вас болит голова, ломит спину и мышечная слабость, то скорее всего, вы простудились
Это банальное ОРВИ
Если у вас болит живот, выделения после родов усилились, срочно вызывайте скорую помощь
Озноб при ГВ Очень высокая температура при грудном вскармливании может быть спровоцирована гнойным маститом. Этот недуг сопровождается болью в груди. При надавливании на железу вы чувствуете боль. Покраснение и вмятина после надавливания долго не рассасываются.
- Обязательно пробуйте молоко и оценивайте его цвет. Если оно стало зеленоватым и с неприятным гнойным вкусом, сцеживайте его и выливайте. Ребенка ним кормить нельзя
- При мастите назначают антибиотики, в запущенных случаях может понадобиться хирургическое вмешательство
Озноб при ГВ
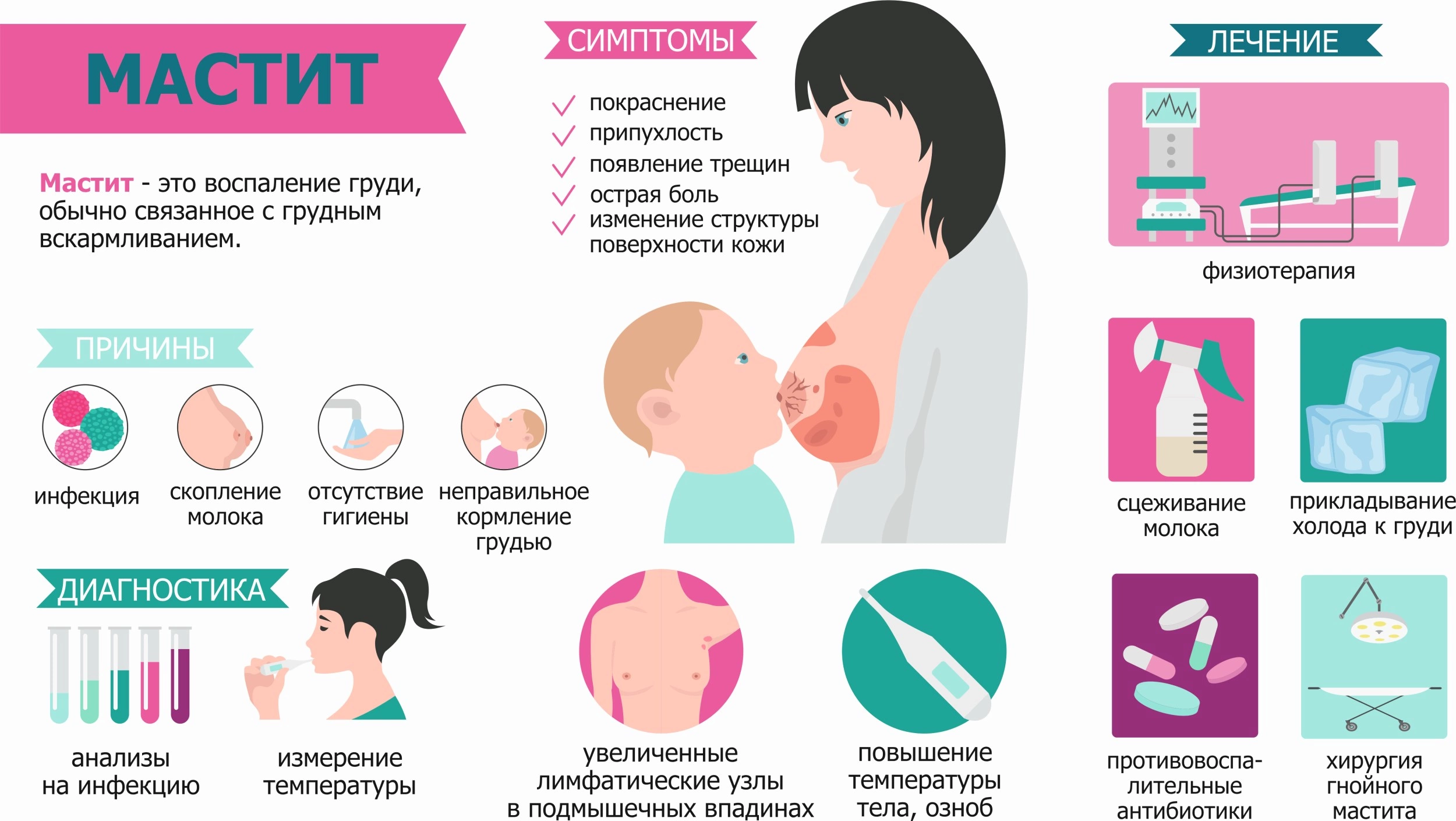
Диагностика мастита
В типичном случае диагностика мастита затруднений не вызывает. При осмотре врач-маммолог обнаруживает очаг уплотнения, горячий на ощупь, изменения цвета кожи над ним, а также возможно увеличенные подмышечных лимфатических узлов на стороне поражения. Если уже образовался гнойник, то в месте его расположения может ощущаться флуктуация (колебательное движения жидкого гноя).
Для подтверждения диагноза врач может назначить УЗИ молочных желез, которое обнаружит типичную картину: сглаживание эхо-ответа, расширение протоков, утолщение клетчатки и кожи. При УЗИ хорошо видны воспалительные инфильтраты, абсцессы, некрозы. Это наиболее информативная методика, которая позволяет установить точную картину болезни.
При хроническом процессе может потребоваться тонкоигольная аспирационная биопсия (ТАБ) или core-биопсия, которая выполняется тонкими иглами разного диаметра под контролем ультразвука. После местного обезболивания игла вводится в центр очага, откуда забирается биоматериал для цитологического или гистологического исследования. Изучение клеточного состава подозрительного очага дает ответы на все вопросы.
Для уточнения спектра бактериальной флоры и назначения эффективного лечения возможен посев гнойного отделяемого из очага поражения с дальнейшим определением чувствительности к антибактериальным средствам.
Кормящая мать попала в больницу
Это очень волнительно и сложно! Но, даже попав в такую ситуацию, при наличии нужной информации грудное вскармливание можно сохранить.
Мама, находясь в больнице, может поддерживать лактацию путем сцеживания молока. В первые месяцы желательно это делать каждые 3 часа или хотя бы 7-8 раз в сутки.
Также важно посоветоваться со своим лечащим врачом, сообщить, что вы кормящая мать и хотите сохранить ГВ. Попросите его подобрать совместимую терапию и предоставить подходящие условия для сцеживания
Возможно, вы сможете даже передавать малышу свое молоко.
В отсутствие мамы ребенка лучше кормить без использования бутылок. Это снизит риск того, что он откажется брать грудь после возвращения мамы.
Для докорма можно применять альтернативные способы: ложку, стаканчик, палец и шприц (вместо шприца это может быть питательный зонд или катетер-бабочка). Способы кормления без бутылки подробно описаны в статье «Смешанное вскармливание новорожденного».
Если госпитализация плановая, тому, кто остается с ребенком, желательно потренироваться заранее.
Если малыш все же не захочет брать грудь после выписки, есть метод вернуть грудное вскармливание, основанный на знании его базовых потребностей. Подробно он описан в статье «Ребенок отказывается от груди».
В заключение хочу сказать, что кормящей маме требуется особый уход и помощь, ведь на ее плечах лежит не только собственное здоровье, но и здоровье ее малыша.
Будьте внимательны к себе, не стесняйтесь просить помощи у близких, старайтесь больше отдыхать и заботиться о своем выздоровлении. В это время не стоит пытаться поддерживать идеальный порядок в доме и готовить сложные блюда, намного важнее восстановить свои силы. Малышу нужна здоровая мама, а вам – отдых и возможность быстрее поправиться!
Автор статьиКонсультант по грудному вскармливанию Ксения Мовшина
Автор роликаКонсультант по грудному вскармливанию Евгения Евстигнеева
Способы справиться с ознобом
Озноб после родов может быть неприятным симптомом, но существуют различные способы, которые помогут вам справиться с ним:
- Одевайтесь тепло. Носите теплую одежду, включая носки, чтобы сохранить тепло тела. Используйте теплые пледы или одеяла для создания уютной атмосферы.
- Пейте горячие напитки. Горячий чай, кофе или суп могут помочь согреть организм изнутри. Избегайте алкоголя, так как он может усилить ощущение холода.
- Принимайте теплые ванны или души. Теплая вода поможет расслабиться и согреть тело. Добавьте в ванну ароматические масла или соль для усиления эффекта.
- Используйте теплые компрессы. Наложение теплых компрессов на область шеи, спины или живота может помочь согреть тело и снять озноб.
- Увлажняйте воздух. Используйте увлажнитель воздуха, особенно в зимний период, чтобы предотвратить пересушивание кожи и слизистых оболочек.
- Увеличьте физическую активность. Легкие физические упражнения, такие как прогулки или йога, могут помочь улучшить кровообращение и согреть организм.
Если озноб не проходит или сопровождается другими неприятными симптомами, обратитесь к врачу для диагностики и лечения.
Вопрос-ответ:
Почему после родов у женщины может возникать озноб?
Озноб после родов может возникать по нескольким причинам. Во-первых, это может быть связано с изменениями гормонального фона у женщины. После родов уровень эстрогена и прогестерона резко снижается, что может вызывать ощущение холода. Во-вторых, озноб может быть результатом физиологической реакции организма на стресс и переживания, связанные с родами. Наконец, озноб может быть признаком инфекционного процесса или других осложнений после родов.
Какие способы помогают справиться с ознобом после родов?
Существует несколько способов справиться с ознобом после родов. Во-первых, рекомендуется надеть теплую одежду и обернуться теплым пледом. Также полезно пить горячие напитки, например, чай с имбирем или горячий шоколад
Важно помнить о регулярном питании, так как озноб может быть связан с недостатком энергии. Если озноб не проходит или сопровождается другими симптомами, следует обратиться к врачу для консультации и диагностики возможных осложнений
Я родила несколько дней назад, и у меня постоянно озноб. Что это может значить?
Если у вас постоянно ощущение озноба после родов, это может быть признаком инфекционного процесса или других осложнений. Возможно, у вас развилась послеродовая инфекция, которая требует медицинского вмешательства. Рекомендуется обратиться к врачу для проведения диагностики и назначения соответствующего лечения.
Какие другие симптомы могут сопровождать озноб после родов?
Озноб после родов может сопровождаться различными симптомами, в зависимости от причины. К ним могут относиться повышение температуры тела, слабость, головная боль, боль внизу живота и другие. Если у вас есть подобные симптомы, рекомендуется обратиться к врачу для выяснения причины и назначения соответствующего лечения.
Когда обратиться к врачу
После родов озноб может быть обычной реакцией организма на изменения, происходящие после беременности и родов. Однако, есть случаи, когда озноб может указывать на наличие проблемы или осложнения, требующие медицинского вмешательства.
Если озноб после родов сопровождается следующими симптомами, необходимо обратиться к врачу:
- Высокая температура: если озноб сопровождается повышением температуры выше 38 градусов Цельсия, это может быть признаком инфекции или воспаления;
- Сильная боль: если озноб сопровождается сильной болью в животе, спине или других частях тела, это может указывать на проблемы с маткой, почками или другими органами;
- Кровотечение: если озноб сопровождается кровотечением, особенно если кровь имеет ярко-красный цвет и сопровождается сильной болью, это может быть признаком кровотечения после родов;
- Сильное слабость и головокружение: если озноб сопровождается сильной слабостью, головокружением или потерей сознания, это может быть признаком серьезных проблем со здоровьем;
- Ухудшение общего состояния: если озноб после родов продолжается в течение нескольких дней и сопровождается ухудшением общего состояния, таким как сильная усталость, потеря аппетита или нарушение сна, необходимо обратиться к врачу.
В случае появления указанных симптомов, необходимо обратиться к врачу для проведения диагностики и назначения соответствующего лечения. Врач сможет определить причину озноба и принять необходимые меры для восстановления здоровья.
Почему вы испытываете Тошнота во время грудного вскармливания?
Для большинства мам, которые испытывают тошноту во время кормления грудью, состояние исчезнет автоматически к тому времени, новорожденные от шести до восьми недель. В случае, если тошнота не утихает, и вы по-прежнему тошнит, даже когда ваш ребенок старше, вы можете рассмотреть возможность получения теста на беременность.
Вот некоторые общие причины, которые могут возникнуть тошнота во время грудного вскармливания:
Гормон окситоцин обрабатывает поток молока из груди к ребенку. Тот же самый гормон помогает пищеварению и вызывает некоторые гормоны в вашем кишечнике, что может привести к ощущению тошноты.
Тошнота вы испытываете во время кормления грудью будет таким же, как вы испытываете, когда вы были беременны.
Иногда тошнота может также быть результатом обезвоживания. В то время как вы кормите грудью, ваш организм постоянно теряет жидкость
Важно, чтобы увлажнять ваше тело правильно.
Важно также, чтобы иметь пищу на время, как тошнота, что вы опыт также может быть результатом падения в ваш уровень сахара в крови.
Усталость или бессонница может также вызвать тошноту, когда вы кормящая мама.
Вам нужно еще 250 калорий, в то время как вы кормите грудью. Первая работа, что ваше тело будет делать во время грудного вскармливания месяцев, чтобы сделать хорошее качество молока для вашего ребенка
Это означает, что, даже если вы с дефицитом калорий, что вам нужно на ежедневной основе, ваше тело будет тянуть из своих резервов. Ваше грудное молоко не может быть затронуто, но последствия плохого питания будут показывать в вашем здоровье, и вызвать тошноту и другие проблемы.
После того, как ваш ребенок пересекает начальные месяцы и растет, ему нужно будет больше лактации, чтобы заполнить его. Это означает, что ваши гормоны будут идти в овердрайв, чтобы произвести необходимое количество грудного молока. Постоянное повышение в ваших гормонах и постоянных изменениях может также произвести тошнотворное ощущение.
Если вы страдаете от послеродовой депрессии, врач может порекомендовать вам безопасные антидепрессанты. Даже если они могут быть безопасно принимать во время кормления грудью, они часто могут вызвать тошноту.
Она является общей для женщин сжиматься инфекциями мочевыводящих путей (ИМП). В то время как большинство распространенных симптомов вызывают жжение или боль, когда вы мочиться, это также может привести к тошноте.
Дефицит железа является еще одной важной причиной того, что может вызвать тошноту во время грудного вскармливания. Если вы потеряли много крови во время родов, у вас может быть дефицит железа в организме. Поговорите со своим врачом о каких-либо добавок, которые вам нужно принять и не забудьте добавить много зеленых листовых овощей в вашем рационе.
Определяем причину
Что делать, если поднялась температура у мамы при грудном вскармливании?

Доброе время суток, дорогие читательницы, с вами Лена Жабинская. Современные мамочки весьма ответственно и требовательно подходят к своему образу жизни, рациону питания и здоровью, ведь давно известно, что всё это влияет на качество молока.
Что уж тут говорить, когда со здоровьем начинаются проблемы? В этом случае возникает множество вопросов. Один из них касается тех ситуаций, когда требуется ответить, что делать, если поднялась температура у мамы при грудном вскармливании? Можно ли продолжать кормить ребенка, как помочь себе в этой ситуации и возможно ли какое-то лечение? Обо всём этом и многом другом узнаем сегодня.
Если кормящей маме нужна операция?
Проведение операции под анестезией или наркозом при правильной организации сцеживания и докорма ничем не угрожает лактации.
Большинство препаратов, используемых для регионарной анестезии, не имеют негативного влияния на кормление грудью и выводятся в скором времени после операции почками, печенью и легкими пациента.
Только малая доля анестетиков имеет способность проникать в заметных количествах в грудное молоко. И ещё меньшая может всасываться в кишечнике ребенка.
Кормящей маме требуется лечение: ментальная схема для принятия решения о продолжении гв
Если в вашем случае будут применяться тяжёлые препараты, то нужно создать запасы молока на первые несколько часов (иногда суток) после операции. Срок, на который нужно будет прервать грудное вскармливание, зависит от периода полувыведения конкретного препарата, его нужно смотреть в инструкции, в электронном справочнике госпиталя Марина Альта или на сайте Реестр лекарственных средств России. До полного выведения препарата нужно умножить период полувыведения на 5. По истечении этого времени можно кормить малыша!
В чём причина?
Внезапный скачок температуры и болевые ощущения в груди могут быть спровоцированы такими факторами как:
- переохлаждение, застужены железы;
- переутомление;
- недосыпание;
- излишняя густота молока (жирность);
- принятие неправильной позы во время прикладывания или неудобного положения тела во сне (на животе или одном боку);
- неправильное применение техники сосания малышом, если он изначально приучен к соске;
- аномальные особенности анатомии груди;
- застаивание молока по причине несоблюдения гигиены по уходу за сосками и грудью;
- развитие в организме вирусной инфекции;
- наличие трещин на сосках;
- анемия, дефицит гемоглобина в крови;
- сниженный иммунитет.

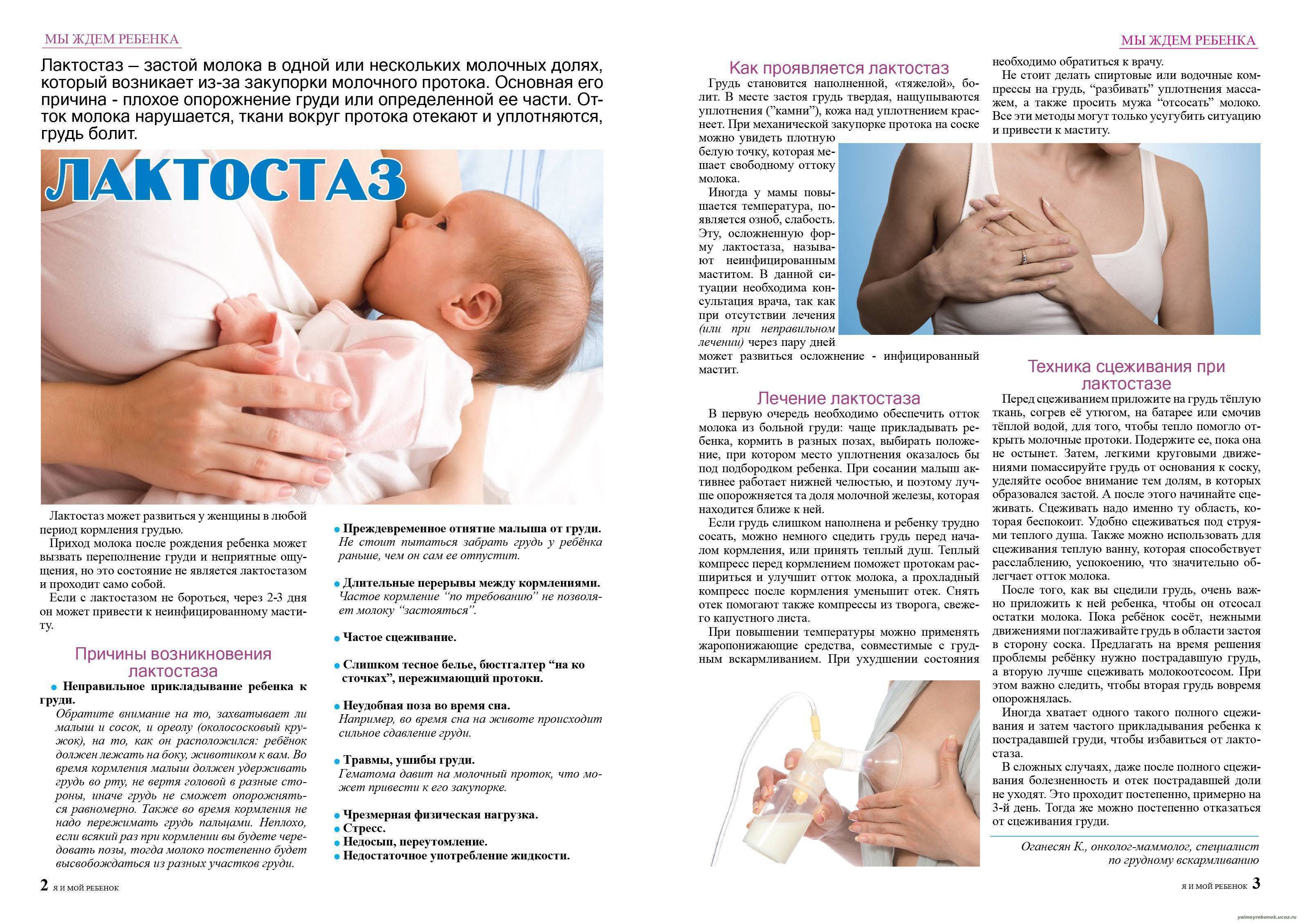
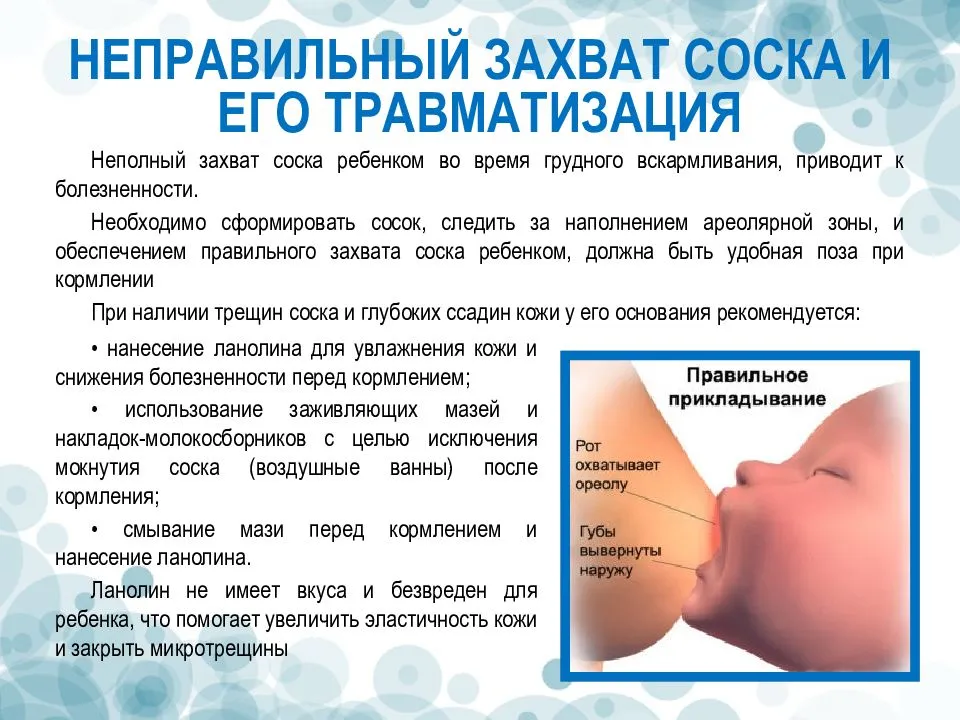
Важно отрегулировать процесс кормлений и придерживаться равных временных промежутков. Правильной позой считается та, когда малыш захватывает ареолу вместе с соском целиком, при этом широко открывает ротик, вывернув вниз нижнюю губу
Некоторые причины проявления лактостаза и как можно их устранить, не запуская процесс:
- Физиологические особенности строения грудных желез. Выработку молока стимулирует окситоцин и может привести к покалыванию, дискомфорту при наполнении груди молоком. Через 2-3 недели признаки пройдут, процесс кормления войдет в привычку.
- Неразработанные соски. Стоит определиться с удобным положением ребенка при вскармливании, чтобы на грудь не оказывалось излишнее давление.
- Чрезмерное пребывание молока. Начинать сцеживание нужно с первых недель вскармливания, постепенно процесс должен прийти в норму.
- Застой в молочных железах. Клетки желез начинают продуцировать выработку молока. Допускать переполнения нельзя, можно отсасывать молокоотсосом по мере необходимости.
- Держится высокая температура и болит грудь. Высока вероятность развития мастита, при гнойном течении уже не обойтись без прохождения лечебного курса антибиотиками.
- Болит грудь независимо от прибывающего молока. Причина может быть в заболевании грудных желез и млечных канальцев, нужно обратиться в маммологу.
Стоит понимать, что никакой боли при кормлении мама испытывать не должна. В частности, не нужно лишний раз проводить манипуляции по усиленному массированию млечных желез для усиления отхождения молока. Это как раз и может спровоцировать неприятные признаки, вплоть до развития воспаления. Молоко должно пребывать постепенно, и усиленные выжимания из груди должны насторожить. Может быть, причина в излишней густоте молока, а значит, женщине нужно пересмотреть свой рацион питания.