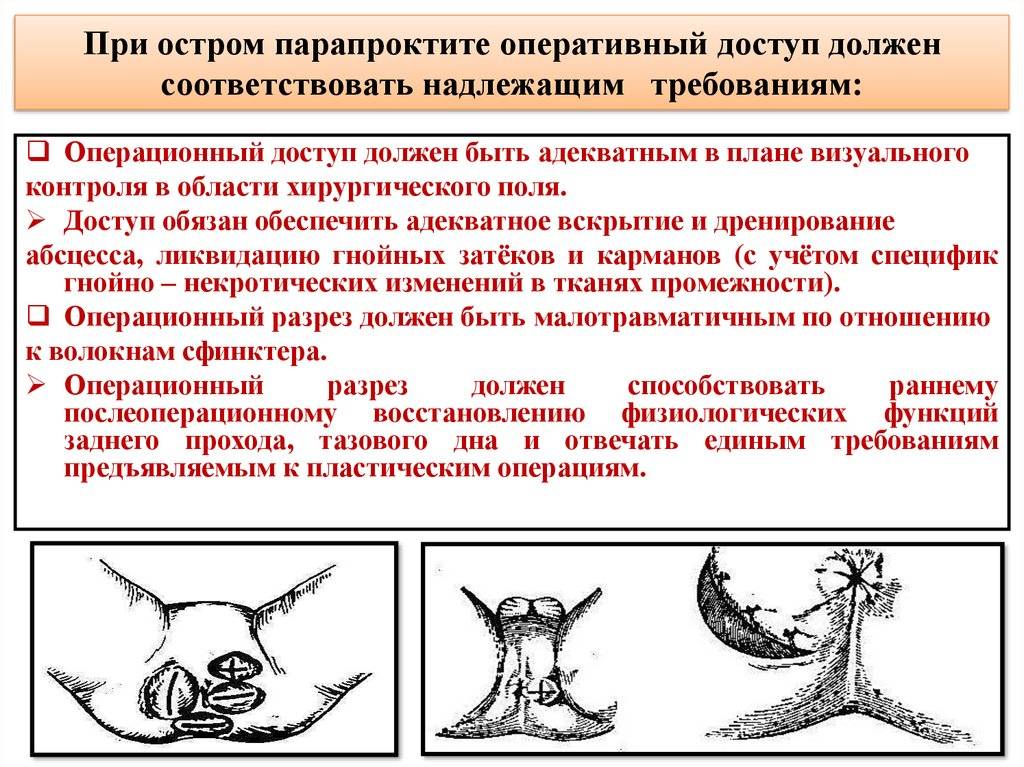
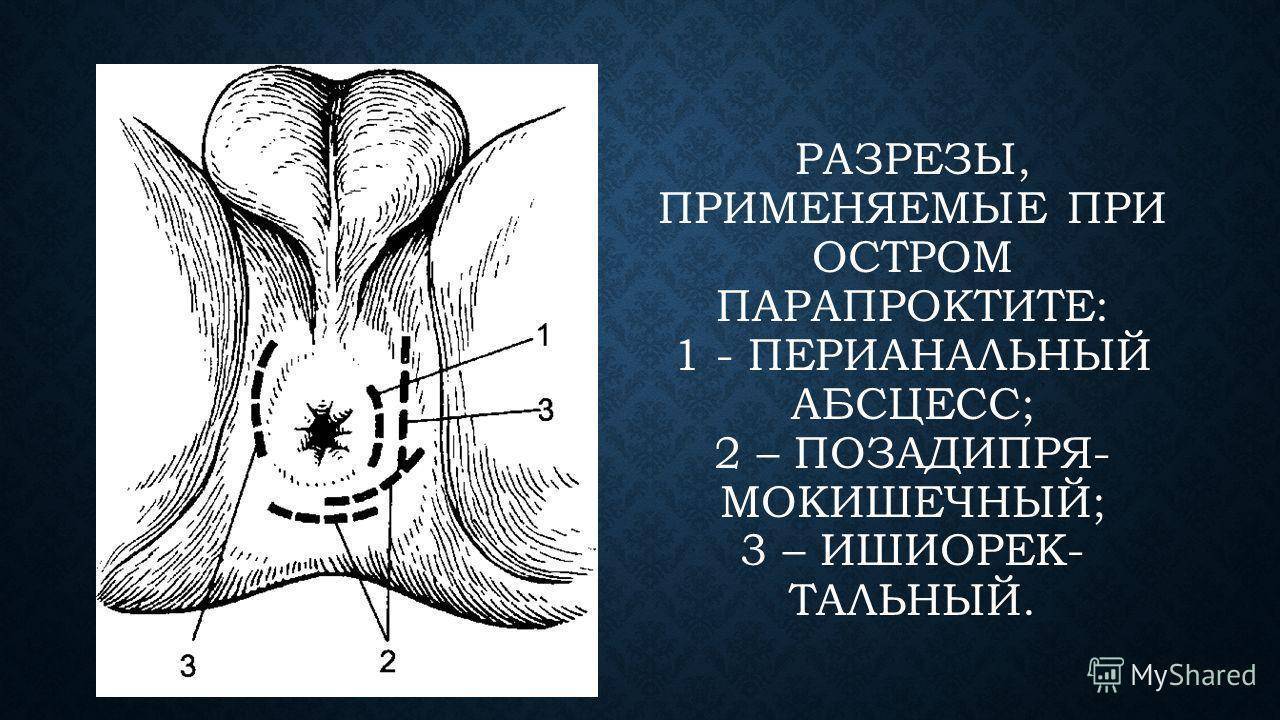
Первые признаки болезни
 Наиболее характерными являются признаки заболевания на остром этапе развития. В таком случае родители отмечают у грудничка:
Наиболее характерными являются признаки заболевания на остром этапе развития. В таком случае родители отмечают у грудничка:
- увеличение температурных показателей до 39 градусов,
- появление нетипичной постоянной капризности,
- усугубление аппетита и отказ от употребления пищи,
- развитие апатичности и усугубление реакции,
- опорожнение кишечника и выведение газов происходит при сильном плаче.
Боли у грудничка отмечаются даже в сидячем положении, что постепенно приводит к задержке стула, метеоризму и ухудшению состояния в целом. При визуальном изучении анального отверстия можно обнаружить покраснение, узелковые новообразования (они легко прощупываются). Реакция малыша становится гораздо более выраженной в процессе надавливания по причине болезненных ощущений. На начальной стадии парапроктита чувствуется, что анальное отверстие является горячим даже без увеличения температуры тела.
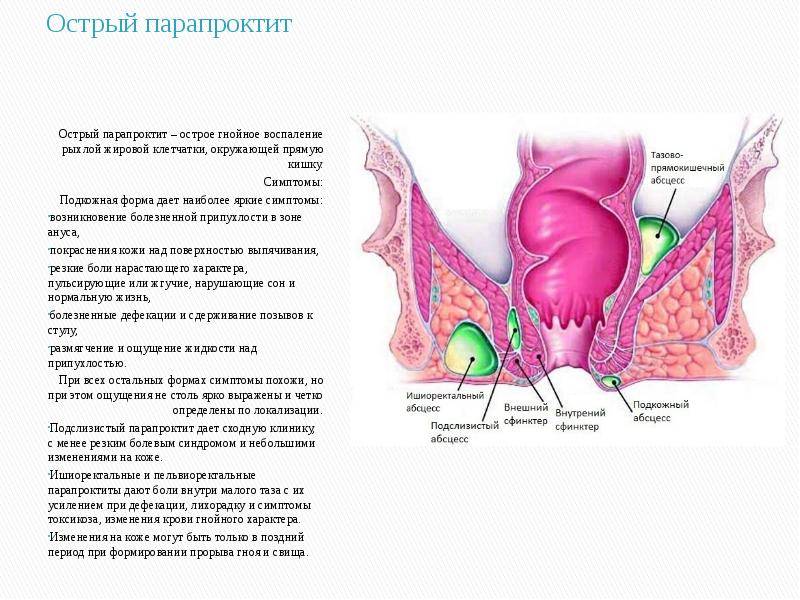
Симптомы острого парапроктита
Заболевание начинается остро. Клиническая картина ярко выражена и имеет тенденцию к быстрому нарастанию. Пациенты нередко принимают симптомы парапроктита за ОРВИ, цистит и даже радикулит, и могут проходить лечение у разных врачей. Распознать наличие патологии можно по следующим признакам:
- боль в аноректальной области;
- задержка стула, затруднения мочеиспускания;
- при натуживании из ануса выделяется гнойное содержимое;
- выходное отверстие прямой кишки деформируется, отекает и приобретает красно-синий оттенок;
- жжение кожи;
- инфильтрация (уплотнение) окружающих тканей;
- появление крови в стуле.
Боли в области промежности и прямой кишки настолько сильные, что невозможно ни ходить, ни сидеть. Они усиливаются при опорожнении кишечника. Их появление связано с воспалительной реакцией и раздражением нервных окончаний. По мере увеличения абсцесса в размере болевой синдром становится все сильнее, приобретая пульсирующий и дергающий характер.
Проникновение токсических веществ в системный кровоток вызывает интоксикацию, или отравление, организма. Они разносятся по всему организму, приводя к нарушению работы внутренних органов. Признаками интоксикации являются:
- слабость, недомогание, озноб;
- тошнота, головокружение, рвота;
- повышение температуры тела;
- головные боли, бессонница;
- апатия, нарушение трудоспособности;
- тремор рук, отсутствие аппетита.
Объективными признаками патологии у детей является появление припухлости и сильного покраснения вокруг ануса, кожа становится горячей на ощупь. У ребенка повышается температура тела, он становится вялым и сонливым, отказывается от груди. Присутствует беспричинный на первый взгляд плач.
Грудной ребёнок не может рассказать о своих жалобах, а невнимательные родители легко пропустят причину его слез
Поэтому важно не пренебрегать плановыми осмотрами у педиатра, а при появлении воспалений в области анального отверстия и смены настроения во время дефекации немедленно обращаться к специалисту
Главным специфическим признаком, по которому можно заподозрить парапроктит, является болезненность во время дефекации. Во время опорожнения кишечника ребенок будет плакать, а дети старшего возраста могут показывать на место локализации неприятных ощущений.
Клиническая картина
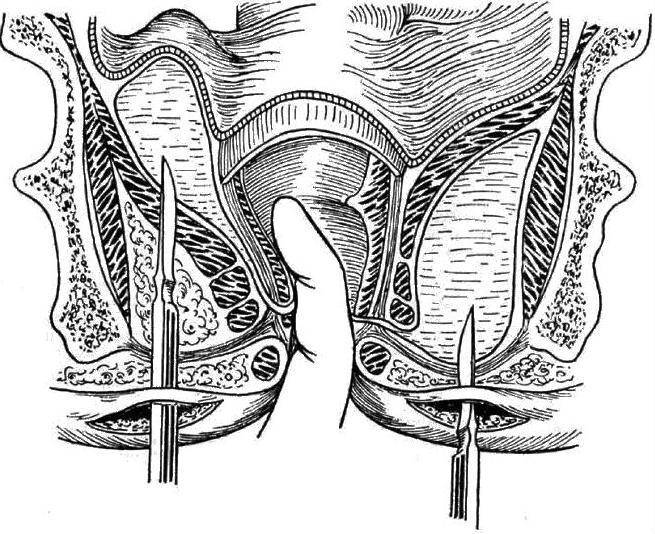
Острый неспецифический парапроктит в типичных случаях проявляется весьма характерными признаками. Больной отмечает боль в промежности, чувство дискомфорта во время акта дефекации; температура тела повышена. Местно при образовании гнойника в подкожной клетчатке имеется гиперемия кожи и воспалительный инфильтрат соответственно стороне поражения. При более глубоком, ишиоректальном П. общие расстройства выражены гораздо резче, а местные изменения раньше всего удается обнаружить, исследуя прямую кишку пальцем (см. Ректальное исследование). Для пельвиоректального П. характерна картина тяжелого общего заболевания; в первые дни болезни пальцевое исследование не всегда выявляет имеющийся глубокий инфильтрат. Изменение кожи появляется поздно, при распространении гнойного воспаления в сторону клетчаточные пространств, расположенных ближе к кожному покрову. Выраженность жалоб и клин, картины зависит от реактивности организма, вирулентности инфекции и локализации гнойника; так, пельвиоректальный П. может долгое время не вызывать болей. При распространении гнойного воспалительного процесса на несколько клетчаточных пространств таза может развиться тазовая флегмона (см.). Крайне редко высокорасположенный гнойник самопроизвольно вскрывается в брюшную полость.
Весьма тяжело протекает П., вызванный анаэробной флорой (см. Анаэробная инфекция). А. М. Аминев (1973) делит П. данной этиологии на гнилостно-гангренозный, анаэробный с восходящим лимфангиитом (см.) и П. с преобладающими явлениями сепсиса (см.). Характерным для анаэробного П. является быстрое распространение процесса, выраженная инфильтрация тканей, не всегда имеющая четко определяемый центральный очаг воспаления. У больных наблюдается снижение АД, резкая тахикардия при умеренном повышении температуры тела. При преобладании в микробной флоре Вас. perfringens отмечается крепитация.
Острый П. может иметь три исхода: выздоровление (если вскрытие гнойника сопровождается рубцеванием отверстия в стенке кишки, послужившего входными воротами инфекции), развитие хронически рецидивирующего П., возникновение хрон. П. с формированием свища прямой кишки.
Неспецифический хронически рецидивирующий парапроктит проявляется периодически остро возникающим нагноением в околопрямокишечной клетчатке при отсутствии наружных свищей. Причиной рецидивов может быть не полностью закрывшийся дефект стенки кишки, через к-рый происходит постоянное инфицирование околопрямокишеч-ной клетчатки, или наличие в последней латентной инфекции. Рецидив может возникнуть также под влиянием провоцирующих факторов (травма, воспаление слизистой оболочки прямой кишки), когда нежный поверхностный рубец в области дефекта кишки нарушается и происходит повторное инфицирование клетчатки или активизация латентной инфекции. В промежутках между рецидивами возможна полная ремиссия.
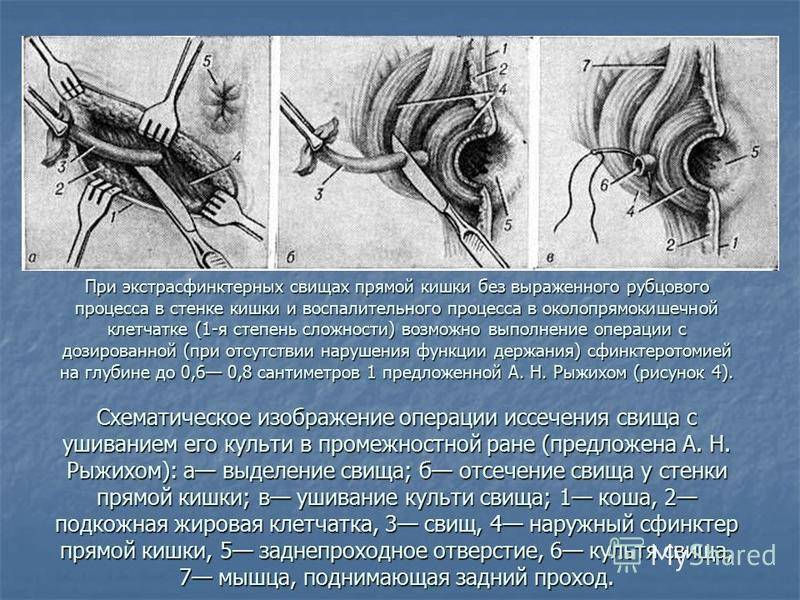
Хронический неспецифический парапроктит характеризуется наличием свища прямой кишки, к-рый имеет внутреннее отверстие (в стенке кишки); встречается и несколько свищевых ходов и наружных отверстий. В стенке кишки и клетчаточных пространствах таза обнаруживаются пери-фокальные воспалительные и рубцовые изменения. В течение длительного времени единственным симптомом заболевания являются гноевидные выделения из наружного отверстия свища, к-рое может располагаться на коже промежности, ягодичной области, бедра, на стенке влагалища. По отношению к волокнам сфинктера прямой кишки различают свищи простые — интрасфинктерные (подкожные и подслизистые), транс-сфинктерные — чрессфинктерные и сложные — экстрасфинктерные (высокие). У 70% больных, страдающих свищами прямой кишки, в анамнезе отмечаются обострения воспалительного процесса, каждое из к-рых может повлечь за собой образование новых свищевых разветвлений, гнойных полостей, рубцовых изхменений в стенке кишки и мышцах запирательного аппарата. Все это усложняет радикальное лечение хрон. П.
Из специфических парапроктитов нек-рое значение может иметь сифилитический П., встречающийся чрезвычайно редко. В отличие от острого неспецифического П. болезнь развивается медленно; вокруг прямой кишки образуется плотный неподвижный инфильтрат, суживающий ее просвет. При распаде гуммы на стенке кишки образуется характерная гуммозная язва (см. Сифилис). Еще реже встречаются туберкулезные поражения прямой кишки и окружающей клетчатки, актиномикоз и другие специфические заболевания этой области.
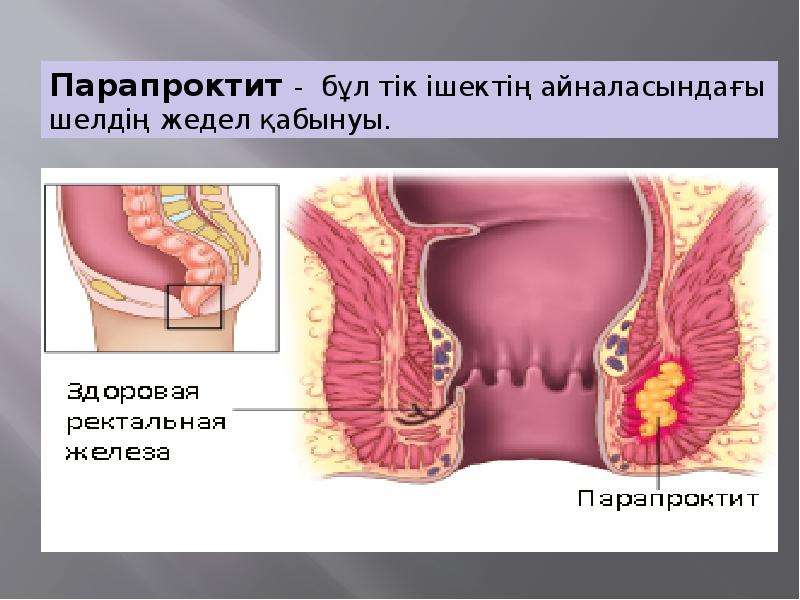
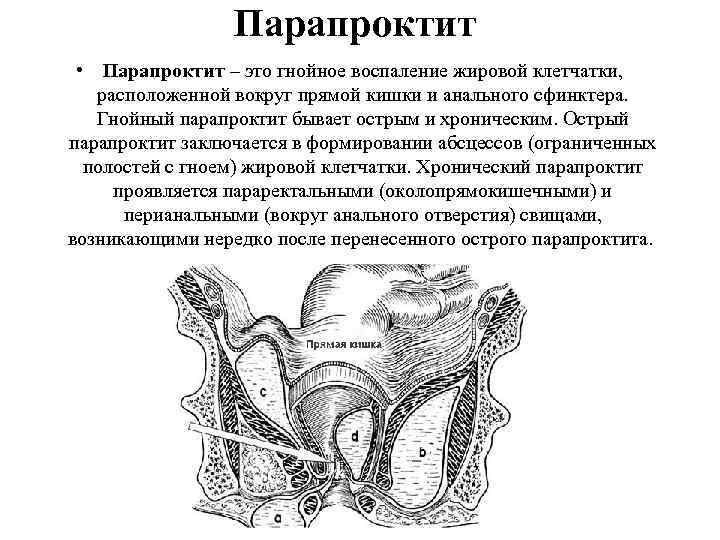
Что такое парапроктит?
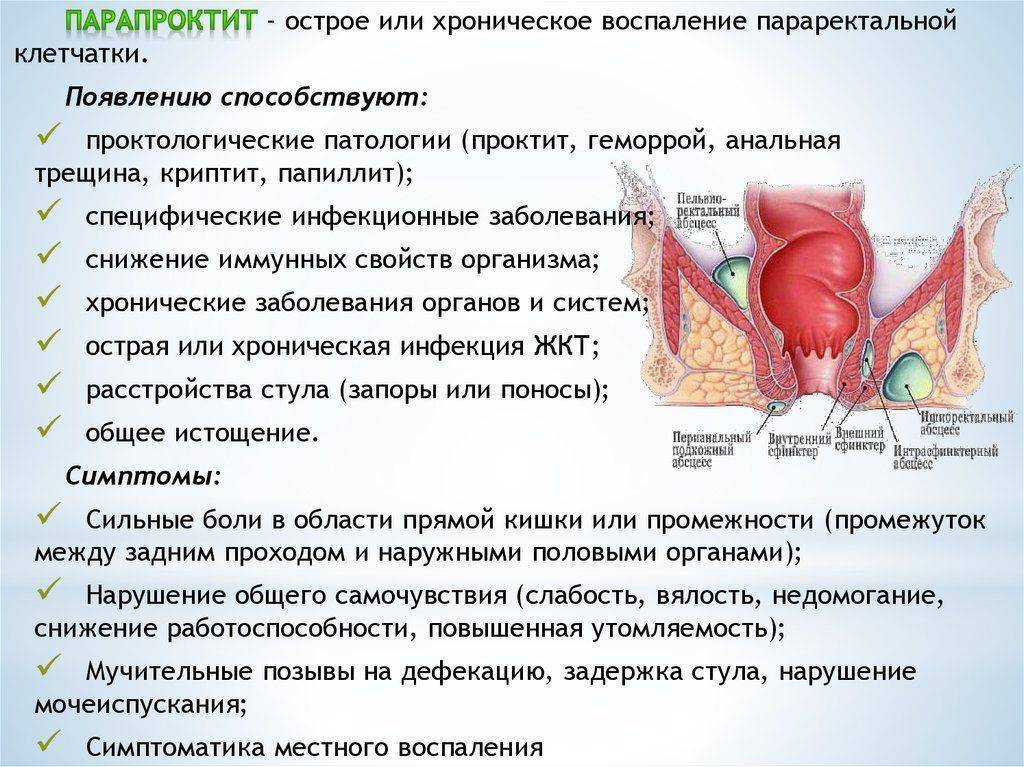
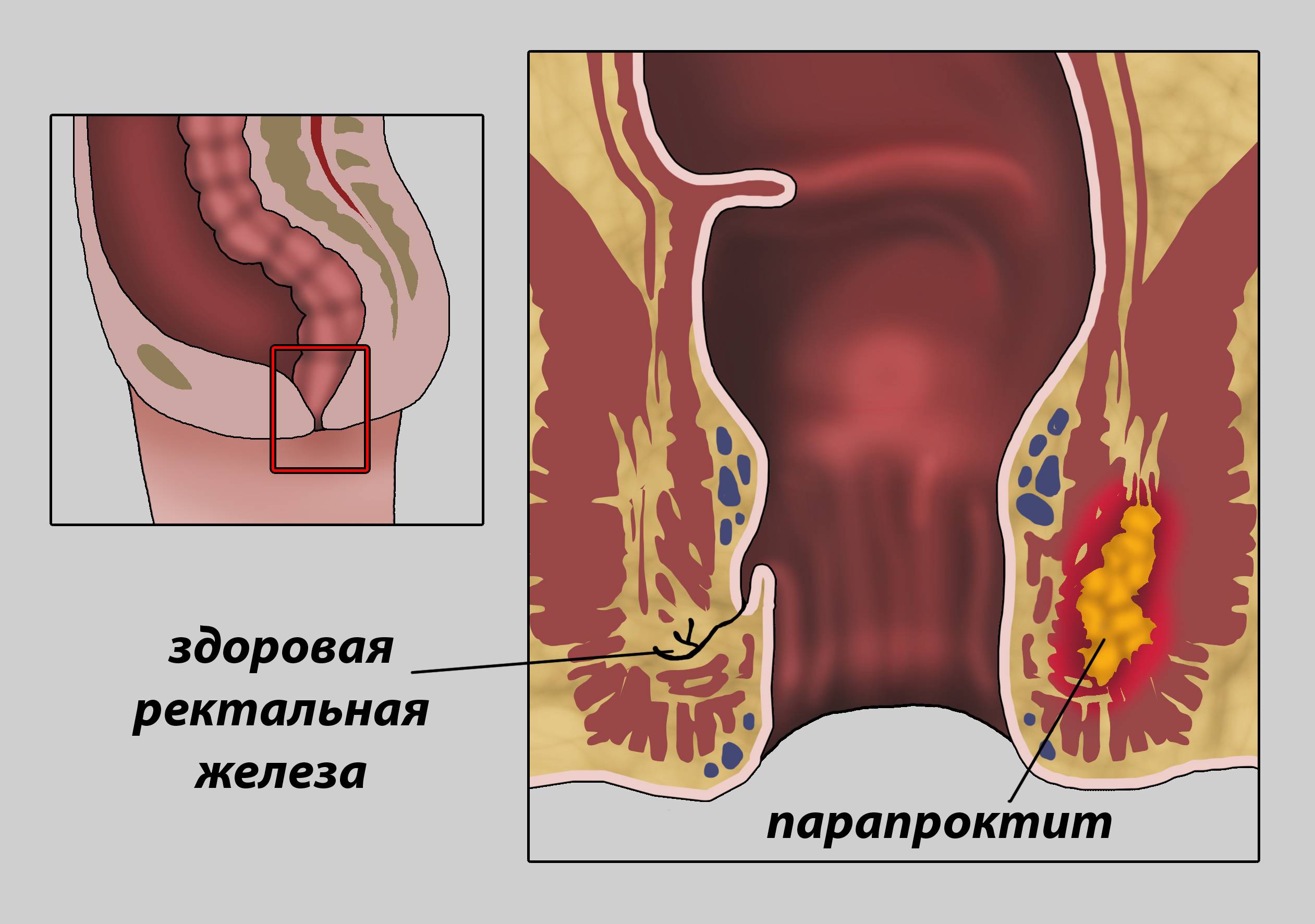
Парапроктит представляет собой воспаление пара-ректальной клетчатки (тканей около прямой кишки) вследствие проникновения в нее инфекционного возбудителя, вызывающего формирование абсцесса – ограниченной полости, наполненной гнойным экссудатом. Острый парапроктит является самой распространенной проктологической патологией, наиболее частыми причинами ее развития считаются:
- частые расстройства стула;
- инфекционные заболевания урогенитального тракта и кишечника – туберкулез, заболевания, передающиеся при интимной близости, СПИД;
- абсцедирующий гидраденит – гнойное воспаление потовых желез промежности, сопровождающееся формированием в тканях грубых рубцов;
- травмы прямой кишки;
- дивертикулярная болезнь – выпячивание кишечной стенки;
- нелеченые трещины ануса;
- снижение иммунной защиты;
- неправильное питание – преобладание в рационе копченостей, маринованных, острых, соленых и жирных блюд;
- злоупотребление спиртными напитками;
- неспецифический язвенный колит – хроническая воспалительная патология слизистых покровов кишечника аутоиммунного происхождения;
- пренебрежение правилами личной гигиены;
- болезнь Крона – хроническое гранулематозное воспаление всех отделов пищеварительного тракта;
- чрезмерные физические нагрузки;
- осложнения после оперативного вмешательства в заднепроходной области;
- изменение состава микрофлоры кишечника на фоне сахарного диабета и заболеваний органов пищеварительной системы.
Основную категорию пациентов врача-проктолога составляют представители сильного пола возрастом от 25-ти до 50-ти лет.
Острый парапроктит проявляется:
- периодическим зудом в пери-анальной области;
- локальным покраснением, уплотнением и увлажнением кожных покровов промежности;
- болезненными ощущениями в нижней части живота и анальной зоне, которые усиливаются при физическом напряжении и опорожнении кишечника;
- повышением температуры тела до 38̊С;
- ознобом;
- общей слабостью;
- снижением работоспособности;
- потерей аппетита;
- ухудшением самочувствия;
- гиперемией, отечностью и уплотнением тканей заднепроходного отверстия.
Если гнойник прорывается в прямую кишку в каловых массах появляются примеси слизи и крови – этот процесс повышает риск перехода заболевания в хроническую форму, при которой в пери-анальной области образуются свищи, и распространения гнойного воспаления на тазовые и брюшные органы.
Вопрос-Ответ
Можно ли вылечить парапроктит без хирургического вмешательства?
Парапроктит — это заболевание по части проктологии, которое характеризуется образованием абсцессов в тканях вокруг прямой кишки. Лечение проводится в проктологическом стационаре. Избавиться от парапроктита можно только при помощи операции. По показаниям хирурга может быть проведено срочное оперативное вмешательство.
Что такое параректальный свищ?
Параректальный свищ — это прорыв ректального канала, который соединяет абсцесс или другое патологическое образование с просветом прямой кишки. Параректальный свищ возникает, как осложнение острого парапроктита.
Как вылечить парапроктит народными средствами?
Основные методы лечения парапроктита — хирургические. Вылечить парапроктит народными средствами нельзя, они лишь могут несколько облегчить состояние больного. Самолечение может привести к серьезным осложнениям, дальнейшему распространению инфекции и появлению новых свищей. Применять какие-либо народные средства можно только после консультации проктолога. Врач определяет, какие именно настои, отвары из лекарственных трав (коры дуба, шалфея, подорожника, зверобоя, алоэ и др.) можно использовать в каждом конкретном случае, назначает способы их использования (компрессы, микроклизмы, ванночки).
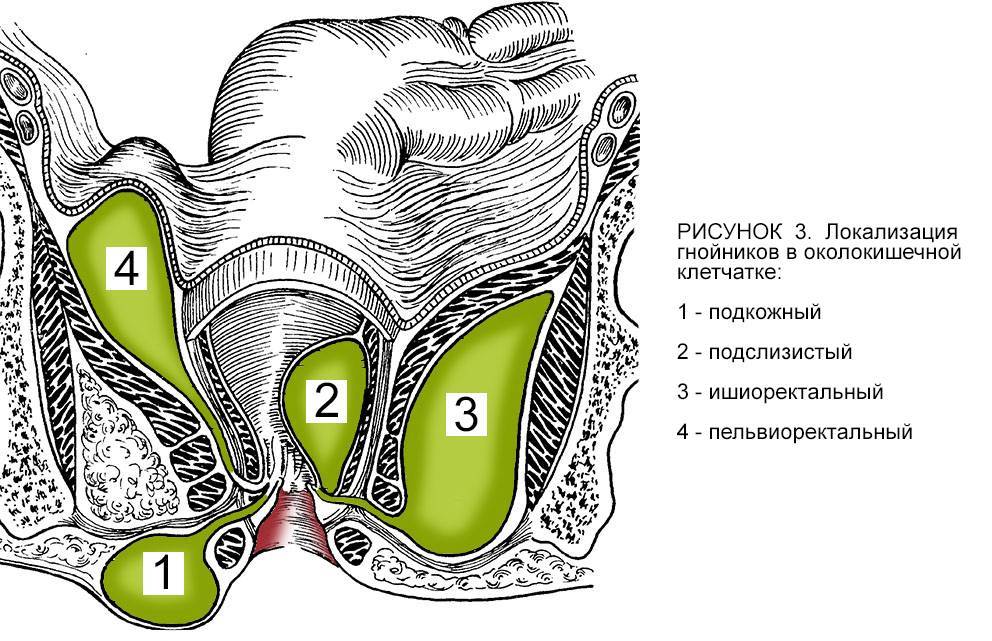
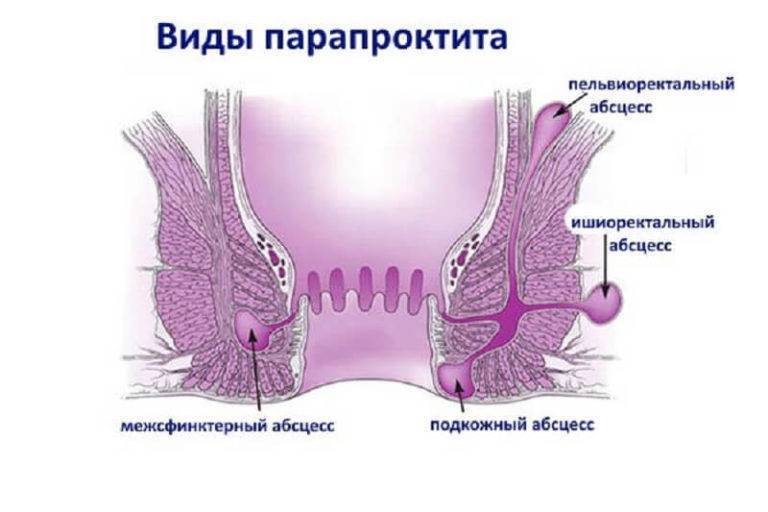
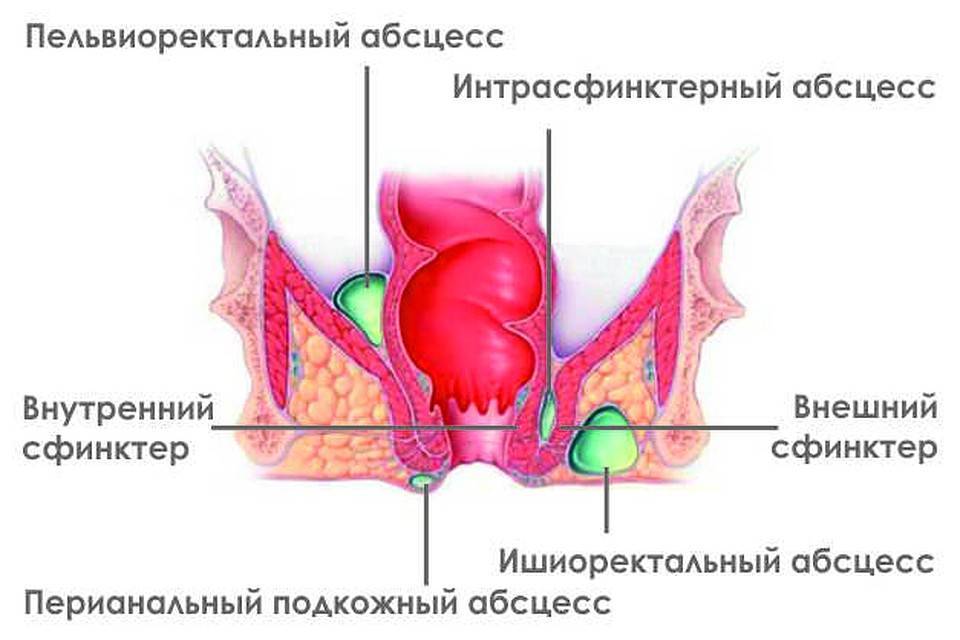
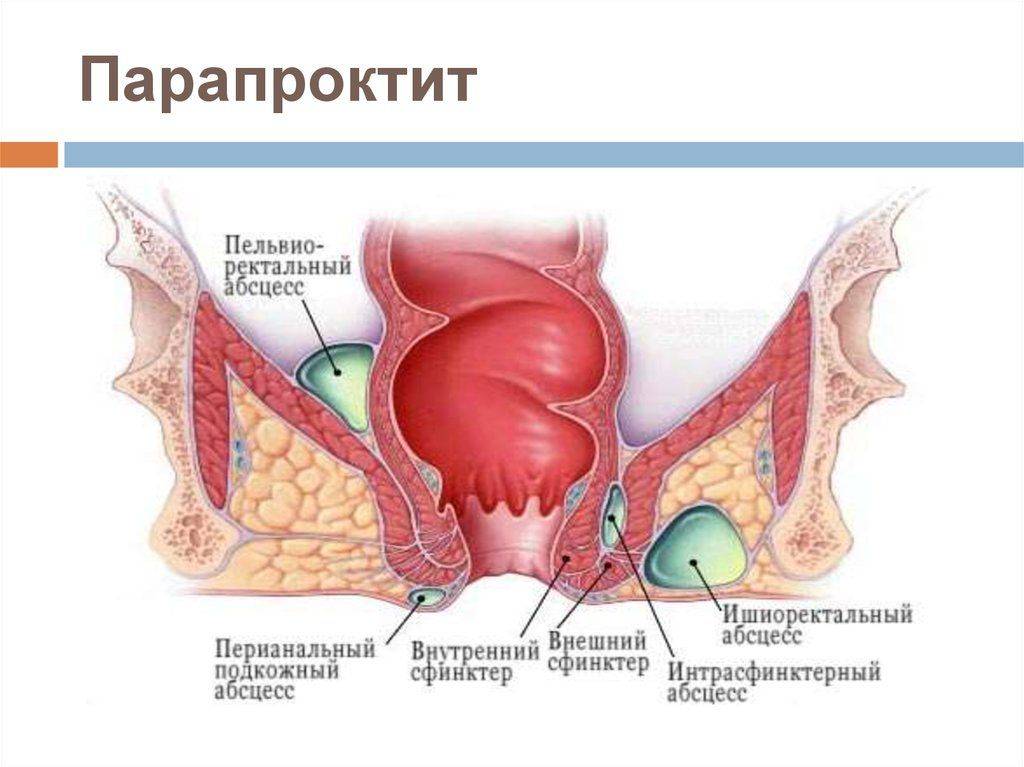
Виды парапроктита
Подкожный парапроктит
Встречается у взрослых и младенцев. При подкожном парапроктите наблюдается гиперемия (увеличение кровенаполнения сосудов), уплотнение и отек тканей, находящихся в районе ануса. Хорошо виден очаг воспаления – гнойник, расположенный под кожей рядом с анальным отверстием. Опухоль, появившаяся в области заднепроходного отверстия, со временем становится очень болезненной. Человек не может сидеть, у него нарушается сон, акт дефекации сопровождается ярко выраженной болью.
Тазово-кишечный парапроктит
При этом виде парапроктита болезнь протекает внутри области малого таза. Заболевший может ошибочно принять эту болезнь за простуду и начать неправильно лечиться. Иногда может наступить улучшение. Температура приходит в норму, боли уменьшаются, появляются обильные выделения из прямой кишки, состоящие из гноя с кровью. Это может произойти, если гнойник вскрылся в область прямой кишки, и часть стенки расплавилась. У женщин иногда нарыв может открыться во влагалище.
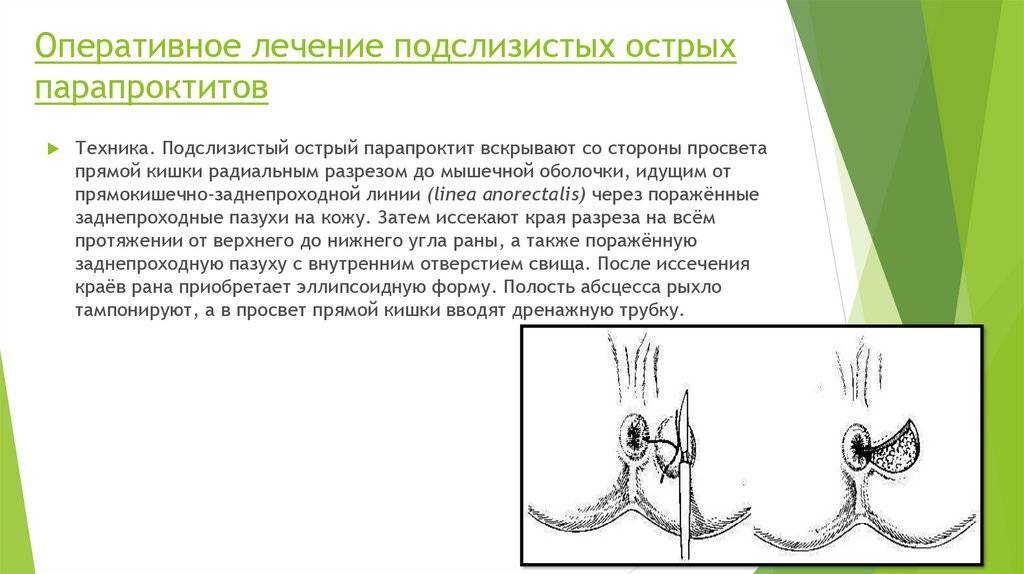
Подслизистый парапроктит
Абсцесс локализуется под слизистой прямой кишки. Симптомы болезни такие же, как и у подкожного парапроктита, только не так выражены изменения кожного покрова и болевые ощущения.
Ишиоректальный парапроктит
Находится глубоко над мышцей, которая поднимает задний проход. Болезнь проявляется пульсирующей болью, которая может усиливаться при дефекации. Боль отдает в область прямой кишки и малого таза. На 5-й день заболевания у человека может появиться отек кожи. Температура поднимается до 38 градусов, появляется слабость.
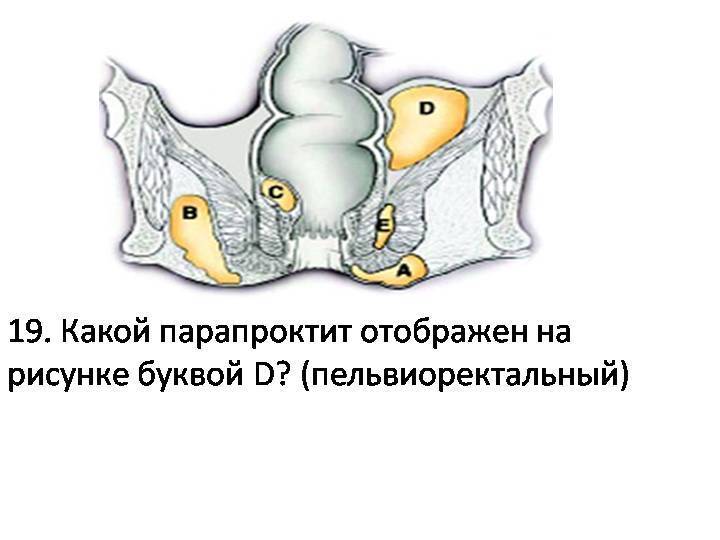
Пельвиоректальный парапроктит
Протекает довольно тяжело, так как очаг заболевания находится выше мышц, которые образуют тазовое дно, и только брюшина отделяет парапроктит от брюшной полости. С первых же дней у человека появляется озноб, лихорадка, боль в суставах, боль в животе и области малого таза. Через несколько дней появляется запор, и начинает плохо отходить моча, боль усиливается, увеличивается интоксикация организма.
Некротический парапроктит
При этой болезни воспалительный процесс развивается очень стремительно. Это приводит к обширным некрозам мягких тканей. Лечение парапроктита в данном случае только оперативное. Во время операции при парапроктите хирурги удаляют пораженные ткани, поэтому у больных могут остаться значительные дефекты кожных покровов.
1
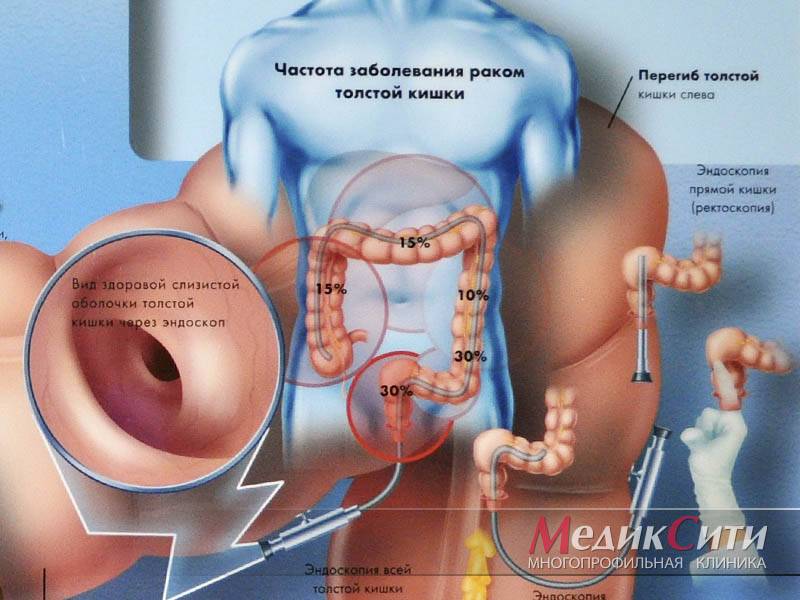
Диагностика парапроктита

2
Ректороманоскоп

3
Аноскоп
Противопоказания и побочные действия
Парапроктит – серьезное заболевание, лечение которого должно проводиться под наблюдением лечащего специалиста. Свечи и мазь от парапроктита не всегда дают положительный результат, и тогда врач подбирает им замену.
Без проведения анализов и установления источника воспаления назначить действенное медицинское средство невозможно.
К побочным действиям можно отнести зуд и жжение в анальной области, различные раздражительные реакции и дерматиты, усиление болевого синдрома.
Если после использования медицинского препарата состояние здоровья только ухудшилось, об этом обязательно необходимо сообщить специалисту и подобрать замену.
Прогноз острого парапроктита
Исход заболевания во многом зависит от времени обращения к проктологу и степени тяжести патологического процесса. При плановом оперативном вмешательстве прогноз благоприятный. Лучше всего обратится к профильному специалисту до того, как ситуация осложнится выбросом гнойного содержимого. В этом случае можно рассчитывать на полное выздоровление без рецидивов.
Нередко абсцесс самостоятельно скрывается и заболевание трансформируется в хроническую форму. Без соответствующего лечения высок риск распространения инфекции, гнойного расплавления, некроза органов малого таза, сепсиса. На фоне возникших осложнений возможен даже летальный исход.
При истечении экссудата наружу прогноз благоприятный. После этого наступает облегчение общего состояния. Полость очищается, а затем заживляется. В случае истечения гнойного содержимого внутрь прямой кишки прогноз неблагоприятный. В дальнейшем экссудат распространится по тканям, приводя к развитию некроза и формированию новых очагов в других местах.
Подводя итоги, можно сказать, что парапроктит – это серьезное проктологическое заболевание, сопровождающееся гнойным воспалением тканей, окружающих прямую кишку. Патология чаще всего диагностируется у мужчин. Клинически болезнь проявляется мучительными болями и нарушением общего самочувствия. На месте воспаления постепенно формируется абсцесс (гнойник). Если вовремя не приступить к лечению, возможен переход процесса в хроническую форму, от которой избавиться будет гораздо сложнее. Позднее обращение к профильному специалисту стало одной из наиболее частых причин оказания экстренной хирургической помощи. Парапроктит лечится оперативным путем, заключающимся во вскрытии и дренировании абсцесса. Не стоит надеяться на чудо. Проблема не решится сама собой. Раннее обращение к специалисту – залог скорейшего выздоровления!
Источники
- Лахин А.В. Острый парапроктит / А.В. Лахин, А.А. Лахин // Колопроктология. – 2018. – № 2 (64). – С. 24.
- Ю. В. Дульцев, К. Н. Саламов «Парапроктит» Серия: Библиотека практического врача. Важнейшие вопросы хирургии. М. Медицина 1981 г. 208с.
- Аминев A.M. Руководство по проктологии. Куйбышев, 1973. 3: 163-376.
- Власов А.П., Кулыгин И.В. Озонотерапия в комплексном лечении острого парапроктита. Современные проблемы науки и образования 2013; 1: 48-48.
- Ашурков М.Г., Голубкова Г.М., Пирогов А.И. Анаэробный парапроктит // Сов. медицина. – 1987. – № 2. – С. 89-91.
- B.А.Юдин, В.И.Горохов // Вестн. хирургии. 1995. – № 3. – С. 34-36.
- A.А.Эфенджян, Г.Э. Эксюзян // Актуал. пробл. проктологии : тез. докл. -СПб., 1993.-С. 92-94.
- Парапроктит, Рыжих Александр Наумович, Баркан М. Б., 1951 г.
- Федоров В.Д., Дульцев Ю.В. Проктология. – М.: Медицина, 1984. – 384 с.
- Хамраев А.Ж. Тактика лечения острого парапроктита у детей раннего возраста и эффективность лазеротерапии //Детская хирургия. – 1997. – № 2. – С.49-51.
- Воробьев Г.И. Основы колопроктологии. М.: Медицинское информационное агентство, 2006. 430 с.
- Corman M.L. Colon and rectal surgery. – Philadtlfia, 1998 Fourth Edition. – р 224-237
Симптомы парапроктита
Так как парапроктит – это гнойный воспалительный процесс, то для него будут характерны классические симптомы:
- повышение температуры тела до критических показателей;
- болевой синдром в области образования парапроктита – больные жалуются на невозможность сидеть и ходить;
- ткани вокруг анального отверстия приобретают красно-синюю окраску;
- больной сам при ощупывании места развития воспалительного процесса определяет отечность тканей.
Острая форма парапроктита характеризуется и общими признаками интоксикации организма – тошнота и головокружение, рвота и легкий тремор верхних конечностей, сильная слабость. Обязательно появляется гноетечение.
Хронический парапроктит имеет все симптомы, присущие для острой формы заболевания, но в менее выраженной форме. Рассматриваемый воспалительный процесс хронического характера имеет одну особенность – он всегда приводит к образованию свища. Через отверстие свища регулярно происходит истечение гнойно-сукровичной жидкости – постоянное раздражение промежности приводит к появлению сильного зуда. Такой парапроктит не способен к самостоятельному излечению. С каждым рецидивом масштаб патологического процесса только возрастает, все более разрушая организм пациента. Постепенно возникают тяжелые осложнения в виде некроза, злокачественного перерождения парапроктита.
Поскольку симптомы острого парапроктита довольно специфичны, при их обнаружении важно как можно скорее обратиться к врачу-проктологу, во избежание опасных для жизни последствий и для предотвращения перехода болезни в хроническую стадию.
Диагностика парапроктита
Что происходит в кабинете врача?
Он может задать вопросы
- Какие симптомы беспокоят?
- Как давно они появились? После чего? Как изменялись со временем?
- Повышалась ли температура тела? До каких значений?
- Нормален ли сон и аппетит?
Обследование при парапроктите
Обследование при хроническом парапроктите
| Название исследования | Описание | Как проводится? |
| Зондирование свища | Исследование, во время которого в свищ вводят металлический зонд.Цели проведения:
| Обычно пациента укладывают на спину с раздвинутыми ногами на гинекологическом кресле. Процедура может быть болезненной, поэтому врач, как правило, вводит пациенту анестетики или обезболивающие препараты. Зонд представляет собой тонкий металлический стержень, на конце которого находится округлое булавовидное расширение. Одновременно врач может ввести в прямую кишку палец для того, чтобы ощупать ткани между пальцем и зондом, определить их толщину (это косвенный признак сложности свища). |
| Аноскопия | Эндоскопическое исследование, во время которого в прямую кишку вводится специальный инструмент, – аноскоп, – диаметром примерно 1 см, с миниатюрной видеокамерой на конце. | В среднем исследование занимает 15 минут. Обычно оно безболезненное. Если пациента беспокоят боли, то врач может использовать анестетик, например, лидокаин. Пациента укладывают на бок, либо просят встать на кушетку на четвереньки, опершись на колени и локти. Врач вводит аноскоп в задний проход пациента и проводит осмотр. При этом можно оценить состояние слизистой оболочки, увидеть крупные свищевые отверстия, рубцы. |
| Ректороманоскопия | Эндоскопическое исследование, во время которого в прямую кишку вводят ректороманоскоп – металлический инструмент с видеокамерой. От аноскопии ректороманоскопия отличается тем, что инструмент вводится глубже, врач может осмотреть прямую кишку и вышележащий отдел кишечника – сигмовидную кишку. | Пациента укладывают на левый бок или просят встать на кушетку на четвереньки. Врач смазывает ректороманоскоп вазелином и вводит в задний проход пациента. В это время пациента просят расслабить правое плечо. Продвигая инструмент, врач проводит осмотр слизистой оболочки прямой, сигмовидной кишки. Обычно ректороманоскопию проводят для того, чтобы отличить парапроктит от других заболеваний. |
| Проба с красителем | Цель: Обнаружить внутреннее отверстие свища, которое находится на слизистой оболочке прямой кишки.Суть метода: В наружное отверстие свища на коже вводят краситель. Он проходит через весь свищ и достигает внутреннего отверстия, из которого начинает выделяться. | Для проведения пробы с красителем обычно используют 1% раствор метиленового синего. Это вещество имеет яркий синий цвет и является антисептиком. Для обнаружения выделения метиленового синего из внутреннего отверстия свища применяют аноскопию. |
| Фистулография | Рентгеновское исследование, во время которого свищ прокрашивается рентгенконтрастным веществом. При этом становятся видны все ответвления, карманы, имеющиеся по ходу свища. | В наружное отверстие свища вводят рентгенконтрастный раствор. После этого выполняют рентгенографию. На снимках хорошо виден свищ и все его ответвления. Исследование безболезненно и безопасно. |
| УЗИ с применением ректального датчика | Используют специальный УЗ-датчик, который вводят в прямую кишку. При этом врач может обнаружить пораженную крипту и свищевой ход. | Подготовка к исследованию: Перед проведением УЗИ пациенту ставят очистительную клизму.Проведение исследования: Используется специальный тонкий датчик, который вводится в прямую кишку. В целях гигиеничности врач надевает на датчик презерватив. Пациента укладывают на левый бок или просят встать на четвереньки на кушетку. При положении на левом боку в момент введения датчика просят расслабить правое плечо. Врач оценивает состояние прямой кишки, крипт, наличие свищевого хода по изображению, которое видит на мониторе. Исследование безопасное и безболезненное (но стоит приготовиться к тому, что будет некий дискомфорт). |
Методы лечения острого парапроктита
Единственным способом устранения патологии без последствий для общего здоровья и функционирования сфинктера прямой кишки является проведение операции. Вылечить парапроктит с помощью лекарственных препаратов и народных средств невозможно.
Консервативная терапия
Медикаментозная терапия может быть эффективна лишь на стадии инфильтрации, когда гной еще не образовался. Однако на данной стадии заболевание диагностируют редко. В некоторых случаях проведение операции невозможно, тогда единственным способом является проведение консервативной терапии. Она включает в себя:
- Прием антибиотиков. Наличие гнойного экссудата свидетельствует о наличии бактериальной инфекции, поэтому антибактериальная терапия целесообразна практически во всех случаях.
- Применение местных препаратов. Пациентам назначаются противовоспалительные и заживляющие свечи, а также анальгезирующие мази.
- Диетическое питание. Его целью является профилактика запоров, а также снижение нагрузки с органов пищеварительного тракта. В рацион рекомендовано вводить каши, свежие овощи и фрукты, зелень, кисломолочные продукты. Для стимуляции стула можно добавить отруби. Они удерживают воду, увеличивая объем каловых масс, делая их однородными и облегчая их выведение из организма. Также не стоит забывать о питьевом режиме.
- Физиотерапия. Для снятия воспалительных процессов и ускорения регенерации применяется микроволновая терапия, а также инфракрасное облучение.
В качестве дополнения к основной терапии могут использоваться народные методы, позволяющие снять клинические симптомы. Однако стоит не забывать, что реакция организма на нетрадиционные средства может быть самой разной. Не стоит исключать вероятность возникновения аллергии
Самолечение может нанести серьезный вред, поэтому перед применением любых средств в домашних условиях важно предварительно проконсультироваться со специалистом
Из популярных народных средств можно выделить:
- сидячие ванночки с пищевой содой и солью;
- свечи из сырого картофеля;
- компрессы на основе травяных отваров.
Оперативное вмешательство
Хирургическое вмешательство при остром парапроктите заключается во вскрытии и дренировании гнойника. Чем раньше абсцесс будет прооперирован, тем ниже вероятность развития серьезных осложнений. Для максимального расслабления мышц обычно применяется спинальная пункция. Процедура длится около 20 минут.
Процедура проходит в несколько этапов:
- Вскрытие абсцесса.
- Очищение и промывание полости от гнойного экссудата.
- Промывание раны антисептическими и антибактериальными средствами.
- Иссечение некротических тканей.
- Ушивание раны.
- При необходимости оставляются дренирующие трубки для оттока экссудата.
После операции в первые дни может присутствовать выраженный болевой синдром, также возможно повышение температуры тела и ухудшение общего самочувствия. Обязательно назначается курс антибиотиков.
Важным аспектом в послеоперационном периоде является соблюдение гигиены. При необходимости волосы в области заднего прохода сбривают или срезают, чтобы не возникало проблем с обработкой раны, иначе это может усложнить процесс заживления. После каждого акта дефекации необходимо тщательно очищать анальную зону не только туалетной бумагой, но и дезинфицирующими средствами.
Немаловажную роль играет и рацион питания. В нем не должно присутствовать острых, соленых, кислых продуктов. Под запрет подпадают полуфабрикаты, алкоголь, свежие фрукты, сладкие газированные напитки
Чтобы наладить процессы пищеварения важно отдавать предпочтение пищи с высоким содержанием пищевых волокон, а также больше пить чистой воды
Питание ребенка при дисбактериозе
С дисбактериозом можно бороться с помсощью коррекции питания и образа жизни. Ограничьте сладкое, давайте ребенку больше овощей и фруктов. Вернуть баланс могут помочь:
- Пребиотики
- Пробиотики
- Метабиотики
- Их комбинации
Пребиотики
Это пищевые вещества для микробов, нашим организмом они не усваиваются. Наиболее известны олигосахариды, инулин, лактулоза, олигофруктоза.Все они являются углеводами, лактулоза искусственно синтезирована. В питании детей до года могут быть использованы только первых два. В смесях же только олигосахариды: галактоолигосахариды (ГОСы), фруктоолигосахариды (ФОСы) и олигосахариды грудного молока (ОГМ). Инулином обогащают продукты прикорма (каши).
Пробиотики
Это живые микроорганизмы, которые при введении в адекватных количествах, оказывают положительное влияние на состояние здоровья человека. В детском возрасте и питании для малышей могут быть использовано не так много пробиотических культур. Предъявляются особо строгие требования к их эффективности и безопасности. Во всём мире самую большую доказательную базу о своей эффективности и безопасности имеют только два микроорганизма – LGG и ВВ-12 компании Chr. Hansen. Влияют они на состав и разнообразие кишечной микробиоты, на формирование стула (кратность и консистенцию) и на иммунный ответ (способствуют формированию толерантности). В тех продуктах, где они представлены вместе, LGG и ВВ-12 усиливают действие друг друга и ускоряют процессы восстановления и нормализации функций желудочно-кишечного тракта и всего организма.
Метабиотики
Часть пробиотиков, в том числе и L.rhamnosus LGG, обладает ферментативной активностью и способностью сквашивать молоко. В результате чего образовывается молочная кислота и другие метаболиты, которые и называются метабиотиками. Даже без присутствия живых культур клеток, их продукты жизнедеятельности оказывают благоприятное действие на функционирование пищеварительной системы.
Кисломолочные продукты
Получается, что кисломолочные продукты содержат не только заквасочные культуры, но и их метаболиты. Казалось бы – панацея, но нет. Не все заквасочные культуры являются пробиотиками, это, во-первых. Во-вторых, многие не выживают в продукте, ими самими созданном. Чем дольше идет сквашивание, тем кислее среда и бактерии погибают. Сквашивать могут и дрожжевые грибы. И такие продукты нельзя детям до года. К тому же в этот период не рекомендуется использовать кисломолочные продукты на основе цельного коровьего молока (и других животных).
Для детей на искусственном вскармливании врач
Nutrilak Premium Кисломолочный.
Как выбрать питание при дисбактериозе для ребенка?
Подбор питания, особенно в раннем детском возрасте – ответственный шаг.
Без гида можно и заплутать.
( оценок; рейтинг статьи )
Клиническая картина
Общая симптоматика такая:
- температура тела достигает отметки 39-40 ⁰С, озноб
- головные боли
- плохой аппетит
- утомляемость и слабость
- учащенное мочеиспускание и дефекация или же их задержка
- неприятные ощущения при опорожении мочевого пузыря
- боли в малом тазу и в промежности, в районе прямой кишки
- боли в промежности, которые становятся сильнее, когда человек идет в туалет
Хроническая форма болезни может не вызывать болевых ощущений, или они будут небольшими. Формируются свищи, как уже было отмечено выше. Наружные отверстия в основном находятся рядом с анусом или на кожных покровах попы. Из открытых свищей периодически выделяются каловые и гнойные массы. Внутреннее отверстие может заканчиваться слепо. Тогда кал и гной собираются внутри, что приводит к другим абсцессам.
Симптоматика зависит от того, где именно развивается воспаление.
Подкожный параректальный абсцесс
Рядом с анальным отверстием появляется уплотненный воспалительный очаг. Кожа там отекшая, с покраснением. Если притронутся или чуть надавить пальцами на область поражения, возникнет резкая боль. Это один из диагностических признаков. Боль становится еще сильнее, если потужиться или присесть. Болевые ощущения могут быть пульсирующими. Этот вид парапроктита встречается у детей. Другие виды заболевания у них более редкие.
Подслизистый параректальный абсцесс
Находится под слизистой прямого кишечника. Симптоматика почти аналогична таковой при абсцессе, расположенном под кожей. Но на коже ярких признаков не будет. Боль по интенсивности умеренная. Температура поднимается на 1-2 градуса выше нормы.
Может произойти спонтанное вскрытие данного вида абсцесса в прямую кишку, что облегчит состояние больного человека.
Тазово-прямокишечный абсцесс
Внешней симптоматики нет. В начале болезни проявления похожи на простудные. Когда болезнь прогрессирует, затрудняется мочеиспускание и опорожнение кишечника. Еще позже при отсутствии терапии формируются гнойные затёки. Если течение у пациента благоприятное, гнойник вскрывается в прямую кишку. У женщин вскрытие происходит во влагалище. Тогда выделяются бели с примесями гноя и крови. При прорывы в брюшину диагностируется перитонит, тогда нужно срочно делать операцию.
Ишиоректальный абсцесс
Симптоматика будет не четкой. В большинстве случаев периодически появляется боль пульсирующего характера в малом тазу. Болевой синдром может быть сильнее, когда человек тужится в туалете или кашляет. Спустя неделю от старта болезни в зоне ануса может быть отечность, гиперемия. При прощупывании (пальпации) появляется боль.
Спустя неделю от начала патологии появляется ряд общих проявлений:
- утомляемость
- повышенная температура
- головные боли
Некротический параректальный абсцесс
Симптоматика очень специфична. Отмечается скорое распространение патологического процесса в тканях параректальной клетчатки, вследствие чего они отмирают. Эта форма болезни считается самой тяжелой. Возбудители этой формы:
- протей
- гнилостные бактерии
- анаэробные бактероиды
- фузобактерии
- клостридии
- другие микроорганизмы
Симптоматика проявляется спустя минимум 2 часа, максимум спустя сутки после начала болезни. Типичные проявления:
- сильная боль в промежности
- низкое артериальное давление
- тахикардия
- головная боль
- высокая температура, которая является проявлением интоксикации
Некроз тканей в области воспаления касается жировой клетчатки, которая пролегает под кожей, а также мышечного слоя. Происходит выделение неприятно пахнущей жидкости. В ней могут находиться пузырьки газа, которые образуются вследствие жизнедеятельности бактерий, провоцирующих процесс гниения. Некротическая зона может быть очень большой.
У больных мужского пола может развиваться гангрена Фурнье. Это означает, что отмирают ткани члена и мошонки. Лечение этой формы парапроктита возможно только оперативное. Врачи вырезают мертвые участки тканей, что не даст процессу прогрессировать. В будущем во многих случаях снова нужны оперпации, чтобы сделать пластику и восстановить ткани, которые были вырезаны. Если процесс гниения начался, то без операции он не восстановится. Тем более опасно промедление с терапией и самолечение!
Хронический парапроктит нужно обязательно лечит, и как можно быстрее. Если будет обострение, то прогноз в таких случаях хуже. Даже операция может не дать результатов при хронизации процесса.