Дименгидринат снимает тошноту в машине
Самый распространенный активный ингредиент лекарств от укачивания в путешествиях – дименгидринат. Дименгидринат также используется для предотвращения и лечения тошноты и рвоты любого другого происхождения, за исключением состояний, вызванных лекарствами, используемыми для лечения рака.
Дименгидринат от укачивания в путешествиях
Дименгидринат обладает противорвотными, антигистаминными (относится к группе антигистаминных средств) и местноанестезирующими свойствами. Проникает через гематоэнцефалический барьер, благодаря чему оказывает сильное действие подавления рвотного центра в головном мозге. Кроме того, он подавляет лабиринтные рефлексы, связанные с деятельностью вестибулярного органа внутреннего уха.
Противорвотный эффект дополнительно усиливается парасимпатолитическими свойствами – снижение тонуса гладких мышц и перистальтики ЖКТ, угнетение секреторной функции слюнных желез, ослабление секреторной функции желудка. После приема внутрь препарат хорошо абсорбируется из желудочно-кишечного тракта. Работает до 8 часов. Побочный эффект этого лекарства – сонливость и вялость.
В чем заключается польза арбуза ля женщин
Арбуз – это вкусная освежающая ягода. Его можно встретить на рынке и на прилавках магазинов в конце лета. Его розовая мягкость обладает приятной сладостью с легкой кислинкой. Именно поэтому арбузы так любят взрослые и дети.

Настоящий арбуз во время беременности очень полезен. В нем содержится большое количество полезных веществ. Например, в большом количестве там присутствуют витамины А, В1, В2, В9, РР и С. Также там есть ряд минералов таких, как медь, железо, цинк, марганец, кобальт, йод, фосфор, магний, натрий, калий, кальций и фтор. Благодаря такому составу польза арбуза для женщин неоценима.
Полезные свойства арбуза:
- В арбузе содержится фолиевая кислота. Она просто необходима во время беременности для нормального развития ребенка.
- Также беременным нужно есть арбуз потому, что в нем содержится много железа. А анемия является самой распространенной проблемой будущих мам.
- Также в арбузе присутствует клетчатка. Она улучшает работу кишечника, борясь с запорами.
- Эта вкусная ягода выводит из организма плохой холестерин. Что является отличной профилактикой заболеваний сердца и сосудов.
- Арбуз содержит большое количество воды и компоненты, улучшающие отток жидкости. Поэтому его считают великолепным желчегонным и мочегонным средством.
- Кроме того, арбуз обладает способностью снимать жар. Он считается противовоспалительным и общеукрепляющим средством.
- В арбузе не так много калорий, как в других сладких фруктах. Поэтому его с удовольствием можно есть даже при наличии лишнего веса.
Как видите, в арбузе много чего полезного. Поэтому его можно кушать во время беременности. Особенно если он выращен у вас в огороде.
Вопрос-Ответ
Как уменьшить токсикоз на ранних сроках беременности?
Ранний токсикоз редко переходит в опасную тяжелую форму. Причина токсикоза на ранних сроках беременности — это адаптация тела к вынашиванию ребенка, когда организм не успевает адекватно реагировать на изменения. Облегчить токсикоз может помочь свежий воздух, отсутствие резких запахов, исключение стресса. Рекомендуется носить с собой небольшой перекус (мятная конфета, яблоко) и полюбить мятный или имбирный чай. О любых изменениях следует рассказать на консультации гинеколога.
Почему у некоторых есть токсикоз, а у других нет?
Основными причинами токсикоза есть реакция иммунной системы, гормональная перестройка и нервно-рефлекторный фактор у беременной. Появление токсикоза во время беременности зависит также от общего и психологического состояния женщины. Беременность без токсикоза — это вариант нормы.
Может ли быть токсикоз до задержки месячных?
Классический признак беременности — это задержка месячных. Однако первые признаки могут возникнуть уже на второй неделе беременности. То есть токсикоз до задержки — это явление нередкое и нормальное.
Может ли начаться токсикоз на 8–9 неделе?
Чаще всего токсикоз проявляется до девятой недели и продолжается до 14-й. Симптомы токсикоза (гестоза) на поздних сроках могут быть как признаками патологии (проблемы со щитовидкой, язвенная болезнь, отравление), так и просто поздним токсикозом.
Причины
Точные причины развития токсикоза при беременности не установлены, несомненным является одно – развитие плодного яйца в организме женщины обуславливает возникновение токсикоза. В настоящий момент существует несколько теорий, объясняющих появление данной патологии, но каждая в отдельности не помогает раскрыть весь механизм этого состояния:
Наследственная теория
Приверженцы данной теории предполагают, что ранний токсикоз обусловлен генетически. Если в роду у будущей матери по женской линии родственницы страдали этим состоянием, то, скорее всего оно разовьется и нее.
Гормональная теория
Во все виноваты гормоны, которые начинают вырабатываться с раннего срока гестации. В частности хорионический гонадотропин (ХГЧ), плацентарный лактоген, и, конечно, прогестерон. Резкое изменение гормонального фона ведет к ухудшению состояния и самочувствия женщины, но примерно к 8-14 неделе организм «привыкает» к новым образующимся гормонам.
Иммунологическая теория
Суть этой теории сводится к несовместимости эмбриона (в частности отцовских клеток плода) и матери, воспринимая его как чужеродный объект.
Психологическая теория
Основана на психологической неготовности, сильном желании, или напротив, нежелании беременности.
Вегетативная теория
Последователи вегетативной теории считают, что с наступлением беременности организму предъявляется повышенная нагрузка на все органы, к чему он не готов, отсюда и все проявления раннего токсикоза.
Чаще всего предрасполагают возникновению токсикоза:
- хронические общие заболевания, особенно пищеварительного тракта,
- эмоциональная лабильность женщины,
- многоплодная беременность,
- эндокринная патология,
- нерациональное питание, тяжелые условия труда,
- возраст женщины (старше 30 и моложе 18).
Советы и рекомендации, как облегчить токсикоз при беременности
Чтобы снизить проявления токсикоза при беременности, врачи рекомендуют:
- Попробовать кушать небольшой кусок хлеба, чуть-чуть высушенных фруктов. Причем делать все это утром, не поднимаясь с кровати. После сделать чай с мятой, лимоном. Сахар можно только в незначительном количестве. Это позволит нормализовать показатель глюкозы.
- Сосать кусочки фруктов (апельсин, лимон).
- Пить только то, что максимально подходит для вашего организма: простая вода, травяной чай.
- Кушать фрукты, в состав которых входит огромное количество жидкости. Мороженое также допустимо.
- Употреблять блюда, приготовленные на пару. Нельзя жареное, острое. Чтобы перекусить, можно съесть овощи, фрукты, йогурты.
- Кушать нужно небольшой порцией. На протяжении суток допустимо съесть бананы, сухарики, яблоко.
- После употребления пищи необходимо двигаться.
- Заметив первые признаки токсикоза, скушайте немного меда.
- Растирайте имбирное масло и вдыхайте его. Можно также использовать масло перечной мяты.
Третий триместр
Причинами диареи при беременности в третьем триместре могут быть те же факторы, что и у женщин на ранних сроках.
1. Пищевое отравление
К сожалению, с подобной проблемой может столкнуться беременная на любом сроке.
Причиной диареи при беременности в третьем триместре могут быть некачественная пища, употребление продуктов с несоблюдением сроков хранения, обсеменённых болезнетворными микробами.
Отравление сопровождается лихорадкой, тошнотой, рвотой, частым жидким стулом (10-15 раз в день). При сильном обезвоживании снижается кровяное давление, возможен обморок.
Особого внимания при беременности на поздних сроках заслуживают острые кишечные инфекции (сальмонеллёз, ротавирусная инфекция, дизентерия). При подозрении на любую из указанных выше инфекционных болезней беременная доставляется на стационарное лечение.
2. Хронические болезни желудочно-кишечного тракта
Гастрит, язвенная болезнь, холецистит, синдром раздраженной кишки, энтероколит могут сопровождаться диареей на поздних сроках беременности. Токсикоз первого триместра на фоне этих заболеваний протекает более длительно и тяжело.
3. Нарушение диеты
Диарея на 36 неделе беременности, как и в любом другом сроке беременности, может быть связана с погрешностями в питании, с употреблением несовместимых между собой продуктов и с банальным перееданием.
4. Пищевая аллергия
Диарея на первых месяцах беременности и диарея на 37 неделе беременности может быть связана с непереносимостью некоторых продуктов — цитрусовых фруктов, ягод, орехов, рыбы, шоколада, мёда.
Часто расстройство стула сопровождается высыпаниями и кожным зудом.
5. Ферментная недостаточность поджелудочной железы
Ухудшение переваривания жиров, белков и углеводов в тонком кишечнике может быть связано с хроническим панкреатитом или врождённой недостаточностью ферментов.
Диарея на 39 неделе беременности и на других сроках требует немедленной врачебной помощи, если имеются:
- жидкий и обильный стул с примесью слизи или крови;
- многократная рвота;
- понос больше суток без эффекта от лечения;
- боли в животе;
- лихорадка;
- нарушение сознания;
- судороги;
- признаки угрозы выкидыша.
Стадии и виды токсикоза
Чаще всего проявления токсикоза на ранних сроках беременности умеренные, не оказывают сильного влияния на здоровье будущей матери и ребенка
Но женщине важно следить за изменениями в самочувствии
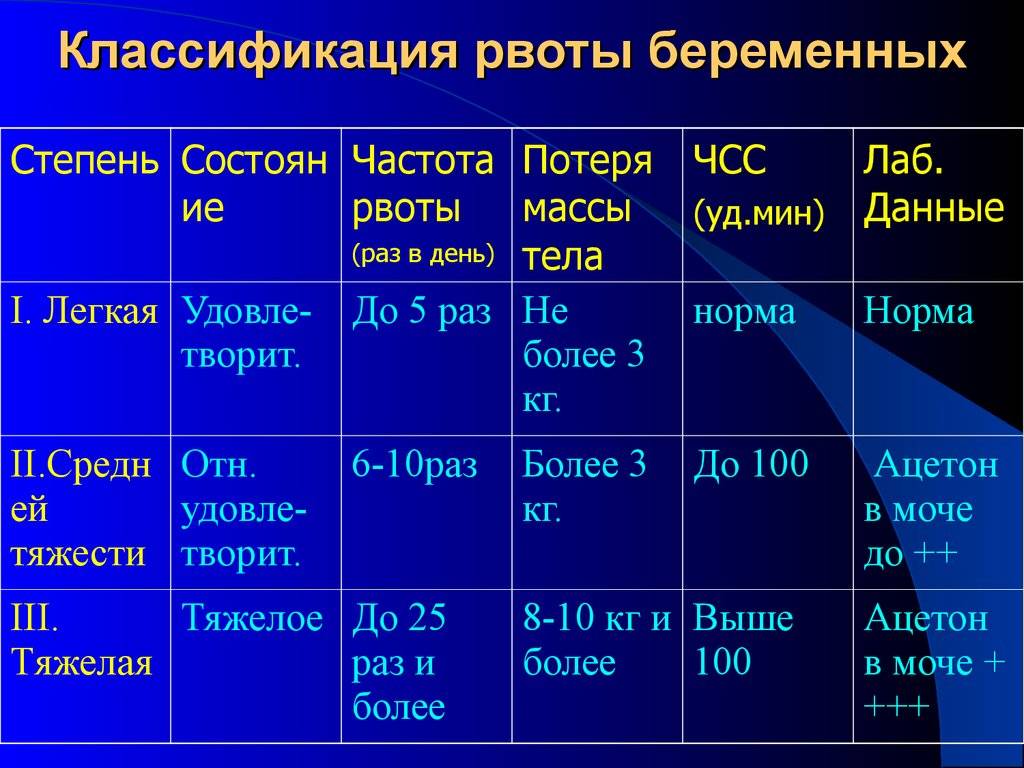
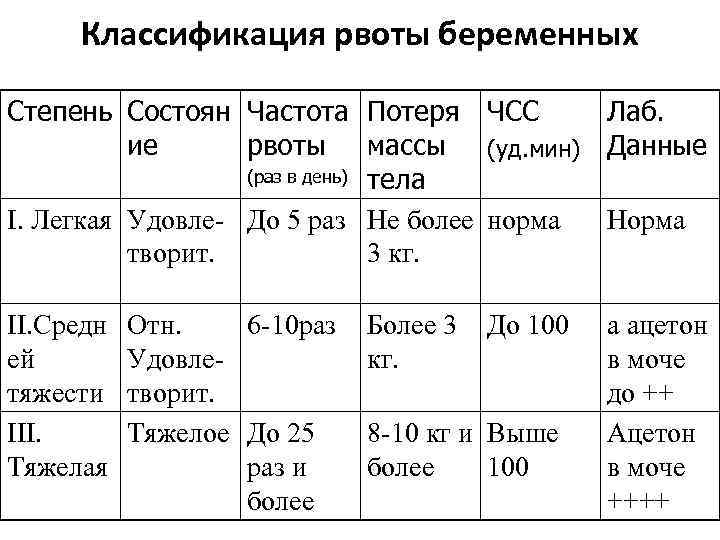
С учетом выраженности симптомов выделяют несколько степеней токсикоза¹:
1. За день у женщины может быть до 5 приступов тошноты, которые не всегда заканчиваются рвотой. Иногда может отмечаться потеря веса (до 3 кг).
2. Количество приступов тошноты и/или рвоты увеличивается до 10 раз в сутки, часто не зависит от приема пищи. Самочувствие женщины ухудшается при употреблении некоторых продуктов, от резких запахов, во время поездки в транспорте. При появлении подобных симптомов необходим врачебный контроль и оценка изменения массы тела беременной (в большинстве случаев отмечается потеря веса более 5 кг). Если женщина не набирает вес, а худеет, это может быть вызвано недостатком питательных веществ в рационе.
Основное проявление токсикоза умеренной степени — неприятный запах при дыхании, это связано с дефицитом воды и глюкозы.
Характерно снижение артериального давления, повышение частоты сердечных сокращений. Желательно обратиться за консультацией к врачу.
 При токсикозе самочувствие ухудшается от резких запахов. Фото: benzoix / Depositphotos
При токсикозе самочувствие ухудшается от резких запахов. Фото: benzoix / Depositphotos
3. Частота суточных приступов рвоты возрастает до 25 и более. Состояние беременной оценивается как тяжелое и даже критическое, наступает обезвоживание. Ощущается сильная слабость, повышается частота сердечных сокращений. За несколько недель женщина может потерять в весе 10 кг и более. После проведения лабораторных исследований может диагностироваться нарушение работы печени и почек, которые не справляются с возросшей нагрузкой. Описанное состояние становится поводом для госпитализации в стационар.
Важно!
При длительной рвоте, которая может быть опасна для жизни, специалисты оценивают необходимость прерывания беременности.
Тяжесть рвоты при беременности определяется по шкале Motherisk OUQE-24:
- Суточное количество рвоты/позывов к ней.
- Наличие и длительность тошноты, болей в желудке.
- Количество позывов к рвоте, которые не приносят облегчения.
| Ответы на вопросы | Количество баллов | ||
| 1 | 2 | 3 | |
| нет | нет | нет | 1 |
| несколько раз | до 1 часа | несколько раз | 2 |
| 3–4 раза | 2–3 часа | 3–4 раза | 3 |
| 5–6 раз | 3–4 часа | 5–6 часов | 4 |
| 7 и более раз | свыше 6 часов | более 7 раз | 5 |
С учетом состояния и данных таблицы врач определяет степень тяжести рвоты при беременности:
- Легкая (6 и менее баллов).
- Умеренная (7–12 баллов).
- Тяжелая (13–15 баллов).
Легкая степень считается безвредной для женского организма. Умеренная степень также не представляет угрозы — при нормальном течении неприятная симптоматика проходит к началу 14-й недели. Опасной для беременной и плода является тяжелая степень токсикоза, при которой организм сильно обезвоживается и истощается.
Гестоз может вызывать следующие проблемы со здоровьем:
- Водянка. Формируется из-за задержки жидкости и проявляется стойкими отеками (скрытыми или явными).
- Нефропатия. Помимо отечности у беременной повышается артериальное давление и диагностируется белок в моче.
- Преэклампсия. К вышеописанным симптомам добавляются головные боли, тошнота, рвота. Могут возникать нарушения памяти, сонливость или бессонница, вялость, безразличие, связанные с нарушениями мозгового кровообращения. Артериальное давление — 160/110 мм.рт.ст. и выше, белок в моче — от 5 г, выделение мочи снижается и составляет менее 500 мл.
- Эклампсия. Тяжелая стадия гестоза. У беременной присутствуют практически все описанные выше симптомы, появляются приступы судорог.
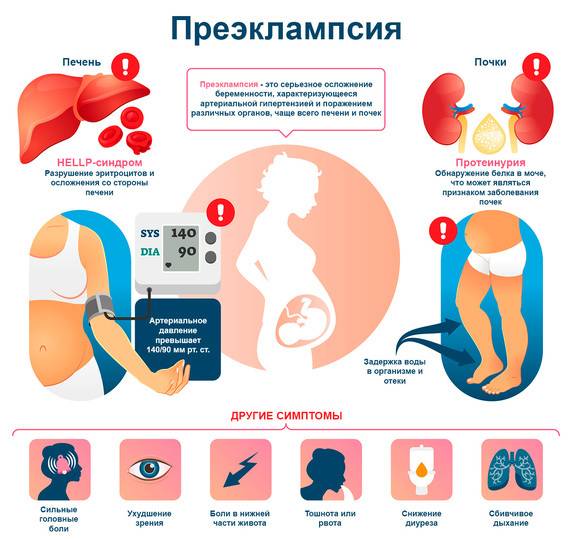 Рисунок 2. Проявления преэклампсии. Изображение: VectorMine / Depositphotos
Рисунок 2. Проявления преэклампсии. Изображение: VectorMine / Depositphotos
Поздний токсикоз, возникающий как самостоятельное проявление, а не на фоне каких-либо других болезней, называется чистым гестозом. Если у беременной есть проблемы со здоровьем (патологии почек, печени, эндокринной системы, ожирение), говорят о сочетанном гестозе.
Хорошее настроение для хорошего пищеварения
Пища, которую мы употребляем, прямо или косвенно влияет на наше настроение. Ведь если она богата питательными веществами, несущими заряд энергии, мы подпитываем все системы и органы нашего тела живительной силой. Такие микроэлементы, как, например, витамины группы В, жизненно необходимы для нормальной работы нервной системы.
Верно и обратное: здоровый и спокойный дух гармонизирует работу и нервной, и всех других систем организма.
Современная психология признает тот факт, что мы можем влиять на тело через сознание. И если оно наполнено позитивом и настроено на преодоление любых вызовов, с которыми сталкиваемся в жизни, мы и физически становимся более выносливыми, и с некоторыми нарушениями в работе систем организма можем справляться без докторов.
Беременность здесь не исключение. Хронические стрессы и психологическое напряжение, испытываемое в связи с условиями и образом жизни, и в обычной ситуации замедляют работу пищеварительного тракта — что уж говорить о такой повышенной нагрузке на организм, как беременность. Поэтому будем создавать положительный настрой. Как это сделать?
Как работать над созданием хорошего настроения
Избегать стрессовых условий и работать над своей психологической устойчивостью к их воздействию. В состоянии стресса у нас выделяются гормоны, подавляющие работу некоторых систем организма, в том числе пищеварительной. Помимо этого, из физиологии нам известно, что в таком состоянии кровь отливает от внутренних органов и приливает к конечностям, которые обеспечивали нашим далеким предкам выживаемость при встрече с хищниками. Условия жизни современного человека изменились, источники стресса тоже, а наша физиология — нет, потому такие ситуации по-прежнему пагубно влияют на тело и психику.
Дыхательные упражнения. Они не только готовят организм к родам, но и оказывают выраженное расслабляющее и успокаивающее воздействие на нервную систему.
Ароматерапия. Снимают нервное напряжение, тонизируют и создают хорошее настроение ароматы лаванды, пихты, розы, сандала, базилика, апельсина, бергамота. На работу пищеварительного тракта позитивное воздействие оказывают масла лимона, шалфея, мяты, мелиссы, ромашки, фенхеля
Аромамаслами нужно пользоваться с осторожностью, склонным к аллергии людям — в особенности. Лучше предварительно проконсультироваться с врачом.
Техники релаксации.
Прогулки на природе.
Общение с позитивными людьми.
Достаточный отдых и сон.
Несмотря на то, что проблемы с пищеварением встречаются на разных этапах беременности практически у каждой будущей мамы, это не значит, что повлиять на степень их выраженности и частоту невозможно.
Придерживайтесь принципов здорового питания, ведите активный образ жизни, больше отдыхайте и бывайте на свежем воздухе, высыпайтесь, создайте вокруг себя позитивную психологическую атмосферу — и шансы, что период ожидания появления на свет вашего малыша будет ознаменован радостным предвосхищением этого волнующего события и приятными приготовлениями, резко увеличатся. Легкой и счастливой вам беременности!
Список использованной литературы
- Кулагина К. А. Правильное питание для беременных. Москва: Издательство «Рипол-Классик», 2016 — 322 с.
- Гили Э. 40 недель, чтобы перестать бояться материнства и начать его ждать с нетерпением. Москва: Издательство «Эксмо», 2016 — 192 с.
- Сирс Уильям, Снелл Б. Дж., Хольт Линда Хьюи , Сирс Марта. В ожидании малыша. Москва: Издательство «Эксмо», 2015 — 496 с.
Профилактика ОРВИ
Профилактика вирусной инфекции во время беременности по большей части носит неспецифический характер и направлена на поддержание соматического здоровья женщины, ограничение контактов, особенно с людьми, имеющими признаки ОРВИ, соблюдение гигиенических норм. Специфическая профилактика возможна лишь для предотвращения заражения сезонным гриппом.
Неспецифическая профилактика
Акушеры-гинекологи не советуют принимать иммуностимулирующие, поливитаминные препараты без крайней необходимости. Среди основных рекомендаций:
- Избегать контактов с лицами, имеющими симптомы ОРВИ, при совместном проживании организовать изоляцию, соблюдать масочный режим, часто проветривать помещение, проводить влажные уборки с антисептиками.
- Дома поддерживать уровень влажности воздуха от 50%, орошать слизистые носа слабыми солевыми растворами.
- Ограничить посещение мест массового скопления людей. Во время визитов в магазин, поликлинику, другие учреждения надевать медицинскую маску, менять ее каждые 2 часа или по мере того, как материал, из которого она сделана, не станет влажным.
- Не прикасаться грязными руками к лицу, после любых контактов ( например, поручни, ручки дверей, купюры или товар в магазине) – предварительно мыть руки или обрабатывать их антисептическими средствами.
- Стараться соблюдать режим сна и бодрствования, сбалансировано питаться. Регулярно совершать прогулки на свежем воздухе.
Специфическая профилактика
Прививка от гриппа при беременности разрешена женщинам во 2 и 3 триместрах. Ее безопасность подтверждена клиническими испытаниями. Обычно прививка хорошо переносится и уже через 4 недели обеспечивает иммунитет от вируса. Эксперты ВОЗ рекомендуют применять препараты с дозировкой антигенов от 15 мкг, иные вакцины они оценивают как недостаточно эффективные.
Так будущая мама может выбрать прививку из следующего перечня:
- «Ультрикс»;
- «Ваксигрипп»;
- «Инфлювак»;
- «Флю-М».
Вакцинация противопоказана пациенткам с индивидуальной непереносимостью компонентов вакцины, системными заболеваниями, острыми состояниями или декомпенсацией тяжелых хронических патологий. Если женщина во время беременности перенесла ОРВИ без каких-либо осложнений, она может выдержать интервал около 2-3 недель и сделать прививку от гриппа.
Признаки ОРВИ во время беременности
Первые симптомы вирусной инфекции у будущей мамы могут появляться одновременно, или же ухудшение состояния развивается постепенно. Скорость появления симптомов, выраженность зависят от вида возбудителя, исходного состояния женщины.
Признаки ОРВИ:
- насморк, затруднение носового дыхания;
- отсутствие обоняния;
- невозможность почувствовать вкус пищи;
- общая слабость;
- слезотечение;
- головная боль, головокружение;
- боли в мышцах, суставах;
- повышение температуры;
- першение, кашель, боли в горле;
- тошнота, рвота, диарея.
Нередко первые, даже незначительные проявления ОРВИ можно распознать в самом начале заболевания. Задача будущей мамы – наблюдать своим самочувствием и не игнорировать сигналы тела. Малейшее недомогание – основание для того, чтобы отдохнуть, обратиться к врачу.
Среди опасных осложнений сезонного гриппа:
- присоединение бактериальной инфекции;
- сепсис;
- синдром системной воспалительной реакции
- острая дыхательная недостаточность
- полиорганная недостаточность и гибель женщины.
Выкидыш
Выкидыш – самопроизвольное, не зависящее от воли женщины, прерывание беременности на сроке до 22 недель. Явление достаточно частое. Каждая пятая беременность у женщин может заканчиваться самопроизвольным выкидышем.
Симптоматика выкидыша на ранних сроках (6-8 недель) может быть не очень заметной. Возможна задержка месячных, изменение характера кровяных выделений при менструации, умеренные боли в пояснице. По статистике, около 80% всех выкидышей происходит на сроке до 12 недель.
Выкидыш на поздних сроках беременности сопровождается такими симптомами, как тянущие боли в пояснице, животе и области крестца, коричневые или алые мажущие выделения из влагалища. Если лечение не проводится, то начинается отсоединение плодового тела от стенки матки и его изгнание. В этом случае может усиливаться кровотечение, возникают интенсивные схваткообразные боли. Выкидыш может закончиться выходом всего плодового тела или застреванием его частей в матке (в подобном случае понадобится медицинское вмешательство).
Привычный выкидыш – это самопроизвольное прерывание беременности (на сроке до 22 недель), которое повторяется при каждой беременности.
Если у женщины произошло 2 и более самопроизвольных выкидыша, то врачи могут поставить диагноз «привычное невынашивание беременности».

1
Диагностика осложнений при беременности
2
Диагностика осложнений при беременности

3
Диагностика осложнений при беременности
Сроки токсикоза
По срокам возникновения токсикоза беременных выделяют
- ранний токсикоз (в первые 3 месяца гестации)
- поздний токсикоз, который принято называть гестозом (развивается во II и III триместрах беременности).
Испытывать симптомы раннего токсикоза женщина начинает с 5-6 недель, а о более ранних характерных признаках говорит наличие какой-либо патологии, так как до 21 дня яйцеклетка и матка еще не имеют общего кровотока.
Выделяют редкие формы раннего токсикоза:
- слюнотечение или птиализм;
- дерматоз беременных (кожные реакции);
- бронхиальная астма;
- тетания (судорожные приступы);
- остеомаляция (процесс размягчения костей);
- острая желтая дистрофия печени.
Что можно принимать?
Стакан воды в руках
Для того чтобы уменьшить концентрацию токсических веществ в организме беременной женщины целесообразно проведение следующих мероприятий:
- провоцирование рвоты путем раздражения корня языка – этот метод эффективен только в том случае, если с момента употребления в пищу некачественных продуктов или лекарственных препаратов прошло не более 1-1,5 часов;
- прием внутрь энтеросорбентов – таблетки Активированного угля являются самым распространенным и безопасным средством, цена препарата невысокая и такие таблетки в большинстве случаев есть в аптечке каждого человека;
- обеспечение оптимального питьевого режима – это необходимо с целью восполнения потери жидкости, конечно, при условии, что у женщины нет противопоказаний к питью в виде выраженных отеков, артериальной гипертензии и сердечной недостаточности.
Что выпить беременной до приезда врача?
Регидрон порошок
Что делать беременной при отравлении? Установить правильный диагноз поможет дифференцирование причин. Это означает, что сохранение тех продуктов, которыми вероятно отравилась беременная, химических веществ, с которыми она контактировала и лекарственных препаратов, которые она принимала помогает врачу быстрее установить точную причину интоксикации организма и правильно подобрать лечение, которое в разных ситуациях кардинально отличается.
До приезда скорой помощи разрешается выпить несколько стаканов чистой негазированной воды. В случае если беременную беспокоит неукротимая рвота или сильная тошнота, то жидкость нужно пить мелкими глотками через каждые 5 минут.
Восполнить баланс солей в организме поможет препарат Регидрон. Он выпускается в форме порошка в пакетиках, предназначенного для приготовления раствора и дальнейшего его употребления внутрь. О том, как правильно разводить порошок и сколько принимать внутрь, подробнее обозначено в инструкции.
При употреблении несвежей еды или продуктов сомнительного происхождения следует как можно скорее вызвать рвоту. Для этого путем раздражения корня языка пальцами содержимое желудка можно извлечь наружу. После рвоты можно принять таблетки Активированного угля или выпить раствор пищевой соды (на стакан воды 1 чайная ложка соды) – это снизит всасывание токсических веществ в кишечнике.
Отравление грибами при беременности нельзя лечить в домашних условиях – будущая мама нуждается в немедленной госпитализации и постоянном наблюдении медиков до стабилизации состояния и полной очистки организма от токсинов.
Опасные отношения – с чем нельзя комбинировать противорвотные препараты
Противорвотные средства могут вступать в нежелательные, а иногда и очень опасные взаимодействия с другими лекарствами:
- Тиэтилперазин усиливает действие гипотензивных препаратов и может усиливать действие таких препаратов, как барбитураты, бензодиазепины, опиоиды, нейролептики, антигистаминные, снотворные или седативные средства, препараты, действующие на центральную нервную систему;
- Дименгидринат взаимодействует с алкоголем и, как и тиэтилперазин, усиливает действие веществ, действующих на центральную нервную систему;
- Метоклопрамид, в свою очередь, влияет на то, сколько других лекарств всасывается в организм.
Ондансетрон? Пока нет доказательств того, что он взаимодействует с какими-либо лекарствами.