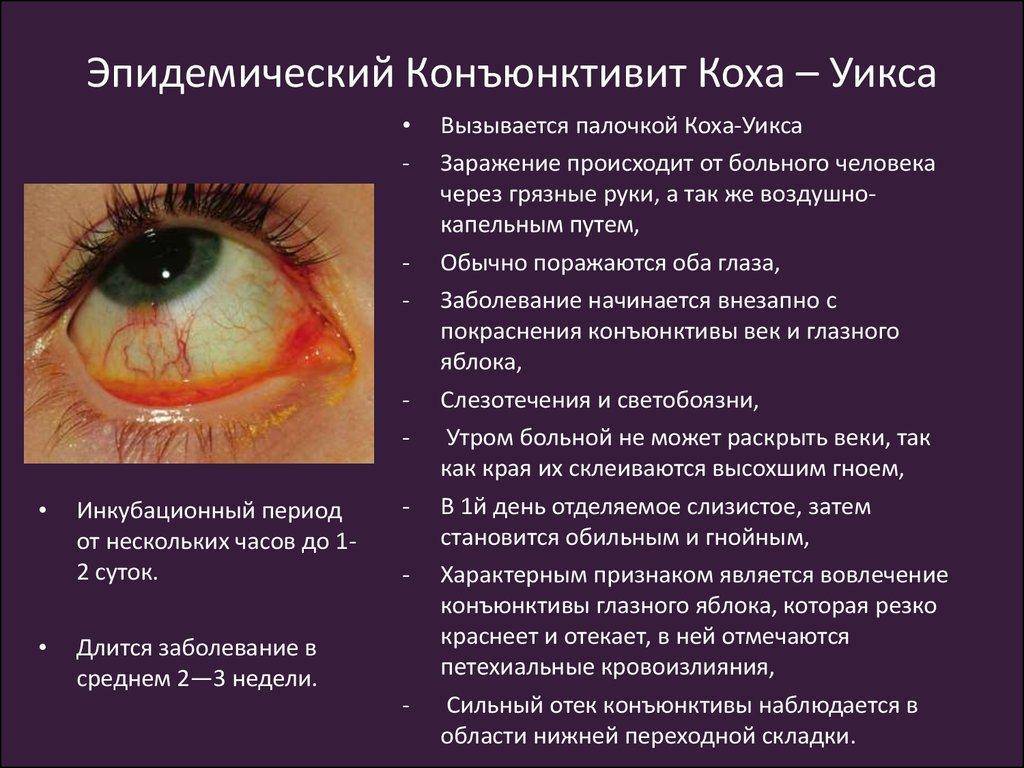
Причины появления этого симптома – почему двоится в глазах
Глаза видят предметы под разными углами, отклонения минимальны, поэтому здоровый человек их не замечает. Мозг обрабатывает полученную информацию, объединяя два изображения в одно целое. При диплопии пациент видит оба изображения одновременно, т.е. мозг в этом случае отдыхает.
То, что у каждого глаза свой особый угол обзора, можно проверить простым экспериментом. Закройте один глаз и посмотрите на палец на заднем плане. Затем закройте другой глаз, и вы увидите, что палец сдвинулся по сравнению с объектами на заднем плане.
Все, что окружает человека, проецируется на одни и те же участки сетчатки обоих глаз. В мозгу два объекта обрабатываются и объединяются в один. Если изображение предметов попадает в разные участки, глядя вдаль, человек видит предметы раздвоенными.
Световые лучи проникают в разные участки сетчатки из-за естественных осложнений или нарушений иннервации двигательных мышц глаза, что провоцирует смещение глазного яблока и приводит к диплопии (двоению в глазах). Распад изображения может быть вызван неправильным преломлением оптической среды при различных проблемах и патологиях хрусталика и роговицы глаза.
Все факторы, приводящие к развитию диплопии, можно разделить на несколько категорий:
- Повреждение зрительного аппарата — аномалия часто диагностируется после травмы головы;
- Появление новообразований, когда опухоль сдавливает нервные окончания;
- Пониженный мышечный тонус, мешающий плавному движению глазных яблок;
- Патологии роговицы или хрусталика, в т. ч. после неудачных операций;
- Офтальмологические заболевания, например, инфекции.
Развитие диплопии может быть признаком серьезного заболевания центральной нервной системы, инфекции, аутоиммунных нарушений и т. д.
По основным причинам диплопию можно разделить следующим образом:
- косоглазие, встречается у людей с различными видами рака;
- нервно-паралитическая, возникает из-за повреждения нервных окончаний, иннервирующих двигательные мышцы глаза;
- рестриктивная, возникает из-за поражения глаз при смещении яблока или защемлении мышц;
- следствие хирургического вмешательства при лечении отслойки сетчатки, катаракты.
Профилактические меры
Профилактика гнойных выделений из глаз у новорожденных заключается в следующем:
- В ходе любых физических контактов с ребенком необходимо соблюдать правила гигиены.
Желательно мыть руки с мылом перед каждым таким контактом (особенно перед кормлением), чтобы избежать занесения инфекций. - Для регулярного промывания глаз можно использовать борную кислоту, марганцовку или фурацилин.
В профилактических целях промывать глаза такими средствами можно раз в день. - Ребенка нужно кормить смесями, в состав которых входят необходимые для развития микроэлементы и витамины.
В некоторых случаях допускается подмешивать в еду витаминные добавки.
Массаж для глаз от доктора Комаровского
Если причиной выделения гноя из глаз грудничка является дакриоцистит, то помимо промывания устранить причину нагноений можно массажем. Его разработал и практикует всё тот же известный многим по циклу телепередач доктор-педиатр Евгений Олегович Комаровский.
Сразу о мерах предосторожности. Массировать глаз малышу нужно очень аккуратно, подушечкой пальца
Сильно давить не следует, чтобы не доставлять своему чаду дискомфорта. Руки перед массажем нужно обязательно промыть с мылом.
Указательный палец надо расположить в 1 см от бугорка слёзного мешка, который находится в уголке глаза. Далее надо сделать 10-15 надавливающих движений. Подобное воздействие стимулирует железы и нормализует их работу. К концу массажа в уголке глаза должна появиться желтоватая жидкость. Это нормально. В любом случае по окончании процедуры надо промыть глазки грудничка настоем ромашки или раствором фурацилина, приготовленным по рецепту, описанному выше. Делать подобный массаж Комаровский рекомендует 5-6 раз в день, желательно перед кормлением (минут за 10-15).
Однако даже если массаж помогает, пренебрегать походом к врачу не следует. Доктор Комаровский советует сделать это в любом случае и по возможности не откалывать это дело в «долгий ящик».
Отличия у взрослых и детей
Причины возникновения конъюнктивита и характер его течения у взрослых и детей имеют свои особенности. Чаще всего заболевание диагностируют у детей до четырех лет, так как в этом возрасте иммунная система малышей еще не сформирована и их организм чувствителен к негативным факторам внешней среды.
Детский конъюнктивит
Еще несколько десятилетий назад основной причиной конъюнктивита у детей был стафилококк. Сейчас это несоблюдение правил личной гигиены. Чаще всего малыши заражаются в детских дошкольных заведениях, играя в общие игрушки с больным ребенком или пользуясь одним полотенцем. Инфекция может попасть в глаза, когда ребенок трет их грязными руками.
Несмотря на то что доля бактериального конъюнктивита в общей статистике заболеваемости снизилась, инфекционный тип патологии у детей все еще остается лидером по распространенности. Сейчас прослеживается тенденция к росту доли вирусных и аллергических форм.
Среди детских глазных заболеваний конъюнктивит составляет 30% всех случаев обращения к офтальмологу. После четырех лет его доля снижается и начинают преобладать астигматизм, дальнозоркость и близорукость.
Конъюнктивит у новорожденных
Свои особенности имеет конъюнктивит у новорожденных. Слабый иммунитет детей первого месяца жизни — высокий фактор риска заражения любой инфекцией, особенно, если ребенок родился недоношенным.
Развитию заболевания способствуют также:
- неполноценное питание при недостатке у матери грудного молока;
- небольшой вес при рождении;
- перенесенные в первые недели жизни инфекционные болезни;
- наличие у матери инфекционных заболеваний: гонококки и хламидии попадают в глаза ребенка во время прохождения по родовым путям.
Признаки конъюнктивита у новорожденного:
- отечные веки и красные глазки («кроличьи глаза»);
- малыш все время тянется ручками к глазам, плачет и капризничает, плохо спит;
- ребенок отворачивается от света и закрывает глаза;
- после сна он не может разлепить веки из-за засохшей на ресницах слизи или гнойных выделений.
Что делать при конъюнктивите у ребенка?
Очень важен правильный гигиенический уход за глазами детей:
- Глаза ребенку нужно каждый день тщательно промывать теплой кипяченой водой.
- Для каждого глаза нужно использовать новый ватный тампон.
- Промывать нужно обязательно по направлению от наружного уголка глаза к внутреннему.
Педиатры категорически выступают против распространенной практики промывания глаз у новорожденных грудным молоком. Молоко — благоприятная среда для размножения патогенной микрофлоры и может само содержать вредные микроорганизмы.
При детском конъюнктивите противопоказано любое самолечение, при первых признаках воспаления необходимо обратиться к врачу. До консультации можно облегчить состояние малыша — затенить его комнату, чтобы в глаза не попадал яркий свет, следить за тем, чтобы ребенок не тер глаза.
Диагностика и лечение
При появлении признаков офтальмологического расстройства малыша следует показать доктору. Только врач может определить причину заболевания, поставить диагноз и назначить правильную терапию. Самолечение в этом случае опасно для здоровья!
Диагностировать конъюнктивит глаз у ребёнка врач сможет уже при первичном осмотре.
Однако для более точной постановки диагноза проводятся дополнительные исследования, а именно:
лабораторный анализ мазков конъюнктивы на бактериальный посев и цитологию;
биомикроскопия;
аллергические пробы.
После того как причина конъюнктивита глаз установлена, врач назначает лечение. Вирусный конъюнктивит глаз у ребёнка не требует специальной терапии, однако при такой форме применяются препараты искусственной слезы для необходимого увлажнения слизистой и выведения патогенов. Возможен также приём противовирусных средств и иммуномодуляторов. Антибиотики в этом случае не эффективны.
Если установленная причина конъюнктивита глаз имеет бактериальную природу, то необходимо пройти курс лечения антибиотическими средствами. Как правило, днём используют капли для закапывания, часто промывают глаза антисептическими растворами для удаления гнойных выделений. На ночь за нижнее веко закладывают мазь. Лекарство успокаивает раздражённую конъюнктиву, препятствует образованию гнойной корочки во время сна.
В случае, когда конъюнктивит глаз у ребенка вызван действием аллергенов, следует по-возможности оградить малыша от негативного влияния. Для подавления аллергических реакций, в том числе и конъюнктивита, ребёнку дают антигистаминные препараты согласно дозировке, назначенной врачом.
В офтальмологической практике встречаются случаи, когда диагностируется конъюнктивит глаз у ребёнка, не достигшего и полугода. Физиологическое развитие органов зрения в этот период ещё не закончено, поэтому болезнь осложнятся тем, что слёзная жидкость скапливается в глазах. Помочь малышу можно специальным массажем лёгкого надавливания на околоносовые пазухи глаз. Эти действия в купе с медикаментозным лечением быстро избавят грудничка от неприятных симптомов.
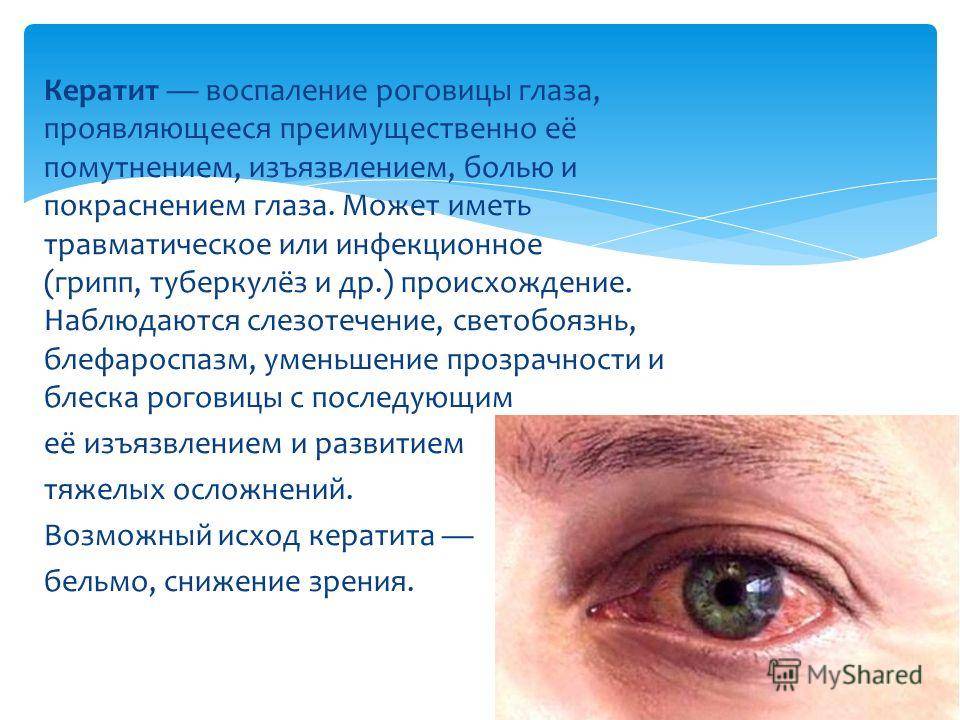
Конъюнктивит глаз у ребёнка требует обязательной медицинской помощи. Осложнения (синдром «сухого глаза», кератит и др.), возникающие без должной терапии, могут привести к серьёзным проблемам со зрением и даже к слепоте.
Как лечить острый тонзиллит
Лечение острого тонзиллита или ангины зависит от возбудителя и степени тяжести заболевания.
1.
Если речь идет о бактериальной природе заболевания, необходимо назначение антибактериальных препаратов разных групп.Эффективный антибиотик может назначить только врач!Против вирусного тонзиллита антибиотики не эффективны!
2.
Симптоматическое лечение: Включает в себя прием жаропонижающих, обезболивающих, а также применение местных противовоспалительных и антимикробных препаратов в форме растворов, пастилок, таблеток.
3.
Щадящая диета: исключение острого, жареного, кислого поможет снизить раздражение в горле.
4.
При неэффективности лечения или появлении осложнений показана госпитализация
В больнице пациент сможет находиться под пристальным вниманием врачей. Это позволит держать под контролем показатели крови и при необходимости начать гормональную и противовоспалительную терапию
Возможно использование системных антибиотиков.
При необходимости выполняется оперативное вмешательство.
Независимо от тяжести заболевания, вызвавшего его возбудителя и формы проявления, лечение должно быть комплексным, то есть обладать антимикробным, противовоспалительным и обезболивающим эффектом. Бесконтрольное лечение народными средствами может только навредить.
Почему возникает двоение удаленных предметов
Некоторые аномалии не представляют угрозы для здоровья человека, другие представляют серьезную опасность. Бинокулярную бифуркацию могут спровоцировать следующие заболевания:
- Аневризма. Развивается из-за рассечения сосудов. Если поврежденная артерия находится в головном мозге, то диплопия будет симптомом этой болезни;
- Рассеянный склероз. Заболевание сопровождается поражением центральной нервной системы. Отличительная особенность патологии — иммунитет пациента атакует здоровые клетки спинного или головного мозга;
- Миастения гравис. Аутоиммунное заболевание, приводящее к снижению мышечного тонуса;
- Сахарный диабет. Развивается из-за нехватки в организме гормона инсулина. Аномалия часто затрагивает нервные окончания, отвечающие за движение глаз;
- Косоглазие. Из-за нарушения положения, глаза смотрят в разные стороны. Из-за недостаточной фокусировки на объекте изображение «дублируется».
Также могут вызывать бинокулярную диплопию нарушения кровообращения, но эта проблема гораздо реже сопровождается двоением в глазах, чем вышеупомянутые заболевания.
Ответы на популярные вопросы про тонзиллит
1. Какие антибиотики назначают при тонзиллите?
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
- полусинтетические пенициллины
- цефалоспорины
- макролиды
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как возможно развитие устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
2. Можно ли делать прививки при тонзиллите?
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
3. Какой врач лечит тонзиллит?
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
4. Можно ли делать ингаляции при тонзиллите?
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
5. Можно ли есть мороженое при тонзиллите?
Для облегчения боли в горле рекомендовано употребление холодных продуктов, в том числе мороженого. Холод обладает местноанестезирующим эффектом, достигаемым за счет воздействия на нервные окончания.
6. Какие анализы назначают при тонзиллите?
- мазок из глотки – с миндалин, дужек, задней стенки глотки на определение возбудителя и устойчивости к антибиотику, в том числе на предмет дифтерии
- экспресс-тест на выявление бета-гемолитического стрептококка группы А
- общий анализ крови
- общий анализ мочи
- СОЭ
7. Может ли тонзиллит возникать только с одной стороны?
В основном тонзиллит протекает с двусторонним поражением миндалин, но бывают исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
8. Как долго лечится тонзиллит?
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
9. Можно ли самостоятельно удалять пробки при тонзиллите?
Нет, самостоятельное удаление пробок строго запрещено! Ни ватными палочками, ни зубной щеткой, ни руками. Это связано с опасностью повреждения миндалины и окружающих тканей. Повреждение может спровоцировать распространение инфекции и развитие осложнений.
Причины бинокулярной диплопии
Если отойти от офтальмологии, и рассмотреть другие патологии симптомом которых является диплопия, то любой врач вам назовет множество инфекционных, аутоиммунных, неврологических и неопластических причин:
- повреждение нервов третьей, четвертой или шестой пары черепно-мозговых нервов, контролирующих движение глаз;
- злокачественная опухоль головного мозга;
- рассеянный склероз;
- отравление ботулотоксином (ботулизм);
- Синдром Гийена-Барре;
- обширный абсцесс;
- Болезнь Грейвса;
- гетерофория;
- орбитальный миозит;
- миастения;
- анизометропия;
- клещевой боррелиоз;
- кератоконус;
- отравление салициловой кислотой;
- использование фторхинолоновых антибиотиков, нейролептиков, седативных средств, стрептомицина, глюкокортикоидов, салицилатов, амфетаминов, опиатов;
- инсульт.
Дистрофии конъюнктивы
Пингвекула (жировик)
Пингвекула – ограниченное утолщение конъюнктивы, появляющееся в области внутреннего края роговицы.
Возникает у людей пожилого возраста как результат раздражения глаза внешними факторами. Патология может выглядеть как небольшой косметический дефект. Удаляют в редких случаях, по желанию пациента.
Птеригиум
Птеригиум (или крыловидная плевра) – аналог слизистой оболочки глазного яблока, имеет треугольную форму и врастает в поверхность роговицы со стороны носа. Причина – механические, химические раздражители, долгое пребывание на солнце без темных очков.
Непрогрессирующая форма птеригиума хирургического лечения не требует.
Прогрессирующая форма крыловидной плевры начинает разрастаться к центру глаза. В связи с этим ростом появляются следующие симптомы: покраснение и раздражение глаза, слезотечение, снижение зрения из-за астигматизма. В такой ситуации необходима операция.
1
Диагностика и лечение конъюктивита

2
Диагностика и лечение конъюктивита
3
Лечение конъюктивита
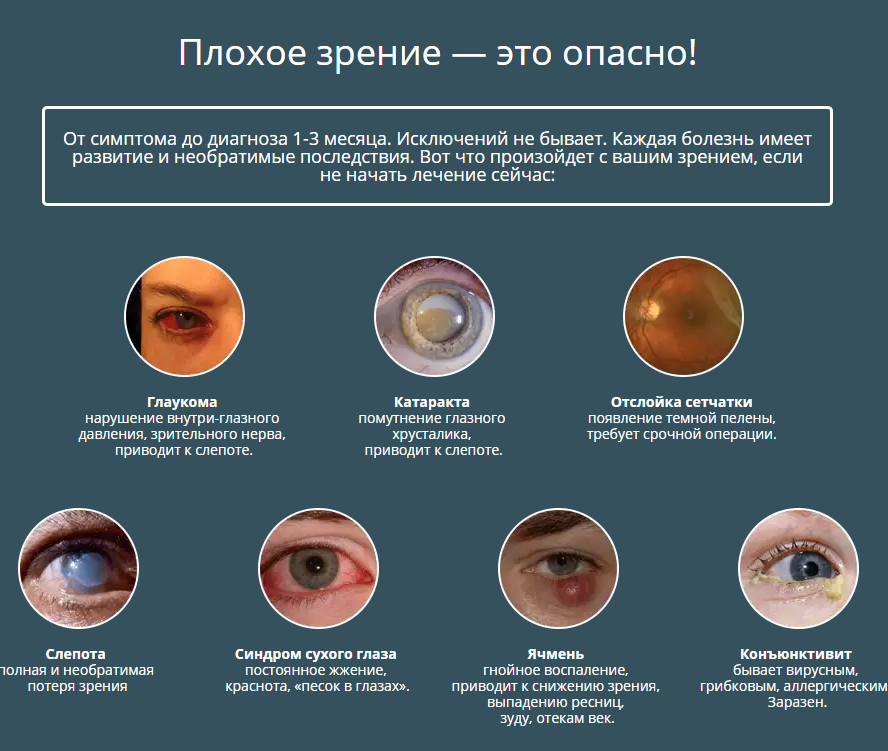
Синдром сухого глаза
Синдром сухого глаза – нарушение смачивания поверхности глаза из-за изменения количества и качества слезной жидкости, а также быстрого испарения слезной пленки.
Наш глаз защищен сверхтонкой, трехслойной слезной пленкой. Верхний маслянистый слой обеспечивает скольжение верхнего века по поверхности глаза и препятствует высыханию двух других слоев.
Средний слой (водный, с электролитами) снабжает роговицу глаза питательными веществами, защищает глаз и вымывает из него инородные тела.
Третий муциновый слой обеспечивает гладкость поверхности роговицы и сохраняет четкое зрение. Нарушение стабильности слезной пленки приводит к сухости поверхности конъюнктивы и роговицы и появлению синдрома сухого глаза.
Эту патологию называют «болезнью цивилизации», так как многочасовая работа за компьютером, неувлажненный воздух от кондиционеров и длительное ношение контактных линз крайне способствуют появлению заболевания.
Другими причинами возникновения синдрома сухих глаз могут стать: эндокринные нарушения, патология органов зрения, заболевания соединительной ткани, авитаминоз, применение некоторых лекарственных препаратов.
Симптомы синдрома сухого глаза:
Можно выделить следующие признаки синдрома сухого глаза:
- ощущение песка в глазах, сухость и боль (в конце дня может увеличиваться);
- покраснения глаз;
- туманность зрения, исчезающая при моргании;
- дискомфорт глаз после чтения или работы за компьютером.
Лечение синдрома сухого глаза
При выборе препаратов при лечении синдрома сухого глаза врач-офтальмолог ставит следующие задачи: увлажнение глаз, устранение причины, вызвавшей патологию, стабилизация слезной пленки, профилактика осложнений. Оптимальный выбор – препараты «искусственной слезы» с высокой, средней и низкой вязкостью.
По усмотрению врача могут назначаться противовоспалительные и антибактериальные средства. В исключительных случаях применяется хирургический метод лечения заболевания.
Профессиональные врачи-офтальмологи клиники «МедикСити» всегда готовы прийти вам на помощь в лечении различных глазных заболеваний.
Мы располагаем новейшим диагностическим оборудованием и владеем проверенными методиками лечения любых болезней глаза.
Здоровья вам и вашим глазам!
Материал подготовлен при участии специалиста:
Симптомы острого тонзиллита
Характерно острое и резкое начало заболевания.
- Боль в горле и при глотании – это основной симптом ангины. Боль может быть очень интенсивной, усиливаться при глотании, отдавать в ухо. Все это сильно снижает качество жизни пациента.
- Отек и воспаление раздражают нервные окончания в горле, вызывая боль.
- В зависимости от формы острого тонзиллита температура тела может повышаться от 37 до 39, а иногда и до 40 °C.
- На фоне повышения температуры и интоксикации может возникнуть головная боль, слабость, разбитость, потеря аппетита.
- Подчелюстные и шейные узлы увеличиваются в размерах и могут быть болезненными при нажатии.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
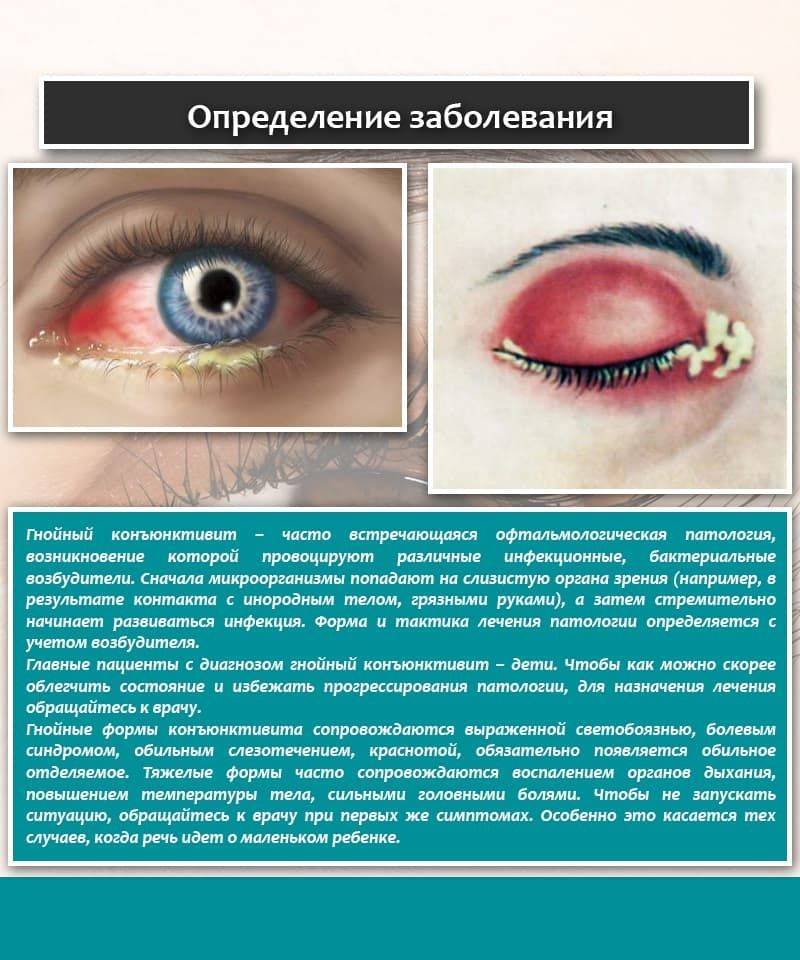
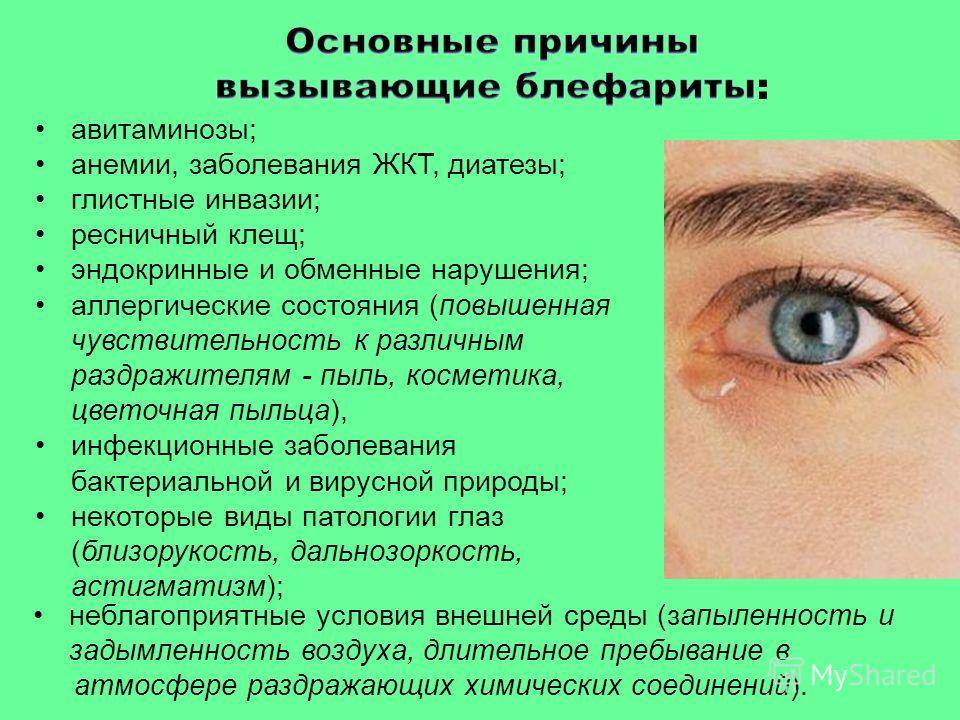
Причины нагноения
Гнойный экссудат свидетельствует об активности гноеродных бактерий/вирусов и ослабленном иммунитете. Поэтому у детей данная патология встречается чаще, чем у взрослых. Бактерии могут поселиться на самой слизистой оболочке глаза, веке либо в слезовыводящих канальчиках. Нагноение может вызвать:
- конъюнктивит;
- увеит;
- ячмень;
- дакриоцистит;
- трахома;
- блефарит;
- простуда.
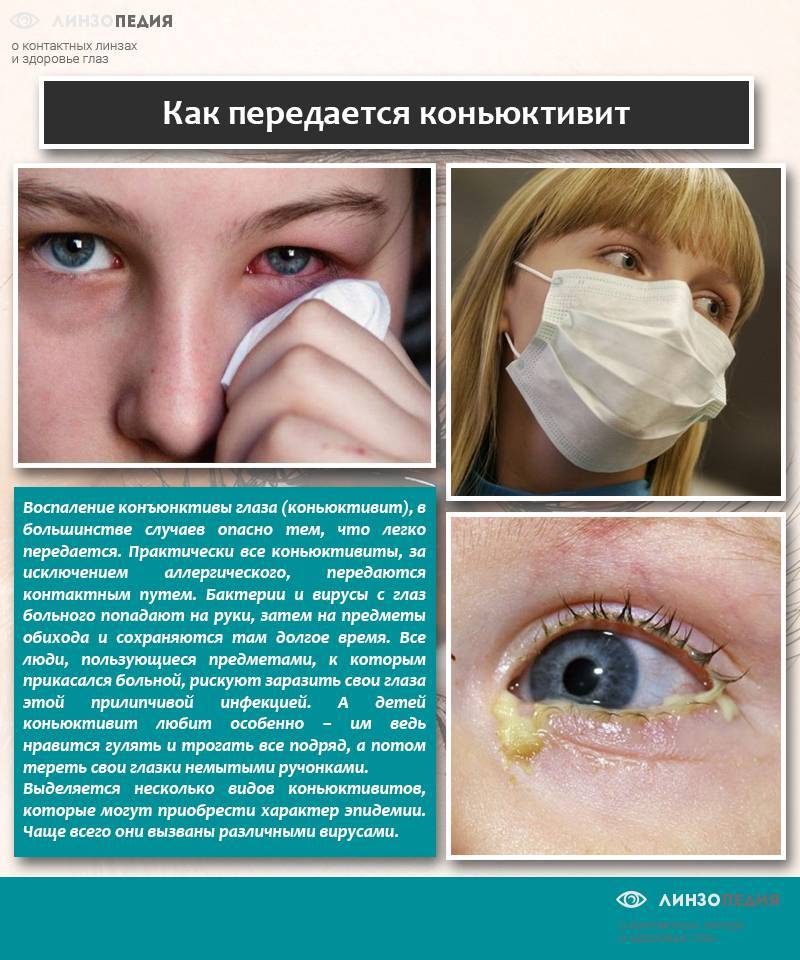
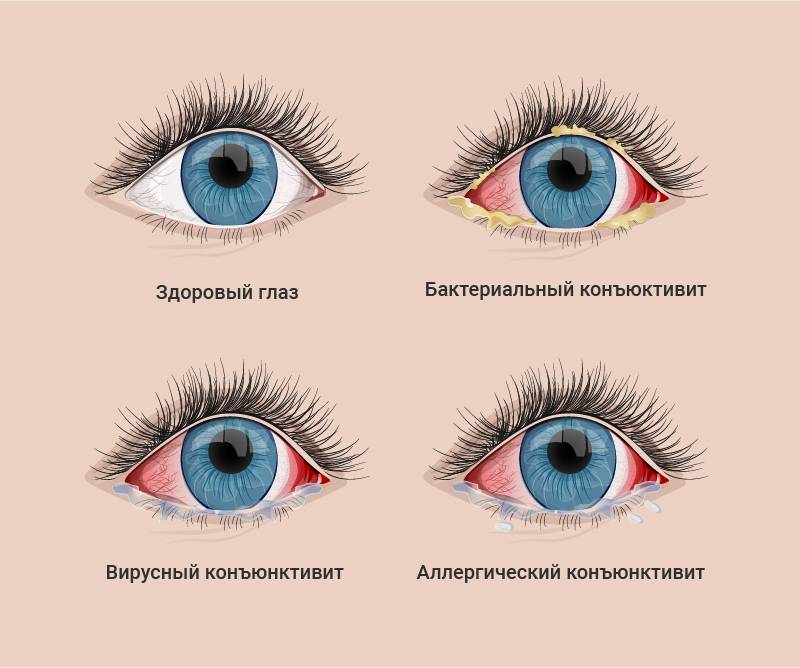
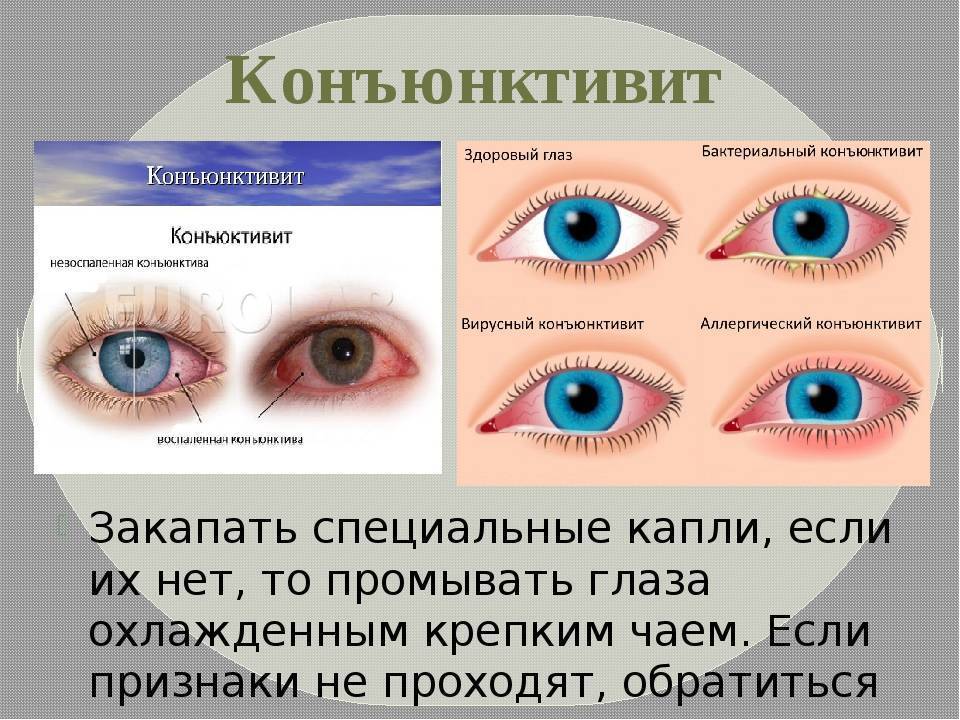
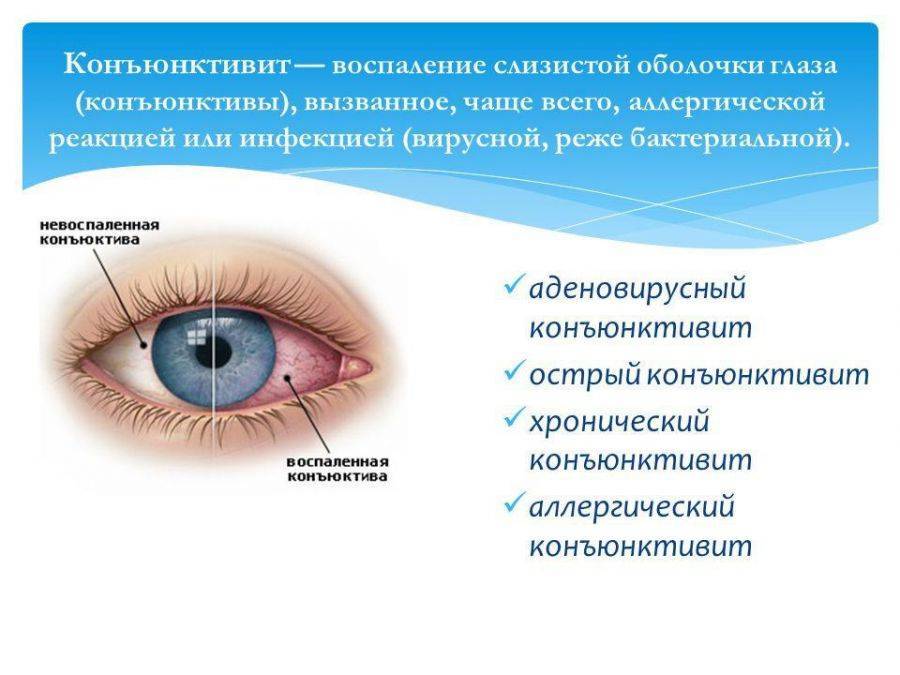
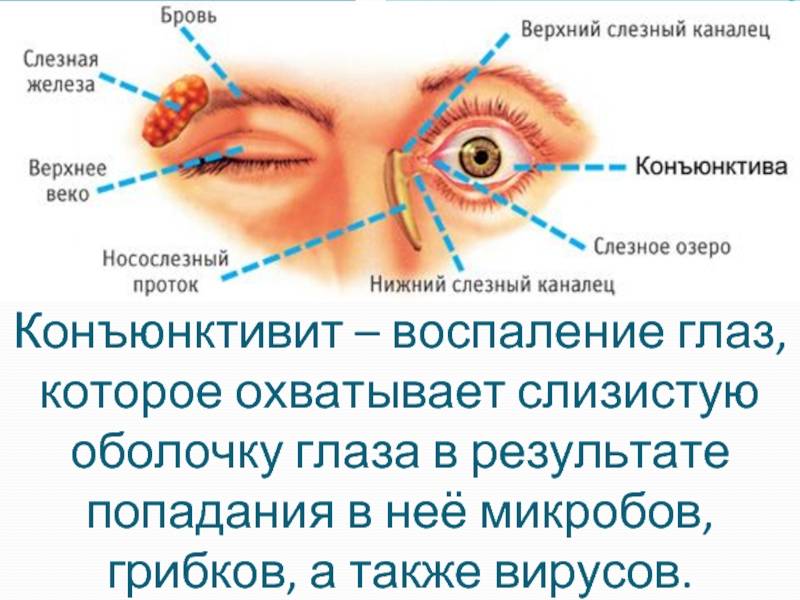
Конъюнктивиты
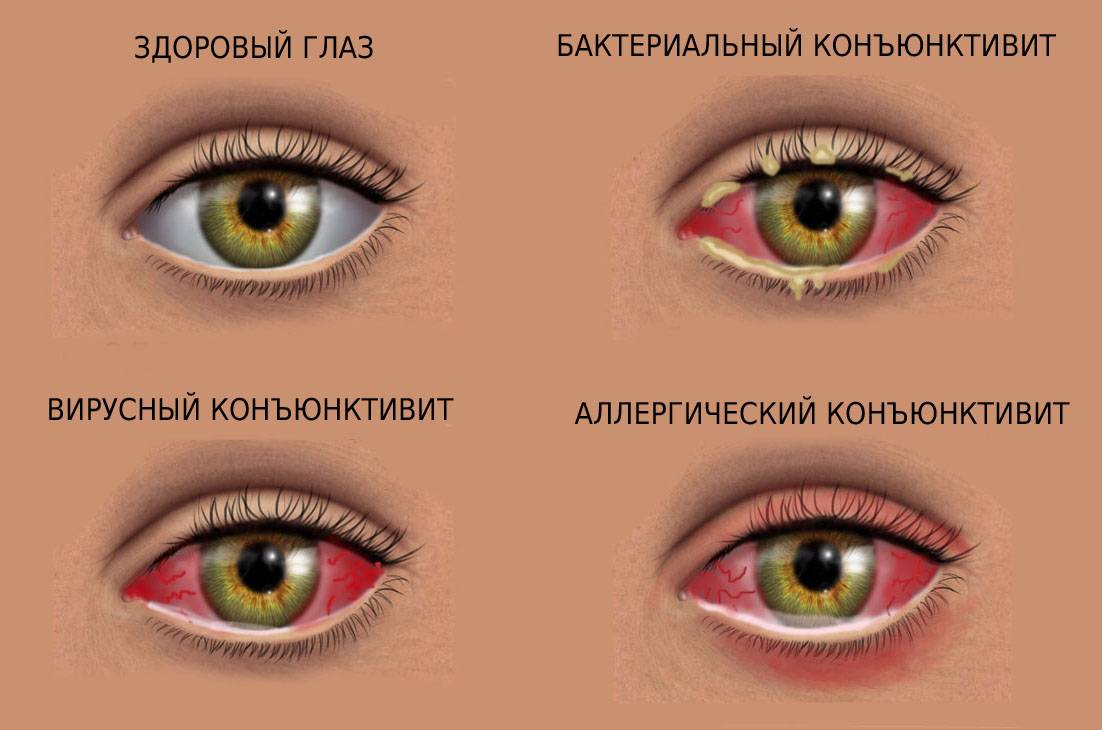
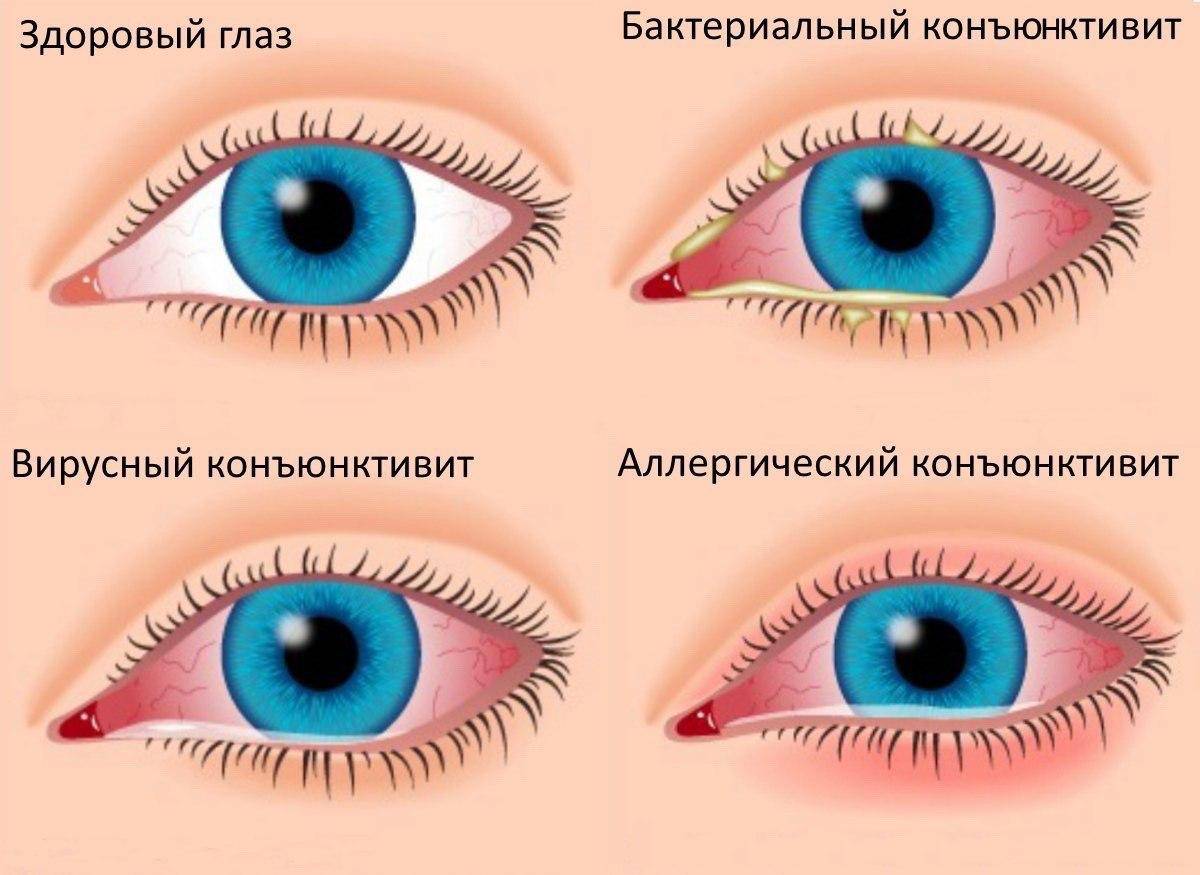
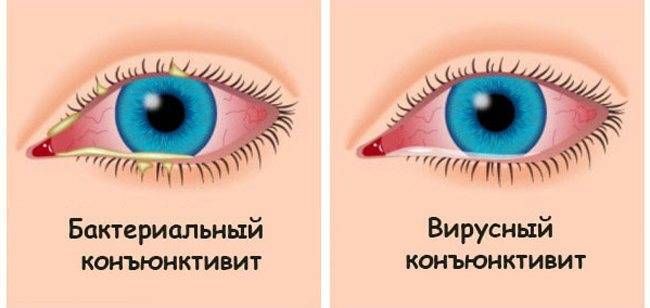
Конъюнктивит имеет разную природу: аллергический, бактериальный, вирусный. При вирусном конъюнктивите экссудат выделяется не обильно, отличается жидкой консистенцией. При поражении глаз аденовирусом наблюдается гиперемия век вместе с выделением жидкого экссудата зеленого оттенка.
При герпесном конъюнктивите в гнойных массах находится сукровица. Отличительная особенность герпесвируса — образование мелких пузырьков с белой жидкостью внутри. Гнойных выделений при герпесвирусе может и не быть. Однако жидкость из лопнувших пузырьков, попадая в глаз, вызывает воспалительные процессы.
Конъюнктивиты кокковой природы появляются при неправильном лечении простудных заболеваний — ангины, гриппа. Данный тип микроорганизмов вызывает обильный экссудат вязкой структуры, гной имеет желтый оттенок. Кокковые конъюнктивиты лечат антибиотиками. У новорожденных младенцев часто наблюдается гонококковый конъюнктивит.
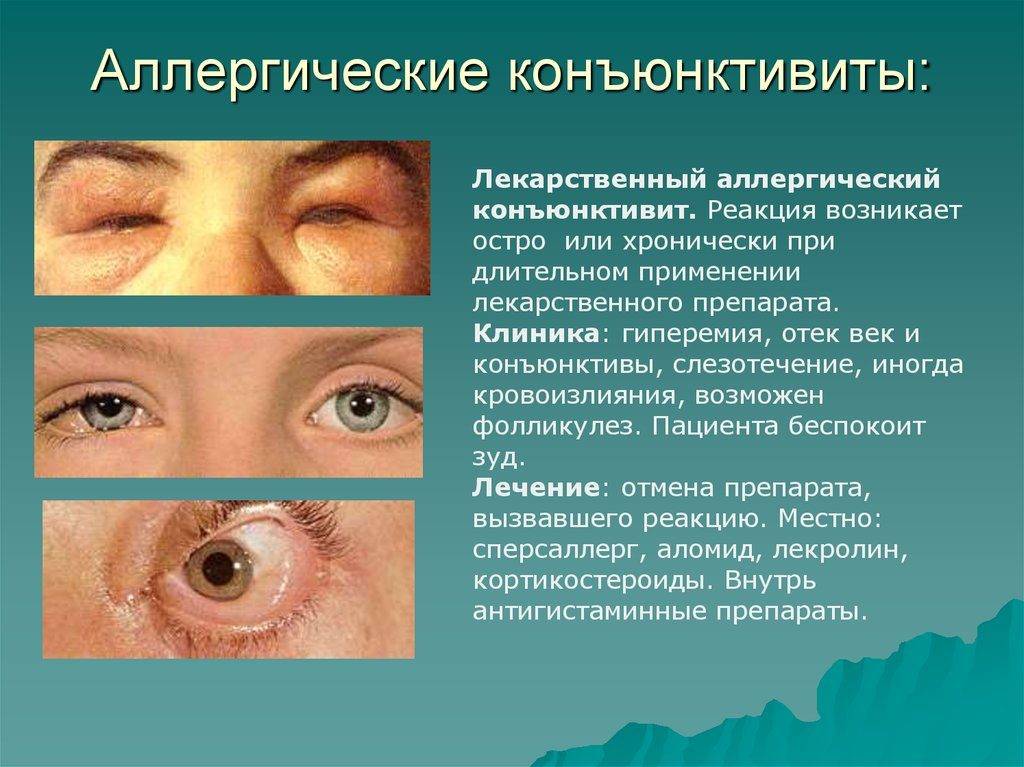
При аллергических конъюнктивитах выделение экссудата происходит непрерывно, веки опухают и краснеют. Для аллергической формы поражения характерен сильный зуд. Поражаются оба глаза сразу, время заболевания — конец зимы. Данный вид патологии не поддается лечению без устранения причины воспаления — аллергена.
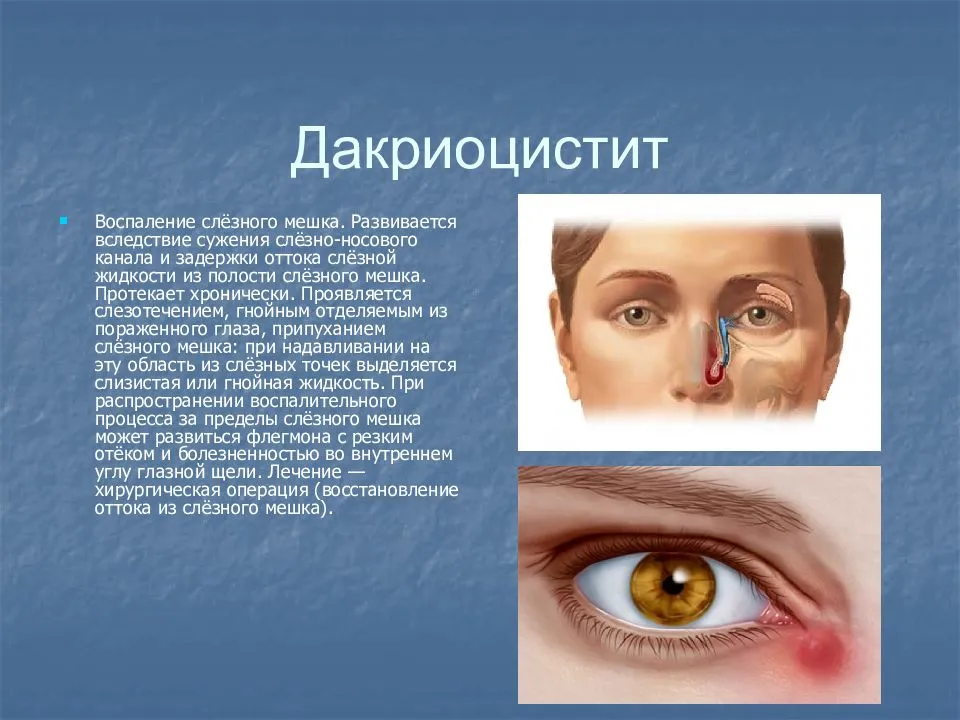
Увеит и дакриоцистит
При закупорке слезных канальчиков (дакриоцистите) делают массаж. Если массаж не помогает, педиатр открывает канальчики с помощью медицинских инструментов. Дакриоцистит бывает у новорожденных детей.
Увеит — это воспаление сосудов оболочки глазного яблока. Болезнь может появиться из-за травмирования глаза, при попадании бактерий, при аллергической реакции на раздражитель, при нарушении обменных процессов в организме.
Блефарит, простуда, трахома
Блефарит характеризуется воспалительными процессами края век: покраснение, опухание, гнойные процессы. Патологию вызывает бактериальная/грибковая инфекция, поэтому лечение проводят антибиотиками. При блефарите характерно обильное выделение экссудата во время ночного сна, утром глаза трудно открыть из-за слипшихся ресниц. Болезнь возникает как реакция на соматические заболевания, сопровождающиеся воспалительными процессами. Также блефарит появляется при снижении иммунной защиты и при атаке аллергенов.
Запущенная хроническая хламидийная инфекция называется трахомой. Для данной патологии характерно образование рубцовой ткани. На этапе формирования болезни трахому можно спутать к конъюнктивитом.
Нагноение глаз может появиться после простуды либо сопровождать ее. Это обусловлено близким расположением слезных каналов и носовых протоков. Инфекция легко проникает в глазные органы, вызывая воспаление. Вирусный конъюнктивит протекает в тяжелой форме и требует тщательной терапии. Если при простуде гноятся глаза у взрослого, это свидетельствует о наличии серьезных заболеваний внутренних органов.
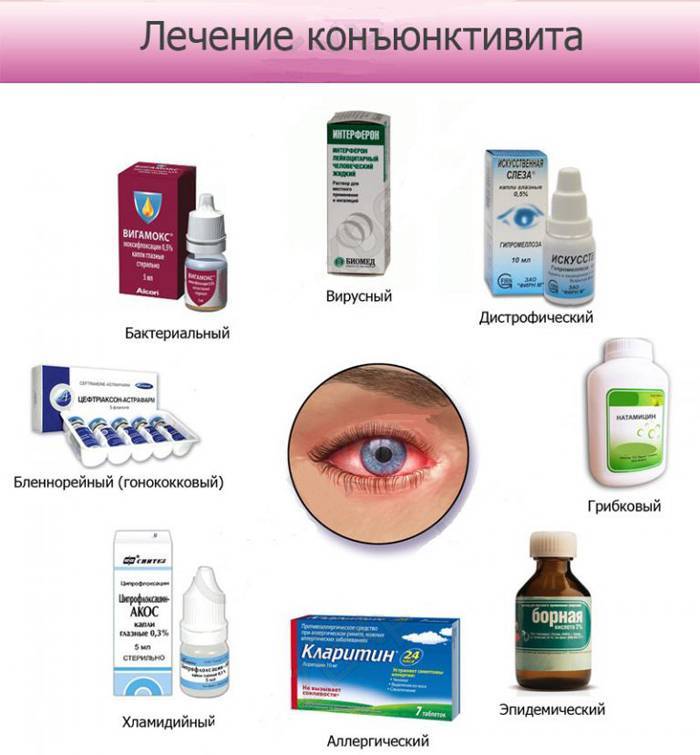
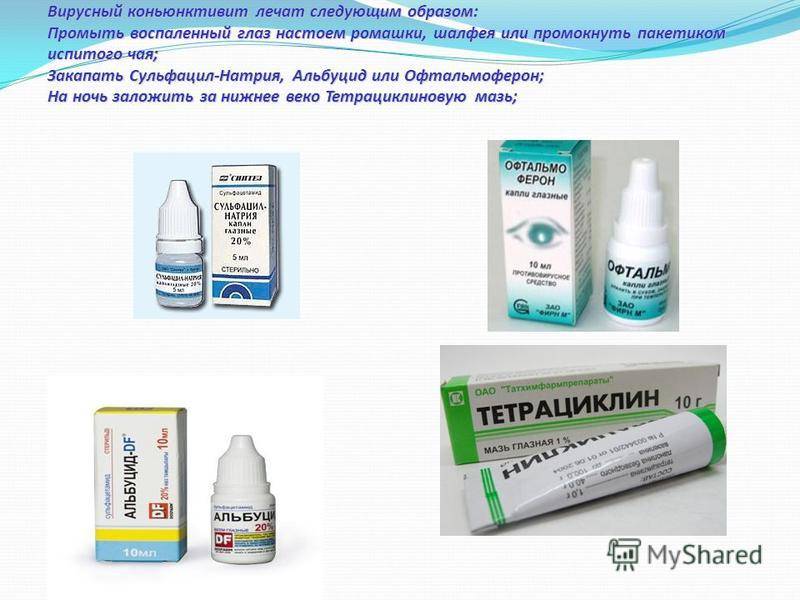
Как лечить различные виды конъюнктивита?
Известно, что в зависимости от причины возникновения воспаления глаз различают следующие виды конъюнктивита, лечение которых различно:
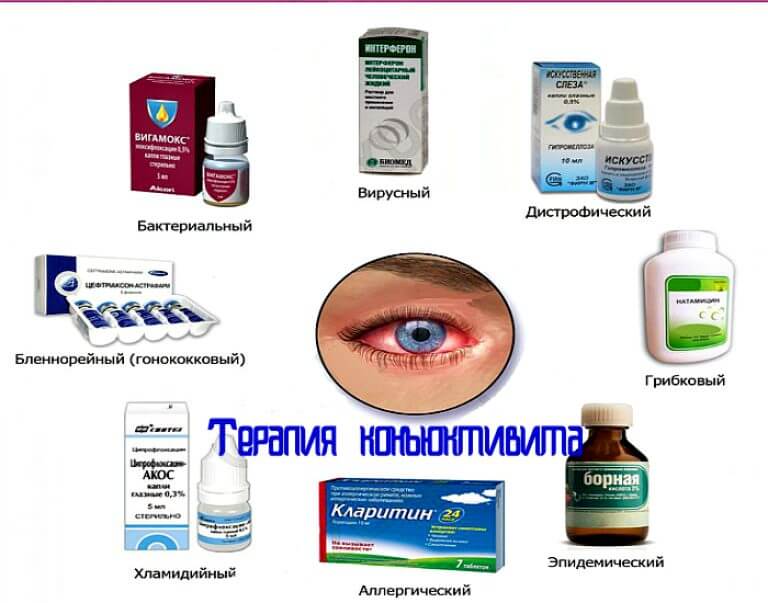
- Вирусный конъюнктивит. Лечение назначается врачом после осмотра. Типичные возбудители — герпес, аденовирусы, энтеровирусы, вирусы коксаки. Если вирус герпетической этиологии, то назначается мазь Зовиракс, Ацикловир. Капели с противовирусным действием Актипол (аминобензойная кислота), Трифлуридин (эффективен при герпесе), Полудан (полирибоадениловая кислота).
- Бактериальный конъюнктивит. Наиболее эффективным средством выступает «Альбуцид» совместно с местным использованием антибиотических капель и мазей, таких как «Левомицетиновая» или «Тетрациклиновая». Данный тип конъюнктивита возникает за счет проникновения микробов и бактерий в слизистую глаза. Наиболее частыми возбудителями выступают стафилококки, стрептококки, пневмококки, гонококки и хламидии. В случае, когда конъюнктивит проявляется в качестве побочного проявления более серьезного заболевания или имеет затяжной характер, необходимо использовать для лечения пероральные антибиотические средства.
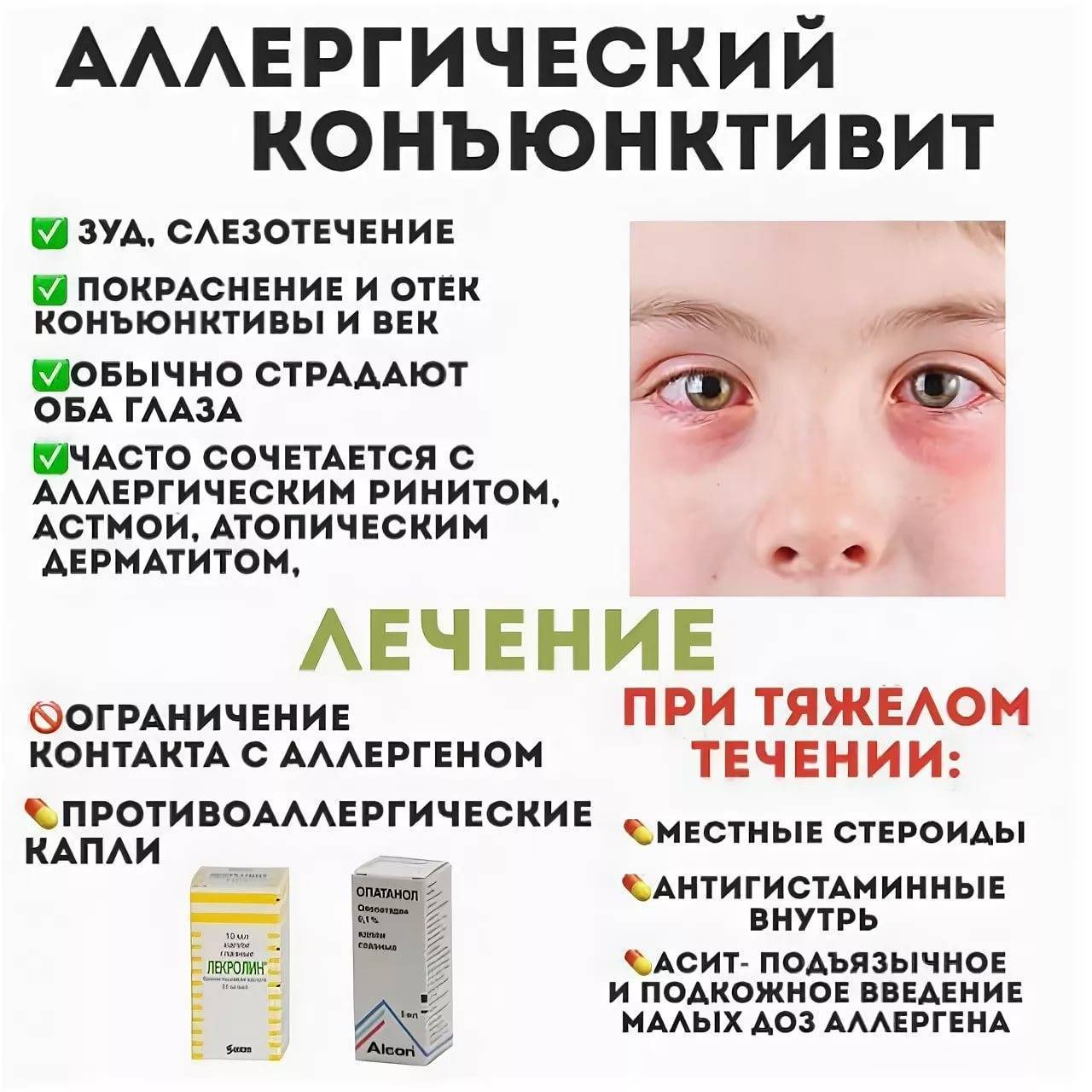
- Аллергический конъюнктивит. Аллергический конъюнктивит вызван различными раздражителями — домашняя пыль, пыльца растений, бытовая химия, продукты питания, медикаменты, резкие запахи и другие. Как и бактериальный конъюнктивит он сопровождается покраснением, отеком век, слезотечением, зудом (ребенок постоянно чешет глаза). Необходимо выяснить какой аллерген раздражает слизистую глаз у ребенка, по возможности ограничить контакт с ним. Антигистаминные препараты и противоаллергические капли уменьшают проявление болезни. В обязательном порядке следует пройти комплексное обследование у аллерголога, поскольку склонность к аллергическим реакциям у детей при прочих провоцирующих факторах может способствовать развитию более серьезных проявлений аллергии, вплоть до бронхиальной астмы. Лечение: Кромогексал, Аллергодил, Олопатодин, Лекролин, Дексаметазон.
До тех пор, пока не установлен диагноз, не стоит решать самостоятельно, чем лечить конъюнктивит, если ребенку 2 года или меньше. Но если по определенной причине сразу посетить специалиста не получается, при подозрении на аллергическую или вирусную форму болезни у ребенка 2 года можно закапать в глаза Альбуцид. В случае если есть подозрение на аллергическую природу болезни ребенку нужно дать антигистаминное лекарство.
Причины
Конъюнктивит глаз у ребёнка часто возникает через контакт с недостаточно чистыми руками в процессе игры и др. Малышу достаточно потереть глазки и первые симптомы не заставят себя ждать. Заболевание может протекать как в острой форме (с резким проявлением клиники), так и в хроническом русле с постепенным нарастанием симптомов и периодами ремиссии. Конъюнктивит глаз у взрослых характеризуется такими же видами патогенеза.
По роду первоисточника патология бывает:
вирусной;
бактериальной;
- аллергической.
Эти формы наиболее часто вызывают конъюнктивит глаз у ребёнка. Однако причина конъюнктивита глаз может крыться и в другом, например, при травмировании, использовании контактных линз, инфицировании грибковыми бактериями, хламидиями.
Вирусный конъюнктивит глаз у ребёнка возникает при попадании в организм, в том числе и на слизистую органов зрения, вирусных инфекций, таких как: грипп, простой герпес, ветрянка, корь и др. Эта же причина конъюнктивита глаз способствует поражению слизистой и других органов, провоцируя появление ринита, фарингита и пр. Инкубационный период заболевания составляет от 5 до 7 дней.
Конъюнктивит глаз у ребёнка, спровоцированный бактериальными микроорганизмами, обязан своему возникновению патогенам группы кокков, туберкулёзной палочке и др. В норме эти и другие бактерии живут на слизистых, однако активизируются при слабой работе иммунной системы. Такое состояние при дополнительном инфицировании извне – причина конъюнктивита глаз бактериальной природы. Период инкубации обычно – от одной до двух недель.
Аллергия тоже распространенная причина конъюнктивита глаз в детском возрасте. Заболевание может быть реакцией на какой-либо аллерген, или же являться сопутствующей патологией аллергического патогенеза: атопического дерматита, поллиноза, бронхиальной астмы. Аллергический конъюнктивит глаз у ребёнка бывает круглогодичным, сезонным, папиллярным, специфическим.
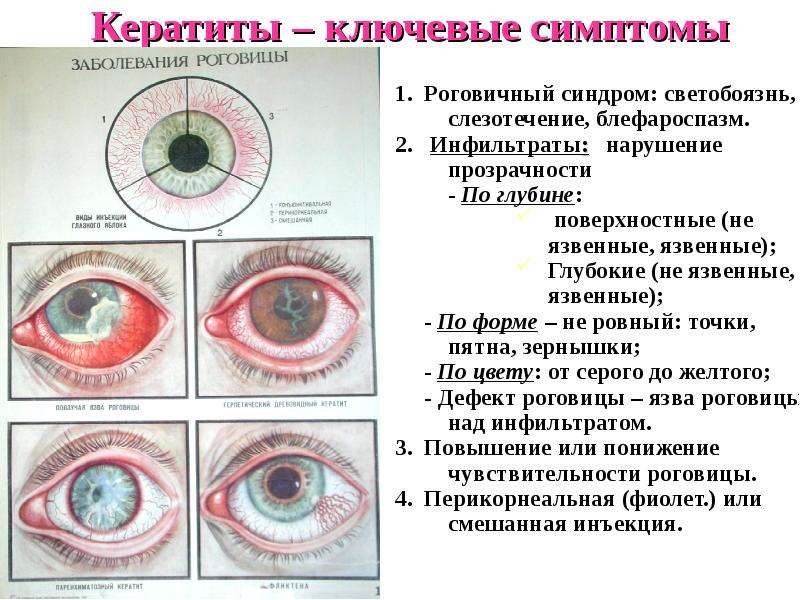
Лечение
При затяжном или осложненном течении гнойного конъюнктивита, блефарита, увеита, кератита окулисты назначают капли для глаз от гноя, содержащие левомицетин или ципролет. Нужно закапывать лекарство несколько раз в день в соответствии с рекомендациями специалиста. При образовании ячменя следует применять антибактериальные мази.
При вирусной этиологии назначают капли, содержащие интерферон и другие антивирусные компоненты. Чтобы лекарство помогло, необходимо использование мазей и капель перед сном даже в период стихания гнойного процесса в глазу.
Окулисты часто рекомендуют пройти курс лечения в физиотерапевтическом кабинете. Наибольший эффект при гнойных осложнениях оказывают следующие процедуры:
- общее ультрафиолетовое облучение;
- проведение УВЧ;
- электрофорез с растворами антисептиков, противомикробных средств, витаминов, адаптогенов.
Основная задача — не допустить формирования хронического процесса у ребенка.
Некоторые процедуры можно делать дома по согласованию с доктором. Так, при дакриоцистите окулисты обучают родителей массажу слезной железы даже у месячного малыша. Осторожными движениями нужно массировать внутренний уголок глаза, не доставляя ребенку болевых ощущений. При правильном массаже и регулярном промывании симптомы дакриоцистита постепенно уменьшаются и полностью проходят за 10—15 дней.
Если такие методы эффекта не оказывают, детский окулист очистит слезный канал от гноя с помощью зонда и орошения дезинфицирующим средством. Процедура болезненна, поэтому проводится под местной анестезией.
Аллергическое поражение глаз подразумевает исключение контакта ребенка с аллергеном и применение гипосенсибилизирующих средств.
Если глазки гноятся вследствие гонококковой инфекции, терапия осуществляется с помощью противомикробных средств. Наиболее часто применяют антибиотики группы цефалоспоринов, тетрациклинов, макролидов — внутримышечно или внутривенно в зависимости от состояния ребенка. Местно при обильных гнойных выделениях используют капли Ципролет.
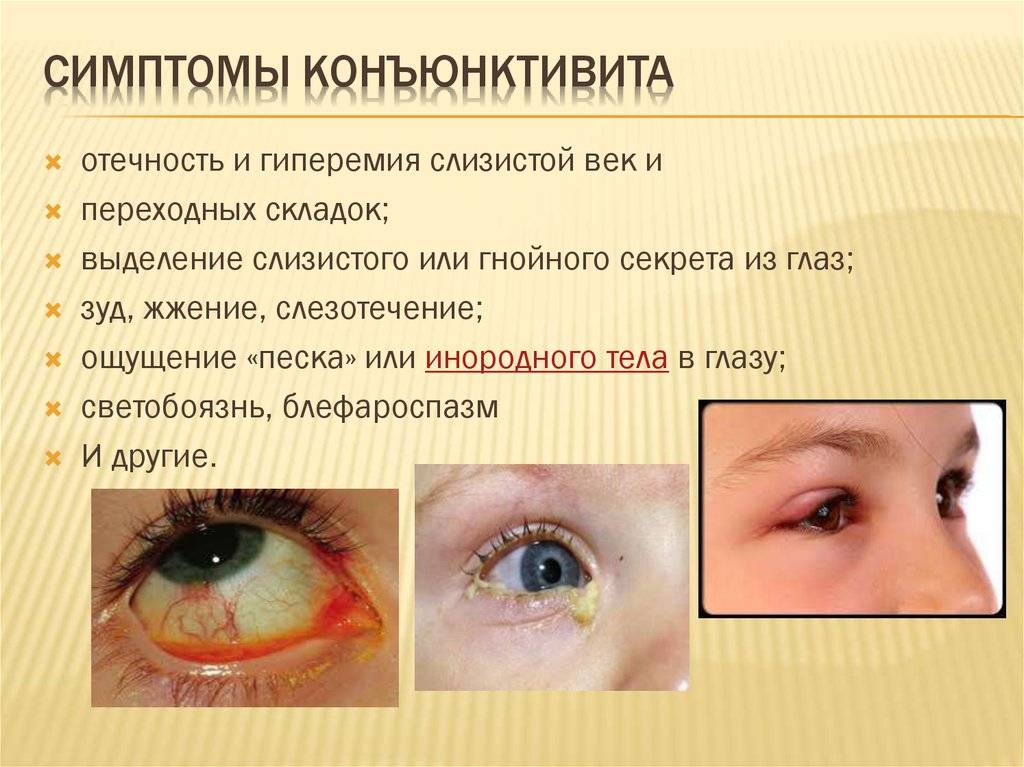
Симптомы
Как проявляется конъюнктивит у детей? Еще до наступления характерных признаков воспаления глазной оболочки ребенок начинает себя беспокойно вести и постоянно пытается тереть глаза кулачками. После уже появляются симптомы:
- отек век;
- покраснение слизистой глаз;
- сильное слезотечение;
- высокая температура.
Малыша раздражает дневной свет или лампа, глаза сильно болят, аппетит отсутствует. Ребенок не хочет играть любимыми игрушками, капризничает и быстро утомляется.
Если воспаление конъюнктивальной оболочки проходит изолированно, температура может подняться на пару градусов. Если воспаление глаз сопровождается общей инфекцией в организме, температура может подняться до критической отметки.
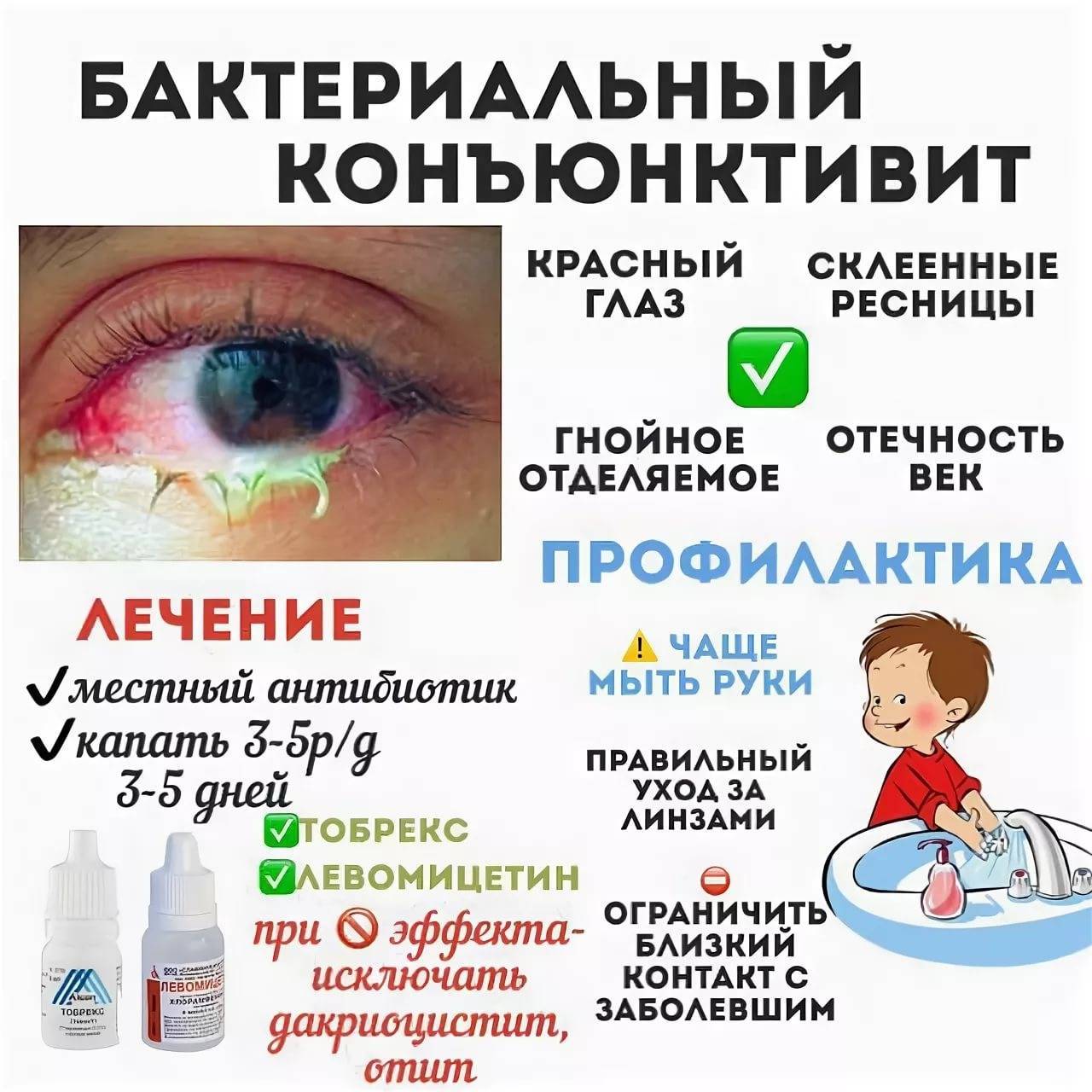
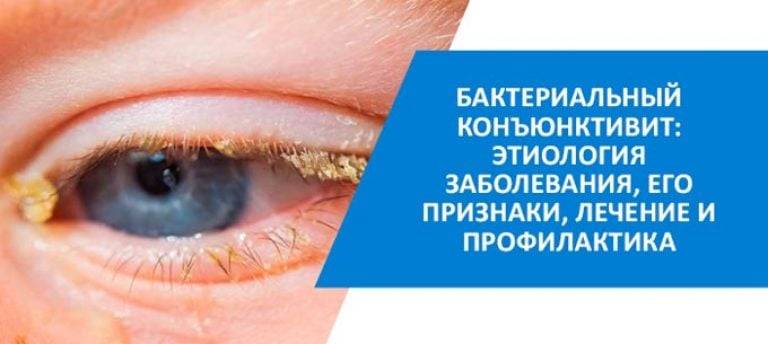
Признаки бактериального поражения
При атаке бактериальной природы выделяются характерные признаки:
- сильное нагноение;
- слипшиеся от гноя ресницы;
- отек век умеренный.
Ребенку назначают антибактериальные препараты, общеукрепляющие витаминные комплексы и промывание глаз специальными растворами. Когда болезнь принимает агрессивную форму из-за бактериального поражения всего организма, ребенку выписывают препараты системного действия. Иногда победить бактериальную инфекцию бывает очень сложно из-за высокой резистентности микроорганизмов к многим видам антибиотиков. Исцеление достигается правильным подбором медикаментов и ответственным отношением матери к рекомендациям педиатра.
Чем опасен конъюнктивит у детей? Риск осложнений при неправильном лечении либо пораженном бактериальной/вирусной инфекцией организме велик.
Осложнения после бактериального конъюнктивита:
- кератоконъюнктивит;
- блефарит;
- кератит.
Если иммунитет у ребенка сильно ослаблен, наблюдается анемия или признаки гиповитаминоза, — осложнения могут принять и более серьезную форму.
Гонококковая инфекция у новорожденных может закончиться слепотой или формированием бельма. Обычно она проявляется на третьи сутки после появления на свет и сопровождается обильным истечением гноя зеленого цвета. Хламидийная инфекция у новорожденных появляется через неделю после рождения. Для нее тоже показательно обильное выделение гнойного экссудата.
Признаки вирусного поражения
Активность вирусов в организме не проявляется гнойными выделениями, характерными для деятельности бактерий. Вирусные конъюнктивиты всегда формируются на фоне ОРВИ, гриппозного состояния или переохлаждения организма. Они сопровождаются болью в горле, ринитом, общим недомоганием и гипертермией.
Для вирусного конъюнктивита показательны обильные выделения, напоминающие постоянно текущие слезы. Они жидкой консистенции, прозрачные. Герпетическая инфекция сопровождается формированием мелких пузырьков с прозрачной жидкостью, расположенных на веках и конъюнктивальной слизистой. Если заболевание сопровождает корь, то высыпания на веках напоминают присущую ей сыпь.
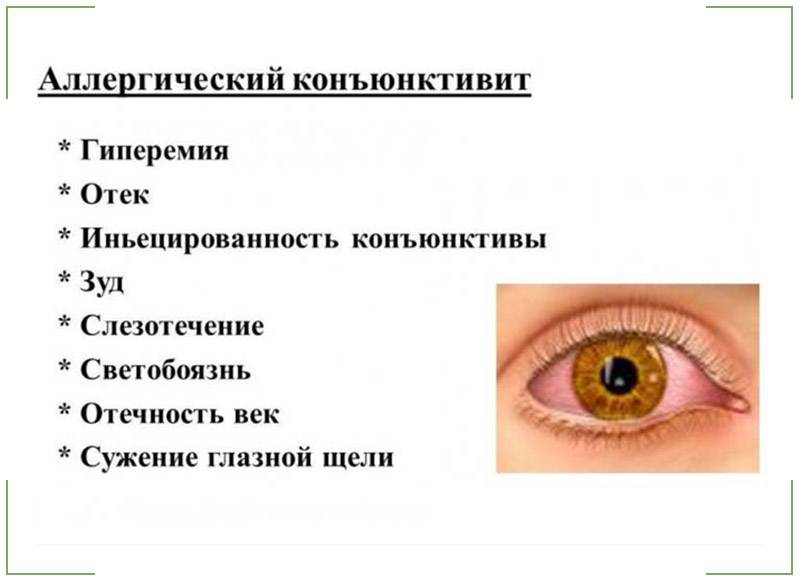
Признаки аллергического конъюнктивита
Для данной формы воспаления показателен сильный зуд в глазах, который не сопровождает вирусную/бактериальную инфекцию. Воспаление глазной оболочки показательно характерными для всех видов аллергий симптомами: сыть на коже, обильное слезотечение, ринит без температуры и першения в горле, непереносимость яркого освещения. По мере удаления от аллергена-агрессора симптомы могут исчезать, при контакте с раздражителем — появляться вновь.
Диагностика
Чтобы установить причину гнойного воспаления глазного яблока у малыша, нужны следующие мероприятия:
- тщательный сбор анамнеза;
- выявление сопутствующих болезней и степени их запущенности;
- внимательный осмотр глазок и век;
- проверка остроты зрения;
- осмотр глазного дна.
Из общепринятых обследований обязательно берется анализ крови, делается посев биологического материала на выявление микробов, вирусов, паразитов.
После получения результатов соскоба с век ребенка и выявления возбудителя болезни может понадобиться консультация инфекциониста. При подозрении на аллергическую природу воспаления глаза лабораторным путем выделяют аллерген и исключают его воздействие.
Подготовка к операции и постоперационный период
Врач медцентра назначит Вам стандартный перечень анализов для операции, которая проводится под общей анестезией. Возможно, в индивидуальном случае Вам понадобится пройти компьютерную томографию (КТ) слезных путей с контрастом, консультацию анестезиолога, терапевта и др.
После операции в течение нескольких суток нужно промывать новосформированный носослезный канал. Пациент, перенесший операцию, наблюдается врачами, проводившими вмешательство.
Операция помогает устранить симптомы болезни без травм и образования рубцов, предотвратить повторное воспаление, удалить инфекцию, избавить пациента от дискомфорта, связанного с симптоматикой дакриоцистита.
Дакриоцисториностомия в МЦ «Мед-Союз» выполняется:
- исключительно под общим наркозом;
- под видеоконтролем для ювелирной точности вмешательства;
- при участии двух профильных специалистов — ЛОР-хирурга и офтальмолога.
Если есть показания к устранению любых таких дефектов, как искривленная перегородка, хирург может провести одномоментные операции.
Поэтому, мы советуем нашим пациентам не откладывать процедуру! Жизнь без дакриоцистита заиграет новыми красками, а сама операция пройдет максимально комфортно и эффективно.
Ждем Вас на консультацию, будьте здоровы!