О причинах
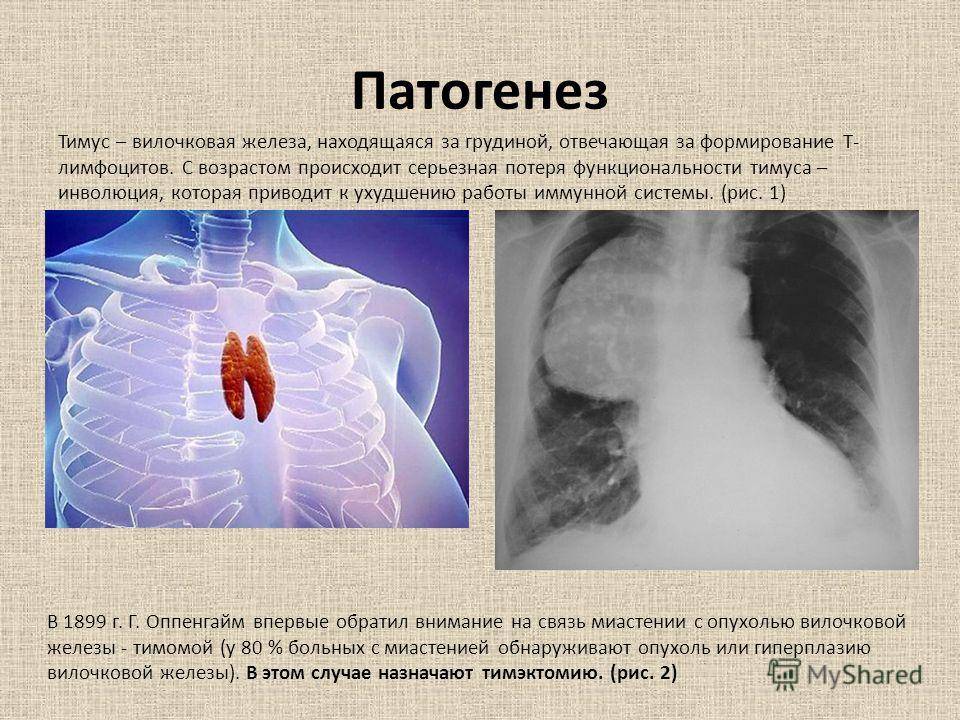
В настоящее время причины развития миастении изучены не до конца. Иногда нельзя однозначно сказать, почему у того или иного пациента возникло заболевание. Принято считать, что весомую роль играют следующие факторы:
- Семейная предрасположенность. Очень часто выясняется, что диагноз миастения уже ставили близким родственникам пациента.
- Частые стрессы, нарушения в иммунной системе, пагубное влияние вирусов, бактерий и других микроорганизмов. Эти факторы «расшатывают» иммунную систему, и в организме начинают синтезироваться антитела против своих собственных тканей, в частности, против белков-рецепторов постсинаптической мембраны. Это приводит к задержке передачи сигналов от нервов к мышцам, вплоть до блокирования импульсов.
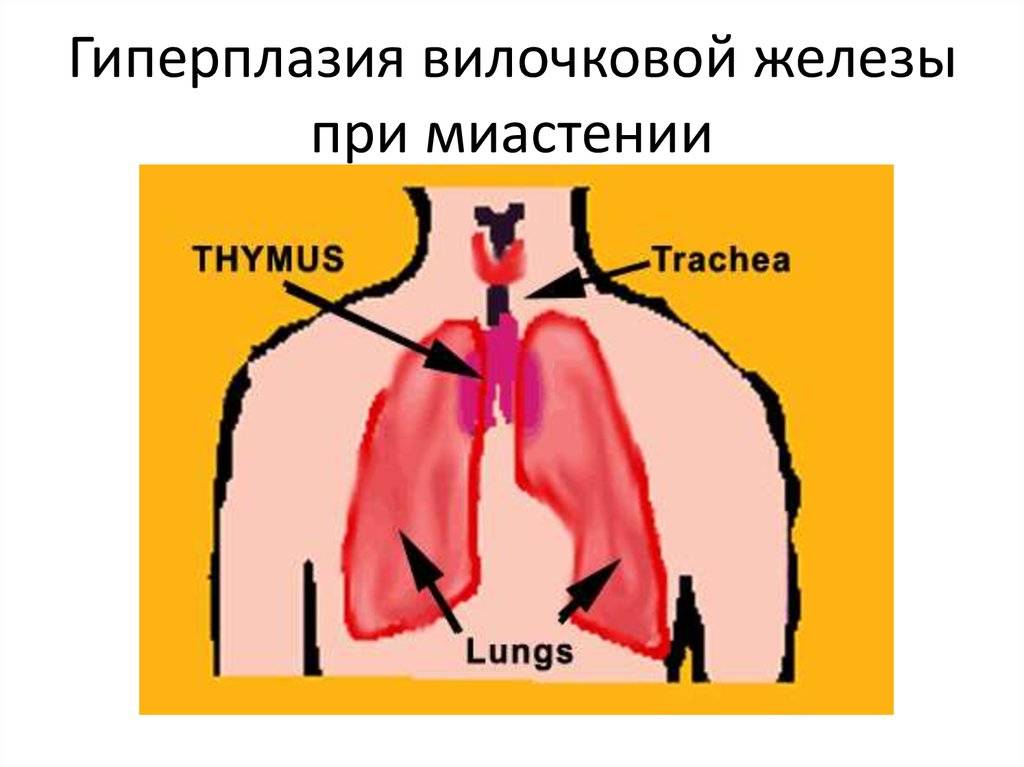
- Миастения может быть следствием некоторых заболеваний. Например, при разрастании вилочковой железы (тимуса) так же начинают вырабатываться антитела к рецепторам синапсов.
При появлении злокачественных новообразований в яичниках, в органах дыхания или в молочных железах говорят о миастеническом синдроме Ламберта-Итона.
Мышечная слабость, иногда принимаемая за миастению, возникает при болезни Шарко-Мари, при дерматомиозите (разрушении соединительной ткани), различных формах миопатий, синдроме БАС (боковой амиотрофический склероз) и многих других патологиях.
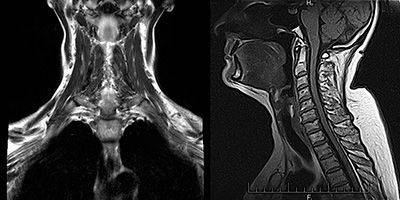
МРТ мягких тканей
Стоимость: 6 000 руб.
Подробнее
Сложность диагностики состоит в том, что у пациентов с миастенией в начале заболевания может не быть каких-либо четких жалоб и симптоматики. При нейровизуализации ( или ) нет значимых отклонений в структурах центральной нервной системы. Только у 30% заболевших тимус увеличивается, либо в нем выявляются новообразования. Мышцы при осмотре так же никак не изменены, патология может выявляться только при микроскопическом исследовании.
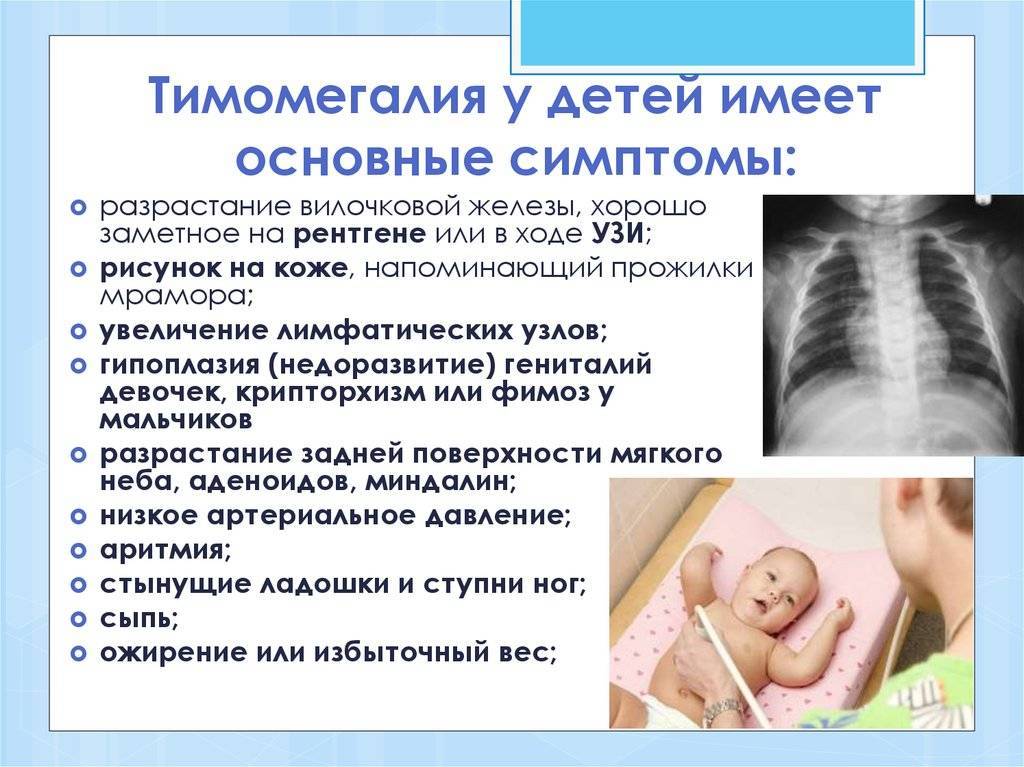
Симптомы увеличения вилочковой железы
У детей и взрослых обнаруживают разные проявления тимомегалии.
У новорожденного
При рождении ребенка с тимомегалией можно обнаружить типичные внешние черты:
- широкое лицо, туловище, стопы, кисти, пальцы;
- кожа мягкая, немного отечная, светлая;
- черты лица крупные, короткий нос с расширенной переносицей, пухлые губы, укороченная шея.
Крупная вилочковая железа приводит к частым срыгиваниям, посинению носогубного треугольника при плаче, кормлении. На первом году жизни могут появляться пневмонии с рецидивами после выздоровления.
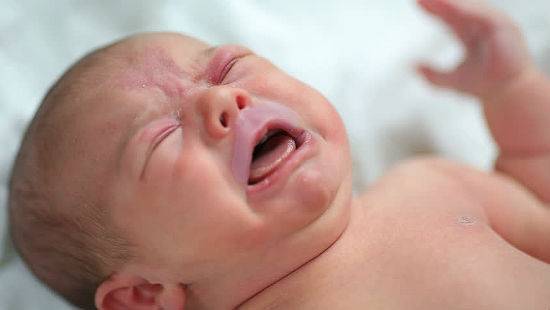 Синий треугольник вокруг рта при плаче у ребенка
Синий треугольник вокруг рта при плаче у ребенка
Дошкольный и школьный период
Дети отличаются хорошим аппетитом, ускоренным ростом тела. В дошкольном периоде у них обнаруживают:
- склонность к ожогам при пребывании на солнце;
- низкую физическую активность, недостаточное развитие мускулатуры;
- выраженный жировой слой;
- слабую упругость тканей (рыхлость кожи);
- незначительную заторможенность;
- увеличение аденоидов, миндалин;
- запоздалое появление зубов, начало ходьбы;
- речевые функции не нарушены, или долго дети не выговаривают отдельные звуки.
Тимомегалия может сочетаться с пороками развития сердца, легких, широкими отверстиями паховых каналов, пупка (появляются грыжи), нарушениям работы щитовидной железы, почек и надпочечников. Дети склонны к появлению судорог, мышечной слабости, быстрой утомляемости, длительно повышенной температуре.
Мнение эксперта Алена Арико
Эксперт в области эндокринологии
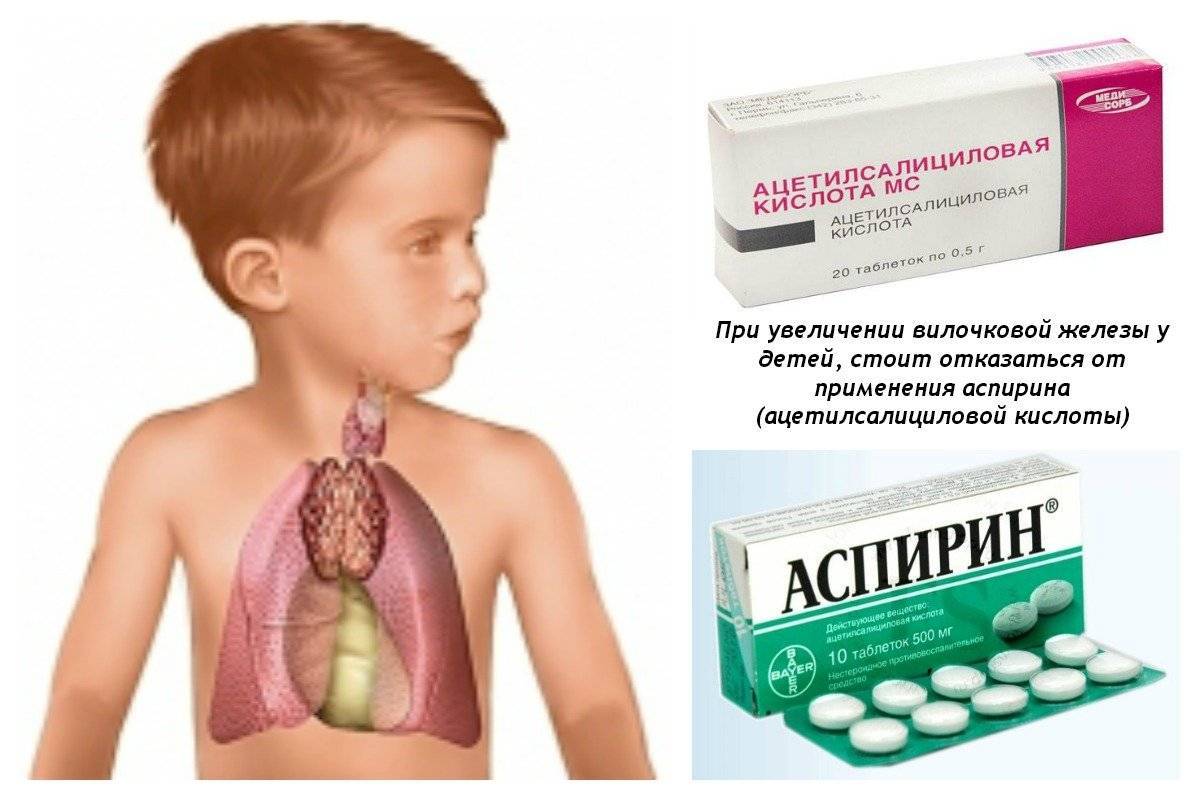
Характерная особенность – лихорадка слабо поддается лечению обычными препаратами (Аспирин, Панадол), но хороший эффект дают мочегонные. Это объясняется нарушением терморегуляции на уровне головного мозга (повышено внутричерепное давление).
Для школьников и подростков типичны:
- частые ОРВИ с затяжным, упорным кашлем, бронхоспазмом;
- аллергические реакции;
- гайморит, отит;
- пневмонии.
 ОРВИ с затяжным, упорным кашлем, бронхоспазмом
ОРВИ с затяжным, упорным кашлем, бронхоспазмом
Взрослые
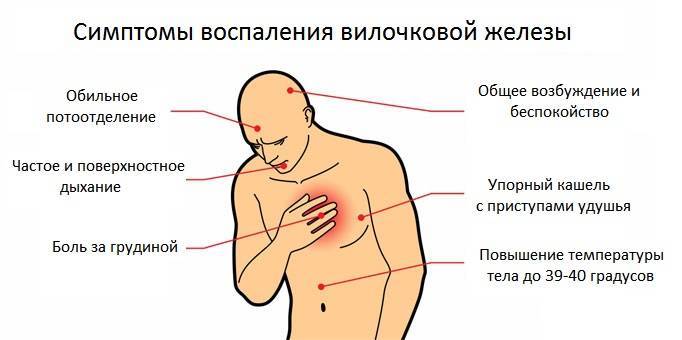
Увеличенный тимус сдавливает крупные сосуды и соседние органы. Это проявляется:
- болью за грудиной;
- одышкой, приступообразным кашлем, удушьем;
- дыхание становится шумным, слышны хрипы;
- вены шеи и верхней части грудной клетки расширены;
- кожа приобретает синеватый оттенок.
При разрастании тканей тимуса или опухолевом процессе возникает типичный симптомокомплекс миастении:
- нарастает мышечная слабость, быстрая утомляемость;
- опущение век, двоение в глазах (сильнее к вечеру);
- затруднения при глотании, жевании, приеме воды.
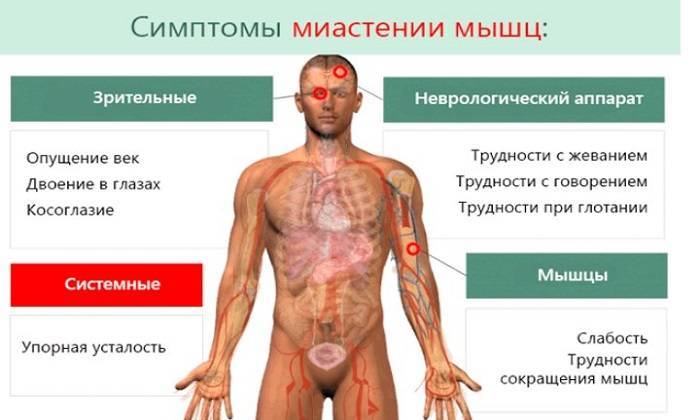
При злокачественной опухоли к ним добавляется повышенная температура, тошнота, потеря аппетита и исхудание.
Опасность и риски
Увеличение органа представляет реальную опасность для грудничка. При выявлении аномалий селезенки, в том числе отклонений от референсных значений по размеру, ребенка наблюдают гастроэнтерологи, проводят диагностику, назначают и корректируют лечение.
При бесконтрольном росте органа происходит сдавливание соседних органов и нарушение их деятельности. В дальнейшем пациенты сталкиваются со следующими осложнениями:
- железодефицитная анемия;
- частое обострение ОРВИ и простудных заболеваний (с тяжелым течением);
- тромбоцитоз;
- хроническая интоксикация.
Если увеличение обусловлено раком органа, то повышается риск метастазирования и гибели ребенка. Когда причина связана с гельминтозами и другими паразитами, то новорожденные могут погибать от острой интоксикации. Грозными осложнениями являются также разрыв селезенки, кровотечения и геморрагический шок.
При нарушении функции селезенки нередко диагностируют сопутствующие органные патологии. Сочетанные заболевания сопровождаются гиперспленизмом, лейкопенией, анемическим синдромом, тромбоцитопенией. Еще одним частым осложнением увеличения селезенки является гипоксия – результат нарушения свертывающей способности крови.
Специфических мер профилактики возникновения увеличения селезенки у новорожденных не существует
Но важно грамотное планирование беременности, плановое посещение скрининговых исследований и врача акушера-гинеколога, следование врачебным рекомендациям
Новорожденные со спленомегалией нуждаются в диспансерном наблюдении врачом-гастроэнтерологом, хирургом, педиатром и, при необходимости, другими специалистами. Даже незначительное отклонение от нормы требует медицинского контроля. В большинстве случаев диагноз “спленомегалия” снимают к 2-6 месяцам. В остальных случаях требуется симптоматическое лечение и терапия основной патологии.
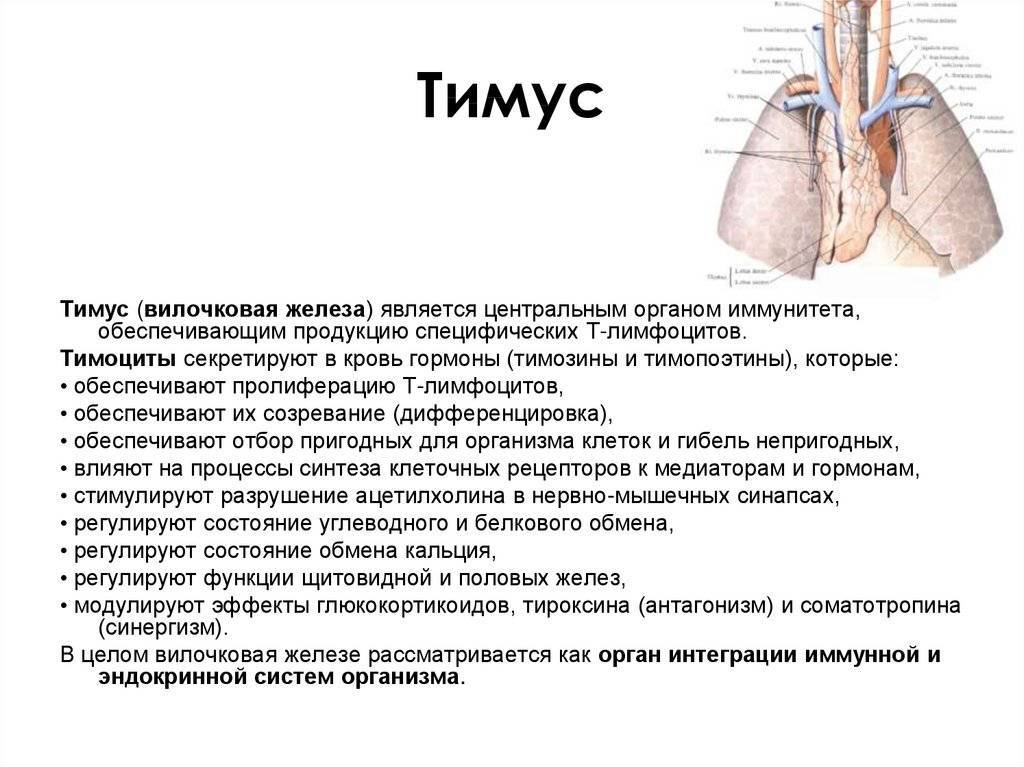
Особенности проведения УЗИ тимуса
УЗИ данной области не требует никакой специальной подготовки и занимает по времени не более 15 минут. Главное – исключить резкие движения ребенка и постараться успокоить, чтобы малыш не плакал.
При таком методе диагностики используется специальный гель, который служит смазкой для обследуемой зоны с помощью датчика.
В процессе исследования выявляются следующие основные данные относительно вилочковой железы:
- размер, включающий длину, ширину и толщину органа;
- расположение;
- особенности строения;
- однородность органа;
- наличие или отсутствие других включений.
Все данные выводятся на мониторе, фиксируются в протоколе и сравниваются с показателями нормы для конкретного возраста.
Норма размеров для разного возраста
Чтобы определить наличие патологий тимуса, в первую очередь необходимо сравнить размеры вилочковой железы с показателями нормы.
Незначительные отклонения не должны вызывать беспокойства, однако большая разница между полученными данными и усредненными параметрами требует особого внимания.
Приблизительная норма размеров тимуса представлена в следующей таблице в соответствии с возрастом ребенка:
| Возраст | Длина в сантиметрах | Ширина в сантиметрах | Толщина в сантиметрах |
| до месяца | 4 | 3,3 | 2,1 |
| 1-3 месяца | 4,4 | 3,4 | 2,2 |
| 4 месяца-полгода | 4,5 | 3,6 | 2,5 |
| 7-9 месяцев | 4,7 | 4,2 | 2,6 |
| 10 месяцев-год | 5,2 | 4,2 | 2,3 |
| годовалый возраст | 4 | 3,1 | 2,1 |
| 2 года | 3,6 | 2,8 | 1,7 |
| 3 года | 5 | 4,1 | 2,1 |
| от 4 до 6 лет | 4,5 | 3,2 | 2,2 |
Интересно!
Особый контроль при отклонениях работы вилочковой железы требуется малышам в возрасте до года, поскольку именно в этом периоде ее увеличение в размерах может иметь серьезные последствия. Рекомендуем узнать: Какие симптомы возникают при заболеваниях вилочковой железы?
В связи с этим в некоторых странах детям, не достигшим годовалого возраста, проводится ультразвуковое исследование как минимум трижды в целях профилактики.
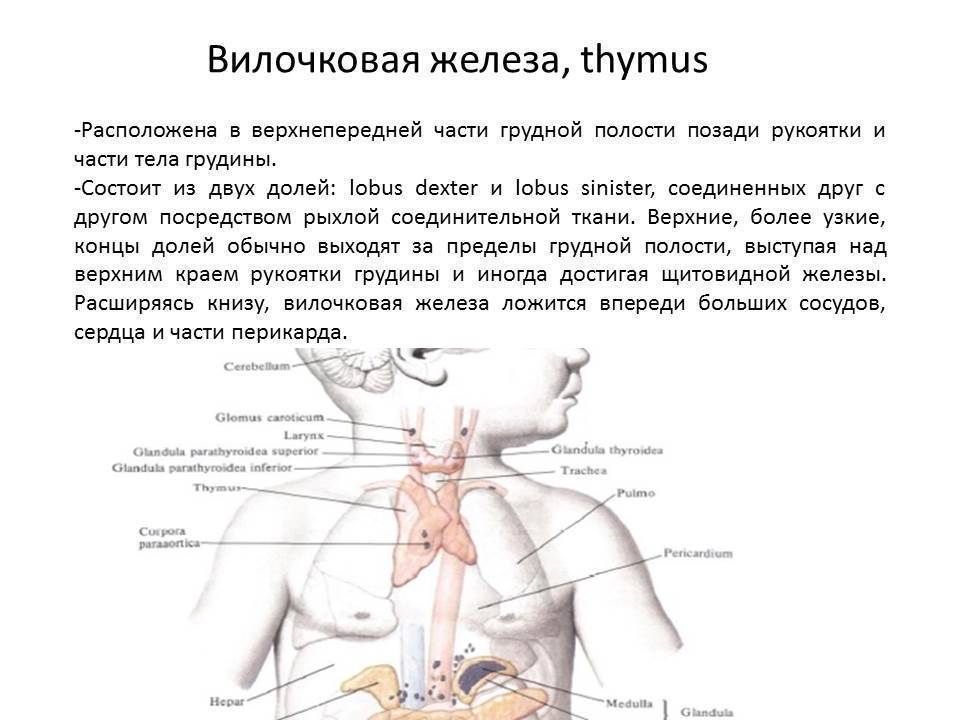
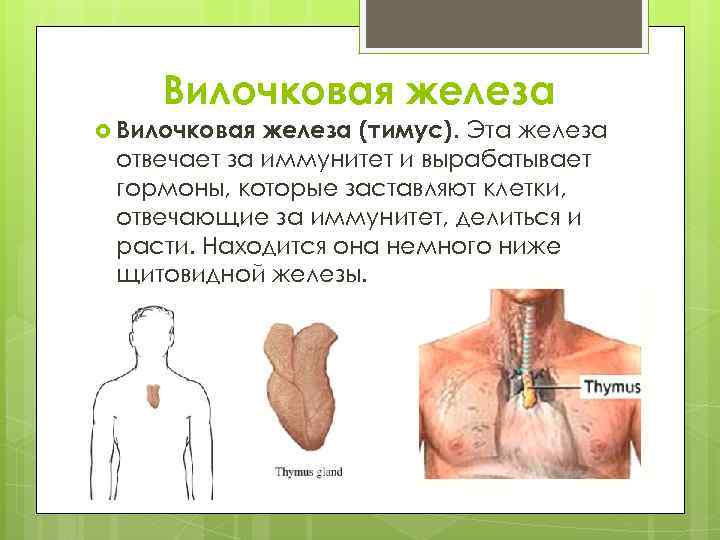
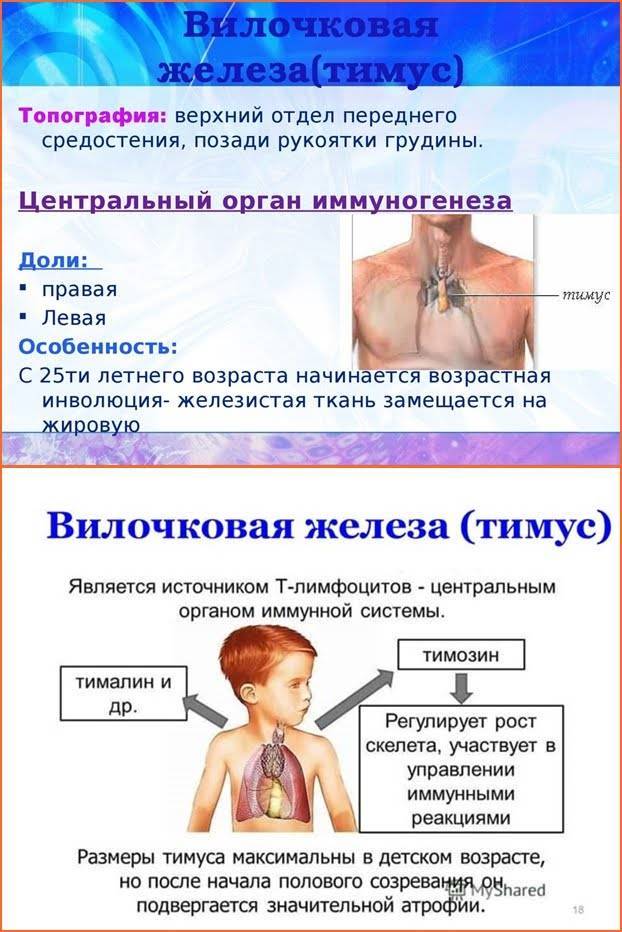
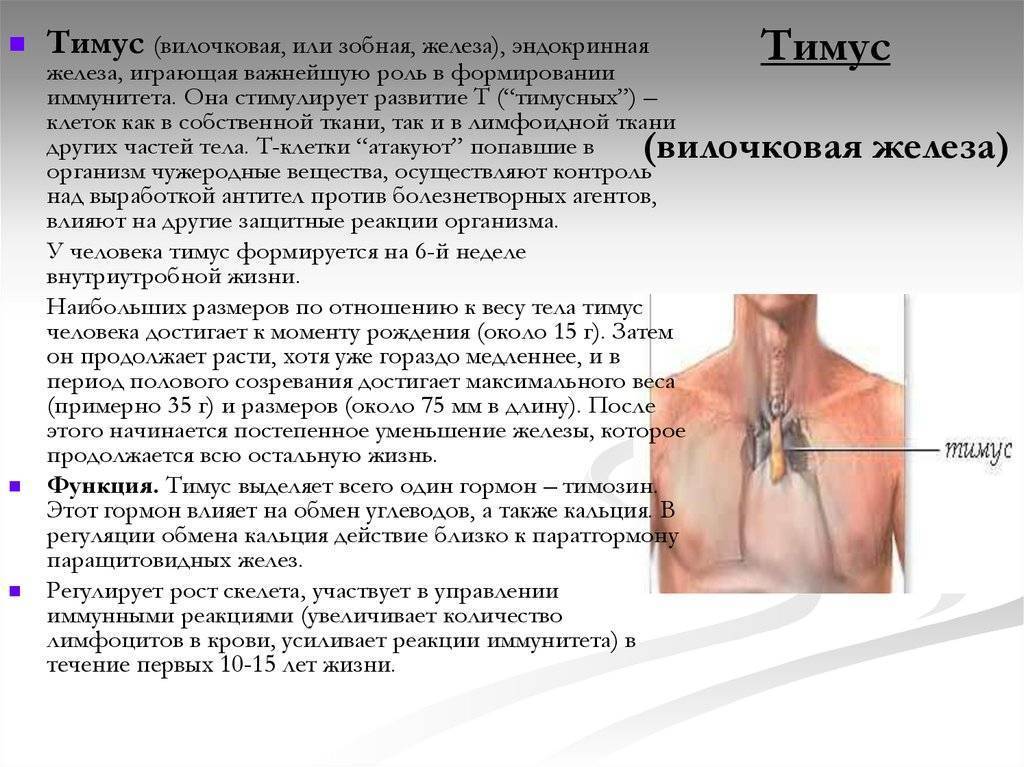
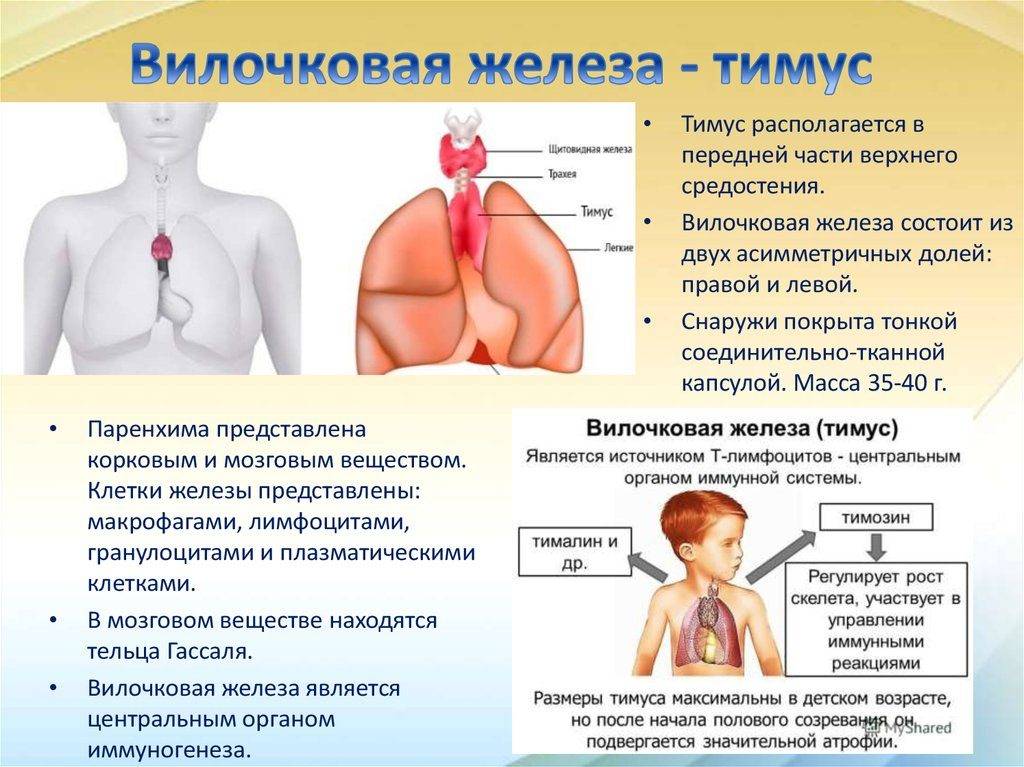
Вилочковая железа у детей – что это такое, за что отвечает и где находится
У детей, которые склонны к аллергическим реакциям и воспалительным процессам, тимус может разрастаться свыше нормы. Обычно, лечение в таких случаях не требуется. По достижению ребенком пятилетнего возраста вилочковая железа приходит в норму. Но бывают и более сложные случаи, требующие даже оперативного вмешательства.
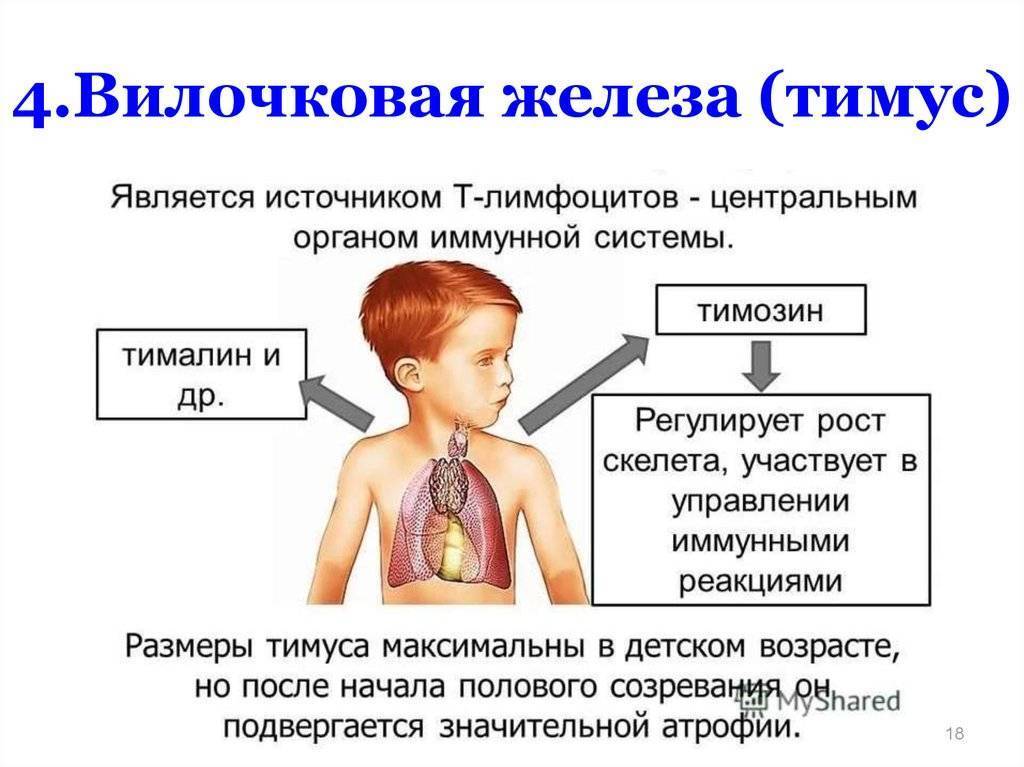
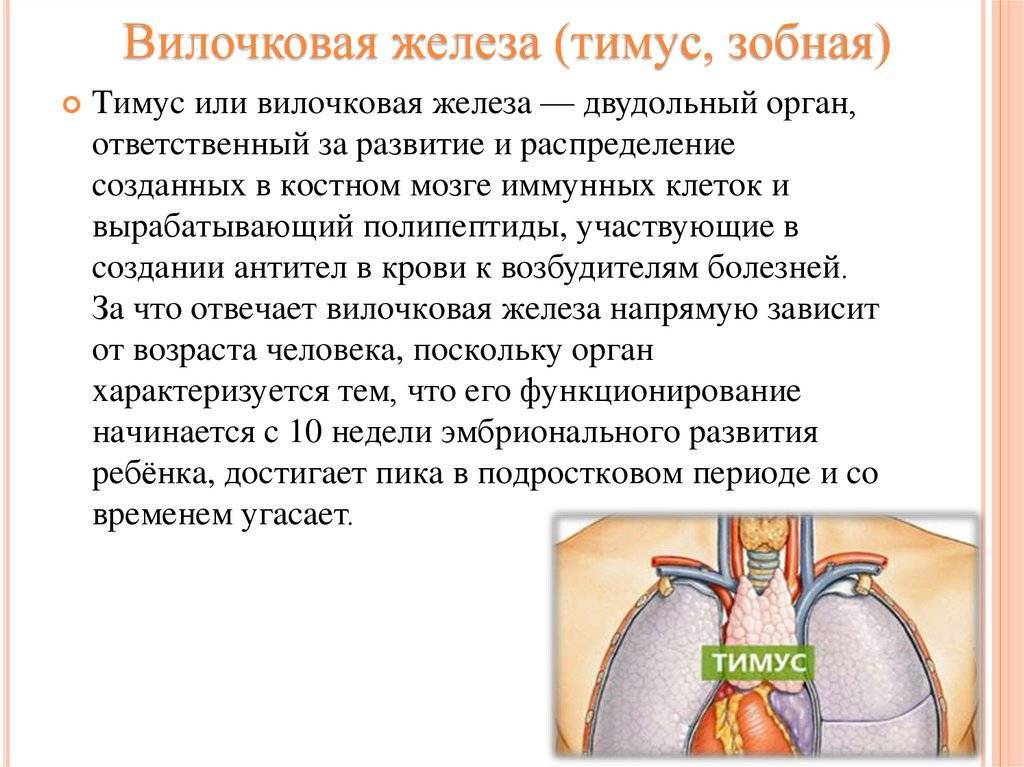
Итак, мы выяснили, что тимус – это железа, относящаяся к иммунной системе и отвечающая за обучение клеток, которые призваны бороться с попадающими в организм человека вирусами, бактериями и аллергенами. От рождения и до достижения ребенком половой зрелости вилочковая железа трудится, формируя его иммунитет. Потом, за ненадобностью, атрофируется.
Функции
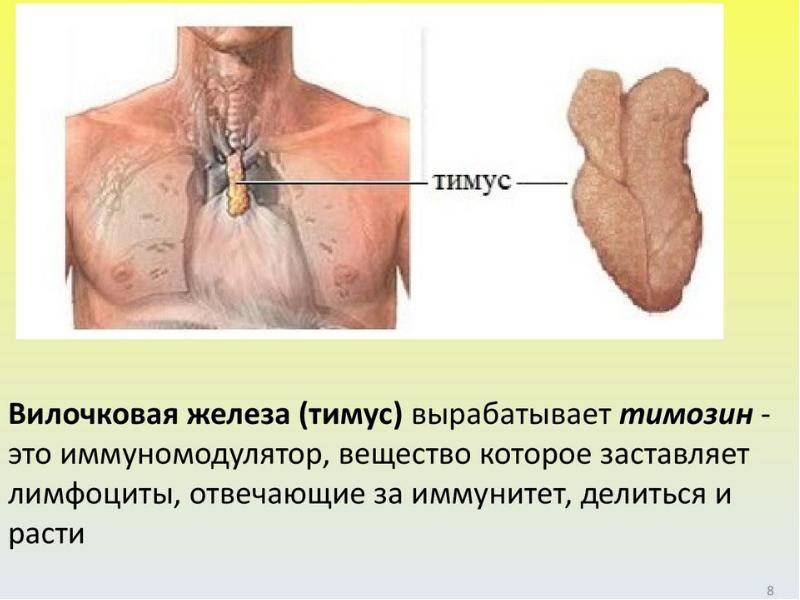
Сделали крохе прививку – тимус активизировался, заставляя организм ребенка вырабатывать антитела к введенной вакцине. Подхватил карапуз вирус гриппа, вилочковая железа тут же направляет на борьбу с ним свою «армию» Т-лимфоцитов. И так происходит каждый раз, когда в организм ребенка попадает новая враждебная среда.
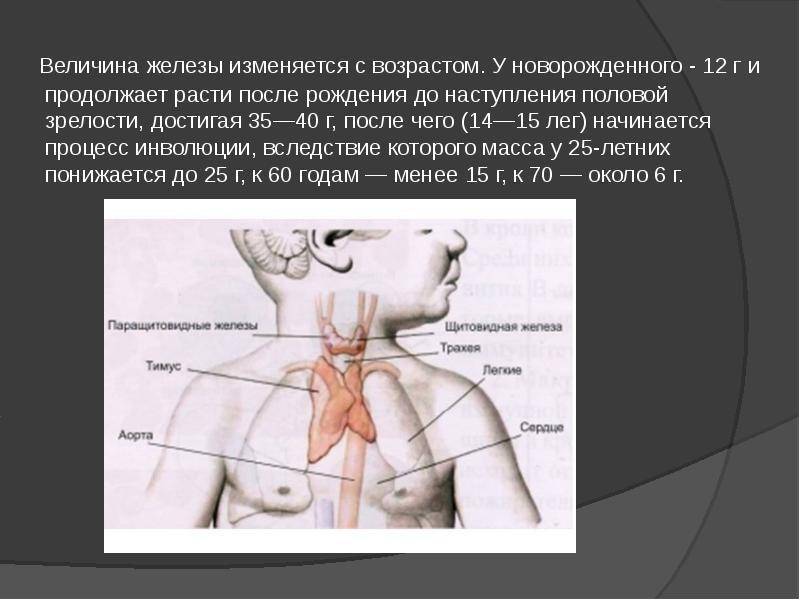
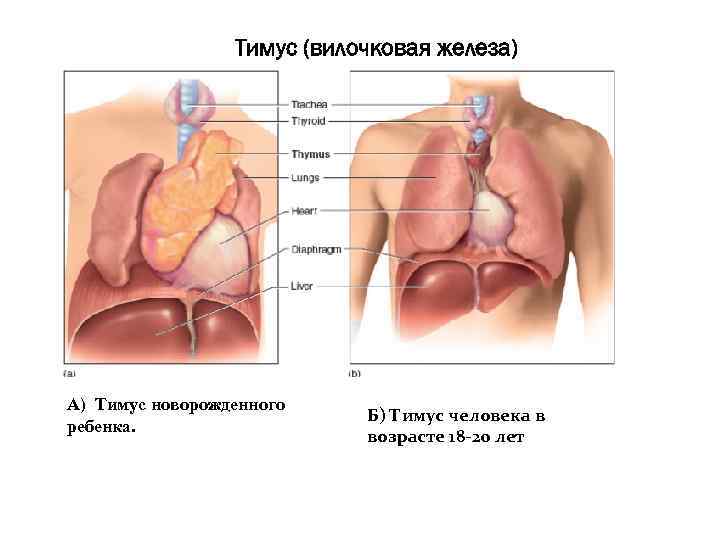
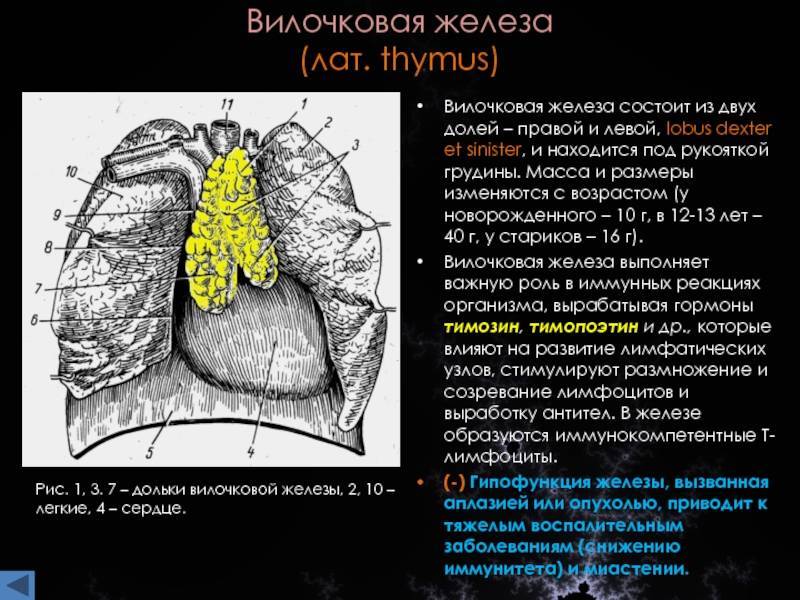
Где находится
Тимус состоит из двух долей, разделенных рыхлой клетчаткой. Находится он за грудиной – в верхней ее части – и достигает основания языка. Нередки случаи, когда увеличенная вилочковая железа становится причиной приступов ложного крупа и отека гортани у детей.
Размеры тимуса у детей: норма (фото)
Вилочковая железа здорового ребенка должна быть не больше КТТИ 0,33 (КТТИ – кардиотимикоторакальный индекс – так измеряется тимус). Если этот индекс выше, фиксируется тимомегалия (увеличение), которая может быть трех степеней:
I. КТТИ 0,33-0,37;
II. КТТИ 0,37-0,42;
III. КТТИ более чем 0,42.
Среди факторов, которые имеют непосредственное влияние на увеличение тимуса, можно назвать патологии развития плода во время вынашивания беременности, генные аномалии, позднюю беременность, перенесенные будущей мамой инфекционные заболевания.
УЗИ
Теоретически, определить размеры тимуса можно с помощью рентгенографии и ультразвукового исследования вилочковой железы. Для постановки диагноза у детей, рентген используют в крайних случаях, из-за риска облучения ребенка. Обычно, УЗИ вполне хватает для получения необходимых результатов.
Плазмаферез
Используется для очищения крови от антител к ацетилхолиновым рецепторам. Процедура эффективна не при всех формах миастении. Используется в сочетании с медикаментозным лечением. Процедура замены плазмы (плазмаферез) на донорскую плазму или аналогичные жидкости требует взвешенного подхода, проводится в течение нескольких часов. Требует предварительной консультации врача-трансфузиолога, так как имеется целый ряд противопоказаний.
Таким образом, существуют различные алгоритмы консервативного лечения миастении, которые используются лечащим врачом индивидуально, в зависимости от клинического случая.
Самолечение, самостоятельная коррекция назначенной врачом терапии может привести к ухудшению и даже к смерти. Избыточный прием препаратов может привести к жизнеугрожающему состоянию, развивается холинергический криз. По своим симптомам он схож с миастеническим кризом, который возникает при недостаточно эффективном лечении. Оба состояния требуют наблюдения в условиях реанимации.
Часовые клеточного иммунитета
На внешней оболочке Т-лимфоцитов находятся белки, распознающие специфичные молекулы тканевой совместимости данного организма. Т-лимфоцит похож на часового, который охраняет организм от чужаков, спрашивая «пароль» у каждой клетки, встречающейся на его пути. Его задача — обнаружить клетки, которые в силу различных повреждений превратились в чужеродные, например, под воздействием вируса. Если клетка выглядит подозрительно, то она незамедлительно подлежит разрушению. Для выполнения этой функции Т-лимфоциты должны быть способны распознать собственные антигены тканевой совместимости, специфичные для каждого организма. При этом Т-лимфоциты не должны реагировать на аутоантигенные пептиды, связанные с собственными антигенами тканевой совместимости. Из широчайшего спектра вариантов антигенов тканевой совместимости лишь немногие экспрессированы на клетках данного индивида и нуждаются в распознавании Т-лимфоцитами. Именно поэтому селекция тимоцитов сопровождается большими энергетическими затратами и 95% гибелью. Зато зрелые периферические Т-лимфоциты живут долго и способны отвечать клональной экспансией в случае встречи со специфическим чужеродным антигеном.
Допустимые размеры селезенки у грудничков
Допустимая длина селезенки у новорожденных достигает 45 мм. Параметры ниже или выше являются отклонениями от нормы. Врачи руководствуются именно общепринятыми значениями.
Нормальные размеры органа у детей можно увидеть в таблице ниже.
| Рост, см | Длина, мм | Ширина, мм | Толщина, мм | Диаметр вены, мм |
| 70-79 | 62 | 28,4 | 25 | 3 |
| 80-89 | 67 | 31,2 | 27-27,6 | 3,1-3,3 |
| 90-99 | 70-70,9 | 34-34,2 | 32 | 3,1-3,5 |
| 100-109 | 73 | 36,3 | 32-33 | 3,5-4 |
| 110-119 | 76-76,9 | 36,5-37 | 35 | 4-4,2 |
| 120-129 | 84 | 40-40,6 | 35,5 | 4,6 |
| 130-139 | 88,5-90 | 41,5-41,9 | 38,5 | 4,9 |
| 140-149 | 92 | 45 | 40,5 | 5,5 |
| 150-159 | 98 | 46,3-47 | 42,5 | 5,5 |
| 160-169 | 102 | 49-50 | 45 | 5,8-6 |
| >170 | 108 | 108 | 51,5 | 6,5 |
Увеличение лимфоузлов у грудных детей
До двенадцати месяцев у малышей можно определить узлы на затылке – заднешейные узлы. Отлично определяется лимфатическая система и под нижней челюстью. Располагая пальцы перпендикулярно, врач пальпирует их.
Образования считаются здоровыми, если их величина составляет три-пять миллиметров. Признак наличия инфекции с рождения превышающий размер. Это могут быть врожденные кисты. Формируются они в эмбриональный период. Сдаются анализы на вирусы Епшейн-Бара и герпеса. Проводится консультация с иммунологом. Поводом для беспокойства не является наличие узлов до 1 сантиметра, больший размер вызывает тревогу.
лимфоузел увеличен у ребенка фото
Диагностика заболевания
Последующая компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяет врачу определить, где именно расположена опухоль. Врач может увидеть на этих изображениях, насколько она велика. Также обследования помогают выявить вторичные опухоли – метастазы.
Гистологическое исследование образца ткани может определить доброкачественность или злокачественность новообразования. Если есть подозрение на злокачественную тимому, гистологическое исследование подтверждает диагноз. Однако из-за расположения тимуса иногда бывает трудно получить образец ткани. Обычно это происходит только в контексте терапии, при которой врач удаляет опухоль при операции.

Новые диагностические методы, такие как позитронно-эмиссионная томография (ПЭТ), могут помочь в выявлении специфических новообразований. ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
Диагностика заболевания проводится специалистом – детским иммунологом, эндокринологом, а также включает несколько этапов:
- Анамнестический;
- Инструментальный;
- Лабораторный.
При оценке и анализе заболевания необходимо обращаться внимание на перенесенные ранее болезни, данные конституции, анамнез. Проводится инструментальное обследование – рентген грудной клетки, УЗИ органов, надпочечников. Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾
Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания
Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾. Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания.
При наличии заболевания есть определенные показатели, которые характеризуются снижением субпопуляции Т-лимфоцитов, а также резким уменьшением количества клеток.
Одними из самых объективных методов распознавания тимомегалии считаются исследования с помощью рентгенодиагностики и УЗИ. Осмотр, пальпация и перкуссия применяются на первоначальном этапе постановки диагноза. Немаловажным фактором при этом является опыт врача.
Исследования, проведенные учеными, выявили предельные нормы веса и объема тимуса, выход за пределы которых, является проявлением тимомегалии. Наиболее точно данные показания устанавливаются с помощью УЗИ, во время которого предметом исследования является вилочная железа, органы брюшной полости и надпочечники. Проведенное УЗИ тимуса определяет степень заболевания.
При этом проводятся лабораторные исследования крови на превышение нормы Т-лимфоцитов, гормонов, назначается кардиограмма.
Тимомегалию чаще диагностируют у детей до года – до 34% случаев. Еще 12% приходятся на детей от года до 6 лет. К 7 годам тимус у детей значительно уменьшается в размерах, в связи с чем, тимомегалию ставят лишь у 2% маленьких пациентов.

Если родители заметили хоть один из симптомов болезни, необходимо обратиться за консультацией к педиатру. Он, в свою очередь, даст направление к эндокринологу и рентгенологу. Поставить точный диагноз можно только полного медицинского обследования, которое включает в себя следующие этапы:
- Визуальный осмотр пациента. Врач делает первичные выводы на основе данных о размерах шеи и грудной клетки. Также в этот этап входит пальпация вилочковой железы и осмотр кожных покровов.
- Рентгенограмма. Данное исследование позволяет получить информацию о размерах и массе тимуса, а также рассчитать ККТИ. На базе этих параметров специалист выявляет степень тимомегалии.
- Ультразвуковое обследование. Медик проводит УЗИ вилочковой железы, брюшной полости и надпочечников.
- Иммунограмма, лабораторные исследования крови и мочи. Проводится для определения уровня главных клеток иммунитета и количества гормонов, которые вырабатывает тимус.
На основе полученных в ходе обследования данных, врач ставит диагноз и выявляет стадию увеличения вилочковой железы. После этого назначают действенную терапию, опираясь на особенности детского организма и хронические или врожденные патологии.
Профилактика
В народе говорят, лучше не допустить заболевание, чем лечить. Поэтому необходимо вовремя устранять болезни, вызывающие лимфаденит. Это такие болезни, как острые респираторные инфекции, грипп, ангины. Нужно систематически санировать полость рта. Для устранения вероятности возникновения фурункулов соблюдать личную гигиену.
Немаловажно закалять организм ребенка. Укреплению иммунной системы способствуют регулярные занятия спортом, воздухотерапия, правильно организованное питание, отсутствие стрессов, воздействие раздражителей, приводящих к аллергии
Нужно обеспечить отсутствие переохлаждения, сквозняков. Сезонно давать для поддержания иммунитета витамины. Не позволять микробам проникать сквозь раны в шейной зоне, смызывая антисептиками царапины.
Большинство случаев оказывается с благоприятным прогнозом. Своевременная и качественная постановка диагноза и правильно подобранная система лечения дает благоприятный прогноз, позволят избавиться от проблем, связанных с шейными лимфатическими узлами у детей.
Мне нравитсяНе нравится
Лечение
Основу лечения составляют мероприятия, купирующие симптомы и проявления основной патологии, приведшей к спленомегалии.
С целью терапии назначают:
- антибактериальные препараты – при бактериальной природе спленомегалии;
- противоопухолевые средства – назначаются для лечения опухолевого процесса, заболеваний крови;
- витамины, ферменты, лактобактерии – для коррекции метаболизма, электролитного баланса;
- симптоматические препараты для купирования боли, спазмов, отечности и других симптомов.
В крайнем случае показано хирургическое вмешательство. Показаниями к операции являются злокачественные опухоли, метастазы, гиперспленизм. После хирургического вмешательства показано соблюдение врачебных рекомендаций, правильное питание.
Народные методы лечения
Нетрадиционная медицина предлагает применение лечебных трав и растений в виде вытяжек, экстрактов, отваров, настоек. Такие рецепты при увеличении селезенки используются в качестве симптоматической терапии. Они могут также благотворно повлиять на состояние печени и органов гепатобилиарной системы. Наиболее полезны составы на основе меда, прополиса и других продуктов пчеловодства. Улучшают иммунитет и функцию селезенки отвар из зверобоя, эфирные масла пихты или сосны, напитки на основе хмелевых шишек.
Народные рецепты для новорожденных, грудничков и детей до года используются осторожно. Устранить причины патологии они не могут, но в некоторых случаях помогают справиться с симптомами: вздутием живота, тяжестью, коликами
Улучшить пищеварение помогает отвар укропа или фенхеля, тыквенный сок
В остальных случаях важно обратиться к врачу-гастроэнтерологу или педиатру
Питание и диета
Большое значение уделяется питанию матери при грудном вскармливании, прикорму у детей старше 6 месяцев, а также качеству смесей при искусственном кормлении. В диетическом рационе кормящих матерей и детей старше 6 месяцев должны присутствовать:
- мясо, птица;
- каши на молоке;
- печеный картофель;
- мясные субпродукты (печень, язык);
- яйца перепелиные и куриные;
- паровые овощи;
- фрукты;
- кисломолочные продукты.
Кормить новорожденного следует по требованию, соблюдая режим
Важно учитывать врачебные рекомендации по приему витаминов, лактобактерий