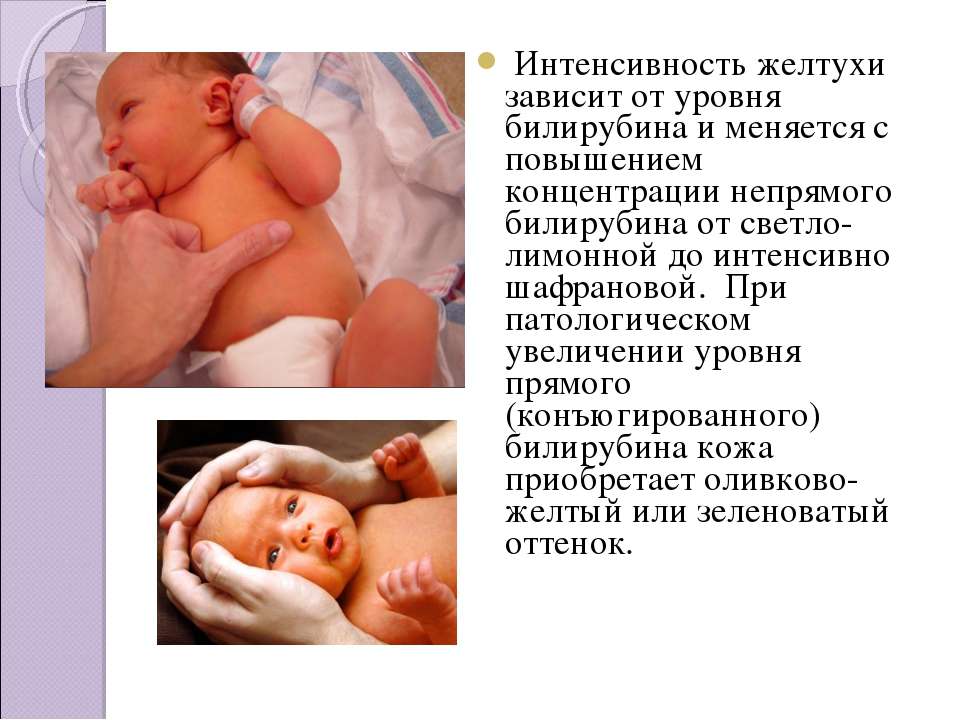
Побочные эффекты
Побочные эффекты возникают в большем количестве случаев, когда у ребенка слишком чувствительный кожный покров или новорожденный склонен к аллергическим реакциям. Светолечение может вызвать сильную сыпь на коже после воздействия лучей, у меньшего количества новорожденных появляется обильный жидкий стул. Бронзовый оттенок кожи может быть редким побочным эффектом фототерапии. Любые отклонения связаны с накоплением в организме ребенка билирубина (его фотоизомеров). По окончании лечения или профилактики побочные явления проходят, а кожные покровы новорожденного быстро восстанавливаются.
- Источники
- Володин Н.Н., Дегтярева А.В., Мухина Ю.Г., Дегтярев Д.Н. Тактика ведения новорожденных детей с непрямой гипербилирубинемией. ДокторРу. 2009; 1: с. 35-44.
- Таболин В. А. Билирубиновый обмен и желтуха новорожденных. М.: Медицина; 1967, 227с.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Диагностика желтухи новорожденных (дифференциальная диагностика желтухи у новорожденных)
желтухи новорожденныхноворожденногобилирубинаанамнез
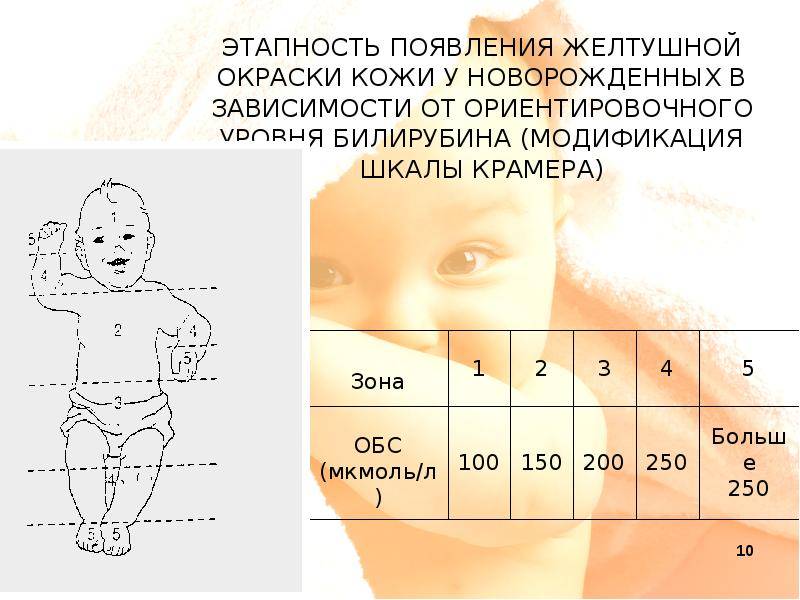
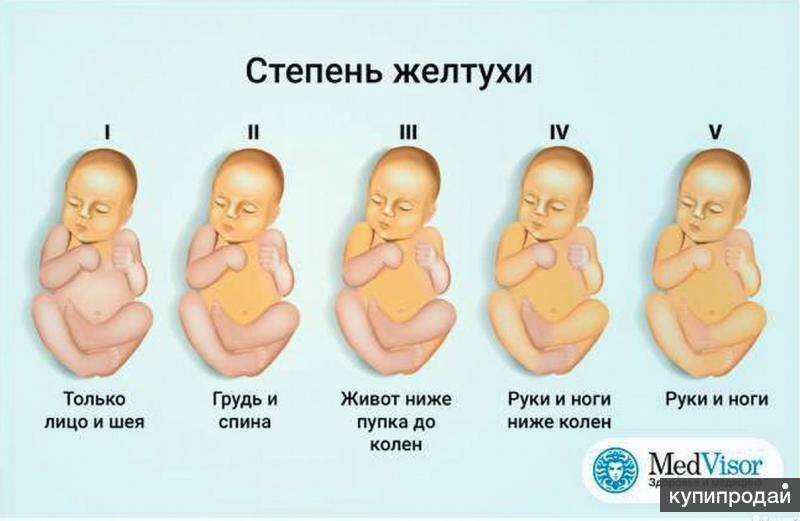
Степени тяжести желтухи новорожденных по шкале Крамера
головного мозга
Первая степень | Желтушность наблюдается только на лице и шее малыша. |
Вторая степень | Желтушность затрагивает зону лица, шеи и верхней половины туловища (до пупка). |
Третья степень | В желтый цвет окрашивается не только лицо и туловище, но и верхняя часть бедер (до колена). |
Четвертая степень | Желтушность затрагивает все части тела ребенка, за исключением ладоней и подошв. Появляется угроза билирубиновой энцефалопатии. |
Пятая степень | Тотальная желтуха, при которой окрашивается все тело малыша, включая ладони и подошвы. |
Билирубин при желтухе новорожденных
Первые 24 часа после рождения | 119 микромоль на литр, цвет кожных покровов не изменен. |
48 часов после рождения | 153 микромоль на литр, цвет кожи малыша остается прежним. |
72 часа после рождения | 187 микромоль на литр, появляется легкая желтушность. |
4 – 5 сутки после рождения | 200 микромоль на литр, желтуха максимально выражена. |
На 6 – 7 день | Концентрация билирубина начинает падать, желтушность спадает. |
9 – 10 день | Билирубин в крови приходит в норму, кожа приобретает естественный цвет. |
переливания крови
печенинедоношенных детей
Анализы при желтухе новорожденных
анализ кровианализ мочи
Общий анализ крови |
|
Биохимический анализ крови |
|
Коагулограмма | дефицит фибриногена и других факторов свертывания – происходит из-за недостатка витамина К, который, в свою очередь, синтезируется в печени. |
Анализ мочи | Результаты зависят от вида желтухи:
|
Моча и кал при желтухе новорожденных
Моча | Темно-оранжевого цвета, билирубин в моче отсутствует | Темная, цвет крепкого чая, в моче присутствует билирубин. | Темная, пенистая моча, цвета пива. |
Кал | Темного цвета | Светлый | Полностью обесцвеченный |
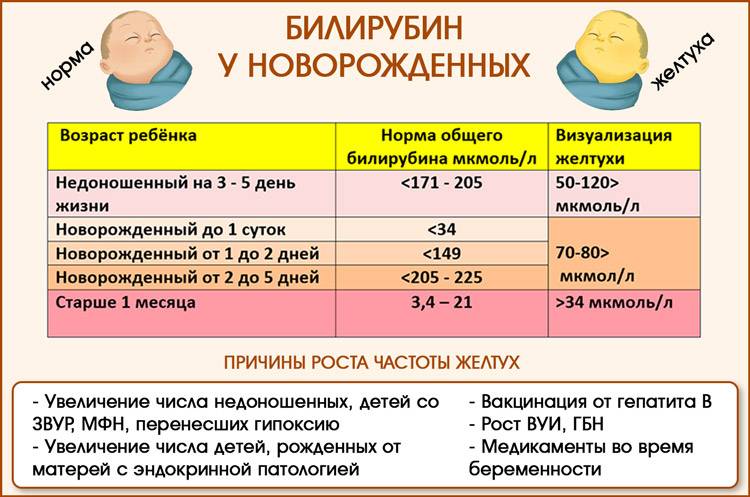
Нормы билирубина в крови у детей
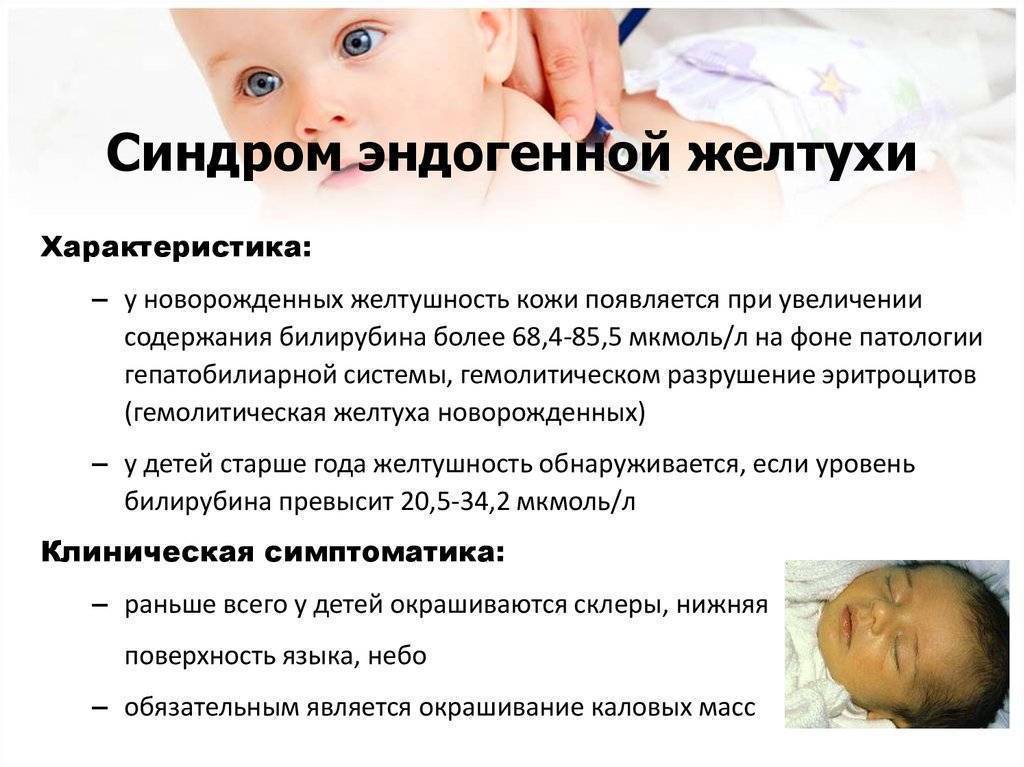
В крови человека количество желчного пигмента может понижаться или повышаться. Это зависит от общего состояния здоровья, возраста. Для определения билирубина в крови анализу подлежит общее количество вещества, а также пропорции двух модификаций его состояния. Билирубин находится в двух состояниях — свободном (непрямом) и связанном (прямом).
Когда распадается слишком активно много эритроцитов, печень не успевает выводить освободившийся гемоглобин, соответственно, содержание пигмента увеличивается. Показатель билирубина позволяет оценить, насколько правильно функционирует печень и желчевыводящие пути у новорожденного, а также своевременно выявить возможные родовые патологии, поражения органов под воздействием инфекции или токсинов.
Изменение количества пигмента у новорожденных происходит быстро. Содержание билирубина по возрасту показано в таблице.
| Возраст малыша | Показатель нормы для доношенных/недоношенных малышей, мкмоль/л |
| 24 часа | 86/96 |
| 36 часов | 151/121 |
| 48 часов | 181/151 |
| 3-5 суток | 255/170 |
| 6-7 дней | 144/144 |
| На 8-9 сутки | 111/98 |
| 10-11 дней | 81/51 |
| 12-13 суток | 46/36 |
| Больше 14 | 20,4/19 |
Из таблицы видно, что пиковые показатели пигмента в крови наступают на 2-4 сутки жизни ребенка. Если нет патологий развития, билирубин постепенно выводится печенью и к 3-4 неделе соответствует взрослым нормам. Серьезной угрозой для здоровья малыша является безостановочное увеличение пигмента в крови. Превышение порога в 256 и 172 микромоль на литр у доношенного и недоношенного ребенка соответственно становится основанием для немедленной госпитализации в стационар.
Билирубин стремительно повышается в первые дни жизни. Это период глобального замещения фетального гемоглобина взрослым. Происходит окрашивание в желтые оттенки глазных белков, поверхности кожи. Количество вещества самостоятельно нормализуется к третьей неделе.
Детский показатель нормы находится в диапазоне 8,5–20,5 микромоль на литр. Пигмент в свободном состоянии не должен составлять больше 4,3 микромоль на тот же объем. Только появившиеся на свет малыши имеют другие характеристики нормы. Протекающие в их организме процессы замещения гемоглобина становятся причиной увеличения пигмента в крови.
Почему у малыша развивается желтушка?
Само по себе окрашивание кожи ребенка – не заболевание, а симптом. Желтый цвет коже малыша придает пигмент билирубин, который является продуктом распада эритроцитов и образуется на протяжении всей жизни.
У взрослых людей он поступает в печень и успешно выводится из организма. С ребенком дело обстоит сложнее.
В 70% случаев встречается желтуха у новорожденных, причины такой распространенности: печень еще не до конца справляется со своими функциями. При этом в крови малышей высок уровень билирубина, так как в большом количестве распадаются эритроциты, поставлявшие ребенку кислород в утробе.
Таким образом, у троих из четверых новорожденных развивается желтушка. В большинстве случаев она сама проходит к месячному возрасту ребенка и не требует лечения. Причинами желтухи и высокого уровня билирубина у малышей являются:
- многоплодная беременность;
- курение, употребление алкоголя и некоторых лекарств во время беременности;
- дефицит йода у будущей мамочки;
- другие осложнения в дородовой период;
- преждевременные роды;
- препараты, получаемые для стимуляции родовой деятельности;
- сахарный диабет у мамочки.
Если желтуха у ребенка возникла по причине недостаточно эффективной работы печени, то она исчезнет сама, как только все органы малыша достаточно адаптируются к жизни вне утробы мамы.
Однако иногда желтуха является симптомом тяжелых патологий у ребенка, которые требуют немедленного врачебного вмешательства. Такое состояние называется патологической желтухой и может быть вызвано следующими причинами:
- конфликт мамы и малыша по группам крови;
- несовместимость мамы и ребенка по резус-фактору;
- антибиотикотерапия ребенка;
- проблемы с печенью у малыша;
- отдельные генетические заболевания;
- нарушения синтеза гормонов;
- закупорка или повреждение желчных протоков;
- дисфункция поджелудочной железы.
При патологической желтухе очень важно не только понизить билирубин в крови ребенка, но и устранить причину, вызвавшую его повышение
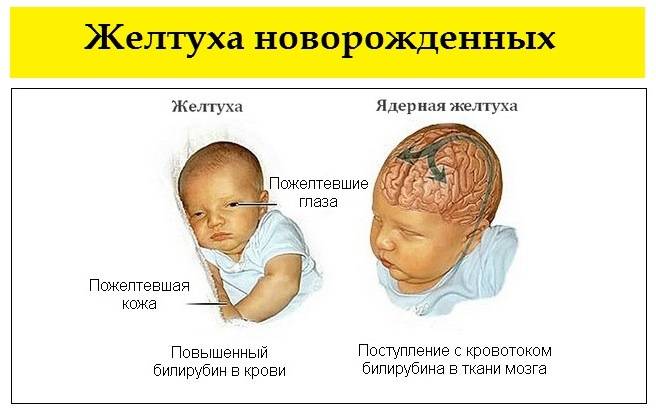
Что такое патологическая желтуха
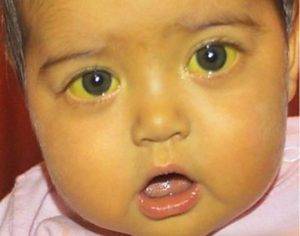 Болезнь чаще проявляется в течение первых суток после рождения крохи. Патологическую желтуху называют гипербилирубинемией, поскольку характеризуется повышением уровня билирубина до очень высоких отметок по причине нарушений в работе организма малыша или матери.
Болезнь чаще проявляется в течение первых суток после рождения крохи. Патологическую желтуху называют гипербилирубинемией, поскольку характеризуется повышением уровня билирубина до очень высоких отметок по причине нарушений в работе организма малыша или матери.
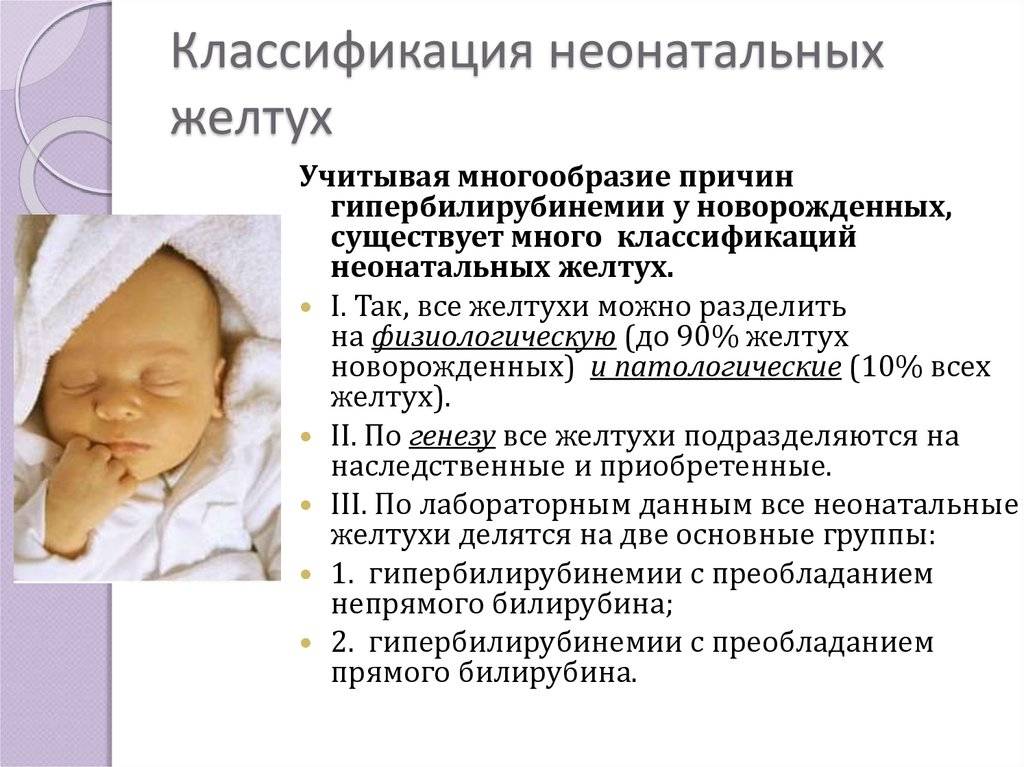
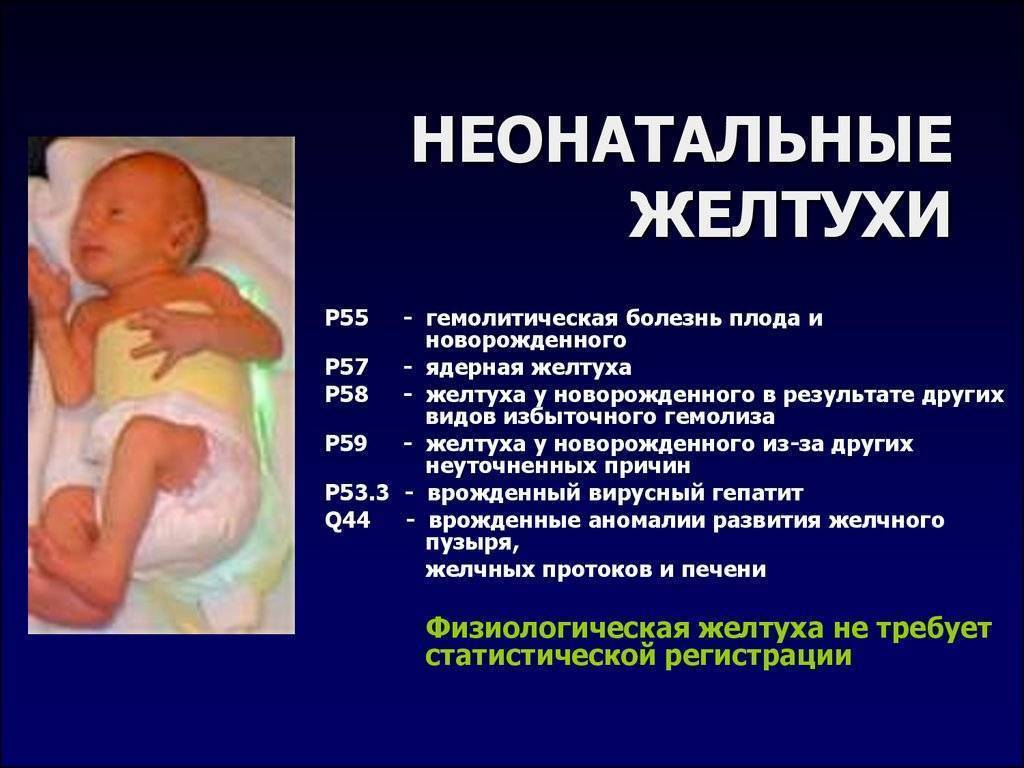
Недуг делится на несколько типов:
- конъюгационная (проявляется на 3-4 сутки);
- гемолитическая (сопровождается массивным распадом эритроцитов);
- обтурационная (развивается при частичной или полной непроходимости желчевыводящих путей);
- паренхиматозная (возникает при поражениях паренхимы печени).
Точно установить причину заболевания удается не всегда. Развитию болезни сопутствуют такие факторы, как естественное вскармливание, недоношенность, сильная потеря массы тела.
Желтуха у детей
Пожелтение кожи часто возникает у детей сразу после рождения. Это состояние вызвано повышенной концентрацией билирубина, но преимущественно не представляет угрозы для малыша.
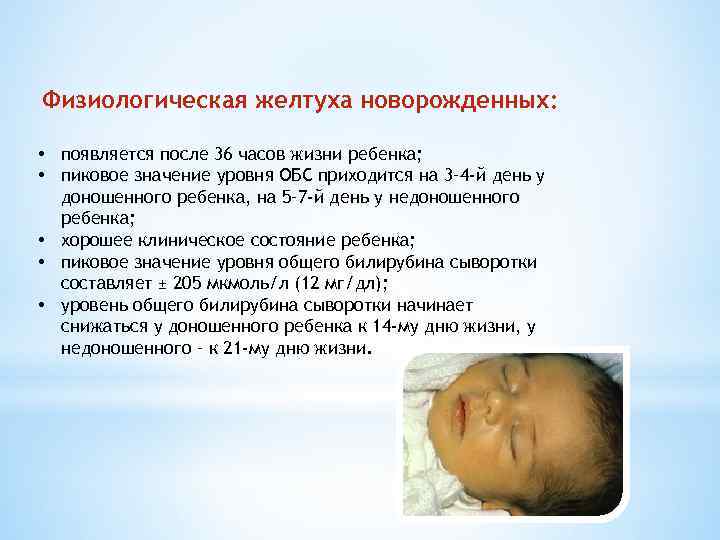
Желтуха возникает у более чем у половины детей, рожденных в срок и у 80% недоношенных детей. В большинстве случаев состояние связано не с патологиями, а с физиологическими причинами. При этом лишь в 20% случаев требуется лечение.
Признаки желтухи и грудничков возникают на второй-третий день после рождения. Желтуха развивается у новорожденных по причине быстрого разрушения кровяных телец. За счет того, что печень еще не окончательно развита, билирубин выводится не так быстро из крови. Способствует повышенной концентрации билирубина и недостаток необходимых бактерий в кишечнике. Как правило, к концу 2 недели организм малыша адаптируется, и уровень билирубина нормализуется.
Лечение может потребоваться только в том случае, когда показатель намного выше нормы. При высокой концентрации билирубин оказывает нейротоксическое воздействие и негативно влияет на мозг ребенка. Уровень повреждений зависит от периода и степени развития желтухи, концентрации билирубина.
С целью снижения этого показателя для новорожденных применяется фототерапия. Под воздействием света билирубин преобразуется в другую форму, проще выводится печенью. В особо тяжелых случаях ребенку может потребоваться переливание крови.
Причины появления желтухи у новорожденных
Желтуха новорожденных различных видов имеет свои причины появления. Поэтому следует различать, какой именно вид заболевания у младенца, чтобы объяснить, почему появилась желтуха.
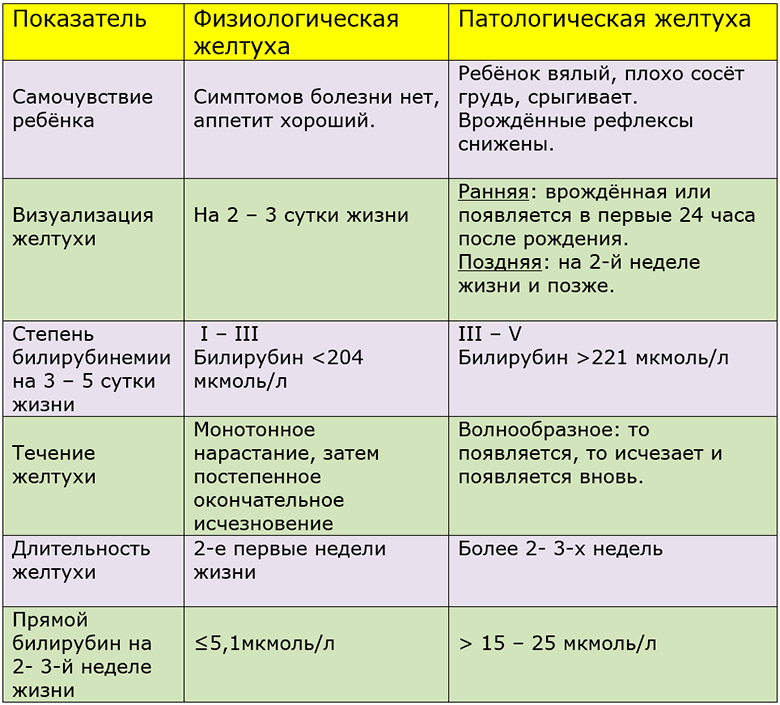
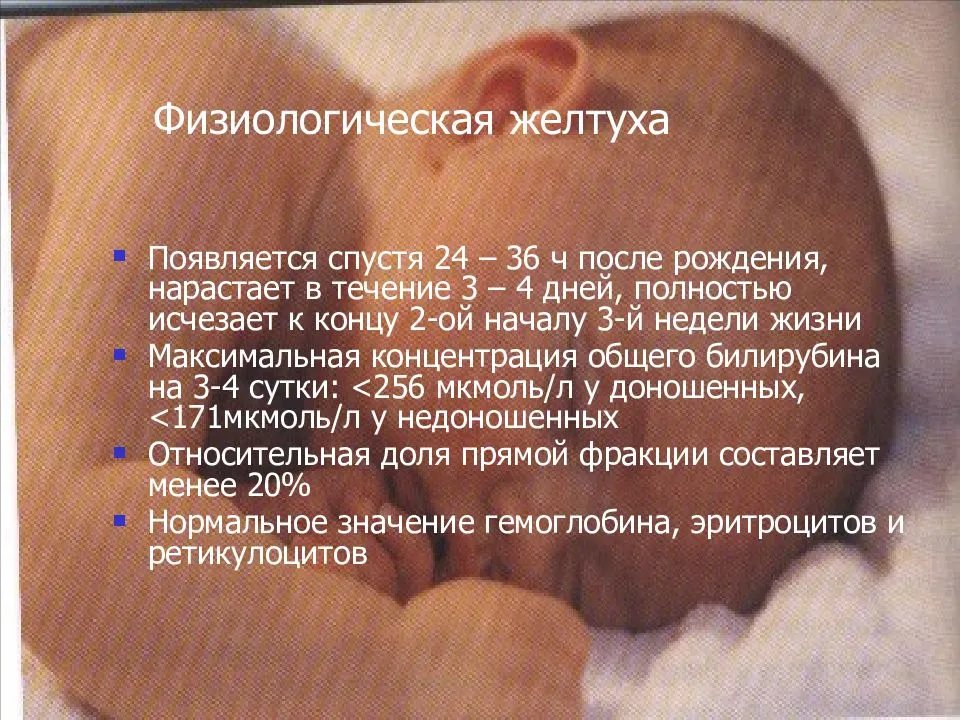
Причины физиологической желтухи
При проявлении симптомов желтухи такого типа родителям не стоит переживать, но следует внимательно следить за динамикой заболевания.
Причиной возникновения желтухи такого типа служит избыток эритроцитов в крови ребенка – для самостоятельного дыхания их требуется значительно меньше.
Сразу после рождения, с первым вдохом, запускается процесс распада излишних эритроцитов, благодаря чему образовывается продукт распада – билирубин, который также называют природным красителем. Печень малыша еще до конца не созрела, чтобы справиться с повышением уровня билирубина в крови, именно поэтому кожные покровы, слизистые и ткани приобретают характерный желтоватый окрас.
Причины патологической желтухи
Лечить патологическую желтуху следует исключительно в условиях стационара под наблюдением врачей. Тактика лечения зависит от причин, которыми обусловлено проявление желтухи. Они могут быть следующими:
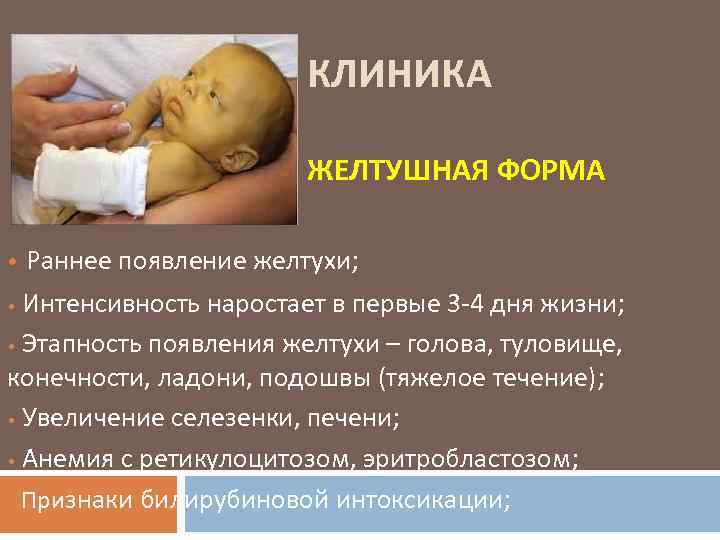
- Различные группы крови либо резус-конфликт матери и ребенка зачастую приводит к гемолизу эритроцитов (т.е. их распаду, разрушению). В таком случае наблюдается особенно ярко выраженная желтуха, причем риск ее проявления увеличивается с каждой следующей беременностью.
- Генетические нарушения новорожденного, когда структура или форма эритроцитов изменена, нарушена структура гемоглобина, наблюдается анемия Минковского-Шоффара и пр.
- Вирусное, бактериальное заболевание печени ребенка. Для предотвращения этого каждой семейной паре, которая принимает решение завести ребенка, нужно внимательно отнестись к этапу планирования, поскольку правильная профилактика поможет избежать многих нежелательных последствий в виде инфицирования ребенка.
Лечение Гемолитической болезни плода и новорожденного:
Лечение гемолитической болезни новорожденного – достаточно длительная и сложная задача. В тяжелых случаях на первом месте стоят борьба с асфиксией и коррекция ацидоза. Одним из методов лечения тяжелых форм гемолитической болезни новорожденных до сих пор является обменное переливание крови.
Впервые трансфузию эритроцитов при гемолитической болезни новорожденных применили в 1927 г. В тот период переливали кровь, совместимую лишь по системе АВ0, и часто использовали кровь отца. Смертность при данной манипуляции составляла 40%. После открытия резус-фактора и выяснения причин гемолитической болезни новорожденного детям начали переливать резус-отрицательную кровь, что снизило летальность до 30%. В дальнейшем женщин стали родоразрешать на 2-3 недели раньше положенного срока и переливать резус-отрицательную кровь; смертность снизилась до 20%, а после введения в практику обменных переливаний крови смертность составляет около 10%.
Следует отметить, что заменные переливания нередко дают серьезные осложнения, в первую очередь при нарушении техники переливаний. Необходимо использовать только свежую кровь, хранившуюся ни в коем случае не более 4 дней (лучше не более 2 дней). Вводить кровь следует не очень быстро, не быстрее 10 мл/мин. Иногда причиной смерти становится воздушная эмболия. Введение холодной крови может привести к остановке сердца, приступу удушья. Одним из осложнений заменных переливаний может быть синдром диссеминированного внутрисосудистого свертывания, как при массивных переливаниях крови. На первом этапе этого синдрома возможны тромботические осложнения, в том числе тромбозы портальных вен, затем может развиться выраженная кровоточивость с падением уровня тромбоцитов. Недостаточная асептика может вызвать септические осложнения. Как и все переливания, заменные переливания чреваты опасностью сывороточного гепатита. Заменные переливания, спасающие много новорожденных, можно использовать лишь при серьезных показаниях. Для их определения следят за уровнем непрямого билирубина, исследуют его прирост. У доношенных детей прирост, превышающий 5,2 мкмоль/л, а у недоношенных – 1,7 мкмоль/л, требует заменного переливания крови. Следует иметь в виду, что максимальный уровень билирубина при этой форме наблюдается на 3–4-й день болезни. Заменные переливания рекомендуются лишь при повышении уровня билирубина до 250-300 мкмоль/л. Используется кровь группы 0, совпадающая с резус-принадлежностью ребенка.
У доношенных новорожденных гемолитическая анемия, связанная с резус-несовместимостью, часто тяжелее, чем у детей, рожденных за 2-3 недели до срока. Это связано с меньшим количеством резус-антигена на поверхности эритроцитов у недоношенного ребенка. В отличие от резус-конфликта при болезни АВ0 никогда не прибегают к досрочному родоразрешению.
При нетяжелых формах гемолитической болезни новорожденного, связанной как с резус-несовместимостью, так и с несовместимостью по системе АВ0, можно использовать фенобарбитал, активирующий фермент глюкокуронилтрансферазу, необходимый для глюкуронирования билирубина. Иногда фенобарбитал назначают женщине в течение 2 недель до родов, но чаще лечение фенобарбиталом проводят новорожденному с нерезкой гипербилирубинемией в дозе 4 мг/(кг/сут.). В нетяжелых случаях гемолитической болезни новорожденного используется светотерапия. Электромагнитные волны видимой части спектра (420-460 ммк) переводят непрямой билирубин в безвредные, растворимые в воде соединения (дипиролы), которые легко выделяются из организма. Эффективность такой терапии невелика.
Факторы, влияющие на количество процедур
Минимальное значение билирубина является показанием к первой процедуре у новорожденного (на ребенка действуют патологические факторы и возникает опасность энцефалопатии). Показатель билирубина зависит от массы тела новорожденного и влияет на количество назначенных процедур фототерапии. Если масса тела менее полтора килограмма, допустимая норма билирубина составляет от 85 до 140 мкмоль/л. Вес ребенка до 2 кг определяет граничный уровень билирубина – 200 мкмоль/л. При весе больше 2,5 кг критическим значением такого показателя является 295 мкмоль/л. Усредненные показатели могут быть осложнены сопутствующими заболеваниями, перед назначением процедуры новорожденный проходит полное обследование.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Лечение желтухи у детей
При сохраняющемся пожелтении кожи и слизистых оболочек ребенку назначаются анализы для определения уровня билирубина в крови. УЗИ брюшной полости детям проводится для оценки состояния печени и желчевыводящих путей, являясь ценным диагностическим методом обследования в педиатрии.
Лечебные мероприятия могут включать:
- Фототерапию, при которой ребенок помещается под специальную лампу для облучения ультрафиолетовым спектром. УФ-лучи разрушают билирубин, который затем выводится организмом самостоятельно.
- Инфузионную терапию для ускорения переработки билирубина и вымывания его избытка вместе с мочой.
- Переливание крови для удаления большей части эритроцитов плода и выведения токсических продуктов распада;
- Оперативное вмешательство при наличии механического препятствия для оттока желчи (удаление кисты, опухоли, камня).
Профилактические меры направлены на предупреждение заболеваний, вызывающих желтуху. Позаботиться о здоровье ребенка следует еще до его рождения – соблюдать здоровый образ жизни во время беременности, организовать сбалансированный рацион питания, исключить контакты с носителями гепатита. Новорожденного ребенка рекомендуется прививать по календарю прививок в первые дни жизни. Большую роль играет оптимизация грудного вскармливания и своевременное прохождение регулярных осмотров у педиатра соответственно возрасту ребенка.
Разновидности желтушки новорожденных
Наиболее важной является классификация, выделяющая физиологическую и патологическую желтухи
Как отличить физиологическую желтушку
Достаточно просто диагностируется физиологическая желтуха у новорожденных, симптомы возникают на 2-5 день после рождения малыша:
- Повышается билирубин, кожа приобретает желтоватый или смуглый оттенок на лице, желтеют белки глаз, затем пигментация распространяется на руки, грудь ребенка.
- Животик, ноги и стопы малыша при физиологической желтушке окрашиваются редко.
У малыша хорошее самочувствие, поведение естественное. Кал и моча не меняют своего цвета. Билирубин не превышает 256 мкмоль/л.
Примеры подобного вида «желтухи» у новорожденных смотрите на фото:
 Признаки патологической желтухи
Признаки патологической желтухи
Это опасное состояние развивается у 70 младенцев из 1000. Необходимо заподозрить патологию, если:
- ребенок «желтеет» через несколько часов после родов (неонатальная желтуха у новорожденных);
- билирубин превышает 256 мкмоль /л; Подробнее о билирубине, его нормах, способах измерения>>>
- малыш много спит, плохо кушает, его тяжело разбудить;
- наоборот, ребенок в постоянном хаотичном движении;
- изменение цвета выделений: моча темнеет, кал светлеет.
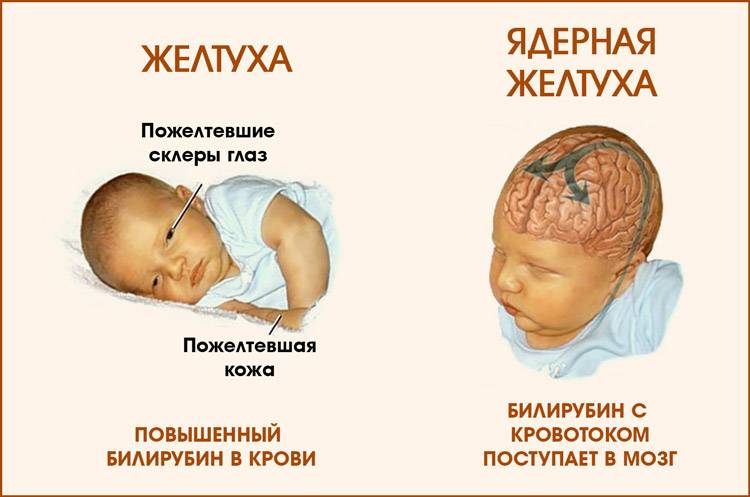
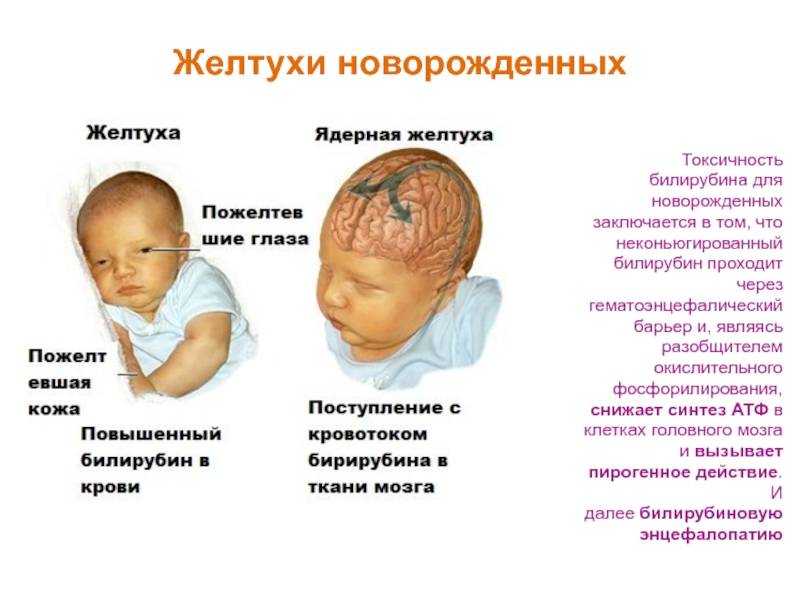
Если на этом этапе не принять меры, билирубин попадает в нервную систему малыша, отравляя ее. Начинается билирубиновая энцефалопатия, или ядерная желтуха новорожденных. Клиническая картина дополняется следующими симптомами:
- монотонный крик на одной ноте;
- судорожный синдром;
- понижение давления;
- кома.
Ядерная желтуха чаще поражает недоношенных малышей. Дело в том, что клеточки их мозга еще не окончательно сформировались, и с трудом противостоят токсическому действию билирубина.
Среди патологических форм различают виды желтухи у новорожденных по причине, вызвавшей симптоматику. Выделяют:
- Гемолитическую (иногда ее называют надпеченочной). Гемолитическая желтуха у новорожденных связана с проблемами крови.
- Механическую – связана с проблемами печени, желчного пузыря, желчевыводящих протоков ребенка.
Механическая желтушка, в свою очередь, бывает
- печеночной,
- подпеченочной,
- надпеченочной.
Печеночная желтуха связана с нарушениями в работе этого органа. Если для вывода билирубина из организма ребенка не хватает ферментов, тогда это состояние называется коньюгационная желтуха у новорожденных. Также печень может быть поражена токсинами, вирусами, бактериями.
Причины так называемой надпеченочной желтухи – проблемы с желчным пузырем, поджелудочной железой, желчевыводящими протоками.
Лечение желтухи у новорожденных
Новорожденный с патологической желтухой должен находиться под наблюдением врача. Что касается физиологической формы, то при ней разрешается амбулаторное лечение.
В зависимости от причины терапия может включать противовирусные средства, антибиотики, желчегонные, иммунокорректирующие препараты, а также дезинтоксикационные растворы для внутривенного введения.
Лекарственная помощь
Среди медикаментозных средств при желтухе может назначаться:
- урсофальк, действие которого заключается в нормализации печеночных функций и желчеоттока;
- хофитол имеет растительный состав, благодаря чему препарат обладает мягким желчегонным эффектов;
- инфузионные растворы для восстановления водно-электролитного баланса, уменьшения выраженности интоксикации и поддержания работы внутренних органов;
- фенобарбитал для седации при возбуждении младенца;
- атоксил, энтеросгель сорбенты, которые необходимы для ускоренного выведения токсинов через ЖКТ;
- витамины (А, Е, К, Д3).
Фототерапия
Одним из наиболее эффективных методов борьбы с желтухой у младенцев является фототерапия. Она необходима грудничку для нормализации окраски кожи. Под воздействием лучей ускоряется выведение билирубина, вследствие чего снижается интоксикация.
Процедура абсолютно безболезненная и заключается в облучении новорожденного на протяжении определенного промежутка времени. По показаниям фототерапия может проводиться круглосуточно.
В случае ядерной желтухи во избежание развития необратимых процессов в ЦНС могут назначаться гемотрансфузии (переливания крови).
Если причина патологии заключается в поражении печени и ее декомпенсированной недостаточности, решается вопрос о трансплантации.
Правильный уход за грудничком
Облегчить течение желтухи можно путем правильного ухода за новорожденным. Основная рекомендация соблюдать врачебные наставления и вовремя обращаться к специалисту при ухудшении состояния грудничка. Итак, необходимо:
- часто кормить, что предупредит застой желчи;
- не отказываться от грудной лактации;
- при галактоземии использовать специальные смеси (прегистимил);
- соблюдать диетический режим кормящей запрещается употреблять продукты с каротином, острые приправы, жирные, жареные блюда и соленья;
- проводить фототерапию исключительно в условиях лечебного учреждения;
- ежедневно прогуливаться на свежем воздухе.
Почему возникает желтуха?
Это состояние вызвано высоким уровнем билирубина в крови. Он повышается в результате болезней крови, при которых увеличен распад эритроцитов. Кроме этого, провоцируют развитие патологии сбои в работе печени и нарушения функционирования желчного пузыря и, как следствие, оттока желчи.
Билирубин образуется в момент распада гемоглобина. Выводится из организма с калом. При нарушении цепочки механизма выведения накапливается в организме. Причины развития желтухи:
вирусные заболевания;
появление паразитов;
продолжительный прием лекарственных средств;
болезни печени и желчного пузыря;
новообразования в печени и желчевыводящих путях;
алкоголизм;
послеоперационные осложнения.