Как определить степень тяжести симфизита при беременности?
Степень тяжести симфизита зависит от величины расхождения костей лонного сочленения. Вычислить это расстояние можно на УЗИ.
I степень: ширина расхождения — 0,5–0,9 см;
II степень: расстояние увеличено до 1,0–1,9 см;
III степень: расширение между лобковыми костями больше 2,0 см.
Чем больше величина расхождения на УЗИ, тем сильнее выражены симптомы симфизита при беременности: от незначительных болей после долгих прогулок при первой степени до резко выраженных болей при любом движении и даже в покое при второй и третьей степени соответственно.
Тяжесть заболевания также сказывается и на прогнозе. Чем раньше выявлена патология, тем лучше она поддается коррекции. А вторая и третья степень требуют длительной терапии и чаще сопровождаются серьезными осложнениями.

Образ жизни
Большинство женщин в 38 недель беременности готовы к родам. Однако не стоит приближать роды искусственно. Природой предусмотрено развитие беременности в течение сорока недель.
Обычно в 38 недель беременности сумка в роддом уже собрана. Кроме необходимых для матери и ребёнка вещей, сумка также должна включать документы. Врачи рекомендуют брать документы с собой, если женщина находится далеко от дома, так как роды могут начаться в любой момент.
При возникновении кратковременных болей и ложных схваток можно принимать Но-Шпу в рекомендованной дозировке. Нередко в 38 недель беременности возникает тревожность, связанная со скорыми родами, а также бессонница. В таких случаях рекомендуют принимать Валерину и пить успокоительные травяные чаи. Лекарственные средства следует использовать только после их назначения врачом.
Несмотря на ощутимый дискомфорт, специалисты советуют беременным в 38 недель не забывать про умеренную физическую активность. По-прежнему полезны прогулки на свежем воздухе. Следует исключить стрессы, отрицательно отражающиеся на самочувствии матери и ребёнка.
Если роды приходятся на сезон простуд, в 38 недель беременности женщине следует быть особенно внимательной к своему здоровью. Например, не посещать места скопления большого количества людей с целью предупреждения ОРВИ и различных осложнений в виде гайморита, отита и других патологий.
Интимная жизнь и оргазм
При отсутствии проблем с вынашиванием плода в 38 недель секс не только противопоказан, но и рекомендуется в качестве подготовки к родам. Оргазм способствует тренировке мускулатуры шейки. Кроме того, при половом акте наблюдается выброс окситоцина, который может стимулировать родовую деятельность.
Секс без презерватива в 38 недель беременности возможен, если у полового партнёра отсутствуют инфекции. Содержащиеся в сперме простагландины, расслабляют и подготавливают шейку к родам.
Диагностика состояния
Эффективное лечение можно провести только зная причину возникшего состояния.
Для этого нужно комплексное обследование организма:
- опрос и сбор анамнеза — покажет наличие склонности к заболеваниям сердечно-сосудистой системы, варикозное расширение вен в прошлом, возможный недостаток витаминов и минералов при отсутствии адекватного питания и активных добавок;
- осмотр нижних конечностей — позволит заметить варикозное расширение вен, натоптыши, врастание ногтей и плоскостопие;
- взвешивание — установит количество набранного веса, даст возможность проанализировать физиологическую и патологическую прибавку;
- общий анализ мочи — выявит проблемы с почками, что может быть причиной отёков;
- ежедневный контроль артериального давления — поможет обнаружить повышенную нагрузку на сосуды.
После установления причин болей, врач переходит к назначению лечения. Терапия подбирается с учетом состояния женщины и индивидуальных противопоказаний к препаратам.
Как нельзя лечить боли в суставах при беременности
В обычной практике при суставных болях врачами назначается гамма-линоленовая кислота. Во время беременности ее нельзя принимать, так как это может вызвать преждевременные роды. Аналогично действует куркума. Ее тоже запрещено принимать беременным.
Если вам порекомендовали принимать Ацетаминофен, важно ограничить дозировку, потому что чрезмерное использование этого лекарства вызывает повреждение печени. Следует избегать успокаивающих мазей или кремов, которые содержат метилсалицилат
Следует избегать успокаивающих мазей или кремов, которые содержат метилсалицилат.
Если природные средства не уменьшают боль, проконсультируйтесь с гинекологом о безопасных лекарствах, которые следует принимать во время беременности.
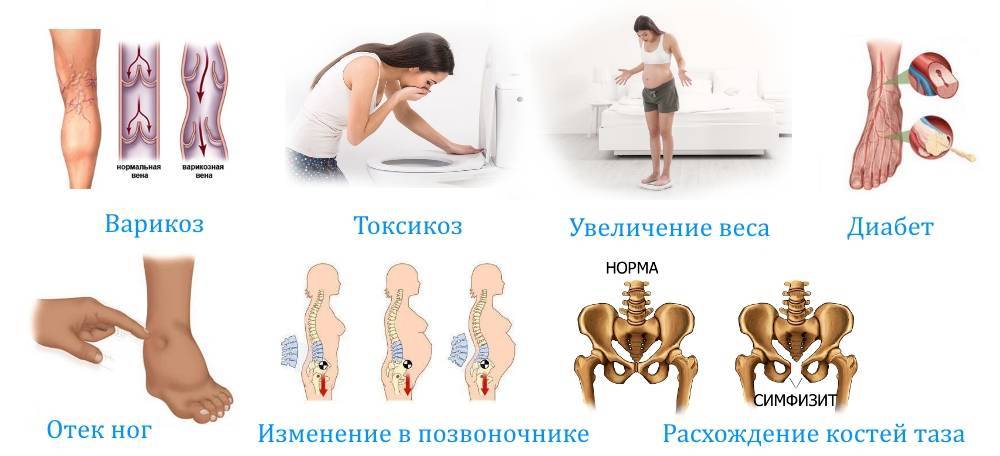
Аллергия при беременности
Сегодня даже бронхиальная астма не считается противопоказанием для беременности
Самое важное – постоянный контроль лечащего врача и соблюдение всех его рекомендаций, а также разумная профилактика перед наступлением беременности и во время 9 месяцев ожидания малыша. Кроме того, есть ряд препаратов, которые при необходимости применяют во втором и третьем триместрах во время беременности. Если у женщины есть предрасположенность к аллергии, можно выделить три типа влияния беременности на аллергию:
Если у женщины есть предрасположенность к аллергии, можно выделить три типа влияния беременности на аллергию:
- беременность не влияет на течение аллергии;
- во время беременности наблюдается улучшение течения аллергических заболеваний;
- во время беременности наблюдается обострение аллергических заболеваний.
В первом случае симптомы аллергии не усиливаются от беременности, а возникают, так же, как в обычное время от контакта с аллергенами. Если вы знаете, на что у вас аллергия, будьте очень осторожны и внимательны и избегайте контакта с аллергенами. Если вам неизвестно, на что у вас аллергия, и вы планируете беременность, обратитесь к аллергологу. Проведение специальных тестов с высокой долей вероятности поможет установить аллергены и, таким образом, предотвратить приступы аллергии. При планировании беременности учитывайте также время года – чаще всего обострения аллергии приходятся на апрель-май, время цветения большинства растений.
Второй вариант течения беременности тоже достаточно распространен. Ученые доказали, что во время беременности у женщины увеличивается выработка гормона кортизола, который обладает противоаллергическим эффектов. Поэтому у беременных женщин аллергии могут протекать в более мягкой форме, и даже проявления бронхиальной астмы и сенной лихорадки могут стать значительно слабее. После родов уровень кортизола в крови постепенно нормализуется, и проявления аллергии возобновляются. В течение последних 4 недель перед родами практически у всех женщин течение любых аллергических заболеваний значительно улучшается.
Возможен и более тяжелый вариант, когда беременность негативно влияет на аллергию. По статистике, наиболее распространенными аллергическими симптомами являются насморк и заложенность, которые возникают обычно с 12 недели беременности. Аллергический ринит, даже если раньше вы не страдали от него, может быть связан с цветением растений, домашней пылью или шерстью животных. В таком случае нужно постараться по возможности избегать контакта с аллергеном.
Другое аллергическое заболевание — бронхиальная астма — встречается у 2% беременных. Если женщина никогда не страдала от астмы, вероятность, что во время беременности она вдруг появится, очень мала. Если же бронхиальная астма есть, то ее обострения следует ждать с 24 по 36 неделю беременности. Разумеется, если у вас есть бронхиальная астма, вам необходимы регулярные консультации с аллергологом при планировании беременности и во время нее. В течение последних 4 недель перед родами течение астмы почти всегда улучшается.
Существуют ряд кожных проявлений аллергии (например, крапивница), которые часто встречаются как раз при первой беременности. Не стоит паниковать: если проявления крапивницы незначительны, они, скорее всего, пройдут самостоятельно. Если же аллергия вас беспокоит, не принимайте самостоятельно никаких мер и обратитесь к аллергологу.
Если установить аллерген не удается, врачи иногда говорят об аллергии на саму беременность. Существует предположение (хотя и спорное), что причиной обострения аллергических реакций может быть гормональный всплеск, сопровождающий беременность. По статистике, аллергия «на беременность» чаще возникает у женщин, ожидающих появления на свет сыновей. В таком случае остается только ждать, когда гормональный фон несколько нормализуется, организм привыкнет к новому положению и проявления аллергии, равно как и токсикоз, стихнут и исчезнут. Как правило, облегчение наступает на 12-14 неделе, когда формируется плацента.
Как обнаружить отеки?
Сильные отеки при беременности сложно не заметить. Когда отечность выражена не так явно, особенно если накопление лишней жидкости происходит медленно, обнаружить их помогут следующие признаки:
Наблюдается подозрительная динамика веса. Если вы соблюдаете рекомендованный врачом режим питания, но недельная прибавка в весе превышает норму для этого срока беременности, скорее всего, где-то в организме задерживается вода.
Кольца застревают на пальцах, жмет обувь. Признаки пастозности при беременности легче всего обнаружить по вещам, подобранным по руки или по ноге — они начинают давить. Кстати, кольца лучше снять, пока есть такая возможность.
Округляется лицо. Каждый день вы видите свое лицо в зеркале и наверняка заметите, если его формы начнут расплываться, сглаживаться.
Остаются следы от резинок. Многие женщины сегодня носят «следки» — короткие носки, которые почти не видно из обуви. Возможно, высокая «классика» не так элегантна, но это прекрасное средство ранней диагностики отеков при беременности. Если их резинки оставляют рельефные следы на ногах, значит, в тканях собирается лишняя жидкость.
Появляются необычные ощущения в пальцах. Если вы чувствуете покалывание, жжение или онемение пальцев, если появляется боль или напряжение, когда вы сгибаете пальцы рук или наступаете на пальцы ног, с большой вероятностью это признак отека.

Как облегчить боль в ногах?
При соблюдении общих рекомендаций и консультации с врачом можно снизить тревожащие ощущения в ногах.
На ранних сроках беременности
Также необходимо:
- приобрести компрессионные чулки для профилактики варикоза;
- научится спать больше на левом боку;
- не скрещивать ноги во время сидения;
- носить удобную обувь, без высокой шпильки.
При изменениях общего состояния, болях в ногах или внизу живота, кровянистых выделениях следует немедленно обратиться к врачу.
На поздних сроках
При возрастании нагрузки во время роста плода могут происходить постоянные физиологические болезненные ощущения.
Для предупреждения болей в ногах необходимо:
- следить за весом и употреблять продукты, содержащие клетчатку;
- соблюдать водно-солевой баланс: уменьшить количество соли и пить не менее 2-х литров чистой воды в день;
- делать самомассаж стоп, голеностопа;
- принимать контрастные ванночки;
- чаще отдыхать, сложив ноги на подушку или валик.
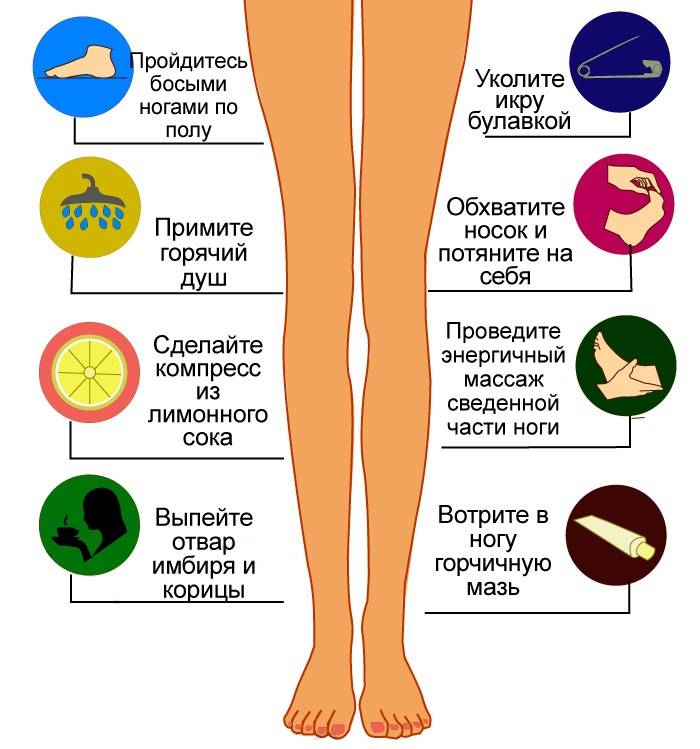
Опасны ли судороги ног при беременности и следует ли обращаться к врачу?
Вы должны поговорить со своим акушером-гинекологом о судорогах, в следующих случаях:
- судороги приводят к нарушению сна
- судороги носят выраженный болезненный характер
- судороги вызывают значительное беспокойство
- боль носит длительный характер
- появились проблемы с ходьбой
- вы задумались над приёмом препаратов кальция и магния
- появился отёк, болезненность, покраснение и повышение локальной температуры нижней конечности
- вы должны срочно посетить доктора, если судороги ног длятся дольше 10 минут. Это также необходимо, если есть малейшая вероятность, что вы заразились столбняком в результате недавней травмы.
Если вы не знаете, что делать, когда у вас возникают судороги, или не знаете, как лучше всего справиться с ними, поговорите со своим врачом акушером-гинекологом.
К счастью, чаще всего судороги в ногах у беременных не являются признаком серьёзной патологии и не приводят к тяжёлым осложнениям. Тем не менее в одном-двух случаях на 1000 беременностей судороги в ногах при беременности могут быть признаком венозного тромбоза, что требует незамедлительного лечения. Поэтому крайне полезно проконсультироваться у флеболога и сделать ультразвуковое дуплексное исследование вен нижних конечностей ещё до наступления беременности, а также при признаках развития венозной патологии в процессе беременности.
УЗИ вен нижних конечностей у беременных
Очевидно, вопросы варикозной болезни необходимо решать задолго до беременности. Нелишней рекомендацией будет использование компрессионного трикотажа особенно во втором и третьем триместрах беременности.
Хорошей новостью является то, что вы забудете о судорогах в ногах, как только родится ваш ребенок.
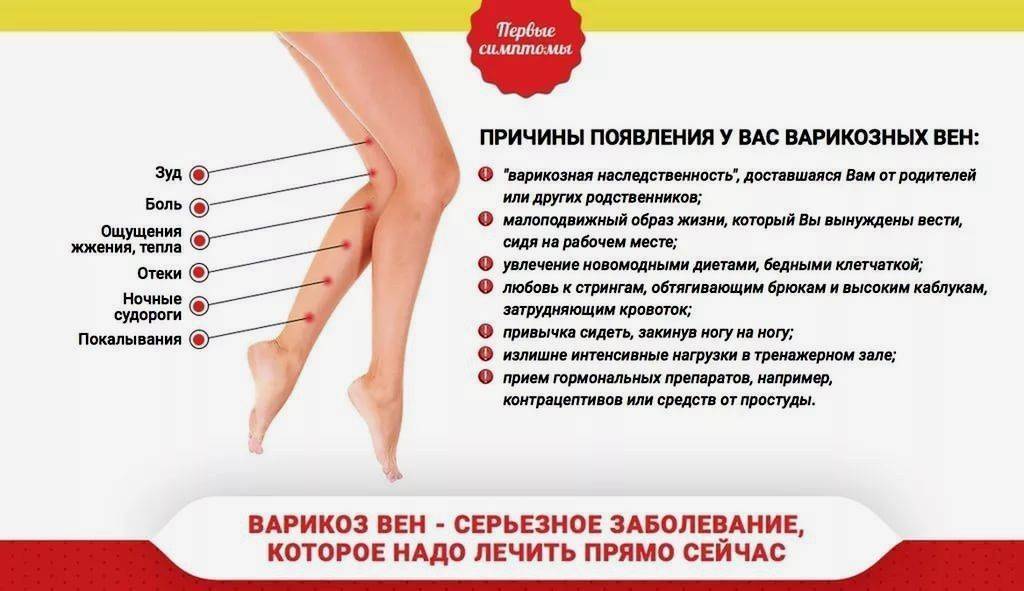
Симптомы варикозного расширения вен у беременных
У некоторых женщин слегка опухшие, извитые, разноцветные вены на ногах – просто косметическая проблема. У других варикоз при беременности провоцирует неприятные симптомы – отечность, боль или выраженный дискомфорт в ногах. У всех женщин, имеющих варикозное расширение вен на ногах, это ключевой признак варикозной болезни. Если ее не лечить, поражение вен может привести к серьезным осложнениям, включая тромбы, флебиты и трофические язвы. Кроме того, повышается риск смертельного осложнения – ТЭЛА (тромбоэмболия легочной артерии).
На протяжении всей беременности нужно следить за появлением признаков варикоза:
- отеки в области голеней и лодыжек, ступней;
- спазмы или болезненность в области бедра или голени;
- усталость, возникновение тяжести в ногах;
- беспокойство, особенно ночью, желание постоянно двигать ногами;
- зудящая, сухая или бледная кожа на ногах, ощущение жжения;
- извитые, проступающие «звездочки», более крупные извитые вены;
- язвочки на голенях или лодыжках, которые долго заживают или вообще не заживают;
- боль в ногах, которая проходит, когда женщина ходит или поднимает ноги.
Характер болевых ощущений в зависимости от причин их возникновения
Терпеть боль и иной дискомфорт в ногах – не лучшее решение для беременной. Установление причины, из-за которой возникают неприятные ощущения, помогает своевременно осуществить профилактику и обратиться к врачу. Действующие в период вынашивания ограничения в применении медикаментозных средств могут компенсироваться физиотерапией.
| Характер боли | Сопутствующие симптомы и условия | Акушерские (связанные с беременностью) причины | Патологии |
| Ноющая или приступообразная боль по всей поверхности бедра, отдающая в промежность | Дискомфорт, скованность движений и боли в области таза | Действие гормона релаксина перед родами | Поражение тазобедренного сустава, остеохондроз, симфизит |
| Тянущая боль на задней поверхности ног | Болевой синдром распространяется сверху вниз от поясничного отдела | Защемление седалищного нерва растущей маткой | Ишиас |
| Тянущая распирающая боль на внутренней стороне бедер, задней и внутренней поверхности в области колена | Отеки в области лодыжек, зуд жжение, появление боли преимущественно в ночное время | Нагрузка на вены нижних конечностей, связанная с увеличением матки и интенсивностью кровообращения в тазовой области | Варикозное расширение вен |
| Спазматические, стреляющие, острые боли преимущественно в икроножной мышце | Ощущается в начальной фазе или во время глубокого сна | Дефицит кальция или калия | Мочекаменная болезнь, плоскостопие, пупочная или паховая грыжа, цистит (при наличии других характерных симптомов) |
| Боли в пятках, коленях, голеностопном суставе | Возникает после физических нагрузок | Смещение центра тяжести, накопление солей, расслабление связок из-за гормональных изменений | Плоскостопие, артрит, ревматизм |
| Жжение, крутящие боли в икроножной области | Симптомы ощущаются до 4 часов ночи и проходят к утру | Дефицит железа и витаминов, гормональные всплески | Синдром уставших/ беспокойных ног, анемия, диабет, проблемы с щитовидной железой |

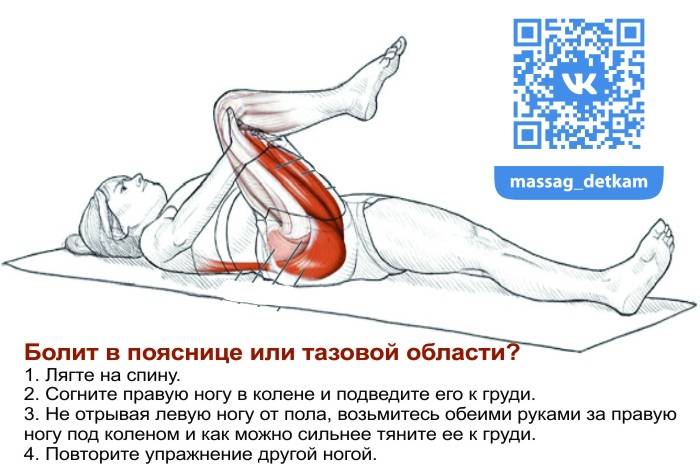
Рекомендуемый комплекс упражнений
| Лечебно-профилактическое назначение | Гимнастические упражнения |
| Усиление мышц тазового дна |
|
| Укрепление тазобедренного сустава |
|
| Поддержка пояснично-крестцового отдела |
|
Эти гимнастические упражнения можно проделывать не только при подготовке к беременности, но и во время нее и после родов. Единственное условие – это одобрение консультирующего гинеколога или другого профильного специалиста.
Восстановление после родов
Для женщины восстановительный послеродовой период очень важен, так как опорно-двигательная система претерпевает множество изменений еще в самом начале беременности. По мере нарастания нагрузок на тазобедренные суставы и пояснично-крестцовый отдел позвоночника полностью меняется мышечная связочно-сухожильная функциональность.
Во время беременности происходит небольшое смещение центра тяжести опорно-двигательной системы. Поэтому нередко у женщин возникают проблемы с подвижностью в коленных, тазобедренных и поясничных суставах. Такая ситуация приводит к осложняющим болевым симптомам. У родившей женщины определяются болевые синдромы в суставных соединениях, появляется ломота в костях, а иногда образуются мышечные спазмы в виде судорог.
Усиливает болевую реакцию лишний вес, который может со временем трансформироваться в ожирение, что влечет дальнейшую провокацию в виде кардиоваскулярных патологий или формирования метаболических синдромов.
Видео о нюансах лишнего веса при беременности:
https://youtube.com/watch?v=0K5ikAQDgKI
Беременность — это появление растяжек на кожном покрове в самых нежелательных для женщины местах. Все это негативно влияет на самочувствие чувствительных и психологически неустойчивых особ, вызывая у них послеродовую депрессию и снижение психомоторной реакции.
При обращении к специалистам женский организм получает:
- стройную и подтянутую фигуру;
- укрепление костно-суставного и мышечного корсета тазобедренного и поясничного пояса;
- уменьшение подкожно-жировой прослойки;
- улучшение психологического и общефизического состояния;
- нормализацию собственного веса.
Консультацию по индивидуальным программам послеродового восстановления и лечения некоторых заболеваний можно получить по телефонам:
- В Ростове-на-Дону: Семейная клиника «9 месяцев», тел. 8 (863) 288-00-00.
- Во Владивостоке: Спортивно-оздоровительный центр «Атмосфера», тел. 7 (423) 200-04-60.
- В Сочи: Федерация шейпинга г. Сочи, тел. 7 (918) 918-45-99.
- В Москве: Центр В. И. Дикуля, тел. 7 (495) 987-47-47, 7 (495) 385-97-97.
Профилактика
- при сидячем, малоподвижном образе жизни подключить умеренную физическую нагрузку: прогулки на свежем воздухе, езда на велосипеде, плавание, йога;
- носить удобную ортопедическую обувь, отказаться от одежды, сдавливающей ноги, стесняющей движения;
- правильно питаться, отдав предпочтение полезным, богатым жизненно важными веществами продуктами;
- контролировать массу тела;
- избавиться от вредных привычек: табакокурения, употребления алкоголя;
- укреплять иммунитет;
- при наличии подозрительных симптомов не заниматься самолечением, а как можно скорее обратиться за профессиональной медицинской помощью.
ФАКТОРЫ РИСКА
Даже на таком позднем сроке есть опасность гестоза, поэтому необходимо контролировать прибавку в весе и обязательно следить за объемом выпиваемой и выделяемой жидкости.
В 36 недель беременности есть риск отслойки плаценты. Этот процесс может привести к большой кровопотере, а в некоторых случаях стать причиной гибели плода. Различают три степени такого состояния:
- При первой ребенок не страдает. Отслойка менее 1/3 — это неплохие шансы для сохранения беременности;
- Вторая степень — отслоение плаценты наполовину, что чревато большим риском гипоксии малыша;
- О третьей степени говорят, когда плацента полностью отслоилась. В этом случае плод почти всегда погибает.
Симптомы отделения плаценты, которые будущая мама может испытать в 35 – 36 недель беременности, — это кровотечение из половых путей, ноющие боли в животе (иногда отдают в бедро или промежность), гипертонус матки. Среди причин называют проблемы с сосудами, травмы живота, резкое снижение внутриматочного давления, а также некоторые заболевания (например, нефрит).
На 36-й неделе беременности малышу слишком рано появляться на свет, ведь его организм еще не совсем готов к самостоятельной жизни. Поэтому будущей маме нужно быть к себе предельно внимательной. Ходите аккуратно, чтобы не упасть, избегайте мест массового скопления людей — так вы снизите риск заражения вирусными инфекциями.
Возможные причины появления болей в ногах при беременности
Если ноги болят без других сопутствующих симптомов, необходимо изменить режим активности. И чрезмерные физические нагрузки, и сидячий образ жизни выражаются болью, которую не стоит игнорировать.ИНТЕРЕСНО: в связи с чем при беременности иногда болят мышцы между ног?
Перестройка опорно-двигательного аппарата также не обходится без болезненных ощущений. Кроме того, беременность характеризуется рисками возникновения гормонального дисбаланса, который может отразиться на состоянии мышц, суставов и нервов. Вызванные такими специфическими причинами боли в ногах требуют особого внимания: установив, почему они возникли, можно улучшить общее состояние организма.
На ранних сроках
Болезненные симптомы в ногах, возникающие в результате ходьбы и стояния, могут быть симптомом варикозного расширения вен, поскольку усиленная выработка прогестерона влияет на эластичность сосудов. Несмотря на то, что на ранних сроках еще не начался активный набор веса, гормональная перестройка и усиленное кровоснабжение в области таза обостряют дискомфорт, связанный с плоскостопием. Если боль сопровождается отеками, возможно, дают о себе знать скрытые проблемы с почками.
Изменения в рационе, связанные с вкусовыми предпочтениями, снижением или повышением аппетита, токсикозом, также могут стать причиной боли в ногах. Наиболее остро суставы и сосуды ног реагируют на избыток соли в организме. Недостаток калия, кальция, железа вызывает судорожный болевой синдром, когда «крутит» мышцы, или ноющие боли, наступающие в состоянии покоя, особенно в ночное время.

В условиях сниженного иммунитета на ранних сроках беременности может наблюдаться обострение ревматизма, артрита, патологий позвоночника. Если ноют кости на местах старых переломов, это также является признаком общего ослабления организма.
На поздних сроках
Усталость и боль в ногах в большинстве случаев связаны с набором веса и проходят после родов. Повышенная выработка гормонов и усиленный метаболизм во второй половине беременности ведут к удержанию воды в организме, что приводит к ощущению переполненности. Дополнительная жидкость, которая нужна для переноса питательных веществ и кислорода, может накапливаться, вызывая отеки в области лодыжек. Растущая матка оказывает давление на вены тазовой области и блокирует кровоток из нижних конечностей, увеличивая нагрузку на сосуды и приводя к появлению варикозного расширения.
К неврологическим судорожным болям может привести ишиас – защемление седалищного нерва (рекомендуем прочитать: что делать, если защемило седалищный нерв при беременности?). Недостаток кальция и большое количеств фосфора в организме ведут к синдрому беспокойных ног. Гормон подготовки к беременности (релаксин) размягчает связки, под его воздействием на последнем месяце беременности болят суставы.