Как работают препараты

- опиоиды (обладают наркотическим действием) подавляют кашель, «отключая» кашлевой центр; противопоказаны для детей, ограничены для взрослых;
- комбинированные ненаркотические препараты: тормозят кашлевой рефлекс; применяются для детей очень ограниченно, т.к. могут способствовать развитию инфекции или пневмонии (из-за «заболачивания» легких и нарушения их вентиляции);
- сухой кашель у ребенка чем лечить: муколитиками, отхаркивающими (препаратами, разжижающими мокроту); они помогают мягче откашливаться, очищать дыхательные пути от слизи;
- увлажняющие аэрозоли, ингаляции: применяются при сухом кашле, чтобы уменьшить сухость и раздражение в дыхательных путях, сделать мокроту менее вязкой, стимулировать отхаркивание, оказывают противовоспалительный эффект при применении эфирных масел и трав; эффективно работают в комплексе со щелочным питьем (минеральной водой с молоком, молоком с содой);
- влажный кашель у ребенка чем лечить: чтобы быстрее избавиться от мокроты, необходимо обильное теплое питье (морс, чай, щелочная минеральная вода) и достаточная активность (движение будет способствовать отхождению мокроты), а также прогулки на свежем воздухе;
- остаточный кашель у ребенка как лечить: для лечения остаточного кашля обычно назначают не препараты, а физиопроцедуры. Если вы предпочитаете делать это самостоятельно — хороший эффект даст посещение соляной пещеры или приобретение домашней соляной лампы.
- антибиотики при кашле у детей: применяются исключительно при наличии микробной инфекции (к примеру, при бронхите или пневмонии, или если инфекция присоединилась в результате осложнения); при вирусных инфекциях антибиотики не помогут, а лишь навредят;
- бронхолитики: применяются исключительно при обструктивном бронхите и астме.
Тактика действий мамы
При возникновении кашля, даже если он сопровождается повышением температуры, слабостью, заложенностью носа (характерные симптомы вирусной инфекции), кормящей мамы ни в коем случае не нужно отлучать ребёнка от груди. Не стоит бояться, что малыш заразиться через молоко: наоборот, через него он получит ценные антитела. Ведь они вырабатываются у заболевшей женщины уже спустя пару дней после попадания в организм инфекции.
Кашель у мамы — не повод отлучать малыша от груди, через молоко он получит необходимые ему антитела
Чтобы младенец не заразился от мамы воздушно-капельным путём, при кормлении и любом другом контакте с ним она должна надевать марлевую повязку (даже если женщина просто находится с ребёнком в одной комнате). Менять её следует каждые два часа. Также нужно чаще мыть руки с мылом.
Если кашель сопровождается повышением температуры, то обильное питьё кормящей маме просто жизненно необходимо. Ведь в таких условиях повышается вязкость грудного молока, и может развиться лактостаз.
Кашель у кормящей мамы — повод обязательного и незамедлительного обращения к врачу. Только он точно определит характер недуга и подберёт необходимое лечение, которое на навредит ребёнку.
Как поддержать лактацию?
Лактация — это естественный процесс, но для молодых мам он может оказаться непривычным. Нужно понимать, что лактация не работает “как часы”, должен пройти некий переходный период, в течение которого организм должен будет перестроиться и начать выработку необходимого для ребёнка количества молока. Несмотря на то, что мать и ребёнок ещё недавно были единым целым, после рождения им придётся заново привыкать друг к другу. Некоторые женщины на протяжении всего периода грудного вскармливания не испытывают недостатка в молоке и даже готовы делиться им с теми мамами, у которых молока недостаточно. Чтобы процесс лактации продлился как можно дольше, нужно придерживаться следующих рекомендаций:
Что делать кормящей маме при кашле?
Если кашель проявился на фоне простудного заболевания, сопровождающегося повышением температуры, насморком и общей слабостью, действуйте теми же методами, что и при лечении ОРЗ:
ЧИТАЕМ ТАКЖЕ: эффективное лечение насморка при лактации: препараты
Продолжите кормление грудью. Лактация не мешает лечению, если оно организовано правильно. Вместе с грудным молоком ребенок получает интерферон, который на 3-й день заболевания вырабатывает организм кормящей женщины. Малыш не заражается через грудное молоко. Тем более что к 5-му дню заболевания у мамы начинают формироваться антитела, убивающие вирус.
Применяйте медицинскую марлевую повязку, чтобы не занести малышу инфекцию воздушно-капельным путем. Каждые два часа надевайте новую повязку. Проводите профилактические мероприятия: проветривайте помещение, держите руки в чистоте, обязательно мойте их перед каждым кормлением.
Обеспечьте себе обильное питье. Используйте негазированные напитки, домашние компоты
Восполнение водного баланса при болезни очень важно. Кормящей маме жидкость необходима и для того, чтобы не сформировался лактостаз, который возникает при высокой температуре и застое молока
Кроме того, вода выводит из организма вредные токсины, производимые вирусами. Помогает она и в лечение сухого кашля, способствуя образованию мокроты.
Обязательно вызовите или посетите врача. Терапевт подберет вам правильные, безопасные лекарства, разрешенные к применению в период лактации.
ЧИТАЕМ ТАКЖЕ: как лечится температура у мамы при грудном вскармливании?

Осуществляя грудное вскармливание, недопустимо лечиться самостоятельно. Гораздо опасней полагаться на то, что недуг пройдет сам. Возможно, кашель служит предвестником воспаления легких, тогда вы рискуете заработать инфекционную форму мастита. Тяжелое заболевание с бактериальной природой, пневмония, лечиться дольше, да и от кормления грудью придется отказаться.
ЧИТАЕМ ТАКЖЕ: лекарственные средства от головной боли при грудном вскармливании
Лечение кашля народными средствами
Многие мамы не желают принимать лекарственные препараты от кашля при лактации и стараются «перетерпеть» болезнь. Это неправильно, так как могут возникнуть серьезные осложнения. Но выход есть, и доктор может посоветовать проверенные народные методы лечения, которые абсолютно безопасны для мамы и малыша. Все эти методики могут быть эффективными только в начальной стадии развития заболевания. Необходимо на все 100% исключить возникновение аллергии, в противном случае надо срочно «лететь» на прием к аллергологу.
Самые популярные и безопасные методы лечения кашля для мамочек, кормящих грудью:
- Молоко и мед. Данные компоненты как лекарство знакомы даже нашим бабушкам и дедушкам. Они восстанавливают эффективную работу иммунной системы, увлажняют пораженные слизистые поверхности горла, снимают отек и воспаление. Как дополнительный ингредиент можно использовать немного сливочного масла.
- Мед и сок редьки. Понадобится сок свежей редьки и большая ложка подогретого меда. Все перемешивается и готовится на водяной бане. Пить необходимо не более 1 ч.л. и не чаще 3 раз в сутки.
- Молоко и инжир. Понадобится несколько свежих ягод инжира и стакан молока. Полученную смесь взбивают блендером. Принимать не более 3 раз в день.
- Молоко и минеральная вода. Необходимо разводить в равных пропорциях, пить в подогретом виде.
Заключение.
Каждая кормящая мама должна осознавать ответственность при приеме лекарственных препаратов и выбирать только проверенные безопасные варианты лечения. Самолечением заниматься нельзя, необходимо советоваться со специалистом.
Классификация
Предусмотрена классификация патологии по разнообразным признакам:
- локализации;
- причине возникновения болезни;
- механизму развития (патогенезу);
- объёму тканей, которые оказались вовлечены в патологический процесс.
По причине возникновения болезни выделяют разные виды пневмонии:
- типичную;
- аспирационную;
- болезнь, возникшую на фоне ослабления иммунитета.
Типичная пневмония возникает у пациентов без выраженных нарушений иммунитета. Она может быть:
- грибковой;
- вирусной;
- бактериальной;
- паразитарной;
- микобактериальной. Микобактерии способны, подобно грибкам, образовывать мицелий на одной из стадий своего развития.
Пневмония, возникающая на фоне снижения иммунитета, диагностируется у больных СПИДОМ, пациентов, страдающих другими заболеваниями. Аспирационный тип болезни выступает следствием проникновения (пассивное попадание или вдыхание) чужеродного агента в лёгкие.
По механизму развития выделяют пневмонию:
- первичную. Она возникает в качестве самостоятельной патологии;
- вторичную. Подобная пневмония является следствием других болезней;
- посттравматическую. Воспалительный процесс возникает из-за задержки мокроты. Посттравматическая пневмония чаще всего обусловлена травмами грудной клетки;
- радиационную. Она возникает после лучевого лучения онкологических болезней.
По локализации различают пневмонию:
- двустороннюю;
- одностороннюю.
По вовлечённости тканей следует выделить пневмонию:
- тотальную, приводящую к полному поражению лёгких;
- очаговую. При таком виде пневмонии формируется очаг инфекции небольшого объёма. Пример данной патологии – бронхопневмония. Она затрагивает бронхи, респираторные отделы;
- сливную (предусматривающую образование нескольких патологических очагов);
- сегментарную. В таком случае оказываются поражены один или несколько сегментов лёгкого;
- долевую. Она сопровождается поражение болей лёгкого. Наиболее распространённая её разновидность – крупозная пневмония. При наличии этого заболевания наблюдается распространение патологического процесса на альвеолы, частичное поражение плевры.
Пневмония без температуры представляет собой особую опасность. Она предусматривает бессимптомное течение. Организм не сигнализирует о наличии болезни даже кашлем. Бессимптомная терапия зачастую является следствием слабого иммунного ответа.
Крупозная пневмония характеризуется острым началом с повышением температуры тела (более 39°С),одышкой, болями в районе грудной клетки, слабостью. Пациента беспокоит кашель. Сначала он непродуктивный, сухой. Затем на 3-4 день после начала болезни возникает кашель с «ржавой» мокротой. У больного постоянно держится высокая температура тела. Отличительные черты этой формы пневмонии – кашель, лихорадка, отхождение мокроты. Подобные симптомы сохраняются на срок до 10 дней.
При тяжёлом течении крупозной пневмонии наблюдается цианоз носогубного треугольника, возникает гиперемия кожных покровов. В области щёк, губ, крыльев носа, подбородка появляются герпетические высыпания. Состояние пациента длительное время остаётся тяжёлым. Его дыхание учащённое, поверхностное. Пульс больного зачастую аритмичный, частый. Сердечные тона глухие, артериальное давление остаётся сниженным.
Очаговой пневмонии свойственно малозаметное, постепенное начало. Болезнь нередко развивается после недавно перенесённого острого трахеобронхита, острой респираторно-вирусной инфекции. Очаговая пневмония симптомы предусматривает разнообразные. Температура тела держится на отметке 38-38,5°С. Кашель при очаговой пневмонии сопровождается отхождением слизисто-гнойной мокроты, отмечаются слабость, потливость. При дыхании возникают болевые ощущения в грудной клетке при кашле, на вдохе.
При очаговой сливной пневмонии состояние больного стремительно ухудшается. Возникают такие симптомы, как цианоз, выраженная одышка.
Продолжать ли кормить грудью?
Если женщина заболела в период кормления грудью, то отказываться от прикладывания малыша не следует. На вторые-третьи сутки организм матери начинает вырабатывать антитела, передающиеся крохе с молоком и защищающие его от заболевания
Важно соблюдать условия, необходимые для скорейшего выздоровления и предотвращения заражения грудничка:
- надевать марлевую повязку при тесном контакте с крохой;
- регулярно проветривать комнату;
- поддерживать оптимальный уровень влажности воздуха;
- не перегревать жилое помещение во избежание пересыхания итак воспаленных слизистых оболочек гортани и носа.
Не следует увеличивать дозы лекарств, прописанных врачом в надежде на скорейшее выздоровление. Это может спровоцировать развитие передозировки и негативных реакций со стороны организма грудничка. Также, не прекращая естественного вскармливания, стоит контролировать процесс приготовления составов по народным рецептам и следить за сроком годности препаратов.
Кашель – не повод отказываться от грудного вскармливания
Антисептические средства
Все группы антисептиков местного действия влияют на патогенную микрофлору, уничтожая вирусную инфекцию. Основная территория их воздействия — пораженные слизистые оболочки, в кровь препарат не попадает. Чаще всего используют такие готовые растворы — Мирамистин, Декасан.
Для ингаляций часто применяют щелочные растворы. Они хорошо увлажняют пораженную поверхность горла, усиливают выделение мокроты, способствуют ее быстрому отхождению. Самым популярным раствором считается минеральная вода «Боржоми». Ингаляции с ней можно делать неограниченное количество раз в сутки. Жидкость подготавливают заранее, выпуская из нее углекислые газы.
Как выбрать
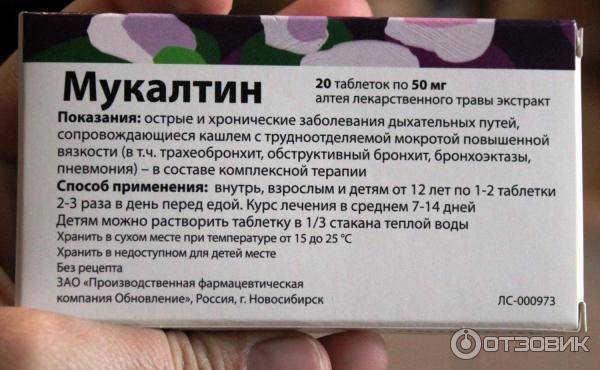
Пульмонологи говорят о том, что самыми эффективными лекарственными средствами для разжижения и выведения застоя слизи являются Ацетилцистеин, Лазолван, Пульмикорт. Каждое лекарственное средство врачи подбирают в каждом конкретном случае индивидуально.
Муколитики назначаются для:
- разжижения вязкой слизи;
- выведения выделений из органов дыхательной системы;
- предупреждения образования избытка слизи.
В составе муколитиков содержатся: амброксол, карбоцистеин, бромгексин, ацетилцистеин. С помощью муколитиков можно избавиться от продуктивного кашля в течение 7 дней.
Отхаркивающие средства разжижают сгустки и способствуют их выведению. В состав входят трипсин, химотрипсин, бромгексин. Бронхолитики устраняют спазмы, борются с причиной их появления. Их применяют для ингаляций. Противовоспалительные препараты применяются для непродуктивного и продуктивного кашля, причиной которого стали вирусы, аллергены либо болезнетворные микроорганизмы. Антигистаминные средства успешно справляются с аллергическим кашлем.
Кормление и антибиотики
Если к вирусной инфекции присоединяется бактериальная, возникают осложнения в виде пневмонии, ангины, отита. В таких случаях необходимо использовать антибиотики. Но это вовсе не означает, что кормление грудью следует прекратить. Существуют препараты, разрешенные при грудном вскармливании, если, конечно, нет особых показаний. Обязательно проконсультируйтесь с врачом!
После любой вирусной инфекции вырабатывается специфичный иммунитет, но он не спасает нас от следующей простуды, так как она будет вызвана уже совсем другим штаммом вируса. Но отчаиваться не стоит, ведь ваши переживания всегда передаются малышу!
Начинайте вовремя лечиться, не откладывайте визит к врачу. Постоянно укрепляйте иммунитет: старайтесь высыпаться, по мере возможности! Пправильно питайтесь, обязательно гуляйте на свежем воздухе со своим крохой.
Это наполнит вас двоих положительными эмоциями и сделает устойчивыми к болезням!
ВИФЕРОН Свечи – позволяют облегчить течение заболевания, справиться с симптомами и снизить вероятность возникновения осложнений. Оригинальная формула препарата, содержащая интерферон и высокоактивные антиоксиданты, блокирует вирус и восстанавливает иммунитет. Благодаря удобной форме выпуска ВИФЕРОН действует бережно, не оказывая негативного влияния на желудок. Он разрешен к применению детям с первых дней жизни и будущим мамам с 14-ой недели беременности, а также в период кормления грудью.
Как правильно поставить свечку ребенку? Пошаговая видеоинструкия и советы для мам
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Как правильно лечить насморк?
Выяснив, что насморк не относится к отдельному заболеванию, а служит одним из признаков ОРЗ, естественно предположить, что и его лечение проводится комплексно. Рассмотрим основные составляющие терапии:
- Постельный режим. Направлен на облегчение протекания заболевания и сокращение его длительности. Необходимо поддерживать его 2-3 дня, чтобы не допустить утяжеления заболевания.
- Обильное питье. Увеличьте количество потребляемой жидкости: чай, компот, вода без газа. Напитки помогут вывести токсины, образующиеся при активной деятельности вирусов, улучшат общее состояние кормящей мамы.
- Влажный и свежий воздух. Находясь продолжительное время в помещении, старайтесь поддержать в нем нормальную влажность, регулярно проветривайте комнаты. Показатель влажности нельзя опускать ниже 60%, иначе слизистые носа будут испытывать дискомфорт от пересыхания, слизь станет хуже отделяться, препятствуя работе иммунной защиты. Для отопительного сезона используйте бытовой увлажнитель.
- Поддерживайте температуру воздуха в доме в районе +22 градусов.
- Понижение температуры тела. Простуда во время лактации часто вызывает подъем температуры (рекомендуем прочитать: простуда у кормящей матери: как и чем лечить?). Спешить принимать жаропонижающие не стоит, если градусник показывает меньше 38,5. Сбивать небольшое повышение нерационально, поскольку это показатель борьбы вашего организма с инфекцией. Иммунная система производит антитела, убивающие вирусы. Температуру выше 38, 5 градусов снимут парацетамол или ибупрофен. Оба препарата обладают анальгетическим действием, снимают головную боль и простудную лихорадку. Кроме того, ибупрофен оказывает и противовоспалительное действие.
ЧИТАЕМ ТАКЖЕ: что делать, если у кормящей мамы температура 38 градусов: советы КомаровскогоЗаболев ОРЗ, не стоит прекращать кормить малыша грудью. Выработанные вашим организмом антитела поступают к ребенку через материнское молоко, усиливая его иммунитет. Поднявшаяся температура – тоже не повод отнимать малыша от груди. Лучше наоборот почаще давать ее крохе, так вы поможете себе сохранить нормальную лактацию и ребенка не оставите голодным.
 Во время лечения лучше сохранять постельный режим и активно лечиться разрешенными средствами
Во время лечения лучше сохранять постельный режим и активно лечиться разрешенными средствами
Каким может быть кашель и при каких заболеваниях он возникает
Острый кашель
Бывает при заражении дыхательных путей вирусами (ларингит, ложный круп, ринофарингит, трахеит, пневмония, бронхит). Начинается першением в горле, лающим кашлем у ребенка с сухим звуком; мокроты или мало, или совсем нет. Через несколько дней переходит во влажный, мокрота отходит, становится легче.
Спастический кашель
Бывает при астме, обструктивном бронхите. Сначала появляются хрипы, затем происходит длинный выдох и кашель со свистом у ребенка. Похожий кашель возникает при попадании инородного тела в дыхательные пути.
Затяжной кашель (длится более 2-х недель)
Бывает после перенесенного трахеита или бронхита (когда в бронхах осталось слишком много мокроты), при увеличенных миндалинах и аденоидах, долгом насморке. В этом случае рецепторы носоглотки раздражаются слизью, которая стекает из носа. Это поверхностный кашель, чаще всего такой кашель по утрам у ребенка возникает, если он спит на спине.
Рецидивирующий кашель
Бывает при астме (как реакция на аллерген) или после перенесенного бронхита. Это влажный кашель, который не длится более 2-х недель.
Длительный, постоянный, частый кашель у ребенка
Бывает при хронических болезнях дыхательной системы (муковисцидоз, хроническая обструктивная болезнь легких, туберкулез, плеврит). Этот кашель присутствует всегда, делаясь то слабее, то сильнее. Утром и в период обострения чаще всего усиливается и бывает влажным, после откашливания немного стихает. Для туберкулеза характерен кашель, переходящий с низкого на высокое звучание. Кашель с болью в боку при вдохе часто указывает на плеврит.
Ночной кашель
Кашель ночью у ребенка бывает при астме (часто возникает под утро). При изжоге и рефлюксе (заброс содержимого желудка в пищевод) ночью может случиться кашель до рвоты у ребенка: в этом случае посоветуйтесь с гастроэнтерологом, какие продукты следует исключить из рациона малыша; ночной кашель также может беспокоить при аденоидах.
Психогенный кашель
Бывает при стрессе и только днем. Для такого кашля характерен приступ закашливания, а сам кашель — сухой, с «металлическим» звуком. Прекращается, если с ребенком начать разговаривать, такой кашель не возникает во время еды. В семьях с гиперопекой, где родители постоянно переживают за ребенка и говорят о проблемах со здоровьем, такой кашель встречается довольно часто.
Аллергический кашель у ребенка
Симптомы такого кашля проявляются только при контакте с аллергеном. При выходе из зоны, где присутствует аллерген, кашель практически сразу прекращается.
Простуда и кашель при лактации
Самые распространённые пути возникновения заболевания:
- Иммунная система матери ослаблена из-за длительного или регулярного переохлаждения (например, прогулка в ветреную, холодную погоду). В таком случае у женщины на следующий день возникает насморк, першение в горле, сухой кашель.
- Бывает и другой вариант развития событий, когда кормящая мать заражается от простуженных родных или близких. Тогда кашель проявляется после контакта с больным человеком.
То есть, часто кашель при грудном вскармливании является следствием инфекционного заболевания. Поэтому следует, как можно раньше посетить доктора, чтобы начать лечение и не заразить младенца. Если этот признак возникает на фоне болезней респираторных органов, то его не сложно вылечить.
Кашель бывает вирусной, бактериальной или аллергической природы. Он свидетельствует о проблеме с верхними воздухоносными путями. Через несколько дней кашель сухого типа трансформируется во влажный. Это свидетельствует о том, что заболевание перешло в новую стадию.

При появлении кашля при ГВ консультируйтесь с лечащим врачом. Самостоятельное лечение может оказаться неэффективным или навредить младенцу.
Алкоголь при грудном вскармливании
Есть особые случаи, когда мама не может следовать жестким требованиям (чрезмерные, изнуряющие ограничения тоже стресс для организма!) и хочет себя немного побаловать. В конце концов, Новый год и день рождения случаются всего раз в году!
Специалисты рекомендуют молодой маме воздерживаться от употребления алкоголя весь период грудного вскармливания, а если это все-таки произошло, то придерживаться ряда правил.
Сцеживание молока после употребления напитков, содержащих алкоголь, не влияет на скорость выведения алкоголя из организма и лишь способствует облегчению симптомов, связанных с наполнением молочных желез.
Употребление алкоголя во время беременности нужно исключить полностью, поскольку не существует безопасных доз спиртного для беременных женщин и будущих малышей.
Умеренность во всем
Напоследок мы хотели бы напомнить вам о том, что даже самые полезные продукты не пойдут на пользу малышу, если мама не будет руководствоваться здравым смыслом в своих действиях. Даже из лучших побуждений не стоит употреблять ежедневно полный список разрешенных продуктов: самые «невинные» из них в больших количествах вполне могут спровоцировать аллергию. Также забудьте расхожее «теперь надо есть за двоих»: не «за», а «для», поэтому старайтесь избегать переедания, оно не пойдет на пользу ни вам, ни малышу. Сейчас самое лучшее — сбалансированный и разнообразный рацион с правильно распределенными в течение суток приемами пищи (специалисты рекомендуют 5 – 6-разовое питание небольшими порциями со снижением количества употребляемых калорий к вечеру), недели, времени года (соблюдайте принцип сезонности) и всего периода кормления.
Здоровья вам и вашему малышу!
Список использованной литературы
- Плискина Ю. Что можно, что нельзя кормящей маме. Первое подробное меню для тех, кто на ГВ. Москва: Издательство «Эксмо», 2018.
- Мельников И.В. Питание кормящей мамы. Москва: Издательство «ЛитРес», 2012.
- Конь И.Я, Гмошинская М.В., Абрамова Т.В. Питание беременных женщин, кормящих матерей и детей 1-го года жизни. Москва: Издательство «МЕДпресс-информ», 2014.
Лечение при бактериальной инфекции
Бактериальная инфекция вызывает такие заболевания, как ангина и отит, тонзиллит и фарингит, пневмонию и бронхит. Лечить подобные инфекции необходимо под строгим наблюдением врача. От кашля кормящей маме в данном случае поможет антибактериальное средство Амоксиклав. Препарат обезвреживает вредные микроорганизмы весьма эффективно и действует уже через 1-1,5 часа после приема.
Амоксиклав — антибиотик пенициллинового ряда. Однако принимать лекарство в небольших дозах можно и в период грудного кормления. Во время лактации препарат можно пить по одной таблетке или одной ложке суспензии сразу после кормления раз в 6-8 часов. Подходящую дозировку и вид средства подбирает лечащий врач.

Кашель аллергического происхождения
Нередко у мамы, проводящей грудное вскармливание, кашель имеет аллергическую природу. При этом лечение его сводится к устранению причины, вызывающей неприятный симптом, а не только к купированию самого кашля. Чтобы очистить организм от вредных продуктов распада, можно принять Активированный уголь в разрешенной дозировке (не больше 10 таблеток в сутки).
Относительно безопасными в период вскармливания грудью при аллергическом кашле считаются препараты Цетиризин, Лоратадин, Лоридин, Альцедин, Эриус. От применения же Супрастина лучше отказаться, поскольку он вызывает сонливость, вялость, проникает в состав молока и способен негативно отразиться на грудничке. Препараты Тавегил, Теофиллин и Диазолин также запрещены к употреблению в первые полгода естественного вскармливания.
Перед приемом лекарств важно определить, не носит ли кашель аллергический характер
Диагностика
Сначала осуществляется сбор анамнеза, выполняется осмотр пациента. Затем наступает черед инструментальных и лабораторных исследований:
- анализов мочи и крови;
- рентгена лёгких;
- спирографии;
- бактериального посева мокроты;
- бронхоскопии;
- биопсии плевры лёгкого;
- компьютерной томографии грудной клетки.
При проведении физикального исследования при подозрении на наличии пневмонии выявляется уплотнение лёгочной ткани. Для этой патологии характерны:
- крепитация;
- появление влажных, мелкопузырчатых, очаговых звучных хрипов.
Рентгенограмму при пневмонии обычно делают непосредственно в начале заболевания. Её выполняют и спустя 3-4 недели (в целях контроля эффективности лечения и исключения других патологий). При любой из форм пневмонии патологическим процессом охватываются нижние доли лёгкого. При выполнении этой диагностической процедуры могут быть выявлены разнообразные изменения (в частности, наличие диффузных или очаговых затемнений разной локализации).
Профилактика: практические рекомендации
Маме необходимо заботиться о своём здоровье, чтобы не допустить его ухудшения в столь ответственное время — в период грудного вскармливания. К сожалению, болезнетворные вирусы и бактерии присутствуют повсюду, а ослабленный иммунитет и переохлаждение способствуют заражению. Снизить вероятность сезонных заболеваний можно, если грамотно скорректировать свой образ жизни, питание, физические нагрузки.
Закаливание
Кормящей маме, конечно, не стоит прибегать к экстремальным мерам, например, обливаться холодной водой или купаться в проруби. Достаточно применять следующие приёмы:
- на протяжении 15–20 минут ходить босиком дома (или на улице в тёплую летнюю погоду);
- практиковать контрастный душ, создавая небольшую разницу температур;
- регулярно гулять на свежем воздухе с малышом, постепенно увеличивая время пребывания, при этом подобрав комфортную одежду по погоде.
Закаливающие процедуры проводятся только при отсутствии простуды и других проблем со здоровьем.
Спорт
В период лактации чрезмерные физические нагрузки противопоказаны, поскольку это может привести к уменьшению выработки молока. А вот пешие прогулки, непродолжительные утренние пробежки, плавание, зарядка помогут организму укрепить иммунитет естественным образом.
Питание
Организм женщины отдал много сил в период беременности и продолжает тратить питательные вещества, вырабатывая грудное молоко. Рекомендуется принимать витамины для кормящих мам, дополнить рацион продуктами с высокой питательной ценностью, которые богаты необходимыми микроэлементами.
При возникновении кашля кормящей женщине не стоит спешить принимать привычные медикаменты и заниматься самолечением. Употребление неправильно выбранного лекарства способно нанести вред не только маме, но и малышу, находящемуся на грудном вскармливании. Кроме того, многие препараты обладают побочными действиями и противопоказаниями, которые нужно тщательно изучить, взвесить все за и против. Подобрать оптимальное лекарство с учётом имеющихся рисков поможет специалист.
Лечение кашля лекарственными препаратами
В настоящее время современная медицина предлагает множество качественных и безопасных препаратов от кашля при грудном вскармливании. Но, это не означает, что самолечение допускается. Женщине необходимо помнить, что она несет ответственность не только за свое здоровье, но и за здоровье ребенка.
Кормящей мамочке производители предлагают лекарства в виде сиропов, ингаляций, в более серьезных случаях таблетки и антибиотики. Самые популярные из них:
- Халиксол.
- АЦЦ.
- Эликсир из трав.
Описание препаратов от кашля для кормящих мам
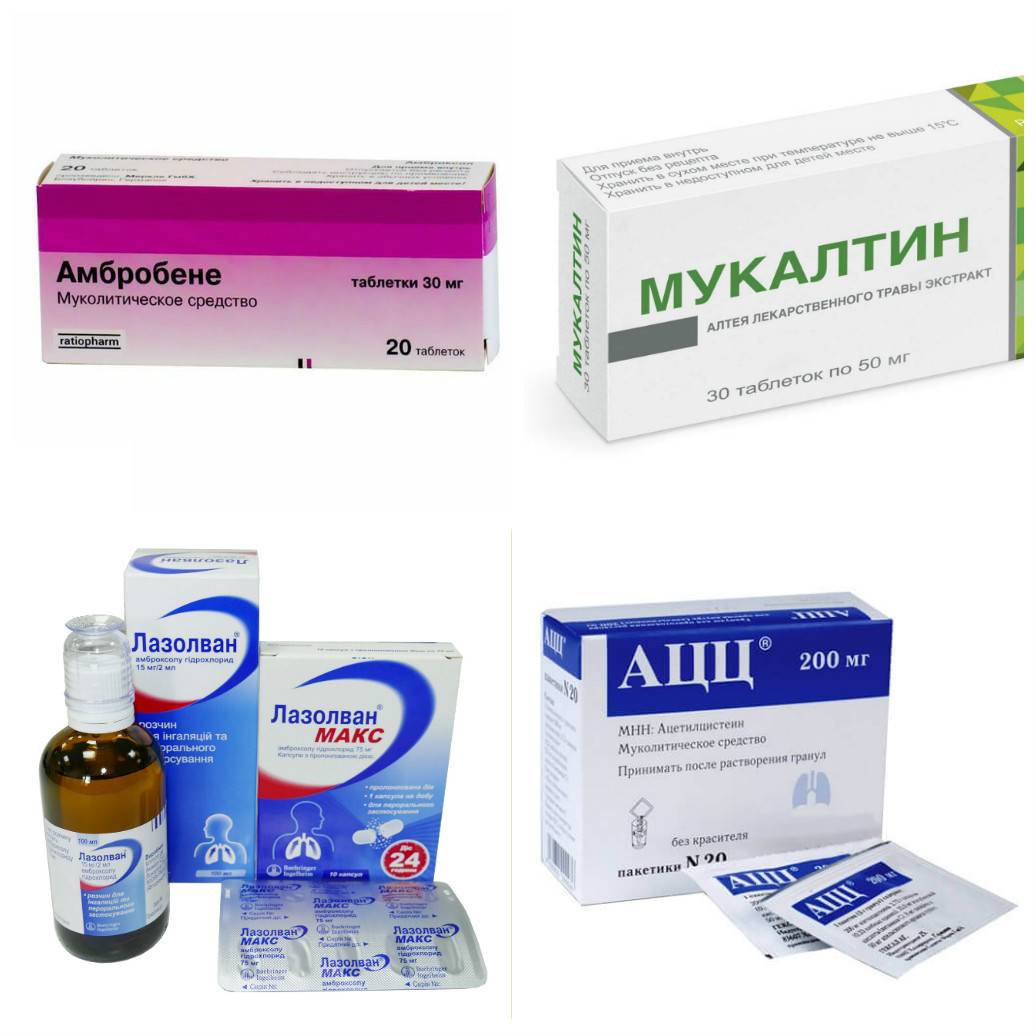
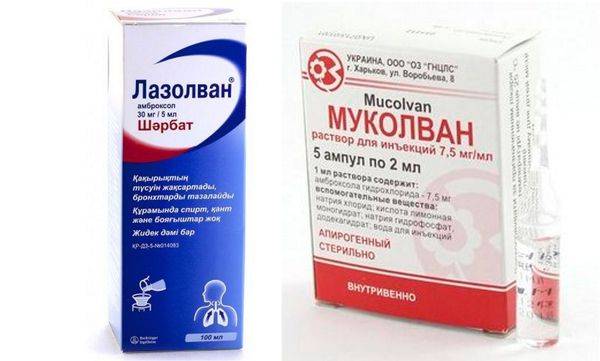
Достаточно много лекарственных препаратов от кашля создано на основе муколитических средств. Их основное действие направлено на увеличение количества мокроты, стимулирует скорейшее отхождение слизи. Основное действующее вещество — амброксол. Он входит в состав многих лекарств. Специалисты всего мира рекомендуют женщинам в период грудного вскармливания применять при кашле следующие препараты:
- Лазолван.
- Амброгексал.
- Амбробене.
- Халиксол.
Следующая группа лекарственных средств создана на основе аминокислоты ацетилцистеина — это АЦЦ, Флуимуцил.
Применяется в виде таблеток и порошка для суспензии. Эти препараты могут быть разрешены для приема даже грудным детям.
Если состояние кормящей мамы стабильное, сильного изнуряющего кашля нет, то ей могут порекомендовать пить настои из целебных трав, которые увлажнят горло и ускорят отхождение мокроты:
- Элексир грудной.
- Гербион.
- Бронхипрет.
- Геделикс.
- Бронхикум.
Они созданы на основе тимьяна, аниса, подорожника, чабреца.

Отдельно можно сказать о таком препарате, как Доктор Мом. Он имеет в своем составе корень солодки. Кормящим мамам он рекомендуется в виде сухой смеси для самостоятельного домашнего приготовления специальных лечебных настоев. Поможет стандартная пастилка.
В период кормления грудью абсолютно безопасны ингаляции. Все виды муколитических средств действуют местно и локально, поэтому в общий системный кровоток не проникают. Готовые растворы для небулайзера можно приобрести в любой аптеке. Это могут быть Лазолван и Амбробене. Данные препараты безопасны, но рекомендовать их может только специалист. Чаще всего они применяются не более 2-х раз в день как ингаляции через медицинскую маску. Уже готовый препарат можно использовать в чистом виде или смешивать с аптечным физраствором в рекомендованных пропорциях.
Пассивный иммунитет младенца

К моменту рождения иммунная система малыша, выполняющая защитную функцию, остаётся ещё недостаточно зрелой и не может в полной мере обеспечить защиту организма от инфекций. Пассивный иммунитет, полученный от матери с грудным молоком, позволяет компенсировать нехватку собственного иммунитета ребенка. Он обеспечивается рядом компонентов, прежде всего иммуноглобулинами, выполняющими функции антител. Грудное молоко содержит антитела против всех тех бактерий и вирусов, с которыми контактирует мать. В силу того, что мать и младенец особенно близки и находятся в одной среде, эти факторы наделяют грудное молоко способностью защищать младенца как раз от тех микроорганизмов, к которым он наиболее уязвим.