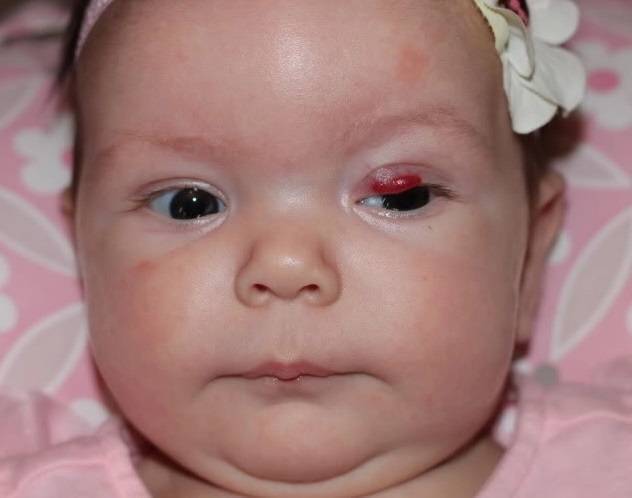
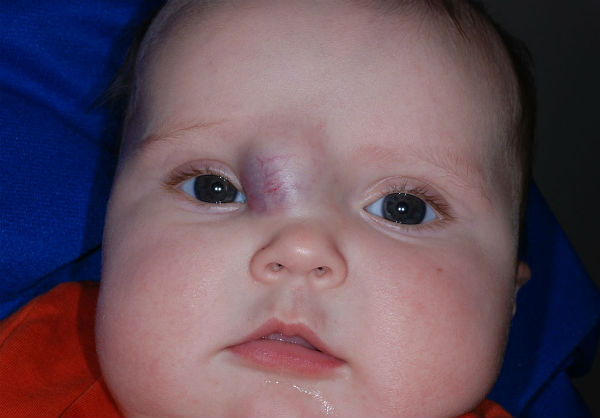
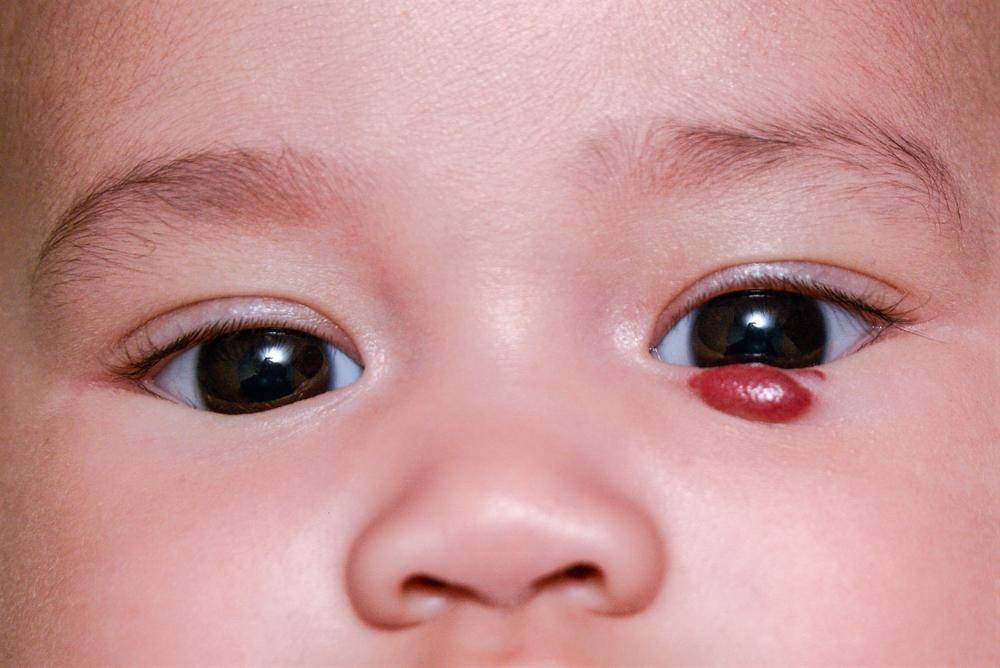
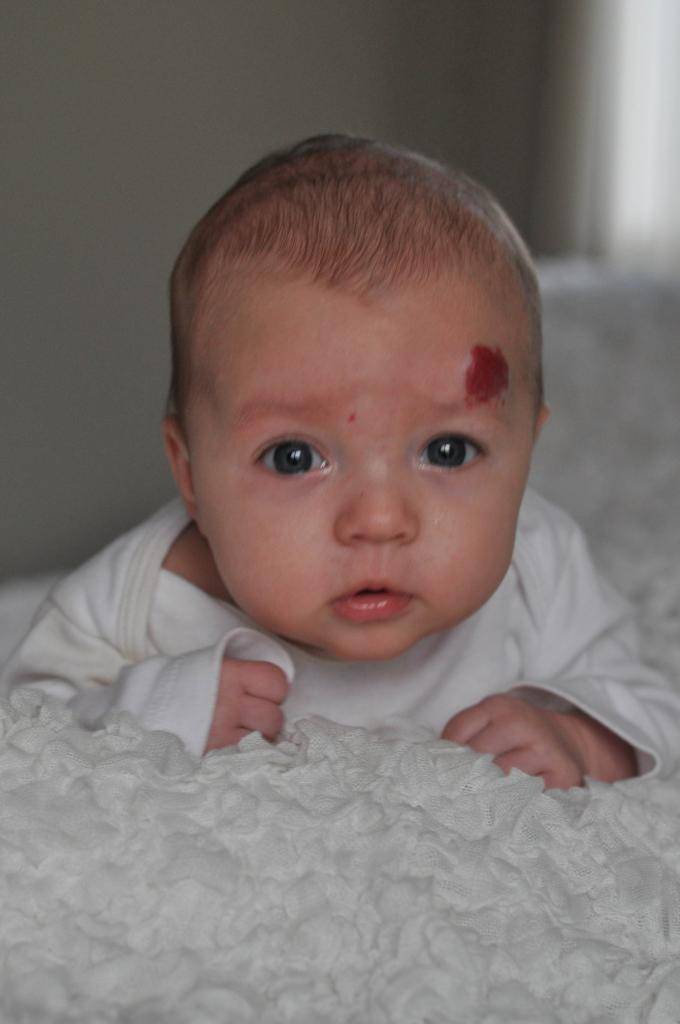
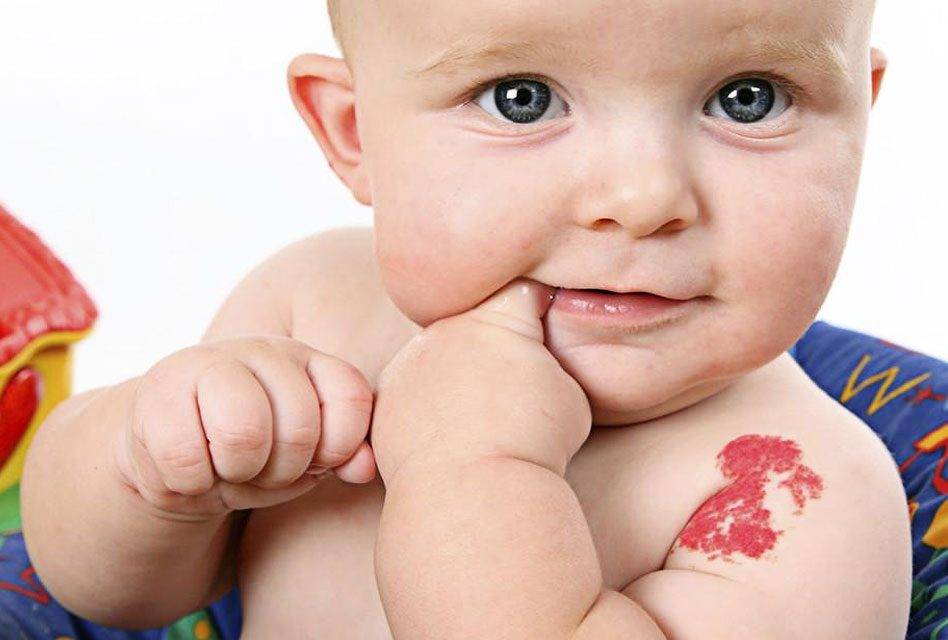
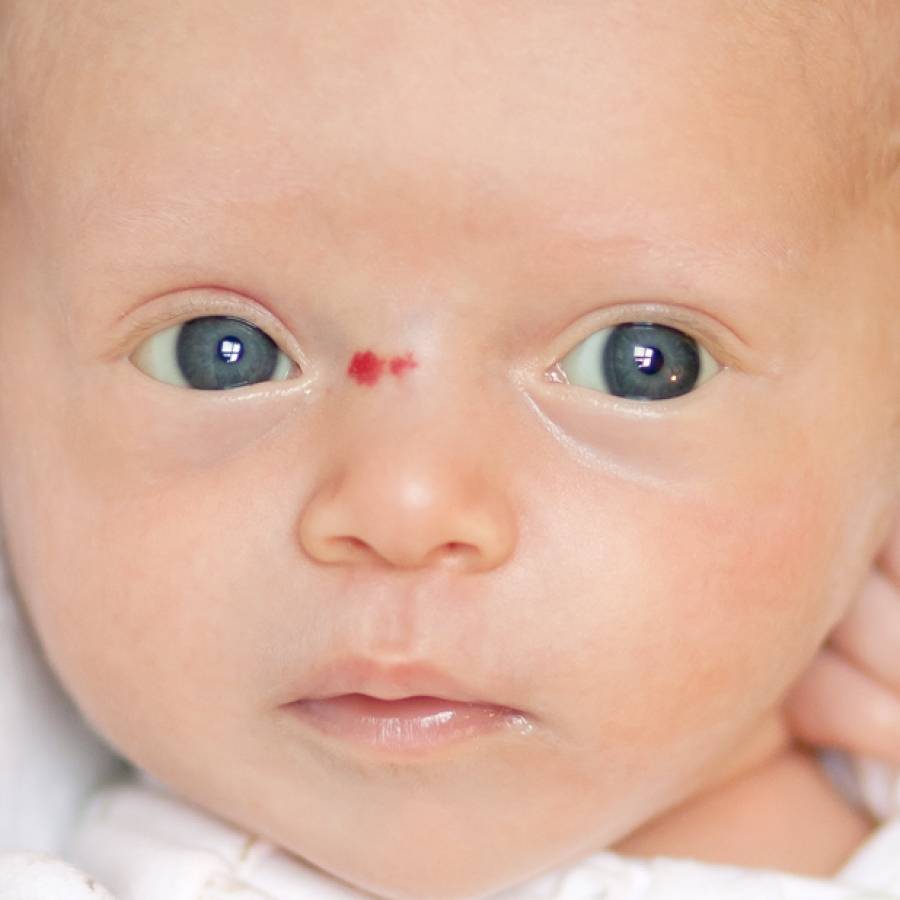
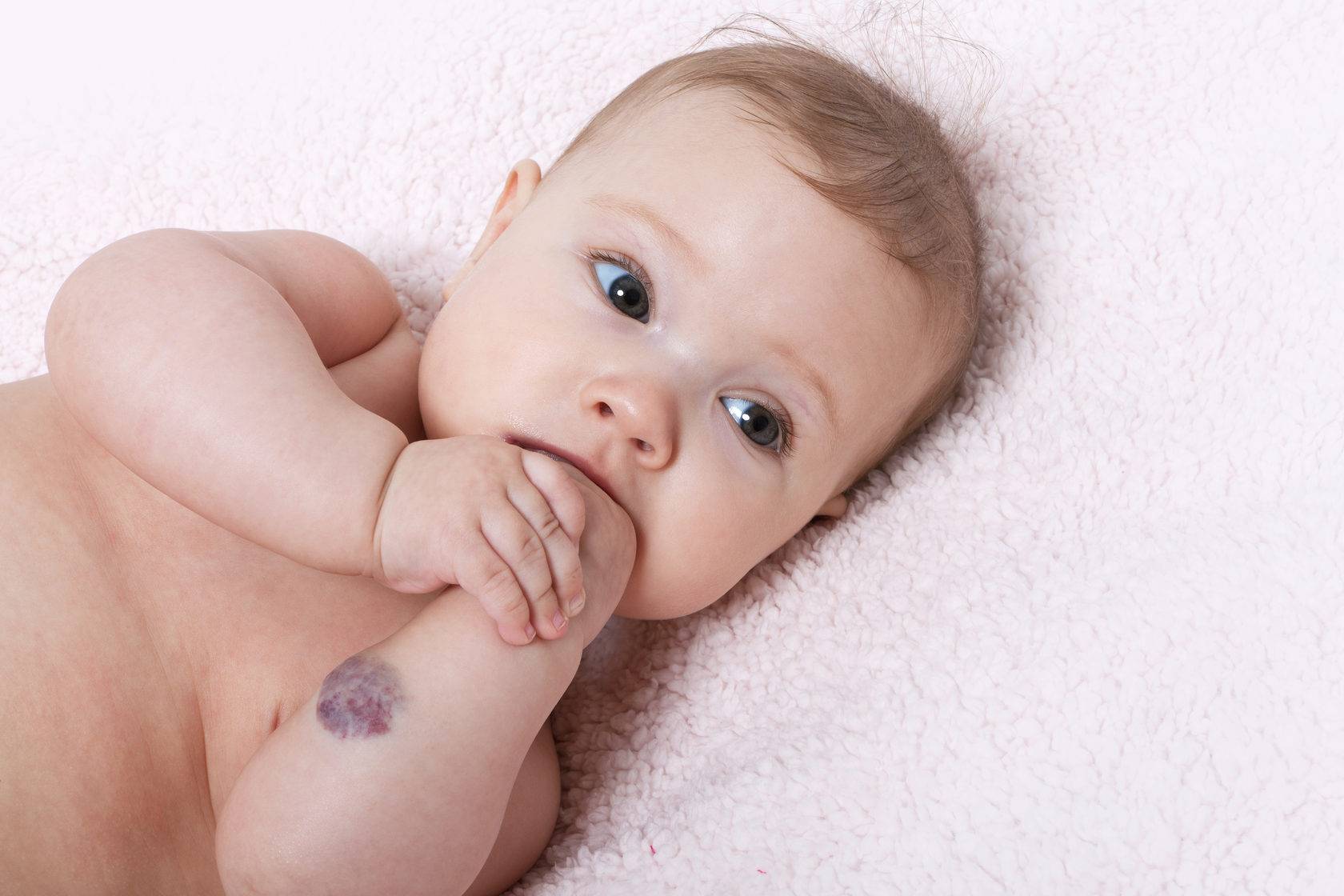
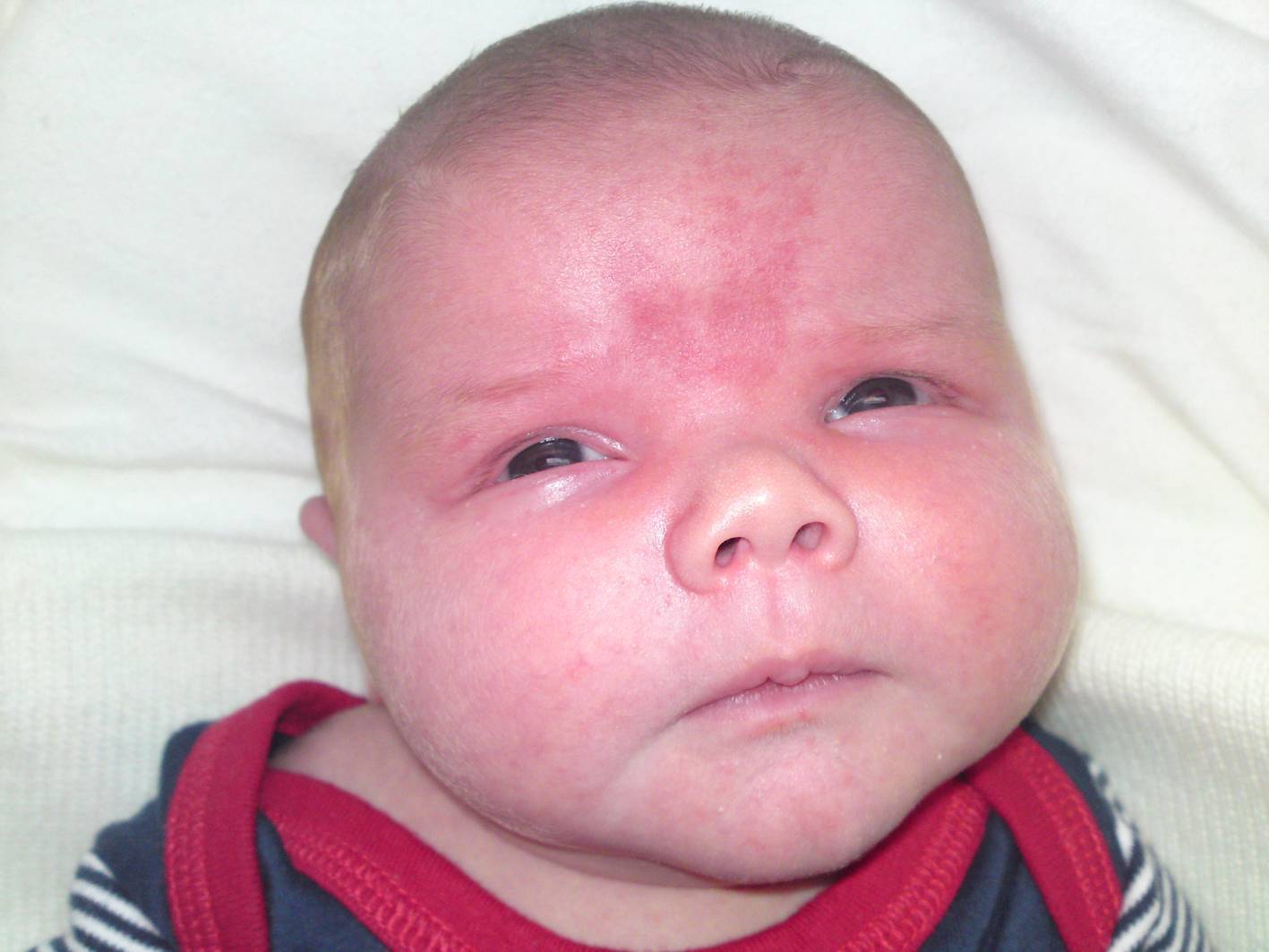
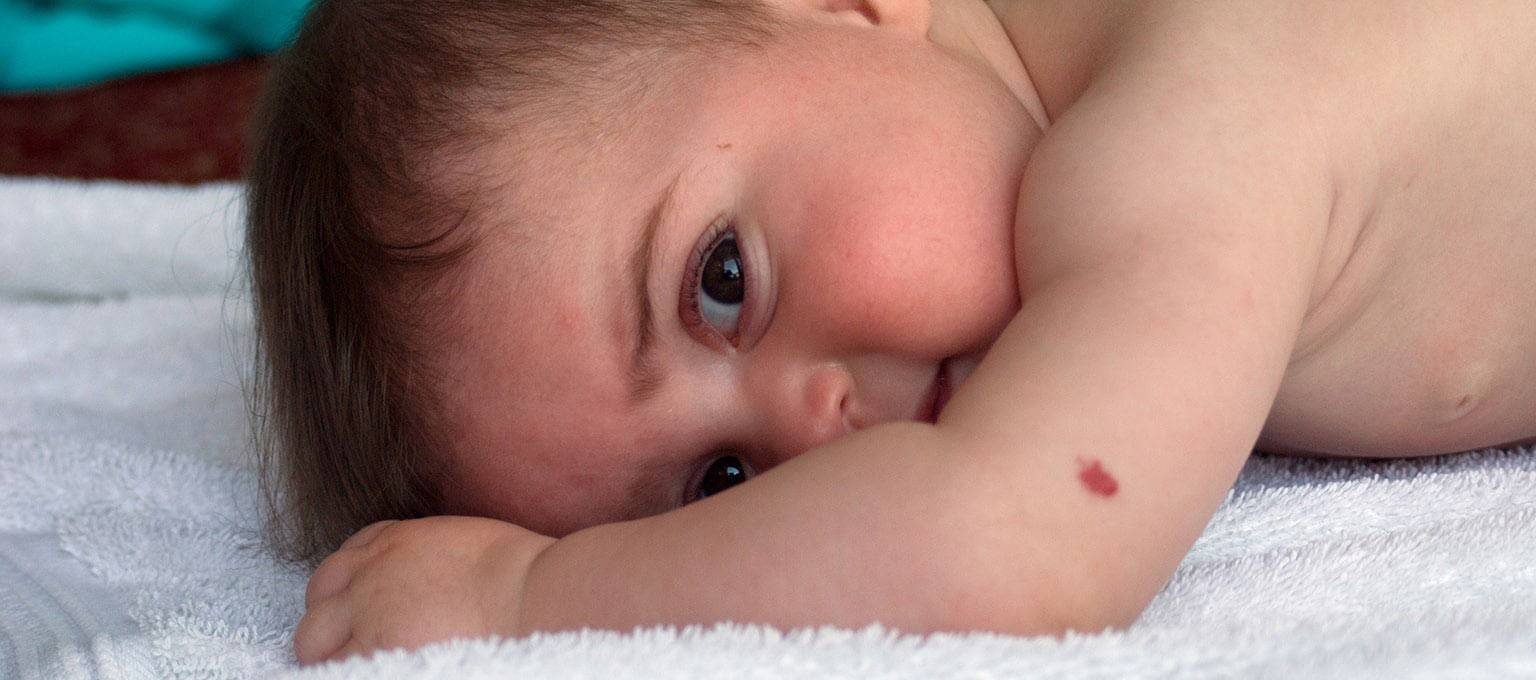
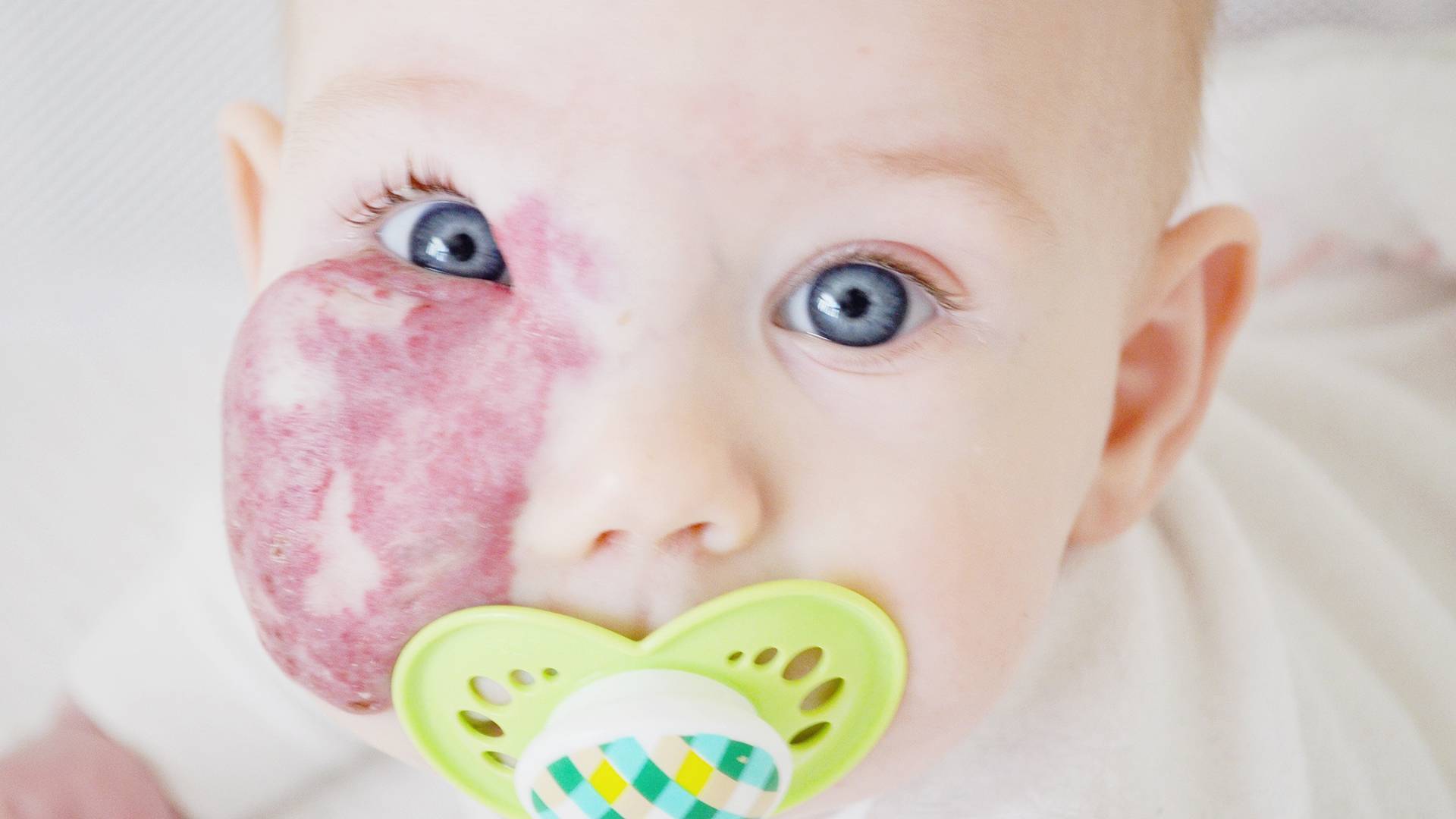
Разновидности ангиом
Все ангиомы, в первую очередь, делятся на две больших группы, в зависимости от сосудов, вовлеченных в патологический процесс: гемангиомы и лимфангиомы. Также эти опухоли могут быть как доброкачественными, так и злокачествеными.
Гемангиома – под этим термином подразумевают опухоли, развивающиеся из кровеносных сосудов. В свою очередь, гемангиомы могут быть капиллярными, артериальными, кавернозными или венозными.
Капиллярная гемангиома
Капиллярная гемангиома — наиболее распространенная форма патологии, отмечается в подавляющем большинстве зафиксированных случаев – свыше 90%. Основное место локализации – в наружных кожных покровах в верхней части тела, хотя отмечаются случаи ее появления на слизистых оболочках внутренних органов. Такая форма опухоли построена из мелких сосудов капиллярного типа.

поверхностная капиллярная (СЛЕВА) и обширная пещеристая (кавернозная) (СПРАВА) гемангиомы
Артериальные и венозные гемангиомы
Если опухоль построена из сосудов артериального типа или они напоминают вены, то диагностируют артериальную или венозную ангиому. Если преобладает артериальный компонент, область поражения имеет выраженную красную окраску. При патологическом развитии сосудов венозного типа опухоль приобретает синюшный оттенок.
Артериальные или венозные гемангиомы менее распространены, чем капиллярная и кавернозная, но могут быть довольно обширными по площади своего распространения и залегать глубоко в тканях.
Кавернозная гемангиома
Этот редкий тип опухоли построен из множества тонкостенных сосудов с широким просветом, образующих полости (каверны), в которых можно обнаружить наличие тромбов. Кавернозная гемангиома локализуется в коже, а также в органах желудочно-кишечного тракта. По своему строению она представляет собой пещеристое губчатое образование с полостями, наполненными кровью. Внешне проявляется как бугристый участок кожи красновато-синюшного оттенка.
Кроме перечисленных, существует множество других видов и подвидов гемангиом в зависимости от их микроскопического строения и характера сосудов, их образующих.
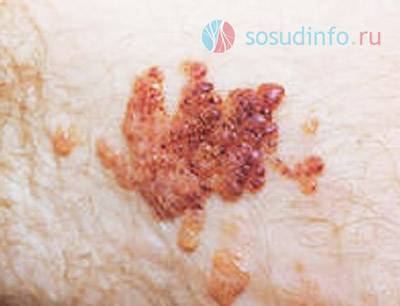
лимфангиома
Лимфангиома
Несколько особняком стоит лимфангиома – так называется опухоль, растущая из сосудов лимфатической системы. В изолированной форме бывает простой ограниченной, кавернозной или прогрессирующей. Ограниченная форма часто встречается у детей, развивается в коже конечностей (бедро, ягодицы). Кавернозная разновидность встречается как врожденный дефект. Прогрессирующая лимфангиома характерна для взрослых, чаще мужчин, и представляет собой медленно растущую розоватую опухоль на конечностях, реже – на туловище.
Последствия
Как правило, ушиб пятки проходит за 10-15 дней, при условии правильного лечения и своевременного обращения к специалисту. Хоть это бывает и достаточно редко, все-таки могут быть негативные последствия и серьезные осложнения.
Нарушение подвижности или хромота может возникнуть в результате повреждения сухожилий или нервных окончаний. Чтобы этого избежать, при ушибе нужно сделать сразу же снимок (рентген), чтобы врач мог увидеть, насколько серьезно повреждена нога.
В конце можно отметить, что ушиб пятки встречается достаточно часто. Если своевременно оказать помощь, то никаких последствий не будет. Главное своевременно установить диагноз, исключить более тяжелые травмы и приступить к лечению, которое заключается в компрессах, использовании мазей и кремов, ускоряющих регенерацию тканей.
Благополучное выздоровление зависит от того, насколько быстро и профессионально была оказана первая помощь. После получения травмы необходимо провести несколько несложных действий.
Первая помощь — приложить холод
- К месту ушиба там, где появилось покраснение или припухлость, приложить холод. Это может быть лед, снег или струя холодной проточной воды. Холод вызывает спазм сосудов, что препятствует разрастанию гематомы и снижает болевой синдром.
- Пострадавшего уложить, а травмированную ногу приподнять, подложив подушку или используя подлокотники на диване. Это обеспечивает отток крови от травмы.
- При сильных болях, предложить пострадавшему анаболики или анальгетики.
- После оказания первой помощи, пострадавшего необходимо доставить в травм пункт или вызвать скорую помощь.
Многие люди не спешат с обращением в травмпнукт при ушибе, неадекватно оценивая ситуацию и то, что данное повреждение может скрывать в себе определённую опасность: частичный перелом, сильная отечность тканей вплоть до развития некроза, омертвления участка, потери чувствительности и ограничения подвижности.
Характер ушиба может стать хроническим, т.е. пятка будет время от времени давать себе знать проявлением тупой, ноющей боли. При появлении сильной отечности нужно показать свою ногу врачу, и только на основании снимка рентгена специалист сможет правильно оценить сложившуюся ситуацию и подобрать эффективные лечебные мероприятия.
С момента получения травмы и после полного заживления ушиба пятки пациенты могут столкнуться с неприятными последствиями. Основными осложнениями ушиба являются:
- появление хромоты;
- неуверенность походки;
- ощущение хруста при наступании на пятку;
- отдающие слабые боли в область колена;
- невозможность ношения привычной обуви.
В редких случаях после сильных повреждение может развиваться артроз, артрит стопы и голеностопа. При сопутствующих почечных заболеваниях возможно развитие подагрического артрита. Обычно осложнения развиваются у пациентов, проводящих самостоятельное лечение без предварительной диагностики.
Интенсивность болей и развитие клинической картины индивидуально для каждого пациента. У одних легкий ушиб может вызвать сильнейшие боли, а у других трещина может по симптомам напоминать обычную царапину.
Сколько продлится заживление тканей пятки после ушиба, полностью зависит от своевременного обращения к врачу и соблюдения пациентом всех врачебных рекомендаций.
Что такое билирубин
Билирубин представляет собой желчный пигмент, имеющий две формы — неконъюгированный и конъюгированный. Неконъюгированный билирубин вырабатывается в крови в основном из использованных красных кровяных телец. В печени здоровых людей неконъюгированный билирубин, образовавшийся при распаде эритроцитов, превращается ферментом UGT1A1 в конъюгированный билирубин.
Причина синдрома Жильбера — мутация в гене, отвечающем за UGT1A1, который определяет трансформацию билирубина (из неконъюгированной формы в конъюгированную).
Патогенез синдрома Жильбера
У здорового человека билирубин преобразуется и выводится из организма на постоянной основе с желчью. Напротив, у человека с синдромом Жильбера этот фермент работает менее эффективно и, следовательно, вывод отработанного вещества занимает немного больше времени. Это приводит к тому, что концентрация неконъюгированного билирубина в крови увеличивается, особенно при повышенной выработке билирубина (например, во время лихорадки), голоде, сильном стрессе, употреблении жирной пищи, некоторых лекарств и алкоголя.
Мутация гена UGT1A1, ответственного за синдром Жильбера, означает, что неконъюгированный билирубин остается в организме в большем количестве. Повышение уровня билирубина в крови может вызвать такие симптомы, как желтуха.
Тот же фермент, который метаболизирует билирубин (UGT1A1), также помогает выводить из организма некоторые лекарства, поэтому у людей с синдромом Жильбера эти препараты могут с большей вероятностью вызывать побочные эффекты
Поэтому, хотя это относится к редко используемым лекарствам, если у вас синдром Жильбера, важно сообщить об этом своему врачу
Схема обмена билирубина
Как возникает опухоль
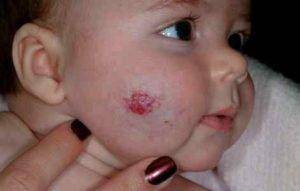
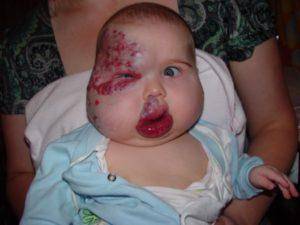
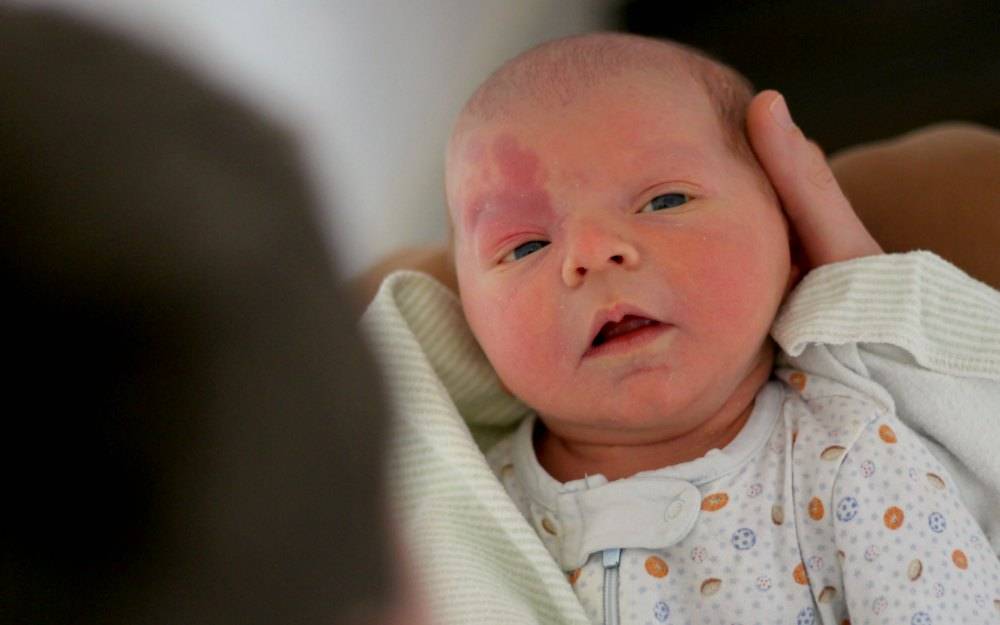
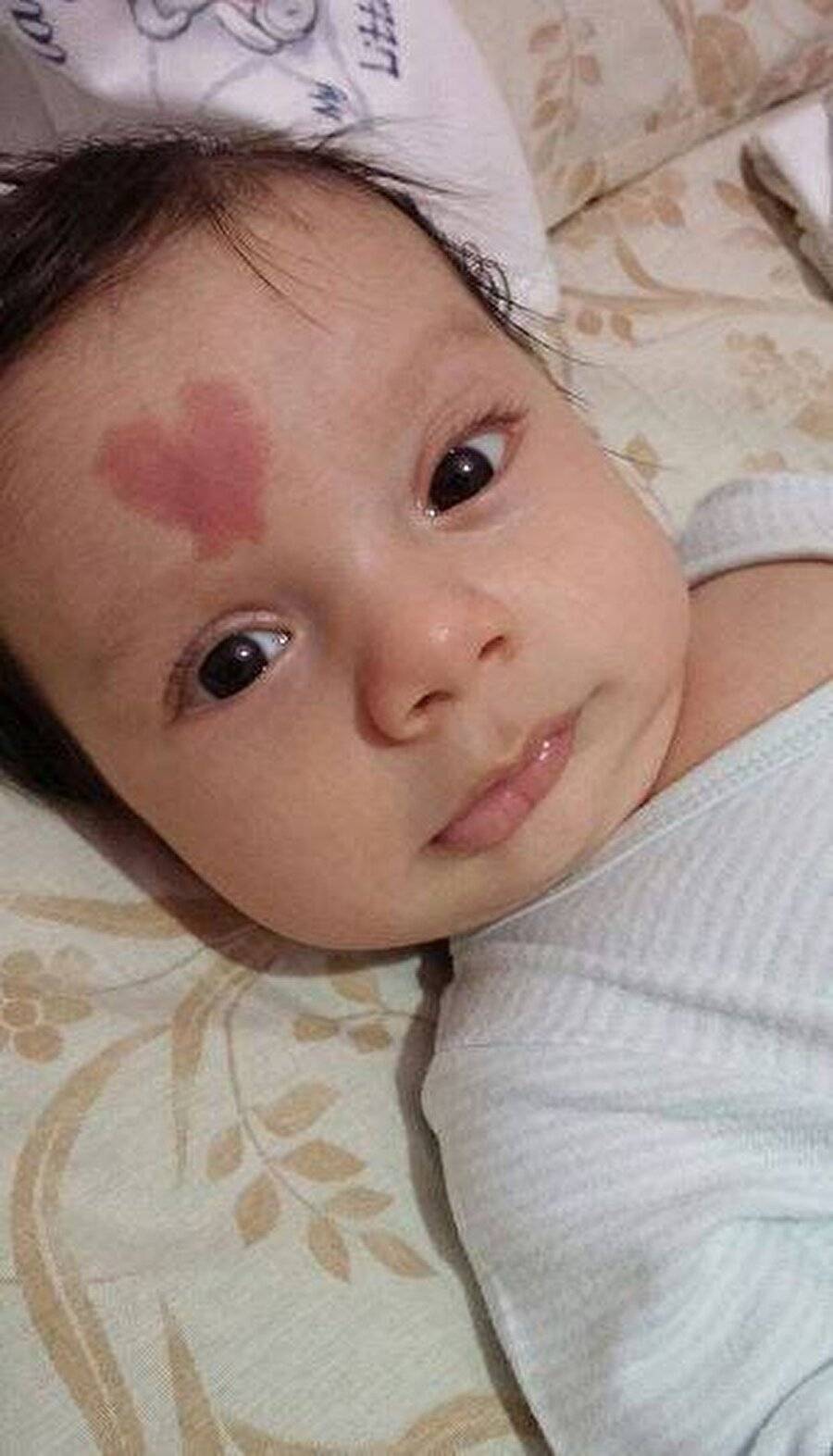
Статистически появляется гемангиома у десяти процентов детей грудного возраста. Процент не так уж мал, если вдуматься. Чаще всего образования, обнаруженные на коже младенца, расположены в таких точках, что опухоль не представляет опасности для жизненно важных органов и не наносит урон слизистым. Единственные проблемы, которые может доставить образование – эстетические. Но они-то как раз и являются самыми значительными. Согласитесь, красная грубая «клякса» посередине лба или на лице ребенка, напоминающая гипертрофированную бородавку или впадину, мало кого из родителей приведет в расслабленное состояние.
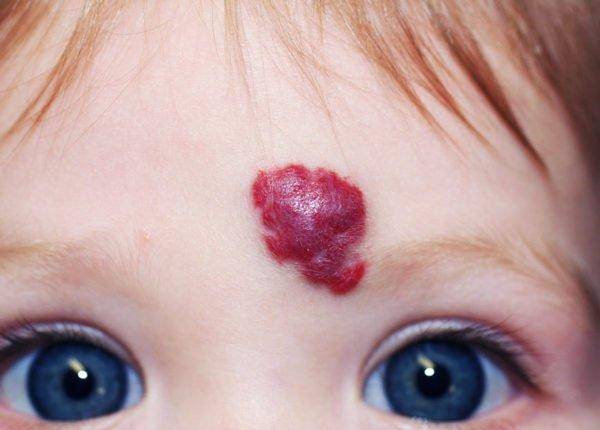
Гемангиома на лбу. Неэстетичное пятно
Признаки гемангиомы.
- Самый распространенный среди новорожденных вид опухоли.
- Доброкачественное образование.
- Появляется только у детей от нулевого возраста (сразу после рождения) до возраста 60 дней.
- Поражает каждого десятого ребенка планеты.
- В три раза чаще встречается у девочек (на три новорожденных девочки с данным видом опухоли приходится один ребенок мужского пола).
- Может выглядеть, как плоское пятно.
- Может напоминать впадину (прорастать вглубь).
- Образовывает выпуклость (чаще всего).
- Имеет любые размеры – от «зернышка» до крупного пятна.
- Образований может быть несколько и даже много.
- Если на коже обнаружено более трех гемангиом, они присутствуют и внутри тела.
- Проходит сама (в подавляющем большинстве эпизодов).
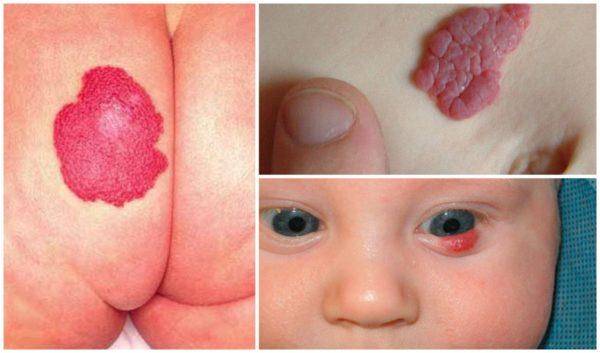
Гемангиомы
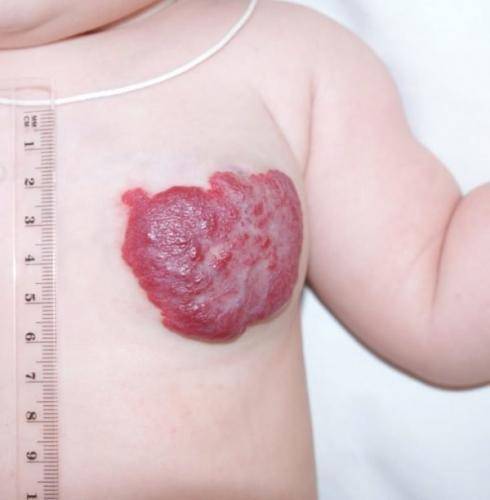
Комбинированная гемангиома в области молочной железы
Разумеется, о «безобидности» речь идет лишь тогда, когда образование находится снаружи, не блокирует физиологические отверстия, не повреждает слизистые и не увеличивается в размерах.
Выделяют несколько видов гемангиом по их локализации и структуре.
Таблица. Виды гемангиом.
| Разновидность | Описание |
|---|---|
| Образуется из расширившихся сосудов и полостей, наполненных венозной или артериальной кровью. Не проникает глубоко в кожу, располагается на поверхности. Имеет наиболее мягкую структуру из всех разновидностей. Поддается элементарной терапии. |
| Располагается во внутренних органах, кровоснабжение которых усилено. Это селезенка и печень, надпочечники, почки и мозг. Диагностируется с помощью УЗИ. Считается опасной, особенно если локализуется в печени, селезенке и мозге. Образование проходит бессимптомно, и это представляет наибольшую опасность. При травмах селезенки и печени разрывается, наполняя кровью брюшную полость или печеночную капсулу, что более чем в 80% может закончиться летальным исходом. Разрыв мозговой гемангиомы влечет кровоизлияние в мозг, что повергает пациента в состояние комы или вызывает смерть. |
| В ее составе – комбинация простой капиллярной и кавернозной частей. И в этом наибольшая опасность. Образование может уходить вглубь кожи, при этом его часто принимают за капиллярное, в то время как скрытая кавернозная часть способна к разрывам и кровоизлияниям. |
| Это уже не совсем гемангиома, поскольку, вместе с сосудистым образованием, параллельно с ним, развивается опухоль других тканей – нервной, соединительной и так далее. |
| Считается простейшим образованием, состоящим из кровеносных сосудов дермы. Не входит в нижние кожные слои, обычно имеет выпуклую форму. Это сплетенные между собой капиллярные сосуды, которые в очень редких случаях способны на кровоизлияние. Как правило, размер ее не более сантиметра, а цвет светлый, что указывает на ее инволюционное развитие. |
Лечение гемангиом
рубцыВ лечении гемангиомы применяют:
- физические методы удаления;
- хирургический метод удаления;
- медикаментозную терапию.
Физические методы удаления гемангиом
К физическим методам относятся:
- криодеструкция;
- лазерное облучение;
- склерозирующая терапия;
- электрокоагуляция;
- близкофокусная рентгенотерапия.
КриодеструкцияОсновными преимуществами данного метода являются:
- высокоточное разрушение ткани опухоли;
- минимальное повреждение здоровых тканей;
- относительная безболезненность;
- минимальный риск кровотечения;
- быстрое восстановление после процедуры.
Лазерное облучениеОсновными эффектами лазерного излучения являются:
- термическое разрушение облученных тканей (обугливание и испарение);
- свертывание крови в сосудах, подвергшихся воздействия лазера (препятствует кровотечению);
- стимуляция процесса восстановления нормальной ткани;
- предупреждение формирования рубцов.
возможным повреждением здоровых тканейлуч не должен попадать на неповрежденную кожупри больших размерах удаленной гемангиомыСклерозирующая терапияс целью обезболиванияв зависимости от размеров новообразованияЭлектрокоагуляциярубцеваниюБлизкофокусная рентгенотерапия
Медикаментозное лечение гемангиом
| Название медикамента | Механизм действия | Способ применения и дозы |
| Пропранолол | Препарат блокирует определенные сосудистые рецепторы (B2-адренорецепторы), что оказывает влияние на гемангиому. Действие пропранолола обусловлено:
| Принимается внутрь. Начальная доза – 1 мг на килограмм массы тела в сутки, разделенная на два приема (утром и вечером). При отсутствии эффекта (проявляющегося в замедлении роста гемангиомы и уменьшении ее размеров) доза может быть увеличена до 3 мг/кг/в сутки. Курс лечения – от 6 месяцев. Во время лечения необходимо еженедельно контролировать показатели работы сердечно-сосудистой системы (измерять артериальное давление, частоту сердечных сокращений, проводить электрокардиограмму). |
| Преднизолон | Стероидный гормональный препарат, действие которого обусловлено активацией образования рубцовой ткани в области гемангиомы. В результате происходит сжатие капилляров, кровоток по ним прекращается, они запустевают и разрушаются, замещаясь рубцовой тканью. Эффектами преднизолона являются:
| Принимается внутрь, после еды, запивая стаканом воды.
Отмену препарата нужно производить медленно, постепенно уменьшая дозу, чтобы избежать побочных реакций и рецидива (повторного проявления) гемангиомы. |
| Винкристин | Противоопухолевый препарат, действие которого обусловлено блокированием процессов деления клеток, в результате чего замедляется и прекращается рост гемангиомы. Препарат обладает массой побочных эффектов, в связи с чем назначается только при неэффективности других медикаментов. | Вводится внутривенно, 1 раз в неделю, в дозе 0,05 – 1 мг на квадратный метр поверхности тела. В процессе лечения необходимо регулярно контролировать состав периферической крови (проводить общий анализ крови не реже чем 2 раза в месяц). |
Как можно лечить младенческие гемангиомы?
Большинство гемангиом не требуют лечения, за исключением следующих ситуаций:
- Если гемангиома особенно велика или затрагивает области, где излечение может быть неполным, например, вокруг носа, губ или ушей.
- Если гемангиома изъязвляется (поверхность кожи нарушена).
- Если гемангиома мешает важным функциям, таким как кормление, дыхание или развитие чувств: например, слуха или зрения.
Лечение может состоять из одного или нескольких следующих комбинаций:
- Местный раствор или гель, нанесенный непосредственно на гемангиому;
- Лекарства (перорально или путем инъекций);
- Лазерная терапия;
- Хирургия.
Для гемангиом, которые все еще растут, чаще всего используются местные или пероральные способы лечения.
Препараты, называемые бета-адреноблокаторами, сокращают кровеносные сосуды и могут использоваться как местное лечение, или как пероральное средство:
- Тимолол можно применять в качестве раствора или геля для гемангиомы. Было доказано, что оно безопасно и эффективно, особенно для более поверхностных поражений.
- Пропранолол, принимаемый внутрь, на данный момент является первым при выборе лечения тяжелых гемангиом на важных анатомических участках, таких как вокруг глаз или рта. Во время лечения необходимо контролировать частоту сердечных сокращений, артериальное давление и уровень сахара в крови. Общие побочные эффекты включают запор, диарею, чувство холода в руках и ногах и нарушение сна. Поскольку пропранолол может снизить уровень сахара в крови, его следует давать в течение дня во время кормления и прекратить прием, если ребенок нездоров. Почти все гемангиомы реагируют на пропранолол. Лечение обычно длится от 6 до 12 месяцев строго под наблюдением врача.
Язвенная гемангиома нуждается в дополнительном лечении с наложением нетугих повязок и облегчением боли. Лазерная терапия может быть полезна для лечения язвенных поражений. Для борьбы с инфекцией также может потребоваться мазь с антибиотиком или другое лекарство.
После того, как гемангиома перестала сокращаться, иногда может быть полезно хирургическое удаление избыточной ткани или лазерное лечение остаточного покраснения. Наиболее часто используют лазер с импульсным красителем (Pulsed Dye Laser).
Он создает луч специально сформированного света, который вступает в реакцию с красным цветом в крови и проникает в кожу примерно до 1,2 мм. У взрослых обычно не используют анестезию. Однако лазерное лечение у детей может потребовать использования общего анестетика, поскольку оно может быть болезненным. После лечения в обработанной области появляются темно-фиолетовые синяки. Другие возможные временные побочные эффекты включают пузыри и образование корки. Очень редко могут возникать рубцы.
Хирургическое лечение гемангиом оставляет шрамы (рубцы) и поэтому не рекомендуется для неосложненных гемангиом, которые могут уменьшится, не оставляя следов. Хирургия редко может потребоваться для лечения изъязвлений, обструкции или остаточной деформации кожи, вызванной гемангиомой.
Скрывающий макияж (камуфляж) может быть полезен для маскировки изменения цвета кожи.
Эта статья была переведена из рекомендаций Британской ассоциации дерматологов «Обзорная информация для пациента», адаптирована на русский язык профессором Святенко Т.В., г. Днепр, Украина.
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
Источники
1. Баранник М. И., Белянина Е. О. Проблемы и ошибки чрескожной лазерной коагуляции сосудов кожи в практике врача дерматокосметолога // Пластическая хирургия и косметология. — 2011. — № 2. — С. 335-347.
2. Гончарова Я. А. Гемангиомы раннего детского возраста. Тактика ведения // Пластическая хирургия и косметология. — 2012. — № 1. — С. 140-145.
3. Гераськин А. В., Шафранов В. В., Подшивалова О. А., Волков В. В., Галибин И. Е. Современные аспекты лечения гемангиом // Российский вестник детской хирургии, анестезиологии и реанимации. — 2011. — № 4. — С. 94-103.
4. Захарова И.Н. и соавт. Что нужно знать педиатру о младенческих гемангиомах. Медицинский совет, журнал. № 16. 2016. С. 32–37.
5. Пащенко Ю.В., Вивчарук В.П., Пащенко К.Ю. Гемангиомы у детей: современные тенденции и перспективные направления лечения. Медицина неотложных состояний, журнал. № 6 (37). 2011. С. 13–18.
6. Подшивалова О. А. Дифференцированный подход к лечению гемангиом у детей // Детская хирургия. — 2012. — № 1. — С. 42-47.
7. Романов Д. В., Сафин Д. А., Брылеева А. А. Гемангиома в вопросах и ответах. — М.: ООО «Издательство авторская книга», 2019. — 80 с.
8. Романов Д. В., Сафин Д. А. Использование оценочной шкалы для определения показаний к системному медикаментозному лечению младенческих гемангиом бета-адреноблокаторами // Детская хирургия. — 2020 — № 3 (24). — С. 157-160.
Причины гемангиомы печени
Природа формирования данной патологии до конца не определена. Врачи считают, что гемангиомы могут возникать уже с рождения. Одной из возможных причин рассматривают нарушение закладки органов на этапе эмбриогенеза.
Факторы риска:
- Пол. У женщин в три раза чаще диагностируют сосудистое образование.
- Возраст. Гемангиома может быть выявлена в любом возрасте, чаще это происходит в интервале от 30 до 50 лет.
- Беременность. Рост гемангиомы стимулирует гормон эстроген, который увеличивается во время беременности.
- Длительная заместительная гормональная терапия (оральные контрацептивы, стероиды).
Как лечить младенческую гемангиому?
Лечение инфантильной гемангиомы зависит от расположения, размеров и количества гемангиом, а также общего состояния здоровья ребенка.
Медикаментозная терапия
Медикаментозное лечение назначают при быстро растущих гемангиомах, расположенных на лице, голове и шее, а также при склонных к формированию язв гемангиомах. Лекарство может приниматься в форме таблеток, кремов или внутривенных уколов. Вид и доза препарата выписывается педиатром, в зависимости от расположения образования и плана лечения.
Эффективность медикаментозного лечения инфантильной гемангиомы – 70-94%.
Лазерная терапия
Большинство гемангиом у новорожденных можно удалить лазером. Может потребоваться несколько сеансов лазерной терапии с интервалом от 6 до 8 недель, чтобы замедлить рост новообразования. Часто в этот период также назначаются лекарственные препараты. Показания для лазерной терапии: быстрое распространение, язвы, кровотечение или обструкция.
Хирургия
Хирургическое удаление детской гемангиомы обычно проводят на опухолях после того, как они закончили расти. Обычно хирург удаляет новообразование не полностью, а оставляет небольшое (до 10%) количество на случай, если она продолжит уменьшаться в будущем. Это даст более эстетически приятные результаты. Обычно через 6-8 недель после операции, доктор может воспользоваться лазером, чтобы убрать остатки кожных растяжек или обесцвечивание.
Большинство детских гемангиом возможно убрать хирургическим методом. Однако иногда хирургу могут понадобиться расширители тканей или несколько разрезов для резекции более крупных остаточных деформаций.
В большинстве случаев врачи используют комбинацию различных методов для максимальной эффективности.
Симптомы
Симптомы опухоли желудка, как правило, слабо выражены. Если новообразование не растет, то практически не проявляется и никак не наблюдается. Очень часто доброкачественные опухоли определяют по косвенным признакам или выявляют случайно при эндоскопическом обследовании.
Клиническая картина включает в себя:
- Проявления, характерные для , но без достаточных диагностических признаков для постановки диагноза гастрит.
- Кровоизлияние в желудок.
- Снижение аппетита, утомляемость, колебания веса – общие нарушения, которые можно ассоциировать с болезнями пищеварительной системы.
- Диспепсия.
- При частых кровоизлияниях – анемия.
При абсолютно спокойном течении могут наблюдаться боли тупого и ноющего характера, локализованные, как правило, в эпигастрии. Боль нередко возникает после приема пищи. Достаточно часто больные ассоциируют эти симптомы с гастритом.
При опухолях достаточно большого размера могут наблюдаться более выраженные проявления. Появляется тяжесть, возникают приступы тошноты, появляется частая отрыжка. В рвотных массах и стуле больные обнаруживают примеси крови. В лабораторных анализах определяют пониженный гемоглобин. Пациенты испытывают слабость и головокружения. Вне зависимости от сохранности нормального аппетита начинается потеря веса. Всего различают более сотни видов доброкачественных новообразований – с разным течением и клинической картиной. Выраженность симптомов зависит от локализации, размера и скорости роста опухоли. Классической клинической картиной, позволяющей заподозрить опухоль, считается кровотечение, сопровождаемое общими нарушениями работы ЖКТ.
Терапия
Не всегда наличие гемангиомы является показанием к проведению какой-либо специфической терапии. Во многих случаях, напротив, ее не рекомендуется трогать – достаточно дождаться, пока она рассосется сама собой. Но иногда врачи и родители отмечают наличие показаний к лечению. Абсолютными показаниями к борьбе с гемангиомами являются:
- периодически возникающие кровотечения из опухоли;
- изъязвление гемангиомы;
- нахождение новообразования в месте, увеличивающем риск его травматизации (в области нижнего белья, на спине и т. д.);
- опухоли, мешающие нормальным жизнедеятельности и развитию новорожденного;
- очень быстрый рост опухоли.
 Как лечатся гемангиомы
Как лечатся гемангиомы
В случаях, когда существует риск того, что гемангиома разорвется, необходимо ее срочно удалить. При разрыве случаются обильные кровотечения за счет повреждения сосудов. Внутренние гемангиомы также могут быть травмированы, что приводит к внутренним кровотечениям, затрагивающим селезенку, печень и даже головной мозг. В этом случае опасность от оставления гемангиомы выше, чем от хирургического вмешательства.
 Результаты удаления гемангиомы лазером
Результаты удаления гемангиомы лазером
Борьба с опухолями такого типа производится:
- медикаментозно;
- хирургически.
В первом случае врач выписывает ребенку бета-блокаторы, какими являются препараты вроде Тимолола, Анаприлина или Пропранолола. В результате приема этих медикаментов сосуды спадают, и новообразование быстро рассасывается. Чтобы контролировать этот процесс, ребенок помещается в стационар при больнице. В некоторых случаях при приеме Бета-блокаторов возникают побочные эффекты или проявляются противопоказания к их дальнейшему применению.
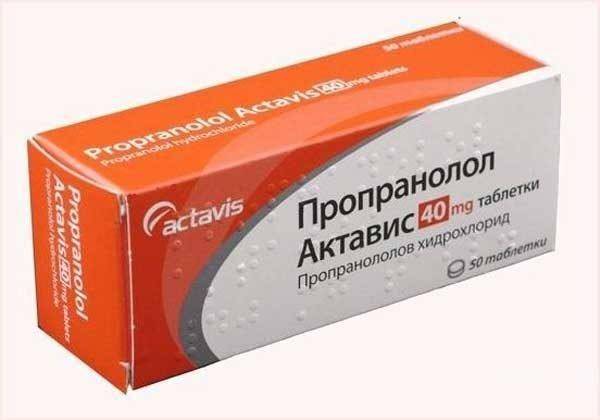 Пропранолол
Пропранолол
Самым быстрым способом избавиться от гемангиомы является ее хирургическое удаление. То, каким именно методом воспользуется хирург, зависит от локализации образования. Если ребенок только что появился на свет или болен, операционное вмешательство недопустимо. Обычно избираются следующие методы оперативного вмешательства:
- терапия радиолучами – в случае расположения гемангиомы в труднодоступных местах;
- удаление методом электрокоагуляции;
- введение препарата со склерозирующим эффектом – для «склеивания» мелких сосудов, наполняющих опухоль;
- удаление скальпелем;
- криотерапия.
 Криодеструкция гемангиомы
Криодеструкция гемангиомы
Если лечение происходит за пределами Российской Федерации, то с большой долей вероятности удалять гемангиому будут методом точечной лазерной коагуляции. Этот способ признан самым эффективным, быстрым и безопасным для маленьких детей. Однако для проведения такой операции нужно, чтобы ребенку было как минимум три года.
 После операции могут назначить антибиотики
После операции могут назначить антибиотики
Классификация гемангиом
Российские врачи используют классификацию на основе морфологических особенностей гемангиом, то есть уделяют внимание ее форме и строению. Выделяют:
- Простые или капиллярные – располагаются на коже. Встречаются в подавляющем большинстве случаев – около 95%.
- Кавернозные – расположены под кожей. 3% от общего числа ангиом.
- Комбинированные – состоят из видимой на коже и подкожной частей. 1,5% всех случаев ангиом.
- Смешанные – гемангиомы, сочетающиеся с другими опухолевыми образованиями, например с лимфомой, кератомой, фибромой и др. (0,5% случаев).
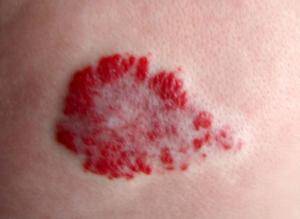
По внешнему виду простая гемангиома на своей начальной стадии представляет собой красное пятно с неровной поверхностью округлой формы и с нечеткими краями, возвышающееся над поверхностью кожи. Если надавить в области перехода здоровой кожи в гемангиому, то пятно побледнеет, но если палец убрать, оно снова примет прежний цвет. При крике или плаче ребенка образование наливается кровью и приобретает ярко-красный оттенок.
Также возможно развитие обширной капиллярной гемангиомы, которая может распространяться на большие участки. Она представляет собой пятно неопределённой формы с неровными краями и часто локализуется на спине или конечностях.
Располагающуюся в подкожно-жировой клетчатке кавернозную гемангиому характеризуют как мягкую опухоль с дольчатым на ощупь строением, с неизмененной над ней кожей. По своей сути это сообщающиеся между собой полости, заполненные кровью. Цвет образования обычно или телесный, или синеватый, иногда в нем видны проходящие сосуды. Опухоль может быть либо окружена тонкой капсулой, либо не иметь четких границ и прорастать в окружающие ткани. Её размер может варьироваться от нескольких миллиметров до десятков сантиметров.
Обширная капиллярная гемангиома на ноге
Комбинированные гемангиомы обладают признаками простой и кавернозной формы заболевания. Часто имеют обширную подкожную часть. Опасны тем, что при своей локализации на спине или брюшной стенке могут прорастать во внутренние органы.
Причины возникновения
«Виновниками» могут оказаться вирусные или инфекционные болезни, которые перенесла женщина, будучи беременной. Больше подвержены такому риску недоношенные малыши или рождённые с недостаточным весом. Девочки заболевают в несколько раз чаще, чем мальчики.
Также гемангиома может возникнуть, если:
- беременность была многоплодной;
- низкий уровень местной экологичности, где проживает мать малыша;
- если будущая мама во время беременности принимала алкоголь, лекарственные медикаменты, курение;
- внутриутробное кислородное голодание ребёнка;
- заболевания не позволившие родиться доношенному ребёнку;
- какие-либо патологии, например, преэклампсия;
- родившей женщине уже больше 35 лет;
- будучи беременной, женщина имела заболевания в эндокринной системе или её обострение;
- передача по наследственности;
- гормональные сбои у беременной женщины;
- переболела вирусными заболеваниями, особенно в первом или втором триместре беременности.
Гемангиома может возникнуть не только у маленьких детей, но и у подростков. Заболевание проявляется из-за сбоев в гормональной системе растущего организма. Спровоцировать патологию может заболевание в печени. По какой бы причине она не появилась, кровоток этой части тела будет нарушен.
Лечение поверхностных сосудистых опухолей
Диагностика доброкачественных сосудистых новообразований кожной или поверхностной локализации, как правило, не является сложной задачей – их симптоматка хорошо изучена и достаточно характерна. Во всех случаях проводится гистологическое исследование удаленного новообразования для установления точного вида опухоли и исключения злокачественного роста.
Лечение сосудистых опухолей, не представляющих реальной угрозы пациенту, производится далеко не всегда. Однако существует ряд показаний, когда оперативное вмешательство становится неизбежным:
- Ангиома имеет предрасположенность к частому кровоточению, изъязвлению полостей.
- Опухоль быстро прогрессирует, увеличиваясь по площади или в глубину ткани.
- Ангиомы мешают нормальному ношению одежды или обуви.
- Возникновение и развитие новообразования приводит к снижению или потере функциональных способностей органов, мешает двигательной активности человека.
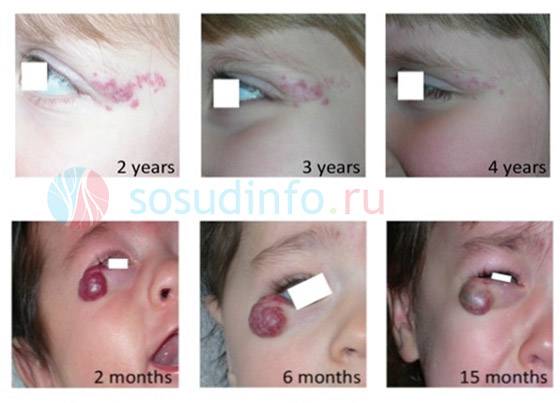
различные случаи прогрессирования опухоли: на фото вверху гемангиома постепенно рассосалась; на нижних ситуация противоположная – гемангиома сохраняется и доставляет неудобства ребенку
В современной медицинской практике используется немало методов лечения поверхностных сосудистых опухолей. Основная их направленность – прекращение развития ангиомы, восстановление нормального кровоснабжения участка, удаление патологически измененного фрагмента ткани.
- Лазерная хирургия – современный способ борьбы с ангиомой. Пораженная ткань послойно удаляется без нарушения целостности здоровой. Метод очень действенный и практически бескровный.
- Небольшие опухоли (по типу вишневой гемангиомы) могут радикально удаляться с помощью электрокоагуляции – прижигания пораженной ткани электрическим током. Метод, хотя и несколько болезненный, отличается отличной эффективностью, вполне сопоставимой с лазером.
- Криотерапия – лечение опухолей путем глубокой заморозки пораженной ткани жидким азотом или углекислотой. Эта методика вполне применима в детской хирургической практике – она легко переносится детьми и показывает хорошие результаты.
- Для лечения ангиом, расположенных на труднодоступным участках кожи или имеющих большие площади и глубину распространения применяется лучевое лечение с использованием ударных разовых точечных доз радиации.
Остается пока на вооружении хирургов-онкологов и химическая склерозирующая терапия сосудистых опухолей, сопряженная с введением в ткани инъекционным путем специальных веществ (чаще всего – этиловый спирт). В настоящее время эта методика используется все реже ввиду ее болезненности и необходимости в длительном лечении.
- Хирургический скальпель в руках опытного хирурга иногда является самым эффективным решением, особенно при глубоком и сложном залегании опухолевых узлов. Зачастую – это единственно возможный способ удаления, когда другие методики оказались недейственными.
- При невозможности оперативного лечения обширных ангиом, занимающих большие площади, надежды возлагаются на гормонолечение с помощью специальных препаратов (например, преднизолон). Такая лекарственная терапия останавливает рост опухоли, вызывает иссушение патологической сосудистой сетки.
Причины возникновения гемангиомы у новорожденного ребенка
До сих пор ученые не могут точно ответить на вопрос, какие причины вызывают развитие гемангиомы в период внутриутробного роста.
Специалисты отрицают вероятность влияния наследственного фактора, поэтому предположение о генетической предрасположенности, которое выдвигалось ранее, сегодня полностью опровергаются.
Тем не менее, существуют определенные факторы, которые теоретически могут оказывать влияние на возникновение, формирование и развитие сосудистой системы и вызывать сбои в этих процессах. К таким факторам можно отнести:
- вредные привычки матери во время беременности;
- возраст женщины больше 32 лет (особенно если роды первые);
- перенесенные инфекционные заболевания;
- прием некоторых лекарственных средств с высокой степенью токсичности;
- обилие в рационе продуктов с синтетическими добавками (усилителями вкуса, консервантами, ароматизаторами, красителями);
- плохая экологическая обстановка в районе проживания матери;
- несовпадение резус-факторов матери и плода;
- эндокринные заболевания, сопровождающиеся гормональными нарушениями.
Гемангиомы чаще всего встречаются у недоношенных детей или младенцев, родившихся с низкой массой тела и другими признаками отставания в физическом развитии.
Способствовать преждевременному рождению могут эмоциональные потрясения, повышенные физические нагрузки, хронические заболевания матери. Многоплодная беременность — еще один фактор, влияющий на темпы роста и внутриутробного развития.
Важно! Некоторые врачи полагают, что значение имеет также пол ребенка. Специалисты не могут объяснить, почему так происходит, но давно замечено, что девочки страдают данной патологией в 3 раза чаще по сравнению с мальчиками при прочих равных показателях