Кому и когда делают?
Российский национальный календарь прививок рекомендует проводить вакцинацию от туберкулеза всем здоровым новорожденным детям в первые дни жизни.
Далее для диагностики туберкулеза и выявления инфицирования микобактериями у детей ежегодно выполняют пробы Манту. Это подкожное введение туберкулина — фильтрата убитых культур микобактерий туберкулеза, прошедших специальную обработку. После пробы на месте укола может появиться покраснение или папула (уплотнение). По ее размерам оценивают реакцию на туберкулин (рис. 2). Если проба отрицательная (в месте укола нет сильного покраснения, припухлости), значит ребенок здоров, и врач может рекомендовать ревакцинацию.
Вакцинация против туберкулеза может проводиться и для взрослых, но она не так эффективна, как в детском возрасте. Сделать прививку рекомендуют, если человек собирается ехать в страну с высокой заболеваемостью туберкулезом, или ему предстоит контакт с больными. Вакцинация при этом выполняется только если туберкулиновая проба дала отрицательный результат.
Уход за волосами после плазмолифтинга
Соблюдение простых правил ухода за кожей головы и волосами после сеанса плазмотерапии позволит добиться качественного результата от процедуры.
- Мытьё головы придется отложить как минимум на сутки, а если есть возможность – на двое суток.
- Защищайте кожу головы от попадания солнечных лучей.
- Расчесывание может повредить кожу головы в первый день после сеанса плазмолифтинга, а от стрижки и укладки волос лучше воздержаться на три дня.
- В течение недели после процедуры крайне не желательно делать маски для волос.
Врач иногда назначает прием витаминного комплекса для укрепления волос. Принимать витамины нужно по инструкции.
Когда курс плазмолифтинга закончится, а кожа головы окончательно восстановится после уколов, для профилактики выпадения волос и сохранения их силы нужен особый уход. Уберечь волосы самостоятельно помогут бальзамы, маски и средства на основе масел. Хорошо подходит касторовое, репейное или кокосовое масло.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
общий анализ крови и мочи;
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
исследования кала (копрограмма);
бакпосевы со слизистой носа и глотки.
2. Инструментальные исследования:
рентгенография органов грудной клетки;
УЗИ органов брюшной полости;
эндоскопические исследования верхних и нижних отделов желудочно-кишечного тракта (гастроскопия, колоноскопия).
3. Аллергологические тесты:
внутрикожные тесты с аллергенами;
холодовой и тепловой тесты;
тесты с физической нагрузкой, штриховой, накладывание жгута.
4. Иммунологические методы.
5. Консультации смежных специалистов:
гастроэнтеролог;
эндокринолог;
ревматолог;
гинеколог и по необходимости другие.
В первую очередь специалисту важно установить, какую природу имеет крапивница –аллергическую или неаллергическую. При аллергической форме можно четко проследить связь симптомов с внедрением аллергена. Её подтверждают кожные, аллергологические и иммунологические тесты
Её подтверждают кожные, аллергологические и иммунологические тесты.
Факторы возникновения
Медики до сих пор ведут споры о причинах, из-за которых появляются гемангиомы у детей. Но преобладающим является теория о том, что основной причиной появления таких образований являются вирусные и инфекционные заболевания, которые были перенесены ребенком во время его развития в утробе матери. Чаще опухоли возникают у новорожденных, появившихся на свет раньше срока или имеющих маленький вес. Чаще страдают девочки, чем мальчики.
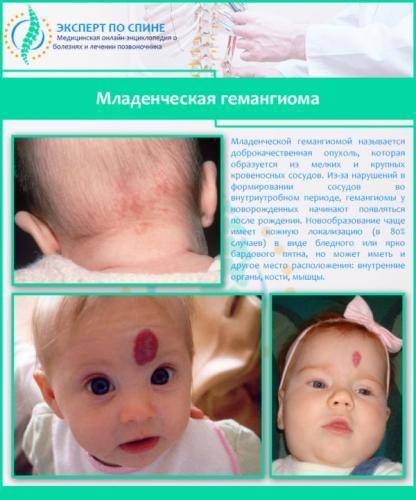
Младенческая гемангиома
Кроме того, факторами риска являются:
- прием женщиной антибиотиков и других медикаментов во время вынашивания ребенка;
- вирусные заболевания беременных в первые два триместра;
- проживание в местности с плохой экологической обстановкой;
- эндокринные болезни в анамнезе у матери ребенка, особенно при наличии обострений во время беременности;
- преждевременные роды;
- развитие гестоза или преэклампсии у женщины при вынашивании;
- женский возраст более 35 лет;
- вынашивание многоплодной беременности;
- резус-конфликт у роженицы и ребенка.
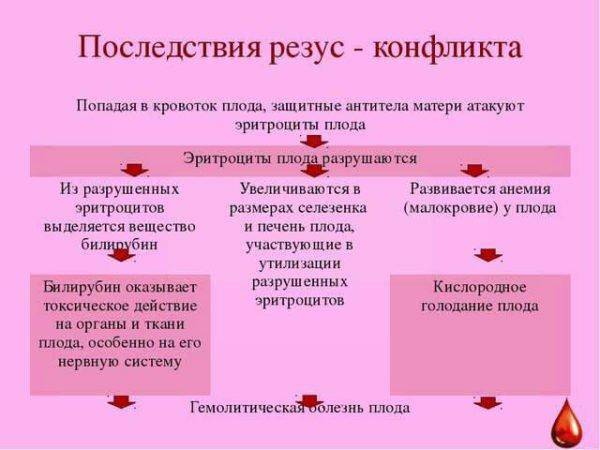
Последствия резус-конфликта
В большинстве случаев с возрастом у детей исчезают гемангиомы. Это происходит за счет их регрессии в первые пять лет жизни ребенка. Чаще это свойственно простым гемангиомам небольшого размера. Реже они перерождаются в опухоли злокачественного характера.
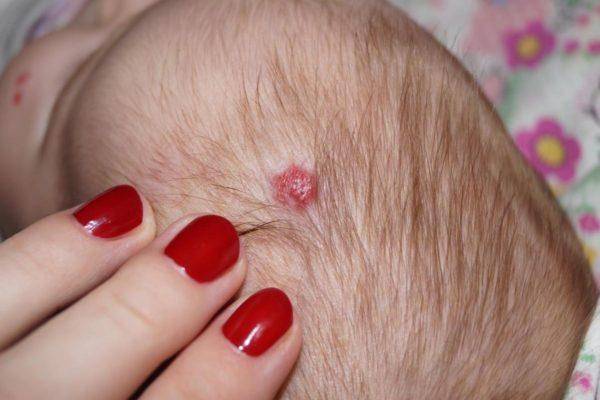
Гемангиома на голове
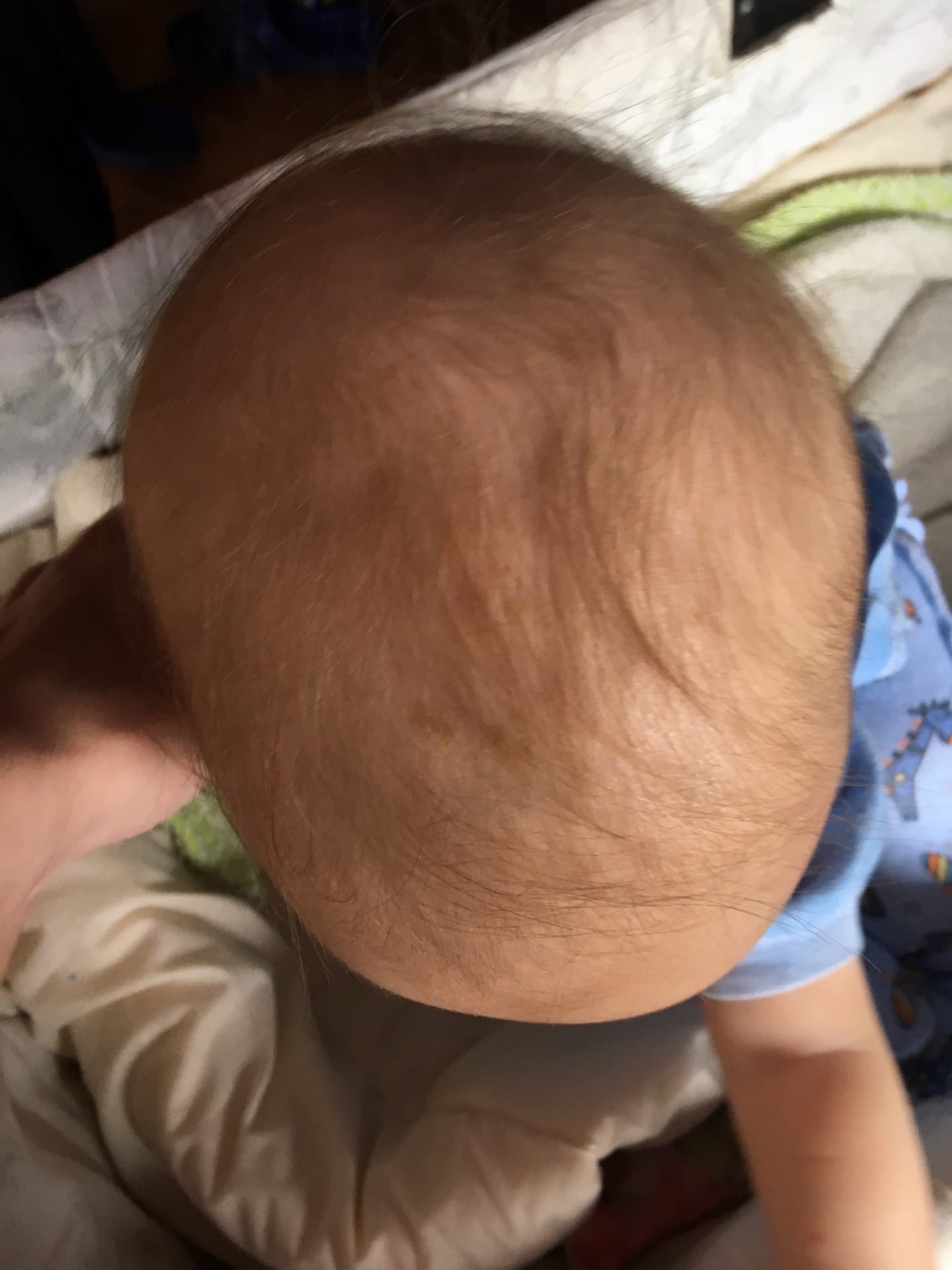
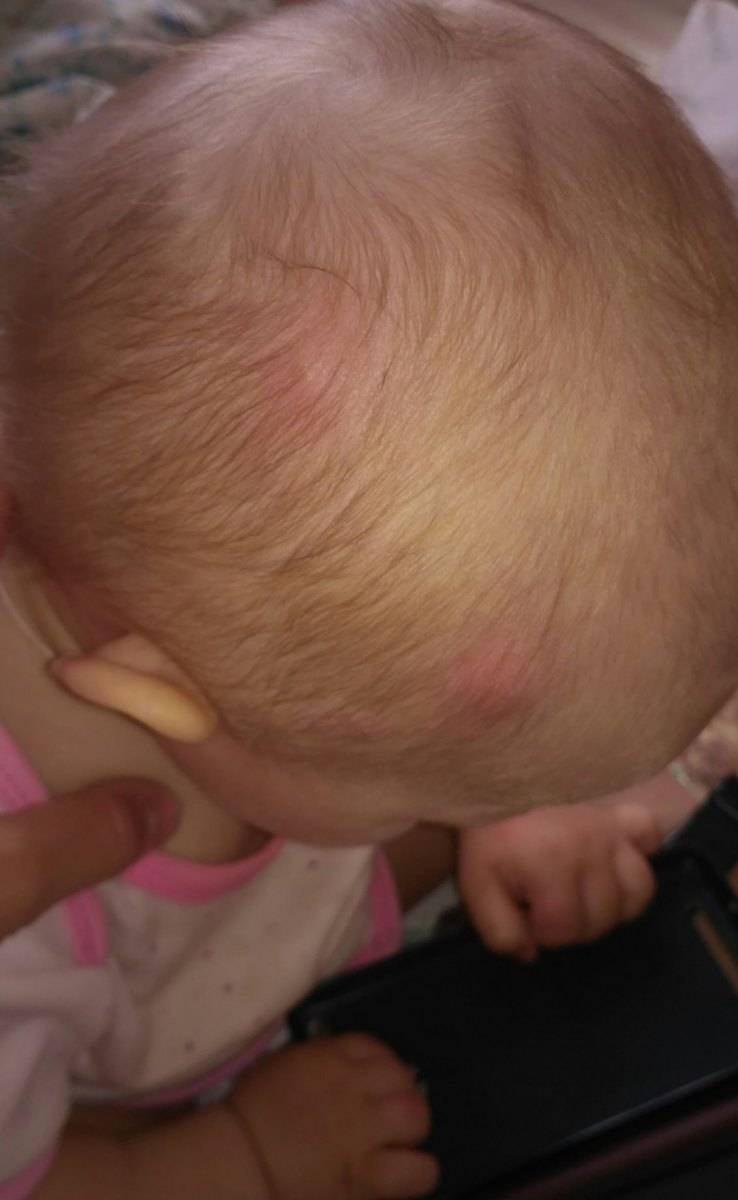
Причины появления шишки на голове
Болезненные и безболезненные бугорки, припухлости на голове появляются у взрослых и детей, уплотнения могут быть мягкими и твёрдыми, отличаться по цвету – всё зависит от причин, которые спровоцировали появление новообразований.
Внешние факторы
Основная причина появления шишки на лбу – удар, ушиб. На повреждённом участке начинает скапливаться кровь под кожей, образуется гематома, при надавливании болит, окрашена в различные оттенки бордового, фиолетового цвета.
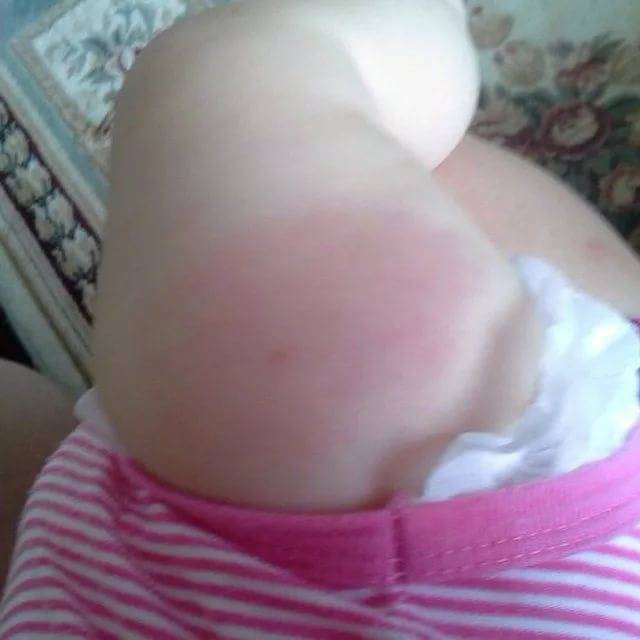
Опухоли на лбу, висках и затылке в весенне-летний сезон появляются из-за укусов насекомых, сопровождаются зудом, жжением, кожа отекает, болит, наблюдается локальное повышение температуры.
Многочисленные мелкие шишечки красного цвета, которые сильно чешутся – признак аллергии на средства по уходу за волосами, продукты питания, ткань, из которой сделаны головные уборы.
Это опасно?
Нет повода для волнений, если шишка (с синяком или без)
– не беспокоит
– прощупывается, но не болит
– место укола не покраснело
– место укола не горячее
Одним словом, не мешает, не беспокоит.
Как правило, такие шишки расходятся сами в срок от нескольких дней до нескольких недель
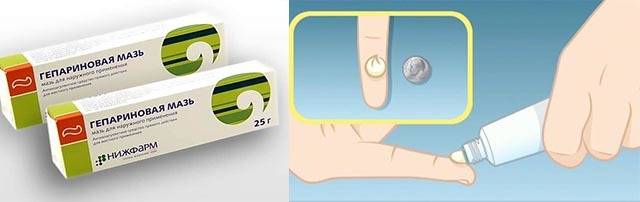
Можно помочь шишке рассосаться такими средствами:
1) йодная сетка: наносите несколько раз в день
2) капустный лист: хорошо надсечь ножом (вариант – отбить), наносить с медом или без
3) медовая лепешка взять 1 яйцо, 1 ст.л. меда, 1 ст.л. сливочного масла, добавить муки (“на глаз”) – замесить некрутое тесто. От такой лепешки нужно отщипнуть часть, достаточную для того, чтобы сделать круг диаметром на 1 см больше, чем имеющееся уплотнение и толщиной 0,5-1см. Лепешку приложить к беспокоящему месту, зафиксировать удобным способом, оставить на ночь. (Один из вариантов фиксации: лепешку накрыть бинтом, надеть плотно прилегающее белье). Утром лепешку снять, если есть возможность приложить лепешку и на день (например, если Вы планируете весь день быть дома) – сделайте это, если такой возможности нет, нарисуйте йодную сеточку. На ночь приложите новую порцию лепешки.
4) гепарин-содержащие гели
Некоторым пациентам помогает Траумель.
Можно делать компресс с гепарин-содержащим гелем (например, Лиотоном) и димексидом: на поверхность нанесите гель, а сверху сложенный бинт, смоченный разведенным 1:5 димексидом.
Другие методы лечения волос
Восстановить здоровье волос и кожи головы можно не только с помощью плазмолифтинга, но и другими методами.
- Мезотерапия – это введение в кожу головы смеси витаминов и других компонентов, ускоряющих рост волос и избавляющих от перхоти. Эта процедура подойдет тем, кто боится игл и инъекций, поскольку существует и безинъекционная мезотерапия – воздействие электрическим током, ультразвуком, лазером или холодом.
- Технология Regenera Activa для лечения алопеции основана на использовании клеток собственных волосяных фолликулов. Препарат готовится непосредственно перед процедурой и его тут же вводят в облысевшие участки кожи головы. Процедура поможет при возрастной потере волос. Использование технологии Regenera Activa недопустимо, если у пациента есть заболевания щитовидной железы.
- Метод ACR очень похож на плазмолифтинг, применяется не только плазма крови пациента, но и другие компоненты крови – фибрин и тромбин.
Противопоказания к проведению
Прививку от туберкулеза нельзя делать при наличии следующих противопоказаний:
- вес при рождении меньше 2000 г;
- наличие острых заболеваний (включая внутриутробную инфекцию, тяжелые поражения нервной системы, гнойно-септические и другие заболевания);
- злокачественные новообразования;
- первичный иммунодефицит;
- применение иммунодепрессантов или лучевой терапии (вакцинация выполняется спустя 6 месяцев или более после завершения терапии);
- генерализованная БЦЖ-инфекция у других детей в семье;
- ВИЧ-инфекция у ребенка или у его матери (если она не принимала антиретровирусную терапию).
Вакцинация в этих случаях проводится после снятия противопоказаний. Для нее может использоваться вакцина БЦЖ-М, для которой риск осложнений меньше.
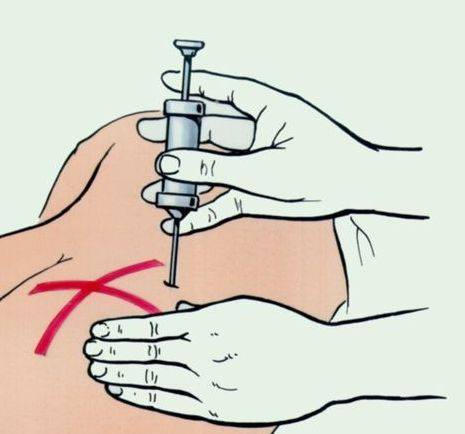
Заметят ли прохожие, что вам сделали инъекцию ботулинического токсина? Будет ли лицо выглядеть «маской» после инъекции ботулотоксина?
Окружающие обязательно заметят, что вы помолодели. В зависимости от ваших пожеланий вы можете выбрать такую дозу ботулина, которая либо полностью «выключит» движения лба и бровей, либо только ослабит их. Подразумевается, что воздействие на морщины будет соответствующим.
При приеме ботулина в первый раз рекомендуется начать с более низкой дозы. Если введенная доза не дает желаемого эффекта, в любое время можно сделать дополнительные инъекции
Важно помнить: ботулинический токсин используется в основном для разглаживания морщин на внешних углах лба, в области над носом и «гусиных лапок»
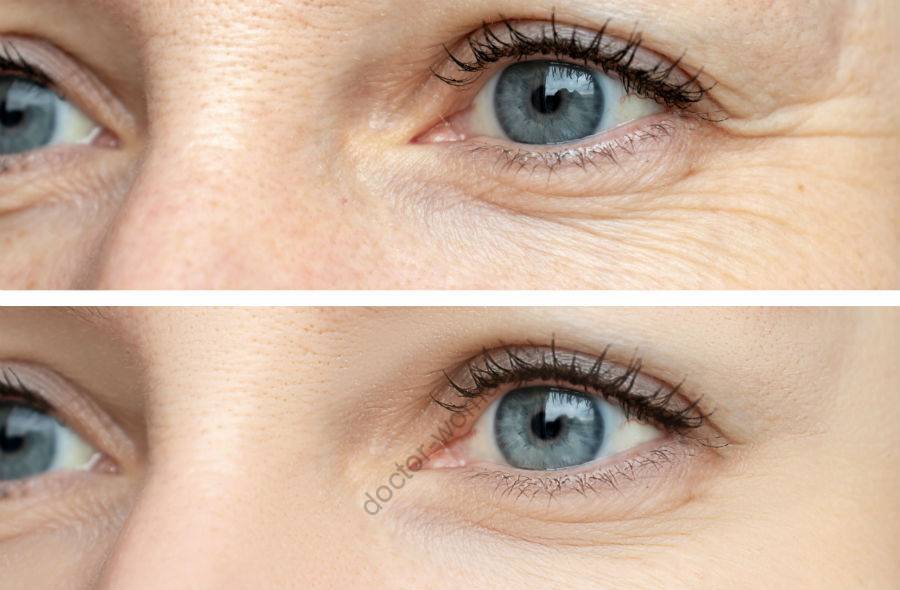 Применение ботулинического токсина для разглаживание морщин вокруг глаз. До и после процедуры
Применение ботулинического токсина для разглаживание морщин вокруг глаз. До и после процедуры
Основные движения мимикрии — смех, сужение глаз, движения губ, щек не меняются после инъекции ботулина.
Причины появления
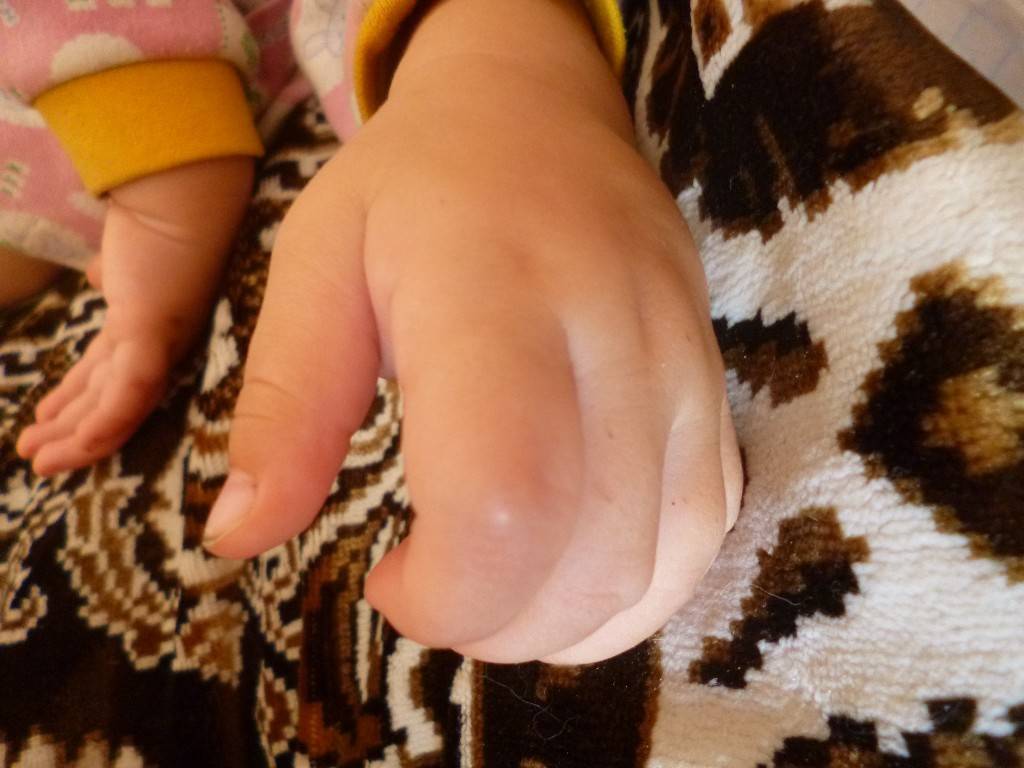
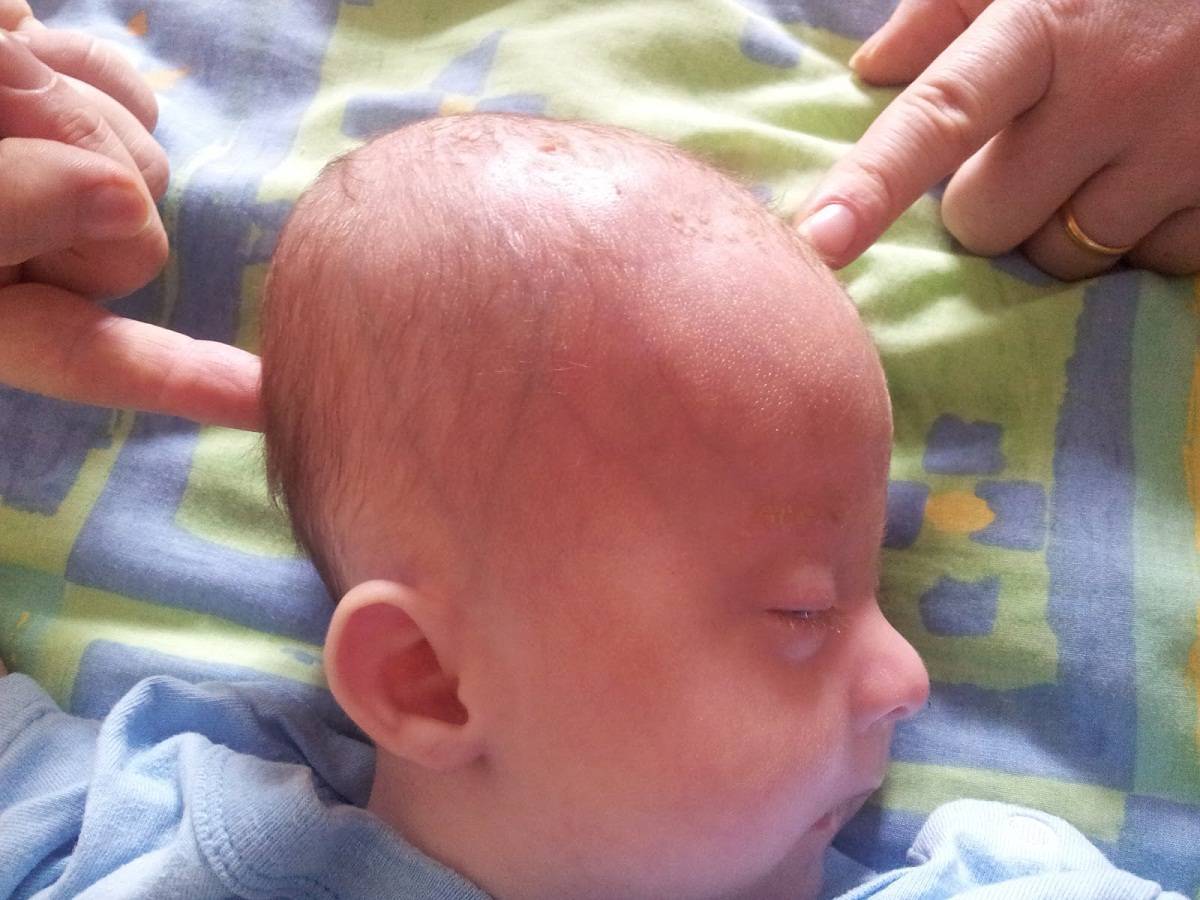
Образованию кефалогематомы у новорожденного ребенка способствуют множество провокационных факторов:
- Крупные размеры ребенка;
- Тяжелые осложнения, вызывающие переношенную беременность;
- Неправильное положение ребенка в лоне матери – продольное косое, либо поперечное;
- Гидроцефальная форма головы плода, опережающая его рост, при инфекционных патологиях;
- Отклонении в развитии плода, обусловленные полисистемными, эндокринными и метаболическими дисфункциями;
- Обвитие ребенка пуповиной, что может спровоцировать гипоксию и не даст возможность плоду свободно пройти по родовым путям.
Причиной кровоизлияний у малыша могут стать аномалии в строении таза роженицы – узкий или плоский, наличие костных или хрящевых наростов на костях таза. Возраст женщины так же имеет большое значение, так как в зрелом возрасте часто отмечается не полное расхождение тазовых костей, что создает препятствие для свободного выхода плода.
Образование кровоизлияния может быть спровоцировано и быстрым течением родов. Стремительное выталкивание плода наружу не только приводит к резкому перепаду давления (эффект баротравмы), что может отразиться на сосудах, но спровоцировать и травму головки малыша, вызывающей сосудистые повреждения.
Терапия
Не всегда наличие гемангиомы является показанием к проведению какой-либо специфической терапии. Во многих случаях, напротив, ее не рекомендуется трогать – достаточно дождаться, пока она рассосется сама собой. Но иногда врачи и родители отмечают наличие показаний к лечению. Абсолютными показаниями к борьбе с гемангиомами являются:
- периодически возникающие кровотечения из опухоли;
- изъязвление гемангиомы;
- нахождение новообразования в месте, увеличивающем риск его травматизации (в области нижнего белья, на спине и т. д.);
- опухоли, мешающие нормальным жизнедеятельности и развитию новорожденного;
- очень быстрый рост опухоли.
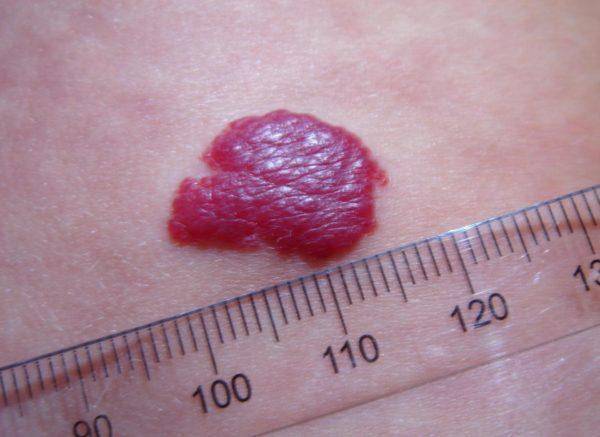
Как лечатся гемангиомы
В случаях, когда существует риск того, что гемангиома разорвется, необходимо ее срочно удалить. При разрыве случаются обильные кровотечения за счет повреждения сосудов. Внутренние гемангиомы также могут быть травмированы, что приводит к внутренним кровотечениям, затрагивающим селезенку, печень и даже головной мозг. В этом случае опасность от оставления гемангиомы выше, чем от хирургического вмешательства.
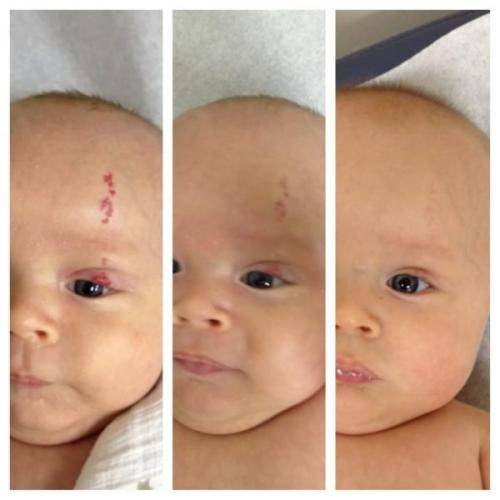
Результаты удаления гемангиомы лазером
Борьба с опухолями такого типа производится:
- медикаментозно;
- хирургически.
В первом случае врач выписывает ребенку бета-блокаторы, какими являются препараты вроде Тимолола, Анаприлина или Пропранолола. В результате приема этих медикаментов сосуды спадают, и новообразование быстро рассасывается. Чтобы контролировать этот процесс, ребенок помещается в стационар при больнице. В некоторых случаях при приеме Бета-блокаторов возникают побочные эффекты или проявляются противопоказания к их дальнейшему применению.
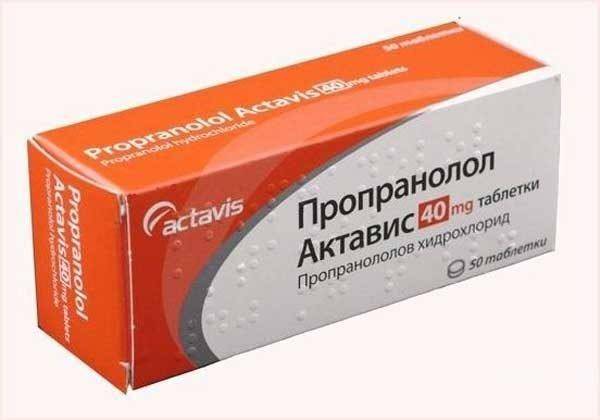
Пропранолол
Самым быстрым способом избавиться от гемангиомы является ее хирургическое удаление. То, каким именно методом воспользуется хирург, зависит от локализации образования. Если ребенок только что появился на свет или болен, операционное вмешательство недопустимо. Обычно избираются следующие методы оперативного вмешательства:
- терапия радиолучами – в случае расположения гемангиомы в труднодоступных местах;
- удаление методом электрокоагуляции;
- введение препарата со склерозирующим эффектом – для «склеивания» мелких сосудов, наполняющих опухоль;
- удаление скальпелем;
- криотерапия.
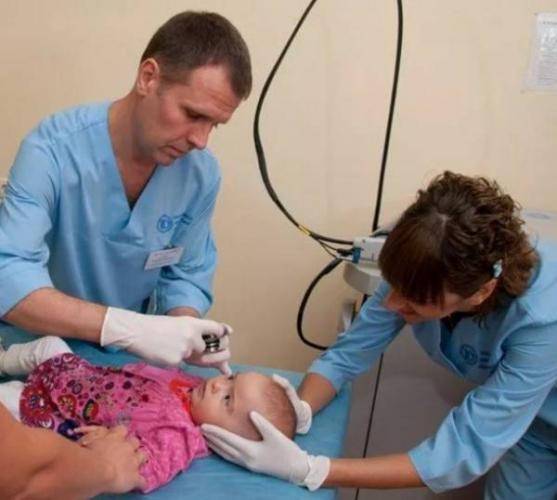
Криодеструкция гемангиомы
Если лечение происходит за пределами Российской Федерации, то с большой долей вероятности удалять гемангиому будут методом точечной лазерной коагуляции. Этот способ признан самым эффективным, быстрым и безопасным для маленьких детей. Однако для проведения такой операции нужно, чтобы ребенку было как минимум три года.

После операции могут назначить антибиотики
Рекомендации по применению
При ГВ женщина должна ответственно относиться к своему здоровью, потому что это касается напрямую и ребенка.
При обнаружении симптомов молочницы или другой инфекции следует обратиться к врачу.
Если заболевание локализовано на груди, то мазь на нее наносить нельзя. В этом случае будет подобран другой препарат. Свечи или вагинальные таблетки разрешены при ГВ.
В каком виде применять: мазь, раствор, вагинальные таблетки или свечи?
В зависимости от места локализации заболевания назначаются разные формы препарата. Только врач может определить, чем пользоваться: мазью, свечами, таблетками или раствором. Придерживайтесь следующих рекомендаций:
- Если женщине назначена мазь, ее нужно наносить на поврежденную область 3 раза в сутки. Слой должен быть тонким, мазь нужно аккуратно втирать. Продолжительность применения – около месяца. При поражении грибком стоп курс лечения может быть продлен на 20 дней, так как возможны рецидивы.
Перед тем, как нанести мазь на стопы, следует их вымыть с мылом, подсушить. Особенно тщательно нанести нужно препарат между пальцами. - При урогенитальном микозе свечу вводят во влагалище, а наружные половые органы обрабатывают мазью. Продолжительность лечения – неделя.
- При отрубевидном (разноцветном) лишае зоны обрабатывают жидкостью или мазью от 10 до 30 дней. Распылять раствор нужно не более 3 раз в сутки.
Какие побочные эффекты может давать ботулин для внешности?
Хорошие результаты лечения инъекциями ботулина во многом зависят от точной дозировки и техники введения
Поэтому очень важно, чтобы инъекции делал компетентный врач, хорошо знающий анатомию лица и принципы действия лекарства. Однако лицо каждого человека индивидуально и неповторимо, поэтому в каждом случае эффект может быть немного разным
Разрешено воздействовать ботоксом только на те мышцы или их части, которые вызывают морщины. Нежелательный эстетический результат может возникнуть, когда лекарство «отойдет» от места инъекции дальше, чем ожидалось. Примером такого случая является асимметрия: в состоянии покоя лицо выглядит нормально, но при поднятии бровей одна поднимается выше другой.
 Побочный эффект от инъекций ботулина
Побочный эффект от инъекций ботулина
Ни одно из лиц не является идеально симметричным, поэтому такие ситуации требуют «коррекции», то есть дополнительных инъекций. Другой пример — это опускание век, так называемое «усталое лицо», когда лекарство распределяется в мышцах слишком далеко от места инъекции. Поскольку в нежелательный участок попадает небольшое количество препарата, проблема решается сама по себе за несколько недель.
Как выбрать шампунь и поможет ли он?
Самый простой способ избавиться от корочек – это нанести на кожу головы малыша детский шампунь и оставить его на время купания, на 5-10 минут. Корочки станут мягче
Часть их смоется во время ополаскивания, часть отойдет, когда вы будете промокать голову ребенка полотенцем, остальные нужно будет осторожно вычесывать мягкой щеткой или гребешком с закругленными на концах зубьями.
Если корочек мало, то достаточно будет одной-двух таких процедур. Если много, то больше.
Для борьбы с корочками подойдет любой детский шампунь, разрешенный для применения с первых дней жизни ребенка
Но при желании можно приобрести специальный шампунь от молочных корочек. Будет ли он эффективнее, чем обычный? Почитайте отзывы. Кому-то помогает сразу, кому-то не помогает вообще. Если у малыша много корочек, есть наслоения, то, скорее всего, шампунь не даст быстрого эффекта.
Другие средства от корочек Для борьбы с обильными проявлениями себорейного дерматита подойдут масляные средства: детское косметическое масло, специальный масляный гель против корочек, крем-эмолент. За полчаса-час до купания намажьте таким средством голову ребенка и наденьте ему шапочку. Во время купания вымойте голову малыша с детским шампунем, а после – расчешите мягкой щеткой или расческой с тупыми зубцами.
Это важно!
Одной процедуры может быть недостаточно. Через несколько дней при необходимости ее можно будет повторить. Не переусердствуйте. Ежедневное применение шампуня высушит кожу головы ребенка и заставит его сальные железы работать еще интенсивнее. То есть эффект будет обратным: корочек станет только больше.
Если вы заметили, что под корочками кожа малыша красная, стала мокнуть, кровоточить – обратитесь к врачу. Также стоит показать малыша доктору, если корочки покрывают не только его голову, но и лицо, шею, пах.
Итак:
Корочки на голове малыша образуются из-за интенсивного выделения кожного сала под действием материнских гормонов, а также из-за жизнедеятельности грибков Malassezia, которые есть на коже каждого человека.
Удалять молочные корочки необязательно, но сами они будут проходить долго.
Шампунь для борьбы с молочными корочками можно выбрать любой, главное, чтобы он был разрешен для применения с первых дней жизни. Применение специального шампуня против молочных корочек не гарантирует полного и быстрого эффекта.
Убрать молочные корочки можно с помощью детского масла
Для этого нужно нанести его под чепчик за час до купания, а затем смыть шампунем и осторожно вычесать корочки мягкой щеткой.
Если эти средства не помогают, а корочки появились не только на голове, но и на лице и теле ребенка, проконсультируйтесь с врачом.
(64
оценок; рейтинг статьи 5.0)
Виды новообразований
Поражение кожных покровов в результате разрастания клеток образуют уплотнения различного рода и размера: от горошинки до грецкого ореха. В зависимости от характера патологии образования бывают:
- доброкачественные;
- злокачественные;
- пограничные (предраковые).
Образования доставляют физический и эстетический дискомфорт ребенку, но самая главная опасность заключается в их перерождении из доброкачественной опухоли в злокачественную. Определить характер образования под кожей может только врач.
В этой связи заметим, что помимо отолариноголога решение проблем данного рода может быть связано с посещением других узкопрофильных специалистов. В зависимости от этиологии и характера уплотнений лечением могут заниматься дерматолог, хирург, эндокринолог и онколог. При необходимости ЛОР-врач направит пациента к соответствующему специалисту.
Диагностика и лечение диатеза
То, чем лечить диатез на щеках у ребенка, врач определяет в зависимости от проведенной диагностики. Она включает общий анализ мочи, общий и биохимический анализы крови, иммунологическое обследование, анализ кала на дисбактериоз. При лимфатико-гипопластическом диатезе требуются дополнительные обследования: рентгенография органов дыхания, УЗИ печени, лимфоузлов, селезенки и надпочечников.
Как лечить диатез у детей до года и старше:
- Соблюдать назначенную врачом диету и график кормления.
- Вводить прикорм не ранее 6 месяцев.
- Ограничить в употреблении коровье молоко.
- Обогатить рацион витаминами.
- Использовать назначенные медикаменты: антигистаминные, абсорбенты, витамины, противозудные.
В качестве местного лечения используется мазь, изготавливаемая по авторскому рецепту «ПсорМак». В ней нет гормонов и других вредных составляющих, а в составе только натуральные компоненты, мягко воздействующие на кожу.
Если в детстве ребенок пройдет курс эффективного лечения диатеза, то у него есть все шансы не столкнуться с осложнениями и в зрелом возрасте быть абсолютно здоровым
Здесь важно вовремя обратиться к специалисту. В клинике «ПсорМак» практикуется индивидуальный подход к лечению каждого пациента с разработкой не только схемы терапии, но и диеты, а также программы профилактики.
Обращайтесь к нам через форму на сайте или по номерам +7 (495) 150-15-14, +7 (800) 500-49-16. Мы поможем вам сформировать правильное понимание самой болезни и ее лечения на всех стадиях.
Что делать при запорах у новорожденного при грудном вскармливании
Действовать нужно, исходя из причины запора. При диагностированных органических запорах лечение основного заболевания назначает врач. Решение проблемы приводит к нормализации опорожнения кишечника.
При функциональных запорах врачи рекомендуют:
1. Кормить грудью2.
Грудное молоко, содержащее иммунные факторы матери, обеспечивает естественную защиту малыша от инфекций, способствует становлению микрофлоры его кишечника и развитию пищеварительной системы в целом2. При слабой лактации и недостатке грудного молока и неустойчивом стуле со склонностью к запорам у ребенка врачи рекомендуют докорм адаптированными молочными смесями с добавлением пребиотиков2. Они способствуют подержанию микрофлоры кишечника, от которой отчасти зависит пищеварение2.
2. Соблюдать диету кормящей матери
От питания матери напрямую зависит состав грудного молока, поэтому, изменив питание, можно повлиять на пищевой рацион ребенка4. Для работы желудочно-кишечного тракта малыша важны соблюдение водного режима, съеденные мамой овощи, фрукты, крупы, хлеб грубого помола, то есть продукты с большим содержанием клетчатки4. Следует ограничить потребление продуктов, провоцирующих повышенное газообразование: капусты, лука, томатов, риса, бобовых, черного хлеба, груш, винограда, грибов, солений, копченостей и пряностей3.
В качестве естественного слабительного средства при грудном вскармливании от запоров у новорожденного помогут чернослив, курага и простая отварная свекла – нужно только включить их в рацион питания.
Для поддержания микрофлоры кишечника полезны кисломолочные продукты2. А вот при диагностированной у ребенка непереносимости коровьего молока кормящей маме придется полностью отказаться от молочных продуктов, приготовленных из него4.
3. Поддерживать физическую активность ребенка
Грамотно организованный режим дня и физическая активность – важнейший фактор лечения запоров у ребенка2. Физические нагрузки подбираются индивидуально в соответствии с возрастом ребенка2. Для новорожденных и грудничков первых 5 месяцев жизни достаточно их естественной активности и специальной гимнастики2
Очень важно, чтобы одежда не стесняла движения ребенка и позволяла ему самостоятельно в процессе познания мира совершенствовать свои двигательные навыки
4. Делать массаж живота
Прежде всего, после кормления нужно обязательно держать грудничка в вертикальном положении, чтобы он отрыгивал воздух, и затем укладывать его на животик.
Массаж живота подразумевает легкие поглаживания по животику в направлении часовой стрелки, то есть по кругу, начиная с правой подвздошной области и заканчивая левой подвздошной областью. При этом ребенок должен лежать на спинке. В конце процедуры нужно, держа за голеностопные ставы, поочередно прижать ножки малыша к животику. Это стимулирует отхождение газов и дефекацию.
5. Разумно использовать средства, уменьшающие газообразование
Большое количество газов растягивает стенки кишечника, ослабляет его перистальтику и приводит к появлению колик. Укропная вода, легкий чай с фенхелем, препараты на основе симетикона могут облегчить симптомы, сопутствующие запору4.
В ряде случаев полезны средства, помогающие механически удалить газы из кишечника, например, газоотводная трубка или клизмы4. Однако их частое ее использование усугубляет проблему запора: желудочно-кишечный тракт малыша начинает «лениться» и перестает самостоятельно выполнять свои функции3.
6. Микроклизмы МИКРОЛАКС
В комплексном лечении запоров у новорожденных на грудном вскармливании особое место занимают микроклизмы. Они способствуют опорожнению кишечника и тем самым облегчают страдания малыша.
МИКРОЛАКС для детей с 0 лет создан для самых маленьких деток, снабжен специальным коротким «носиком» и может использоваться с самого рождения до 3 лет6. В состав препарата входят натрия цитрат, вытесняющий воду из каловых масс, натрия лаурилсульфоацетат, разжижающий содержимое прямой кишки, и сорбитол, стимулирующий поступлением воды в кишечник6.
Усиливая действие друг друга, компоненты МИКРОЛАКС способны размягчить каловые массы и облегчить дефекацию6. При этом действие препарата может начаться через 5-15 минут6.
Важно, что действие препарата МИКРОЛАКС ограничивается конечным отделом кишечника. Он не всасывается, не поступает в общий кровоток и потому не влияет на работу других органов и систем6
Для удобства использования МИКРОЛАКС выпускается в форме одноразовой микроклизмы, снабженной укороченным носиком-наконечником6. Достаточно отломать пломбу – и микроклизма с 5 мл препарата будет готова к использованию.
Как избавиться от шишки на голове?
Для удаления шишки на голове применяют препараты, которые устраняют зуд, воспаление, но чаще всего в терапии используют хирургические методы лечения.
Лечение лекарствами
Лекарственные средства эффективны при шишках, которые возникают из-за травм, аллергии, при укусах насекомых.
Чем лечить шишки на голове:
- мази с рассасывающим действием для устранения гематом и отёчности – Троксевазин, Спасатель;
- антибиотики назначают после удаления шишки – Левомицетин, тетрациклиновая мазь, Зинерит;
- антигистаминные препараты для борьбы с зудом, отёчностью – Супрастин, Тавегил;
- энтеросорбенты помогают быстрее вывести токсины из организма при аллергии и после укусов – Энтеросгель.
Перекись водорода, мазь календулы – эти препараты подходят для обработки единичных фурункулов, применять их нужно до полного исчезновения признаков воспаления. Фурункулёз лечат только хирургическим путём.
Хирургическое вмешательство
Хирургическим путём удаляют обширные или гнойные гематомы, злокачественные новообразования, доброкачественные опухоли большого размера, которые часто травмируются.
Виды оперативных вмешательств:
- дренирование – применяют для удаления жидкости из кист большого размера, хирург делает небольшой надрез, вставляет дренаж;
- широкое иссечение – проводят при удалении шишек, склонных к перерождению в злокачественные новообразования, после процедуры остаются шрамы;
- минимальное иссечение – позволяет удалить гной, жидкость в кистах, фурункулах;
- удаление лазером – эффективный метод терапии, подходит для избавления от различных новообразований на голове, процесс восстановления проходит быстро, риск инфицирования минимальный, шрамы не остаются.
Классификация
По сочетанию кефалогематомы с другими возможными повреждениями различают:
- кефалогематома с переломом костей черепа;
- кефалогематома с повреждением головного мозга (эпидуральная гематома, отек головного мозга или кровоизлияние в мозг);
- сочетание кефалогематомы с неврологическими проявлениями (очаговая и общая мозговая симптоматика).
По размеру поднадкостничного кровоизлияния выделяют три степени кефалогематомы:
- 1 степень – диаметр кровоизлияния 4 и меньше см;
- 2 степень – диаметр кефалогематомы 4,1 – 8 см;
- 3 степень – диаметр кровоизлияния более 8 см (в случае множественных кефалогематом оценивается общая площадь кровоизлияний).
По локализации кровоизлияния выделяют кефалогематомы теменной (наиболее часто встречается), лобной, затылочной (распространены реже) и височной кости (очень редкая локализация).